-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaHepatocelulární karcinom – diagnostika a terapie z pohledu klinického onkologa
Hepatocellular carcinoma – diagnosis and treatment from the medical oncology perspective
Hepatocellular carcinoma (HCC) in the Czech Republic represents a small group of tumours. Unlike other countries, in the Czech Republic screening is of limited value. However, it has been recommended by the expert panel for groups at major risk – patients with hepatic cirrhosis and patients with hepatitis B and C. The choice of a method of treatment and its success depend on the extent of the malignant disease and the functional impairment of remaining liver parenchyma. The curative treatment includes surgical resection or radiofrequency ablation, and liver transplantation. The palliative methods proven as effective include trans-arterial chemoembolization (TACE), percutaneous ethanol injection (PEI), and the only systemic treatment, with sorafenib. The diagnostic and therapeutic workup uses a multidisciplinary approach and belongs to specialized centres. Thank to the multidisciplinary approach and the improvement in communication between various institutions, the optimal procedure has become achievable for more patients.
Key words:
liver cirrhosis – hepatocellular carcinoma – sorafenib – liver transplantation – transarterial chemo-embolisation
Autoři: J. Tomášek 1
; Š. Tuček 1; T. Andrašina 2
Působiště autorů: Klinika komplexní onkologické péče, MOU a LF MU, Brno2Radiologická klinika, LF MU a FN Brno 1
Vyšlo v časopise: Gastroent Hepatol 2011; 65(3): 149-153
Kategorie: Hepatologie: přehledná práce
Souhrn
Hepatocelulární karcinom (HCC) patří v ČR mezi vzácnější malignity. Screening má v ČR omezený význam, je však doporučen pro pacienty v riziku s cirhózou jater a hepatitidou B a C. Metody a úspěšnost léčby závisí na rozsahu nádorového onemocnění a funkčním postižení ostatního jaterního parenchymu. Kurativní léčba zahrnuje chirurgickou resekci nebo radiofrekvenční ablaci tumoru a transplantaci jater. Mezi paliativní metody s prokázaným účinkem se řadí transarteriální chemoembolizace (TACE), alkoholizace (PEI) a jediná systémová léčba sorafenibem. Diagnostika a léčba s výhodou využívá multidisciplinárního přístupu a patří do specializovaných center. Mezioborová spolupráce a zlepšení komunikace mezi jednotlivými pracovišti vede k vyšší úspěšnosti léčby volbou a dostupností optimálního postupu u více pacientů.
Klíčová slova:
cirhóza jater – hepatocelulární karcinom – sorafenib – transplantace jater – transarteriální chemoembolizaceEpidemiologie a etiologie
V roce 2007 bylo hlášeno v ČR 884 nově diagnostikovaných případů HCC, to odpovídá incidenci 8,52 /100 000 osob [1] a má trvale mírný vzestup. V Evropské unii je incidence HCC 8,29/100 000 [2]. Dominantní většina HCC vzniká u našich pacientů podobně jako u celé evropské populace v terénu jaterní cirhózy.
S vysokým rizikem vzniku HCC je spojena alkoholická cirhóza, cirhóza při chronické virové hepatitidě B a C. Z metabolických onemocnění s vyšším rizikem je spojena cirhóza vyvolaná pozdní kožní porfyrií a hereditární hemochromatózou, s menším rizikem je spojena cirhóza na podkladě autoimunní hepatitidy, Wilsonovy choroby, deficience α-1 antitrypsinu. Uvažuje se také o vztahu HCC k nealkoholické steatohepatitidě. V našich podmínkách je vzácnou příčinou vzniku HCC expozice aflatoxinu.
Diagnostika
Screening, tedy vyhledávání asymptomatických pacientů s časným HCC, by měl být zaměřen na jedince s rizikem vzniku HCC, u kterých je předpoklad, že v případě časného záchytu nemoci bude možný kurativní postup. Jsou to nemocní s jaterní cirhózou funkčně charakterizovanou jako Child-Pugh A, menší prospěch ze screeningu mají pacienti s výrazně narušenými jaternímu funkcemi – Child-Pugh B a C. Největší randomizovaná studie zaměřená na význam screeningu HCC byla provedena v Číně. Na souboru 18 816 pacientů z Šangaje ve věku 25–59 let s hepatitidou B nebo chronickou hepatitidou C bylo dokázáno, že sledování alfa-fetoproteinu (AFP) a ultrazvukového (UZ) vyšetření jater vedlo k redukci mortality na HCC o 37 %, i když bylo provedeno jen 58,2 % plánovaných screeningových vyšetření. Kontrolní skupina screening neabsolvovala. Ve screeningovém rameni bylo signifikantně více pacientů léčeno v případě záchytu HCC resekcí [3]. Česká hepatologická společnost doporučuje provádět v rámci screeningu HCC vyšetření UZ jater a AFP v intervalu šesti měsíců. UZ jater by měl být prováděn ve specializovaných centrech. Do screeningu jsou zařazováni pacienti s cirhózou Child-Pugh A a B a pacienti s chronickou virovou hepatitidou B a C. Kromě zdravotního stavu je nutný také předpoklad elementární spolupráce.
Jaterní parenchym je ze 70–80 % zásobován krví portální žilou, nádorová ložiska HCC mají většinové zásobení z jaterní tepny. Toho se využívá v diagnostice HCC, kdy průkazem je arteriální sycení léze kontrastní látkou během vyšetření počítačovou tomografií (CT), magnetickou rezonancí (MR) nebo UZ a následné vymytí kontrastní látky (wash-out) ve fázi portovenózní. Aby bylo vyšetření validní, musí být provedeno přesně podle protokolu vyšetření jater danou metodou, nejlépe využitím bolus trackingu. V případě CT jde o trojfázové vyšetření jater. Pokud je místo CT jater provedeno např. CT celého břicha a pánve, není často arteriální fáze provedena, a diagnózu HCC tak nelze stanovit. V 50–75 % je HCC provázen elevací AFP, průkaz hypervaskularizované léze > 2 cm jednou zobrazovací metodou a AFP > 400 ng/ml je průkazem HCC. Pokud je hypervaskularizace léze > 2 cm prokázána dvěma metodami, není elevace AFP ke stanovení diagnózy HCC nutná, a takto stanovená diagnóza je dostatečná k zahájení terapie HCC podle původních kritérií. Ložiska velikosti 1–2 cm, která mají jasný charakter HCC při použití dvou dynamických zobrazovacích metod, by měla být také považována za HCC. Pokud jejich charakter není jasný, měla by být podle klinického stavu pacienta bioptována nebo resekována. Kritéria stanovení HCC pomocí zobrazovacích metod procházejí rychlým vývojem. Také podle American Association for the Study of Liver Diseases (AASLD) není hladina AFP pro stanovení diagnózy HCC důležitá, zásadní je radiologické vyšetření nebo histologická verifikace [18].
V praxi není v současné době zatím na mnohých radiologických pracovištích běžné stanovení diagnózy HCC pouze na základě zobrazovacích metod. O to důležitější je spolupráce s centrem, kde druhé čtení radiologické dokumentace umožní stanovit diagnózu nebo naplánovat optimální diagnostický postup.
Klasifikace pacientů s hepatocelulárním karcinomem
Základní vyšetření ke zjištění rozsahu onemocnění (staging) zahrnuje rentgen plic nebo CT hrudníku a CT (případně MR) břicha. Další zobrazovací vyšetření jsou indikována podle potřeby. U pacientů před transplantací jater je nutné CT hrudníku a scintigrafie skeletu [2].
Rozsah nádoru vyjádřený TNM klasifikací a celkový výkonnostní stav pacienta určují algoritmus léčby u většiny nádorových onemocnění. V případě HCC je pro prognózu a možnosti léčby určující také stav jaterního parenchymu popsaný Child-Pugh klasifikací. Přítomnost symptomů nemoci má také prognostický význam.
Komplexním systémem, který dobře vyjadřuje prognózu pacientů s HCC a bere v úvahu všechny zmíněné faktory, je klasifikace BCLC (Barcelona Clinic Liver Cancer staging system), která je celosvětově používána [4]. Jsou ale i jiné klasifikační systémy, např. CLIP (Cancer of the Liver Italian Program) nebo japonský Okudův skórovací systém. V případě zvažované transplantace jater jsou pacienti skórováni podle MELD skórovacího systému (Model for End-stage Liver Disease) [5].
BCLC klasifikce dělí pacienty podle prognózy do pěti skupin. V časných stadiích (skupiny 0 a A) musí být vždy uvažována terapie s kurativním záměrem. K takovým postupům patří resekce, transplantace jater a radiofrekvenční ablace (RFA). Pro pacienty ve středně pokročilém stadiu (skupina B) je metodou volby transarteriální chemoembolizace (TACE), která dokáže prodloužit celkové přežití pacientů. Do zavedení sorafenibu do praxe nebyla žádná účinná léčba pro pacienty s pokročilým HCC (skupina C). Pro pacienty s velmi pokročilým HCC se špatnou celkovou funkcí jater a špatným výkonnostním stavem (skupina D) je nejlepší volbou léčba symptomatická. Pokud není možné léčit konkrétního pacienta vzhledem ke komorbiditám nebo jiným důvodům postupem optimálním pro jeho stadium nemoci, je možné zvolit postup doporučený pro stadium pokročilejší.
Možnosti léčby HCC jsou velmi komplexní, v diagnostice i léčbě se prolínají metody několika specializací. Pacienti v dobrém klinickém stavu, kteří jsou schopni onkologické léčby, by měli být konzultováni v multioborové komisi v centru, kde je dostupná kompletní diagnostika a kde jsou zkušenosti se všemi modalitami léčby HCC. Cílem mezioborové spolupráce je zvýšit procento pacientů léčených s kurativním záměrem, u kterých je možná resekce nádoru nebo kteří mohou být zařazeni do transplantačního programu. Snahou o zlepšení léčebných výsledků a zvýšení dostupnosti specializované péče pro pacienty s HCC byl veden vznik registru pacientů s HCC [6]. Účelem je monitorace léčby a umožnění konzultace s odbornými pracovišti. Pacienta s HCC je ale možné konzultovat v každém komplexním onkologickém centru, kde funguje multioborová komise pro pacienty s nádory GIT a kde jsou rutinně prováděny resekční výkony na játrech a invazivní radiologické výkony.
Chirurgická léčba HCC – resekce a transplantace
Šanci na úplné uzdravení dává pacientovi radikální resekce HCC a transplantace. Pětileté přežívání se v různých publikovaných souborech pohybuje kolem 70 %. Ideálním kandidátem resekce je pacient se solitárním uzlem HCC s jinak prakticky zdravými játry. V takovém případě jsou možné resekce i velkých částí jaterního parenchymu. S velikostí nádoru ale stoupá riziko vaskulární invaze a tvorby mikrosatelitů kolem ložiska, a tedy i riziko recidivy nádoru. Většina pacientů má určitý stupeň jaterní cirhózy a rozsah jaterní resekce je limitován celkovou jaterní funkcí. Obvyklou metodou vyšetření funkční rezervy jaterního parenchymu je vyšetření clearance indocyaninové zeleně (ICG). V případě rekurence HCC je další resekce možná jen u malého počtu pacientů. Spíše jsou pak využívány lokální ablační techniky.
Obr. 1. Algoritmus léčby HCC podle klasifikace BCLC. Fig. 1. Algorithm of HCC treatment according to BCLC classification. 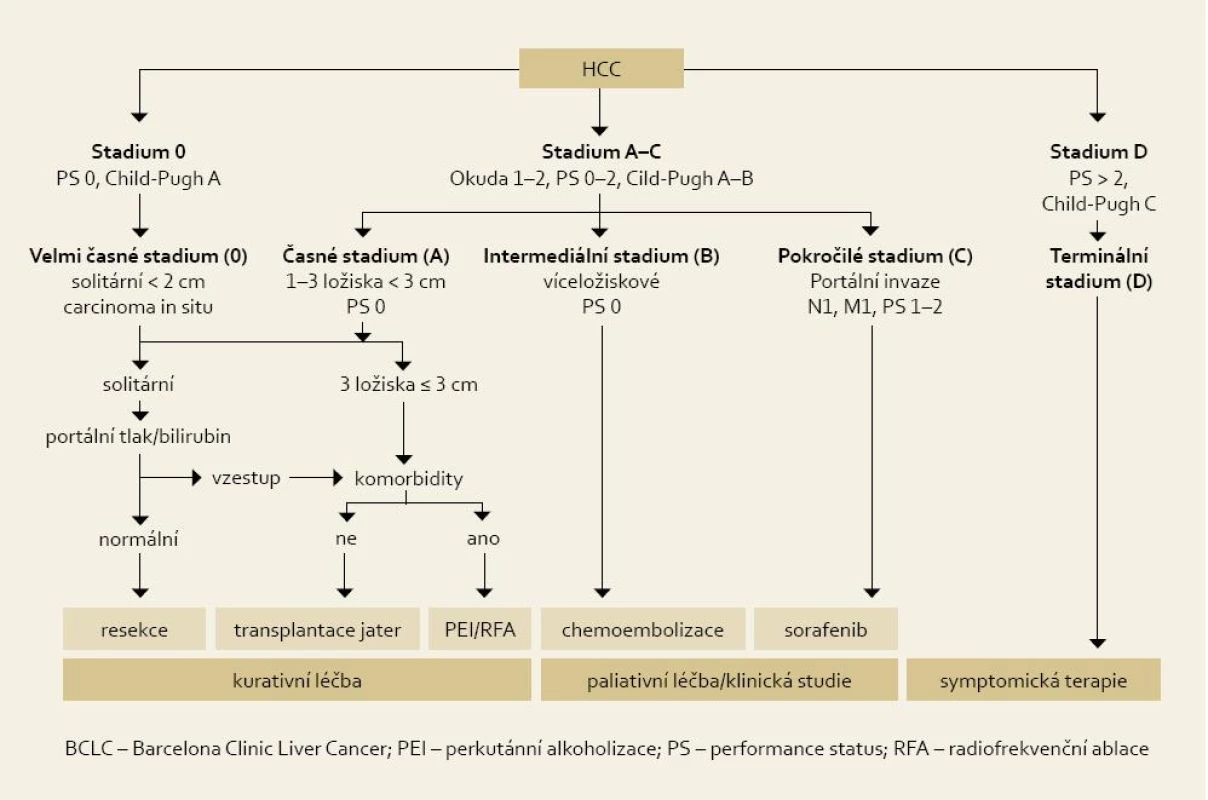
Transplantace jater je pro dobře selektované pacienty ideální léčebnou metodou. Je při ní radikálně odstraněn jednak nádor, jednak je takto vyřešena i jaterní cirhóza, která je častou příčinou rekurence HCC po resekci. Pětileté přežití pacientů po transplantaci jater pro HCC je srovnatelné s pacienty, kteří jsou transplantováni z jiné indikace [7].
Podmínkou pro zařazení pacientů do transplantačního programu v ČR je splnění tzv. Milánských kritérií: v játrech je jen jeden uzel HCC do 5 cm nebo maximálně tři menší než 3 cm, není přítomna vaskulární invaze ani postižení lymfatických uzlin. Za dodržení těchto kriterií se pětileté přežití pohybuje kolem 75 %. Při překročení kritérií se pravděpodobnost pětiletého přežití snižuje. V ČR je transplantace jater běžně zavedená metoda v Centru kardiovaskulární a transplantační chirurgie Brno a na Klinice transplantační chirurgie IKEM v Praze. Po dobu čekání na transplantaci může být HCC ošetřen ablací nebo TACE s cílem zabránit progresi nádoru. V některých zahraničních centrech jsou používána k indikaci transplantace jater rozšířená kritéria s cílem zvýšit počet transplantací u HCC. Jsou to University of California San Francisco criteria (UCSF kritéria: jedno ložisko HCC ≤ 6,5 cm, dvě až tři ložiska, z nichž každé je < 4,5 cm nebo jejich součet je ≤ 8 cm, není vaskulární invaze) [8]. Novější jsou „Up to seven criteria“ (při vyloučené mikrovaskulární invazi je součet počtu ložisek HCC a rozměrů 7 cm) [9]. Probíhají klinické studie s mTOR inhibitory (everolimus) v adjuvantním podání po transplantaci s cílem snížit riziko rekurence.
Ablační techniky
K ablačním technikám patří radiofrekvenční ablace (RFA), vzácněji prováděná alkoholizace jaterních ložisek (PEI – percutaneous ethanol injection), kryoterapie nebo koagulace mikrovlnami. V ČR nedostupná, ale velmi nadějná a zároveň mimořádně ekonomicky náročná metoda, je radioembolizace mikrosférami s Yttriem-90.
RFA je metodou volby u malých nádorů v případě, že je kontraindikováno chirurgické řešení a pokud není indikována transplantace jater. RFA má lepší efekt než PEI především u ložisek nad 2 cm. Ve většině center jsou limitací pro RFA tři ložiska a jejich maximální rozměr do 5 cm. Bohužel po ablacích dochází také velmi často k rekurencím. U dobře dostupných ložisek pod 2 cm je efektivita léčby perkutánní ablací srovnatelná s chirurgickou léčbou. RFA má většinou paliativní efekt, může být ale podobně jako TACE indikována jako „bridging therapy“ v době před transplantací jater ke stabilizaci nádoru v játrech [10]. RFA je prováděna většinou pod UZ nebo CT kontrolou perkutánně, může být ale použita i pooperačně při revizi jater.
Transarteriální chemoembolizace
Arteriální zásobení ložisek HCC umožňuje lokální léčbu chemoembolizací. Principem chemoembolizace je kombinace regionální intraarteriální chemoterapie a embolizace nádoru. Při chemoembolizaci je dosaženo v tumoru mnohonásobně vyšší koncentrace cytostatika (většinou doxorubicin, méně často cisplatina nebo mitomycin C) než v okolní zdravé tkáni a jeho koncentrace pak pomalu klesá. Ischemie tumoru embolizací zvyšuje protinádorový efekt cytostatika. Účinnost TACE je podmíněna jednak vaskularizací nádoru, jednak selektivností provedeného výkonu. V ideálním případě je embolizována pouze větvička jaterní tepny, která zásobuje tumor, jedná se tak o selektivní nebo superselektivní výkon.
Dlouhou dobu se jako nejčastější chemoembolizační materiál používala a stále ještě používá olejová kontrastní látka Lipiodol v suspenzi s cytostatikem [11]. Suspenze se při selektivní nebo superselektivní embolizaci dostává přes presinusoidální tepny do sinusoidů a těmi je protlačena do presinusoidálních větviček portální žíly. Tím je cévní řečiště zablokováno. Lipiodol v nádorovém ložisku retinuje řadu měsíců. K embolizaci se používá také želatinová pěna, její aplikace může zakončit výkon po podání lipiodolu. Počet chemoembolizací závisí na rozsahu nádoru a úspěšnosti jednotlivých aplikací. Efekt léčby lze dobře monitorovat na CT. V případě kompletního vyplnění nádorového ložiska embolizačním materiálem chemoembolizace ukončujeme a pacienta dále jen sledujeme [12]. Vzhledem k dlouhodobé retenci lipiodolu v nádoru je zřejmé, že se při hodnocení efektu léčby nemůžeme řídit rozměrem ložiska, které se nemusí měnit, ale tím, zda jsou patrné známky viability nádoru. Takovouto známkou aktivního nádoru je vychytávání kontrastní látky. Nověji se používají velikostně přesně kalibrované mikrokuličky z biokompatibilního hydrogelu (např. DC-Bead™) schopné vázat a následně uvolňovat cytostatikum.
Vlastní výkon se provádí v lokální anestezii na angiolince, při kterém je katétr nebo mikrokatétr zaveden přístupem z třísla Seldingerovou metodou. Po chemoembolizaci je pacient několik dnů observován na standardním lůžku. Po výkonu může vzniknout obvykle dobře zvladatelný tzv. postembolizační syndrom s bolestmi v epigastriu a v jaterní oblasti, s febriliemi, dechovými potížemi a elevací enzymů jaterního souboru. Potíže obvykle do několika hodin nebo maximálně dnů ustupují. Vážnou, ale vzácnou komplikací je vznik jaterního abscesu, ischemická cholecystitida nebo jaterní selhání. U pacientů s cirhózou může dojít k její dekompenzaci, toto riziko se minimalizuje selektivností podání embolizačního materiálu.
Kontraindikací TACE je trombóza portální žíly, koagulopatie, významné snížení jaterní funkce a také těžší renální insuficience.
Při TACE je dosahováno léčebné odpovědi ve více než 50 % případů. Dochází k zastavení nebo zpomalení nádorového růstu a výsledkem je prodloužení přežití. Po určité době ale ve většině případů znovu dochází především v periferiích ložiscích, kde nejsou nádorové buňky zcela zničeny chemoembolizací, k opětovné vaskularizaci a progresi nádoru i při opakovaných TACE. Děje se tak mimo jiné díky tomu, že v periferii ložiska dochází k hypoxii, která indukuje tvorbu angiogenních faktorů včetně VEGF (vaskulární endoteliální růstový faktor).
Velmi perspektivní se proto zdá kombinace TACE s podáním multikinázového inhibitoru sorafenibu, jehož mechanizmem účinku je inhibice angiogeneze a proliferace. V rámci klinických studií je ověřováno, zda kombinace sorafenibu a TACE prodlouží dobu do progrese po provedené chemoembolizaci.
Možnosti léčby při pokročilém a metastatickém onemocnění
Pacientům, kteří nejsou pro velkou pokročilost nebo jiné kontraindikace vhodní k resekci, transplantaci jater nebo terapii ablačními metodami, nebylo donedávna možné nabídnout žádnou léčbu s ověřenou účinností. Více než 20 let byly testovány různé možnosti chemoterapie podávané intravenózně nebo regionálně cestou a. hepatica. V rámci klinických studií byla testována cytostatika v monoterapii i v kombinacích, žádná kombinace ale nevedla k prodloužení přežití. Často byl v léčbě HCC systémově podáván doxorubicin s léčebnou odpovědí asi u 10 % nemocných [13]. Cytostatická terapie HCC je provázena významnou toxicitou. V současné době není systémová chemoterapie HCC součástí obvyklých doporučení, lze ji podat, jen pokud není možná léčba sorafenibem v rámci velmi individualizovaného přístupu. Pacient by měl být seznámen s reálným cílem takovéto léčby. Podobně toxická byla kombinovaná léčba interferonem alfa v kombinaci s cytostatiky (režim PIAF) [14], neúčinné bylo také podání tamoxifenu.
Zásadním pokrokem v léčbě pacientů s pokročilým hepatocelulárním karcinomem je cílená léčba sorafenibem založená na blokování nitrobuněčných signálních drah významných pro nádorový růst [15].
Účinnost tohoto multikinázového inhibitoru sorafenibu byla prokázána ve dvou velkých randomizovaných studiích III. fáze SHARP [16] a Asia Pacific Trial [17]. V obou studiích došlo k signifikantnímu prodloužení přežití i času do progrese proti placebu. Sorafenib (NexavarR) je perorální preparát, který se užívá ve formě tablet dvakrát denně. Jeho tolerance je velmi dobrá, nežádoucí účinky většinou mírného až středního stupně jsou předvídatelné a velmi dobře zvladatelné. Sorafenib je účinný u širokého spektra pacientů nezávisle na etiologii HCC, rase nebo výkonnostním stavu nemocných. Stejná účinnost byla zaznamenána také u skupiny nemocných s cirhózou Child-Pugh A a B. Je zajímavé, že ani u pacientů předléčených TACE nebo jinými minimálně invazivními metodami není účinnost sorafenibu snížena.
V pokročilé fázi klinického zkoušení je několik dalších preparátů cílené léčby.
Závěr
Multidisciplinární přístup je podmínkou úspěšné léčby HCC. Pokud pacient není diagnostikován až v terminálním stadiu onemocnění, kdy je možná jen symptomatická terapie, měl by být prezentován v centrech, která mají s léčbou HCC zkušenosti a ve kterých jsou dostupné všechny léčebné modality včetně chirurgické léčby.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.MUDr. Jiří Tomášek
Masarykův onkologický ústav
Žlutý kopec 7, Brno 656 53
tomasek@mou.czVážení čtenáři, doplňující obrázky ke článku najdete na webových stránkách časopisu www.csgh.info.
Zdroje
1. Národní onkologický registr (NOR), www.svod.cz (duben 2011).
2. Jelic S, Sotiropoulos GC. Hepatocellular carcinoma: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Annals of Oncology 2010; 21 (Suppl 5): v59–v64.
3. Zang BH, Yang BH, Tang ZY. Randomized controlled trial of screening for hepatocellular carcinoma. J Cancer Rec Clin Oncol 2004; 130 : 417–422.
4. Forner A, Reig ME, de Lope CR et al. Current strategy for staging and treatment: the BCLC update and future prospects. Semin Liver Dis 2010; 30(1): 61–74.
5. Novotný J. Klinický registr pro hepatocelulární karcinom. Klin Onkol 2010; 23(3): 185–186.
6. Ioannou GN, Perkins JD, Carithers RL Jr. Liver transplantation for hepatocellular carcinoma: impact of the MELD allocation system and predictors of survival. Gastroenterology 2008; 134(5): 1342–1351.
7. Hemming AW, Cattral MS, Reed AI et al. Liver transplantation for hepatocellular carcinoma. Ann Surg 2001; 233(5): 652–659.
8. Yao FY, Ferrell L, Bass NM et al. Liver transplantation for hepatocellular carcinoma: comparison of the proposed UCSF criteria with the Milan criteria and the Pittsburgh modified TNM criteria. Liver Transpl 2002; 8(9): 765–774.
9. Sotiropoulos GC, Molmenti EP, Lang H. Milan criteria, up-to-seven criteria, and the illusion of a rescue package for patients with liver cancer. Lancet Oncol 2009; 10(3): 207–208.
10. Mazzaferro V, Battiston C, Perrone S et al. Radiofrequency ablation of small hepatocellular carcinoma in cirrhotic patients awaiting liver transplantation: a prospective study. Ann Surg 2004; 240(5): 900–909.
11. Lo CM, Ngan H, Tso WK et al. Randomized controlled trial of transarterial lipiodol chemoembolization for unresectable hepatocellular carcinoma. Hepatology 2002; 35(5): 1164–1171.
12. Boudný J, Válek V, Műller H et al. Perkutánní léčba a regionální aplikační techniky u nemocných s maligními ložiskovými procesy v játrech. In: Maligní ložiskové procesy jater, diagnostika a léčba včetně minimálně invazivních metod. Praha: Grada 2008 : 345–397.
13. Kiss I, Tomášek J, Vyzula R et al. Chemoterapie a konzervativní terapie nemocných s maligními ložiskovými procesy jater. In: Válek V, Kala Z, Kiss I et al. Maligní ložiskové procesy jater, diagnostika a léčba včetně minimálně invazivních metod. Praha: Grada 2008. 321–344.
14. Yeo W, Mok TS, Zee B et al. A randomized phase III study of docorubicin vs cisplatin/interferon alpha-2b/doxorubicin/fluorouracil (PIAF) combination chemotherapy for unresectable hepatocellular carcinoma. J Natl Cancer Inst 2005; 97(20): 1532–1538.
15. Tesařová P. Místo sorafenibu v léčbě hepatocelulárního karcinomu. Čes a Slov Gastroent a Hepatol 2010; 64(5): 15–21.
16. Llovet JM, Ricci S, Mazzaferro V et al. For the SHARP Investigators Study Group: Sorafenib in advanced hepatocellular carcinoma. N EnglJ Med 2008; 359(4): 378–390.
17. Cheng AL, Kang YK, Chen Z et al. Efficacy and safety of sorafenib in patients in the Asia-Pacific region with advanced hepatocellular carcinoma: a phase III randomised, double-blind, placebo-controlled trial. Lancet Oncol 2009; 10(1): 25–34.
18. Bruix J, Sherman M. AASLD PRACTICE GUIDELINE Management of Hepatocellular Carcinoma: An Update. Hepatology 2011; 53(3): 1020–1022.
Štítky
Dětská gastroenterologie Gastroenterologie a hepatologie Chirurgie všeobecná
Článek Vítejte na palubě!Článek Sérové hodnoty hyaluronové kyseliny souvisejí se stupněm jaterní fibrózy i portální hypertenzíČlánek Radiální endosonografie vs esofagogastroduodenoskopie v detekci jícnových a žaludečních varixů
Článek vyšel v časopiseGastroenterologie a hepatologie
Nejčtenější tento týden
2011 Číslo 3- Efekt itopridu na motilitu jícnu a funkci dolního jícnového svěrače
- Itoprid v léčbě funkční dyspepsie
- Farmakokinetika a tolerance pantoprazolu v dětském věku
- Vliv podávání prokinetik na riziko syndromu bakteriálního přerůstání u pacientů užívajících inhibitory protonové pumpy
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
-
Všechny články tohoto čísla
- Vítejte na palubě!
- Význam Evropské gastroenterologické federace (UEGF) se zvyšuje a může být příkladem politickým strukturám
- Hepatologie na počátku třetího tisíciletí
- Biochemické hodnotenie účinku silymarínu a praziquantelu na fibrogenézu pečene pri experimentálnej infekcii larvami parazitického helminta Mesocestoides vogae (Cestoda)
- Sérové hodnoty hyaluronové kyseliny souvisejí se stupněm jaterní fibrózy i portální hypertenzí
- Radiální endosonografie vs esofagogastroduodenoskopie v detekci jícnových a žaludečních varixů
- Doporučený postup pro diagnostiku a léčbu krvácení do zažívacího traktu při portální hypertenzi
- Význam měření portosystémového tlakového gradientu (HVPG) u pacientů s cirhózou
- Hepatocelulární karcinom – diagnostika a terapie z pohledu klinického onkologa
- Neobvyklá komplikace chronické pankreatitidy
- Kvantitativní imunochemický test krvácení do stolice v populačním screeningu kolorektálního karcinomu
-
Jaké nesteroidní antirevmatikum zvolit u nemocných se zvýšeným rizikem gastrointestinální toxicity?
Komentář ke studii CONDOR - Pohled na (intervenční) léčbu akutní pankreatitidy se mění
- Nácvik aplikace OTSC klipů na porcinních modelech
- Americká gastroenterologie – lépe již bylo?
- Gastroenterologie a hepatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Význam měření portosystémového tlakového gradientu (HVPG) u pacientů s cirhózou
- Hepatocelulární karcinom – diagnostika a terapie z pohledu klinického onkologa
- Neobvyklá komplikace chronické pankreatitidy
- Sérové hodnoty hyaluronové kyseliny souvisejí se stupněm jaterní fibrózy i portální hypertenzí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



