-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Transabdominální ultrazvukové vyšetření v gynekologii
Transabdominal ultrasound examination in gynecology
Objective:
To present structured guidelines to transabdominal ultrasound examination in gynecology.Subject:
Practical guide.Setting:
Oncogynecological Center, Department of Obstetrics and Gynecology, Charles University in Prague – First Faculty of Medicine and General Faculty Hospital, Prague.Subject and method:
After having gone over the now-a-days literature and summarized our experience, we present description of normal and more frequent and common pathological findings on transabdominal ultrasound.Conclusion:
Entire examination takes usually a couple of minutes, but gives much more information to distinguish between potential causes of patient’s difficulties and allows for focusing an adequate diagnostic and therapeutic management.Key words:
transabdominal ultrasound, differential diagnostics.
Autoři: Michal Zikán
; D. Fischerová; J. Sláma; I. Pinkavová; D. Cibula
Působiště autorů: Onkogynekologické centrum, Gynekologicko-porodnická klinika 1. LF UK a VFN, Praha, přednosta prof. MUDr. A. Martan, DrSc.
Vyšlo v časopise: Ceska Gynekol 2011; 76(4): 252-257
Souhrn
Cíl studie:
Podat strukturovaný návod pro základní transabdominální ultrazvukové vyšetření v gynekologii.Typ studie:
Sdělení pro praxi.Název a sídlo pracoviště:
Onkogynekologické centrum, Gynekologicko-porodnická klinika 1. LF UK a VFN, Praha.Předmět a metoda studie:
Po zpracování současné literatury a vlastní zkušenosti předkládáme popis normálního a nejčastějších patologických nálezů při transabdominálním ultrazvukovém vyšetření.Závěr:
Samotné vyšetření zpravidla zabere pouze několik minut, může však podat důležitou informaci jak ve smyslu negativním – nezobrazujeme jinou než případně gynekologickou příčinu obtíží, kdy dovolí soustředit se na další cílenou diagnostiku a léčbu, tak ve smyslu pozitivním – odhalí pravděpodobné negynekologické příčiny obtíží, a lze tedy zajistit adekvátní péči pro pacientku neprodleně.Klíčová slova:
transabdominální ultrazvuk, diferenciální diagnostika v gynekologii.ÚVOD
Ultrazvuk představuje dobře zvládnutou a dostupnou vyšetřovací metodu, která má nenahraditelné místo v diferenciální diagnostice obtíží gynekologických pacientek. Řada pracovišť i soukromých ambulancí je vybavena nejen vaginální, ale i abdominální ultrazvukovou sondou. Přesto se transabdominální vyšetření (TAUZ – transabdominální ultrazvuk) dosud nestalo běžnou součástí vyšetřovacího schématu. Může však přinést řadu cenných informací např. v diferenciální diagnostice náhlých příhod břišních, chronické abdomino-pelvické bolesti nebo v onkogynekologickém stagingu.
Diagnostickou výtěžnost ultrazvuku výrazně zvyšuje znalost anamnestických dat, laboratorních výsledků a fyzikálního vyšetření, které by mělo ultrazvukovému vyšetření vždy předcházet.
Při transabdominálním vyšetření systematicky vyšetřujeme jednotlivé kvadranty břicha, začínáme v pravém horním kvadrantu (játra, pravá ledvina, vena portae, volná tekutina pod játry), pokračujeme levým horním (levá ledvina, slezina, v. lienalis), a poté se zaměříme na středové struktury epigastria (pankreas, velké cévy, hlavní tepenný kmen, vena portae). Pro zobrazení mezo - a hypogastria můžeme využít orientaci vyhledáním ilických svazků.
TAUZ – PRAVÝ HORNÍ KVADRANT
Zobrazení pravé ledviny i jater pomůže zadržení dechu v nádechu a sklopení abdominální UZ sondy směrem pod žeberní oblouk. Dále si lze pomoci i polohou na levém boku s pravou horní končetinou vzpaženou. Játra obvykle zobrazujeme v podélném řezu od levého k pravému jaternímu laloku a samostatně zobrazujeme jaterní hilus v podélném, příčném i šikmém zobrazení. Pro orientaci o strukturách v jaterním hilu nám poslouží zobrazení ligamentum hepatoduodenale s a. hepatica, v. portae a d. choledochus (obr. 1). Portální větve jsou obvykle v jaterním parenchymu ostře hyperechogenně konturované na rozdíl od hepatálních žil. Nejčastějším benigním nálezem v jaterním parenchymu jsou hemangiomy (obr. 2), pro něž však ultrazvuk není specifickou zobrazovací metodou, je třeba ověřit také CT, a prosté cysty. Jaterní metastázy mají typicky lehce hyperechogenní jádro s hypoechogenním neostře ohraničeným lemem, mohou se však lišit podle histotypu nádoru (obr. 3).
Obr. 1. Zobrazení lig. hepatoduodenale; 1 – jaterní parenchym, 2 – ductus choledochus, 3 – a. hepatica propria, 4 – vena portae, 5 – vena cava inferior 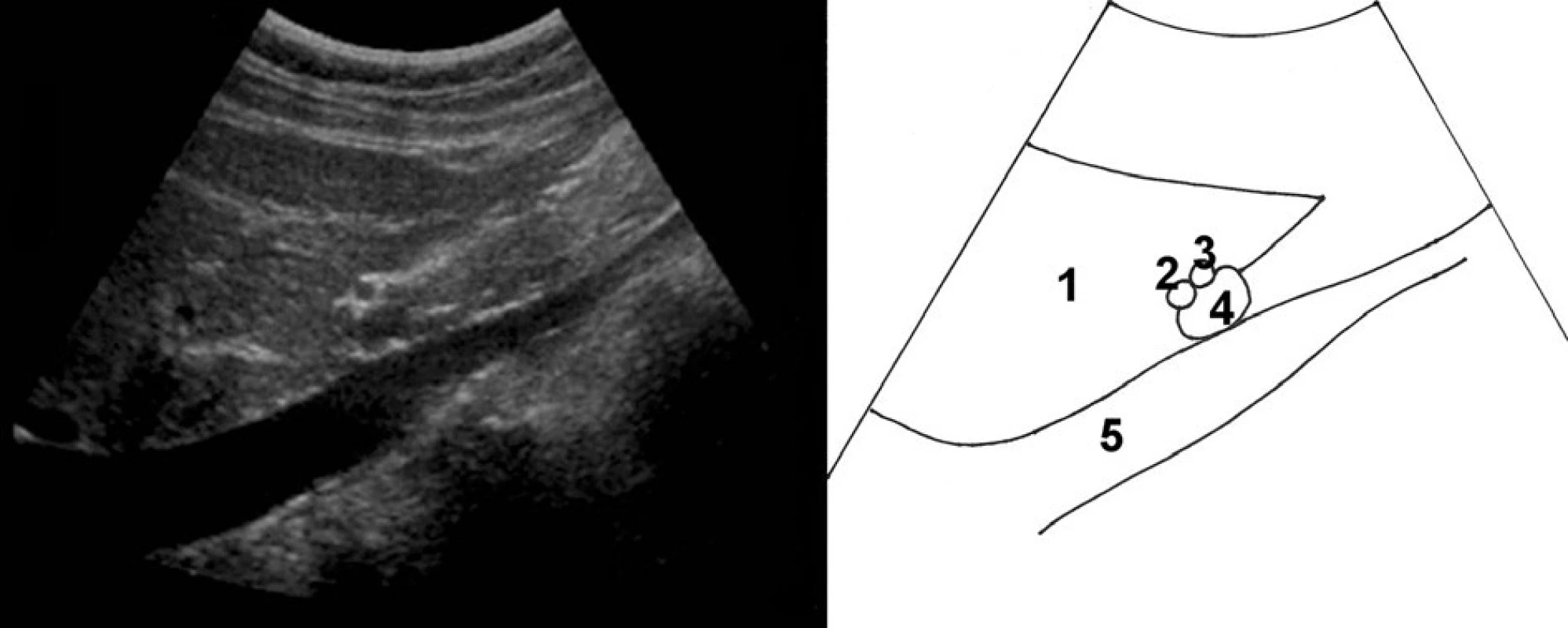
Obr. 2. Drobný hemangiom pravého laloku jater 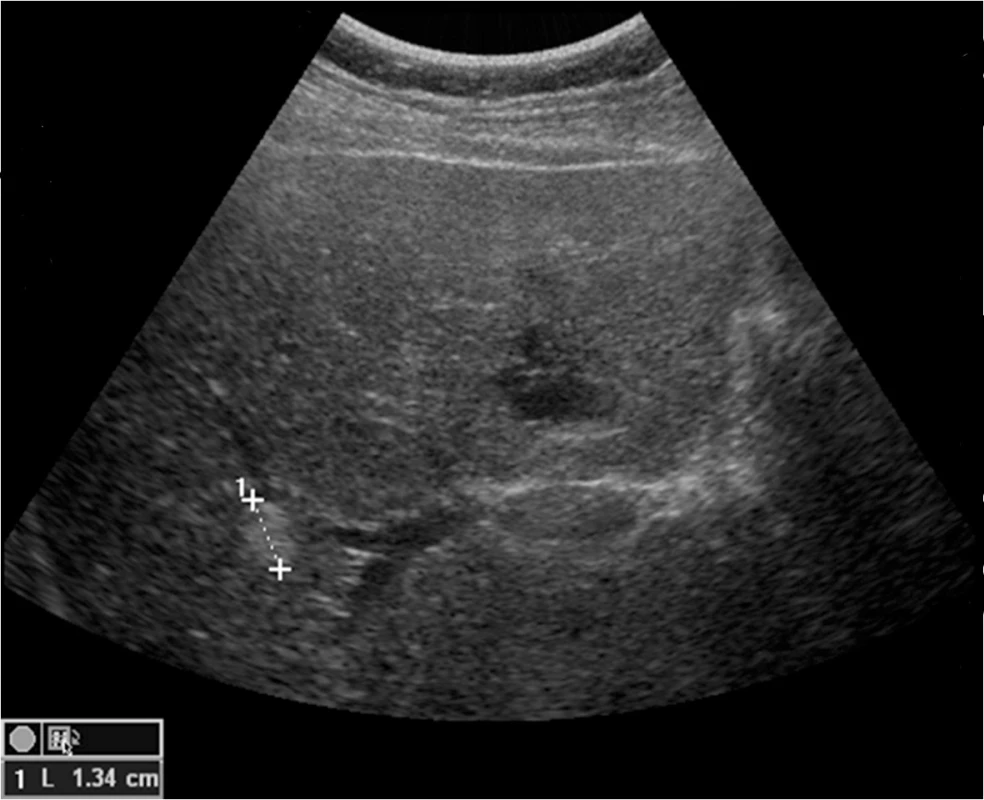
Obr. 3. Metastáza na periferii pravého laloku jater; typický obraz nehomogenní, převážně hyperechogenní léze s centrální nehomogenní nekrózou a hypoechogenním lemem 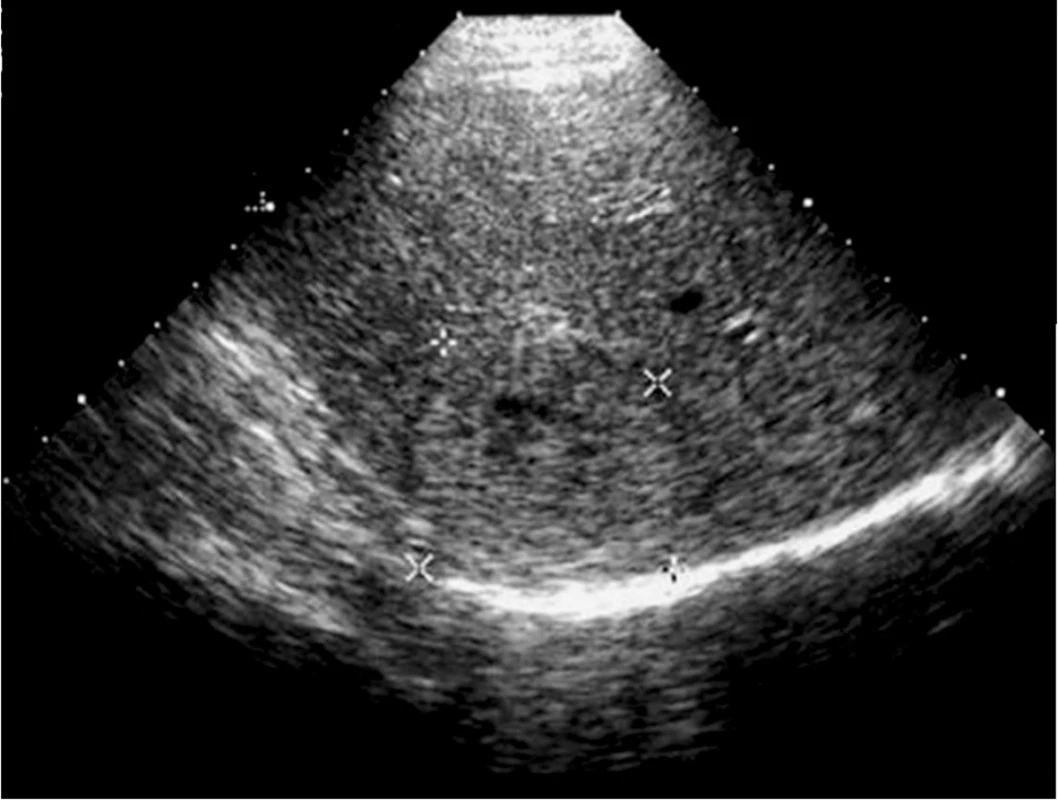
Ledvinu zobrazujeme příčně i podélně. Dopplerovské zobrazení pomůže odlišit renální cévy, především venu, od případné dilatace subrenálního ureteru nebo drobné dilatace renální pánvičky (obr. 4).
Obr. 4. Příčný řez pravou ledvinou se zaměřením na cévní zásobení; 1 – kůra ledviny, 2 – vena cava inferior, 3 – vena renalis l. dx., 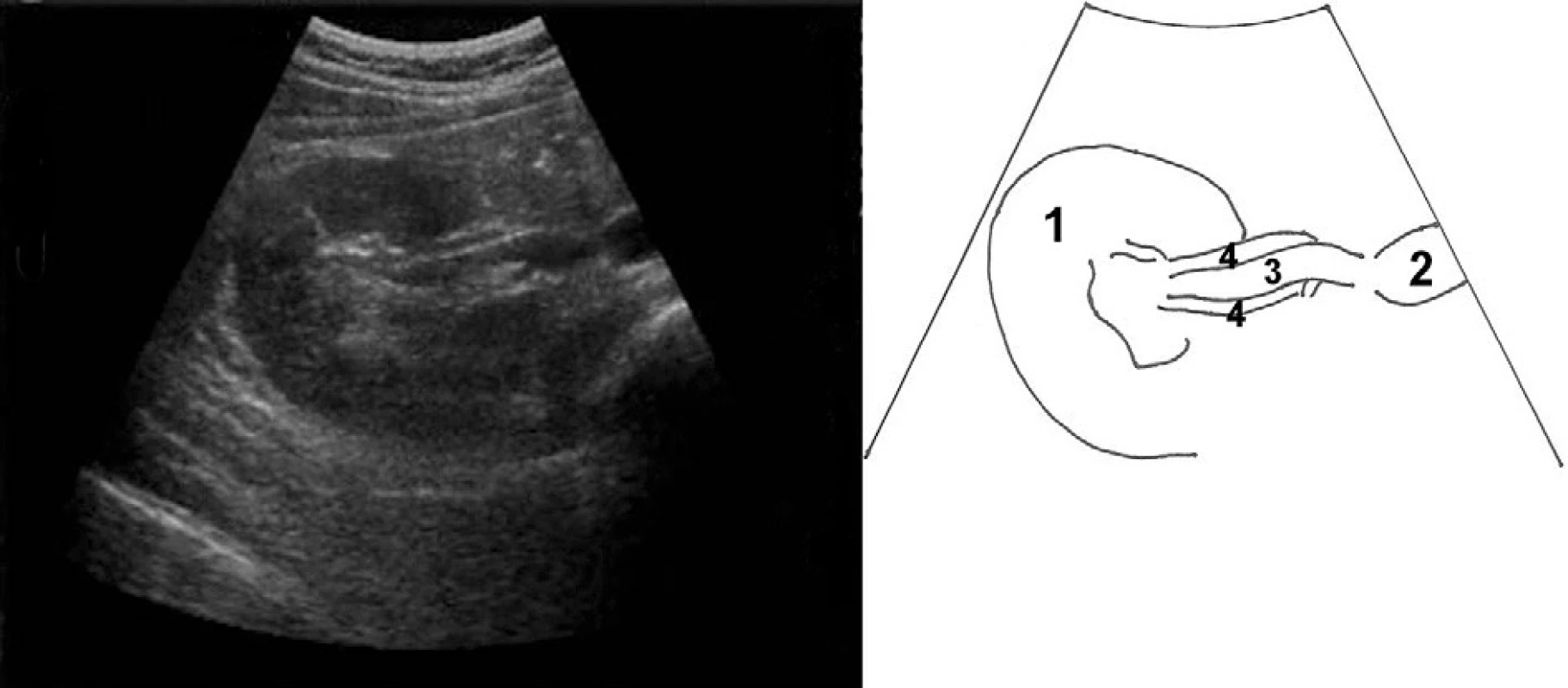
Volná tekutina
Volná tekutina v dutině břišní je nejčastěji zobrazena jako anechogenní separace ledviny a jater (obr. 5), nebo v levém hypochondriu jako separace sleziny a břišní nebo hrudní stěny.
Obr. 5. Zobrazení pravého hypochondria. 1 – pravý lalok jater, 2 – kůra pravé ledviny, 3 – anechogenní volná tekutina (v tomto případě ascites) separující prostor mezi játry a ledvinou 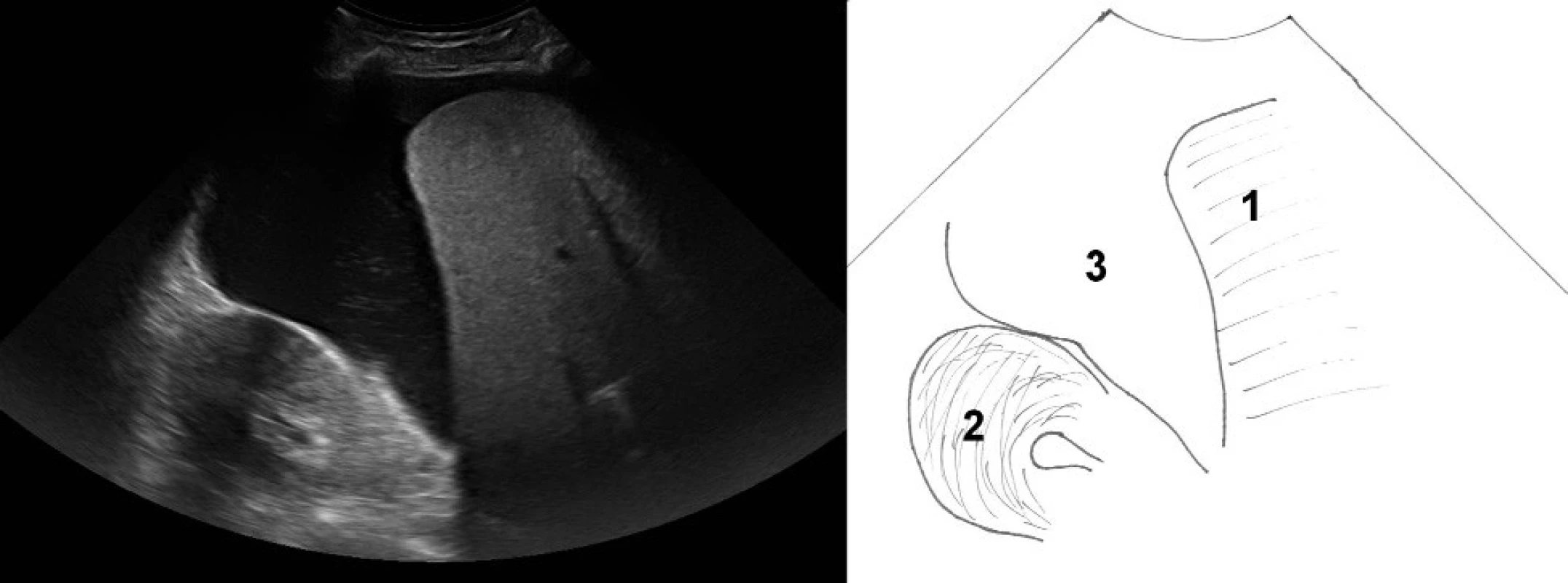
Volnou tekutinu můžeme zobrazit i v dutině hrudní – opět jako anechogenní oblast. V tomto případě však nevidíme separaci ledviny a jater, na povrchu jater můžeme pozorovat bránici jako hyperechogenní vrstvu (obr. 6).
Obr. 6. Pohled do pravé pohrudniční dutiny, kde je měřeno depo volné tekutiny (fluidothorax) 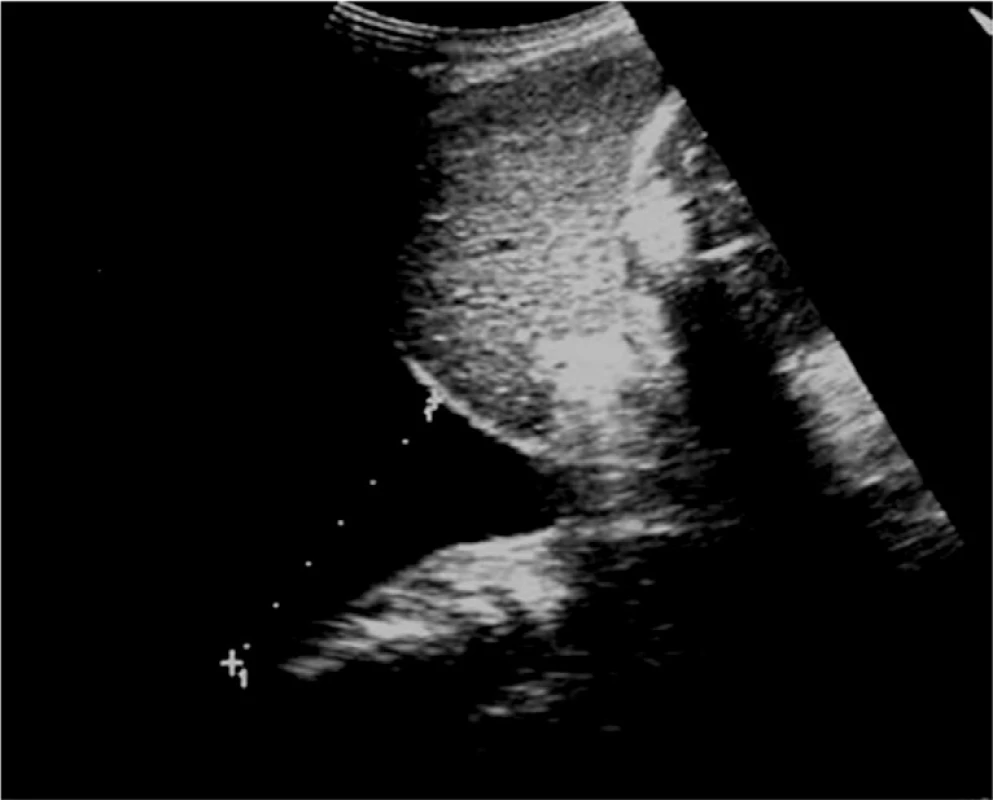
Cholecystolitiáza
Konkrementy ve žlučníku zjišťujeme často i náhodně. Žlučník lze vyšetřit nalačno, kdy je naplněn žlučí. Po jídle se žlučník kontrahuje a vyprazdňuje hypoechogenní náplň, je tedy obtížné jej zobrazit. Konkrement se zobrazuje jako oválný hyperechogenní útvar s akustickým stínem (obr. 7). Polohováním pacientky lze pozorovat, zda je konkrement volný, či zaklíněný.
Obr. 7. Solitární cholecystolitiáza; příčně zobrazena játra se žlučníkem, 1 – jaterní parenchym, 2 – hlavní větev portální žíly v pravém laloku jater, 3 – žlučník s hypoechogenním obsahem, 4 – konkrement ve žlučníku, 5 – akustický stín konkrementu, 6 – vena portae v jaterním hilu 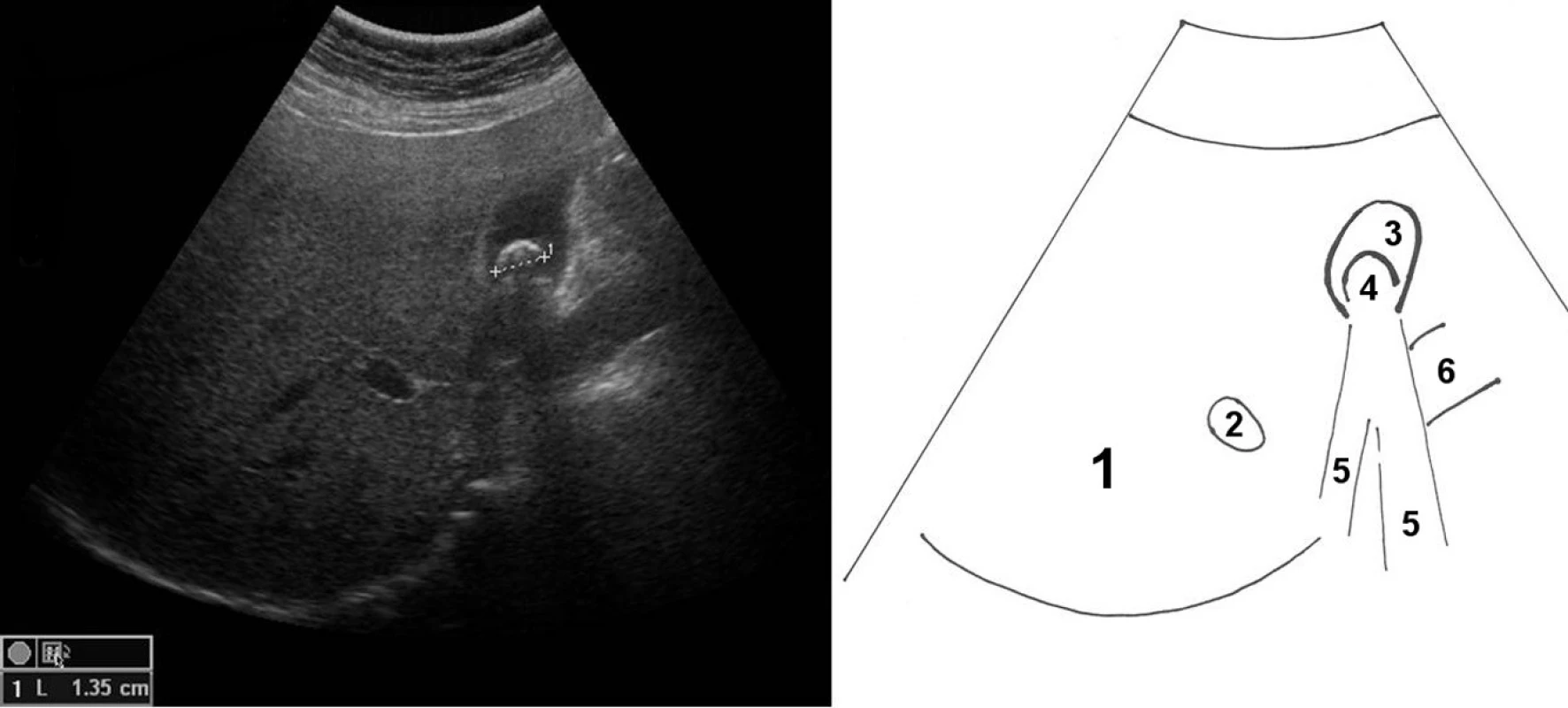
Hydrops žlučníku
Zobrazujeme objemný žlučník s hypoechogenní náplní, v dlouhé ose 10 a více cm, stěna není rozšířena. Odlišit hydrops od dobře naplněného žlučníku u lačné pacientky může být obtížné.
Choledocholitiáza
Obraz je podobný cholecystolitiáze, hyperechogenní konkrement se zobrazuje na kontrastním pozadí anechogenního žlučovodu. Nepřímou známkou obstrukce konkrementem může být dilatace hepatocholedochu nad 6 mm.
Poranění jaterního parenchymu
Odpovídá struktuře hematomu nebo čerstvého krvácení v jiných lokalitách, často ve spojení s volnou tekutinou v dutině břišní. Intraparenchymální poranění se nejčastěji zobrazí v podobě intraparenchymové hemoragie – nehomogenního ložiska s vaskularizací v okolí, ne však v ložisku.
Subkapsulární hematom
Hypoechogenní srpkovitý lem podél okraje jater, lze vysledovat viscerální peritoneum, které přechází z povrchu jater na povrch hematomu. Okolní orgány – tenké kličky, kolon ascendent, transversum, volně kloužou po tomto hypoechogenním útvaru.
TAUZ – LEVÝ HORNÍ KVADRANT
Vyšetření začínáme zobrazením sleziny a levé ledviny. Slezina je uložena v podžebří, k jejímu zobrazení je nutný hluboký nádech pacientky a zadržení dechu v inspiriu. Využít lze i polohy na pravém boku. Nezvětšená slezina měří v dlouhé ose do 11 cm (obr. 8). Echogenita sleziny je stejná jako echogenita jater a kůry ledvin. Při slezinném hilu zobrazujeme také levý laterální pól omenta. Mediálně můžeme zobrazit naplněný žaludek jako okrouhlou nebo oválnou strukturu s hyperechogenním obsahem a hypoechogenním lemem (obr. 9).
Obr. 8. Příčně zobrazená slezina s hilem 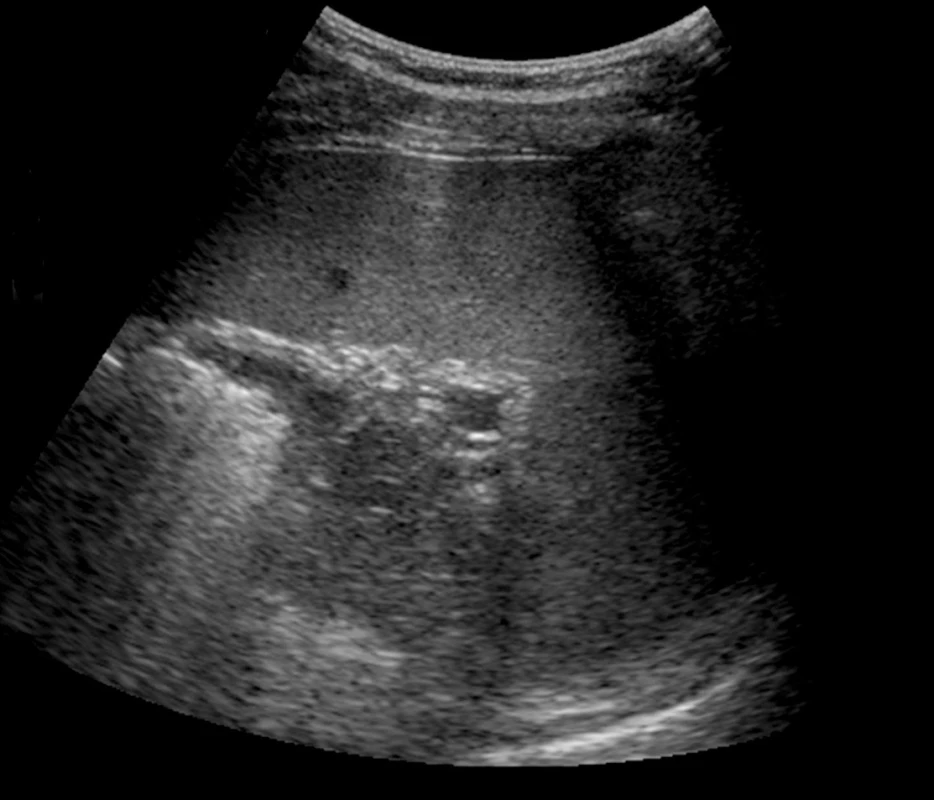
Obr. 9. Příčný řez epigastriem mírně vlevo od střední čáry. 1 – levý lalok jater, 2 – žaludek 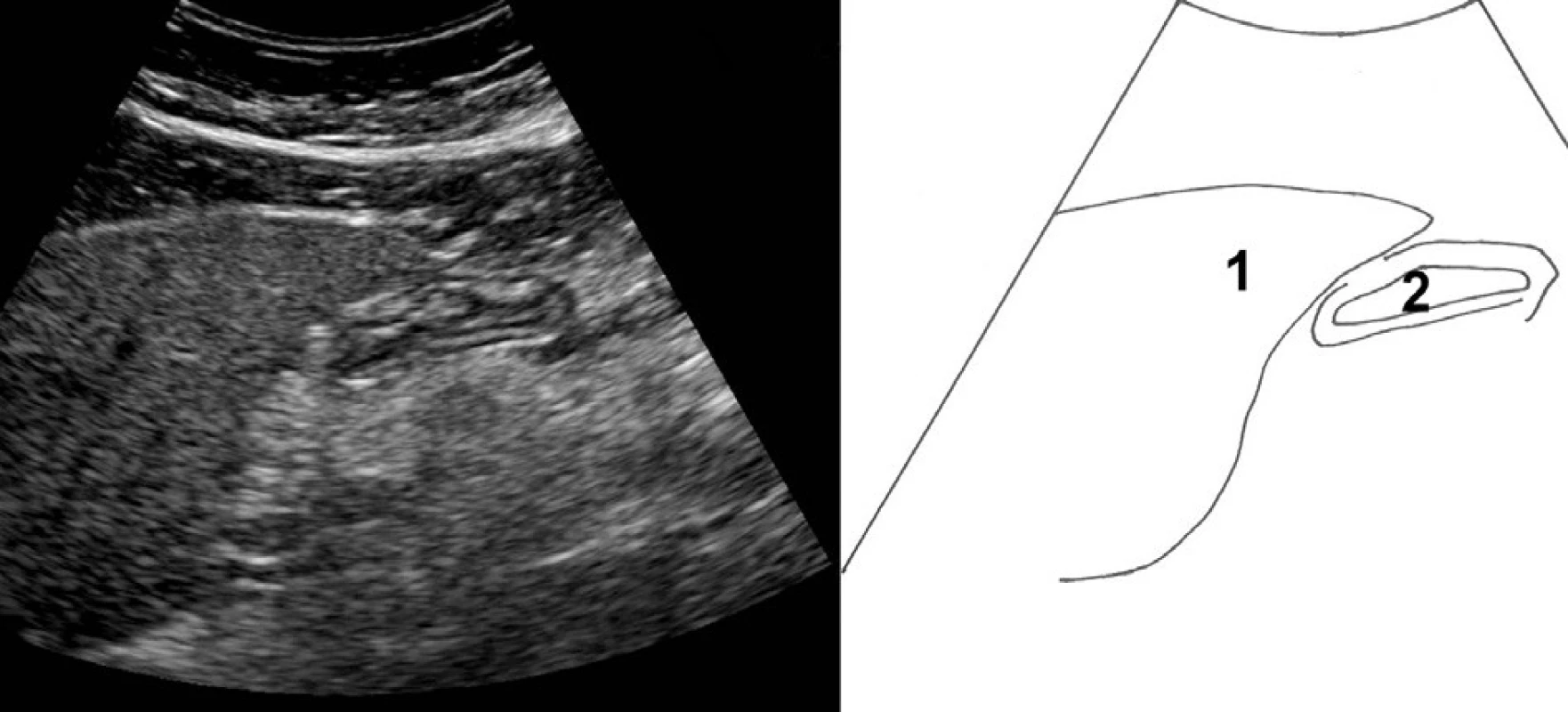
Poranění sleziny
Podobně jako u jater jsou v parenchymu sleziny patrny hypoechogenní nepravidelné avaskulární struktury, vyšetřitelnost je někdy obtížná, může pomoci poloha na pravém boku.
Gastroenteritida
Prosáknutí stěny žaludku s rozšířením stěny nad 4–5 mm, event. prosáknutí stěny duodena, v kličkách často tekutý obsah – klička je dilatována hypoechogenním obsahem, někdy s patrnýmmi hyperechy.
TAUZ – STŘEDOVÉ STRUKTURY A SPOLEČNÉ A DIFUZNÍ JEVY
Vyšetření středových struktur epigastria zpravidla následuje po vyšetření obou hypochondrií. Začínáme příčným zobrazením na úrovni jaterního hilu a truncus coeliacus. V příčném zobrazení posoudíme homogenitu parenchymu pankreatu, všímáme si jednotlivých anatomických částí pankreatu (hlava, tělo, ocas). Při sklápění sondy můžeme zobrazit větvení truncus coeliacus v podobě velrybí ploutve (obr. 10). Ventrálně od pankreatu vidíme v. splenica, která ve střední čáře, nebo nepatrně napravo od ní splývá s v. mesenterica superior ve v. portae. Dorzálně od v. portae (pod ní) vidíme a. mesenterica superior v příčném průřezu, dále příčně aortu. Mezi těmito dvěma cévami (popřípadě o něco kaudálněji) zobrazíme komprimovanou levou renální žílu přebíhající aortu (obr. 11). Při pohybu sondou laterálně vpravo můžeme zobrazit lig. hepatoduodenale a v něm obsažené cévy (a. hepatica propria a v. portae) a ductus choledochus (viz obr. 1).
Obr. 10. Zobrazení větvení truncus coeliacus (tzv. obraz velrybí ploutve nebo obraz racka), a. hepatica communis a a. splenica (třetí odstupující céva, a. gastrica sinistra, která má menší kalibr, se v tomto řezu zpravidla nezobrazuje) 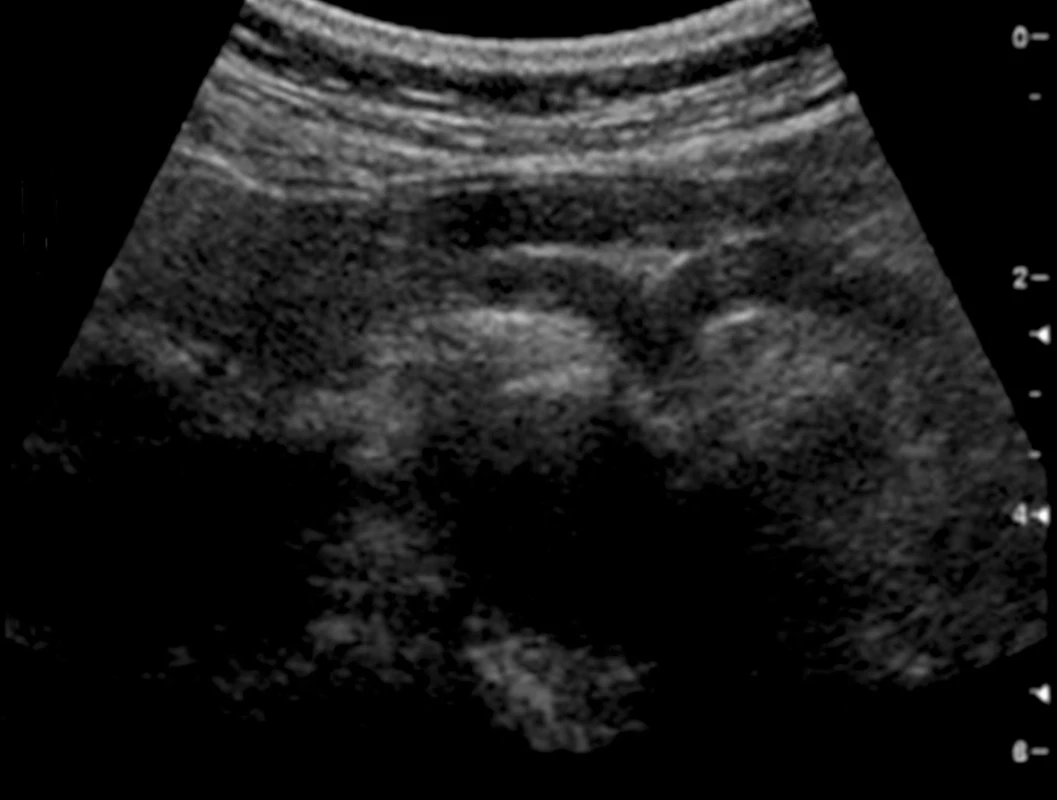
Obr. 11. Příčný řez středním epigastriem; 1 – levý lalok jater, 2 – tělo pankreatu, 3 – kauda pankreatu, 4 – vena lienalis, která se mediálně spojuje s vena epigastrica superior ve 5 – vena portae, 6 – příčně zachycená a. mesenterica superior, 7 – vena cava inferior a do ní vstupující 8 – vena renalis l. sin. přebíhající aortu (zde její průběh nad aortou komprimován), 9 – aorta, 10 – tělo obratle (pravděpodobně L1) 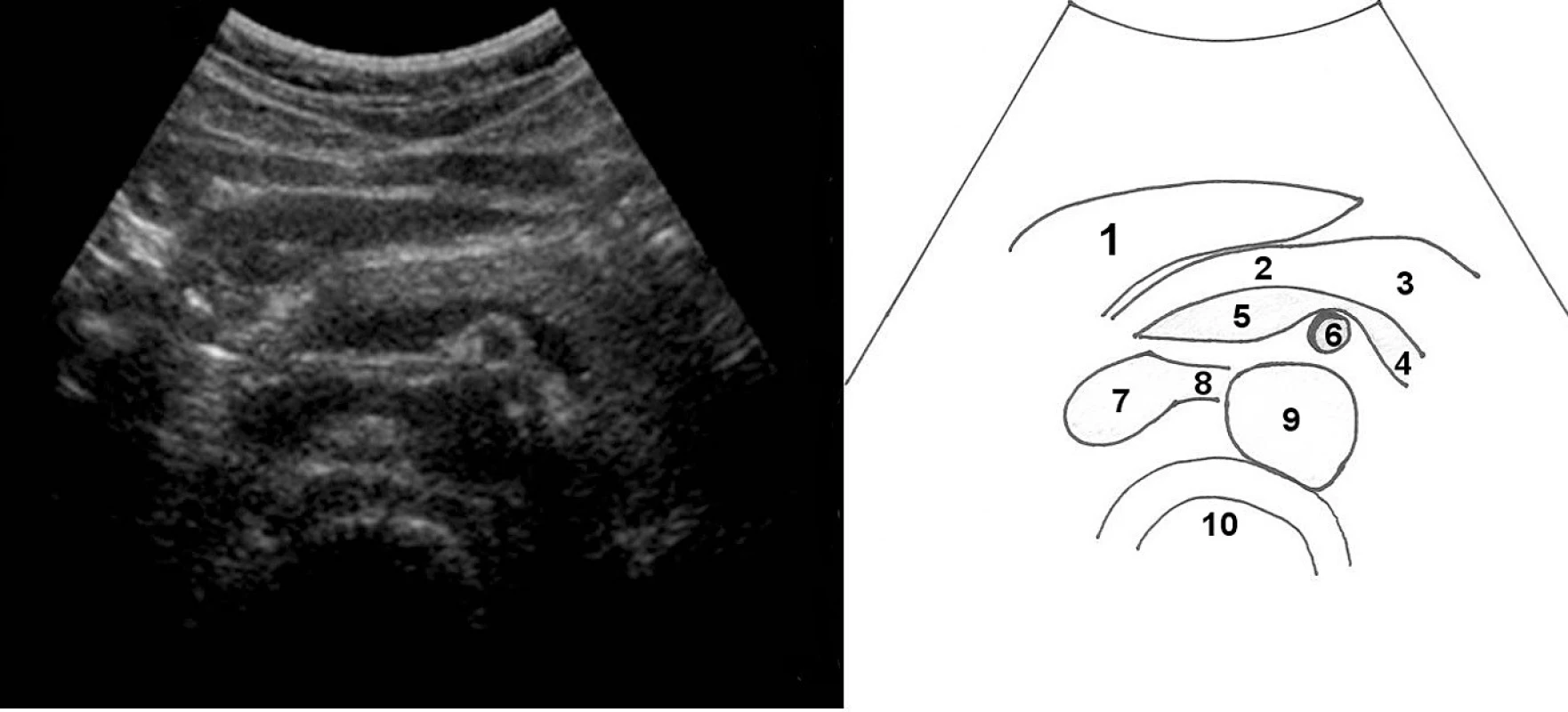
V zobrazení podélném vidíme aortu jako nekomprimovatelnou někdy pulzující pruhovitou anechogenní strukturu s hyperechogenním lemem, vpravo od ní při povolení tlaku pak zobrazíme dolní dutou žílu. Při tlaku sondy tato struktura v důsledku komprese mizí. V podélném zobrazení aorty hodnotíme odstup hlavních cévních kmenů – truncus coeliacus a a. mesenterica superior (obr. 12). V úhlu odstupu a. mesenterica superior může být přítomna vysoká retroperitoneální lymfadenopatie.
Obr. 12. Podélné zobrazení odstupu hlavních epigastrických arteriální kmenů z aorty; 1 – levý lalok jater, 2 – aorta, 3 – truncus coeliacus, 4 – a. mesenterica superior 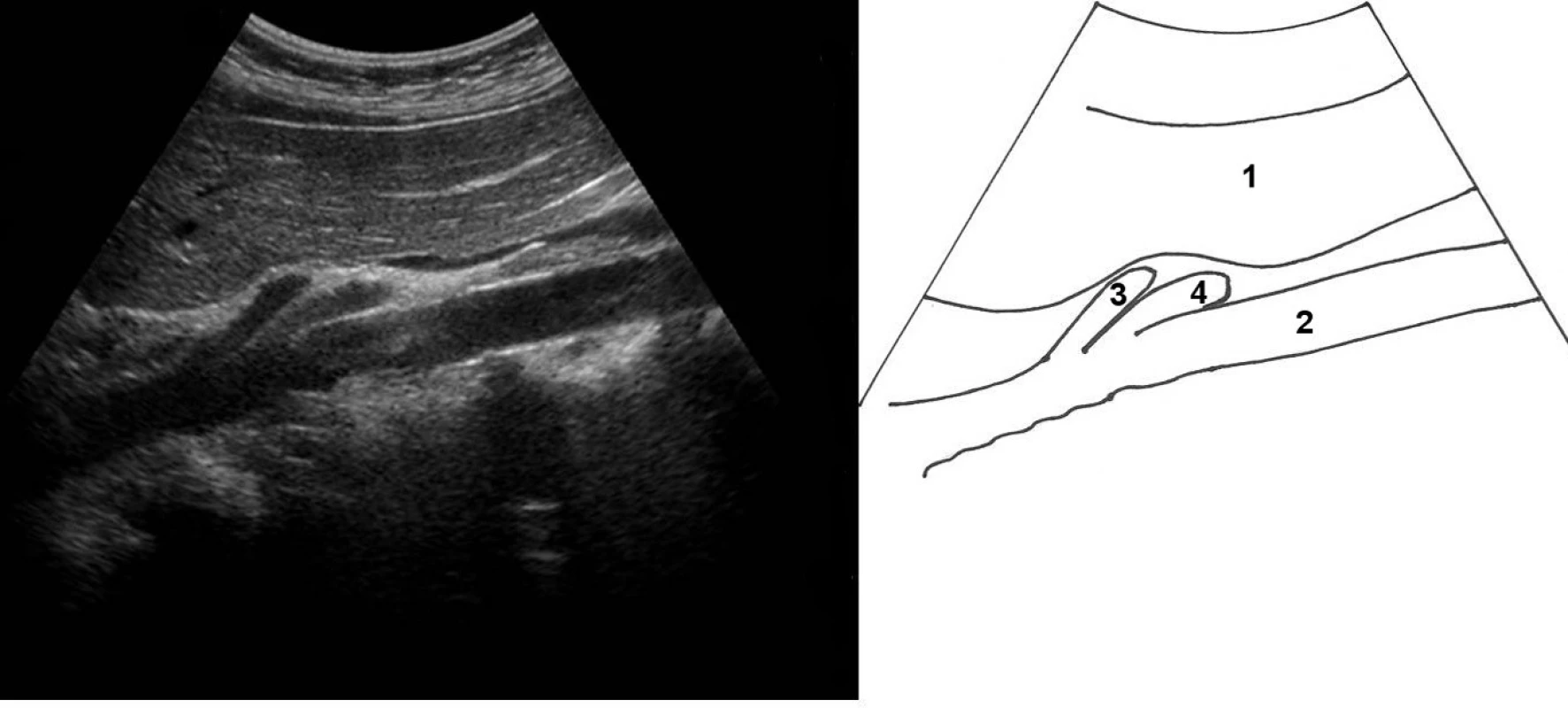
V dutině břišní pak zobrazíme kličky tenkého i tlustého střeva, lehce vlevo od střední čáry můžeme zobrazit koncentrickou strukturu žaludku (viz obr. 9), která může sloužit k navigaci pro zobrazení omenta.
Pankreatitida
Při dobrých akustických podmínkách je v počáteční fázi pankreas často bez detekovatelných změn, po hodinách se obraz vyvíjí – kontury pankreatu jsou neostré, pankreas nehomogenní, prosáklý, prosáklé je i okolí pankreatu. Může být patrna iritace duodena, v pokročilejších stadiích můžeme okolo pankreatu, případně i volně v břišní dutině detekovat volnou tekutinu, volná tekutina může být přítomna i v pleurálních dutinách.
Krvácení do peritoneální dutiny
Čerstvá krev je anechogenní, někdy hypoechogenní, nejlépe zobrazitelná v obou hypochondriích – jako separace ledviny a jater anechogenním pruhem (viz obr. 5) nebo separace sleziny od stěny břišní a hrudní. Koagula mohou být zaměněna za střevní kličky, zvláště u obézních pacientek se špatnou přehledností. Střídavý tlak sondy může pomoci k odlišení těchto struktur, stejně tak trpělivost při čekání na peristaltickou vlnu.
Krvácení do retroperitonea
Zobrazujeme separaci jednotlivých struktur retroperitonea smíšeně echogenními hmotami, nebo hypoechogenní masou v případě čerstvého krvácení.
Ileus
Střevní kličky jsou distendovány stagnujícím obsahem, který je většinou tekutý, peristaltika je obleněná až vymizelá. Při obstrukci můžeme naopak pozorovat usilovnou peristaltiku a distenzi nad překážkou, naopak za překážkou bývá střevo oplasklé. Za distenzi tenkého střeva lze považovat průměr větší než 2,5–3 cm (obr. 13), u tračníku je měření na UZ obtížné, lepší informaci podá nativní snímek břicha nebo CT s kontrastem. Občas lze pozorovat kyvadlovitou peristaltiku bez posouvání střevního obsahu. Můžeme se pokusit o zobrazení truncus coeliacus, a. a event. i v. mesenterica superior a v. portae, aby bylo možné vyloučit či potvrdit cévní příčinu.
Obr. 13. Distendovaná tenká klička bez peristaltiky s patrnými Kerckringovými řasami 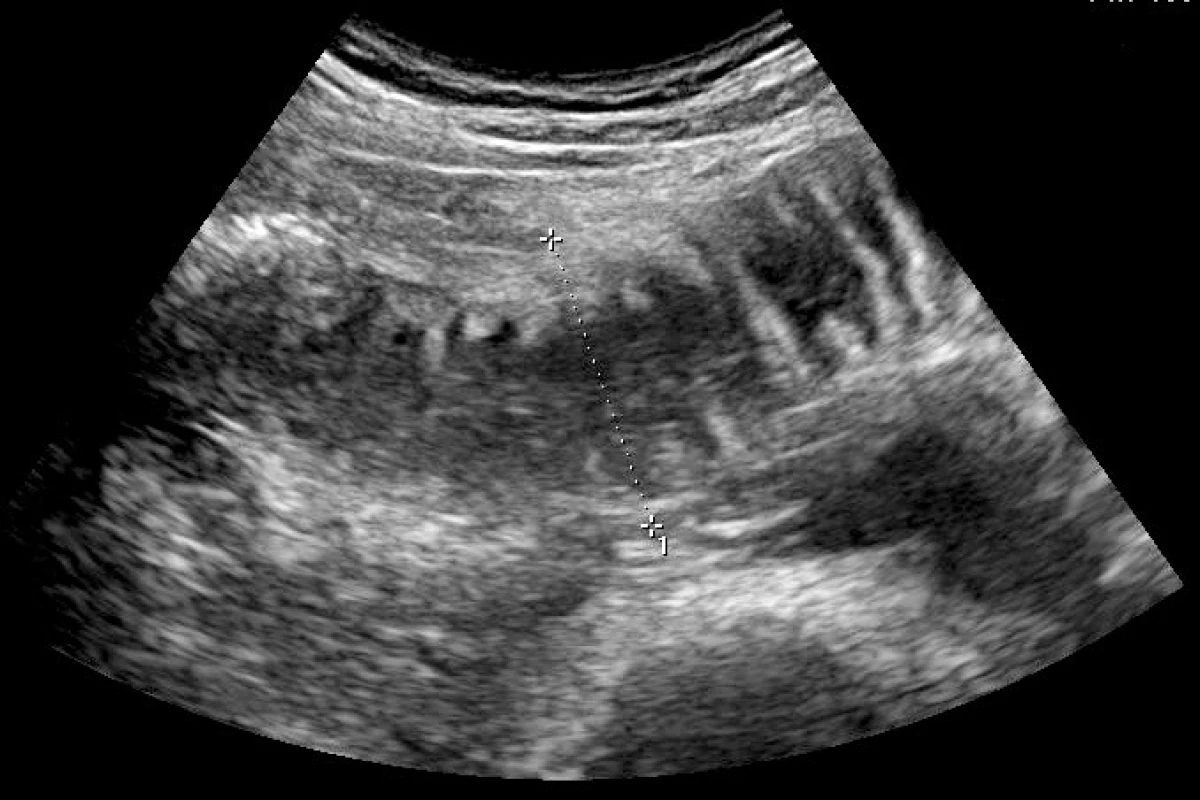
Aneurysma břišní aorty
Lumen je rozšířené, vzhledem k velké variabilitě je těžké určit normální šíři (mezi 2–2,5 cm). Při podezření na aneurysma břišní aorty je vhodné srovnání šíře aorty supra - a subrenálně (myšleno vzhledem k výši ústí renálních tepen). Část vaku aneurysmatu bývá ztrombotizovaná (hypoechogenní až smíšeně echogenní srpek až prstenec uvnitř lumen), k diferenciaci trombu a volného průtočného lumen pomůže barevné mapování. V případě prosakování aneurysmatu jsou v retroperitoneu smíšeně echogenní masy, při masivním krvácení pak anechogenní čerstvá krev.
Renální kolika
Při zablokování konkrementu v pyelo-ureterálním přechodu lze vzácně konkrement sonograficky detekovat jako hyperechogenní útvar s dorzálním akustickým stínem, dále je patrna dilatace kalichopánvičkového systému – v centru ledviny jsou patrny anechogenní rozšířené kalichy a pánvička. Problémem může být odlišení parapelvických cyst, které mohou vypadat podobně. Při zaklínění konkrementu v močovodu lze jako nepřímou známku detekovat jen dilataci kalichopánvičkového systému.
Dilatace kalichopánvičkového systému
Dilataci kalichopánvičkového systému lze schematicky rozlišit ve 3 stupních. První – dilatace pánvičky, druhý – dilatace pánvičky i kalichů, třetí – dilatace s redukcí renálního parenchymu (obr. 14).
Obr. 14. Různé stupně dilatace kalichopánvičkového systému (zde v příčném zobrazení pravé ledviny); A – dilatace I-II° (rozšíření pánvičky a počínající dilatace kalichů), B – dilatace II-III° (rozšíření pánvičky i kalichů, počínající redukce parenchymu), C – dilatace III°, hydronefróza (vakovitá ledvina s prakticky kompletním vymizením parenchymu) 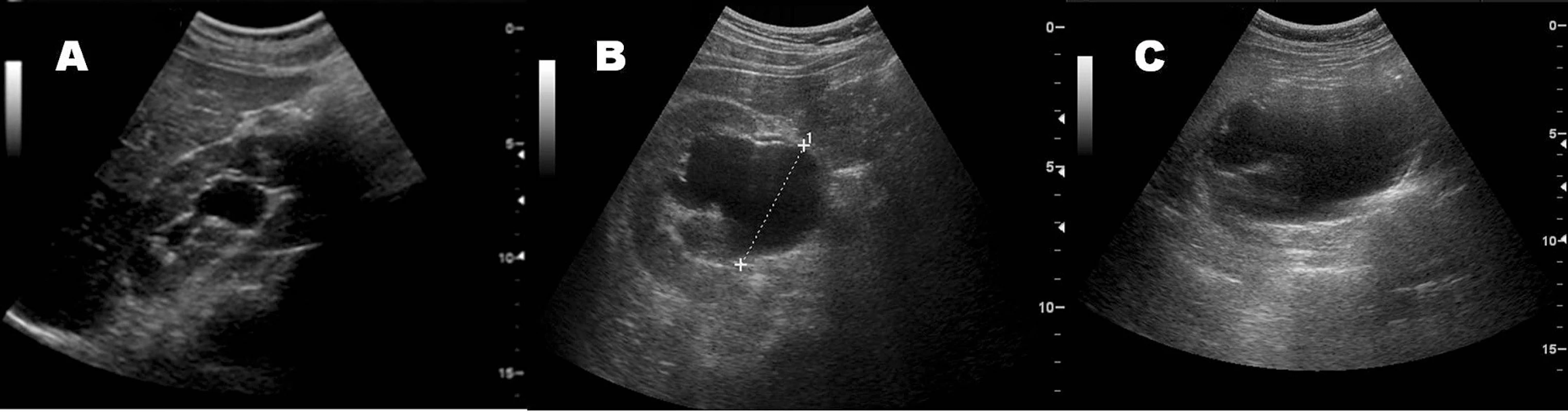
Pyelonefritida
Obraz nemusí být vůbec změněn, zejména v počátečním stadiu. Jinak lze pozorovat prosáknutí parenchymu se setřením hranice mezi kůrou a dření.
Poranění ledviny
V parenchymu hypoechogenní útvary, při subkapsulárním hematomu srpkovitý lem podél ledviny.
HYPOGASTRIUM
Apendicitida
Pro zobrazení apendixu je ideální využít lineární sondu. V pravém podbřišku je patrna tubulární nekompresibilní struktura navazující na cékum o průměru větším než 6 mm. Stěna iritovaného apendixu je prosáklá s vrstevnatým uspořádáním hypo - a hyperechogenních vrstev – na průřezu má podobu terče. Iritovaný apendix je většinou bez peristaltiky. Přítomnost peristaltiky pomáhá i při odlišení zdravého terminálního ilea od iritovaného apendixu. Při tlaku sondou pacient udává bolest. Při atypickém uložení apendixu je někdy prakticky nemožné jeho zobrazení. Někdy bývají při apendicitidě v ileocékální oblasti aktivované uzliny zobrazující se jako ovoidní hypoechogenní útvary do velikosti asi 10–15 mm. V některých případech, při positio pelvina apendixu, lze typický obraz zánětlivého postižení zobrazit i při transvaginálním ultrazvukovém vyšetření.
Divertikulitida, kolitida
U obou podobný obraz s prosáknutím stěny tračníku, šíře stěny větší než 4–5 mm, stěna je vrstevnatě uspořádaná. Při divertikulitidě může být v okolí patrný hypoechogenní ohraničený absces.
ZÁVĚR
Zvládnout techniku transabdominálního ultrazvukového vyšetření není obtížné. Každý gynekolog je navíc zvyklý abdominální sondu používat při ultrazvukovém vyšetření v těhotenství. Samotné vyšetření zpravidla zabere pouze několik minut, může však podat důležitou informaci jak ve smyslu negativním – nezobrazujeme jinou než případně gynekologickou příčinu obtíží, kdy dovolí soustředit se na další cílenou diagnostiku a léčbu, tak ve smyslu pozitivním – odhalit pravděpodobné negynekologické příčiny obtíží, a zajistit tedy adekvátní péči pro pacientku neprodleně.
Práce byla podpořena grantem IGA MZ ČR NS10566-3/2009.
MUDr. Michal Zikán, Ph.D.
Gynekologicko-porodnická klinika 1. LF UK a VFN
Apolinářská 18
128 00 Praha 2
e-mail: michal.zikan@lf1.cuni.cz
Zdroje
1. Berek, JS., et al. Novak’s gynecology. 13th ed. Philadelphia: Lippincott, Williams and Wilkins, 2002, 1432 p.
2. Fleischer, AC., et al. Sonography in obstetrics and gynecology: Principles and practice. 6th ed. New York: McGraw-Hill Medical, 2001, 1300 p.
3. Hofer, M. Sono Grundkurs. Stuttgart: Georg Thieme Verlag, 2002, 240 p.
4. Timmerman, D., et al. Ultrasound and endoscopic surgery in obstetrics and gynaecology – a combined approach to diagnosis and treatment. London: Springer, 2003, 344 p.
5. Timor-Tritsch, IE., et al. Transvaginal sonographic markers of tubal inflammatory disease. Ultrasound Obstet Gynecol, 1998, 12, p. 56–66.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek Abstrakt
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2011 Číslo 4- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Postabortivní syndrom – symptomy, dopady a možnosti léčby
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Vědecké poznatky rozptylující obavy spojené s používáním nitroděložní antikoncepce i u mladých žen
-
Všechny články tohoto čísla
- Doporučené postupy – závazné, nebo nezávazné?
- Transabdominální ultrazvukové vyšetření v gynekologii
- Minimálně invazivní výkony pod ultrazvukovou kontrolou v onkogynekologii
- Aplikace metody SNP array v prenatální diagnostice
- Vplyv exogénneho luteinizačného hormónu na parametre IVF/ICSI cyklov
- Metylácia vybraných tumor-supresorických génov v benígnych a malígnych ovariálnych nádoroch
- Současná klasifikace zhoubných nádorů v onkogynekologii – část I
- Biochemické aspekty fetálnej hypoxie
- Nová metoda screeningu Downova syndromu v I. trimestru: One-Stop-Clinic for Assessment of Risk (OSCAR)
- Trikuspidální regurgitace u plodu
- Je třeba revidovat doporučení prevence trombembolické nemoci u těhotných?
- Riziko vzniku prolapsu „de novo“ v primárne nepostihnutom kompartmente pri použití syntetického implantátu v rámci operačnej liečby prolapsu panvových orgánov
- Profesor MUDr. Vojtěch Šnaid, DrSc.Významná osobnost české gynekologie a porodnictví21. 9. 1911 – 25. 6. 2001
- Abstrakt
- Postřehy z ENTOG exchange Manchester, Velká Británie
- Entog exchange ve Velké Británii 2. 5.–7. 5. 2011
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Trikuspidální regurgitace u plodu
- Aplikace metody SNP array v prenatální diagnostice
- Transabdominální ultrazvukové vyšetření v gynekologii
- Současná klasifikace zhoubných nádorů v onkogynekologii – část I
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



