-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Akutní febrilní neutrofilní dermatóza – Sweetův syndrom
Acute febrile neutrophilic dermatosis – Sweet syndrome
Sweet syndrome also termed acute febrile neutrophilic dermatosis is characterized by the abrupt onset of fever, leukocytosis and demarcated papules and nodules, which show dense neutrophilic infiltrates in histopathology. This syndrome is often associated with malignant and immunological conditions. Treatment with systemic glucocorticoids is successful. In the following we describe a case of a 66 year-old woman patient, who had skin problems after being reoperated for umbilical hernia.
Key words:
neutrophilic dermatosis, Sweet syndrome, paraneoplastic syndrome, fever.
Autoři: Marta Boudyšová; Karel Ettler; Marie Podhola; Miroslav Šimková
Působiště autorů: Fakultní nemocnice Hradec Králové, Klinika nemoci kožních a pohlavních
Vyšlo v časopise: Čas. Lék. čes. 2012; 151: 359-361
Kategorie: Kazuistika
Souhrn
Sweetův syndrom nebo-li akutní febrilní neutrofilní dermatóza je onemocnění charakterizované náhlým vznikem horečky, leukocytózy a ohraničených papul a nodulů, které jsou projevem neutrofilních infiltrátů v histologickém obrazu. Tento syndrom je často asociován s hematologickými a imunologickými onemocněními. Léčba je úspěšná se systémovými kortikoidy. Popisujeme případ tohoto onemocnění u 66leté ženy, u které kožní obtíže nastaly po reoperaci umbilikální kýly.
Klíčová slova:
neutrofilní dermatóza, Sweetův syndrom, paraneoplastický syndrom, febrilie.ÚVOD
Sweetův syndrom byl pojmenovaný po dr. Sweetovi z Plymounthu v Anglii, který jako první popsal toto onemocnění v roce 1964. Jedná se o akutní neutrofilní dermatózu, která se projevuje náhle vzniklou horečkou, zvýšenými zánětlivými markery, kožními a mimokožními projevy. Případ tohoto onemocnění demonstrujeme na naší pacientce.
POPIS PŘÍPADU
Do naší ambulance byla v listopadu 2010 odeslána 66letá pacientka z infekční kliniky s podezřením na erythema nodosum s projevy na extenzorových částech horních i dolních končetin.
V lednu 2010 podstoupila laparoskopickou cholecystektomii. Po této operaci došlo v oblasti pupeční jizvy ke vzniku kýly. V červnu 2010 byla provedena její chirurgická úprava. Začátkem listopadu 2010 podstoupila reoperaci pro recidivu kýly v pupku s opětovným provedením plastiky. O 7 dnů později došlo ke vzniku exantému na kolenou s postupným rozšířením na extenzorové části horních a dolních končetin. Subjektivně udávala bolestivost v postižených místech. Objevily se také febrilie přes 38 C, které trvaly několik dní. Pacientka přijata na naši kliniku 11. den po vzniku obtíží.
Rodinná anamnéza byla bezvýznamná. Pacientka léčena pro gonartrózu. V roce 1997 prodělala suspektní tranzitorní ischemickou ataku bez následků. Léky trvale neužívala, před hospitalizací pro febrilie přechodně Ibalgin 400 mg. Udává anafylaktickou reakci při kontaktu s pryšcovitými rostlinami.
Při přijetí pacientka febrilní, na bércích a v oblasti kolenou četné červeno-lividní papulonodózní projevy (obr. 1, 2). Na extenzorových částech předloktí obdobný nález méně vyjádřený (obr. 3). Bez projevů v dutině ústní.
Obr. 1. Projevy na dolních končetinách, klinicky připomínající erythema nodosum 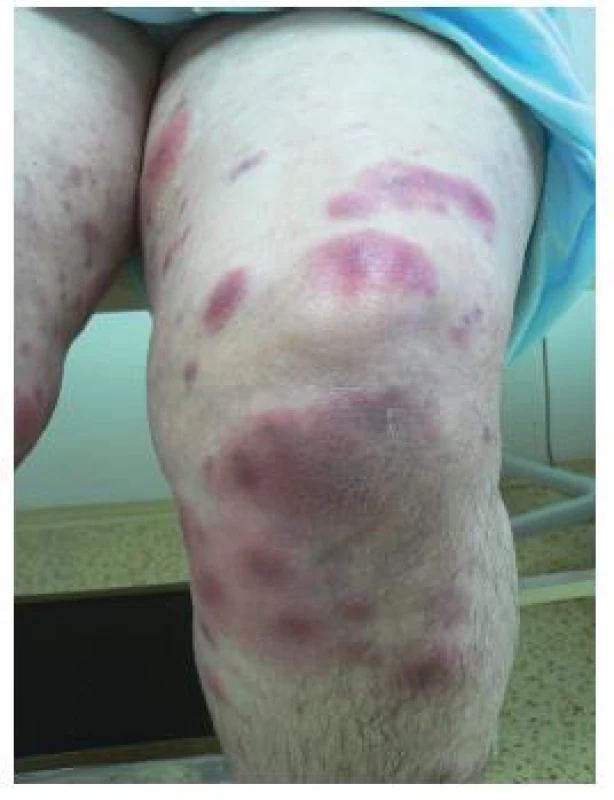
Obr. 2. Projevy v oblasti kolena – detail 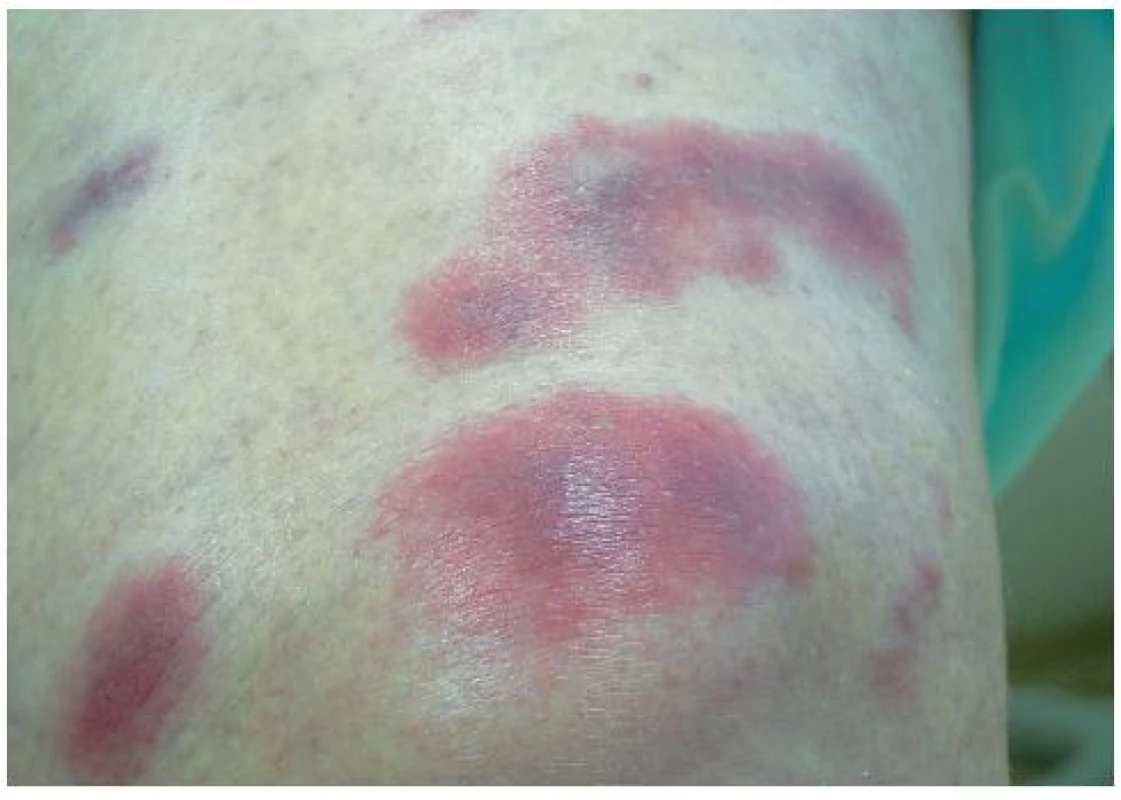
Obr. 3. Projevy na předloktích 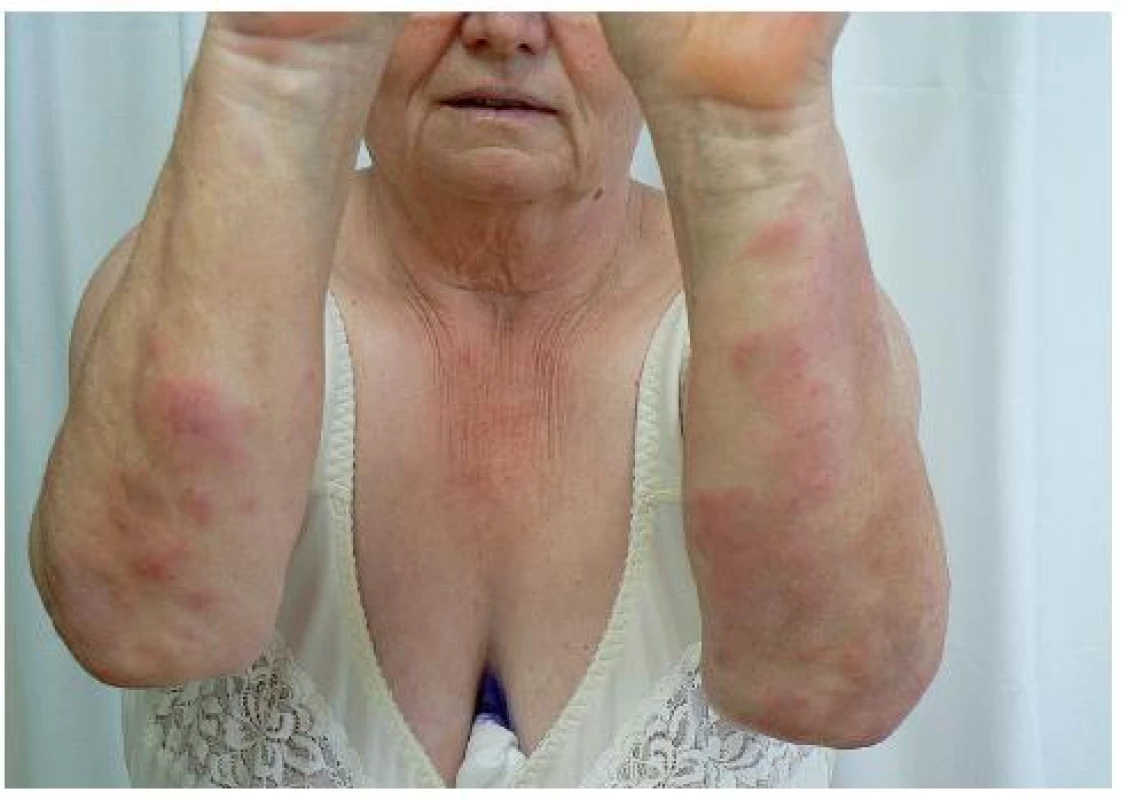
V krevním obrazu byla zjištěna leukocytóza 18 .109/l , neutrofilie 0,75. Trombocyty a erytrocyty v normě. CRP 69,7.
Z průběhu a laboratorního nálezu jsme vyslovili podezření na Sweetův syndrom, byla zahájena terapie celkovými kortikoidy. Indiciálně Prednison 40 mg na den při hmotnosti pacientky 80 kg. Lokálně Hirudoid ung. 2krát denně.
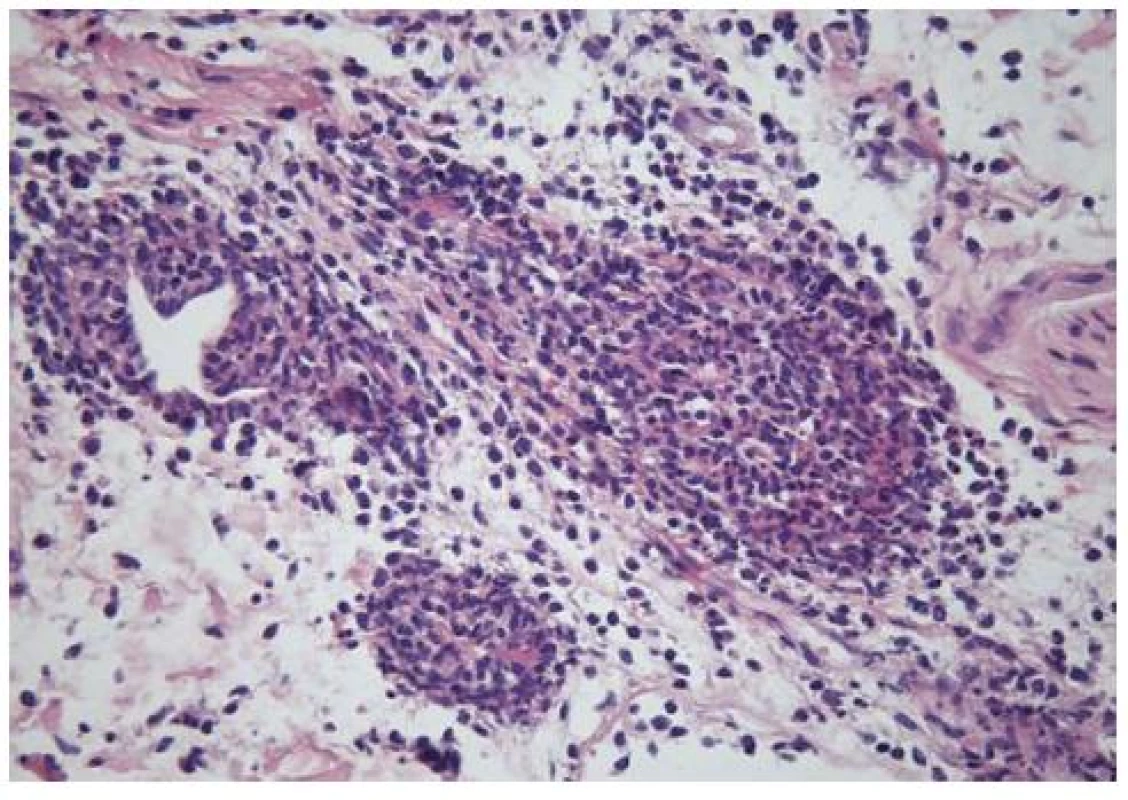
Před zahájením léčby byla provedena probatorní excize z infiltrovaného ložiska na stehně levé dolní končetiny, kde je epidermis přiměřená. Těsně pod ní je v okolí kapilár lehká chronická kapilaritis. Hlouběji, v oblasti potních žlázek, je několik cév s nápadným smíšeným zánětem s výraznou přítomností neutrofilních granulocytů s eventuální leukocytoklázií. Fibrinoidní nekrózy v těchto drobných cévách nebyly zjištěny. Tyto cévy nereagují s cytokeratinem. Popsaný obraz může spadat do širšího rámce neutrofilní dermatózy. O obraz erythema multiforme ani erythema nodosum se nejedná (obr. 4).
Vzhledem k vysoké hladině CRP byl doplněn RTG plic s negativním nálezem.
V úvodu hospitalizace, 2. den po nasazení celkové kortikoidní terapie, došlo k poklesu febrilii. Do týdne byl zřetelný ústup kožního nálezu. Pacientka propuštěna 18. den hospitalizace, kdy po těle pozorovány už jen diskrétní projevy na bércích, bez celkové kortikoidní terapie s kontrolním CRP 3,5.
DISKUZE
Akutní febrilní neutrofilní dermatóza, také nazývána Sweetův syndrom, je onemocnění, které je charakteristické náhlým vznikem horečky, červeno-lividními bolestivými multiformními projevy, které se shlukují do ložisek. Ty poukazují na husté neutrofilní infiltráty a edém v papilární dermis.
Patofyziologie
Akutní febrilní neutrofilní dermatóza je hypersenzitivní reakce, která může nastat v návaznosti na systémové faktory – hematologické onemocnění, infekce, zánět, vakcinace, atd. Jde pravděpodobně o infekčně-alergický mechanismus. Základem je imunokomplexový typ alergické reakce – typ III dle Coombse a Gella. V pustulách je možné imunofluorescenční metodou dokázat imunokomplexy.
Je popisována asociace mezi exogenním „granulocyte-colony stimulating factor “(G-CSF) a rozvojem Sweetova syndromu, což podporuje i vznik neutrofilie. G-CSF potlačuje apoptózu a prodlužuje přežití neutrofilů in vivo. Hladina G-CSF v periferní krvi stoupá u pacientů s objektivním Sweetovým syndromem. V budoucnu by jeho sledování mohlo sloužit jako užitečný indikátor aktivity onemocnění.
Je pozorován i možný genetický vliv ve spojitosti s HLA-B 54 v japonské populaci.
Výskyt
Onemocnění postihuje převážně ženy 15 : 1, ve věku 30 až 60 let, bez rasové predilekce. V dětství je extrémně vzácný, bez závislosti na pohlaví, spíše doprovází infekce.
Asociace
Je pozorovaná častá asociace s malignitami a onemocněními hematopoetického aparátu (11–54 %), např. akutní myeloidní leukémie, Hodgkinova choroba, kožní T-buněčný lymfom, non-Hodgkinův lymfom, mnohočetný myelom. V těchto případech není tak silně vyjádřená predominance ženského pohlaví. Vídáme častěji kožní projevy charakteru pustulo-bulózní hlavně v oblasti obličeje a horní poloviny těla.
Dále jsou to imunologická onemocnění: revmatoidní artritis, dermatomyositis, nespecifické střevní záněty a onemocnění pojivové tkáně.
Vídáme časté postižení respiračního traktu. Nejčastěji popisovanou infekcí je Streptoccocus pneumonie. Dalšími bakteriemi jsou Salmonela, Staphyloccocus, Yersinia enterocolitica, Helicobacter pylori, Borrelia burdgdoferi. Z virových infekcí – hepatitis A, B, cytomegalovirus, HIV.
V některých případech může být spouštěcím momentem očkování.
U mnoha druhů léků je popisován jako spouštěcí faktor G CSF, kyselina transretinová, hydralazin, hormonální antikoncepce, lithium, furosemid, minocyclin, trimetoprim-sulfamethoxazol.
Asi ve 2 % může být Sweetův syndrom asociován s těhotenstvím hlavně v I. a II. trimestru. V mnoha případech došlo ke spontánnímu zhojení. Nebyla pozorována zvýšená fetální morbidita ani mortalita (11).
Klinický obraz
Inkubační doba trvá 1–3 týdny. Po tomto období u pacienta vzniká horečka, neutrofilní leukocytóza, kožní a mimokožní projevy.
Kožní projevy se objevují hlavně v obličeji, v horní části trupu, na šiji a na extenzorových stranách končetin. Vytvářejí se tmavočervené pomalu se zvětšující erytémy bolestivé na tlak, příležitostně i papuly, jako i edematózně infiltrované plaky s nepravidelným povrchem, které se mohou zvýraznit až vznikem puchýřů a pustul. Častým postižením je i sliznice dutiny ústní.
V mimokožní manifestaci může postihovat několik orgánových systémů. Plicní postižení se projevuje jako dyspnoe, chronický kašel a plicní infiltráty. Další formou extrakutánního postižení mohou být sterilní osteomyelitídy, artralgie a artritídy. Vídáme i onemocnění střev, jater, ledvin, očí a CNS.
Laboratorní nález
U pacientů nacházíme elevaci sedimentace erytrocytů, CRP, leukocytóza nad 8 .109/l a neutrofilie. Anémie a nízká hladina trombocytů je pozorována u malignit.
Histologie
Epidermis u Sweetova syndromu je většinou nepostižena, i když někdy nacházíme jemnou spongiózu. Zřídka jsou popisovány vezikuly a spongiformní pustuly. Hlavní histologický nález je situován v retikulární dermis, kde nacházíme neutrofilní polymorfonukleární infiltráty. Tyto infiltráty jsou difuzní, perivaskulárně uloženy a často v okolí vývodů potních žlázek. Typická je leukocytoklázie (10)
Diferenciální diagnostika
Přítomnost fibrinoidních vaskulárních změn pozorujeme u nekrotizující vaskulitídy, u leukocytoklastické vaskulitídy, erythema elevatum diutinum a granuloma faciale. U granuloma faciale jsou fibrinoidní nekrózy minimální, ale dominuje eozinofilie (10).
U starších projevů erythema elevatum diutinum a granuloma faciale nacházíme fibrózu, kterou nepozorujeme u Sweetova syndromu.
Přítomnost charakteristických ulcerací nám napomáhá odlišit pyoderma gangrenosum od Sweetova syndromu. Histologicky u pyoderma gangrenosum nenacházíme leukocytoklázii, která je typická pro Sweetův syndrom.
Pro erythema multiforme je typická kombinace hydropické degenerace buněk bazální membrány, apoptóza keratinocytů ve spojení s dermálnímí lymfohistiocytárními infiltráty s exostózou a satelitní buněční nekrózou. Leukocytoklázii nepozorujeme.
Erythema nodosum reprezentuje prototyp septální panikulitídy.
Terapie
Prozatím nejdůležitější místo v terapii zaujímají celkové kortikoidy. Používají se iniciální dávky prednisonu 0,5 až 1,5 mg/kg/d. Kožní obtíže mizí během 1–4 týdnů. Přechod do chronicity je pozorován přibližně v 15 %.
Lokální kortikoidy mají spíše podpůrný charakter.
Nesteroidní antiflogistika: Indometacin se zdá být alternativou celkových kortikoidů. Ve studii (8) 17 z 18 respondentů odpovědělo na léčbu Indometacinem. Během 20 měsíců follow-up nedošlo ke vzniku relapsu ani u jednoho z respondentů. Použité dávkování bylo 150 mg/d 1 týden, 100 mg/d další 2 týdny. Poté byl Indometacin vysazen. Horečky a artralgie vymizely během 48 hodin, kožní projevy do 7–14 dnů.
Jodid draselný: Někteří autoři považují jodid draselný za efektivní léčbu srovnatelnou s celkovými kortikoidy a zároveň s nižším rizikem vzniku relapsu. Ve studii (9) bylo aplikováno 900 mg na den kalium jodatum. Ke zlepšení stavu došlo během 48 hodin a kožní projevy vymizely během 1 týdne. U dvou pacientů byla pozorována vaskulitida.
Další možnosti léčby byly popsané u terapie cyklosporinem a doxycyklinem.
Jako neúspěšná terapie se prozatím považuje léčba dapsonem, colchicinem a pentoxiphilinem.
ZÁVĚR
Sweetův syndrom je zřídka se vyskytující onemocnění s velmi dobrou odpovědí na systémově podávané kortikoidy. Bez celkové léčby toto onemocnění perzistuje po několik měsíců, často vídáme i rekurence.
ADRESA PRO KORESPONDENCI:
MUDr. Marta Boudyšová
Klinika nemocí kožních a pohlavních FN
Sokolská 581, 500 05 Hradec Králové
e-mail: marta.boudysova@seznam.cz
Zdroje
1. Braun-Falco, O. Dermatológia a venerológia. 1. vyd. Martin: Osveta 2001; 485-486.
2. Bruyn GAW, Missier ETA, Toonstra J, et al. Sweet’s syndrome. Neth J Med 1990; 36 : 62–68.
3. Cetkovská P, Pizinger K, Štork J. Kožní změny u interních onemocnění, 1. vyd. Graga Publishing 2010; 173–175.
4. Cohen PR. Sweet’s syndrome – A comprehensive review of an acute fibrile neutrophilic dermatosis, Orphanet Journal of Rare Diseases 2007; 2 : 34.
5. Farhi D, et al. The neutrophilic dermatoses. Dermatologi Nursing 2008; 20 : 274.
6. Fett DL, Gibson LE. Sweet’s Syndrome:Systemic signs and Symptoms and Associated Disorders, Mayo Clin Proc., 70, s. 234–240, 1995.
7. Franks AG. Skin manifestations of internal disesa. Medical Clinics of North America 2009; 93 : 1265.
8. Hoffman G. Treatment of Sweet’s syndrome (active febrile neutrophilic dermatosis) with indomethacin. J Rheum 1977; 4 : 201–206.
9. Horio T, Imamura S, Danno K, et al. Treatment of acute neutrophilic dermatosis (Sweet’s syndrome) with potassium iodide. Dermatologica 1980; 160 : 341–347.
10. McKee PH , Calonje E, Granter SR. Pathology of the skin with clinical correlations. Elsevier Mosby, third edition 2005; 679–682.
11. Satra D, Zalka A, Cohen PR. Sweet’s syndrome and pregnancy. J Am Acad Dermatol 1994; 30 : 297–300.
12. Štork J, et al. Dermatoogie, 1. vyd. Praha: Galén 2008.
13. von den Driesch P. Sweet’s Syndrome (acute fibrile neutrophilic dermatosis), J Am Acad Dermatol 1994; 31 : 535–556.
Štítky
Adiktologie Alergologie a imunologie Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská gastroenterologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská otorinolaryngologie Dětská psychiatrie Dětská revmatologie Diabetologie Farmacie Chirurgie cévní Algeziologie Dentální hygienistka
Článek Hesperidin a bariéraČlánek Urea v epidermální bariéřeČlánek Flebotrombóza lýtkových žilČlánek Konrad Zacharias Lorenz
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
- Doc. Jitka Fricová: V USA nasazovali fentanyl poměrně nekriticky, v Česku je situace jiná
- Jak a kdy u celiakie začíná reakce na lepek? Možnou odpověď poodkryla čerstvá kanadská studie
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Sympozium věnované péči o pacienty s ALS jako odrazový můstek pro zlepšení kvality jejich života
-
Všechny články tohoto čísla
- Kolorektální karcinom a kanonická Wnt signalizace
- Hesperidin a bariéra
- Týraná a netýraná děvčata – dětství, partnerství, mateřství: longitudinální studie
- Urea v epidermální bariéře
- Flebotrombóza lýtkových žil
- Akutní febrilní neutrofilní dermatóza – Sweetův syndrom
- Prevence problémů působených alkoholem v pracovním prostředí je naléhavý problém
- Devadesát let od zahájení výuky Sociálního lékařství na Lékařské fakultě MU v Brně
- Zvýšené riziko reprodukčních poruch pro nositele heterochromatinových variant?*
- XVIII. sympozium o morfologii a funkci střeva
-
Výroční kongres České glaukomové společnosti
Olomouc, 19. až 21. dubna 2012 -
Medicína pro praxi
Olomouc, 26.–27. dubna 2012 -
Dermatologie pro praxi
Olomouc, 27. dubna 2012 - Plánované akce odborných složek ČLS JEP
- Konrad Zacharias Lorenz
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Flebotrombóza lýtkových žil
- Akutní febrilní neutrofilní dermatóza – Sweetův syndrom
- Týraná a netýraná děvčata – dětství, partnerství, mateřství: longitudinální studie
- Kolorektální karcinom a kanonická Wnt signalizace
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání