-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaExtraezofageální refluxní choroba – mezioborový konsenzus
Autoři: Petr Brandtl 1; Karel Lukáš 2; (česká Gastroenterologická Společnost); Jarmila Turzíková 3; (česká Společnost Dětské Pneumologie); Jan Chlumský 4; Václav Sedlák 5; (česká Pneumologická; Ftizeologická Společnost); Jitka Vydrová 6; Karol Zeleník 7; (česká Společnost Otorinolaryngologie; Chirurgie Hlavy; Krku); Jana Vojtíšková 8; Bohumil Seifert 8; (společnost Všeobecného Lékařství)
Působiště autorů: Gastroenterologická ambulance, Praha 1; Univerzita Karlova v Praze, 1. lékařská fakulta, IV. interní klinika VFN 2; Dětská pneumologická ambulance FN Bulovka, Praha 3; Univerzita Karlova v Praze, 1. lékařská fakulta, Pneumologická klinika FTNsP 4; Univerzita Karlova v Praze, Lékařská fakulta v Hradci Králové, Plicní klinika FN 5; Hlasové a sluchové centrum Medical Healthcom s. r. o., Praha 6; Otorinolaryngologická klinika FN, Ostrava 7; Univerzita Karlova v Praze, 1. lékařská fakulta, Ústav všeobecného lékařství 8
Vyšlo v časopise: Čas. Lék. čes. 2011; 150: 513-518
Kategorie: Mezioborový konsenzus
Souhrn
Recenze:
doc. MUDr. Václav Jirásek, CSc., doc. MUDr. Martina Vašáková, Ph.D.ÚVOD
Vzhledem k omu, že stoupá incidence a prevalence refluxní choroby jícnu (RCHJ), stoupá i incidence a prevalence extraezofageální refluxní choroby (EERCH). Vznikla naléhavá potřeba stanovit přístup k ěmto pacientům na mezioborové úrovni. Materiál vychází z již vypracovaných a aktualizovaných standardů pro RCHJ (1).
DEFINICE
Extraezofageální reflux (EER) je stav, kdy dochází k růniku (duodeno)gastrického obsahu nad úroveň horního jícnového svěrače (HJS).
Extraezofageální refluxní choroba (EERCH) je stav, kdy reflux působí obtíže a/nebo komplikace v aryngu, faryngu, respiračním traktu a ústní dutině.
V případě poruch srdečního rytmu a v některých případech astma bronchiale a kašle neproniká refluxát nad úroveň horního jícnového svěrače. Jde o podráždění větve n. vagus a jedná se tedy o extraezofageální projevy RCHJ.
Synonyma používaná pro termín extraezofageální reflux: laryngofaryngeální reflux, faryngeální kyselý reflux, ORL reflux, atypický reflux, supraezofageální reflux,
INCIDENCE A PREVALENCE
Incidence a prevalence RCHJ stoupá, a proto stoupá zřejmě i incidence a prevalence EERCH. Důvodem vyššího výskytu EERCH je pravděpodobně i to, že se na EER jako příčinu potíží a komplikací více pomýšlí všeobecně i v iných oborech než v astroenterologii. Důležitou roli hraje i zpřesnění diagnostiky (jícnová impedance). Přesná prevalence EERCH není známa; jedná o nehomogenní skupinu pacientů s olísavou závažností příznaků. Znaky a příznaky EERCH jsou v SA zaznamenány u 4–10 % pacientů přicházejících do ORL ordinací (2).
ETIOPATOGENEZE
Etiopatogeneze EERCH se podstatněji neliší od RCHJ. Stupeň poškození závisí na převaze faktorů agresivních nad defenzivními. Za nejdůležitější příčinu se považuje nedomykání HJS. Tento svěrač je označován jako horní část jícnu a je krikofaryngeální částí dolního jícnového svěrače. Důležitým patogenetickým faktorem je chemické složení refluxátu a délka jeho expozice na sliznici jednotlivých orgánů. Roli může hrát i spánkový reflux (3, 4).
Rozdíly v patogenezi EERCH a RCHJ jsou následující:
- U EERCH je připisován větší význam kombinaci faktorů (pepsin a kyselina chlorovodíková a duodenální obsah) zodpovědných za poškození sliznice než jen kyselině chlorovodíkové samotné. Hovoří se o toxickém synergismu (5).
- Podstatnou úlohu hraje pepsin, který si zachovává svoji stabilitu a aktivitu i v růběhu slabě kyselých EER epizod (weakly acid tj. pH mezi 4,0–6,9).
- Sliznice v xtraezofageální oblasti je mnohem citlivější na agresivní složky refluxátu v orovnání se sliznicí jícnu, takže na vyvolání slizničního poškození stačí jen několik EER epizod. V xperimentu je prokázáno poškození sliznice laryngu již při třech refluxních epizodách za 24 hodin, zatímco 50 refluxních epizod za 24 hodin je u jícnové sliznice považováno ještě za normu (6–8).
- Kromě poruchy dolního jícnového svěrače (DJS) bývá porušena i funkce horního jícnového svěrače (9).
- Ve vzdálenějších oblastech (středouší, paranazální dutiny, plíce) se předpokládá i úloha aerosolových refluxů.
- EER často působí v souvislosti s dalšími vlivy, např. s porušenou imunitou (10–21).
- U astma bronchiale se uplatňuje buď mechanismus přímého dráždění vagových vláken a ezofago-tracheo-bronchiální reflex nebo mikroaspirace, která indukuje bronchiální hyperreaktivitu. U astmatu a některých dalších plicních nemocí dochází ke zvýšení tlakového gradientu mezi břišním a hrudním prostorem. Negativní vliv má i antiastmatická léčba (beta-2-mimetika, methylxantiny), která snižuje tonus dolního jícnového svěrače.
SYMPTOMATOLOGIE A NEMOCI DÁVANÉ DO SOUVISLOSTI S XTRAEZOFAGEÁLNÍM REFLUXEM PODLE JEDNOTLIVÝCH ORGÁNŮ
Cílená řádná podrobná anamnéza je vždy základem. Typické příznaky RCHJ jako pálení žáhy a regurgitace mají obrovské rozpětí (6–43 % pacientů s RL potížemi, 40–60 % pacientů s stmatem a 25–57 % pacientů s ašlem). Pokud chybí typické příznaky RCHJ, je reflux označován jako asymptomatický – němý (2, 20–22).
Mimojícnová symptomatologie dle lokalizace
- Mimojícnová symptomatologie
v možné souvislosti s EER v ústech
a horních dýchacích cestách (v „ORL oblasti“):
- chronický kašel (souvislost s RCHJ je odhadován na 20 %),
- chrapot,
- bolesti v krku,
- nadměrná produkce hlenu v orních cestách dýchacích,
- časté pokašlávání (odkašlávání),
- pocit sucha v krku,
- globus (pocit cizího tělesa v krku),
- dysfonie,
- tzv. zadní rýma (postnasal drip),
- poruchy kmitání blanité části hlasivek.
- Mimojícnová symptomatologie
v možné souvislosti s EER v ústech
(ve „stomatologické oblasti“):
- zvýšená kazivost zubů,
- zápach z úst (halitóza, foetor ex ore),
- pálení v ústech,
- pocit hořkosti v ústech,
- pachutě v ústech (dysgeuzie).
- Mimojícnová symptomatologie
v možné souvislosti s EER v dolních
dýchacích cestách a plicích (v „pneumologické oblasti“):
- kašel,
- dušnost,
- paroxyzmální laryngospazmus.
- Mimojícnová symptomatologie
v možné souvislosti
s EER – obtíže ve spánku:
- syndrom obstrukční spánkové apnoe (obstructive sleep apnea syndrome – OSAS)
- EER může zhoršovat syndrom obstrukční spánkové apnoe chronickým drážděním kořene jazyka s jeho následnou hypertrofií.
- Je prokázáno, že v růběhu apnoických příhod dochází ke snížení nitrohrudního tlaku, a tím se zvyšuje riziko refluxu.
- Častý vzájemný výskyt EER syndromu obstrukční spánkové apnoe může být jen koexistencí dvou samostatných klinických jednotek s podobnými rizikovými faktory bez další vzájemné souvislosti (23–25).
- Poruchy spánku všeobecně jsou mimojícnovým projevem. Mnohdy se nedaří přesně rozlišit, zda příčinou potíží je RCHJ či EER nebo obojí. Ze šeobecných poruch spánku jsou ve vztahu k EER vyčleňovány noční respirační potíže u pacientů s bronchiálním astmatem (Nocturnal Respiratory Symptoms) (4).
Mimojícnová symptomatologie v možné souvislosti s CHJ – vliv na srdeční rytmus
- sinusová arytmie (20, 26).
Onemocnění v možné souvislosti s EER dle lokalizace
- Hrtan, průdušnice,
plíce
zadní (refluxní) laryngitida,
chronická laryngotracheitida,
subglotická a laryngální stenóza,
leukoplakie,
karcinom laryngu,
hyperkinetická dysfonie,
hlasivkové uzlíky,
granulomy laryngu,
kontaktní vředy,
astma bronchiale,
chronická bronchitida,
plicní fibróza,
chronická obstrukční choroba bronchopulmonální,
obliterující bronchiolitida (u pacientů po transplantaci plic),
bronchiektázie,
recidivující bronchopneumonie. - Hltan
chronická faryngitida,
linquální tonsilitida,
hyperplazie kořene jazyka,
syndrom obstrukční spánkové apnoe,
karcinom hltanu (27). - Nos a vedlejší
nosní dutiny
chronická rinitida,
recidivující sinusitidy,
chronická rinosinusitida,
chronická epifaryngitida (postnasal drip). - Ucho
chronická sekretorická otitida,
recidivující akutní otitida,
chronická otitida. - Zuby
dentální eroze (účinkem kyseliny chlorovodíkové na sklovinu).
DIAGNOSTIKA
Ke stanovení diagnózy EERCH neexistuje jednoduchá a specifická diagnostická metoda. Vnímání obtíží je u různých pacientů rozdílné, je dáno i rozdílným prahem bolesti. Někdy minimální EER a malé změny na sliznici způsobují výrazné subjektivní obtíže a naopak někteří pacienti s výraznými změnami v hrtanu žádné problémy nemají. Stejně jako u RCHJ není korelace mezi tíží příznaků a tíží onemocnění.
Anamnéza
Dotazník pro pacienta ke jištění „Indexu symptomů refluxu“ (ISR) podle Belafskyho usnadní odebrání základní anamnézy. Pacient má k jednotlivým příznakům přiřadit číslo 0–5 podle závažnosti potíží v posledních měsících. Pokud je ISR (tj. součet bodového ohodnocení jednotlivých položek) větší než 13, je velká pravděpodobnost, že obtíže jsou způsobeny EER (tab. 1) (28, 29).
Tab. 1. Index symptomů refluxu (reflux symptom index) podle Belafskyho (28, 29) 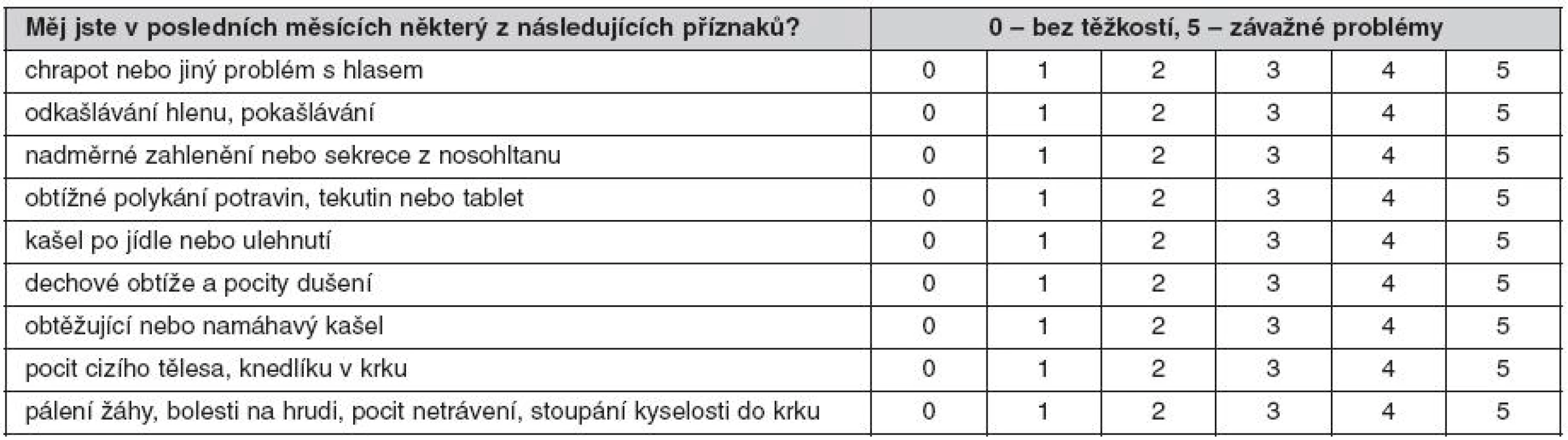
Vyšetření
Posloupnost a priorita jednotlivých vyšetření se řídí odborností pracoviště nebo lékaře, ke kterému se pacient dostaví primárně.
- Ezofagogastroduodenoskopie
Pokud je prvním navštíveným lékařem gastroenterolog – je jako základní vyšetření využita ezofagogastroduodenoskopie.- Zcela jistě by měla být ezofagogastroduodenoskopie provedena u pacientů s déletrvajícími příznaky refluxní nemoci jícnu (pyróza, reflux, dysfagie, odynofagie, bolest na hrudi, globus) nebo s příznaky alarmujícími (hubnutí, anémie, hemateméza, meléna), u pacientů nereagujících dostatečně na léčbu, u pacientů před zvažovanou laparoskopickou fundoplikací.
- Při dlouhodobých potížích dávaných do souvislosti s EER je vhodné endoskopii provést před nasazením inhibitorů protonové pumpy (IPP).
- Endoskopie může být případně doplněna o histologické vyšetření biopsie z jícnu (vhodné u neerozivní refluxní choroby jícnu (NERCHJ) k průkazu mikroskopické ezofagitidy).
- Při endoskopii je nutné věnovat zvýšenou pozornost i proximálnímu jícnu, kde se asi u 5 % endoskopovaných pacientů se nachází ektopická žaludeční sliznice, která může být v příčinné souvislosti s ORL potížemi pacienta (globus). Je nutné též vzít v úvahu byť nepatrnou produkci kyseliny chlorovodíkové v této ektopické žaludeční sliznici. Napomůže úzkopásmové zobrazení (narrow band imaging – NBI) zobrazení a diagnózu je potřebné potvrdit odběrem bioptických vzorků.
- Laryngoskopie,
videokymografie, videolaryngoskopie
nejlépe ve vysokém rozlišení (HD) (event. v BI
zobrazení)
- Nález v tzv. „ORL oblasti“ není specifický.
- Nejčastěji je nacházena refluxní laryngitida. Je přítomno zarudnutí, edém nebo hypertrofie zadní komisury, zarudnutí arytenoidních výběžků, difuzní otok hrtanu a pseudosulcus a porucha kmitání hlasivek.
- Jsou nacházeny i granulomy hlasivek, subglotická a tracheální stenóza. Ke zhodnocení závažnosti slizničních změn v rtanu bylo Belafským vyvinuto osmipoložkové „Reflux finding score“, které umožňuje nálezy standardizovat, porovnávat a hodnotit efekt léčby (tab. 2) (28, 29).
Tab. 2. Skóre nálezů refluxu (reflux findings score – RFS) podle Belafskyho 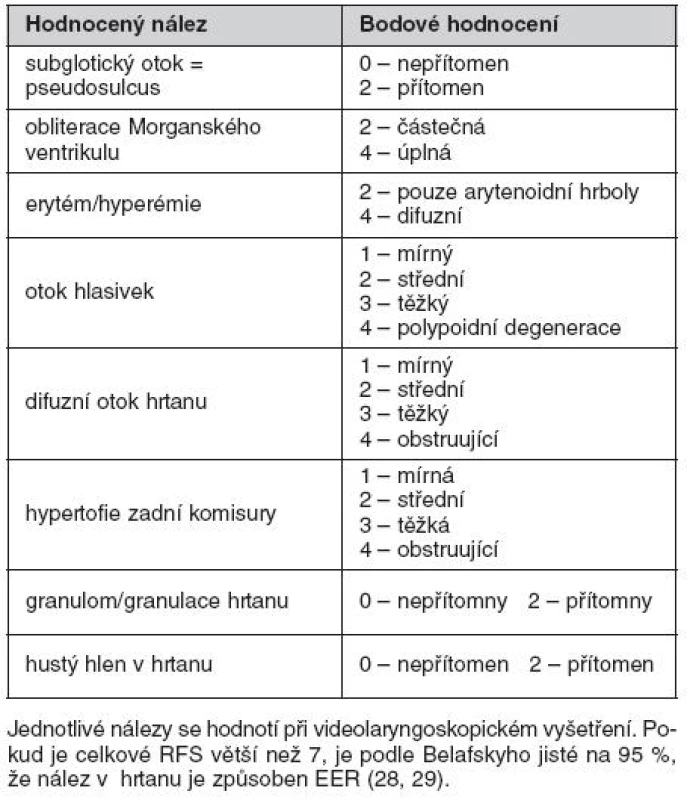
- Laboratorní vyšetření
- vyšetření tekutiny získané bronchoalveolární laváží (BAL)
- Přítomnosti tzv. lipofágů (lipid laden alveolar macrophages – LLAM), které bývají ve zvýšeném počtu prokazovány jako nespecifický marker aspirace (30).
- Vyšetření pepsinu, žlučových kyselin a pH v BAL, kondenzátu vydechovaného vzduchu a ve slinách, se zatím běžně neprovádí.
- Tato vyšetření mohou diagnózu EER podpořit, na jejich standardizaci se v současnosti teprve pracuje.
- 24hodinová
dvoukanálová pH-metrie
Uplatňuje se v diagnostice kyselých extraezofageálních refluxních epizod. Je dobře tolerována většinou pacientů a její senzitivita je kolem 85 %. Pro průkaz EER je důležité prokázat epizody refluxů dosahující až nad úroveň HJS. Proximální senzor dvoukanálové sondy má být nad úroveň HJS umístěn pod přímou kontrolou laryngoskopem, ev. flexibilním endoskopem. Jednokanálová pH-metrie není vhodná pro průkaz EER. Při jednom senzoru totiž není jasné, je-li pokles pH způsoben refluxem nebo příjmem tekuté nebo pevné potravy s nízkým pH. Pokud jsou dva senzory, jasně zachytí pokles nejprve v oblasti dolního senzoru a poté horního. - 24hodinová impedance (multi-channel intraluminal impedance – MII), při které je možné monitorovat i oblast HJS. Dokáže sledovat i refluxy slabě kyselé (weakly acid) a „nekyselé” (non-acid, tzn. s pH zásaditým či neutrálním) a rozliší charakter refluxátu (tekutina, vzduch). Umožní prokázat výšku propagace refluxátu do jícnu a rozliší jeho směr pohybu (polykání vs. reflux).
- „High resolution“ manometrie (HRM) (multikanálové snímání motility jícnu pomocí 20–36kanálové manometrie)
- RTG vyšetření (polykací akt, RTG vyšetření jícnu a žaludku a duodena s kontrastní látkou), zejména při nemožnosti provedení ezofagogastroduodenoskopie.
- Měření pH v blasti
orofaryngu – Restech Dx-pH systém
Restech Dx-pH systém ěří pH v kondenzátu ve vydechovaném vzduchu v oblasti hltanu. Senzor sondy je zaveden do úrovně uvuly. Vysoká citlivost zařízení umožňuje měřit pH nejen tekutiny, ale i drobných kapek aerosolu. Data jsou přenášena bezdrátově do záznamového zařízení. Metoda se provádí zatím jen na některých specializovaných pracovištích. - Peptest™
(detekce pepsinu pomocí „lateral flow device“)
Detekuje pepsin (reakcí s vysoce specifickými monoklonálními protilátkami) ve vzorcích slin, sputa, středoušní tekutiny a v dalších. Lze detekovat 16 ng pepsinu v 1 ml. I tato metoda se provádí jen výjimečně na některých specializovaných pracovištích. - Terapeutický
test (též diagnosticko-terapeutický test) s inhibitory
protonové pumpy
Je prováděn po zhodnocení anamnézy a eventuálních dostupných vyšetření. Spočívá v nasazení inhibitoru protonové pumpy (IPP) v dostatečné dávce (lansoprazol 30 mg, omeprazol 20 mg, pantoprazol 40 mg) 2× denně po dobu 6 týdnů. Diagnosticko-terapeutický test má nízkou specificitu (20) a malou compliance pro nutnost dlouhodobého a pravidelného užívání, obzvláště při počáteční mírné terapeutické odpovědi (20, 31, 32).
Schéma vyšetřování EER lékaři prvního kontaktu. Lékaři prvního kontaktu se řídí následujícím plánem: Pokud je nemocný mladší 45 let a jeho obtíže jsou epizodické a nemají chronický charakter, somatický nález, je normální a nejsou žádné alarmující příznaky (hubnutí, hemateméza, meléna, anémie, dysfagie, odynofagie), pak nejsou invazivní vyšetření považována za nezbytná. Pracovní diagnóza je stanovena na základě typické symptomatologie. Přímo je možné zahájit léčbu, pozitivní terapeutický test diagnózu podporuje. Pokud potíže trvají déle než 6 týdnů, nebo nebyla dosažena odpověď na adekvátní léčbu, nemocný je starší 45 let, nebo je patologický fyzikální nález, případně alarmující příznaky, jsou třeba další vyšetření.
Dále je možné využít ve zcela výjimečných případech: 11. endosonografii, 12. bronchoskopii.
PRŮBĚH
Nemoc probíhá stejně jako RCHJ, tzn., může se jednat jen o izolované epizody, nebo je průběh chronický, stacionární, popřípadě může progredovat a probíhat s komplikacemi.
LÉČBA
Musí být komplexní a sestává z následujících kroků.
Režimová opatření
Režimová opatření jsou stejná jako u RCHJ a představují základní součást léčby:
- omezení činnosti zvyšující nitrobřišní tlak,
- zákaz kouření,
- redukce tělesné hmotnosti.
Dietní opatření
Dietní opatření jsou identická jako u RCHJ a představují podstatnou součást léčby, ale je nutné brát v úvahu individuální vyvolávající a zhoršující příčiny:
- omezení potravin a nápojů snižujících tonus dolního jícnového svěrače, prodlužujících evakuaci žaludku a zvyšujících žaludeční sekreci (např. čerstvé pečivo, tuky, čokoláda, cibule, česnek, máta, mák, alkohol, coca-cola, čaj, kyselé džusy, káva) a
- zároveň vyloučení potravin vyvolávajících subjektivní potíže.
Medikamentózní léčba
- 1. Antacida
Antacida působí krátkodobou symptomatickou úlevu.
Algináty – váží pepsin a žlučové kyseliny ze žaludečního sekretu, čímž se vysvětluje pozitivní účinek u pacientů s EER (28). Alginát nemá systémové účinky, a proto jej lze užívat během těhotenství a kojení. Lze kombinovat s IPP. Dosud nebyly hlášeny žádné lékové interakce. Doporučená medikace: 3× denně po jídle a 4. dávku na noc.
- 2. Prokinetika
Při mimojícnových projevech je vhodné přidávat prokinetikum, protože prokinetika jsou nesporně – z hlediska mechanismu účinku – nejlogičtější léčbou. Působí cíleně – příčinou RCHJ je porucha motility. Nyní je užíván zejména itoprid v dávce 3× 50–100 mg (33–36). Ale naopak je uváděno, že metoklopramid jako monoterapie nebo podpůrná terapie u pacientů s RCHJ nebo s podezřením na EER není účinná, nebo převažují nežádoucí účinky nad prospěšností (33).
- 3. Inhibitory protonové pumpy
Z této léčby profituje část pacientů s převahou kyselých refluxních epizod. Léčba musí být pravidelná, dostatečně dlouhá (3–6 měsíců) a v dostatečné dávce, podávaná 2× denně. Nemocní s EER, zvláště pacienti s NERCHJ, mohou na tuto léčbu odpovědět jen nevýrazně (36). Nízká compliance a nevíra v původ potíží v EER je častým důvodem „neúčinné“ léčby inhibitory protonové pumpy. Důležitá je jejich správná aplikace (na lačno, 30–60 minut před jídlem) a pravidelné užívání v dostatečných dávkách!
Větší pravděpodobnost efektu léčby EERCH mají pacienti se současnými projevy refluxní choroby jícnu (pyróza, regurgitace).
- 4. Adsorbenty žlučových kyselin
Literární údaje považují adsorbenty žlučových kyselin za nesporně prospěšnou léčbu při alkalickém refluxu; jako racionální se pak jeví i kombinace s prokinetiky – itopridem. K vazbě regurgitovaných žlučových kyselin je používáno s nepříliš velkým efektem např. calcium carbonicum praecipitatum, s daleko větším úspěchem je podáván cholestyramin (35), v současnosti u nás dostupný mimořádným dovozem.
- 5. Chirurgická léčba
V přítomnosti je míněna chirurgickou léčbou EER prakticky jen laparoskopická fundoplikace, která připadá v úvahu až po vyčerpání všech konzervativních možností léčby. U pacientů s NERCHJ a bez brániční hernie je třeba nabádat ke větší zdrženlivosti. Indikaci k laparoskopické fundoplikaci je třeba opřít o výše uvedená vyšetření včetně manometrie a 24hodinové dvoukanálové pH-metrie (nejlépe impedance). V indikaci k laparoskopické fundoplikaci u EER lze vycházet ze standardů pro RCHJ, kde jsou indikace následující:
- selhání maximální kombinované konzervativní léčby (inhibitory protonové pumpy + prokinetikum v dostatečných dávkách podávané dostatečně dlouhou dobu),
- vývoj a progrese komplikací – Barrettův jícen, stenóza,
- trvalá symptomatologie jícnová i mimojícnová,
- přetrvávající objektivní nález,
- nemocní, kteří odmítají dlouhodobou konzervativní léčbu, nebo upřednostňují chirurgické léčení, zejména ti s perspektivou dlouhodobé léčby,
- nemocní, kteří mají anatomické, chirurgicky napravitelné odchylky – skluzné a smíšené hiátové hernie (skluzná hiátová hernie bez refluxu není indikována k chirurgické léčbě), nemocní s proběhlými nebo trvajícími komplikacemi.
Akutní projevy RCHJ včetně komplikací nejsou indikací k chirurgické léčbě (1).
- 6. Endoskopická léčba
Zatím u RCHJ nesplnila očekávání v ní kladená, osvědčuje se u Barrettova jícnu.
- 7. Hlasová reedukace a kognitivně behaviorální léčba
ZÁVĚR
Extraezofageální reflux je stav, kdy dochází k průniku (duodeno)gastrického refluxátu nad úroveň HJS a kdy reflux žaludečního obsahu působí obtíže a/nebo komplikace v laryngu, faryngu, respiračním traktu a ústní dutině.
Etiopatogeneze extraezofageální refluxní choroby se podstatněji neliší od refluxní choroby jícnu. Stupeň poškození závisí na tom, do jaké míry agresivní faktory překonají obranné mechanismy. Za nejdůležitější příčinu je považováno nedomykání HJS.
Typické příznaky refluxní choroby jícnu, jako jsou pálení žáhy a regurgitace, se objevují jen u části nemocných s extraezofageální refluxní chorobou (u 6–43 % pacientů s ORL potížemi, u 40–60 % pacientů s astmatem a u 25–57 % pacientů s kašlem).
Stanovení diagnózy extraezofageální refluxní choroby není jednoduché a neexistuje specifická diagnostická metoda.
Léčba musí být komplexní a sestává z opatření režimových a dietních. V medikamentózní léčbě hrají roli antacida, prokinetika, inhibitory protonové pumpy a v určitých případech i adsorbenty žlučových kyselin. Laparoskopická fundoplikaci je indikována ve specifických případech až po neúspěchu léčby konzervativní.
Zkratky
- BALT – bronchoalveolární laváž
- DJS (LES) – dolní jícnový svěrač
- EER – extraezofageální reflux
- EERCH – extraezofageální refluxní choroba
- ERCHJ – erozivní refluxní choroba jícnu (erosive gastroesophageal reflux disease) – makroskopicky zjistitelné poškození sliznice jícnu (eroze)
- HJS (UES) – horní jícnový svěrač
- HD – vysoké rozlišení (high-definition)
- IPP – inhibitor protonové pumpy
- LLAM – lipid laden alveolar macrophages
- NBI – úzkopásmové zobrazení (narrow band imaging)
- NERCHJ – neerozivní refluxní choroba jícnu (non-erosive gastroesophageal reflux disease) – bez makroskopicky prokazatelného poškození sliznice
- NOC – noční respirační potíže (nocturnal respiratory symptoms)
- RFS – skóre nálezů refluxu (reflux finding score) (podle Belafskyho)
- RSI – skóre příznaků refluxu (reflux symptom index)
ADRESA PRO KORESPONDENCI:
MUDr. Karel Lukáš, CSc.
IV. interní klinika 1. LF UK a VFN
U Nemocnice 2, 128 08 Praha 2
e-mail: klukas@vfn.cz
Zdroje
1. REFLUXNÍ CHOROBA JÍCNU. Standardy České gastroenterologické společnosti – aktualizace 2009, http://www.cgs-cls.cz.
2. Sataloff RT, Castell DO, Katz PO, Sataloff DM. Reflux laryngitis and related disorders. Third edition. San Diego, California: Plural Publishing Inc 2006; 52–53.
3. Orr WC. Sleep-related gastro-oesophageal reflux as a distinct clinical entity. Aliment Pharm Therapeutics 2010; 31 : 47–56.
4. Kiljander TO, Harding SM, Field SK, et al. Effect of Esomeprazole 40 mg Once or Twice Daily on Asthma: A Randomized, Placebo–controlled. Am J Respir Crit Care Med 2010; 181 : 1042–1048.
5. Koufman JA. The otolaryngologic manifestations of gastroesophageal reflux disease (GERD):a clinical investigation of 225 patients using ambulatory 24 hour pH monitoring and an experimental investigation of the role of acid and pepsin in the development of laryngeal injury. Laryngoscope 1991; 101(Suppl 53): 1–78.
6. Ford CN. Evaluation and management of laryngopharyngeal reflux. JAMA 2005; 294(12): 1534–1540.
7. Franchi A, Brogelli B, Massi D, Santucci M, DeCampora E, Gallo O. Dilation of intercellular spaces is associated with laryngo–pharyngeal reflux: an ultrastructural morphometric analysis of laryngeal epithelium. Eur Arch Otorinolaryngol 2007; 264(8): 907–911.
8. Johnston N, Bulmer D, Gill GA, et al. Cell biology of laryngeal epithelial defenses in health and disease: further studies. Ann Otol Rhinol Laryngol 2003; 112(6): 481–491.
9. Torrico S, Kern M, Aslam M, et al. Upper esophageal sphincter function during gastroesophageal reflux events revisited. Ann J Physiol Gastointest Liver Physiol 2000; 279(2): G262–G267.
10. Ayazi S, Lipham JC, Hagen JA, et al. A new technique for measurement of pharyngeal pH: normal values and discriminating pH threshold. J Gastrointest Surg 2009; 13 : 1422–1429.
11. Gill GA ,Artur C, Hampson F, Dettmar PW, Moorghan M, Pignatelli M. Characterisation of acid and pepsin damaged laryngeal and oesophageal mucosa. Gastroenterology 2002; 122(4 Suppl): A415.
12. Johnston N, Dettmar PW, Bishwokarma B, et al. Activity/stability of human pepsin: implications for reflux attributed laryngeal disease. Laryngoscope 2007; 117 : 1036–1039.
13. Johnston N, Wells CW, Samuels TL, et al. Pepsin in nonacidic refluxate can damage hypopharyngeal epithelial cells. The Annals of Otology, Rhinology & Laryngology 2009; 118 : 677–668.
14. Johnston N, Dettmar PW, Lively MO, et al. Effect of pepsin on laryngeal stress protein (Sep70, Sep53, and Hsp70) response: role in laryngopharyngeal reflux disease. The Annals of Otology, Rhinology & Laryngology 2006; 115 : 47–58.
15. Koufman JA. Laryngopharyngeal reflux is different from classic gastroesophageal reflux disease. Ear, Nose & Throat Journal 2002; 81 : 7–9.
16. Ludemann JP, Manoukkian J, Shaw K, Bernard C, Al-Jubab A. Effects of simulated gastroesophageal reflux on the untraumatised rabbit larynx. J Otolaryngol 1998; 27(3): 127–131.
17. Samuels TL, Johnston N. Pepsin as a causal agent of inflamation during nonacidic reflux. Otolaryngol Head Neck Surg 2009; 141 : 559–563.
18. Weiner GJ, Tsukashima R, Kelly C, et al. Oropharyngeal pH monitoring for the detection of liquid and aerosolised supraesophageal gastric reflux. J Voice 2009; 23 : 498–504.
19. Zeleník K, Komínek P, Stárek I, et al. Extraezofageální reflux (1. část) Epidemiologie, patofyziologie a diagnostika. Otorinolaryngologie a Foniatrie 2008; 57 : 143–150.
20. Vaezi MF. Extraesophageal Manifestations of Gastroesophageal Reflux Disease. Clinical Cornerstone 2003; 5(4): 32–38.
21. Sataloff RT. Gastroesophageal reflux – related chronic laryngitis.Arch Otolaryngol Head Neck Surg 2010; 136(9): 914–915
22. Altman KW, Irwin RS. Cough: An interdisciplinary Problem, Otolaryngol Clin N Amer 2010; 43 : 1–13.
23. Mamede RCM, De Mello-Filho FV, Vigário CL, et al. Effect of gastroesophageal reflux on hypertrophy of the base of the tongue. Otolaryngol Head Neck Surg 2000; 122 : 607–610.
24. Payne RJ, Kost KM, Frenkiel S, et al. Laryngeal inflammtion assessed using the reflux finding score in obstructive sleep apnea. Otolaryngol Head Neck Surg 2006; 134 : 836–842.
25. Wise SK, Wise JC, DelGaudio JM. Gastroesophageal reflux and laryngopharyngeal reflux in patients with sleep-disordered breathing. Otolaryngol Head Neck Surg 2006; 135 : 253–257.
26. Poelmans J, Tack J. Extraoesophageal manifestations of gastro-oesophageal reflux. Gut 2005; 54(10): 1492–1499. doi: 10.1136/gut.2004.053025.
27. El-Serag HB, Hepworth EJ, Lee P, et al. Gastroesophageal reflux disease is a risk factor for laryngeal and pharyngeal cancer. Am J Gastroenterol 2001; 96 : 2013–2018.
28. Belafsky CP, Postma GN, Amin RM, Koufman JM. Symptoms and findings of laryngopharyngeal reflux. Ear, Nose & Throat Journal 2002; 81(9): 10–13, 18.
29. Belafsky CP, Postma GN, Koufman JM. The validity and reliability of the reflux finding score. Laryngoscope 2001; 111 : 1313–1317.
30. Sweet MP, Patti MG, Hoopes C, Hays SR, Golden JA. Gastro-oesophageal reflux and aspiration in patients with advanced lung disease. Thorax 2009; 64(2): 167–173.
31. AGA medical position statement on the management of gastroesophageal reflux disease. Gastroenterology 2008; 135(4): 1383–1391.
32. Zeleník K, Kopřivová H, Stárek I, Schwarz P, Komínek P. Reflux finding score. Otorinolaryngologie a Foniatrie (Prague) 2010; 59(1): 28–31.
33. Strugala V, Avis J, Jolliffe IG, et al. The role af an alginate suspension on pepsin and bile acids – key aggressors in the gastric refluxate. Does this have implications for the treatment of gastro-oesophageal reflux disease? Journal of Pharmacy and Pharmacology 2009; 61 : 1021–1028
34. Kim YS, Kim TH, Choi CS, et al. Effect of itopride, a new prokinetic, in patients with mild GERD: a pilot study. World J Gastroenterol 2005; 11 : 4210–4214.
35. Lukáš K, Žák A. Léčba refluxní choroby jícnu – současný stav. Vnitř Lék 2009; 55(10): 949–954.
36. Galmiche JP. Non-erosive reflux disease and atypical gastro-oesophageal reflux disease manifestations: treatment results. Drugs 2006; 66(Suppl 1): 7–13.
Štítky
Adiktologie Alergologie a imunologie Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská gastroenterologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská otorinolaryngologie Dětská psychiatrie Dětská revmatologie Diabetologie Farmacie Chirurgie cévní Algeziologie Dentální hygienistka
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Doc. Jitka Fricová: V USA nasazovali fentanyl poměrně nekriticky, v Česku je situace jiná
- Poškození plic mladé populace v souvislosti s vapováním − nová nozologická jednotka?
- Daivobet gel – lékový profil
-
Všechny články tohoto čísla
- Perspektivy péče o zdraví a zdravotnictví
- Spolek lékařů českých v Praze
- Strategické prvenství slizničního imunitního systému v obraně a toleranci
- Häcker HO, Stapf KH (Hrsg.): DORSCH PSYCHOLOGISCHES WÖRTERBUCH
- Vliv neuroprotekce na mozkové metabolické parametry při karotické endarterektomii
- Celostátní sjezd Společnosti lékařské genetiky ČLS JEP a 44. výroční cytogenetická konference
- Problematika rozmístění a použití automatizovaných externích defibrilátorů v České republice
- Plánované akce odborných složek ČLS JEP
- Důstojnost člověka a lékařská etika
- Příprava 8. rámcového programu Evropské unie – priorita Health (Evropská komise připravuje návrh zaměření biomedicínského výzkumu s výhledem do roku 2020)
- O Nobelových cenách, ale nejen o nich Nad knihou Erlinga Norrbyho: „Nobel Prizes-Life Sciences“ (World Scientific Publishing Co.Pte. Ltd., Singapore, 2010)
- Extraezofageální refluxní choroba – mezioborový konsenzus
- Hygiena ženy III - Druhá polovina 17. století a 18. století
- 45. česko-slovenské dny dětské neurologie (Plzeň, 26.–28. května 2011)
- XXXIII. pracovní dny sekce radiofarmacie (Rožnov pod Radhoštěm, 1. až 3. června 2011)
- XXX. dny mladých internistů České a Slovenské republiky (Olomouc, 2. až 3. června 2011)
- XXV. olomoucké hematologické dny s mezinárodní účastí (OHD) – krátké ohlédnutí od historie po současnost
- MAX LUDWIG HENNING DELBRÜCK
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Hygiena ženy III - Druhá polovina 17. století a 18. století
- Důstojnost člověka a lékařská etika
- Strategické prvenství slizničního imunitního systému v obraně a toleranci
- Extraezofageální refluxní choroba – mezioborový konsenzus
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



