-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praxe
proLékaře.cz / Záznamy z kongresů / ZRD 2025: Praktické aspekty biologické léčby u pacientů se SLE a LN – komu, kdy a na jak dlouho?Guidelines EULAR 2023: Na co je kladen důraz a jaká je pozice biologické léčby?
Na co všechno se zaměřit v managementu SLE a lupusové nefritidy (LN)? Jaké diagnostické nástroje jsou doporučovány? Podle čeho vybírat léčbu? Co lze očekávat od biologické terapie a pro jaké pacienty je vhodná? Nejen to řeší guidelines EULAR 2023 pro léčbu SLE a LN. Jejich poselství a zásadní stanoviska shrnul přednosta Kliniky nefrologické, revmatologické a endokrinologické LF UP a FN Olomouc prof. MUDr. Pavel Horák, Ph.D., věnovaly se jim ovšem i prof. MUDr. Romana Ryšavá, CSc., z Kliniky nefrologie 1. LF UK a VFN v Praze a MUDr. Dana Tegzová z Revmatologického ústavu v Praze.
Základní kámen péče? Její individualizace
Aktuální verze doporučení EULAR z roku 2023 doplňuje předchozí verzi z roku 2019. Přístup k managementu SLE shrnuje 5 zastřešujících principů, mezi něž patří multidisciplinární a individualizovaný přístup s edukací pacienta a sdíleným rozhodováním. Aktivitu onemocnění je třeba hodnotit pomocí validovaných nástrojů při každé návštěvě, orgánové poškození by mělo být zhodnoceno nejméně 1× ročně. Farmakoterapie u konkrétního pacienta se řídí typem, tíží a rizikem progrese orgánového postižení, komorbiditami (časté bývají například obezita, osteoporóza nebo kardiovaskulární postižení), profilem nežádoucích účinků léčby a preferencemi samotného pacienta. Pro dlouhodobé výsledky jsou důležité i nefarmakologické intervence a úprava životního stylu.1 To vše se promítá do volby terapie SLE, která by dnes měla co nejvíce reflektovat individuální potřeby konkrétního pacienta.
Naprosto klíčovými body jsou včasná diagnostika onemocnění (včetně testování sérologických markerů), pravidelný screening orgánového postižení (zejména nefritidy) a promptní zahájení i striktní adherence k terapii s cílem navození remise nebo alespoň nízké aktivity onemocnění. Profesor Horák poznamenal, že ačkoliv se všeobecné povědomí o SLE i dostupnost imunologických testů zlepšují, přesto stále dochází ke zpožděnému stanovení diagnózy o měsíce, dokonce i roky. Odhadovaný medián doby od propuknutí prvních příznaků do stanovení definitivní diagnózy činí přibližně 2 roky.1
Cíle léčby SLE a pozice biologické terapie
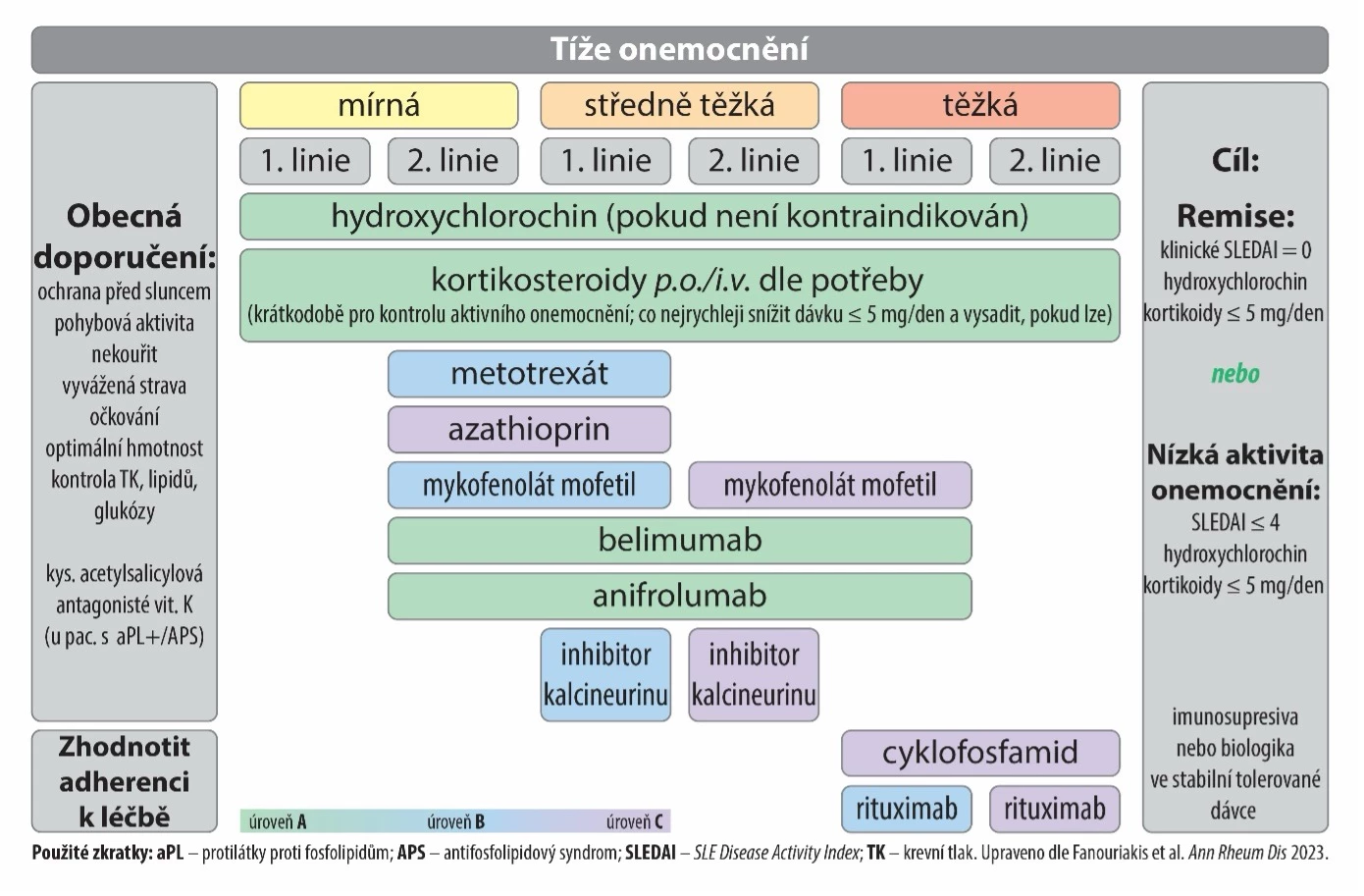
V terapii SLE je cílem co nejvíce snížit aktivitu onemocnění (ideálně dosáhnout remise), rozpoznat a léčit postižení ledvin v rané fázi choroby a zabránit vzplanutí. Velmi důležité místo v terapeutickém armamentariu si ponechává hydroxychlorochin, který je doporučen pro všechny pacienty, u nichž není kontraindikovaný. Naopak glukokortikoidy (GK) mají být pouze přechodovou terapií, v co nejnižší dávce potřebné pro kontrolu onemocnění (pokud možno co nejdříve ≤ 5 mg prednisonového ekvivalentu denně), a jakmile to stav pacienta dovolí, zcela vysazeny. U pacientů, kteří neodpovídají na léčbu hydroxychlorochinem nebo u nichž není možné snížit dávku GK na úroveň umožňující dlouhodobé podávání, lze zvážit přídavek dalších imunomodulačních léků či imunosupresiv (methotrexát, azathioprin, mykofenolát, při onemocnění ohrožujícím orgány či život pak cyklofosfamid, v refrakterních případech rituximab) a/nebo biologik (belimumab, anifrolumab).
Guidelines zohledňují výsledky belimumabu (BEL) a anifrolumabu (ANI) v klinických studiích, kde prokázaly dobrou účinnost, u velké části pacientů umožnily rychlé snížení dávky, potažmo vysazení GK (GK šetřicí efekt nicméně mají i další léky používané v terapii SLE), a navíc jejich podávání provázela menší rizika, než jaká se pojí s užíváním standardních imunosupresiv. Belimumab i anifrolumab mají v Česku pro pacienty s klinicky aktivním onemocněním navzdory obvyklé léčbě stanovenou úhradu z veřejného zdravotního pojištění. Jejich použití je omezeno na specializovaná centra.2 Principy výběru terapie SLE shrnuje schéma na obr. 1.
Obr. 1 Léčba SLE u pacientů bez ledvinných komplikací
Lupusová nefritida
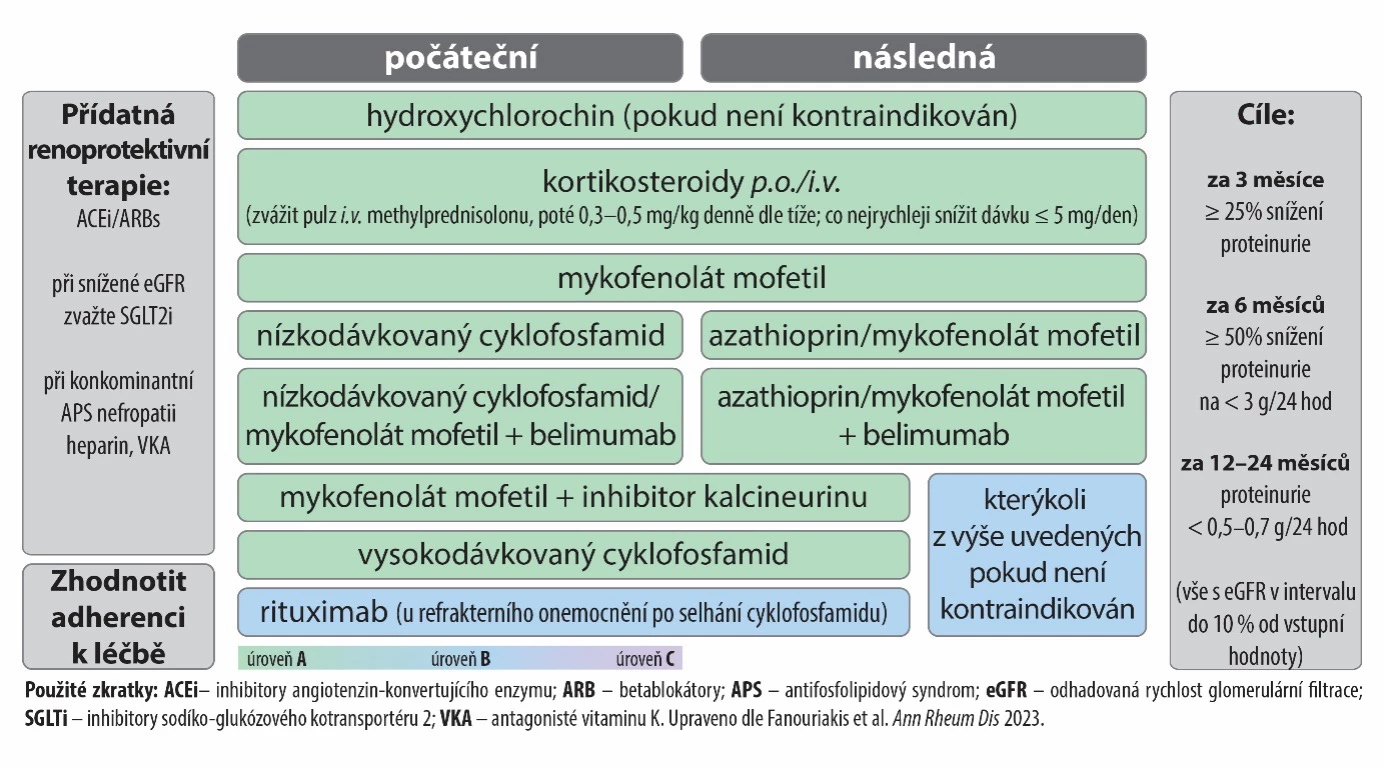
Pro léčbu lupusové nefritidy jakožto závažné komplikace SLE doporučují guidelines EULAR 2023 nové molekuly, jejichž podávání mělo pozitivní výsledky ve fázi III klinického zkoušení, a to belimumab a kalcineurinový inhibitor voklosporin. Biologická léčba zvýšila podíl pacientů s LN, u nichž bylo dosaženo kompletní či parciální remise této nemoci. Profesorka Ryšavá ve své přednášce upozornila, že standardní imunosupresivní léčbou dosáhne kompletní remise jen < 10 % pacientů s LN, přičemž každý další relaps LN urychluje ztrátu nefronů. Snížení rizika renálního relapsu je tedy zásadní pro ochranu funkce ledvin a zpomalení progrese do chronického onemocnění ledvin (CKD).3 Doporučený postup léčby LN shrnuje obr. 2.
Obr. 2 Léčba lupusové nefritidy
Belimumab v léčbě SLE
Monoklonální protilátka belimumab potlačuje aktivitu B lymfocytů, jež jsou u SLE hyperaktivní a produkují velké množství autoprotilátek. Blokuje vazbu solubilního aktivačního proteinu lidských B lymfocytů (BLyS), což je faktor nutný k přežití B lymfocytů, na receptory na jejich povrchu. Tím dochází k inhibici přežití B buněk (včetně autoreaktivních) a snížení diferenciace na plazmatické buňky produkující imunoglobuliny.4
Souhrnná post hoc analýza 5 dvojitě zaslepených placebem kontrolovaných studií fáze III (BLISS-52, BLISS-76, BLISS-SC, BLISS-NEA, EMBRACE) s celkovým počtem 3086 pacientů s aktivním SLE ukázala vyšší účinnost BEL jako přídatné terapie ke standardní léčbě na udržení remise či nízké aktivity onemocnění.5 Účinnost BEL byla prokázána v 6 velkých randomizovaných studiích fáze III, v nichž oproti placebu signifikantně více pacientů dosahovalo nejméně 4bodového zlepšení v hodnocení aktivity choroby pomocí indexu SELENA/SLEDAI.6 V randomizovaných studiích i reálné klinické praxi navíc ukázal významný glukokortikoidy šetřicí efekt.7
Bezpečnost léčby belimumabem je podle 13letých dat z klinických studií i reálné praxe konzistentní. Popsány byly reakce na infuzi, častější mohou být infekce herpes zoster, jimž lze předcházet očkováním. Důležitý nežádoucí účinek představují deprese – v některých studiích byl referován jejich vyšší výskyt, povětšinou však statisticky nevýznamně.4, 7
Biologická léčba jako cesta k redukci relapsů LN
Významný příznivý vliv BEL na funkci ledvin při SLE i LN potvrdila post hoc analýza studie BLISS-LN.8 Guidelines EULAR 2023,1 ale i recentní mezinárodní doporučení pro terapii nemocí ledvin (KDIGO 2024)9 a nově také guidelines Americké revmatologické společnosti (ACR 2024)10 doporučují u závažných aktivních forem LN nasazení tzv. triple kombinace – tu tvoří bazální léčba hydroxychlorochinem, pulzy glukokortikoidů na počátku, nasazení mykofenolát mofetilu nebo cyklofosfamidu a přidání belimumabu či voklosporinu. Triple terapie je důležitá pro pacienty s aktivní LN, která byla histologicky potvrzena, tedy s důkazem aktivity při biopsii.3
Komu, kdy a na jak dlouho belimumab?
Profesorka Ryšavá nakonec shrnula, pro koho a kdy je terapie belimumabem vhodná:
- Určen je zejména pro nemocné s aktivním SLE s extrarenálními projevy, pozitivními autoprotilátkami a skóre SELENA-SLEDAI ≥ 10, případně jakoukoliv třídou lupusové nefritidy. Nasazen má být co nejdříve, v případě stanovení diagnózy LN ověřené renální biopsií pak ihned.
- Dále je vhodný u pacientů, u nichž 6–12 měsíců předchozí léčby nevedlo k adekvátní léčebné odpovědi.
- Užívá se minimálně 6 měsíců, dále podle terapeutické odpovědi – je-li jí dosaženo, podává se dlouhodobě, ideálně do dosažení jak renální, tak i revmatologické remise. V případě LN minimálně 36 měsíců, ideálně do navození kompletní renální odpovědi.
Konkrétní příklady, komu, kdy a jak může tato léčba pomoci a kteří pacienti jsou pro ni vhodní, zazněly během sympozia v rámci kazuistik, které prezentujeme v samostatných článcích.
Eva Srbová
redakce proLékaře.czZdroje:
1. Fanouriakis A., Kostopoulou M., Andersen J. et al. EULAR recommendations for the management of systemic lupus erythematosus: 2023 update. Ann Rheum Dis 2024 Jan 2; 83 (1): 15–29, doi: 10.1136/ard-2023-224762.
2. Přehled léčiv. SÚKL, 2025. Dostupné na: https://prehledy.sukl.cz/prehled_leciv.html#/
3. Horák P., Tegzová D., Ryšavá R. Interaktivní diskuse nad léčbou konkrétních pacientů s SLE a LN. Zimní revmatologické dny, České Budějovice, 15. 1. 2025.
4. SPC Benlysta. Dostupné na: www.ema.europa.eu/cs/documents/product-information/benlysta-epar-product-information_cs.pdf
5. Parodis I., Lindblom J., Levy R. A. et al. Attainment of remission and low disease activity after treatment with belimumab in patients with systemic lupus erythematosus: a post-hoc analysis of pooled data from five randomised clinical trials. Lancet Rheumatol 2024 Nov; 6 (11): e751–e761, doi: 10.1016/S2665-9913(24)00162-0.
6. Singh J. A., Shah N. P., Mudano A. S. Belimumab for systemic lupus erythematosus. Cochrane Database Syst Rev 2021; 2: CD010668, doi: 10.1002/14651858.CD010668.pub2.
7. Kostopoulou M., Mukhtyar C. B., Bertsias G. et al. Management of systemic lupus erythematosus: a systematic literature review informing the 2023 update of the EULAR recommendations. Ann Rheum Dis 2024 Oct 21; 83 (11): 1489–1501, doi: 10.1136/ard-2023-225319.
8. Anders H. J., Furie R., Malvar A. et al. Effect of belimumab on kidney-related outcomes in patients with lupus nephritis: post hoc subgroup analyses of the phase 3 BLISS-LN trial. Nephrol Dial Transplant 2023; 38 (12): 2733–2742, doi: 10.1093/ndt/gfad167.
9. Kidney Disease: Improving Global Outcomes (KDIGO) Lupus Nephritis Work Group. KDIGO 2024 Clinical Practice Guideline for the management of lupus nephritis. I.2024 Jan; 105 (1S): S1–S69, doi: 10.1016/j.kint.2023.09.002.
10. 2024 American College of Rheumatology (ACR) guideline for the screening, treatment, and management of lupus nephritis. Guideline summary. American College of Rheumatology, 2024 Nov 18. Dostupné na: https://rheumatology.org/press-releases/new-acr-guideline-summary-provides-guidance-to-screen-treat-and-manage-lupus-nephritis- Guidelines EULAR 2023: Na co je kladen důraz a jaká je pozice biologické léčby?
- KAZUISTIKA 1: Případ pacientky se SLE s fluktuující aktivitou v průběhu 25 let
- KAZUISTIKA 2: Případ pacientky se SLE s komplikací v podobě osteoporózy
- KAZUISTIKA 3: Případ pacientky se SLE a LN komplikovanými myastenií, diabetem, nefrolitiázou a dalšími komorbiditami
Přihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



