-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaDoporučení ČHS pro diagnostiku a léčbu imunitní trombocytopenie (ITP)
Autoři: T. Kozák 1; J. Čermák 2; L. Červinek 3; A. Hluší 4; E. Konířová 5; M. Košťál 6; J. Maaloufová Soukupová 2; D. Pospíšilová 7; P. Smíšek 8; V. Vozobulová 9; O. Černá 1; J. Gumulec 10
Působiště autorů: Interní hematologická klinika 3. LF UK a FN Královské Vinohrady, Praha 1; Ústav hematologie a krevní transfuze v Praze 2; Interní hematologická a onkologická klinika MU a FN Brno-Bohunice 3; Hemato-onkologická klinika FN a LF UP Olomouc 4; 1. interní klinika – klinika hematologie 1. LF UK a VFN Praha 5; Dětská klinika FN a UP Olomouc 7; Klinika dětské hematologie a onkologie 2. LF UK a FN Motol 8; Hematologicko-onkologické oddělení FN Plzeň 9; Klinika hematoonkologie, FN Ostrava a LF OU 10
Vyšlo v časopise: Transfuze Hematol. dnes,23, 2017, No. 3, p. 158-169.
Kategorie: Doporučené postupy
ÚVOD
Imunitní trombocytopenie (ITP), dříve též imunitní trombocytopenická purpura, je řazena mezi autoimunitní onemocnění. Choroba je definována dočasným či trvalým snížením počtu krevních destiček a následným zvýšeným rizikem krvácení.
Trombocytopenie je způsobena destrukcí destiček v orgánech monocyto-makrofágového systému, nejvíce ve slezině. Dalším patogenetickým mechanismem, který se u ITP uplatňuje, je relativně nedostatečná tvorba trombocytů v kostní dřeni.
KLASIFIKACE ITP
ITP lze dělit na primární a sekundární.
Primární ITP: autoimunitní onemocnění, jež je charakterizováno izolovanou trombocytopenií (trombocyty pod 100 x 109/l) při nepřítomnosti jiných příčin či onemocnění, jež mohou trombocytopenii způsobovat.
Sekundární ITP: imunitně zprostředkované trombocytopenie, u nichž nacházíme základní onemocnění, jehož součástí ITP může být, např. systémový lupus erythematodes – SLE (sekundární ITP asociované se SLE), infekci HIV (sekundární ITP asociované s HIV), CVID (běžný variabilní imunitní deficit) a jiné. Další dělení vychází z délky trvání nemoci.
Nově diagnostikovaná ITP: trvání do 3 měsíců od stanovení diagnózy.
Perzistentní ITP: trvání od 3 do 12 měsíců od stanovení diagnózy. Zahrnuje pacienty, kteří nedosáhli spontánní remise nebo kompletní remise při léčbě.
Chronická ITP: trvání déle než 12 měsíců. Toto dělení ITP vzniklo na základě konsensu Mezinárodní pracovní skupiny pro ITP v roce 2007 a v roce 2009 bylo publikováno a je od té doby platné. Do roku 2009 se uznávalo dělení ITP na akutní a chronickou, hranice byla 6 měsíců. Změna v nomenklatuře vnesla určité nejasnosti v oblasti indikací nových léčebných postupů pro ITP, vzhledem k tomu, že klinické studie s novými léky byly plánovány v době platnosti starší nomenklatury.
Jako těžká (severe) ITP se označuje onemocnění s výskytem krvácivých projevů, které vyžadují podání terapie, či nové krvácivé projevy, jež vyžadují přidání nové léčby nebo zvýšení dávky stávající terapie [1].
DIAGNOSTIKA ITP
V současnosti není k dispozici jednoznačný klinický či laboratorní parametr, který by určoval diagnózu ITP, proto je diagnóza i nadále stanovována per exclusionem. Na ITP ukazuje zejména izolovaná trombocytopenie a přítomnost krvácivých projevů (petechie, ekchymózy). U náhodně zjištěné izolované trombocytopenie bez známek hemoragické diatézy je nutno v první řadě vyloučit laboratorní artefakt, tedy pseudotrombocytopenii, způsobenou shlukováním trombocytů v antikoagulačním médiu na bázi EDTA. Anamnéza může pomoci v odlišení infekční, polékové nebo nádorové etiologie, případně vyšetření směrovat k potvrzení systémového onemocnění pojiva. Podrobné fyzikální vyšetření může například odhalit lymfadenopatii nebo hepatosplenomegalii, které nepatří mezi typické nálezy u primární ITP. Z fyzikálního vyšetření také můžeme odhadnout tendenci ke krvácení u konkrétního pacienta. Pacienti, kteří mají jen několik petechií, nemívají tendenci k vážnějšímu typu krvácení, naopak v případě rozsáhlých slizničních ekchymóz (tzv. vlhká purpura) je riziko vážnějšího krvácení větší.
Při diagnostice ITP je nutno postupovat racionálně. Tam, kde je nutno neprodleně zahájit léčbu, by měly v praxi postačovat vyloučení pseudotrombocytopenie (na citrátu nebo heparinu založené antikoagulační médium), anamnéza pacienta, klinické vyšetření, nátěr periferní krve s pečlivým mikroskopickým vyšetřením a stanovením počtu retikulocytů a základní biochemický soubor (funkce jater, ledvin, CRP a mineralogram). Nátěr periferní krve každého pacienta s novou trombocytopenií by měl být mikroskopicky vyšetřen, musíme vyloučit zejména patologii, jež by svědčila pro jiná krevní onemocnění spojená s trombocytopenií, jako je nález dysplastických změn, blastů či schistocytů.
Mezi základní vyšetření v době diagnózy patří stanovení krevní skupiny s přímým antiglobulinovým testem (PAT), základní biochemické vyšetření, sérologické vyšetření na viry HIV, hepatitidy B a C, koagulační vyšetření (alespoň protrombinový čas a aPTT) a kvantitativní vyšetření imunoglobulinů (IgA, IgM a IgG). Praktické je naplánovat mezi základní vyšetření také neinvazivní stanovení infekce Helicobacter pylori (průkaz antigenu ve stolici nebo ureázový dechový test). U žen ve fertilním věku je indikován těhotenský test už s ohledem na výběr léčebných postupů.
Doplňková vyšetření, která mohou být indikována u ITP
V situaci, kdy je zjevné klinické nebo laboratorní podezření na souvislost s jinými chorobami, indikujeme další doplňková vyšetření. V praxi na prvním místě potřebujeme vyloučit primární postižení kostní dřeně (nejčastěji myelodysplastický syndrom) a imunitní trombocytopenii sekundární k jinému, širšímu autoimunitnímu onemocnění, zejména SLE a antifosfolipidovému syndromu.
Mezi vyšetření, která nejsou základní, ale mohou zejména při neúspěchu léčby 1. linie odlišit sekundární ITP nebo trombocytopenie jiné etiologie, patří tzv. autoimunitní panel (antinukleární protilátky – ANA, anti-ENA, revmatoidní faktor, tzv. antifosfolipidové protilátky – ACLA IgG a IgM a přítomnost efektu lupus antikoagulans), dále hladiny hormonů štítné žlázy, TSH a protilátky proti tyreoglobulinu, protilátky proti CMV a viremie CMV stanovené metodou PCR, také stanovení parvoviru B19 metodou PCR. V případě odůvodněného podezření vyšetření zaměřujeme na průkaz příslušného typu von Willebrandovy nemoci. U nově zjištěné ITP je též vhodné provést vyšetření periferní krve průtokovou cytometrií k vyloučení incipientní klonální lymfoproliferace. Vyšetření antitrombocytárních protilátek nejsou v rámci diagnostiky ITP rutinně doporučována pro svou nedostatečnou specifitu a senzitivitu. V některých případech ale může pomoci k rozlišení mezi imunitní a neimunitní trombocytopenií. Tak tomu může být například u pacientů se selháním kostní dřeně v kombinaci s imunitní trombocytopenií, jako jsou pacienti s chronickou lymfocytární leukemií (CLL) či pacienti po transplantaci kostní dřeně. Vyšetření protilátek může pomoci k diagnostice u pacientů s polékovou protilátkami zprostředkovanou trombocytopenií. Ve všech těchto případech je však třeba si uvědomit relativně nízkou výpovědní hodnotu takového vyšetření.
Stanovení přežívání autologních trombocytů radioizotopovou metodou (indiem značené autologní trombocyty) může být užitečné jako podpora při rozhodování o indikaci splenektomie, nicméně podmínkou je, aby se pracovalo s pacientovými (autologními) destičkami, což je v praxi těžko dosažitelné. Také zkušenost pracoviště rozhoduje o kvalitě výsledku.
Stanovení destičkové RNA metodou průtokové cytometrie s barvením destiček thiazolovou oranží může pomoci k určení stáří destiček. Zvýšení počtu retikulovaných destiček u dětí je spojeno se zvýšenou produkcí destiček.
Při diferenciálně diagnostických nejasnostech a zejména při neúspěchu léčby je nutno pátrat také po ložiscích chronické infekce nebo maligním onemocnění; tehdy indikujeme příslušná zobrazovací a konziliární vyšetření, např. ultrazvukové vyšetření břicha a ledvin, stomatologické vyšetření, vyšetření ORL, gynekologické a urologické vyšetření, echokardiografii a rentgen srdce a plic atd. Jde ale většinou o případy, kdy je u pacientů přítomen ještě jiný symptom než krvácivá diatéza a izolovaná trombocytopenie.
Vyšetření kostní dřeně je u ITP v Evropě obecně doporučováno u pacientů starších 60 let a také u pacientů, kteří jsou rezistentní k primární léčbě, zejména u těch, kteří jsou indikováni ke splenektomii. Vyšetření kostní dřeně je vhodné indikovat v případech, kdy předchozí nálezy prokazují i jinou patologii než izolovanou trombocytopenii a máme-li z laboratorních vyšetření nebo klinického obrazu podezření na jiné hematologické onemocnění, zejména na myelodysplastický syndrom (MDS), akutní leukemii nebo jiné onemocnění, které lze přesněji určit z kostní dřeně [2].
LÉČBA IMUNITNÍ TROMBOCYTOPENIE
Úvod
První doloženou účinnou modalitou v léčbě pacientů s ITP bylo provedení splenektomie, kterou se odstraňuje místo produkce autoprotilátek a zároveň hlavní místo destrukce destiček [3]. Druhým historicky nejstarším léčebným postupem bylo snížení fagocytární aktivity retikuloendotelového systému podáním kortikosteroidů. Oba tyto postupy, doplněné o aplikaci intravenózních imunoglobulinů (IVIG), zůstávají základními léčebnými postupy u ITP i dnes. V léčbě chronické formy ITP je používána imunosupresivní a imunomodulační terapie, splenektomie a terapie agonisty trombopoetinového receptoru (TPO-RA).
Léčba pacienta s diagnózou ITP v současné době vychází z doporučení expertů [4–6] či expertních skupin [7, 8], zatím poslední doporučení na základě praxe evidence-based bylo publikováno v roce 2011 [9].
Zahájení léčby pacientů s ITP je doporučováno při snížení počtu krevních destiček pod 20–30 x 109/l. Pokud jsou přítomny krvácivé projevy, je indikováno zahájení léčby i při hodnotách vyšších. Léčbu je potřeba individualizovat, přihlédnout k přáním pacienta a jeho životnímu „rizikovému profilu“. Cílem léčby je prevence krvácení a dosažení bezpečné, i když ne nutně normální hodnoty krevních destiček.
Hemostatické funkce jsou u většiny pacientů s ITP zachovány i při relativně nízkých hodnotách krevních destiček, ale je životně nutné vyhýbat se lékům, které interferují s destičkovými funkcemi, jako je kyselina acetylsalicylová a nesteroidní antirevmatika.
Negativním prognostickým faktorem ve vztahu ke krvácení je u pacientů s ITP věk nemocného. S vyšším věkem roste nebezpečí krvácení do centrálního nervového systému, zvláště u pacientů s chronickou refrakterní ITP. Přibližně 2% mortalita v důsledku krvácení u pacientů s ITP mladších 40 let (5letý horizont) vzrůstá až na téměř 50 % případů fatálního krvácení u pacientů starších 60 let [10].
Opakovaně bylo navíc zjištěno, že dlouhodobá imunosupresivní léčba může nemocného poškodit víc než vlastní trombocytopenie.
Mnoho nemocných s ITP může být jen sledováno. Jsou to často dětští pacienti, u kterých v 80 % případů dojde ke spontánní úpravě trombocytopenie do 4–8 týdnů od první manifestace choroby. Těžké krvácivé projevy jsou u těchto pacientů přítomny zřídka. Spontánní remise může v některých případech nastat i u dospělých pacientů. Je tedy smysluplné u pacientů bez krvácivých projevů se stabilním počtem destiček vyčkat se zahájením léčby a pacienty také pouze sledovat.
Terapie dospělých pacientů s ITP
Léčba 1. linie
Je-li nutná léčba, zahajuje se jedním z léčebných postupů 1. linie.
Kortikosteroidy
Kortikosteroidy potlačují fagocytární aktivitu a snižují syntézu autoprotilátek. Standardní iniciální kortikosteroidní léčbou je prednison (nebo jeho ekvivalent) v dávce 0,5–2 mg/kg/den po dobu 2–4 týdnů s postupným snižováním dávky. Příznivou úvodní léčebnou odpověď lze očekávat u 70–80 % dospělých pacientů s akutní ITP. Po terapii kortikosteroidy se dosáhne dlouhodobé remise u 25–29 % pacientů. Vysokodávkované kortikosteroidy (pulzní metylprednisolon nebo dexametazon) bývají u pacientů s akutní ITP indikovány pro rychlejší nástup účinku ve srovnání s výše uvedenou dávkou prednisonu [11]. Jejich použití přichází v úvahu při emergentní situaci s nutností promptní normalizace počtu destiček (např. krvácení do centrálního nervového systému). Metylprednisolon lze podávat parenterálně až v dávce 30 mg/kg po dobu 7 dní s následným přechodem na standardní perorální dávku prednisonu. Dexametazon se podává v pulsech 40 mg/den po 4 dny (opakuje se každých 14–28 dnů, délka léčby 4–6 měsíců). Toto podání vede k 90% bezprostřední léčebné odpovědi a 50–80% dlouhodobé léčebné odpovědi trvající 2 roky. Účinnost této terapie je ale limitována nežádoucími účinky kortikosteroidů. U mnoha pacientů při snižování dávky kortikosteroidů dochází k relapsu imunitní trombocytopenie, a ani opakované navýšení dávky kortikoidů již nemusí mít terapeutický efekt. V klinické praxi je rozvoj rezistence na kortikoidy důvodem zahájení léčby imunitní trombocytopenie v další linii.
Intravenózní imunoglobuliny (IVIG)
Mechanismem působení IVIG je blokáda retikuloendotelového systému, blokáda působení antiidiotypových protilátek, ovlivnění hladiny cytokinů a modulace Fc-receptorů. U ITP, která je způsobena protilátkami anti-GPIb/IX, je efekt IVIG menší. Ohledně dávkování IVIG nepanuje všeobecná jednota. Nejčastěji je doporučována dávka 1 g/kg ve dvou dnech, či 2 g/kg v jeden den nebo 0,4 g/kg po dobu 5 dnů. Randomizovaná studie neprokázala rozdíl v účinku IVIG podávaných v dávce 0,4 g/kg po dobu 5 dnů a v dávce 1 g/kg jednorázově. Podání IVIG je vhodné při nutnosti emergentní terapie, dále pak u dětí a v těhotenství, zejména v první trimestru, kdy jsou kontraindikovány kortikosteroidy [12, 13].
Léčba ITP ve druhé linii
V léčbě druhé linie dospělých pacientů s ITP již dochází k určitému snížení stupně konsenzu mezi pracovišti a mezi experty, proto je vhodné orientovat se podle tzv. úrovně důkazů, respektive stupně doporučení – tabulky 1–3.
Tab. 1. Stupeň doporučení a úroveň důkazů pro léčbu dospělých pacientů s ITP 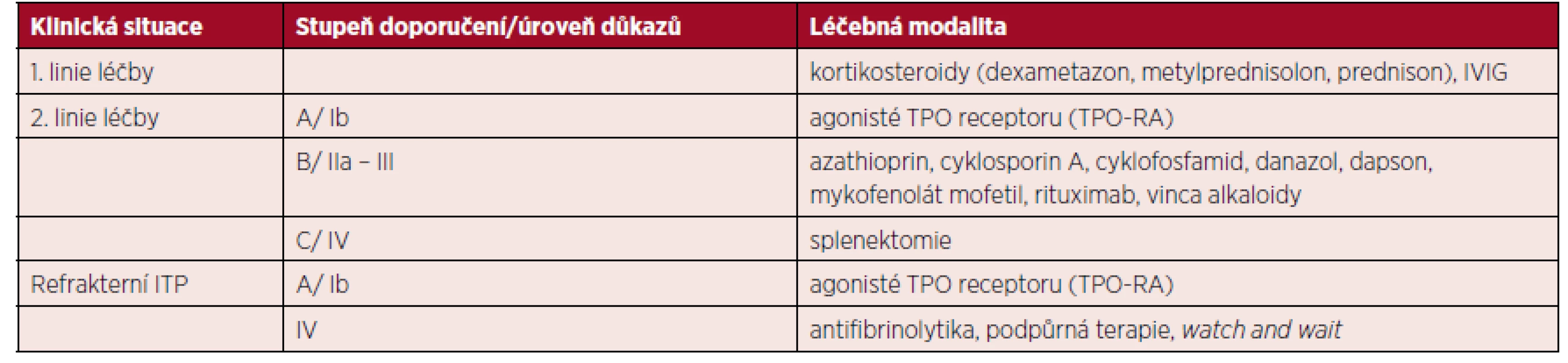
Vysvětlivky: ITP – imunitní trombocytopenie; IVIG – intravenózní imunoglobuliny; TPO – trombopoetin Tab. 2. Definice úrovně důkazů 
Tab. 3. Definice stupně doporučení 
MEDIKAMENTÓZNÍ LÉČBA (řazeno podle abecedy)
Agonisté TPO receptoru (TPO-RA)
Agonisté TPO receptoru mají pro léčbu ITP nejvyšší stupeň doporučení (stupeň doporučení A, úroveň důkazů Ib) ze všech používaných léčebných modalit. Schválenou indikací pro léčbu TPO-RA je podávání dospělým pacientům s chronickou formou ITP, kteří jsou refrakterní k jiným způsobům léčby (např. kortikosteroidy, imunoglobuliny).
Eltrombopag je řazen mezi agonisty trombopoetinového receptoru (TPO). Strukturálně jde o malou molekulu, jež v dávce 50–75 mg/den podávané perorálně působí jako agonista TPO. Léčebné odpovědi bylo dosaženo u více než 59 % pacientů, kteří užívali eltrombopag v rámci registračních klinických studií fáze 3. Při dlouhodobé léčbě, více než 4leté sledování, dosáhlo 88 % pacientů bezpečné hemostatické hladiny destiček [14]. Hodnocení klinických dat o léčbě preparátem Revolade® (eltrombopag) při léčbě imunitní trombocytopenie (ITP) v podmínkách klinické praxe v České republice vedlo k výsledkům srovnatelným s údaji mezinárodními.
Romiplostim je řazen mezi agonisty trombopoetinového receptoru (TPO). Chemicky je romiplostim Fc-peptidový fuzní protein, jenž aktivuje intracelulární transkripční dráhy prostřednictvím trombopoetinového (TPO) receptoru, čímž zvyšuje tvorbu krevních destiček. Peptidová molekula se skládá z Fc-oblasti (domény) lidského imunoglobulinu IgG1, jehož každá jednořetězcová podjednotka se kovalentně váže C-koncem na peptidový řetězec obsahující dvě domény, které se vážou na TPO receptor (TPO receptor binding domain). Léčba spočívá v subkutánní aplikaci romiplostimu v dávce 1–10 μg/kg/týden (dávka je závislá na počtu destiček) [15]. V registračních klinických studiích fáze 3 bylo léčebné odpovědi dosaženo u 88 % nesplenektomovaných a 79 % pacientů po splenektomii. Léčba romiplostimem snižuje výskyt krvácivých stavů a zároveň umožňuje významnou redukci konkomitantní ITP medikace (u splenektomovaných pacientů až ve 100 % případů) [24]. I při dlouhodobé léčbě romiplostimem, více než 5 let, dosáhlo téměř 95 % pacientů bezpečné hemostatické hladiny destiček a byl zachován příznivý bezpečnostní profil přípravku [16 ].
Hodnocení klinických dat o léčbě preparátem Nplate® (romiplostim) při léčbě imunitní trombocytopenie (ITP) v podmínkách klinické praxe v České republice vedlo k výsledkům srovnatelným s údaji mezinárodními.
Léčba agonisty TPO receptoru byla zamýšlena jako dlouhodobá léčba pro pacienty s chronickou refrakterní formou ITP, u většiny pacientů dojde po vysazení TPO-RA k relapsu ITP. Množí se však údaje o tom, že u některých pacientů je možné po léčbě agonisty TPO receptoru navodit dlouhodobou, respektive setrvalou remisi ITP, která trvá i po vysazení těchto léčivých přípravků [17–19]. Možný imunomodulační účinek TPO-RA, který dokáže navodit remisi autoimunitního procesu, je v současnosti předmětem výzkumu.
Následující výčet léčebných modalit má pro léčbu ITP nižší stupeň doporučení (stupeň doporučení B, úroveň důkazů IIa–III).
Azathioprin je prekurzor 6-merkaptopurinu, antimetabolitu, jenž blokuje lymfocytární proliferaci. Obvyklé dávkování je 1–2 mg/kg/den. Z nežádoucích účinků je třeba především sledovat jaterní toxicitu. Léčebného účinku azathioprinu se dosahuje postupně a selhání léčby by nemělo být konstatováno před uplynutím šestiměsíčního období podávání.
Cyklosporin A je kalcineurinový inhibitor potlačující proliferaci T-lymfocytů. Obvyklé dávkování je 2,5 až 3 mg/kg/den [20]. Je podáván obvykle v kombinaci s kortikosteroidy. Léčebné použití cyklosporinu A limitují jeho nežádoucí účinky, jako je zvýšení krevního tlaku či nefrotoxicita, terapeutického účinku je dosahováno po 2–3 týdnech podávání.
Cyklofosfamid je alkylující látka užívaná jako imunosupresivum či cytostatikum. Dávkování používané u pacientů s ITP je 1–2 mg/kg/den perorálně či v pulsech parenterálně [21]. Vzhledem k mutagennímu potenciálu je lék u mladších pacientů nevhodný.
Danazol je slabý androgen. Jeho mechanismus účinku spočívá pravděpodobně v ovlivnění Fc-receptoru. Doporučené dávkování je 400–800 mg denně [22], ale dobré výsledky byly zaznamenány i při dávkování 100–200 mg danazolu denně. Celkově přibližně 60–70 % pacientů odpoví na léčbu příznivě. Léčba danazolem je obvykle dobře snášena, z nežádoucích účinků jsou časté elevace jaterních tesů, virilizující účinek, přírůstek hmotnosti a retence tekutin. Lék je vhodný především pro starší pacienty, kteří v úvodu reagovali na kortikosteroidní léčbu a u nichž danazol umožní snížit celkovou dávku kortikosteroidů. Další vhodnou indikací jsou překryvné syndromy s autoimunitami typu systémový lupus erythematodes, nebo jako léčebná eventualita při kontraindikaci splenektomie.
Dapson (diaminodifenyl sulfon) je primárně určen do kombinační terapie pro pacienty s leprou. Pro svůj imunomodulační účinek byl testován u pacientů s chronickou ITP v dávce 75–100 mg/den. Lék je vhodný především do kombinace s kortikosteroidy a umožní snížit celkovou dávku kortikosteroidů, bohužel léčebný účinek přetrvává pouze při trvalém podávání.
Mykofenolát mofetil je prekurzorem kyseliny mykofenolové, jež je nekompetitivním inhibibitorem inosin - 50-monofosfátdehydrogenázy, klíčového enzymu v biosyntéze purinů.
Dávkování je obvykle 1–2 g/den, léčebného účinku se dosahuje přibližně po 3–4 týdnech podávání [23].
Rituximab, monoklonální chimérická protilátka proti receptoru CD20, se váže na B-lymfocyty a způsobuje jejich lýzu mediovanou FcR cestou aktivace komplementu či cestou buněčné imunity. Rituximab působí snížení počtu B-lymfocytů, a tím následné snížení počtu produkovaných autoprotilátek, a dále i blokádu retikuloendoteliálního systému. Po léčbě rituximabem lze v nerandomizovaných studiích pozorovat 40–60 % kompletních léčebných odpovědí [24, 25]. Dlouhodobě zůstává v remisi asi 15–20 % nemocných. Efekt rituximabu oproti placebu v recentně publikované randomizované studii zůstal za původním očekáváním [26]. Léčba rituximabem je většinou dobře snášena, ale je nutno upozornit na možné závažné nežádoucí reakce při podávání této protilátky, k nimž náleží zvýšená teplota, poruchy srdečního rytmu a vzácně i výskyt anafylaxe.
Rituximab zvyšuje riziko aktivace latentních infekcí, jako jsou hepatitida typu B či JC viróza (progresivní multifokální leukoencefalopatie – PML). Rituximab v SPC nemá schválenou indikaci pro léčbu ITP – jeho případné použití je tedy off-label.
CHIRURGICKÁ LÉČBA ITP
Splenektomie, stupeň doporučení C, úroveň důkazů IV. Slezina představuje důležité místo produkce protilátek a je také hlavním místem destrukce destiček s navázanými autoprotilátkami. V současnosti představuje splenektomie 2. linii léčby pacientů s ITP, je tedy doporučována po selhání 1. linie. Provedení splenektomie vykazuje vysoký podíl léčebných odpovědí: 66 % nemocných je bez potřeby další terapie [27]. Přibližně 20 % respondérů dospěje postupem času k relapsu onemocnění. Všeobecně je doporučováno vyčkat s provedením splenektomie s přihlédnutím ke stavu pacienta, optimálně 12 měsíců, vzhledem k možnosti dosažení remise onemocnění (v některých případech i do jednoho roku od diagnózy).
Před splenektomií může být užitečné provedení trombocytární kinetické studie se stanovením místa destrukce a doby přežívání trombocytů. Toto vyšetření (radoaktivním indiem značené autologní trombocyty) není ale v praxi běžně dostupné.
Splenektomii je možno provést klasickou či laparoskopickou technikou. Mortalita výkonu je nízká, do 1 %, častější jsou pooperační komplikace, např. infekce v ráně či hematom. Pacienti jsou po provedené splenektomii ohroženi infekcí opouzdřenými mikroby, tzv. overwhelming post-splenectomy infection (OPSI), s incidencí 3,8–4,3 % a mortalitou 1,7–2,5 %. Všichni pacienti, u kterých je plánována splenektomie, by proto měli před výkonem podstoupit aktivní imunizaci (očkování) dostupnými vakcínami proti pneumokokům, meningokokům a hemofilům. Revakcinace by měla probíhat podle doporučení výrobce konkrétní vakcíny.
Pokud je v době indikace splenektomie pacient léčen imunosupresivní terapií, lze jej očkovat až po provedení splenektomie po předchozím snížení dávkování imunosupresivní terapie. Pokud se týká podání antibiotik jako profylaxe infekce po splenektomii, v tomto ohledu nepanuje všeobecný konsenzus. Některá pracoviště aplikují antibiotickou profylaxi 6 měsíců, jiná 3 roky, další doživotně.
TERAPIE CHRONICKÉ REFRAKTERNÍ ITP
Refrakterní ITP je definována jako nedosažení nebo ztráta léčebné odpovědi na splenektomii a nutnost trvalé terapie pro krvácivé projevy nebo jejich riziko včetně nízkých dávek kortikosteroidů. Celkový počet pacientů s chronickou ITP tvoří 11–35 % ze všech nemocných s ITP. Agonisté trombopoetinového receptoru jsou efektivní a nejlépe zdokumentovanou léčebnou možností s nízkým počtem nežádoucích účinků u pacientů s chronickou refrakterní ITP (doporučení stupeň A).
U pacientů s chronickou refrakterní ITP byly popsány odpovědi také po danazolu a po imunosupresivních a cytostatických přípravcích (viz léčba 2. linie). Léčebná odpověď ve skupině imunomodulačních a imunosupresivních léků je do značné míry individuální a většinou se pohybuje mezi 30 a 35 %.
Hodnocení odpovědi na terapii
Hodnotí se podle dvou nebo více periferních krevních obrazů odebraných alespoň v sedmidenním odstupu (v případě hodnocení kompletní remise – CR). V případě selhání terapie či ztráty léčebné odpovědi postačuje hodnocení v odstupu jednoho dne.
Definice odpovědí:
Kompletní remise (CR): trombocyty nad 100 x 109/l a nepřítomnost krvácení.
Léčebná odpověď (R): trombocyty nad 30 x 109/l a/nebo dvojnásobný vzestup počtu destiček oproti vstupní hodnotě a nepřítomnost krvácení.
Bez odpovědi na léčbu (NR): trombocyty pod 30 x 109/l a/nebo méně než dvojnásobný vzestup počtu destiček oproti vstupní hodnotě a/nebo přítomnost krvácení.
Ztráta CR nebo R: trombocyty pod 100 x 109/l nebo krvácení (pokud bylo dosaženo CR), či trombocyty pod 30 x 109/l, méně než dvojnásobný vzestup počtu destiček oproti vstupní hodnotě a/nebo přítomnost krvácení (pokud bylo dosaženo léčebné odpovědi).
Závislost na kortikosteroidech: nutnost trvalého či opakovaného podávání kortikosteroidů nejméně v trvání dvou měsíců k udržení počtu trombocytů nad 30 x 109/l a k zabránění krvácení.
Chronická refrakterní ITP: jde o chronickou ITP, u níž nedošlo k dosažení léčebné odpovědi na splenektomii nebo tato odpověď vymizela a zároveň je nutnost trvalé terapie pro krvácivé projevy nebo jejich riziko včetně nízkých dávek kortikosteroidů.
Substituce transfuzními přípravky
Aplikace trombocytů je indikována jen při urgentním stavu, tedy akutním krvácení do centrálního nervového systému nebo jiném závažném krvácení. Trombocyty je možné podat jako přípravu před operačním výkonem, např. před splenektomií.
Terapie krevními deriváty
Podání IVIG v rámci předoperační přípravy u pacientů před splenektomií, před plánovaným operačním výkonem či v těhotenství (u pacientů, kteří mají alespoň přechodnou odpověď na terapii IVIG). Podání rekombinantního aktivovaného faktoru VII (rFVIIa) ve formě intravenózního bolusu v dávce 90 μg/kg, s opakováním každé 2 hodiny do zástavy krvácení. Je indikováno u pacientů s těžkým život ohrožujícím krvácením, u kterých nedošlo k zástavě krvácení i přes podání transfuze trombocytů, vysokých dávek kortikosteroidů a aplikaci IVIG.
IMUNITNÍ TROMBOCYTOPENIE (ITP) V GRAVIDITĚ
U mnoha těhotných žen lze při rutinním vyšetření krevního obrazu zachytit snížení počtu destiček.
Ponejvíce se jedná o benigní gestační trombocytopenii, jež je nalézána u 5,4–8,3 % zdravých těhotných, obvyklý záchyt je v třetím trimestru gravidity. Počet destiček je většinou mírně snížen na hodnoty od 50–80 x 109/l, hodnoty pod 50 x 109/l jsou vzácné. Choroba má obyčejně benigní průběh a počet destiček neohrožuje krvácivými projevy ani matku, ani plod a po porodu se stav normalizuje [28].
Trombocytopenie v graviditě může být způsobena závažnými onemocněními, jako jsou preeklampsie, HELLP syndrom, antifosfolipidový syndrom, syndrom diseminované intravaskulární koagulopatie, trombotická trombocytopenická purpura či první ataka systémového lupus erythematodes.
Imunitní trombocytopenie v těhotenství je udávána s prevalencí 1–5 na 10 000 těhotných a je přibližně 100krát méně častá než benigní gestační trombocytopenie, ale k rozlišení těchto nemocí nemáme žádný specifický diagnostický test.
Péče o gravidní pacientku s ITP musí probíhat v těsné spolupráci hematologa, gynekologa a neonatologa. Doporučení pro léčbu vychází z doporučení expertních skupin. Rozhodnutí o léčbě gravidní pacientky je závislé na riziku krvácivých komplikací, počet destiček v průběhu gravidity klesá a nejnižší hodnoty dosahuje ve třetím trimestru. Pokud je těhotná bez známek krvácení, doporučuje se zahájit terapii ITP při počtu trombocytů pod 20–30 x 109/l. Lékem volby jsou kortikosteroidy, nejčastěji prednison v iniciální dávce 10–20 mg/den, přitom se snažíme kortikosteroidům vyhnout v 1. trimestru, v tomto období preferujeme IVIG.
Pokud je terapie kortikosteroidy účinná, snažíme se nalézt nejmenší účinnou dávku [9]. Při malé léčebné odpovědi na podávání kortikosteroidů či při nutnosti dlouhodobé terapie kortikosteroidy nepřijatelně vysokými dávkami podáváme IVIG v dávce 0,4 g/kg po dobu 5 dnů, často i opakovaně. Bohužel po opakovaném podání IVIG se léčebný účinek snižuje (tachyfylaxe).
U pacientek s kontraindikací nebo neúčinností terapie kortikosteroidy či IVIG lze zvážit provedení laparoskopické splenektomie ve druhém trimestru.
U pacientek, které ztratí léčebnou odpověď nebo jsou refrakterní na první linii léčby, je před porodem ke zvážení kombinace léčby vysokodávkovaným kortikosteroidem: 1 000 mg metylprednisolonu v kombinaci s IVIG a azathioprinem. Údaje o bezpečnosti léčby azathioprinem jsou dostupné od pacientek se systémovým lupus erythematodes, jež byly léčeny tímto lékem v graviditě [29].
Zda existuje bezpečná hodnota počtu trombocytů pro zdárné vedení porodu, je stále debatovaná otázka. Při hrozícím porodu se snažíme o zvýšení počtu trombocytů na hodnoty nad 50 x 109/l při vaginálním porodu i při porodu císařským řezem – za podmínek normální koagulace. Vyšší hodnota trombocytů, > 75 x 109/l, umožňuje provedení výkonu v epidurální anestezii. Výše uvedené hodnoty pro vedení porodu a epidurální jsou arbitrární, vždy je nutné přihlédnout k individuální situaci pacientky a plodu.
IMUNITNÍ TROMBOCYTOPENIE (ITP) V DĚTSKÉM VĚKU
Incidence ITP u dětí je udávána v rozmezí 1,9–6,3 nových případů na 100 000 za rok. Výskyt je popisován ve věku mezi 2 a 8 lety, v této věkové kategorii je vyšší incidence u chlapců [30, 31]. Pouze 10 % pacientů s ITP tvoří kojenci, 20 % děti starší 10 let [32]. Dívky a chlapci jsou ve věkové kategorii nad 10 let postiženi stejně.
U většiny dětí jde na rozdíl od dospělých o akutní formu, která má velmi dobrou prognózu s vysokou pravděpodobností dosažení spontánní remise. Trombocytopenie se objevuje obvykle 1–4 týdny po virové infekci nebo vakcinaci. Sezonní výskyt s nakupením případů v podzimních a jarních měsících je dáván do souvislosti s vyšší incidencí virových infekcí [33, 34].
Většina dětí má v době manifestace projevy krvácení do kůže ve formě petechií a sufuzí. Výraznější kožní a slizniční krvácení, epistaxe a metroragie jsou popisovány asi u 20 % dětí [35]. Pouze u 3 % dětských pacientů s ITP je popisováno závažné krvácení (protrahované epistaxe, krvácení do spojivky, meléna, makroskopická hematurie, závažná metroragie). Výskyt intrakraniálního krvácení je vzácný (0,5 % dětských pacientů s ITP) [36].
U 70–80 % dětí se počet trombocytů upraví do normálního rozmezí během 6 měsíců od diagnózy. Přechod do chronické ITP se u dětí udává v rozmezí 10–20 % [1, 37]. Spontánní remise jsou však u dětí popisovány i po 24–36 měsících od diagnózy, vzácně i později, častěji ve věku do 10 let [36, 37].
Prediktivními faktory přechodu do chronicity u dětí s ITP jsou: ženské pohlaví, vyšší věk v době manifestace, negativní anamnéza předchozí infekce nebo vakcinace, pozvolný začátek, vyšší počet trombocytů při diagnóze, pozitivní nález ANA [37].
Diagnostika
Základem diagnózy je vedle důkladné anamnézy a klinického vyšetření stejně jako u dospělých detailní analýza krevního obrazu včetně retikulocytů a manuálního zhodnocení nátěru. Je doporučeno vyšetření moči včetně sedimentu, krevní skupiny a přímého antiglobulinového testu a hladiny imunoglobulinů [9]. Při nutnosti hospitalizace je vhodné provést základní biochemický screening a základní koagulační vyšetření. Pokud pacient nesplňuje základní definici ITP, tedy podmínku izolované trombocytopenie bez dalších změn v krevním obrazu, nebo jsou při klinickém vyšetření zjištěny další patologické nálezy, například zvětšení mízních uzlin nebo hepatosplenomegalie, je vyšetření nutno rozšířit podle typu patologického nálezu včetně vyšetření kostní dřeně.
Při špatné odpovědi na léčbu a/nebo rozvoji chronické ITP je nutno vyloučení jiných příčin trombocytopenie, především vrozené trombocytopenie, chronické infekce (včetně CMV, EBV, HIV, parvovirus B19, hepatitidy B a C), selhání kostní dřeně a MDS, onemocnění pojiva (především systémový lupus erythematodes), vrozené imunodeficity: smíšený variabilní imunodeficit (CVID), autoimunitní lymfoproliferativní syndrom (ALPS) aj.
Léčba dětí s ITP
Při rozhodování o léčebném postupu je důležitý nejen počet trombocytů, ale i klinický nález. Děti s akutní ITP s žádným nebo lehkým kožním krvácením (petechie, drobné hematomy a ekchymózy) není potřeba léčit, nutná je však pečlivá observace v ambulantním režimu s pravidelnými kontrolami, většinou 1–2krát týdně. Nezbytné je poučení rodičů o nutných režimových opatřeních, především o nutnosti omezení fyzických aktivit dítěte, které by mohly způsobit trauma v oblasti hlavy a břicha. Stejně jako u dospělých je nutno vyloučit používání léků, které interferují s funkcí trombocytů, jako jsou léky obsahující kyselinu acetylsalicylovou a nesteroidní antiflogistika, především ibuprofen. Po úrazech, zejména traumatu hlavy nebo břicha, by dítě s ITP s nízkým počtem trombocytů mělo být neprodleně vyšetřeno lékařem s cílem vyloučit krvácení do CNS a břišní dutiny.
Dětští pacienti s klinicky významným krvácením (rozsáhlejší mukokutánní krvácení – tzv. vlhká purpura, déletrvající závažná epistaxe, krvácení do spojivky, gastrointestinálního traktu, hematurie, závažná metroragie) by měli být léčeni za hospitalizace v rámci první linie léčby nově diagnostikované ITP. Léčbu je podle konsenzu expertů vhodné rovněž zvážit v následujících situacích:
- u výrazného kožního krvácení při počtu trombocytů pod 10 × 109/l;
- při současné léčbě nesteroidními antiflogistiky nebo antikoagulační léčbě, kterou nelze přerušit, nebo přítomnosti jakéhokoli dalšího onemocnění predisponujícího ke krvácení;
- v případech, kdy není možné zajistit nutné sledování pacienta, např. špatná dosažitelnost zdravotnického zařízení, nespolupráce rodiny;
- rizikových situacích, které mohou vést u pacienta s trombocytopenií ke krvácení: trauma hlavy, nutnost invazivních výkonů, velmi aktivní způsob života s rizikem traumat;
- při významném snížení kvality života (únavnost, úzkostné stavy s obavami z krvácení) [2, 9].
Léčba 1. linie
Mezi léčebné modality 1. linie u dětských pacientů patří vedle observace bez medikamentózní léčby podání kortikosteroidů nebo intravenózních imunoglobulinů (IVIG).
Kortikosteroidy
Používají se v různých základních režimech:
- prednison 2 mg/kg denně per os po dobu 2 týdnů s následným postupným snižováním během 21 dnů,
- prednison 4 mg/kg denně per os po dobu 3–4 dnů,
- metyprednisolon 30 mg/kg/den i. v. po dobu 3–5 dnů,
- dexametazon 24 mg/m2 po dobu 4 dnů.
Podání vysokých dávek kortikosteroidů v krátkém časovém intervalu se v posledních letech preferuje. Je doprovázeno rychlejším vzestupem počtu trombocytů a jsou minimalizovány četné vedlejší účinky kortikosteroidů na dětský organismus patrné při dlouhotrvající aplikaci, především ovlivnění růstu. Není však dostatek důkazů o tom, že některá z uvedených alternativ má signifikantně lepší efekt na prognózu onemocnění.
Intravenózní imunoglobuliny
U dětí s ITP se podávají obvykle v dávce doporučené panelem expertů: 0,8–1 g/kg [9]. Podání 2. dávky se doporučuje až po 72 hodinách v případě nedostatečné odpovědi. Na podání IVIG odpoví 80 % pacientů v období 1–2 dnů [11].
Léčba 2. linie
Je indikována u dětí s perzistující nebo chronickou ITP.
Před zahájením léčby perzistující nebo chronické ITP je především nutno vyloučit: vrozenou trombocytopenii, primární imunodeficit (CVID, ALPS aj.), sekundární imunitní trombocytopenii (onemocnění pojiva, nejčastěji lupus erythematodes), a chronické infekce spojené s ITP u dětí (CMV, EBV, HIV, parvovirus B19, hepatitidy B a C a infekci Helicobacterem pylori.)
Pokud to klinický stav a riziko krvácení dovolí, přichází i u pacientů s perzistující nebo chronickou ITP v úvahu rovněž pouze observace s příslušnými režimovými opatřeními. Je možné i periodické podávání léků 1. linie – kortikoidů a IVIG. Je nutné dodržovat stejná režimová opatření jako u akutní ITP.
Názory na indikace podání léků 2. linie u dětí s perzistující nebo chronickou ITP se dynamicky mění s rozvojem nových poznatků a vývojem nových léčiv. Dosud neexistuje jasný konsenzus jednotného léčebného postupu. Příčinou je především vzácný výskyt chronické ITP u dětí a chybění studií s dostatečnou silou důkazu (tab. 4). Léčba dětí s ITP, u kterých není dosaženo remise po aplikaci léčby první linie, by měla být vedena zkušeným dětským hematologem.
Tab. 4. Stupeň doporučení a úroveň důkazů pro léčbu dětských pacientů s ITP 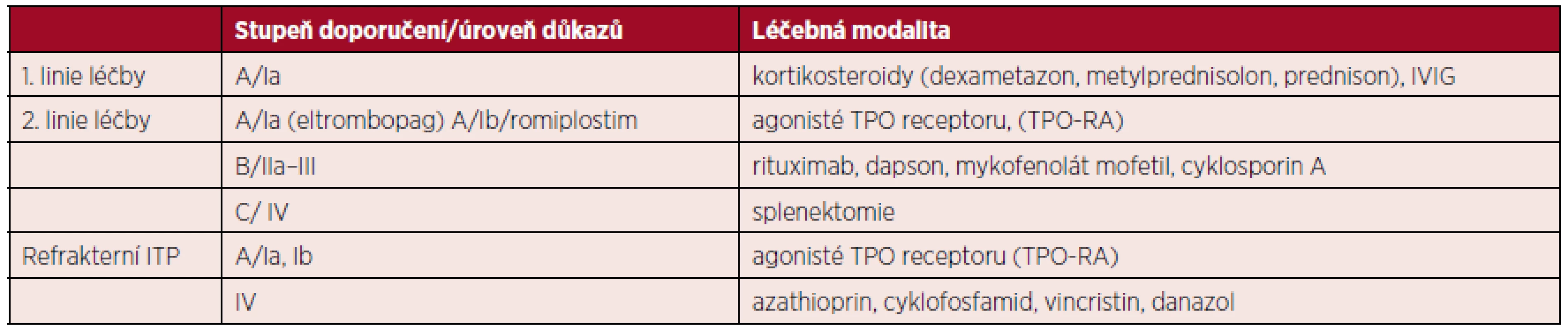
Vysvětlivky: ITP – imunitní trombocytopenie, IVIG – intravenózní imunoglobuliny, TPO – trombopoetin Medikamentózní léčba perzistující a chronické ITP
Farmakologická intervence je indikována u dětí s přetrvávajícími krvácivými projevy nebo rekurentním rizikem krvácení. Rozhodnutí o léčbě závisí na řadě faktorů (reálné riziko krvácení, věk dítěte, pohybová aktivita, úzkost z krvácení, zvýšená únavnost, konkomitantní onemocnění nebo medikace). U některých pacientů je nutná akutní intervence při požadavku na rychlé zvýšení počtu trombocytů, např. před chirurgickým výkonem nebo diagnostickým vyšetřením, případně před aktivitami se zvýšeným rizikem krvácivých komplikací.
Nejčastěji používanými léky 2. linie u dětí s ITP jsou v současné době léky s imunomodulačním a imunosupresivním účinkem. Nejlépe je dokumentován efekt rituximabu. TPO agonistů a splenektomie.
Rituximab
Rituximab má u dětí podobný bezpečnostní profil jako u dospělých, jeho použití u ITP je však i u dětí stále léčbou „off-label“. Jediný dosud publikovaný systematický přehled efektu rituximabu u dětí zahrnuje 14 publikovaných retrospektivních studií hodnotících 323 dětských pacientů s ITP. Kompletní remise bylo dosaženo celkem u 39 % dětí a parciálních remise u 68 % dětí [38]. Rituximab může tedy dětským pacientům poskytnout možnost řady měsíců bez trombocytopenie. Při hodnocení jeho dlouhodobého efektu však bylo trvalé remise dosaženo pouze u 26 % dětí s ITP [39]. Jediná prospektivní randomizovaná studie srovnávající efekt rituximabu s jinými léky prokázala signifikantně vyšší frekvenci pozitivní léčebné odpovědi ve srovnání s vinkristinem při srovnatelném výskytu nežádoucích účinků. Rekurence nemoci byla po rituximabu signifikantně nižší než ve skupině s vincristinem. Po podání rituximabu byla u části dětí popsána hypogamaglobulinemie, která v některých případech vyžadovala substituční léčbu [40]. Opakované podání rituximabu je u malých dětí potřeba velmi pečlivě zvážit vzhledem k riziku protrahovaného sekundárního imunodeficitu.
Agonisté TPO receptoru (TPO-RA)
Pohled na postavení TPO agonistů (eltrombopag a romiplostim) v léčbě dětí s ITP se během posledních let rychle vyvíjí. Prospektivní studie TPO agonistů u dětí byly dosud zaměřeny pouze na pacienty s chronickou primární ITP. V současné době mají i pro léčbu ITP u dětí nejvyšší stupeň doporučení ze všech používaných léčebných modalit 2. linie léčby (viz tab. 4).
Efekt TPO-RA byl u dětských pacientů s ITP prokázán ve 3 randomizovaných placebem kontrolovaných studiích, které shodně ukázaly nárůst počtu trombocytů nad 50,0 × 109/l [41–43]. Fáze 3 randomizovaná, dvojitě slepá placebem kontrolovaná studie efektu romiplostimu na kvalitu života dětí s primární ITP prokázala zlepšení kvality života u dětí s ITP a snížení psychické zátěže rodičů [44].
Z nežádoucích účinků romiplostimu byly jako nejčastější popsány bolesti hlavy, méně často kloubní a gastrointestinální příznaky. Po podání eltrombopagu byla popsána reverzibilní elevace transamináz, ojediněle rozvoj katarakty. V žádné z těchto studii se nevyskytly závažné vedlejší příznaky, tromboembolické příhody popisované u dospělých pacientů nebyly pozorovány.
Metaanalýza shrnující výsledky 6 randomizovaných placebem kontrolovaných studií použití eltrombopagu u dětí a dospělých potvrdila bezpečnost a účinnost TPO-RA pro léčbu dospělých i dětí s chronickou formou ITP [45]. Výsledky léčby se nelišily signifikantně mezi dětmi a dospělými s výjimkou incidence krvácení, která byla vyšší u dětí.
Při hodnocení dlouhodobého efektu romiplostimu bylo dokumentováno zvýšení počtu trombocytů a dobrá tolerance bez projevů významné toxicity po dobu podávání více než 4 roky [46].
Schválenou indikací pro eltrombopag je chronická ITP u dětí ve věku 1–18 let. U romiplostimu je schválení indikace k použití zatím pro věkovou hranici nad 18 let.
Výhodou podání TPO-RA je absence imunosupresivního efektu, který je hlavním nežádoucím efektem tradičních imunosupresiv. Rozvoj retikulinové fibrózy, jako jeden z důležitých nežádoucích účinků, a riziko trombóz byly u dětí popsány vzácně [47].
Dosud není k dispozici dostatek dat ke zhodnocení potenciálu TPO-RA v navození remise u dětských pacientů s ITP korekcí defektu produkce trombocytů nebo indukcí imunitní tolerance. K definitivnímu zhodnocení potenciálních vedlejších účinků při jejich dlouhodobém podávání je nezbytné sledování v delším časovém horizontu.
Podle doporučení skupiny expertů jsou v současné chvíli indikace podání TPO-RA u dětí následující:
- selhání předchozí léčby,
- kontraindikace splenektomie (věk, vysoké riziko infekce, riziko chirurgického výkonu aj.) nebo její odmítnutí,
- požadavek na rychlé zvýšení počtu trombocytů před chirurgickým výkonem, kterého není možno dosáhnout jinými léčebnými postupy.
Splenektomie
U dětských pacientů s chronickou formou ITP je dlouhodobá pozitivní odpověď na splenektomii popisována u 66–75 % pacientů [48]. Strategická pozice splenektomie v léčbě dětí s chronickou ITP je odlišná od dospělých. Splenektomie je u dětí velmi pečlivě zvažována v kontextu se zvýšeným dlouhodobým kumulativním rizikem sepse a s reálnou možností dosažení spontánní remise trombocytopenie i několik let po stanovení diagnózy [9]. Je proto indikována obvykle až po delší době trvání nemoci, než je tomu u dospělých pacientů. Podle posledního doporučení mezinárodní skupiny expertů je splenektomie indikována nejdříve po roce od stanovení diagnózy, a to při rezistenci na léčbu nebo její kontraindikace nebo odmítání a při trvale nízkém počtu trombocytů s výraznými krvácivými projevy. Na druhé straně však může chronická ITP nezbytným omezením fyzických aktivit u některých dětí významně snížit kvalitu života. Je proto potřeba při rozhodování o indikaci splenektomie u některých pacientů, hlavně adolescentů, brát i tuto skutečnost v úvahu. Rozhodnutí o splenektomii je proto individuální a mělo by mimo jiné zohlednit i psychosociální aspekty a kvalitu života dětského pacienta.
Splenektomie se nedoporučuje u dětí do 5 let vzhledem k nezralosti imunitního systému a vysokému riziku infekcí. Při rozhodování o indikaci splenektomie je kladen velký důraz na vyloučení primárního imunodeficitu před plánovaným výkonem. Preferováno je použití laparoskopické techniky. Před splenektomií se doporučuje očkování konjugovanou (PCV13) a poté nekonjugovanou pneumokokovou vakcínou (PNEUMO 23) v odstupu 8 týdnů, kvadrivalentní meningokokovou vakcínou (subtyp A, C, W, Y) 2–4 týdny před operací a hemofilovou vakcínou u neočkovaných pacientů [48, 49]. Profylaktická léčba penicilinem po splenektomii je indikována u dětí do 6 let, u starších dětí podle zvážení ošetřujícího lékaře podle imunologické kondice pacienta. Přístup k profylaxi však není jednotný, některými pracovními skupinami je zpochybňována. U dětí s chronickou ITP je však nutno brát v úvahu, že u dlouhodobě léčených dětí může dojít k rozvoji sekundárního přechodného imunodeficitu v důsledku imunosupresivní a imunomodulační léčby HD IVIG, kortikoidy a rituximabem [50].
Pozdní rizika splenektomie provedené u dítěte s ITP, jako jsou sepse, tromboembolické příhody a plicní hypertenze se mohou manifestovat až v dospělém věku. Informace o jejich frekvenci však nejsou známy.
Azathioprin a mykofenolát-mofetil jsou v dětském věku užívány často u jiných autoimunitních onemocnění s dobrým bezpečnostním profilem. Příznivý efekt mykofenolát-mofetilu byl prokázán u dětí s ITP a Evansovým syndromem [51]. Studie s dostatečnou silou důkazu prokazující efekt těchto léků u dětí s ITP jsou však ojedinělé. Cytostatika a danazol jsou u dětí používány výjimečně pro významné riziko nežádoucích účinků. V zemích s nízkým socioekonomickým standardem je i u dětí hojně využívána léčba dapsonem [52]. Pozitivní efekt cyklosporinu byl prokázán jen na malých souborech pacientů [53].
Podíl autorů na přípravě rukopisu
TK, LČ, PS, DP – základní text
JČ, AH – zásadní doplnění textu
EK, MK, JV, JM, OČ, JG – revize a aktualizace textu
Čestné prohlášení autorů
Autoři prohlašují, že v souvislosti s tématem, vznikem a publikací těchto doporučení nejsou ve střetu zájmů a vznik ani publikace doporučení nebyly podpořeny žádnou farmaceutickou firmou.
Doručeno do redakce dne 1. 7. 2017.
prof. MUDr. Tomáš Kozák, Ph.D., MBA
Interní hematologická klinika 3. LF UK a
FN Královské Vinohrady
Šrobárova 48
100 34 Praha 10
e-mail: tomas.kozak@fnkv.cz
Zdroje
1. Rodeghiero F, Stasi R. Standardization of terminology, definitions and outcome criteria in immune thrombocytopenic purpura of adults and children: report from an international working group. Blood 2009;113 : 2386–2393.
2. Provan D, Stasi R, Newland A, et al. International consensus report on the investigation and management of primary immune thrombocytopenia. Blood 2010;115 : 168–186.
3. Kaznelson P. Verschwinden der Hamorrhagischen Diatese bei einem Falle von essentiele Trombopenie nach Miltz extirpation.Wiener Klinische Wochenschrift 1916;29 : 1451–1454.
4. McMillan R. Therapy for adults with refractory chronic immune trombocytopenic purpura. Ann Intern Med 1997;126 : 307–314.
5. Douglas BC, Bussel JB. How I treat idiopathic thrombocytopenic purpura. Blood 2005;106 : 2244–2251.
6. Donald MA, Kelton JG. Current options for the treatment of idiopathic trombocytopenic purpura. Semin Hematol 2007;44(Suppl 5):S12–23.
7. George JN, Woolf SH, Raskob GE, et al. Idiopathic thrombocytopenic purpura: a practice guideline developed by explicit methods of American Society of Hematology. Blood 1996;88 : 3–40.
8. British Committee for Standard in Haematology General Haematology Task Force Guidelines for the investigation and management of idiopathic thrombocytopenic purpura (ITP) in adults, children and in pregnancy. Br J Haematol 2003;120 : 574–596.
9. Neunert C, Lim W, Crowther M, et al. The American Society of Hematology 2011 evidence-based practice guideline for immune thrombocytopenia. Blood 2011;117 : 4190–4207.
10. Portielje J, Westendorp R, Klui-Nelemans H, et al. Morbility and mortality in adults with idiopathic thrombocytopenic purpura. Blood 2001;97 : 2549–2554.
11. Beck CE, Nathan PC, Parkin PC. Corticosteroids versus intravenous immune globulin for the treatment of acute immune thrombocytopenic purpura in children: a systematic review and metaanalysis of randomized controlled trials. J Pediatr 2005;147 : 521–527.
12. Godeau B, Lesage S, Divine M, et al. Treatment of adult chronic autoimmune thrombocytopenic purpura with repeated high-dose intravenous immunoglobulin. Blood 1993;82 : 1415–1421.
13. Imbach P, Wagner HP, Berchtold W, et al. Intravenous immunoglobulin versus oral corticosteroids in acute immune thrombocytopenic purpura in childhood. Lancet 1985;2 : 464–468.
14. Bussel JB, Cheng G, Saleh MN, et al. Eltrombopag for the treatment of chronic idiopathic thrombocytopenic purpura. N Engl J Med 2007;357 : 2237–2247.
15. Kuter DJ, Bussel JB, Lyons RM, et al. Efficacy of romiplostim in patients with chronic immune thrombocytopenic purpura: a double-blind randomised controlled trial. Lancet 2008;371 : 395–403.
16. Bussel JB, Kuter DJ, Pullarkat V, et al. Safety and efficacy of long-term treatment with romiplostim in thrombocytopenic patients with chronic ITP. Blood 2009;113 : 2161–2171.
17. Červinek L, Mayer J, Doubek M. Sustained remission of chronic immune thrombocytopenia after discontinuation of treatment with thrombopoietin-receptor agonists in adults. Int J Hematol 2015;102 : 7–11.
18. González-López TJ, Pascual C, Álvarez-Román MT, et al. Successful discontinuation of eltrombopag after complete remission in patients with primary immune thrombocytopenia. Am J Hematol 2015;90(3):E40–43.
19. Mahevas M, Fain O, Ebbo M, et al. The temporary use of thrombopoietin-receptor agonists may induce a prolonged remission in adult chronic immune thrombocytopenia. Results of a French observational study. Br J Haematol 2014;165 : 865–869.
20. Kappers-Klunne MC, van’t Veer MB. Cyclosporin A for the treatment of patients with chronic idiopathic thrombocytopenic purpura refractory to corticosteroids or splenectomy. Br J Haematol 2001;114 : 121–125.
21. Reiner A, Gernsheimer T, Schlichter SJ. Pulse cyclofosfamide therapy for refractory aumoimmune thrombocytopenic purpura. Blood 1995;85 : 351–358.
22. Maloisel F, Andres E, Zimmer J. Danazol therapy in patiens with chronic idiopathic thrombocytopenic purpura. Am J Med 2004;116 : 590 – 594.
23. Howard J, Hoffbrand AV, Prentice HG. Mycophenolate mofetil for the treatment of refractory auto-immune haemolytic anemia and autoimmune thrombocytopenic purpura. Br J Haematol 2002;117 : 712–715.
24. Braendstrup P, Bjerrum OW, Nielsen OJ, et al. Rituximab chimeric anti-CD20 monoclonal antibody treatment for adult refractory idiopahic thrombocytopenic purpura. Am J Hematol 2005;78 : 275–280.
25. Garvey B. Rituximab in the treatment of autoimmune haematological disorders. Br J Haematol 2008;141 : 149–169.
26. Ghanima W, Khelif A, Waage A, et al. Rituximab as second-line treatment for adult immune thrombocytopenia (the RITP trial): a multicentre, randomised, double-blind, placebo-controlled trial. Lancet 2015;385 : 1653–1661.
27. Zoghlami-Rintelen C, Weltrmann A, Bittermann C, et al. Efficacy and safety of splenectomy in adult chronic immune thrombocytopenia. Ann Hematol 2003;82 : 290–294.
28. Burrows RF, Kelton JG. Incidentally detected thrombocytopenia in helthy mothers and their infants. N Engl J Med 1988; 319 : 142–145.
29. Letsky EA, Greaves M. Guidelines on the investigation and management of thrombocytopenia in pregnancy and neonatal alloimmune thrombocytopenia. Maternal and Neonatal Haemostasis Working Party of the Haemostasis and Thrombosis Task Force of the British Society for Haematology. Br J Haematol 1996;95 : 21–26.
30. Terrell DR, Beebe LA, Vesely SK, Neas BR, Segal JB, George JN. The incidence of immune thrombocytopenic purpura in children and adults: A critical review of published reports. Am J Hematol 2010;85(3):174–180.
31. Yong M, Schoonen WM, Li L, et al. Epidemiology of paediatric immune thrombocytopenia in the General Practice Research Database. Br J Haematol 2010;149(6):855–864.
32. Neunert CE, Buchanan GR, Imbach P, et al. Intercontinental Childhood ITP Study Group Registry II Participants. Severe hemorrhage in children with newly diagnosed immune thrombocytopenic purpura. Blood 2008;112(10):4003–4008.
33. Elalfy MS, Nugent D. Viruses, anti-viral therapy, and viral vaccines in children with immune thrombocytopenia. Semin Hematol 2016;53 Suppl 1:S70–72.
34. Neunert C, Buchanan GR, Imbach P, et al. Bleeding manifestations and management of children with persistant and chronic thrombocytopenia: data from the Intercontinental Cooperative ITP Study Group (ICIS). Blood 2013;121 : 4457–4462.
35. Imbach P, Kühne T, Müller D, et al. Childhood ITP: 12 months follow-up data from the prospective registry I of the Intercontinental Childhood ITP Study Group (ICIS). Pediatr Blood Cancer 2006;46(3):351–356.
36. Rosthøj S, Rajantie J, Treutiger I, Zeller B, Tedgard U, Henter JI. NOPHO ITP Working Group. Duration and morbidity of chronic immune thrombocytopenic purpura in children: five-year follow-up of a Nordic cohort. Acta Paediatr 2012;101(7):761–766.
37. Heitink-Pollé KM, Nijsten J, Boonacker CW, de Haas M, Bruin MC.Clinical and laboratory predictors of chronic immune thrombocytopenia in children: a systematic review and meta-analysis. Blood 2014;124(22):3295–3307.
38. Liang Y, Zhang L, Gao J, Hu D, Ai Y. Rituximab for children with immune thrombocytopenia: a systematic review. PLoS One 2012;7(5):e36698.39. Patel VL, Mahévas M, Lee SY, et al. Outcomes 5 years after response to rituximab therapy in children and adults with immune thrombocytopenia. Blood 2012;119(25):5989–5995.
40. Dai WJ, Zhang RR, Yang XC, Yuan YF. Efficacy of standard dose rituximab for refractory idiopathic thrombocytopenic purpura in children. Eur Rev Med Pharmacol Sci 2015;19(13):2379–2383.
41. Bussel JB, Buchanan GR, Nugent DJ, et al. A randomized, double-blind study of romiplostim to determine its safety and efficacy in children with immune thrombocytopenia. Blood 2011;118(1):28–36.
42. Grainger JD, Locatelli F, Chotsampancharoen T, et al. Eltrombopag for children with chronic immune thrombocytopenia (PETIT2): a randomised, multicentre, placebo-controlled trial. Lancet 2015;386(10004):1649–1658.
43. Tarantino MD, Bussel JB, Blanchette VS, et al. Romiplostim in children with immune thrombocytopenia: a phase 3, randomised, double-blind, placebo-controlled study. Lancet 2016;388(10039):45–54.
44. Mathias SD, Li X, Eisen M, Carpenter N, Crosby RD, Blanchette VS. A Phase 3, randomized, double-blind, placebo-controlled study to determine the effect of romiplostim on health-related quality of life in children with primary immune thrombocytopenia and associated burden in their parents. Pediatr Blood Cancer 2016;63(7):1232–1237.
45. Elgebaly AS, Ashal GE, Elfil M, Menshawy A. Tolerability and efficacy of eltrombopag in chronic immune thrombocytopenia: meta-analysis of randomized controlled trials. Clin Appl Thromb Hemost 2016; publikováno elektronicky 1. ledna 2016. DOI 10.1177/1076029616663849.
46. Bussel JB, Hsieh L, Buchanan GR, et al. Long-term use of the thrombopoietin-mimetic romiplostim i n children with severe chronic immune thrombocytopenia (ITP). Pediatr Blood Cancer 2015;62(2):208–213.
47. Garzon AM, Mitchell WB. Use of thrombopoietin receptor agonists in childhood immune thrombocytopenia. Front Pediatr 2015;3 : 1–5.
48. Rubin LG, Schaffner W. Clinical practice. Care of the asplenic patient. N Engl J Med 2014;371(4):349–356.
49. Wood JH, Partrick DA, Hays T, Ziegler MM. Predicting response to splenectomy in children with immune thrombocytopenic purpura. J Pediatr Surg 2010;45 : 140.
50. Blanchette V, Bolton-Maggs P. Childhood immune thrombocytopenic purpura: diagnosis and management. Pediatr Clin North Am 2008;55 : 393–420.
51. Miano M, Ramenghi U, Russo G, et al. Mycophenolate mofetil for the treatment of children with immune thrombocytopenia and Evans syndrome. A retrospective data review from the Italian association of paediatric haematology/oncology. Br J Haematol 2016;175(3):490–495.
52. Rodrigo C, Gooneratne L. Dapsone for primary immune thrombocytopenia in adults and children: an evidence-based review. J Thromb Haemost 2013;11(11):1946–1953.
53. Liu AP, Cheuk DK, Lee AH, et al. Cyclosporin A for persistent or chronic immune thrombocytopenia in children. Ann Hematol 2016;95(11):1881–1886.
Štítky
Hematologie a transfuzní lékařství Interní lékařství Onkologie
Článek vyšel v časopiseTransfuze a hematologie dnes
Nejčtenější tento týden
2017 Číslo 3- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Efekt itopridu na motilitu jícnu a funkci dolního jícnového svěrače
- Ibrance® – nová šance pro pacientky s HR+/HER2– karcinomem prsu
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Cytomorfologie zralých CD5- pozitivních B-lymfoidních neoplazií
- Dlouhodobé výsledky léčby chronické myelomonocytární leukemie ve vybraných hematologických centrech
- Nádor z blastických plazmocytoidních dendritických buněk: kazuistika a přehled literatury
- Získaný angioedém s deficitem C1 inhibitoru u pacientky s B-lymfomem nízké malignity a efekt léčby základního onemocnění na projevy angioedému
- Idarucizumab: skúsenosti jedného centra
- Doporučení ČHS pro diagnostiku a léčbu imunitní trombocytopenie (ITP)
- Výsledky čtenářské ankety o budoucnosti časopisu
- Prof. MUDr. Karel Indrák, DrSc., se dožívá 70 let
- Transfuze a hematologie dnes
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Doporučení ČHS pro diagnostiku a léčbu imunitní trombocytopenie (ITP)
- Dlouhodobé výsledky léčby chronické myelomonocytární leukemie ve vybraných hematologických centrech
- Nádor z blastických plazmocytoidních dendritických buněk: kazuistika a přehled literatury
- Získaný angioedém s deficitem C1 inhibitoru u pacientky s B-lymfomem nízké malignity a efekt léčby základního onemocnění na projevy angioedému
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



