-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Léčba nadváhy a obezity – významný nástroj v optimálním managementu diabetu
Autoři: doc. MUDr. Slíva Jiří, Ph.D.
Působiště autorů: Ústav farmakologie, 3. LF UK, Praha
Vyšlo v časopise: Svět praktické medicíny, 2, 2021, č. 5, s. 92-96
Kategorie: Medicína v ČR: přehledový článek
Souhrn
Léčba diabetu se v posledních letech značně vyvíjí ve smyslu lépe chápaných patologických procesů, lepší diagnostiky i nabízené léčby. Aktuálně hlavním imperativem léčby již není pouze snaha o optimalizaci glykemie, respektive glykovaného hemoglobinu, ale především snaha o minimalizaci rizika pozdních komplikací. Nástroj k dosažení takového cíle lze přitom s velkou pravděpodobností nalézt na samotném patogenetickém počátku, kterým je obezita, resp. adipozopatie. Nepřekvapí proto významný vliv poklesu tělesné hmotnosti na průběh diabetu, respektive prognózu nemocných.
Zhubnutí nejméně o 15 % tělesné hmotnosti má prokazatelný vliv na další progresi diabetu, přičemž u velké části nemocných dokonce vede i k navození remise. Účinně vedená intervence zaměřená na optimalizaci tělesné hmotnosti by tedy ovlivněním patofyziologie souběžně příznivě ovlivňovala další přidružené kardiovaskulární rizikové faktory a z dlouhodobějšího pohledu snižovala riziko mikro - i makrovaskulárních komplikací diabetu.
Hubnutí má samo o sobě výhody bez ohledu na to, zda v patologii diabetu 2. typu dominuje inzulinová rezistence nebo dysfunkce β-buněk. Inzulinová rezistence totiž sdílí mnoho patofyziologických mechanismů se vznikem obezity. Osoby s inzulinovou rezistencí jako primární hybnou silou rozvoje diabetu 2. typu budou mít z hubnutí větší prospěch než ty, u nichž je diabetes způsoben především dysfunkcí β-buněk – pravděpodobně sice nedosáhnou remise, ale přesto ztráta hmotnosti poníží potřebu inzulinu a může snížit lipotoxicitu a glukotoxicitu β-buněk se zlepšením metabolické a glykemické kontroly.
Kontinuita onemocnění u diabetu 2. typu přesahuje rámec toho, co je zachyceno sledováním glykemie. Základní metabolické abnormality, které nakonec vedou k hyperglykemii, jsou typicky přítomné desítky let před stanovením diagnózy diabetu 2. typu a jsou charakterizovány postupným váhovým přírůstkem, centrální adipozitou a inzulinovou rezistencí. Rozvíjí se prediabetes, protože β-buňky ztrácejí svoji schopnost kompenzovat zvýšenou poptávku po inzulinu danou inzulinovou rezistencí. Jak funkce β-buněk klesá a hyperglykemie se zhoršuje, nemoc přechází do takzvaného konečného stadia diabetu 2. typu.
Je-li vhodná intervence zahájena již ve stadiu prediabetu, lze dosáhnout jeho remise nebo zabránit progresi ke klinicky zjevnému diabetu. Je-li však zahájena až u nemocných se stanovenou diagnózou diabetu, lze očekávat jeho remisi anebo alespoň lepší kompenzaci. Toto rozlišení je významné při porovnávání účinnosti různých intervencí napříč studiemi, neboť fáze, v níž je intervence zahájena, bude určující pro dosažený výsledek.
Obecně nicméně platí, že ve všech stadiích onemocnění výhody hubnutí přesahují rámec ovlivnění glykemie. Nabízí zlepšení metabolických komorbidit a prevenci nebo dokonce zvrácení mikrovaskulárních komplikací, které jsou spojeny s diabetem, jako je chronické onemocnění ledvin.
Význam hubnutí pro diabeticky nemocného
Význam hubnutí při léčbě pacientů s diabetes mellitus 2. typu (DM2) je již dlouho znám a doložen řadou realizovaných klinických studií. Randomizovaná kontrolovaná studie DiRECT hodnotila intenzivní dietní intervenci u 306 dospělých s hodnotou BMI 27–45 kg/m² a diabetem 2. typu s dobou trvání kratší než šest let. Po dvou letech sledování 11 % osob na dietní intervenci zhublo alespoň 15 kg ve srovnání s 2 % v kontrolní skupině rutinní péče. Post-hoc analýza prokázala, že 70 % těch, kteří zhubli alespoň 15 kg, dosáhlo remise diabetu (definováno hodnotou HbA1c < 6,5 % po nejméně 2 měsících léčby). Dále remise diabetu dosáhlo 60 % z těch, kteří zhubli 10–15 kg, 29 % těch, kteří zhubli 5–10 kg, a jen 5 % účastníků, kteří zhubli méně než 5 kg ve dvou letech.1 Právě takové studie podporují snahy o dosažení poklesu tělesné hmotnosti o více než 10 % původní hodnoty u diabetiků 2. typu.
Společné stanovisko odborných společností v ČR k farmakologické léčbě obezity z roku 2020 rovněž potvrzuje, že pokles hmotnosti o 5–10 % vede ke snížení nemocnosti na DM2 a snižuje koncentraci HbA1c až o 10 mmol/mol, což může vést ke snížení potřeby farmakoterapie.2 Bohužel však platí, že v dlouhodobém horizontu nemocní často nedosahují potřebného poklesu své hmotnosti pouhými intervencemi v oblasti životního stylu. Podle odhadů až osm lidí z deseti bude vyžadovat další intervence pro výrazné hubnutí a udržení dosažené hmotnosti. Tato čísla nejsou překvapivá, protože obezita není jen důsledkem špatného životního stylu.
Patofyziologie obezity jako chronického onemocnění s dysregulací chuti k jídlu na úrovni subkortikálních oblastí mozku pomáhá vysvětlit kontraregulační mechanismy, které podporují opětovné přibývání na váze v reakci na snížení kalorického příjmu. Ztráta hmotnosti navozená dietou evokuje řadu fyziologických změn. Zdá se, že dlouhodobě brání trvalému snižování energetického příjmu, který je pro hubnutí nezbytný.
Výsledné zvýšení chuti k jídlu a snížení výdeje energie vytvářejí ideální podmínky pro opětovný nárůst hmotnosti, zejména v prostředí, které podporuje obezitu (např. snadný přístup k nekvalitnímu, vysoce kalorickému rychlému občerstvení a snížená fyzická aktivita).
Většina intervencí v oblasti životního stylu vede k postupnému hubnutí po dobu 6 měsíců, po kterém následuje ustálení a opětovný přírůstek hmotnosti po dobu 1–3 let, jakkoliv pokračující sledování, poradenství v oblasti životního stylu a léky proti obezitě mohou udržení dosažené váhy prodloužit. Mají-li být hubnoucí strategie úspěšné, musí být schopny narušit biologické mechanismy, které k obezitě vedou.
Antiobezitika u diabetu
Několik látek (orlistat, fentermin, naltrexon/bupropion a liraglutid 3,0 mg) je v České republice schváleno regulačními orgány k léčbě nemocných trpících nadváhou či obezitou.
Liraglutid je v současné době jediný GLP-1 receptorový agonista, který je v České republice schválen k redukci hmotnosti u osob s nadváhou nebo obezitou, nezávisle na přítomnosti DM2. Studie SCALE Obesity and Prediabetes hodnotila účinek na pokles tělesné hmotnosti po 56 týdnech léčby u pacientů s obezitou (BMI ≥ 30 kg/m2) nebo s nadváhou (BMI ≥ 27 kg/m2) s dyslipidemií anebo hypertenzí, avšak bez DM2. V 56. týdnu došlo u pacientů léčených liraglutidem v dávce 3,0 mg k průměrnému poklesu tělesné hmotnosti o 8,4 kg, což odpovídá 8,0 % výchozí hodnoty, ve srovnání s 2,8 kg (2,6 %) ve skupině s placebem. U pacientů, kteří studii dokončili, byl úbytek hmotnosti ještě větší: 9,6 kg (9,2 %) při léčbě liraglutidem vs. 3,7 kg (3,5 %) při užívání placeba.3
U všech pacientů byl dále proveden screening pro zjištění prediabetického stavu a pacienti s prediabetem byli dále sledováni až po celkovou dobu 160 týdnů léčby. Ve 160. týdnu léčby byl DM2 diagnostikován u 3 % pacientů léčených liraglutidem a u 11 % pacientů, kterým bylo podáváno placebo. Odhadovaný čas do nástupu DM2 byl u pacientů léčených liraglutidem v dávce 3,0 mg 2,7× delší. Liraglutid po třech letech léčby tedy snížil riziko rozvoje DM2 u prediabetiků téměř o 80 % ve srovnání s placebem.4
Přínos přístupu založeného na redukci hmotnosti u diabetu 2. typu bude největší u lidí, jejichž diabetes je primárně způsoben inzulinovou rezistencí; proto by tento přístup měl být v této subpopulaci upřednostněn. Ztráta hmotnosti však u většiny pacientů s diabetem 2. typu podporuje glykemickou kontrolu a zlepšení kardiovaskulárních rizikových faktorů, a proto by měla být i nadále klíčovou součástí mnohostranného přístupu k diabetu a řízení kardiovaskulárních rizik u většiny pacientů.
U podskupiny pacientů, u nichž se zdá, že mají onemocnění primárně způsobené zhoršenou činností β-buněk, by hlavní snahy měly směřovat ke snížení glykemie. U osob s diabetem 2. typu a prokázaným aterosklerotickým kardiovaskulárním onemocněním je primárním cílem snížení rizika dalších závažných nežádoucích kardiovaskulárních příhod. Podobný přístup by měl být použit u pacientů, kteří mají srdeční selhání se sníženou ejekční frakcí nebo chronické onemocnění ledvin. Primární cíl léčby by měl být určen podle převládajícího fenotypu diabetu 2. typu (Tab. 1).5
Tab. 1. Zvažované primární a sekundární cíle léčby diabetu 2. typu dle převládajícího fenotypu onemocnění 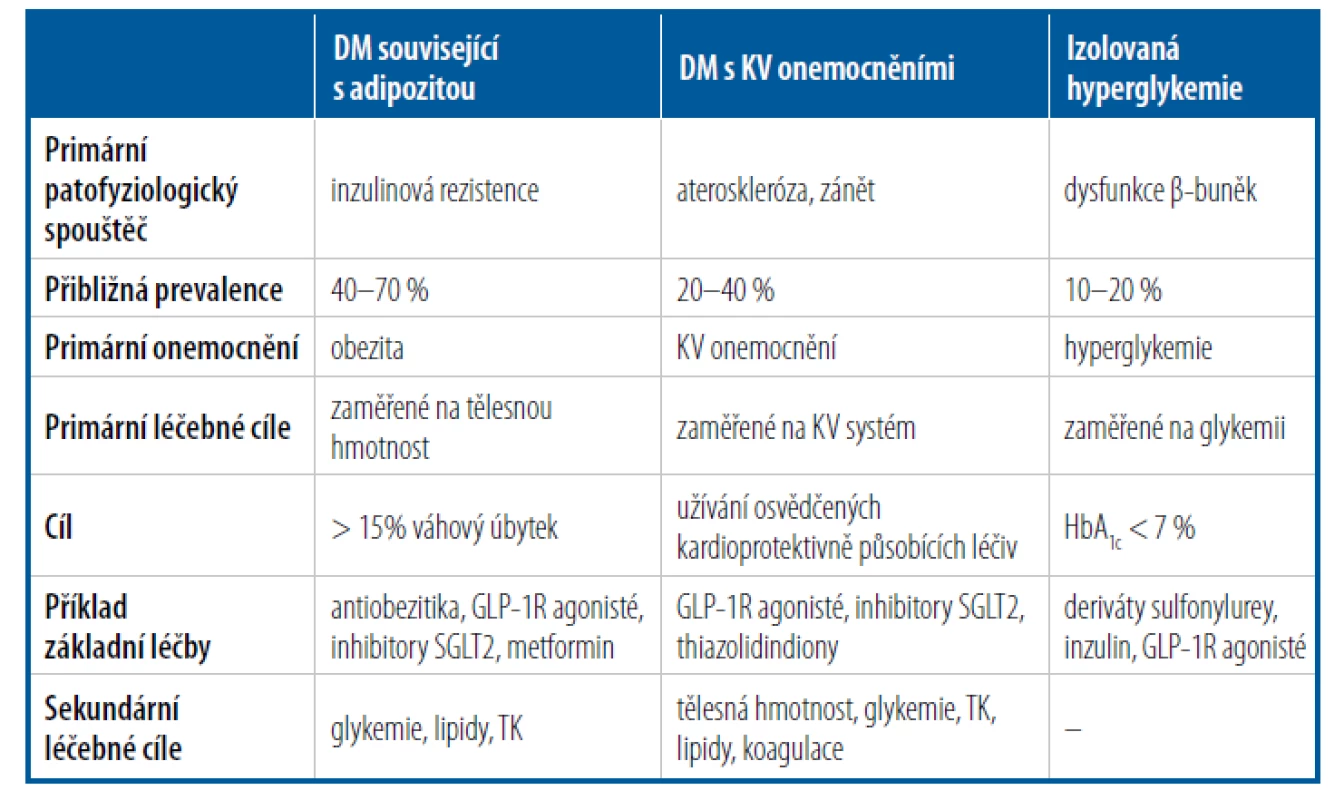
Většina ostatních diabetiků 2. typu bude mít jeden nebo více rysů inzulinové rezistence v souladu s fenotypem diabetu spojeného s adipozitou (bez ohledu na BMI) a pravděpodobně bude těžit z léčebného přístupu založeného na redukci hmotnosti. Významnými rysy, které identifikují pacienty, u nichž je adipozopatie klíčovým mechanickým přispěvatelem k diabetu 2. typu, jsou přítomnost centrální adipozity, zvýšený obvod pasu, acanthosis nigricans, mnohočetné kožní léze, hypertenze, hypertriglyceridemie, NAFLD či (lze-li) laboratorní důkaz hyperinzulinemie.
Závěr
Důkazy, že trvalé dvojciferné hubnutí může zvrátit patofyziologické základy diabetu 2. typu, jsou dnes již na obdobné úrovni, jako tomu bylo u důkazů o prevenci kardiovaskulárních příhod v době, kdy byly implementovány nové doporučené postupy v podobě nových léčebných cílů. V kontextu toho se lze domnívat, že je načase zvážit přidání podstatného (tj. dvouciferného) snížení tělesné hmotnosti mezi hlavní cíle léčby mnoha pacientů s diabetem 2. typu. Důvodem je zohlednění základních patofyziologických mechanismů obezity/adipozopatie, které jsou hybnou silou k postupnému rozvoji diabetu 2. typu a kardiovaskulárních komplikací.
Zdroje
1. Lean MEJ, Leslie WS, Barnes AC, et al. Durability of a primary care-led weight--management intervention for remission of type 2 diabetes: 2-year results of the DiRECT open-label, cluster-randomised trial. Lancet Diabetes Endocrinol 2019;7 : 344–55.
2. Fried M, Müllerová D, Haluzík M. Společné stanovisko odborných společností k farmakologické léčbě obezity. Gastroent Hepatol 2020;74(6):499–512.
3. Pi-Sunyer X, Astrup A, Fujioka K, et al. A randomized, controlled trial of 3.0 mg of liraglutide in weight management. N Engl J Med 2015;373(1):11–22.
4. le Roux CW, Astrup A, Fujioka K, et al. 3 years of liraglutide versus placebo for type 2 diabetes risk reduction and weight management in individuals with prediabetes: a randomised, double-blind trial. Lancet 2017;389(10077):1399–1409.
5. Lingvay I, Sumithran P, Cohen RV, et al. Obesity management as a primary treatment goal for type 2 diabetes: time to reframe the conversation. Lancet 2021;30:S0140–6736(21)01919-X.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Úvodní slovoČlánek Domácí měření krevního tlakuČlánek Nové evropské registraceČlánek Hypertenze a fibrilace síníČlánek DoporučujemeČlánek Chronická žilní insuficience
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
2021 Číslo 5- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Úloha praktického lékaře v péči o inkontinentní pacienty
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
-
Všechny články tohoto čísla
- Úvodní slovo
- Komentář k článku Post-JIP péče v ambulantním prostředí
- Komentář k článku Post-JIP péče v ambulantním prostředí
- Top 20 výzkumných studií roku 2020 pro lékaře primární péče
- Komentář k článku Top 20 výzkumných studií roku 2020 pro lékaře primární péče
- Komentář k článku Top 20 výzkumných studií roku 2020 pro lékaře primární péče
- Terapie budoucnosti – CAR-T terapie
- Kombinační léčba hypertenze a změny kalemie
- Léčba hypertenze u nemocných s diabetes mellitus
- MUDr. Marie Svatošová: V hospici se dá zažít radost tak intenzivní, že člověku brání usnout
- Indapamid – kardioprotektivní přístup v léčbě hypertenze
- Postavení telmisartanu a candesartanu v léčbě arteriální hypertenze
- Léčba hypertenze v perioperačním období
- Domácí měření krevního tlaku
- 24hodinové ambulantní monitorování krevního tlaku: základní informace
- Jsou nové přístupy k měření krevního tlaku vhodné pro klinickou praxi?
- Diagnostika a léčba hypertenze u mladých lidí
- Erektilní dysfunkce u hypertenze a dalších kardiovaskulárních onemocnění
- Nové evropské registrace
- Hypertenze a fibrilace síní
- Primární hyperaldosteronismus
- Doporučujeme
- Feochromocytom a paragangliom: stručný souhrn pro praxi
- Profil léčivého přípravku Isoprinosine 500 mg tablety
- Chronická žilní insuficience
- Post-JIP péče v ambulantním prostředí
- Léčba nadváhy a obezity – významný nástroj v optimálním managementu diabetu
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Léčba hypertenze v perioperačním období
- Primární hyperaldosteronismus
- Profil léčivého přípravku Isoprinosine 500 mg tablety
- Diagnostika a léčba hypertenze u mladých lidí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



