-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaAneuryzma vnitřní pánevní tepny − kazuistika
Hypogastric artery aneurysm – a case report
Isolated hypogastric artery aneurysm (internal iliac artery aneurysm) is a rare disease, more often associated with the occurrence of aneurysms in other localities. It typically occurs in older men. Rupture as the most serious complication is associated with high mortality, which is many times higher than the mortality in case of elective repair. Nearly half of the patients are asymptomatic and eventual symptoms tend to be very diverse. Therefore, in the diagnostic process, it is necessary to consider this disease even in case of symptoms apparently unrelated to the arterial system. Treatment is surgical or endovascular. The report presents the case of a female patient with an isolated aneurysm of the hypogastric artery treated endovascularly.
Key words:
aneurysm − hypogastric artery – stentgraft − diagnosis
Autoři: J. Zeithaml 1; V. Třeška 1; J. Moláček 1; V. Havel 2
Působiště autorů: Chirurgická klinika, Univerzita Karlova, Lékařská fakulta v Plzni, Fakultní nemocnice Plzeň 1; Klinika zobrazovacích metod, Univerzita Karlova, Lékařská fakulta v Plzni, Fakultní nemocnice Plzeň 2
Vyšlo v časopise: Rozhl. Chir., 2018, roč. 97, č. 11, s. 518-521.
Kategorie: Kazuistika
Souhrn
Izolované aneuryzma vnitřní pánevní tepny je vzácné onemocnění, častěji je spojeno s výskytem aneuryzmat v dalších lokalitách. Typicky se vyskytuje u mužů ve vyšším věku. Ruptura jako nejzávažnější komplikace je spojena s vysokou mortalitou, která je mnohonásobně vyšší než při elektivním řešení. Téměř polovina pacientů je asymptomatická a případné příznaky jsou pak velmi rozmanité. V diagnostickém procesu je tak nutné na toto onemocnění myslet i při symptomech zdánlivě nesouvisejících s tepenným systémem. Léčba je chirurgická, či endovaskulární. V kazuistice je prezentován případ pacientky s izolovaným aneuryzmatem vnitřní pánevní tepny řešeným endovaskulárně.
Klíčová slova:
aneuryzma − vnitřní pánevní tepna − stentgraft − diagnostika
Úvod
Izolované aneuryzma pánevních tepen je vzácné onemocnění postihující nejčastěji muže vyššího věku. Častěji se vyskytuje na společné pánevní tepně nežli na zevní či vnitřní. Etiologie onemocnění je stále nejasná, zcela jistě je multifaktoriální a podílí se na ní řada faktorů jak endo, tak exogenních [1]. Včasná diagnostika je důležitá ve smyslu předejití závažným komplikacím. Nebezpečí spočívá především v častém asymptomatickém průběhu onemocnění (až ve 43 % případů) [2]. Běžným symptomem může být určitý dyskomfort či dokonce bolest v pánvi. U velkých výdutí mohou být někdy příznaky velmi rozmanité, vyplývající z anatomických poměrů a vztahu jednotlivých struktur v pánvi k vlastnímu aneuryzmatu, jako např. infekce močových cest při útlaku ureteru, neurologické příznaky při útlaku nervus ischiadicus či potíže s vyprazdňováním aj. Někdy tyto symptomy mohou vyšetřujícího lékaře zmást a zavést v rámci diagnostiky zcela jiným směrem. Ruptura aneuryzmatu je pak závažný a život ohrožující stav s mortalitou přesahující 50 % [3]. Léčba rupturovaného aneuryzmatu spočívá v urgentním chirurgickém výkonu s resekcí výdutě a náhradou, či endovaskulární implantaci stentgraftu. Elektivní výkony jsou naproti tomu spojeny s velmi nízkou mortalitou nedosahující v dnešní době ani 3 %. Hlavním indikačním kritériem k elektivnímu výkonu u asymptomatického aneuryzmatu je jeho průměr. Velikost nad 3,5, resp. 4 cm je indikací k otevřené či endovaskulární intervenci [4]. Indikací k léčbě mohou být i menší výdutě vyskytující se na vnitřní pánevní tepně, jsou-li symptomatické nebo hrozí-li jejich ruptura.
Autoři v kazuistice prezentují případ náhodně zjištěného aneuryzmatu vnitřní pánevní tepny u pacientky vyšetřované pro dlouhodobé potíže ve smyslu dyspeptického syndromu a poruch vyprazdňování stolice.
Kazuistika
68letá, polymorbidní pacientka byla vyšetřována na spádovém pracovišti s nespecifickými potížemi typu horního dyspeptického syndromu, dalším problémem, na který si pacientka stěžovala, byly v poslední době progredující potíže s vyprazdňováním stolice. Provedená koloskopie prokázala pouze klidné divertikly v oblasti colon sigmoidei, ostatní nález byl zcela v normě. V dalším průběhu diagnostického procesu bylo provedeno sonografické vyšetření. To prokázalo objemné aneuryzma na pravé vnitřní pánevní tepně. Následná CT angiografie (CT AG) tento nález potvrdila, jednalo se o výduť v místě odstupu horní gluteální tepny o rozměrech 45x35x40 mm (Obr. 1). Byla indikována endovaskulární léčba se zavedením stentgraftu (Viabahn 7/50 mm, GORE) (Obr. 2). Kontrolní angiografie byla bez známek plnění aneuryzmatu kontrastní látkou (Obr. 3). Průběh hospitalizace byl nadále nekomplikovaný a pacientka byla 4. den po zákroku propuštěna do domácí péče. Při kontrole s odstupem 2 měsíců je pacientka asymptomatická s plnými pulzacemi v třísle, přetrvává jen mírný sklon k obstipaci, jež při pravidelném užívání lactulózy nečiní větší potíže.
Obr. 1. CT AG − Aneuryzma na vnitřní pánevní tepně vpravo
Fig. 1: CT AG – Right hypogastric artery aneurysm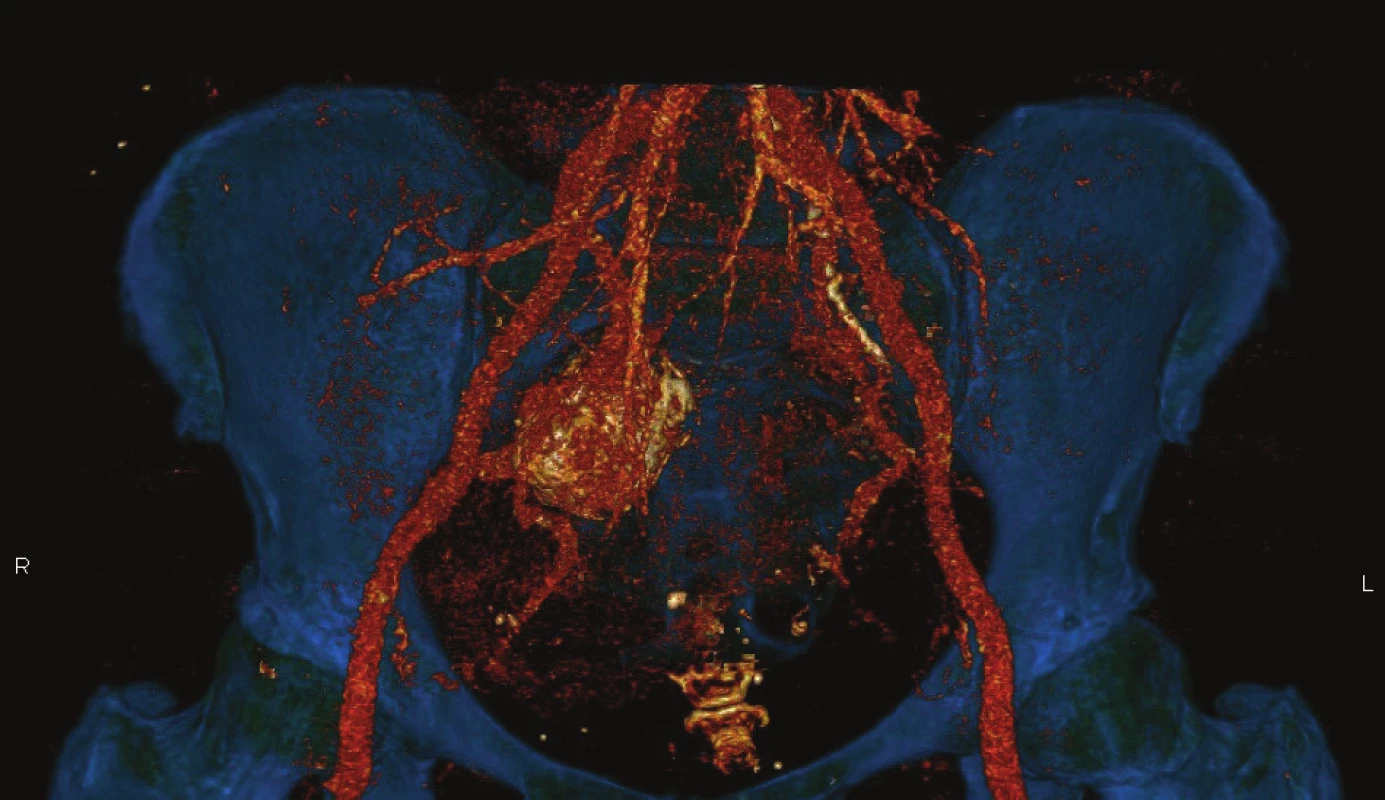
Obr. 2. Digitální subtrakční angiografie – vak aneuryzmatu v odstupu a.glutea superior
Fig. 2: Digital subtraction angiography – hypogastric artery aneurysm on the level of the superior gluteal artery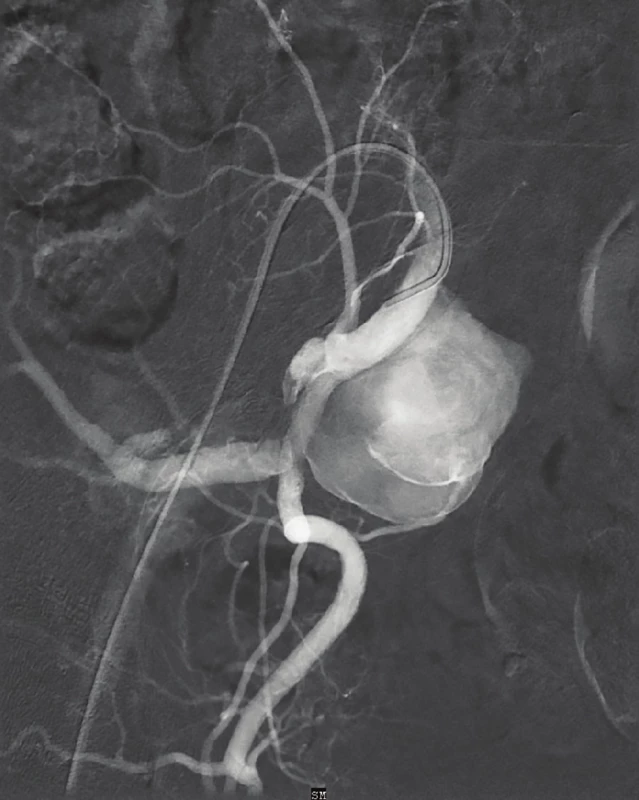
Obr. 3. DSA – výsledek po zavedení stentgraftu (plnění vaku aneuryzmatu není patrné)
Fig. 3: DSA – outcome after the implantation of the stentgraft (no leak of the contrast in aneurysm sac)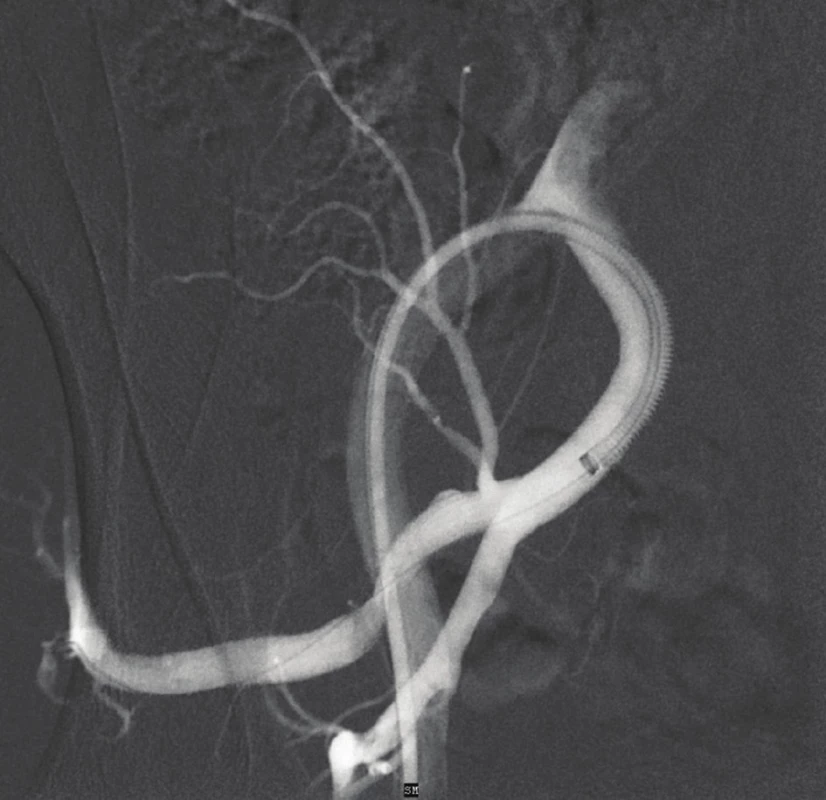
Diskuze
Aneuryzma pánevních tepen je onemocnění, jehož nejčastějším projevem je dyskomfort, až bolesti v oblasti podbřišků a pánve. Další, méně běžné symptomy jsou dány anatomií dané oblasti a jsou závislé na velikosti a lokalizaci výdutě. Řadíme sem urogenitální symptomy (hydronefróza, pyelonefritis), neurologické symptomy z útlaku ischiadického nervu či klaudikace dolních končetin. Jsou popisovány i raritní případy, kdy jediným symptomem bylo městnavé srdeční selhání při fistulizaci výdutě do ilické žíly a plicní embolie z trombózy pánevních žil při jejich útlaku aneuryzmatem [5]. Nejzávažnějším symptomem je pak hemodynamická nestabilita, až šok při ruptuře aneuryzmatu. V poslední době se zvyšuje množství diagnostikovaných asymptomatických výdutí jako vedlejší nález při použití zobrazovacích metod z jiných indikací.
Izolované aneuryzma pánevní tepny je vzácné onemocnění, častěji se vyskytuje ve spojení s aneuryzmatem břišní aorty. Prevalence se dle literatury pohybuje v rozmezí 2−7 % ze všech intraabdominálních výdutí [6,7,8]. V souvislosti s aneuryzmatem břišní aorty pak bývá popisováno až ve 20 % případů [9]. Incidence je až 4x vyšší u mužů a roste s věkem. Uvádějí se i značné geografické rozdíly v incidenci, což může být dáno jak etnickým rozložením obyvatelstva, tak zřejmě z větší části rozdíly v definici aneuryzmatu a způsobu výběru pacientů v jednotlivých studiích [2]. Nejčastěji je postižena společná pánevní tepna, asi s 3x nižší četností pak vnitřnípánevní tepna, postižení zevní pánevní tepny je raritní. Více než 2x častěji se vyskytuje na levé straně, oboustranný výskyt je popisován v 10−30 % případů [6,7].
Jako aneuryzma je obecně definováno rozšíření pánevní tepny na dvojnásobek normy. V literatuře je nejčastěji definováno aneuryzma společné pánevní tepny s rozšířením nad 1,5 cm [10]. Ačkoliv mezi rizikové faktory řadíme především vyšší věk, mužské pohlaví, kouření, hypertenzi a nízké hladiny HDL-cholesterolu, tedy obecně rizikové faktory aterosklerózy, v etiologii vzniku nepanuje plný konsenzus. Ateroskleróza, jež byla v minulosti považována za hlavní příčinu vzniku, se nyní jeví spíše jako synchronní postižení nežli vlastní příčina [2]. Obecně se jedná o degenerativní postižení cévní stěny. Mezi vzácnější příčiny vzniku řadíme např. mykotické či bakteriální infekce (dříve větší podíl tuberkulózy a syfilis, nyní patří k častějším vyvolávajícím agens např. Salmonella, Staphylococcus aureus či Klebsiella spec.). Příčinou vzniku aneuryzmatu mohou být i vrozené poruchy pojiva, jako např. Marfanův syndrom a Ehler-Danlosův syndrom. Cystická mediální nekróza (Erdheimova nemoc) či Takayasu arteritida jsou onemocnění spojená též s vyšším výskytem tepenných aneuryzmat [11].
Kromě důkladné anamnézy a fyzikálního vyšetření jsou v diagnostickém schématu neopominutelná zobrazovací vyšetření, jako jsou ultrasonografie (USG), digitální subtrakční angiografie (DSA), CTAG a vzácněji i angiografie pomocí magnetické rezonance (MR AG). Dlouhou dobu byla jako hranice k indikaci operačního či endovaskulárního řešení považována hodnota průměru výdutě nad 3 cm. Nicméně dle novějších dat se zdá, že konzervativní postup až do šíře výdutě 4 cm je možné považovat za bezpečný [4].
Mezi léčebné možnosti patří chirurgická resekce aneuryzmatu s náhradou interponátem a v posledních letech stále častěji endovaskulární implantace stentgraftu či embolizace [12]. Srovnání obou metod není předmětem této diskuze, nicméně jako i v jiných lokalizacích obecně platí, že endovaskulární řešení je zajisté méně invazivní, spojené s kratší dobou hospitalizace a dle literatury i nižší, 30denní mortalitou [13]. Nevýhodou je pak vyšší cena, technická obtížnost při nevhodné morfologii pánevních tepen, radiační zátěž a prozatím nedostatek dat k hodnocení dlouhodobých výsledků. Nutno je zajisté na tomto místě zmínit i potenciální komplikace endovaskulárních výkonů. Mezi nejčastější komplikace patří endoleak s nárůstem průměru výdutě a rizikem její ruptury, trombóza a možná distální embolizace v oblasti implantovaného stentgraftu či střevní ischemie. Vzácnější jsou infekce či migrace stentgraftů. U elektivní operace je udávána mortalita do 3 %, u urgentních operací pro rupturu je pak popisována mortalita od 20 až přes 50 % [2,6,7].
Autoři uvádějí případ pacientky s poruchami vyprazdňování stolice jako dominantním a prakticky jediným symptomem velkého aneuryzmatu vnitřní pánevní tepny. V anamnéze pacientky nebylo zaznamenáno žádné systémové infekční onemocnění, trauma ani aneuryzma v jiné lokalizaci. Pro svoje rozměry a lokalizaci při odstupu a. glutea superior byla výduť prakticky nepřístupná klinickému vyšetření, nebyly přítomny abnormality poslechového nálezu či v pulzacích na femorální tepně. Koloskopie taktéž nepřinesla posun v diagnostice. Definitivní diagnóza tak byla stanovena až pomocí zobrazovacích metod (USG, CT AG).
Vzhledem k věku, komorbiditám a příznivé morfologii pánevních tepen bylo indikováno endovaskulární řešení, které nepochybně představovalo výrazně nižší periprocedurální zátěž pro pacientku. Riziko ruptury jako nejzávažnější komplikace bylo eliminováno i s vědomím pravděpodobného přetrvávání potíží ve smyslu poruch vyprazdňování stolice. Tyto potíže bylo nicméně již před výkonem možno minimalizovat režimovými opatřeními na minimum a nijak nesnižovaly kvalitu života pacientky. V případě závažnějších symptomů při útlaku jiných, výše zmíněných struktur by samozřejmě bylo ke zvážení radikální otevřené chirurgické řešení. Námi popisovaný případ je zajímavý relativní vzácností takto izolované výdutě na vnitřní pánevní tepně a rovněž i netypickou symptomatologií.
Nejzásadnějším a nejdůležitějším momentem v léčbě aneuryzmatu pánevní tepny je eliminace rizika ruptury aneuryzmatu jako nejzávažnější komplikace tohoto onemocnění. Obecně platí, že v případech závažných komplikací z útlaku důležitých struktur přistupujeme spíše k otevřené resekci, nepřevyšuje-li riziko operace její možný přínos. Jistou alternativou může být i kombinace endovaskulární metody např. se stentáží ureteru při jeho stenóze rezultující v opakované uroinfekce, hydronefróza apod. Léčbu aneuryzmatu pánevních tepen je vždy nutné zaměřit přísně individuálně s ohledem na celkový stav pacienta, symptomatologii aneuryzmatem vyvolanou a možná rizika vyplývající z jednotlivých terapeutických modalit.
Závěr
Cílem kazuistiky bylo upozornit i na méně obvyklé výdutě pánevních tepen, které v případě ruptury bezprostředně ohrožují život nemocného. Je nutná včasná diagnostika, jež následně připouští možné elektivní řešení, které má mnohonásobně vyšší úspěšnost nežli řešení urgentní. Příznaky mohou být velmi rozličné, a proto je zapotřebí na tuto nozologickou jednotku myslet i při symptomech zdánlivě nesouvisejících s tepenným systémem. Dlouhou dobu jediné léčebné metodě, tedy chirurgické resekci s náhradou interponátem, v posledních letech konkuruje řešení endovaskulární. Výběr léčby je vždy nutno zaměřit individuálně s přihlédnutím na celkový stav pacienta, tíži a charakter příznaků a očekávaný benefit. Léčba by měla být směřována do center s možností zabezpečeníobou léčebných modalit a dostatečným technickým i personálním zázemím.
Práce vznikla s podporou Výzkumného záměru UK v Praze – PROGRES.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
Jan Zeithaml
Kaznějovská 1212/13
323 00 Plzeň-Bolevec
e-mail: zeithamlj@fnplzen.cz
Zdroje
- Opatrný V, Třeška V, Moláček J, et al. Giant aneurysm of the abdominal aorta and iliac arteries. Rozhl Chir 2016 95 : 123−5.
- Venturini L, Grande R, Sapienza P. A rare presentation of an isolated internal iliac artery aneurysm: Report of a case and literature review. Vasc Endovascular Surg 2017;51 : 320−3.
- Wilhelm BJ, Sakharpe A, Ibrahim G, et al. The 100-year evolution of the isolated internal iliac artery aneurysm Ann VascSurg 2014;28 : 1070−7.
- Laine MT, Björck M, Beiles CB, et al. Few internal iliac artery aneurysms rupture under 4 cm. J Vasc Surg 2017;65 : 76−81.
- Katsargyris A, Oikonomou K, Klonaris C, et al. Common iliac and hypogastric aneurysms: open and endovascular repair. J Cardiovasc Surg (Torino) 2015;56 : 249−55.
- JW Richardson, LJ Greenfield. Natural history and management of iliac aneurysms. J VascSurg 1988;8 : 165−71.
- BH Nachbur, RG Inderbitzi, W Bar. Isolated iliac aneurysms. Eur J VascSurg 1991;5 : 375−81.
- Sandhu RS, Pipinos II. Isolated iliac artery aneurysms. VascSurg 2005;18 : 209−15.
- Geisbüsch P, Attigah N, Hyhlik-Dürr A, et al. Decision-making and techniques in hypogastric artery revascularization. J Cardiovasc Surg (Torino) 2013;54 (1 Suppl 1):71−9.
- Johnston KW, Rutherford RB, Tilson MD, et al. Suggested standards for reporting on arterial aneurysms. J VascSurg 1991;13 : 452–8.
- Kucharský J, Kysela P. Ruptura izolovaného aneurysmatu pravé společné ilické tepny. Ces Radiol 2017;71 : 70−3.
- Pirvu A, Gallet N, Perou S, et al. Midterm results of internal iliac artery aneurysm embolization. J Med Vasc 2017;42 : 157−61.
- Rana MA, Kalra M, Oderich GS, et al. Outcomes of open and endovascular repair for ruptured and nonruptured internal iliac artery aneurysms. J Vasc Surg 2014;59 : 634−44.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Chirurgie, s. r. o.?Článek ESCP 2018, Nice, Francie
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2018 Číslo 11- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
- HemaGel jako moderní prostředek vlhkého hojení ran
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
-
Všechny články tohoto čísla
- Chirurgie, s. r. o.?
- Indikace k otevřené chirurgické revaskularizaci viscerálního řečiště v endovaskulární éře
- Aorto-ilická endarterektomie: staro-nová metoda?
- Časné chirurgické a cévní komplikace po resekcích aneuryzmat aortoilické oblasti
- Poranenia extrakraniálnych ciev mozgu pri traume krčnej chrbtice
- Větvený pedální bypass v léčbě kritické končetinové ischemie – zkušenosti našeho centra
- Zkušenosti našeho centra v chirurgické léčbě Dunbarova syndromu
- Aneuryzma vnitřní pánevní tepny − kazuistika
- Postavte si simulátor laparoskopických dovedností
- ESCP 2018, Nice, Francie
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Zkušenosti našeho centra v chirurgické léčbě Dunbarova syndromu
- Aneuryzma vnitřní pánevní tepny − kazuistika
- Poranenia extrakraniálnych ciev mozgu pri traume krčnej chrbtice
- Indikace k otevřené chirurgické revaskularizaci viscerálního řečiště v endovaskulární éře
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



