-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Program monstrózních kýl v Kýlním centru Liberec
Monster hernia programme in Hernia Centre Liberec
Introduction:
The authors introduce a unique programme in the Czech Republic focused on extreme herniology. Patients with giant complex ventral hernias (monster hernias) have been concentrated in a high-volume hernia center with the most advanced perioperative intensive care since 2012. The authors present their single centre experience with the support of literature.Results:
Between 2012−2015 we operated on 36 patients with a giant complex hernia. Minimal inclusion criteria for enrolment in the very heterogeneous group included: a defect over 15 cm wide, loss of domain of 20% and higher, and the mean surface area of at least 225 cm².We consider not only advanced abdominal wall reconstruction techniques to be essential in the treatment of giant complex ventral hernias. Open component separation, endoscopic component separation technique, bariatric procedures, panniculectomy, abdominoplasty, advancement flaps, skin grafting, preoperative progressive pneumoperitoneum, CT volumetry, individual binders tailoring, crane pulley and many others (see the text) should all be included in the armamentarium of such specialized, high-volume hernia centres. The anatomy, function and aesthetics should be inseparable parts of preoperative planning. Apart from the operation there are three major aspects in the treatment of the so called monster hernias: tailoring, preconditioning and complex postoperative care. NPWT (negative pressure wound therapy) should be easily accessible in case of extensive skin necrosis with mesh infection after major abdominal hernia repairs. Using negative pressure we have saved 100% of infected prostheses from explantation (including MRSA, ESBL..).Conclusion:
Monster hernia programme is challenging for both the patient and the surgeon. It is costly, time consuming, associated with a high complication ratio (high morbidity and recurrence) and is designed for patients with a significant health, social, work, sexual and sports handicap, and with the risk of further severe or irreversible health problems.Key words:
hernia − component separation − abdominoplasty − volumetry
Autoři: J. Škach; R. Harcubová; V. Petráková; L. Brzulová; M. Krejbichová; K. Kocmanová
Působiště autorů: Chirurgické oddělení, Krajská nemocnice Liberec, a. s., přednosta: MUDr. P. Hromádka ; Kýlní centrum, Krajská nemocnice Liberec, vedoucí centra: MUDr. J. Škach
Vyšlo v časopise: Rozhl. Chir., 2016, roč. 95, č. 5, s. 177-187.
Kategorie: Souhrnné sdělení
Souhrn
Úvod:
Autoři představují v České republice unikátní program zaměřený na extrémy v kýlní problematice. Od roku 2012 jsou v centru s velkým obratem kýlních pacientů a velmi rozvinutou peroperační péčí koncentrováni pacienti s velkou komplexní (monstrózní) kýlou. Autoři prezentují zkušenosti ze svého centra podpořené argumenty odborné světové literatury.Výsledky:
V letech 2012−2015 jsme odoperovali 36 pacientů s velkou komplexní kýlou. Nepodkročitelným kritériem pro zařazení do hodnoceného velmi heterogenního souboru byla šíře defektu nad 15 cm, ztráta domovského práva (loss of domain) 20 % a vyšší a plocha defektu (mean surface area) minimálně 225 cm². Pro řešení velkých komplexních kýl je nutné obsáhnout řadu pokročilých technik nejen rekonstrukce břišní stěny. Otevřená komponent separace, endoskopická komponent separace, bariatrické výkony, panniculectomie, abdominoplastiky, kožní laloky, kožní štěpy, předoperační progresivní pneumoperitoneum, CT volumetrie, individuálně řešené kýlní pásy, jeřáb a mnohé další (viz dále) by měly být standardní výbavou specializovaného kýlního centra. Anatomie, funkce a estetika by měly být neoddělitelné součásti předoperačního plánování. Kromě samotné operace jsou zde další tři nejdůležitější aspekty v peroperační péči o pacienta s monsterkýlou: tailoring (terapie na míru), preconditioning (optimalizace kondice a osvěžování), komplexní následná péče. Podtlaková terapie (NPWT) musí být na pracovišti jednoduše dostupná pro případ těžké ranné infekce/nekrózy po rozsáhlé rekonstrukci břišní stěny za pomoci síťky. Při použití NPWT jsme zachránili 100 % infikovaných sítěk před jejich operačním odstraněním (i v přítomnosti MRSA, ESBL, Pseudomonas...).Závěr:
Program monstrózních kýl je velmi náročný pro pacienta i chirurga. Program je náročný organizačně, časově, často i finančně, s očekávaným větším počtem komplikací (velká morbidita a časté recidivy) a je designován pro pacienty s výrazným zdravotním, sociálním, pracovním, sexuálním a sportovním hendikepem a zároveň velkým rizikem dalších těžkých nebo nezvratných zdravotních komplikací.Klíčová slova:
kýla – separace komponentů – abdominoplastika – volumetrieÚvod
Termín monstrózní kýly (monster hernias, giant hernias) je spíše laický a nepřesný. Obecně je vnímán jako pojmenování pro kýly, které svého nositele obzvláště znetvořují svojí velikostí nebo jinou přidanou hodnotou (Obr. 1). Právě pro lepší významovou uchopitelnost neodbornou veřejností jsme zvolili tento název programu s neoddělitelnou preventivní složkou.
Obr. 1. Typická monstrózní kýla Fig. 1: Typical monster hernia 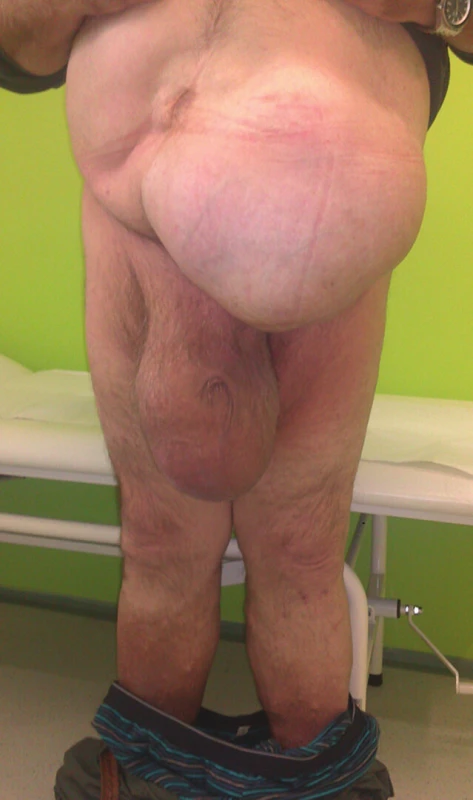
V herniologii jsou tyto kýly nazývány jako velké komplexní kýly (large/giant complex abdominal wall defects) [1,2]. Komplexní kýla je jednoduše definována jako kýla, kterou nelze řešit jen standardní prostou plastikou, ať už za pomoci implantátu, nebo bez něj, ale je potřeba udělat něco navíc. Mezi komplexní kýly patří například kýly s defektem nad 10 cm, primární kontaminací (stomie, resekce střeva), píštělí, střevní fistulou, těžkou infekcí v ráně při předcházejícím hojení, akutní nebo chronickou periprotetickou infekcí, recidivující kýly, kýly s loss of domain (viz dále), kýly typu swiss cheese (multilokulární), loss of wall substance (ztrátová poranění či defekty v celé šíři břišní stěny) a další [3,4].
Pacienta s velkou komplexní kýlou netrápí jenom kýla, ale celý komplex problémů, zejména chronické bolesti zad, omezená pohyblivost, při asymetrii přetěžování nosných kloubů, sekundární obezita, podvýživa, potíže s trávením, vyprazdňováním, močením, paradoxní dýchání, psychosociální problémy, sexuální dysfunkce, potíže s oblékáním, společenská izolace, obecný odpor a pohoršení. Bez nadsázky lze tyto osoby považovat za invalidizované. Na rozdíl od ostatních typů invalidity je při znalosti problematiky u naprosté většiny monstrózních pacientů tento stav vratný. Jelikož je ale řešení těchto stavů nevděčné nejen chirurgicky (například i na high volume pracovištích má závažnější komplikace s hojením rány 45 % pacientů [5,6]), ale v současném systému DRG (diagnose related group) úhrady péče i ekonomicky, bývají tito pacienti řešeni konzervativně či přesněji řečeno necháni napospas.
Monstrózní (velké komplexní) kýly jsou specifickým a z mnoha pohledů obtížným odvětvím herniologie se svými pravidly a zákonitostmi (vysoká morbidita, velké riziko rekurence, kritický nedostatek poznatků v EBM (evidence based medicine), téměř žádné prospektivní a randomizované studie, ekonomická a organizační náročnost). Pro dosažení uspokojivých výsledků v tomto subsuboru je nutné osvojení speciálních operačních technik a postupů, silné ekonomické zázemí, dostupnost lůžek vysoce rozvinuté intenzivní péče a v neposlední řadě důsledné hodnocení a reevaluace vlastní práce. Odborná literatura nemá pro některé výrazy jiný než anglický název, proto je vždy při pokusu o český ekvivalent pro úplnost a pro reprodukovatelnost v textu uvádíme.
HISTORICKÝ VÝVOJ
V roce 2012 vzniklo při chirurgickém oddělení Krajské nemocnice Liberec, a. s., Kýlní centrum Liberec. Do té doby neměla problematika herniologie prioritu a byla nekoordinovanou doplňkovou aktivitou k velké chirurgii orgánové a nádorové. Tento model bývá běžný na absolutní většině pracovišť krajského, natožpak univerzitního typu. Většina chirurgů aplikuje na běžné typy kýl řešení a plastiky, které se kdysi naučila, s výsledky se spokojila a do rozšiřování vlastního portfolia výkonů je ani jejich běžná praxe nenutí. Běžné typy kýl zůstaly v současné době atomizované, subspecializované a centralizované chirurgie jako jeden z posledních základních kamenů všeobecné chirurgie na každém pracovišti. Málokterý všeobecný chirurg však sleduje vývoj nejnovějších druhů implantátů na trhu, a pokud nějaký implantát používá, používá jeden léta osvědčený a na vše, nebo není vůbec vybíravý a použije to, co je na pracovišti historicky k dispozici nebo co mu objedná někdo jiný.
Kýlní centrum Liberec si hned na začátku deklarovalo nezávislost při výběru implantátů a deklarováním centra se zavázalo ke komplexní péči o pacienty s kýlou (poradna, call centrum, mail centrum, bariatrie, preconditioning, dechové rehabilitace, Tupler technika, scarless procedury, abdominoplastiky, protetika, stomasestry a další). Ročně se na našem pracovišti provede přes 400 plastik kýl u dospělých pacientů a kolem 100 výkonů u dětí. V portfoliu výkonů jsme se zaměřili na oba extrémy herniologie – miniinvazivní techniky, jako jsou ONSTEP, IPOM (laparoscopic intraperitoneal onlay mesh), 3mm laparoskopie, TEP (totally extraperitoneal preperitoneal approach), SILS (single incision laparoscopic surgery) a další na jedné straně, a na druhé straně jsme rozvinuli unikátní program pro pacienty s monstrózně velkými kýlami. Tento program a jeho výsledky po 4 letech jeho fungování prezentujeme v tomto článku. Vše s vědomím, že stejně tak jako na zahraničních pracovištích, která se této problematice věnují, se jedná o velmi heterogenní, specifickou a silně individualizovanou skupinu pacientů, kde lze jen velmi obtížně aplikovat standardní statistická hodnocení a kde lze spíše jen empiricky hodnotit, které postupy spíše fungují, které spíše nikoli a za jakých podmínek.
SOUBOR
V letech 2012−2015 jsme odoperovali 36 pacientů s velkou komplexní kýlou. 9 pacientů s touto diagnózou bylo ve stejném období k výkonu primárně kontraindikováno. Nepodkročitelným kritériem pro zařazení do souboru byla šíře defektu nad 15 cm, loss of domain 20 % a výše a mean surface area minimálně 225 cm². Ve 28 případech jsme v rámci rekonstrukce břišní stěny přistoupili k některému typu komponent separace (CS) jako součásti kombinovaného výkonu. Přední komponent separaci jsme miniinvazivně provedli 5x. Pokud se jednalo jen o otevřenou rekonstrukci střední čáry v kombinaci s komponent separací, provedli jsme vždy perforátory šetřící proceduru (open anterior perforator sparing CS). Jen jednou jsme provedli čistě endoskopickou (IPOM) rekonstrukci u monstrózní kýly se slušným funkčním efektem, avšak s neuspokojivým estetickým efektem. Ostatní rekonstrukce byly provedeny otevřeně. V 31 případech jsme aplikovali minimálně jednu síťku (13x sublay, 15x onlay). Dva případy z toho jsme řešili sandwich technikou a jednou jsme všili implantát do defektů po komponent separaci. 23x byla nedílnou součástí výkonu abdominoplastika (fleur-de-lis) a 3x panniculectomie. Komplikované hojení rány (nekróza, infekce) nebo infikovaný serom či síťka – tedy stavy vedoucí k hojení per secundam – jsme zaznamenali u 15 pacientů (41 %). Ani jednou jsme nemuseli provést kompletní explantaci síťky. Ve třech případech jsme odstranili menší okrsky implantátu pro překážku v hojení, 1x jsme provedli totéž při zformování chronických píštělí pro transplantaci štěpu na infikovaný implantát (MRSA – methicillin-resistant St. aureus). 4 pacienti byli akutně v pooperačním průběhu operačně revidováni (2x adhezivní ileus, 1x uskřinutá kýla, která nebyla předmětem etapového výkonu, 1x kompartment syndrom s obtížnou ÚPV). 1 pacient zemřel na multiorgánové selhání při plicní embolii a akutním infarktu myokardu. 3 pacienti byli znovu operováni při dispenzarizaci pro recidivu kýly v jizvě (2x po komplikovaném hojení rány, 1x při hraně suboptimálně veliké síťky). 2 pacienti s recidivou kýly (nepoměrně menší než původní – situovanou do subxiphoidální oblasti) řešíme nadále konzervativně (kýlní pás) po dohodě s pacientem. Žádný z dispenzarizovaných pacientů při cíleném dotazu nelitoval, že výkon podstoupil, kromě jedné pacientky, která sice litovala, nicméně jí to nebránilo v souhlasu s reoperací recidivy.
DISKUZE
Pokud se v současné době dává moderně i v obecné herniologii důraz na individuální přístup a řešení šité na míru, tzv. tailoring, je tento přístup u velkých komplexních kýl nevyhnutelnou samozřejmostí. I zde platí základní herniologický postulát: „První plastika má nejlepší šanci stát se plastikou poslední.“ Hovoříme o konceptu poslední operace („final surgery concept“). Iniciální návštěvu v indikační poradně nelze zvládnout pod 30 minut. Zcela výjimečně padne rozhodnutí k indikaci operačního výkonu hned při první návštěvě. V současnosti lze technicky odoperovat jakoukoli kýlu, limitace je jen na straně pacienta. I v našem souboru jsme 20 % pacientů kontraindikovali k výkonu pro komorbidity či pokročilý věk (risk/benefit). Každý pacient musí být v rámci informovaného souhlasu srozuměn s tím, že se jedná o náročné operace jak pro pacienta, tak pro operatéra, které nemají nulovou mortalitu. Důležitý je i faktor času. Žádná kýla se nikdy nezmenší (kromě pupeční v prvních 3 letech života). Každá kýla má naopak tendenci se po čase více či méně zvětšovat. Čím větší, tím ochotněji a rychleji (Laplaceův zákon a další).
V první řadě je nutno podotknout, že se jedná o skupinu pacientů velmi dobře motivovanou, ochotnou podstoupit i výkony s vyšší mírou rizika, než je obvyklé, ochotnou podstoupit dlouhodobou a náročnou přípravu, tzv. preconditioning, a akceptující nezanedbatelné riziko komplikovaného hojení rány po výkonu. Většina těchto pacientů si intenzivně uvědomuje, že jejich invalidita nemusí být definitivní, že bludný kruh může být přetnut jen násilně – operací. Do souboru přípravných opatření (veden check-list) patří redukce váhy (často chirurgy zneužívána jako zástupný důvod k odmítnutí rekonstrukce), absolutní zanechání kouření (minimálně 3 měsíce před operací), zlepšení fyzické kondice (někdy jen omezený soubor aktivit a cviků, který je pacient schopen vykonávat), kontrola glykemie, optimalizace nutrice (nezřídka podvýživený obézní nebo váhově nestabilní katabolik při nedokončené redukci váhy), vyšetření plicních a kardiálních funkcí, indexace rizika, vysazení léků výrazně narušujících proces hojení (kortikoidy, metotrexát...), intenzifikovaný režim nošení (i v noci) kýlních pásů (mn. č.!), pečlivá dokumentace kýly (foto, proměření…), eventuálně další.
Využíváme úzké spolupráce s protetickým pracovištěm a existujícího kódu pomůcky a často necháváme našim pacientům šít kýlní pás na míru. Běžné rozměry často nestačí jak délkou, tak šířkou. Bezpodmínečně každý pacient nastupuje k výkonu již s adekvátním pásem, který je využit hned po výkonu (aplikován ještě před extubací) a pak dále v následných měsících (banding). S pásem přicházejí i pacienti, kteří nejsou k jeho nošení před operací indikováni (nereponibilní kýly). Je až s podivem, kolik pacientů si na doporučení lékaře hmoždí obsah kýlního vaku u nereponibilní kýly s úzkou brankou (v extrémech až chronické dekubitální ulcerace), a naopak kolika pacientům není ani po velkém defektu po prodělané fascitidě vůbec pás doporučen. Samozřejmě že nejeden takový pacient má už po roce monstrózní kýlu. Subjektivně vyšší výskyt velkých kýl v posledních letech by zasloužil objektivní výzkum, zda zde nelze najít korelát s povšechně rozšířeným užíváním pokračujícího loop stehu k uzávěru laparotomie a jeho správným (guidelines) technickým provedením a indikací [7,8]. Jistý podíl bude mít i současná úroveň intenzivní medicíny, kdy větší podíl pacientů přežívá kritické stavy s abdominální katastrofou (open abdomen, hostile abdomen). Že nejsou pacienti před první návštěvou v naší poradně poučeni o optimálním nasazení pásu (vleže bez břišního lisu), bereme již jako pravidlo, které korigujeme.
V rámci přípravy někdy u neroponibilních kýl a fenoménu loss of domain (viz dále) zařazujeme užití předoperačního progresivního pneumoperitonea (PPP) [9] nebo aplikaci botulotoxinu (Botox®, Dysport®). PPP provádíme při hospitalizaci (při ponechání naloženého stehu skrz fascii Veresiho jehlou denně insulface na sále) a spíše než jako trénink pacienta ji z naší zkušenosti chápeme jako diagnostický test. Vedlejším účinkem PPP je i částečná adheziolýza a jednodušší preparace při definitivním výkonu. Během přípravy PPP již podáváme preventivně nízkomolekulární hepariny. Botulotoxin se aplikuje v měsíčním předstihu ambulantně, nejlépe pod UZ kontrolou do jednotlivých vrstev břišní stěny a pacient si ho musí hradit [10,11] (Obr. 2). Další možností je užití tkáňových expanderů k implantaci mezi svalové vrstvy břišní stěny (viz dále).
Obr. 2. Pacient po aplikaci botulotoxinu a schéma aplikace Fig. 2: Patient after botulotoxin chemical paralysis and the administration scheme 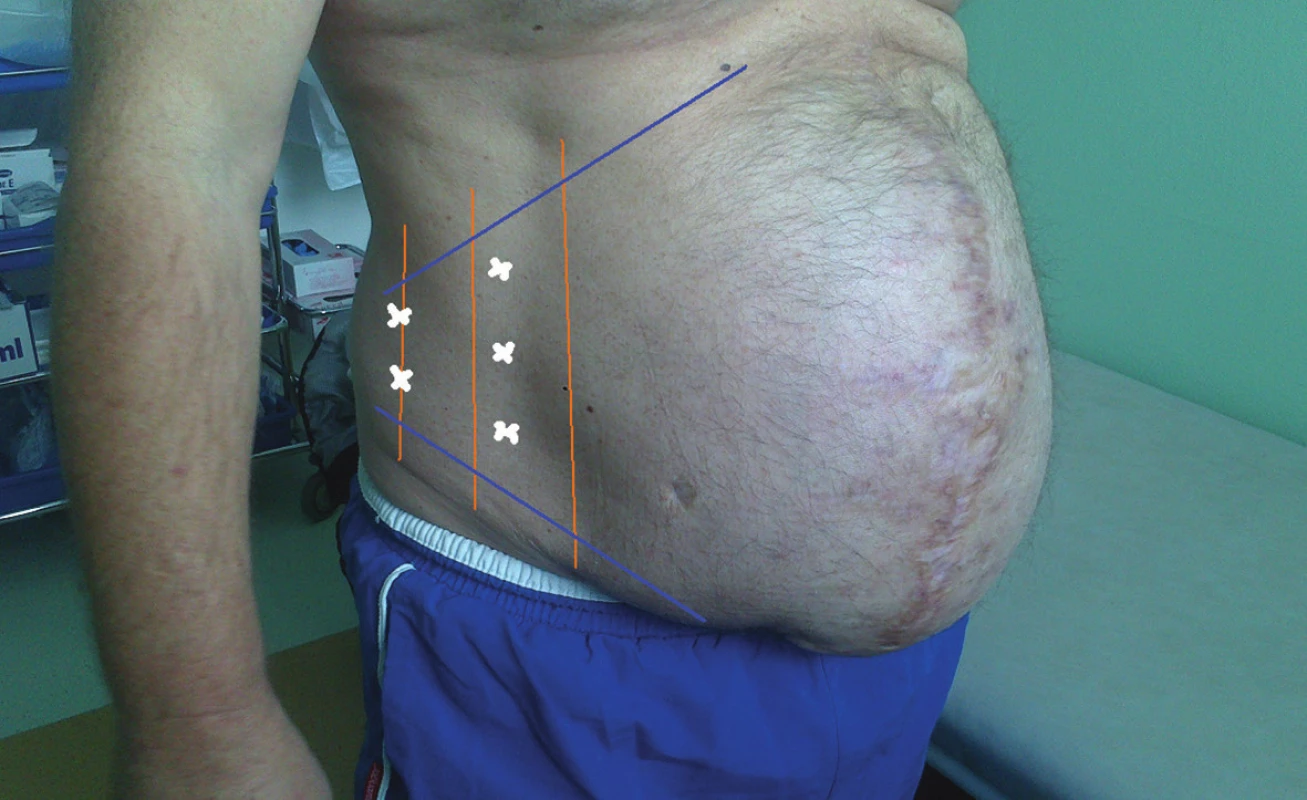
Klíčovým vyšetřením před rekonstrukcí břišní stěny u velkých komplexních kýl je CT (computed tomography). Stačí nativní. V ideálním případě je vhodné srovnat nález v klidu a při aktivaci břišního lisu (resting x straining). Jen malá část pacientů je schopna udržet aktivní břišní lis po nezbytně dlouhou dobu vyšetření a zůstat při tom v klidu. Osobní dohled chirurga a ochota rentgenologického pracoviště jsou pro takové vyšetření nezbytností. CT je velmi objektivní a dobře reprodukovatelnou metodou k měření defektů. U obézního pacienta může být CT jedinou modalitou umožňující dostatečné zhodnocení stavu břišní stěny. Základním parametrem je mean surface area (velikost/plocha defektu/branky). V závislosti na softwarové vybavenosti CT přístroje lze provádět volumetrie [12], vytvářet rekonstrukce svalových partií (Obr. 3) nebo rekonstruovat přesný obsah kýly pro případ plánované resekce/volumredukce (Obr. 4). Pokud nelze využít softwarové volumetrie, může se tato metoda po proměření nahradit méně přesným výpočtem pro objem elipsoidu: Objem = π/6 x výška x šířka x hloubka (Obr. 5). Srovnáním aktuálního objemu břišní dutiny a objemu kýly lze předpovídat pravděpodobnost bezproblémové repozice obsahu kýlního vaku do břišní dutiny. Pokud je nepoměr příliš velký, hovoříme o fenoménu loss of domain („derecho de domicilio“, 1943, Ivan Goni Moreno, „verlorenen heimatrechtes“, „ztráta panství“, „right of abode“). Pokud objem kýly přesahuje 20 % objemu břišní dutiny, je nutno při rekonstrukci velmi zbystřit, protože v případě komorbidit zde začíná prudce narůstat křivka frekvence komplikací. Ani u kýl pod touto hranici není plastika s repozicí při těžších komorbiditách bez zanedbatelného rizika [13,14,15]. Magnetická rezonance má v tomto suboboru jen zcela zástupný a okrajový význam (např. gravidita).
Obr. 3. CT rekonstrukce svalů Šipka – diastáza přímých svalů. Fig. 3: CT muscles reconstruction Arrow – diastasis mm. recti. 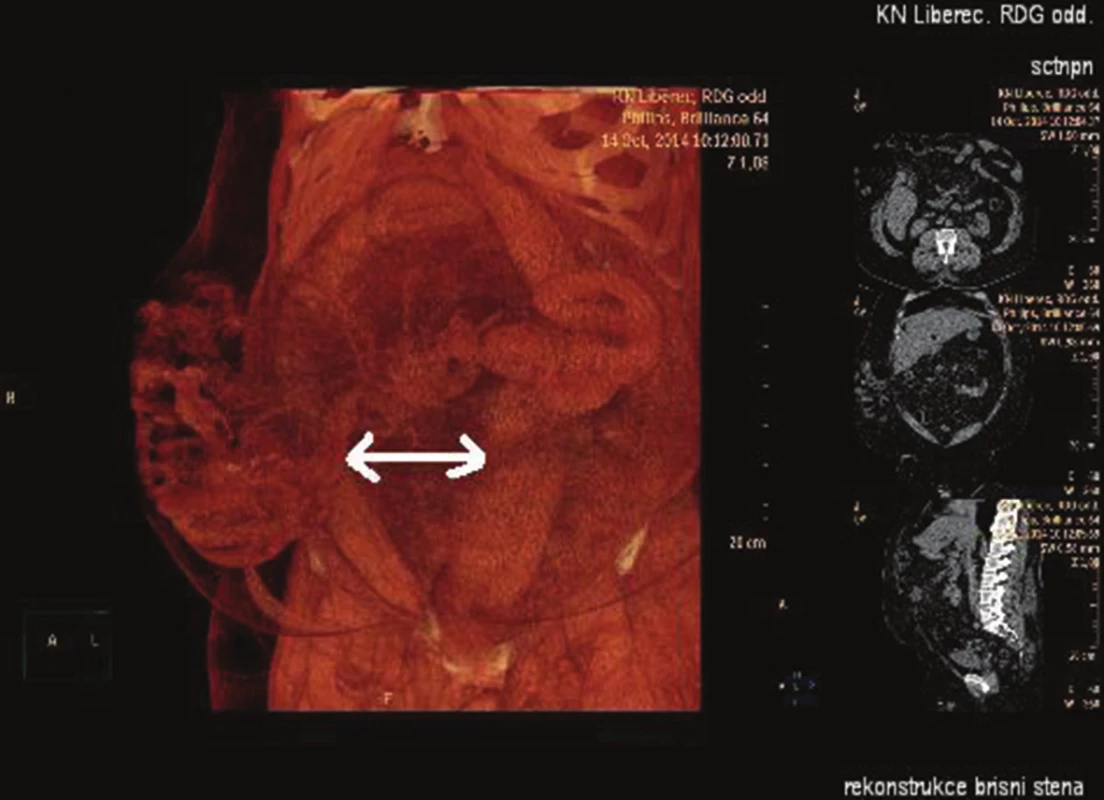
Obr. 4. CT orgánová rekonstrukce Fig. 4: CT organ reconstruction 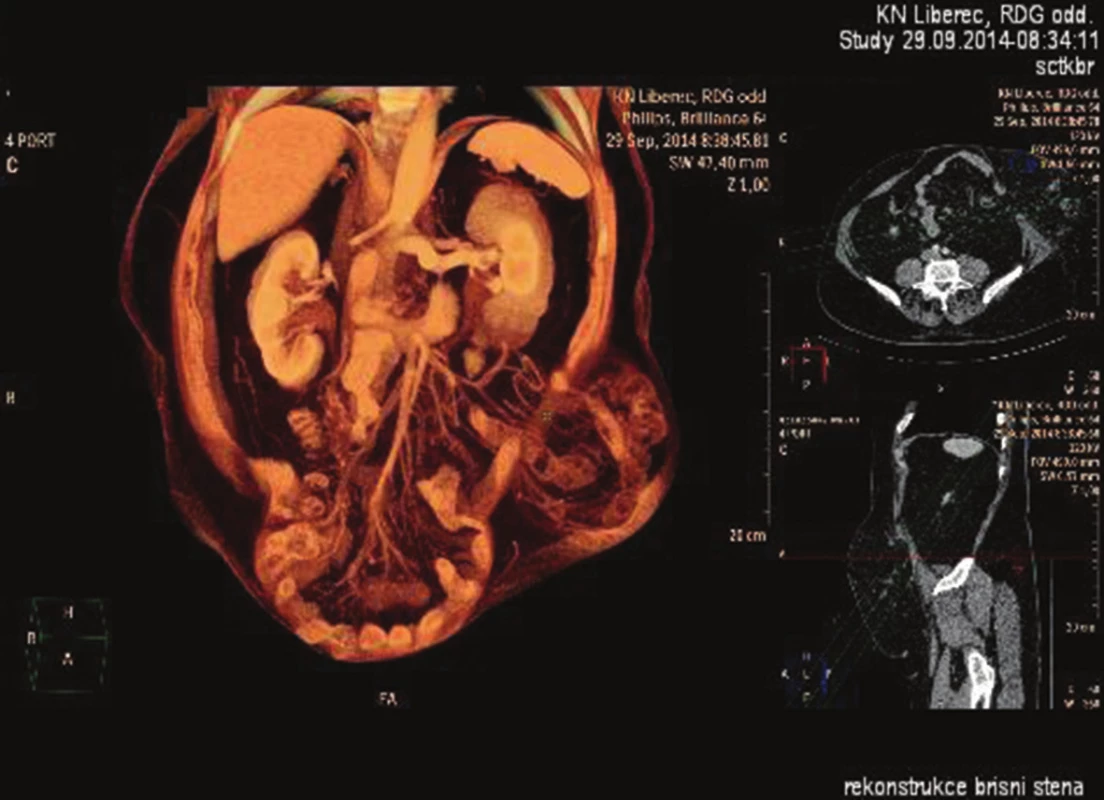
Obr. 5. CT volumetrie (frontální část) Fig. 5: CT volumetry (coronal part) 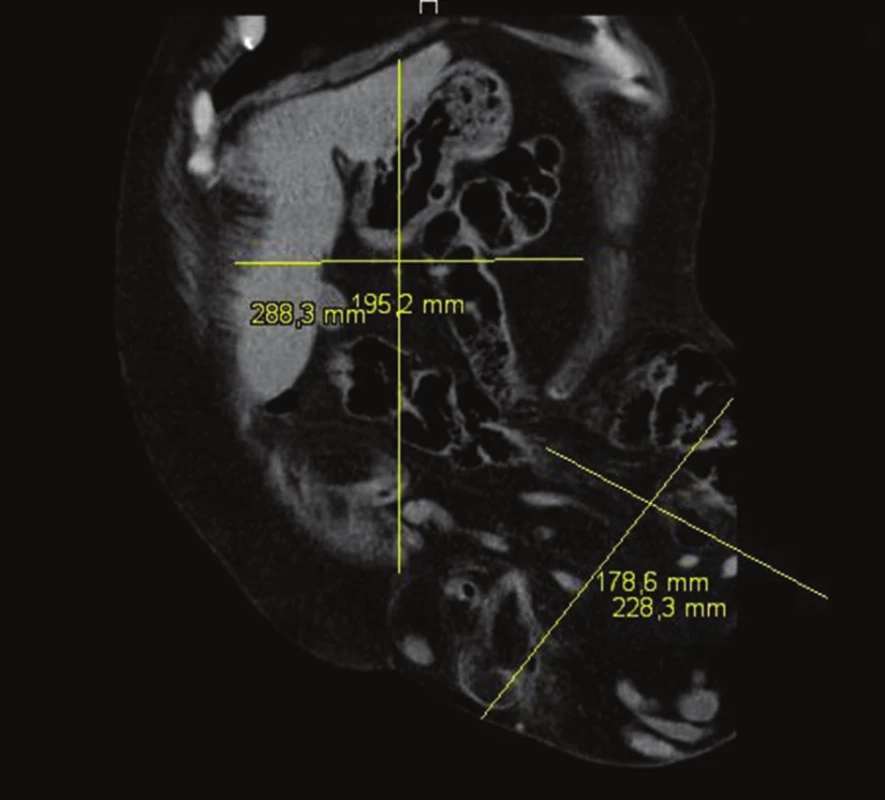
Zanechání kouření v dostatečném předstihu před výkonem si vymiňujeme jako absolutní podmínku (v případě nejistoty lze ověřit i laboratorně). Kouření mimo jiné v důsledku zhoršené mikrocirkulace výrazně komplikuje hojení často rozsáhlých ran (stejně tak diabetes mellitus, chronická obstrukční plicní nemoc, stav po iradiaci). Například kombinovaná abdominoplastika u aktivního kuřáka je pak vyslovený vabank. Delirantní stav nebo zvýšené hlenění a expektorace po vysazení není po operaci jistě žádoucí. Záchvaty produktivního kašle jsou velmi nepříjemné jak pro pacienta, tak pro kotevní stehy plastiky. Nikotin navíc přes efekt α-1 anitrypsinu zvyšuje elastolytickou aktivitu a výsledně snižuje kvalitu novotvořené pojivové tkáně.
Do předoperačních vyšetření zařazujeme vždy spirometrii. Pokud ji náhodou nezařadíme sami, vyžádá si ji stejně v rámci předoperačního konzilia anesteziolog. V rámci optimalizace kardiopulmonální kondice vyžadujeme od pacienta pravidelnou fyzickou zátěž až do poslední chvíle před výkonem. Opravdová monstra jsou limitována pro aerobní sporty s dominantním zapojením dolních končetin. Pokud je někdo natolik invalidní, že nemůže cvičit ani horní polovinou těla, nepotřebuje rozsáhlou rekonstrukci břišní stěny.
Pro rekonstrukce břišní stěny u velkých komplexních kýl je nutné obsáhnout celý soubor technik a vytvořit si dostatečný soubor operačních „nástrojů“, tzv. toolbox. Každý chirurg, a herniolog zejména, by měl břišní stěnu vnímat jako muskulofasciální funkční komplex. Preference laparoskopických výkonů při orgánové břišní chirurgii je vhodná nejen pro všechny ty známé výhody pro pacienta (bolestivost, rekonvalescence, estetika ad.), ale i proto, že minimálně zasahuje do tohoto funkčního celku. Břišní stěna se podílí nejen na pasivní retenci orgánů v dutině břišní, ale aktivně na posturálním systému, a vzájemnými tahy a protitahy pomáhá jeden sval kotvit jiným (mooring) [16−25]. Tyto siločáry musí mít před očima chirurg, který hodlá řezem narušit tento delikátní systém, i chirurg, který ho hodlá rekonstruovat. Rekonstrukce funkce má vždy přednost před rekonstrukcí tvaru. Z didaktického hlediska je možné nástroje k rekonstrukci rozdělit na techniky bez použití implantátu a techniky s použitím implantátu (síťky). Kromě extenzivní adheziolýzy a orgánových resekcí jsou to hlavně různé typy komponent separací − přední Ramirez [26,27] (Obr. 6, 7) − zadní DaSilva [28], „open book“ dle Fabiana [29], Memphiská modifikace [30], endoskopická [31,32,33], miniinvazivní, perforátory šetřící [34]…). Přesný popis všech těchto technik přesahuje rozsah tohoto sdělení a je velmi dobře v literatuře dohledatelným a často citovaný. Při endoskopické separaci je nutno si uvědomit, že separace nemůže být principiálně kompletní a lze dosáhnout maximálně 85% aproximace okrajů defektu v porovnání se stejným výkonem otevřeně [35]. Při miniinvazivní separaci jsme se přes laparoskopické instrumentarium a kapnoseparaci propracovali k velmi jednoduché variantě separace obyčejnými nůžkami z miniincize v místě označení ultrazvukem (předoperačně nebo lépe peroperačně). Při dodržení avaskulární zóny tento výkon nedělá větších technických problémů a komplikací a trvá jen několik minut (Obr. 8, 9).
Obr. 6. Separace komponentů − schéma Modrá šipka přední komponent separace (aponeuróza m. oblq. ext.), červená šipka zadní komponent separace (zadní pochva m. rectus abd.) Fig. 6: Component separation − scheme Blue arrow anterior component separation (aponeurosis m. oblq. ext.), red posterior component separation (posterior sheath of m. rectus abd.) 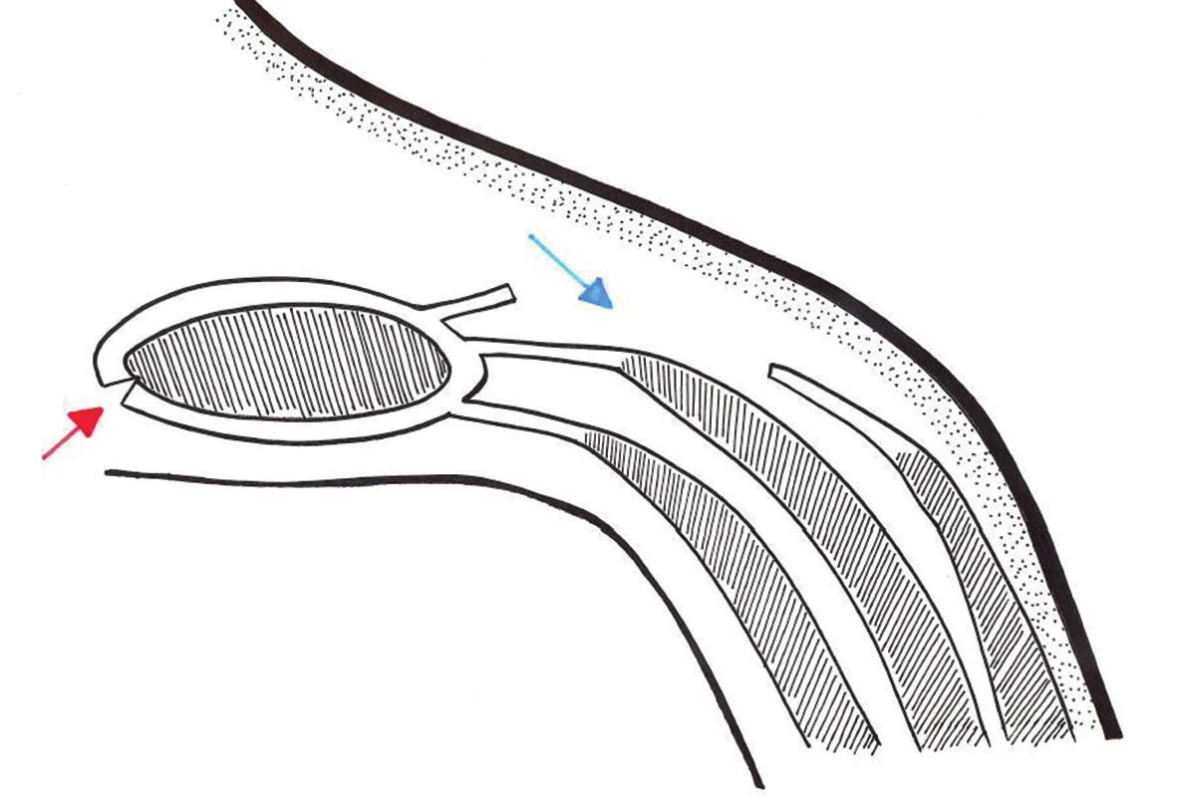
Obr. 7. Přední komponent separace před rekonstrukcí „střední čáry“ Bílá šipka – separace, žlutá defekt fascie/branka kýly. Fig. 7: Anterior component separation prior to midline reconstruction White arrow –component separation, yellow fascial defect/ hernia width. 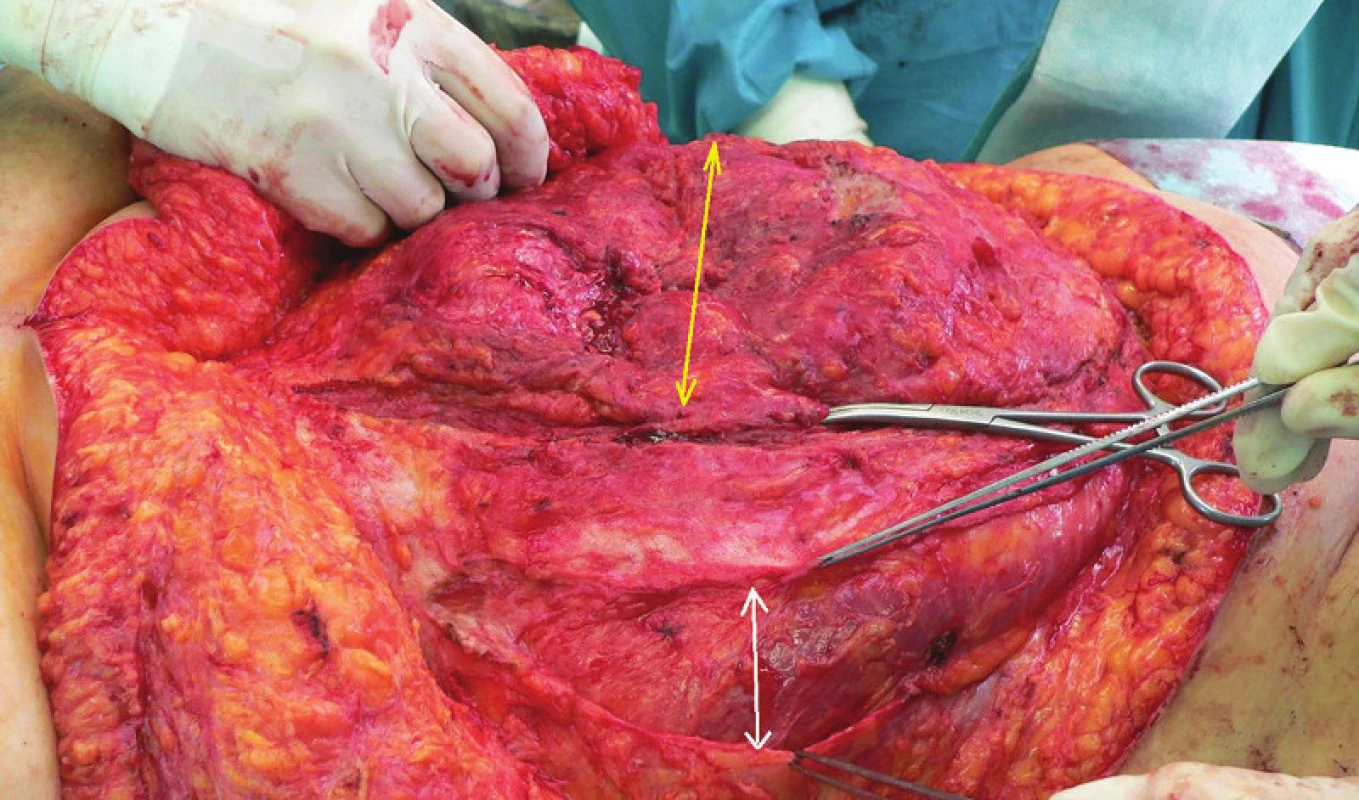
Obr. 8. Ultrazvuk břišní stěny Žlutá šipka – místo pro komponent separaci. Fig. 8: Ultrasound of the abdominal wall Yellow arrow – level of component separation. 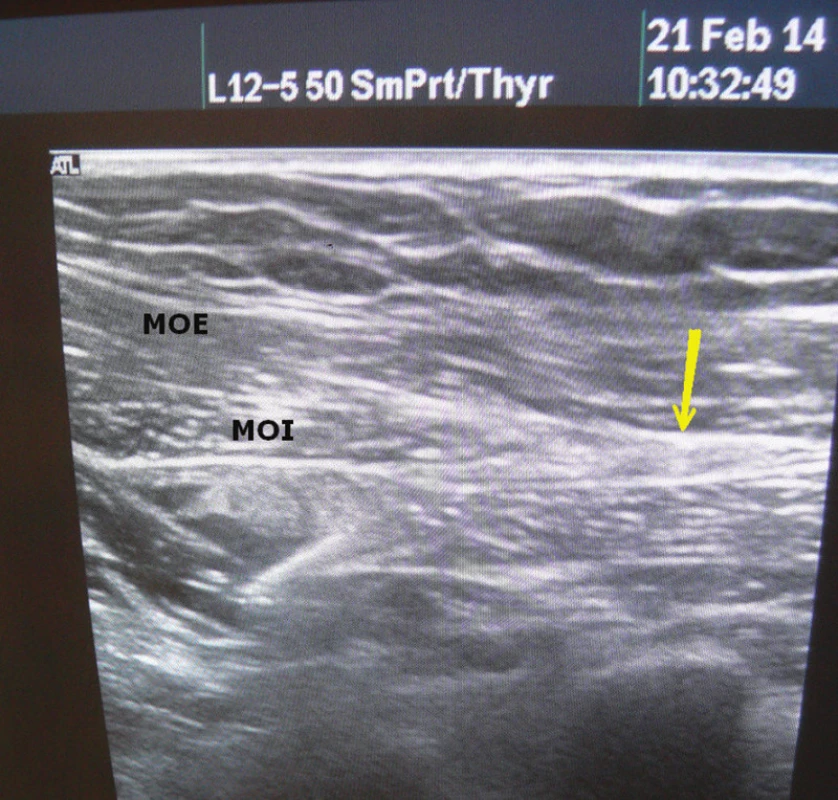
Obr. 9. UZ navigovaná miniinvazivní komponent separace Šipka – označena oblast miniincize. Fig. 9: Ultrasound navigated miniinvasive component separation Arrow – point of interest for miniincision. 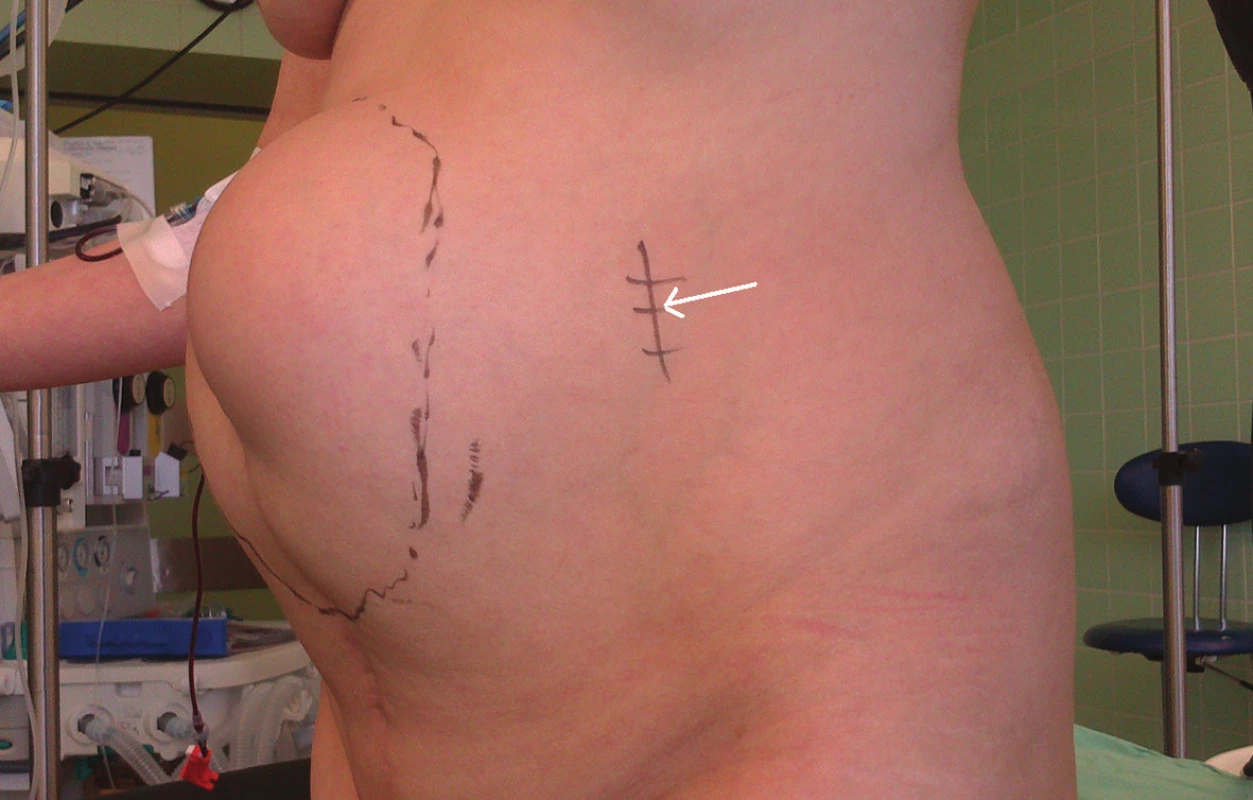
Techniky rekonstrukcí jen s použitím komponent separací (dynamické rekonstrukce) upřednostňujeme nejen u pacientů, kde je použití implantátu rizikové (kortikodependence, polyvalentní alergie, silná kontaminace rány...), ale i pokud jsou reziduální retrahované svalové partie dostatečně vyvinuty. Pokud se podaří rekonstruovat břišní stěnu bez napětí (tension free) bez pomoci implantátu, zvýší se svalová síla břišní stěny po odeznění akutní pooperační bolestivosti hned až o 40 %. Vzhledem k tomu, že břišní stěnu tvoří po takové rekonstrukci ve všech partiích sval, lze břišní stěnu dále trénovat a výkon zvyšovat prakticky bez omezení. Při kombinaci předních i zadních separací oboustranně u kýly v jizvě ve střední čáře se nám podařilo aproximovat vzdálenost fascie až 30 cm (maximum) v oblasti pupku. Na dolní hraně fatty trianglu (trojúhelník břišní stěny pod mečíkem mezi žeberními oblouky) a suprapubicky se nepodařila ani necelá polovina této vzdálenosti. Implantace síťky sice zpevní defekt, ukotví okolní svaly, a umožní jim tak transpozice svalových sil, v místě implantace ale vznikne nekontraktibilní plocha (adynamic area) a svalová vrstva v této oblasti paradoxně výrazně atrofuje. Samozřejmě, že i tento stav je pro pacienta radikálním zlepšením původního stavu a má lepší prognózu než systém separací bez implantátu, ale pod velkým napětím [36−46]. Dynamické rekonstrukce bez implantátu mají nezastupitelnou roli při akutních rekonstrukcích při primární nebo sekundární masivní kontaminaci (peritonitida, gangréna, absces...). Jsou naopak nevhodné u pacientů s poruchou pojivové tkáně. Bylo by například bláhové pokoušet se rekonstruovat velkou kýlu v jizvě u pacienta po operaci břišního aneuryzmatu bez pomoci implantátu. Jsou pracoviště, kde síťku všívají profylakticky již při primární cévní rekonstrukci.
Nejen z estetického hlediska se využívají různé typy abdominoplastik (eventuálně panniculectomia/dermolipectomie) [47]. Pro rekonstrukce břišní stěny se hodí nejlépe klasická plastika ve tvaru kotvy (fleur-de-lis), jelikož většina kýl v jizvě začíná laparotomií ve střední čáře a řada pacientů před výkonem podstoupí redukci váhy s následně menším či větším rozvojem pendulujícího venteru (pannus) (Obr. 10, 11). Ani tuto plastiku však nelze použít paušálně. Například pacient s jizvou po subkostálním řezu nebo pararektálním řezu je pro tento typ plastiky krajně nevhodný pro vysoké riziko až velkoplošné kožní nekrózy. Pro případ rozsáhlejších defektů u sekundárního hojení lze dobře využít kožních štěpů nebo posuvných či volných laloků (například skrotum, m. tensor fasciae latae, anterolaterální stehenní lalok, m. latissimus dorsi). Někdy se jeví optimálním řešením rekonstrukce využití postupně několika operací v různé době (staged repairs) [48,49,50]. V případě selhání režimových opatření při podmiňované redukci váhy bývá někdy nutno předřadit rekonstrukci výkon bariatrický. Některá pracoviště preferují postup opačný. Kromě lepšího zavedení a udržení kapnoperitonea při bariatrickém výkonu u pacienta po rekonstrukci pro ventrální kýlu nevidíme v tomto postupu žádné logické opodstatnění. Dostupnost podtlakové (negative pressure wound therapy NPWT – dříve zvané VAC) terapie na pracovišti je při velkých rekonstrukcích zcela klíčová. V případě infekce implantátu lze podtlakovou terapií dle naší zkušenosti vhojit i síťku osídlenou polyrezistentními kmeny (ESBL, MRSA, Pseudomonas...). Extrakce implantátu po rekonstrukci rozsáhlých defektů by měla povětšinou bez této terapie katastrofální důsledky pro břišní stěnu. Hlavním cílem operace by mělo být odstranění kýly a ne vytvoření kýly ještě větší a komplikovanější. Někdy i velmi protrahované hojení bývá pacienty dobře tolerováno na rozdíl od selhání výkonu.
Obr. 10. Fleur-de-lis Fig. 10: Fleur-de-lis 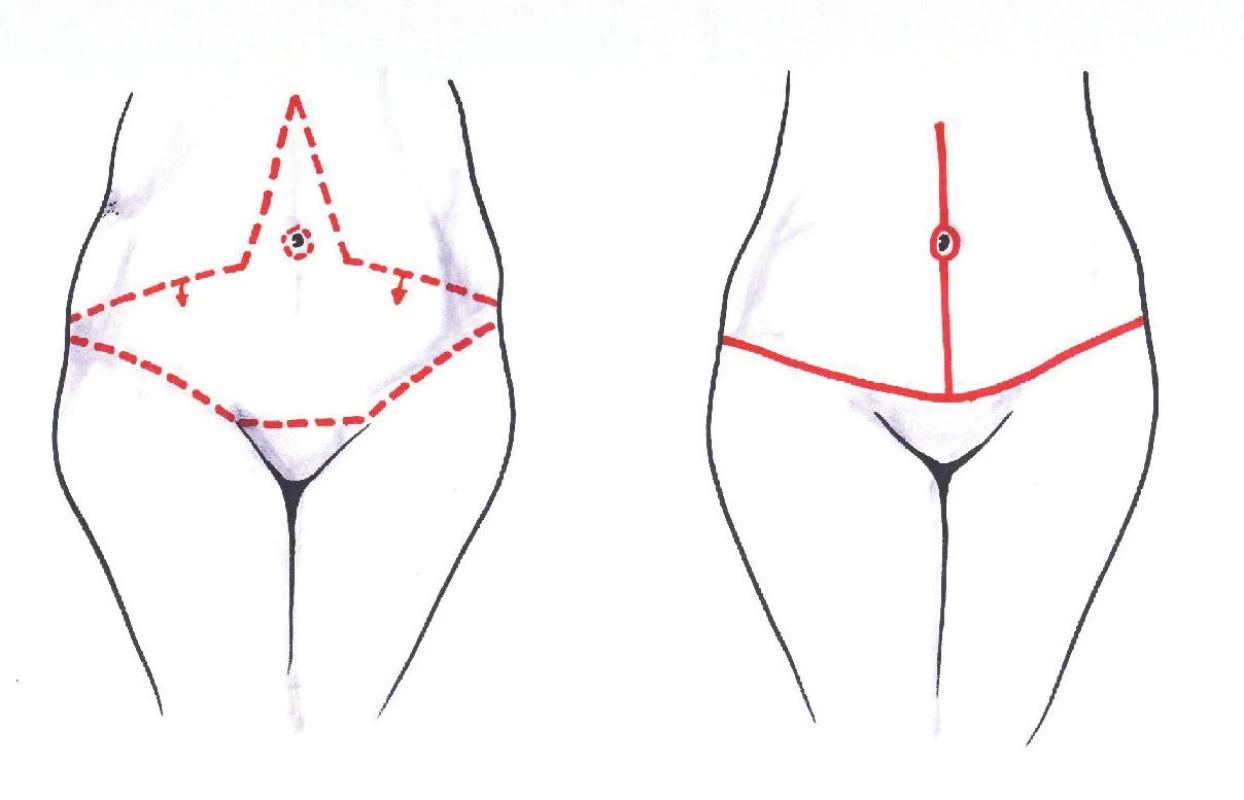
Obr. 11. Fleur-de-lis v praxi Fig. 11: Fleur-de-lis in practice 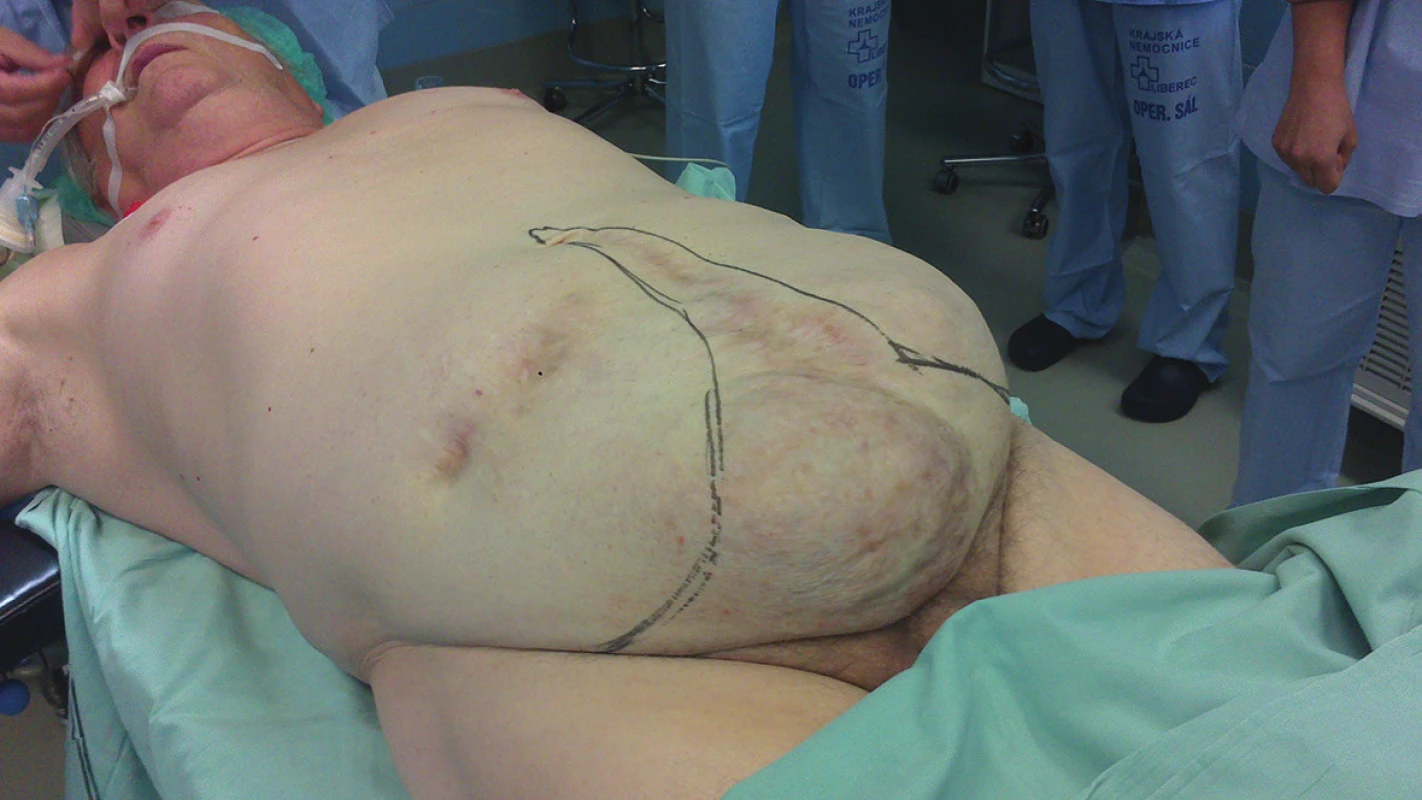
Techniky s použitím implantátu se dělí klasicky podle vrstvy umístění do břišní stěny (onlay Chevrel [51], underlay retromuscular Rives-Stoppa, sublay preperitoneal, IPOM) (Obr. 12). Technika inlay je považována za zcela nedostatečnou a neměla by být již při kýlních plastikách prováděna. Pozice sublay je vždy fyziologičtější, je většinou náročnější na preparaci, má méně komplikací a lepší dlouhodobé výsledky než technika onlay. Při zdevastované břišní stěně ale mnohdy nelze bezpečně implantovat jinak než onlay (Obr. 12). Laparoskopické užití techniky IPOM bývá u velkých komplexních kýl často iracionální, až technicky nemožné a míra úspěchu závisí zejména na způsobu kotvení implantátu (transfasciální stehy prakticky nezbytné, 2,5x pevnější než kovový tacker). Otevřené užití IPOM sítěk už je výrazně bezpečnější, nepřestává však být zejména u velkých rozměrů sítěk v našich podmínkách neadekvátně drahé [52,53,54]. Technika IPOM má nezastupitelné místo u tzv. kýl okraje břišní stěny (suprapubické, subxiphoidální, lumbální, subkostální ad.). Použití vstřebatelných sítěk (v herniologii její samostatné použití pejorativně nazývané „nejdražší kýlní vak“) může v kombinaci některých metod nebo etapově ulehčit rekonstrukci [55,56,57]. V českých podmínkách se takový postup jeví vzhledem k ceně a dostupnosti vstřebatelných sítěk zatím jako utopický. V závislosti na typu rekonstrukce a užití síťky (bridging x augmentation) se odvíjí výběr implantátu. Pro přemostění (bridging) defektu je nutné užití standardního těžkého (heavy weight) implantátu, při augmentaci nebo sandwich metodě [2,57,58] lze zvážit použití i odlehčené (light weight), cca 6x méně pevné síťky, která se lépe vhojí. Pro bringing nejsou odlehčené síťky vzhledem k efektu pseudoherniace (buldging) vhodné [59,60,61]. Fixace transparietálními/transfasciálními stehy ve dvou soustředných kružnicích (double crown/corona) má nejlepší výsledky a měla by být preferována stejně jako u laparoskopie [62,63]. Při použití polypropylenových sítěk je nutné počítat se smrštěním materiálu při vhojení cca o 12 %, což je při velkých rozměrech implantátu u monsterhernií až několik centimetrů. I z těchto důvodů může být vhodnější použití modernějších materiálů, jako je PVDF (polyvinyldenfluoride), které nemají takovou tendenci ke scvrknutí.
Obr. 12. Schéma pozice a kotvení síťky při plastikách: Onlay (zeleně), inlay (modře), underlay – retromuskulárně (červeně), sublay – preperitoneálně (žlutě), IPOM (fialově) Fig. 12: Scheme of the position and anchoring of the mesh in hernioplasty: Onlay (green), inlay (blue), underlay-retromuscular (red), sublay-preperitoneal (yellow), IPOM (purple) (red), sublay-preperitoneal (yellow), IPOM (purple) 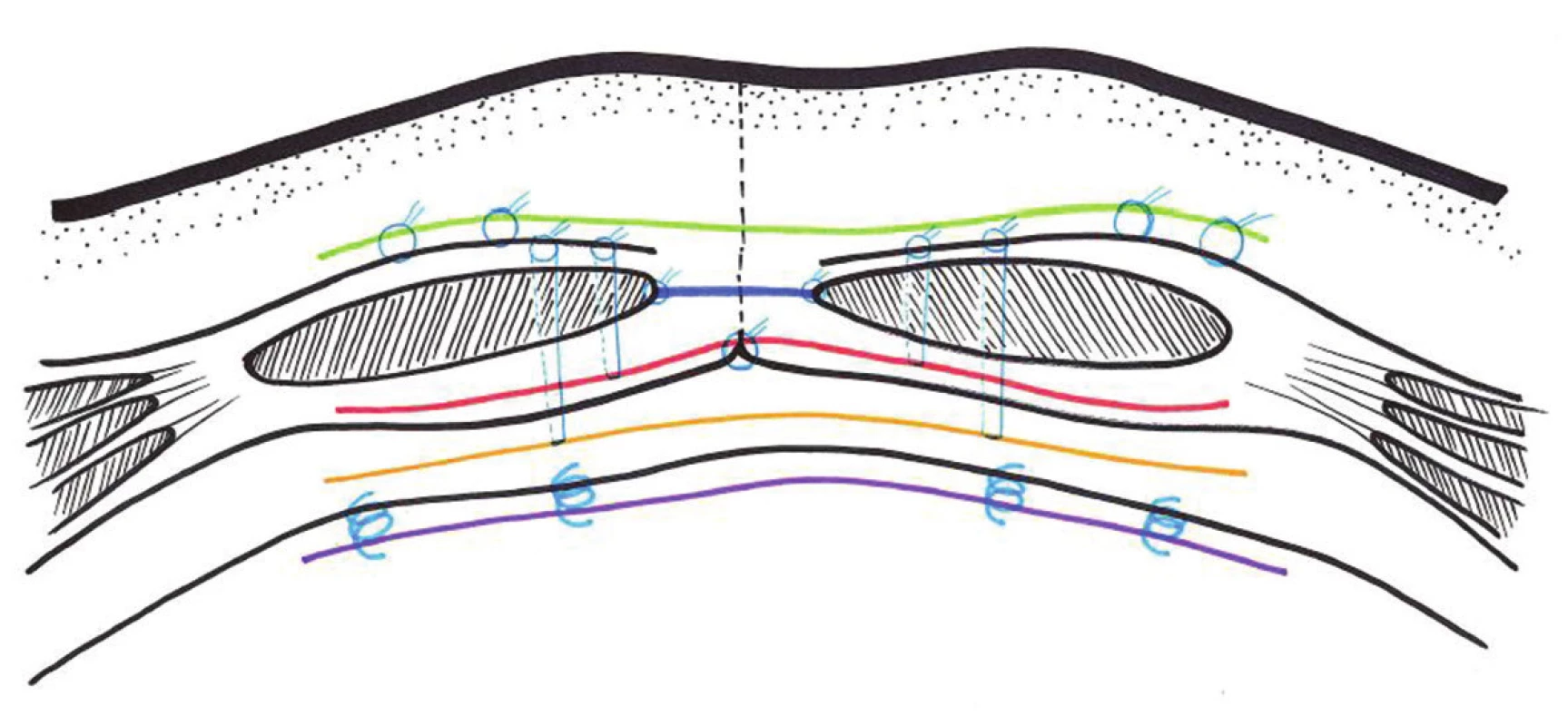
I při zdvojení týmu (dva operatéři, dvě asistence, dva elektrokautery, výjimečně i dvě instrumentářky na přechodnou fázi) trvají výkony – zejména ty s abdominoplastikou – více než 3 hodiny. Opakování profylaktického podání antibiotik (ATB) tak zejména při implantaci síťky není raritou. Na rozdíl od standardních výkonů, které trvají do 1 hodiny (laparoskopické i Lichtenstein plastiky tříselné kýly, pupeční kýly řešené implantátem, IPOM) a kde antibiotika profylakticky paušálně u nerizikových pacientů nepodáváme, u velkých komplexních kýl používáme ATB profylaxi vždy a podle váhy (cefazolin, eventuálně kombinaci klindamycin+gentamicin). Při akutním výkonu a uskřinutí střeva přidáváme metronidazol. Za klíčový faktor pro podání profylaxe považujeme délku expozice nejen implantátu, ale i operační rány.
Estetické hledisko operace považujeme za nedílnou součást výkonu. Kůže z estetické redukce lze využít i jako rezervní materiál pro dermoepidermální štěpy. Intradermální steh považujeme v herniologii již za samozřejmost. Rozumným přijatelným kompromisem mohou být kožní svorky, které mají lepší estetický efekt na jizvu než klasický steh a výrazně ušetří operační čas při rozsáhlých suturách incizí. Umbilicus jako locus minoris ponecháváme jen na výslovné přání pacienta.
Specifickým podtypem pacientů s monsterkýlou jsou případy po ztrátě části celé břišní stěny (loss of abdominal wall substance). Jedná se o pacienty, jejichž stav se v rámci břišní operace či nemoci (výjimečně ztrátový úraz) komplikoval těžkou fascitidou nebo nekrózou břišní stěny, v rámci ošetření bylo nutno použít laparostoma (open abdomen), které nemohlo být řešeno ani etapovou suturou. Při hojení takového velkého defektu celé břišní stěny došlo k přeepitelizování nebo přehojení kliček střevních přenesenými dermoepidermálními štěpy. Ani takový stav není pro pacienty beznadějně definitivní, jak je jim často mylně podsouváno. Po roce (někdy i déle) od definitivního přehojení defektu dojde překvapivě k dostatečnému rozvrstvení takového neplnohodnotného kožního krytu a lze nad střevem volně utvořit kožní řasu (pinch sign). Pokoušet se o rekonstrukci dříve by samozřejmě skončilo katastrofou. Tento typ pacientů je nejideálnějším pro techniky komponent separací a nejvíce z nich profituje [64,65,66] (Obr. 13, 14).
Obr. 13, 14: Monstrózní kýla po laparostomatu, s kožní řasou (pinch sign) připravena k rekonstrukci Fig. 13, 14: Monster hernia after “open abdomen“, with skin plica (pinch sign) ready to be reconstructed 
Tkáňové expandéry je možné použít, pokud jsou na pracovišti k dispozici nebo ve spolupráci s plastickým chirurgem [67]. Zpravidla bývá nutno použít 4 kusy stejných expandérů větší velikosti (přes 500 ml). K implantaci se užívá separovaný prostor mezi musculus obliquus externus a musculus obliquus internus. Tato technika v některých případech plně nahradí komponent separaci nebo efekt botulotoxinu. Nutné jsou cca 4 měsíce trpělivosti pacienta i chirurga při etapovém plnění implantátů. Expandéry lze pak samozřejmě použít i klasicky do podkoží při nedostatku kožního krytu, což bývá při rekonstrukci břišní stěny u monstrózních kýl většinou jen raritní problém (někdy stav po open abdomen).
Při vzniku syndromu krátkého střeva a indikaci k transplantaci střeva lze výkon kombinovat s transplantací břišní stěny, jak jej provádějí zatím jen 2 centra na světě (Miami, Bologna). U jinak už imunosuprimovaného pacienta se někdy provádí transplantace pouze fascie m. rectus abdominis.
U každého open abdomen by měla být vždy maximální snaha o resuturu břišní stěny do 8. dne od jeho založení (hned po odeznění akutní edematózní fáze zánětu). Nepromeškat tuto chvíli znamená vyhnout se řadě velkých a dlouhodobých problémů („stoma city“, „frozen abdomen“ a další, v neposlední řadě monster hernie).
Velké kýly všeobecně je výhodné operovat s využitím epidurální analgezie. Při rozsáhlých rekonstrukcích, u loss of domain a při abdominoplastikách je tato – zejména pooperační – výhoda ještě markantnější. Důležitý je nejen výrazný efekt analgetický, ale i efekt snižující intraabdominální tlak.
Pro některé typy kýl je s výhodou mít pracoviště vybavené operačním jeřábem. Na našem pracovišti používáme u extrémně objemných a těžkých kýl a jejich redukcí manipulační jeřáb určený k manipulaci s imobilními pacienty (Obr. 15). Některá zahraniční pracoviště (zejména USA) pro ještě větší/těžší extrémy používají systém kladky.
Obr. 13. Jeřáb v akci Fig. 15: Crane in action 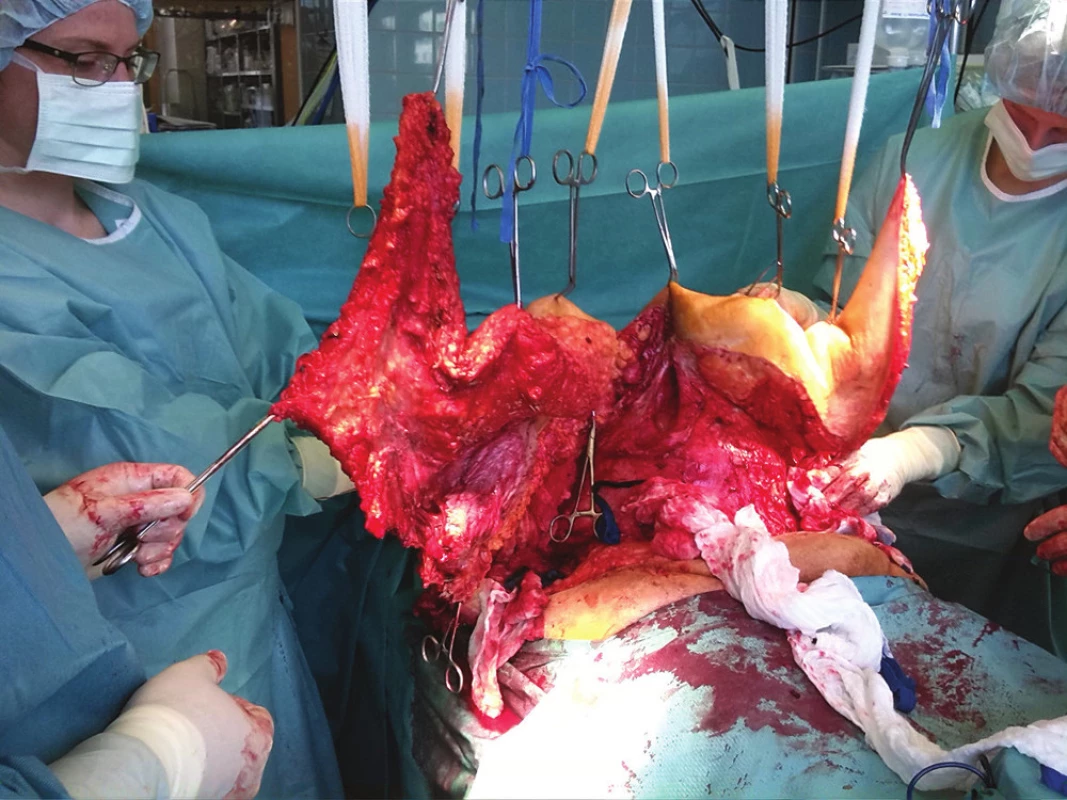
Pro program monstrózních kýl je z organizačního hlediska nutné mít po operaci k dispozici zkušenou a vysoce rozvinutou jednotku intenzivní péče (samozřejmostí je plné spektrum dechové podpory, měření intraabdominálního tlaku ad.). Bývá delikátní a vyžaduje velkou zkušenost poznat, kdy se očekávaná zánětlivá odpověď organismu (SIRS) mění již v počínající sepsi a je potřeba nasadit léčebná antibiotika, kdy se protrahovaný ileus z paralýzy a nekompletní překážky stává stavem nutným k operační revizi, kdy se hraniční abdominální kompartment syndrom nevyřeší konzervativně, kdy se respirační selhání dá ještě zvládnout přechodnou umělou plicní ventilací a kdy je nutno vzít pacienta akutně zpět na sál.
Mezi specifické komplikace po velké rekonstrukci břišní stěny je krvácení, typicky z nedostatečně ošetřeného některého perforátoru. Při velkém operačním decollement (abdominoplastiky, onlay mesh…) může dojít k velkým pooperačním krevním ztrátám, aniž by byl pacient peritoneální nebo mohl pozorovat progredující rezistenci v místě operace. Při rozlití krve do velké plochy nemusí být při klinickém vyšetření pozorována ani ztráta několika litrů. Podezření v podobě tachykardie a hypotenze lze konfirmovat hemoglobinometrem a sonografií.
Další dramatickou situací bývá respirační selhání. U dobře vyšetřeného, připraveného a indikovaného pacienta by k respiračnímu selhání nemělo rozhodně dojít bezprostředně po operaci. Při ileu, kardiálním selhávání a dalších komorbiditách může k přechodnému respiračnímu selhání dojít a ošetřující tým na ně musí být připraven.
U pacientů s loss of domain je pooperačně vysoký nitrobřišní tlak téměř pravidlem a diuréza může být pod dolní hranicí normy. Stav se většinou spontánně upravuje, nenastane-li nějaká přidružená komplikace. Rozvinutý kompartment syndrom je výjimečný, je prakticky vždy způsoben špatnou volbou operačního výkonu a je nutné jej vždy řešit nějakou formou operační dekomprese. Například při měření intraabdominálního tlaku lze obecně shrnout, že tlaky do 20 cm H₂O jsou po těchto výkonech běžné, tlaky v rozmezí 25−30 jsou krátkodobě dobře tolerovány (vždyť při kašli i 250 cm H₂O) a teprve perzistující tlaky přes 30 cm H₂O signalizují vážnější problém. Rizikovým prognostickým faktorem již během operačního výkonu je, když dojde buď k vzestupu maximálního inspiračního tlaku (Peak Pressure, při objemově řízené ventilaci), nebo poklesu objemu jednoho výdechu (Tidal Volume, při tlakově řízené ventilaci) o více než 10 %.
Diskutovaná příprava střeva před operací má stran uvolnění objemu v břišní dutině minoritní význam. Dostatečné vyprázdnění střeva má spíše význam pro zamezení podílu zácpy na pooperační poruše pasáže a při neplánované perforaci střeva při uvolňování srůstů. Jinak je též vhodné u pacienta peroperačně hydrataci spíše redukovat než hyperhydratací způsobit z pohledu objemu někdy zásadní otok střeva.
Serom není potřeba aktivně řešit, pokud nepůsobí pacientovi obtíže. Časem se zpravidla vstřebá. Pokud je však opravdu velmi objemný (300 ml a více), lze provést jednou, max. 2x odlehčující punkci za sterilních (!) kautel. Při infikovaném seromu (teplota, zarudnutí, bolestivost, pozitivní kultivace) je nutno ránu otevřít a aktivně drénovat, nejlépe podtlakově systémem NPWT. Při menším rozsahu lze použít i protrahovanou Redonovu drenáž.
Větší kožní nekrózy (při kombinovaném výkonu s abdominoplastikou) je nutno odstranit časně, naložit NPWT, aby byla rána (a implantát) kryta a aby šlo ještě kožní laloky uvolnit od spodiny a provést alespoň částečnou resuturu rány. Při dalších převazech NPWT se pak nekrektomie postupně dokončuje a po přegranulování (respektive progranulování) implantátu na spodině provádíme pro urychlení hojení při větších defektech přenos dermoepidermálního štěpu. Po přenosu opět využijeme podpory speciálního NPWT setu pro vyšší procentuální uchycení štěpu. Antibiotika podáváme jen individuálně a časově omezeně u pacientů s pozitivní kultivací, přetrvávajícími celkovými nebo laboratorními příznaky ranné sepse.
Komplikované hojení rány je jednou z nejčastějších komplikací, udávanou i z jiných pracovišť až 45 %. Právě tato skutečnost dělá z této problematiky nevděčnou záležitost po stránce společenské, provozní, ekonomické a pro někoho důležité stránce prestižní. Je nesmírně důležité, aby byl o této neúprosné statistice a o tom, co pak léčba obnáší, pacient informován již předem při podepisování informovaného souhlasu. Pozorujeme pak výrazně vyšší úroveň trpělivosti a shovívavosti při těchto komplikacích.
Protrahovaný ileózní stav po operaci je pozorován u těchto výkonů poměrně často. Souvisí to zejména s extenzivní adheziolýzou, dlouhým operačním výkonem, s nárůstem intraabdominálního tlaku po uzavření velkého defektu a nejspíše i dalším. Tento stav kulminuje většinou až několik dní po operaci. V poslední době ponecháváme po výkonu NG sondu preventivně až do řádného obnovení pasáže. Dekomprese žaludku pomáhá mimo jiné udržet i redukovaný intraabdominální objem.
Užitečný je registr (katalog, který nazýváme „prêt-à-porte“ aneb „před a poté – zpět do konfekce“). Je záhodno vést si katalog ošetřených pacientů, každý je totiž svým způsobem originál. Je to důležité nejen pro zpětné hodnocení a edukační účely, ale katalog lze použít i jako vzorník a přesvědčivý argument při podepisování informovaného souhlasu s operací. Doporučujeme si fotodokumentaci archivovat a řádně označit co nejdříve po pořízení, jelikož rozdíl břišních partií před výkonem a po něm je někdy natolik zásadní, že i operatér při paralelních případech nebo s větším časovým odstupem začne zapomínat a zaměňovat.
Incidence kýly v jizvě i její další recidivy klesá výrazněji až po druhém roce po operaci. 2 roky je tedy minimální doba aktivní dispenzarizace pacientů po velkých rekonstrukcích [68,69,70,71]. Výskyt recidivy po těchto velkých výkonech nelze brát ostudně nebo jako prohru, nezřídka se jedná spíše o reziduální stav po remodelaci silami břišní stěny, jakési nastolení nových pořádků [72,73]. Řešení těchto nepoměrně menších kýl, než byly ty původní, pak nebývá žádným větším technickým problémem. Klíčové je jako u všech sekundárních ventrálních kýl (kýl v jizvě) zareagovat včas.
A tím se nakonec vracíme ke smutnému konstatování, že monstra si z pacientů dělají většinou sami chirurgové. Opakovaně se setkáváme s chirurgickou ignorancí nebo arogancí, kdy specialista nerespektuje anamnézu břišní stěny a je schopen provést v dosud panenském místě již 4., 5. i další laparotomii u téhož pacienta. Než aby mírně snížil komfort svého operování a využil jizvy po předešlé operaci, odsoudí část břišní stěny k subtotální nebo totální denervaci a zákonitému selhání funkce v podobě rozvoje špatně řešitelné kýly. Typickým případem chirurgické ignorance/arogance je též pararektální řez při laparotomii. Tento dobře nahraditelný řez již do chirurgie 21. století nepatří a z herniologického hlediska bychom se jeho použití nezdráhali nazvat postupem „non lege artis“. Pokud tento článek odvrátí vznik byť jediné monstrózní kýly po pararektálním řezu, nebyl napsán zbytečně.
Závěr
Monstrózní kýly jsou specifickým a z mnoha pohledů obtížným odvětvím herniologie se svými pravidly a zákonitostmi. Pacienti s kýlou v jizvě by měli být považováni za pacienty s komplikací (reklamací) po předchozím operačním výkonu a s tímto zvýšeným zřetelem by s nimi mělo být i nakládáno. Z pohledu herniologa klesá radikálně riziko vzniku kýly v jizvě až ke konci druhého roku po primovýkonu. Správně by měl být pacient po břišní operaci 2 roky sledován nebo alespoň důrazně poučen a vyzván k časné kontrole v případě problému či nejistoty.Ne každá monstrózní kýla bývá výsledkem zanedbání ze strany pacienta, často či možná ve většině případů se jedná o důsledek nepřiměřeného lavírování či dokonce odmítání péče ze strany autora původní operace. Řešení velkých komplexních kýl je pak zbytečně drahé, rizikové a všeobecně nevděčné. Pacienti by i tak v žádném případě neměli být stigmatizováni jako neoperabilní a necháni napospas. Technicky je v současné době operabilní jakákoli kýla. Pokud existuje limitace, je jen na straně pacienta a jeho komorbidit (v našem souboru každý pátý). Čím časnější aktivní přístup, tím menší problémy pro všechny zúčastněné. Konzultace a řešení ve spolupráci se specializovaným centrem by měly být nepodkročitelným minimem. Do budoucna by při řešení této problematiky pomohl vznik zvláštního dostatečně velkoryse ohodnoceného kódu v Seznamu výkonů, nebo možnost individuální případové úhrady po předchozím schválení revizním lékařem/pojišťovnou nebo alespoň balíčkově. To již ale přesahujeme odborné téma této práce.
Poděkování
Za nákresy obrazových schémat děkujeme paní
MgA. Petře Škachové.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Jiří Škach
Kýlní centrum Liberec
Krajská nemocnice Liberec, a. s.
Husova 10
460 01 Liberec
Zdroje
1. Muysoms FE, Miserez M, Berrevoet F, et al. Classification of primary and incisional abdominal wall hernias. Hernia 2009;4 : 407−14.
2. Berry MF, Paisley S, Low DW, et al. Repair of large complex recurrent incisional hernias with retromuscular mesh and panniculectomy. Am J Surg 2007;194 : 199−204.
3. Ghazi B, Deigni O, Yezhelyev M, et al. Current options in the management of complex abdominal wall defects. Ann Plast Surg 2011;66 : 488−92.
4. Ventral Hernia Working Group – Breuing K, Butler CE, Ferzoco S, et al. Incisional ventral hernias: review of the literature and recommendations regarding the grading and technique of repair. Surgery 2010;148 : 544−58.
5. deVries Reilingh TS, van Goor H, Charbon JA, et al. Repair of giant midline abdominal wall hernias: „ component separation technique“ versus prosthetic repair. World J Surg 2003;196 : 531−4.
6. Rosen MJ, Fatima J, Sarr MG. Repair of abdominal wall hernias with restoration of abdominal wall function. J Gastrointest Surg 2010;14 : 175−185.
7. Muysoms FE, Antoniou SA, Bury K, et al. European Hernia Society guidelines on closure of abdominal wall incision. Hernia 2015;1 : 1−24.
8. East B, Muysoms FE. Uzávěr laparotomie – Víme jak? (Doporučení Evropské kýlní společnosti). Rozhl Chir 2015;2 : 57−63.
9. Moreno IG. The rational treatment of hernias and voluminous chronic eventrations: preparation with progressive pneumoperitoneum. In: Nhylus LM, Condon RE, editors. Hernia. 2nd edn. Philadelphia, J. B. Lippincott Co. 1978 : 536−50.
10. Zandejas B, Khasawneh MA, Srvantstyan B, et al. Outcomes of chemical component paralysis using botulinum toxin for incisional hernia repairs. World J Surg 2013;37 : 2830−7.
11. Zielinski MD, Goussous N, Schiller HJ, et al. Chemical components separation with botulinum toxin A: A novel technique to improve primary fascial closure rates of the open abdomen. Hernia 2012;17 : 101−7.
12. Tanaka EY, Yoo JH, Rodrigues AJ, Jr, et al. A computerized tomography scan method for calculating the hernia sac and abdominal cavity volume in complex large incisional hernia with loss of domain. Hernia 2010;14 : 63−9.
13. Van Geffen HJ, Simmermacher RK. Incisional hernia repair: abdominoplasty, tissue expansion, and methods of augmentation. World J Surg 2005;29 : 1080−5.
14. Mazzocchi M, Dessy LA, Sorvillo V, et al. A study of intraabdominal pressure modification in “component separation” technique for repair of incisional hernia. Ann Ital Chir 2010;81 : 433−7.
15. Breuing K, Butler CE, Ferzoco S, et al. Incisional ventral hernias: review of the literature and recommendations regarding the grading and technique of repair. Surgery 2010;148 : 554−8.
16. Villalobos R, Escartin A, Mias C, et al. Measuring biomechanics of abdominal wall closure. Hernia 2014;18 (Suppl 2):134.
17. Qandeel H, O´Dwyer PJ. Abdominal wall biomechanics during cough and deep breathing movements. Hernia 2014;18(Suppl 2):134.
18. Föstemann T, Trzewik J, Holste J, et al. Forces and deformations of the abdominal wall - a mechanical and geometrical approach to the linea alba. J Biomech 2011;44 : 600−6.
19. Gunnarson U, Johansson M, Stigard K. Assessment of abdominal muscle function using the Biodex system 4. Validity a reliability in healthy volunteers and patients with giant ventral hernia. Hernia 2011; 15 : 417−21.
20. den Hartog D, Eker HH, Tuinebreijer WE, et al. Isokinetic strenght of the trunk flexor muscles after surgical repair for incisional hernia. Hernia 2010;14 : 243−47.
21. Parker M, Goldberg RF. Pilot study on objective measurement of abdominal wall strength in patients with ventral incisional hernia. Surg Endosc 2011;25 : 3503−8.
22. Stark B, Emanuelsson P, Gunnarsson U, et al. Validation of Biodex system 4 for measuring the strength of muscles in patients with rectus diastasis. J Plast Surg Hand Surg 2012;46 : 102−5.
23. Balogh B, Zauner-Dung A, et al. Functional impairment of the abdominal wall following laparoscopic and open cholecystectomy. Surg Endosc 2002;16 : 481−6.
24. Jensen KK, Kjaer M, Jorgensen LN. Abdominal muscle function and incisional hernia: a systematic review. Hernia doi:10.1007/s10029-014-1242−8.
25. Konerding MA, Bohn M, Wolloscheck T, et al. Maximum forces acting on the abdominal wall: experimental validation of a theoretical modeling in a human cadaver study. Medical Engeneering and Physics 2011;33 : 789−92.
26. Ramirez OM, Ruas E, Lee Dellon A. “Components separation” method for closure of abdominal wall defects: An anatomic and clinical study. Plast Reconstr Surg 1990;86 : 519−26.
27. Ramirez OM. Inception and evolution of the component separation technique: personal recollections. Clin Plast Surg 2006;33 : 241.
28. daSilva LA. Surgical correction of longitudinal median or paramedian incisional hernia. Surg Gynecol Obstet 1979;148 : 579−83.
29. Jernigan TW, Fabian TC, Croce MA, et al. Staged management of giant abdominal wall defects: acute and long-term results. Ann Surg 2003;238 : 349−55.
30. DiCocco JM, Fabian TC, Emmet KP, et al. Component separation for abdominal wall reconstruction: the Memphis modification. Surgery 2012;151 : 118−25.
31. Lowe JB, Garza JR, Bowman JL, et al. Endoscopically assisted „component separation“ for closure of abdominal wall defects. Plast Reconstr Surg 2000;105 : 720.
32. Malik K, Bowers SP, Smith CD, et al. A case series of laparoscopic components separation and rectus medialization with laparoscopic ventral hernia repair. J Laparoendosc Adv Surg Tech 2009;19 : 607−10.
33. Rosen MJ, Williams C, Jin J, et al. Laparoscopic versus open-component separation: a comparative analysis in a porcine model. Am J Surg 2007;194 : 358−9.
34. Saulis AS, Dumainian GA. Periumbilical rectus abdominis perforator preservativ significantly reduces superficial wound complications in “separation parts“ hernia repairs. Plast Reconstr Surg 2002;109 : 2275−80.
35. Harth KC, Rosen MJ. Endoscopic versus open component separation in complex abdominal wall reconstruction. Am J Surg 2010;199 : 342-6-discussion 346−7.
36. Bleichrodt RP, de Vries Reilingh TS, Malyar A, at al. Component separation technique to repair large midline hernias. Oper Tech General Surg 2004;3 : 179−88.
37. Maas SM, Van Engeland M, Leeksma NG, et al. A modification of the component separation technique for closure of abdominal wall defects in the presence of an enterostomy. J Am Coll Surg 1999;189 : 138.
38. Nguyen V, Shestak KC. Separation of anatomic components method of abdominal wall reconstruction – clinical outcome analysis and an update of surgical modifications using the technique. Clin Plast Surg 2006;33 : 247.
39. deVries Reilingh TS, van Goor H, Charbon JA, et al. Repair of giant midline abdominal wall hernia: „component separation technique“ versus prosthetic repair: interim analysis of randomized controlled trial. World J Surg 2007;31 : 756.
40. LeBlanc KA. Component separation technique guide. Davol Inc 2008.
41. Clarke JM. Incisional hernia repair by fascial component separation: results in 128 cases and evolution of technique. Am J Surg 2010;200 : 2−8.
42. Tong WM, Hope W, Overby DW, et al. Comparison of outcome after mesh-only repair, laparoscopic component separation, and open component separation. Ann Plast Surg 2011;66 : 551−6.
43. Shestak KC, Edington HJ, Johnson RR. The separation of anatomic components technique for the reconstruction of massive midline abdominal wall defects: anatomy, surgical technique, and limitations revised. Plast Reconstr Surg 2000;105 : 731−8.
44. Ko JH, Wang EC, Salvay DM, et al. Abdominal wall reconstruction: lessons learned from 200 „components separation“ procedures. Arch Surg 2009;144 : 1047−55.
45. Kulhánek J, Měšťák O. Rekonstrukce rozsáhlých defektů stěny břišní metodou separace komponentů. Rozhl Chir 2013;11 : 640−3.
46. den Hartog D, Dur AH, Tuinebreijer WE, et al. Open surgical procedures for incisional hernias. Cochrane Database Syst Rev 2008;CD006438.
47. Mazzocchi M, Dessy LA, Ranno R, et al. „Component separation“ technique and panniculectomy for repair of incisional hernia. Am J Surg 2011;201 : 776−83.
48. Lambert DM, Marceau S, Forse RA. Intra-abdominal pressure in the morbidly obese. Obes Surg 2005;15 : 1225−32.
49. Rao RS, Gentileschi P, Kini SU. Management of ventral hernias in bariatric surgery. Surg Obes Relat Dis 2011;7 : 110−6.
50. Newcomb WL, Polhill JL, Chen AY, et al. Staged hernia repair preceded by gastrin bypass for the treatment of morbidly obese patients with comlex ventral hernias. Hernia 2008;12 : 465−9.
51. Chevrel JP. The treatment of large midline incisional hernias by „overcoat“ plasty and prosthesis. Nouv Presse Med 1979;8 : 695−6.
52. Ferrari GC, Miranda A, Di Lernia S, et al. Laparoscopic repair of incisional hernia: outcomes of 100 consecutive cases comprising 25 wall defects larger than 15 cm. Surg Endosc 2008;22 : 1173−9.
53. Alkhoury F, Helton S, Ippolito RJ. Cost and clinical outcomes of laparoscopic ventral hernia repair using intraperitoneal mesh. Surg Laparosc Endosc Percutan Tech 2011;21 : 82−5.
54. Heniford BT, Park A, Ramshaw BJ, et a. Laparoscopic repair of ventral hernias: nine years experience with 850 consecutive hernias. Ann Surg 2003;238 : 391−4.
55. Patel KM, Nahabedian MY, Gatti M, et al. Indications and outcomes following complex abdominal reconstruction with component separation combined with porcine acellular dermal matrix reinforcement. Ann Plast Surg 2012;69 : 394−8.
56. Hood K, Milikan K, Pittman T, et al. Abdominal wall reconstruction: a case series of ventral hernia repair using the component separation technique with biologic mesh. Am J Surg 2013;205 : 322.
57. Morris LM, LeBlanc KA. Components separation technique utilizing an intraperitoneal biologic and an onlay lightweight polypropylene mesh: “a sandwich technique“. Hernia 2013;17 : 45.
58. Moreno-Egea A, Mengual-Ballester M, Cases-Baldo M, et al. Repair of complex incisional hernias using double prosthetic repair: single-surgeon experience with 50 cases. Surgery 2010;148 : 140−4.
59. Bringman S, Conze J, Cuccurullo D, et al. Hernia repair: the search for ideal meshes. Hernia 10;14 : 81−7.
60. Forbes SS, Eskicioglu C, McLeod RS, et al. Metaanalysis of randomized controlled trials compairing open and laparoscopic ventral or incisional hernia repair with mesh. Br J Surg 2009;96 : 851−8.
61. Shankaran V, Weber DJ, Reed II RL, et al. A review of available prosthetics for ventral hernia repair. Ann Surg 2011;253 : 16−26.
62. Wassanaar E, Schoenmaeckers E, Raymakers J, et al. Mesh-fixation method and pain and quality of life after laparoscopic ventral or incisional hernia repair: randomized trial of three fixation techniques. Surg Endosc 2010;24 : 1296−1302.
63. deVries Reilingh TS, van Geldere D, Langenhorst B, et al. Repair of large midline incisional hernias with polypropylen mesh: comparison of three operative techniques. Hernia 2004;8 : 56−9.
64. Joels CS, Vanderveer AS, Newcomb WL, et al. Abdominal wall reconstruction after temporary abdominal closure: A ten-year review. Surg Innov 2006;13 : 223−30.
65. Girotto JA, Chiaramonte M, Menon NG, et al. Recalcitrant abdominal wall hernias: long-term superiority of autologous tissues repair. Plast Reconstr Surg 2003;112 : 106−14.
66. Bucknall TE, Cox PJ, Ellis H. Burst abdomen and incisional hernia: a prospective study of 1129 major laparotomies. Br Med J 1982;284 : 931−3.
67. Carlson GW, Elwood E, Losken A, et al. The role of tissue expansion in abdominal wall reconstruction. Ann Plast Surg 2000;44 : 147−53.
68. Burger JW, Luijendijk RW, Hop WC, et al. Long-term follow-up of a randomized controlled trial of suture versus mesh repair of incisional hernia. Ann Surg 2004;240 : 578.
69. Sailes FC, Wall J, Guelig D, et al. Ventral hernia repairs: 10-year single-institution review at Thomas Jefferson University Hospital. J Am Coll Surg 2011;212 : 119.
70. Hoer J, Lawong G, Klinge U, et al. Factors influencing the development of incisional hernia. A retrospective study of 2,983 laparotomy patients over a period of 10 years. Der Chirurg 2002;73 : 474−80.
71. Mudge M, Hughes LE. Incisional hernia: a 10 year prospective study of incidence and attitudes. Br J Surg 1985;72 : 70−1.
72. Helgstrand F, Rosenberg J, Kehler H, et al. Reoperation vs. clinical recurrence rate after ventral hernia repair. Ann Surg 2012;256 : 955−8.
73. Eriksson A, Rosenberg J, Bisgaard T. Surgical treatment for giant incisional hernia: a qualitative systemic review. Hernia 2014;18 : 31−8.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Odcházení v chirurgii
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2016 Číslo 5- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Spolehlivý systém skórování jizev k hodnocení fotografií popálenin
- Nedostatečné dávkování enoxaparinu je u pacientů po ortopedickém výkonu časté a zvyšuje riziko tromboembolické nemoci
- Spasmolytický účinek metamizolu
- Bezpečnostní profil metamizolu – systematický přehled
-
Všechny články tohoto čísla
- Odcházení v chirurgii
- Program monstrózních kýl v Kýlním centru Liberec
- K životnímu jubileu profesora Roberta Lischkeho
- Analýza 6879 operací tříselné kýly v České republice z pohledu databáze Vojenské zdravotnípojišťovny České republiky
- Riziko úmrtí pacienta s nestabilní zlomeninou pánve a poraněním velkých cév
- Laparoskopická chirurgie ze dvou incizí
- Primární torze omenta u dívek předškolního věku − kazuistika
-
Je skutečnou příčinou hydrocefalu po míšním poranění poraněná mícha?
Dvě kazuistiky a přehled literatury - Perineální hernie - plastika pomocí laloku přímého břišního svalu
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Program monstrózních kýl v Kýlním centru Liberec
- Perineální hernie - plastika pomocí laloku přímého břišního svalu
- Analýza 6879 operací tříselné kýly v České republice z pohledu databáze Vojenské zdravotnípojišťovny České republiky
- Laparoskopická chirurgie ze dvou incizí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




