-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaOperační léčba zlomenin proximálního humeru metodou podle Hackethala (Zifka) – case serie
Surgical Management of Proximal Humeral Fractures Using the Hackethal (Zifko) Method – A Case Review
Background:
Fractures of the proximal humerus actually represent 5% of all fractures and 45% of all humeral fractures with the highest incidence in women over 60 years of age. The outcomes of the greatest concern at these patients (pain, function of the shoulder and activities of daily living) get worse with age, osteoporosis, grading of fracture type and of initial fracture displacement [1]. According to the literature (Evidence Based Medicine – EBM level II–III) operative treatment of displaced fractures reduces pain and need for assistance in activities of daily living, but open reduction with internal fixation by conventional screws and plates was connected with implant loosening, infection and avascular necrosis, whereas closed reduction with different methods of miniinvasive percutaneous stabilisation is threatened by primary malreduction.Aim:
Evaluation of clinical and functional outcomes and analysis of results of proximal humerus fractures treated by closed or percutaneous reduction and intramedullary fixation by means of bundle of Kirschner wires after Zifko [2].Design:
Retrospective descriptive study – case serie.Material and methods:
Within January 1, 2005 – December 31, 2005 there were 87 patients with 87 two - and three-fragments fractures of proximal humerus (according to Neer’s classification) operated at our institution, from which 76 by the method after Zifko. 36 patients from these 76 came to final evaluation (follow-up rate 47%). AO fracture types were: A2–36%, A3–33%, B1–19%, C1–12%.Results:
The resulting Constant-Murley (CM) [3] score reached in mean 89 points with 89% of excellent – good functional results. Complications were recorded in 30% of cases and were represented mainly by proximal migration of K-wires. Avascular necrosis of humeral head occured in two cases (5,5%).Conclusion:
In spite of low follow-up rate we conclude, that the method of closed reduction and intramedullary fixation of two - and three-part fractures of proximal humerus after Zifko offers above-average final results with acceptable rate of complications, mostly not severe ones. The essential pre-condition of good result is proper reduction – closed of percutaneous one. On the contrary, suboptimal results correlate with primary and secondary malreductions.
The incidence of latter increases in intraarticular fracture types with small fragment of head and thus with insuficient implant retention. To evaluate the merit of the method in relation to angle-stable extra-/ or intramedullary implants, the prospective trials are needed.Key words:
proximal humeral fractures – intramedullary Kirschner wires – minimal invasive osteosynthesis
Autoři: K. Šmejkal; T. Dědek *; I. Žvák; J. Trlica *; J. Folvarský *; I. Počepcov *; J. Zahradníček *; T. Holeček *; J. Kočí *; M. Frank
Působiště autorů: Katedra válečné chirurgie, Fakulta vojenského zdravotnictví UO, Hradec Králové vedoucí katedry: doc. MUDr. Alexander Ferko, CSc. ; Chirurgická klinika, Fakultní nemocnice Hradec Králové, přednosta: doc. MUDr. Alexander Ferko, CSc. *
Vyšlo v časopise: Rozhl. Chir., 2008, roč. 87, č. 2, s. 101-107.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Úvod:
V současnosti tvoří zlomeniny proximálního humeru cca 5 % všech zlomenin a 45 % z nich se vyskytuje u žen starších 60 let. Podle současné literatury (Evidence Based Medicine – EBM level II. – III.) lze konstatovat, že operační léčba přináší u dislokovaných zlomenin proximálního humeru ve srovnání s konzervativní léčbou omezení bolesti a snížené potřeby opatrovnictví, respektive zvýšení možností denních aktivit. Otevřená repozice a vnitřní fixace s užitím konvenčních implantátů byla spojena s možným výskytem selhání implantátu, infekcí a vznikem avaskulární nekrózy. Různé metody miniinvazivní zavřené či perkutánní repozice a stabilizace jsou naopak považovány za méně stabilní.Cíl:
Cílem naší práce bylo zhodnocení funkčních a klinických výsledků u pacientů po operaci zlomeniny proximálního humeru, léčených metodou zavřené či perkutánní repozice a nitrodřeňové fixace K dráty podle Zifka [2].Design:
Retrospektivní deskriptivní studie – case serieMateriál a metodika:
Na našem pracovišti jsme v letech 2001–2005 operovali celkem 87 pacientů s dvojúlomkovou či trojúlomkovou zlomeninou proximálního humeru (podle Neerovy klasifikace). 76 pacientů jsme operovali metodou podle Zifka. Měli jsme možnost zhodnotit 36 pacientů, kteří se dostavili k vyšetření (follow-up rate 47 %). Zlomeniny byly klasifikovány podle AO klasifikace: A2–36 %, A3–33 %, B1–19 %, C1–12 %.Výsledky:
Výsledný stav jsme hodnotili testem podle Constanta-Murleyho [3]. Průměrná hodnota činila 89 bodů. U 89 % pacientů jsme dosáhli výsledků dobrých až excelentních. Komplikace jsme zaznamenali ve 30 %. Jednalo se zejména o migraci K drátů. Avaskulární nekróza se objevila v 5,5 %.Závěr:
Přes limitovanou výpovědní hodnotu této retrospektivní studie s „follow up“ pod 50 % můžeme konstatovat, že zavřená či perkutánní repozice a nitrodřeňová stabilizace svazkem K drátů podle Zifka při řešení 2–3 úlomkových zlomenin proximálního humeru přináší nadprůměrné funkční výsledky a akceptabilní procento méně závažných komplikací. Důležitým předpokladem dobrého výsledku je uspokojivá primární repozice zlomeniny – zavřená či perkutánní. Naopak neuspokojivé výsledky jsou spojeny s primární či sekundární malpozicí. Zavřená repozice nemusí být reálná při malém proximálním fragmentu, tedy při zlomenině v úrovni anatomického krčku. K vyhodnocení metody a jejího porovnání se současnými úhlově stabilními implantáty, je třeba prospektivních srovnávacích studií.Klíčová slova:
zlomeniny proximálního humeru – intramedullární fixace Kirschnerovými dráty – minimálně invazivní osteosyntézaÚVOD
Četnost zlomenin proximálního humeru se zvyšuje se stárnutím populace a nárůstem výskytu osteoporózy. V současnosti tvoří zlomeniny proximálního humeru cca 5 % všech zlomenin. Zhruba 80 % zlomenin proximálního humeru lze léčit s úspěchem konzervativně imobilizací a časnou rehabilitací. Jde především o zlomeniny stabilní bez dislokace nebo jen s mírnou dislokací. Ostatní zlomeniny jsou indikovány k operační léčbě a je možno je řešit celou řadou operačních metod a postupů. Optimální způsob léčby je stále diskutovaným problémem. Naše zkušenosti s minimálně invazivní osteosyntézou (MIO) dvoj - a trojúlomkových zlomenin proximálního humeru intramedulární (IM) technikou vychází z prací prof. Zifka [2], který modifikoval užití této techniky, jež byla původně vypracována Hackethalem pro řešení zlomenin diafýzy pažní kosti. Cílem naší práce bylo zhodnocení klinických a funkčních výsledků u pacientů po operaci zlomeniny proximálního humeru.
METODIKA
Na našem pracovišti jsme v letech 2001–2005 operovali celkem 87 pacientů s dvojúlomkovou či trojúlomkovou zlomeninou proximálního humeru podle Neerovy klasifikace. 76 pacientů jsme operovali zavřenou, případně perkutánní repozicí a IM technikou svazkem K drátů (metodou podle Zifka). V naší práci prezentujeme retrospektivní vyhodnocení 36 pacientů – tj. 47 % z celkového počtu operovaných metodou podle Zifka [2], kteří se dostavili k vyšetření v rozmezí 1–5 let od operace, v průměru za 2 roky (vyzváni dopisem).
Průměrný věk pacientů byl 59 let (18–81 r.). V intervalu 18–30 let se nacházeli 4 pacienti, v mediánu 30–60 let 8 pacientů a ve věkové skupině nad 60 let 24 pacientů. Jednalo se o 23 žen a 13 mužů. Indikací k operační léčbě bylo splnění indikačních kritérií podle Neera, tj. dislokace více než 1 cm či angulace více než 45° nebo zlomeniny s valgózní impakcí. Z operační léčby touto technikou byli předem vyloučeni pacienti mladší 18 let, pacienti se čtyř a víceúlomkovou anebo luxační zlomeninou a pacienti se zlomeninou patologickou. Na základě RTG vyšetření byly zlomeniny klasifikovány podle AO klasifikace (Tab. 1).
Tab. 1. Rozdělení zlomenin podle AO klasifikace Tab. 1. AO classification of fractures 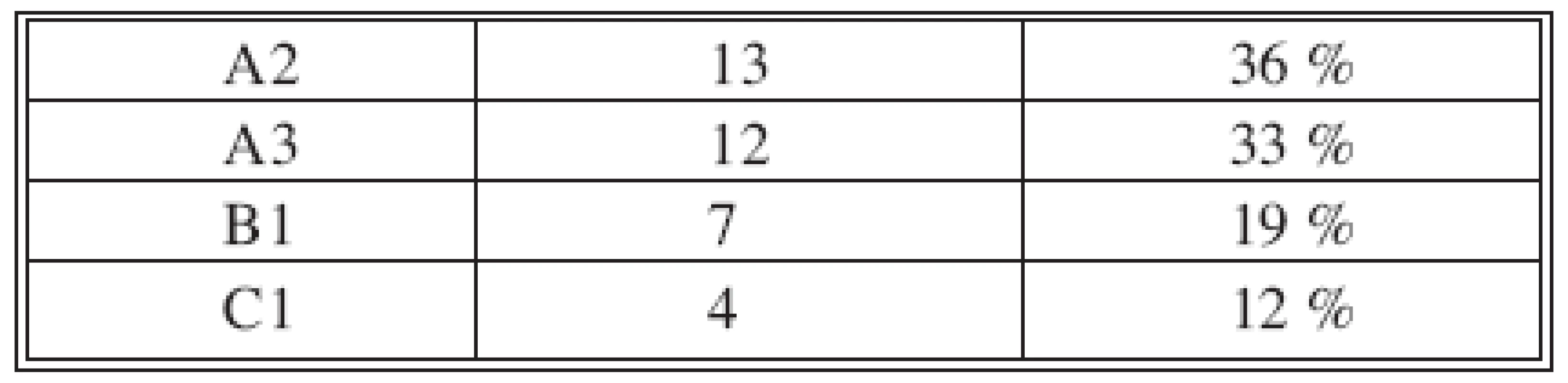
Všichni pacienti byli operováni v celkové anestezii, v poloze „plážové křeslo“ s trupem a hlavou fixovanou k operačnímu stolu a s operovanou končetinou volně uloženou pro možnost manipulace. Během operace používáme RTG zesilovač ke kontrole repozice a zavedení K drátů. K antibiotické (ATB) prevenci jsme u pacientů mladších 60 let užili Cefalotin 1 g i.v. „one shot“ (Biotika a.s., Slovenská Lupča, Slovakia) a u starších pacientů Amoksiklav 1,2 g i.v. (Lek Pharmaceuticals d.d., Ljubljanja, Slovenia) a v případě alergie na penicilinová ATB Neloren 600 mg i.v. (Lek Pharmaceutical d.d, Ljubljanja, Slovenia) 3x denně po dobu 7 dnů.
Kožní řez vedeme podélně nad fossa olecrani, protínáme facii i šlachu m. triceps a za distální humerus zakládáme 2 elevatoria přísně subperiostálně. Poté trepanujeme dřeňovou dutinu cca 15 mm nad fossa olecranii k vytvoření dostatečného vstupního otvoru pro zavedení K drátů. Pod RTG kontrolou provádíme nepřímou zavřenou repozici zlomeniny tahem za končetinu a manipulací obvykle při abdukci končetiny, zevní rotaci a flexi. V některých případech jsme nuceni k dosažení repozice použít „joystik techniku“ se zavedením 1 Schanzova šroubu do hlavice humeru, eventuelně druhého do diafýzy. Před zaváděním konce K drátů v délce 4–5 cm ještě ohýbáme v úhlu cca 20 stupňů k vytvoření divergentní růžice v oblasti hlavice humeru pro zvýšení rotační stability. Dostatečný počet K drátů zcela vyplňujících dřeňovou dutinu hraje důležitou roli ve stabilitě osteosyntézy a v prevenci migrace K drátů. Svazek K drátů zavádíme retrográdně přes lomnou linií až do hlavice humeru těsně pod subchondrální kost. Nejprve zavádíme všechny K dráty tak, že už nejsme schopni zavést další a potom postupně ohýbáme a zkracujeme konce všech K drátů štípacími kleštěmi těsně u trepanačního otvoru. U zlomenin tříúlomkových doplňujeme výkon o limitovanou otevřenou repozici a vnitřní fixaci odlomeného velkého hrbolu 1–2 šrouby ze samostatného anterolaterálního krátkého řezu v případě jeho dislokace o více než 4 mm. Čas peroperační skiaskopie nebyl systematicky zaznamenáván a proto nebyl ani vyhodnocen.
Po operaci imobilizujeme končetinu v Gilchristově závěsu po dobu 3–4 týdnů. Od druhého dne od operace začíná pasivní RHB s prováděním abdukce a ventrální flexe ale s vyloučením zevně rotačních pohybů. Aktivně začínají pacienti rehabilitovat za 3–4 týdny od operace. Pacienty jsme kontrolovali v měsíčních intervalech klinicky i rentgenologicky do zhojení, standardně jsme prováděli předozadní (AP) a bočnou projekci.
VÝSLEDKY
Průměrný čas operačního výkonu byl 76 minut a průměrná doba do zhojení zlomeniny činila 15 týdnů (12–18). Nezaznamenali jsme žádnou komplikaci ve smyslu omezení hybnosti loketního kloubu ani pakloub proximálního humeru.
Ke zhojení zlomeniny došlo u všech 36 pacientů, u 27 pacientů ke zhojení v anatomickém či téměř anatomickém postavení, u 7 pacientů došlo ke zhojení ve varózní angulaci v průměru 18 stupňů od anatomické osy a u 2 pacientů v retroverzi hlavice v průměru 20 stupňů.
Výsledný stav jsme hodnotili skórovacím testem podle Constanta–Murleyho [3]. Výsledná průměrná hodnota činila 89 bodů (30–100). Dvacet jedna pacientů mělo výsledek excelentní, 11 pacientů dobrý, 2 pacienti uspokojivý a 2 špatný. Výsledků dobrých až excelentních jsme dosáhli u 89 % operandů (Tab. 2).
Tab. 2. Výsledky a komplikace Tab. 2. Results and complications 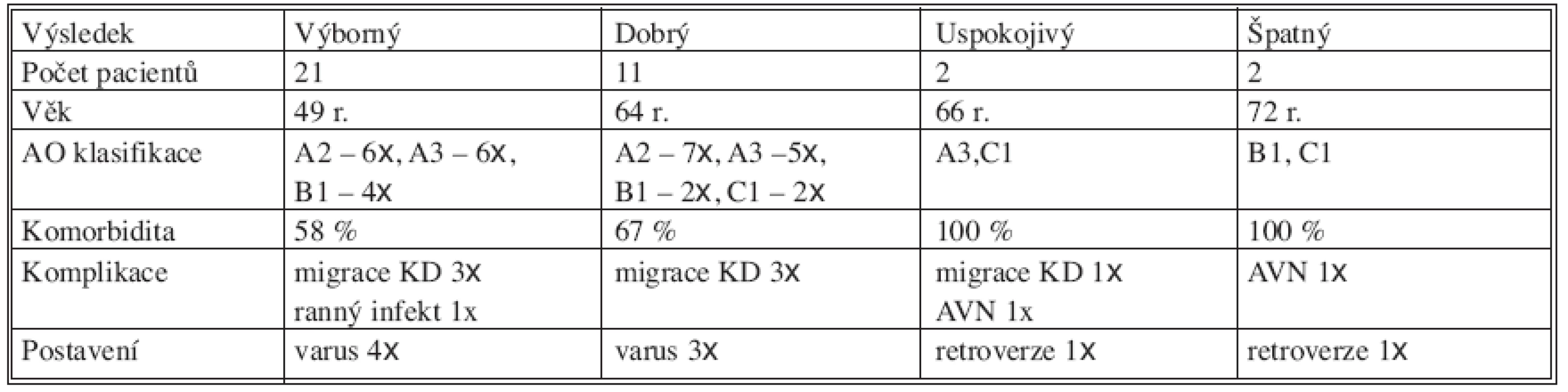
U 30 % pacientů jsme zaznamenali komplikace: z časných komplikací se jednalo 1x o povrchový ranný infekt a 2x o parézu n. radialis (axonotméza n. radialis elevatorii založenými za distální humerus). Z pozdních komplikací jsme zaznamenali 7x proximální migraci K drátů s nutností jejich následné extrakce po zhojení zlomeniny, dále 2x parciální nekrózu hlavice humeru. Paréza radiálního nervu byla v obou případech řešena konzervativně RHB a vitaminoterapií a doba do úpravy funkce činila v průměru 4 měsíce. Parciální nekróza hlavice humeru byla diagnostikována na základě RTG vyšetření a nevyžádala si další operační zákrok. Migrace K drátů neměla vliv na výsledný funkční stav ramenního kloubu, ale prodloužila dobu nutné RHB do ustálení funkce v průměru o 8 týdnů. U pacientů s uspokojivým a špatným výsledkem CM skóre je možno hledat souvislost s věkem pacientů nad 65 let, s komorbiditou, se zhojením v malpozici, respektive s retroverzí hlavice humeru po selhání OS při její nedostatečné stabilitě u zlomenin v oblasti anatomického krčku, tedy s malým proximálním fragmentem. Z výsledků špatných se v prvním případě jednalo o 76letou ženou se zlomeninou C1, u které se vyvinula parciální nekróza hlavice humeru a ve druhém případě šlo o 68letou polymorbidní ženu se zlomeninou B1, kde se nezdařila korektní repozice a zlomenina se zhojila v retroverzi hlavice. RTG vyšetření prokázalo pokročilé artrotické změny glenohumerálního kloubu u obou pacientek.
Obr. 1. RTG obraz dislokované zlomeniny proximálního humeru u pacienta č. 1 Fig. 1. X- ray view of the dislocated proximal humeral fracture in a patient No. 1 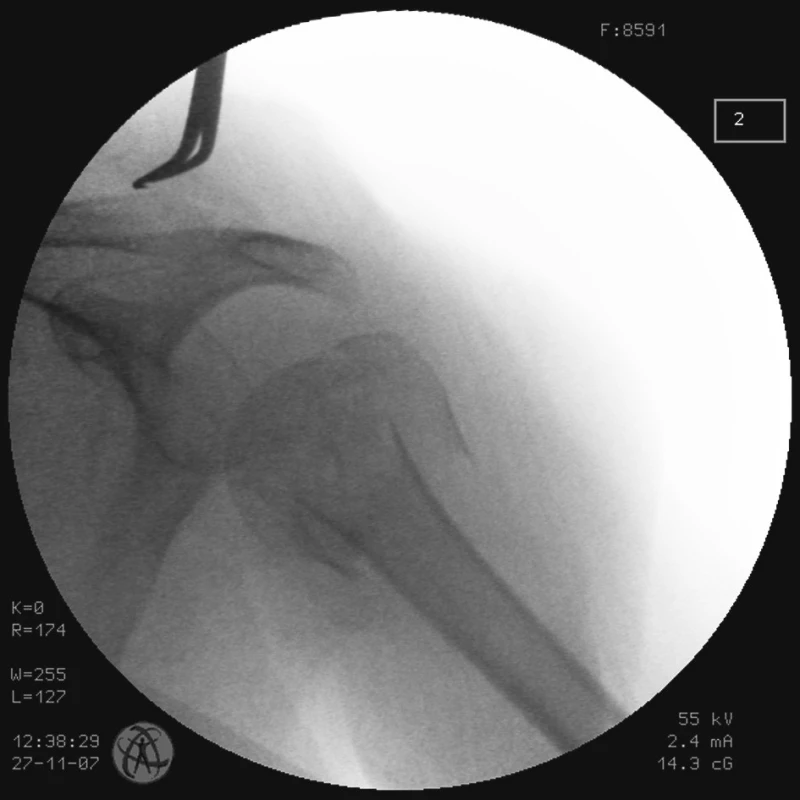
Obr. 2. RTG obraz po primární zavřené repozici zlomeniny proximálního humeru a transfixaci zlomeniny 2 K-dráty u pacienta č. 1 Fig. 2. X-ray view following primary closed proximal humeral repositioning and the fracture transfixation with 2K wires in the patient No. 1 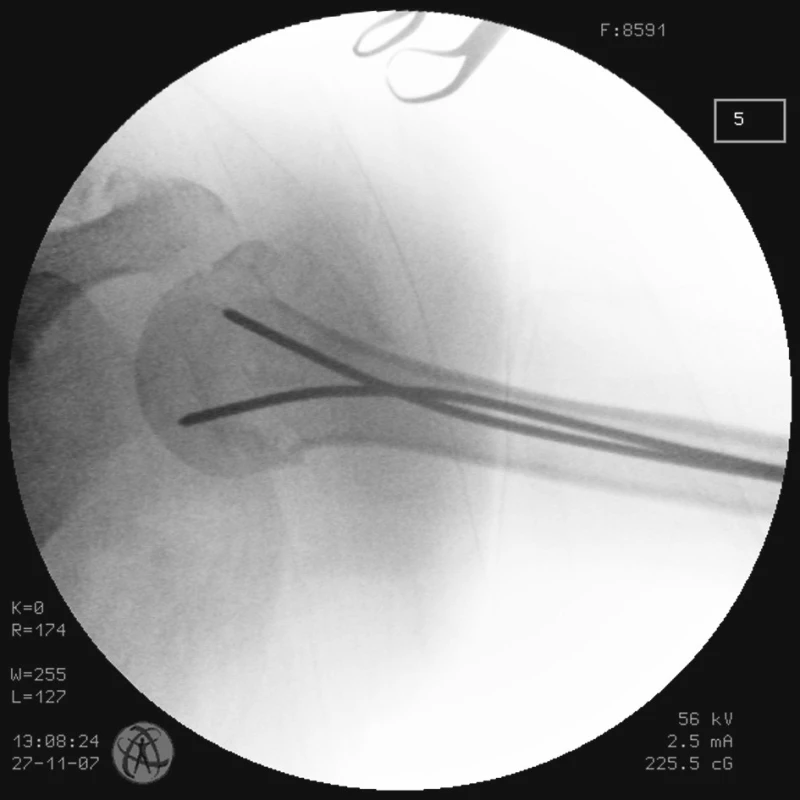
Obr. 3. RTG obraz po transfixaci zlomeniny K-dráty vyplňujícími celou dřeňovou dutinu – stav po ukončení operace u pacienta č. 1 Fig. 3. X-ray view following the fracture transfixation with K- wires filling the whole medullar cavity – the patient No. 1 condition after completion of the procedure 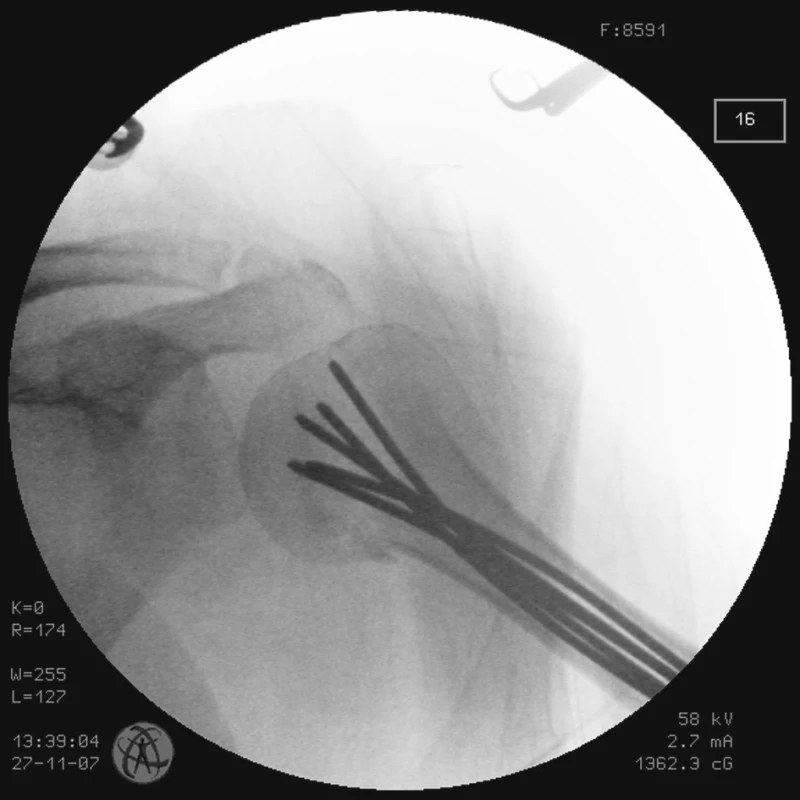
Obr. 4. RTG obraz dislokované zlomeniny proximálního humeru u pacienta č. 2 Fig. 4. X-ray view of the dislocated proximal humeral fracture in a patient No. 2 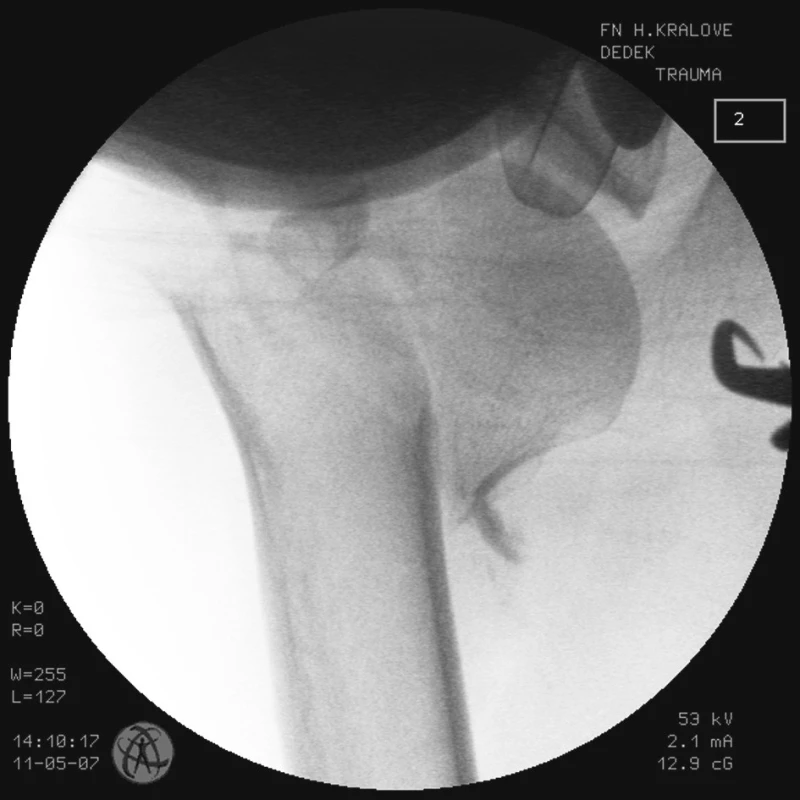
Obr. 5. RTG obraz po primární zavřené repozici zlomeniny proximálního humeru a transfixaci zlomeniny 2 K-dráty u pacienta č. 2 Fig. 5. X-ray view following primary closed proximal humeral fracture repositioning and after the fracture transfixation with 2K wires in the patient No. 2 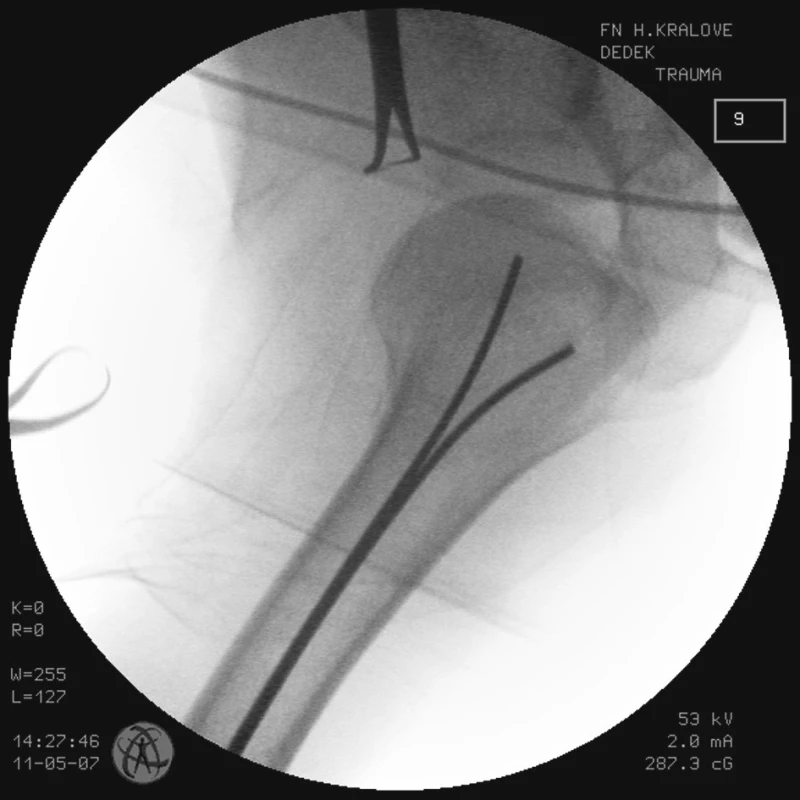
Obr. 6. RTG obraz po transfixaci zlomeniny K-dráty vyplňujícími celou dřeňovou dutinu – stav po ukončení operace u pacienta č. 2 Fig. 6. X-ray view following the fracture transfixation with K- wires filling the whole medullar cavity – the patient No. 2 condition after completion of the procedure 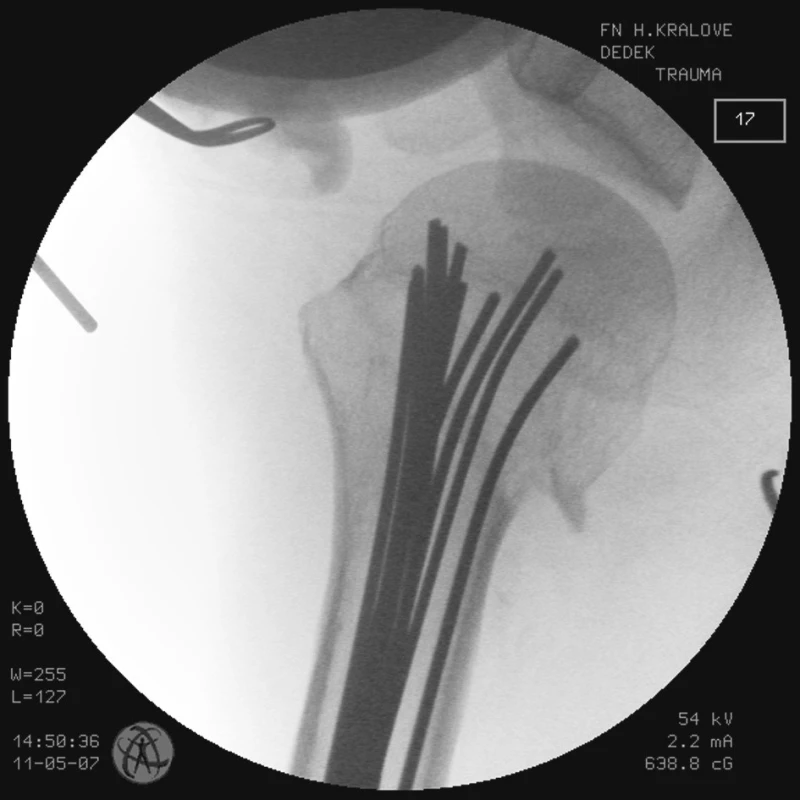
Obr. 7. RTG obraz možné komplikace osteosyntézy podle Zifka – proximální migrace K-drátů Fig. 7. X-ray view of a potential complication of the osteosynthesis according to Zifko – proximal migration of the K- wires 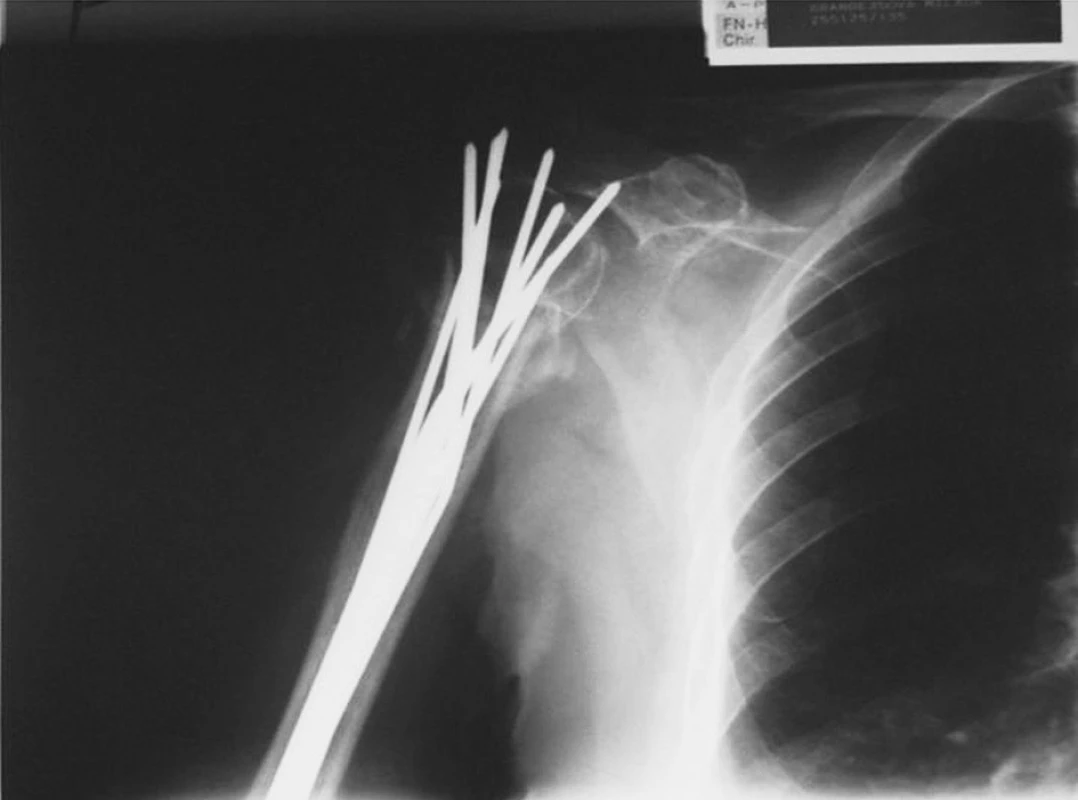
Obr. 8. RTG obraz stavu po zhojení zlomeniny, řešené transfixací K-dráty a samostatnou osteosyntézou odlomeného velkého hrbolu 2 šrouby Fig. 8. X-ray view after healing of the fracture, managed by transfixation with K-wires and separate osteosynthesis of the broken off greater tubercle using 2 screws 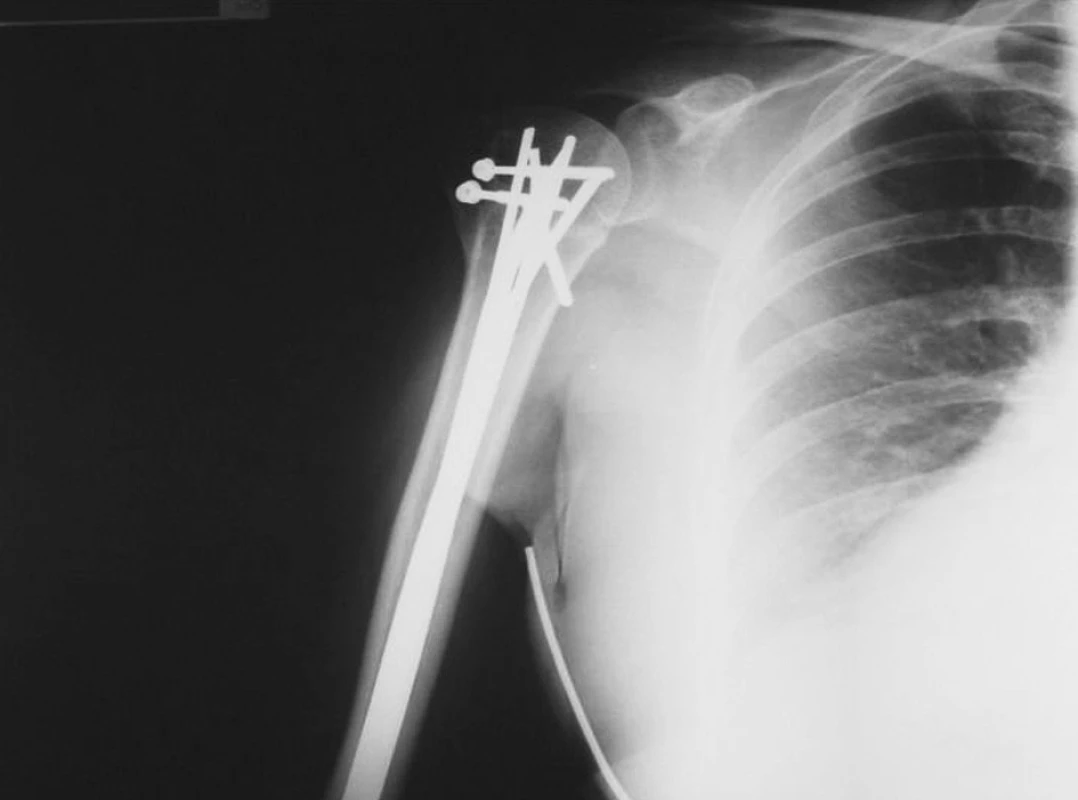
Obr. 9. Foto – poloha pacienta na operačním stole před zahájením operace Fig. 9. A patientes positioning on the operating table prior to surgery 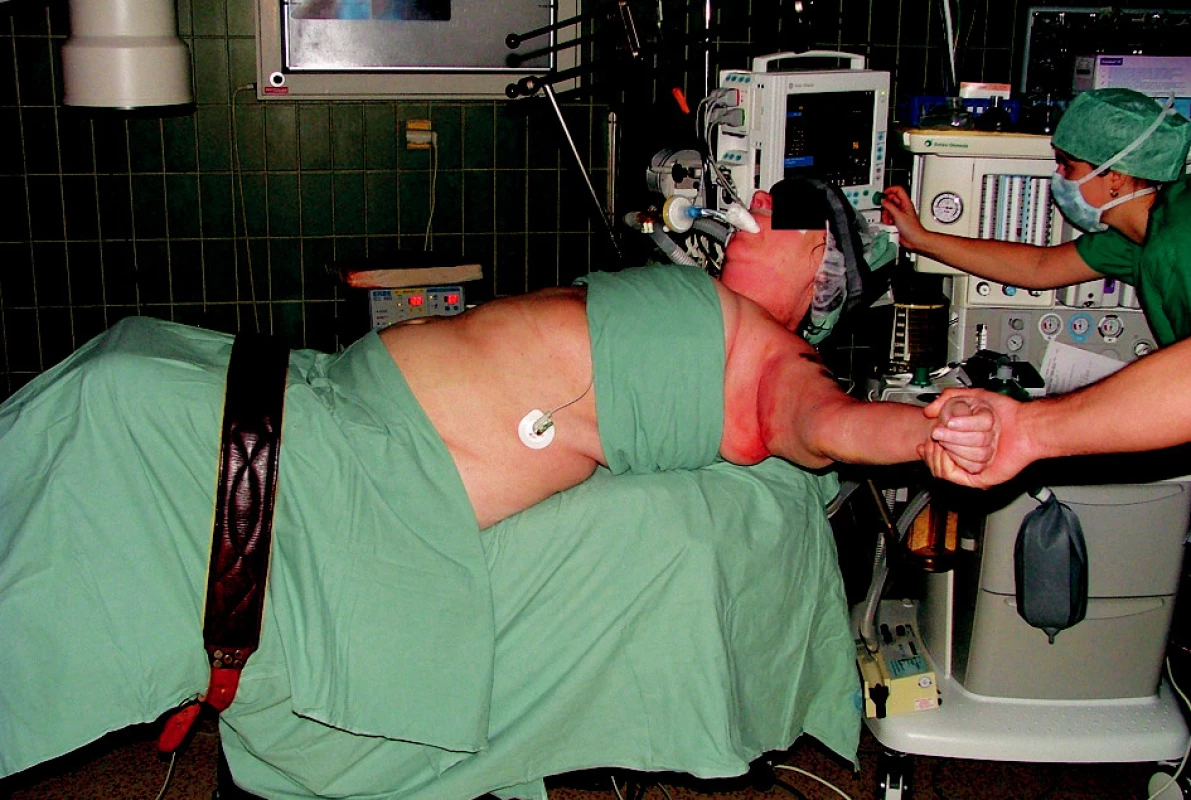
Obr. 10. Foto – stav po přípravě operačního pole s dostupným RTG zesilovačem Fig. 10. Operation field setup with an x-ray amplifier available 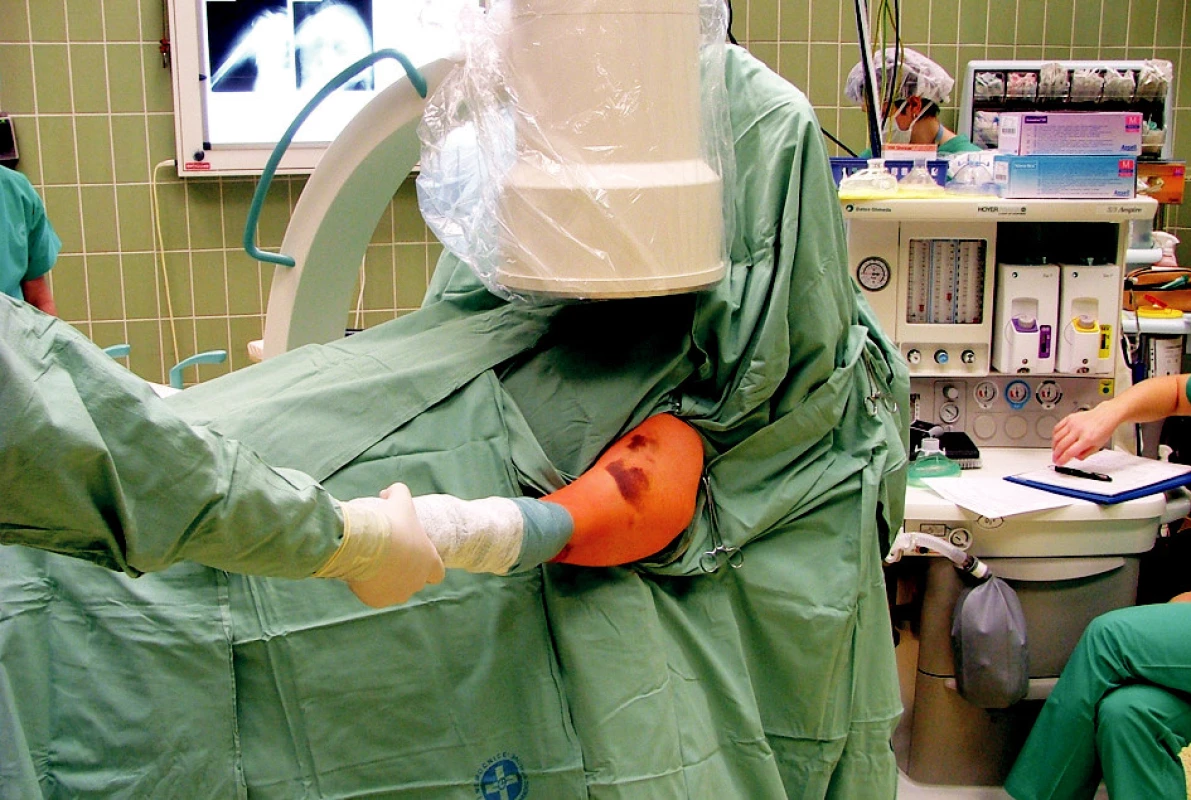
Obr. 11. Foto – operační přístup k distálnímu humeru s trepanací vstupního otvoru cca 2 cm nad fossa olecranií a zavedením prvního K drátu Fig. 11. Surgical approach to the distal humerus with trepanation of the entrance opening cca 2 cm above the olecranon fossa and introduction of the first K-wire 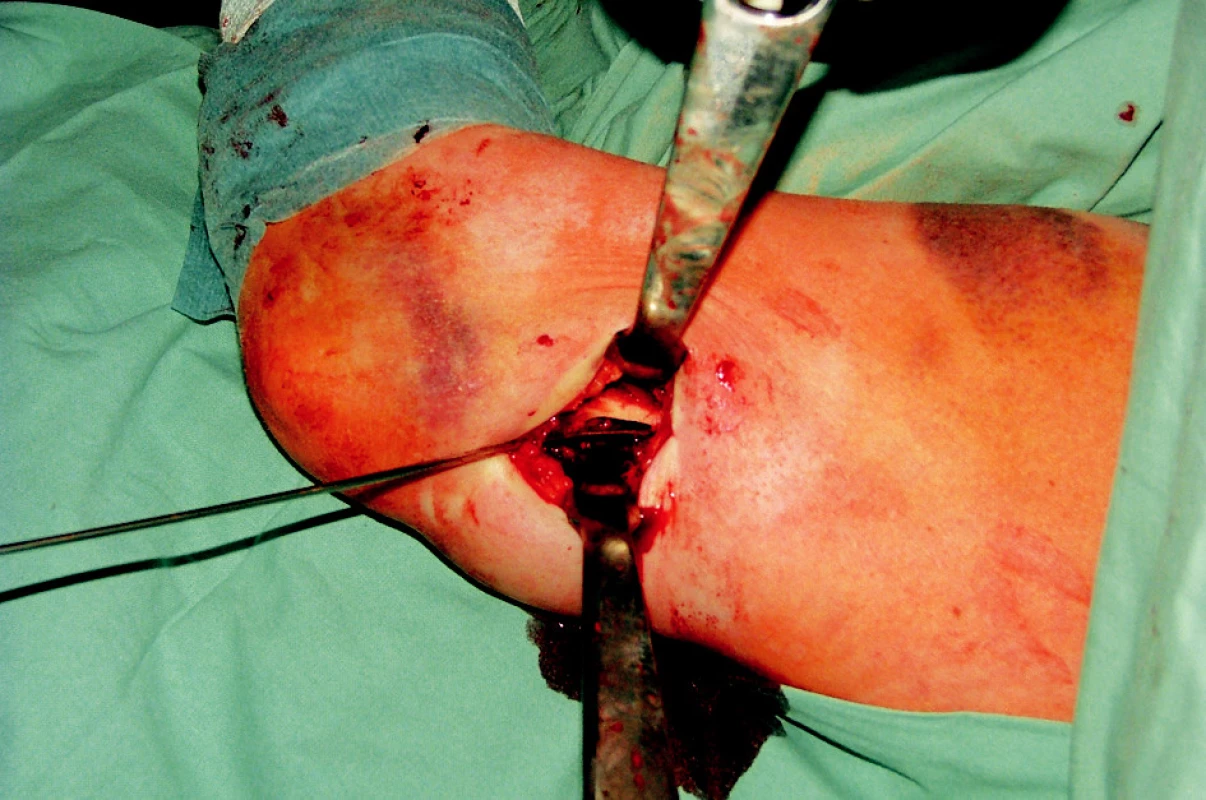
DISKUSE
Podle současné literatury (EBM II.–III.) lze konstatovat, že operační léčba přináší u dislokovaných zlomenin proximálního humeru ve srovnání s konzervativní léčbou snížení bolesti a snížené potřeby opatrovnictví, respektive zvýšení možností denních aktivit u pacientů starších 60 let. Zároveň je však spjata s výskytem infekčních komplikací a avaskulární nekrózy.
Limitovaná evidence je pro doporučené operační postupy a techniky. Jistě lze konstatovat že procento nárůstu selhání OS koreluje s vyšším výskytem infekčních komplikací a AVN.
Otevřená repozice a fixace konvenčními implantáty je spjata s možným selháním implantátu v terénu osteoporotické kosti, s výskytem infekčních komplikací a avaskulární nekrózy. Novou kvalitu zde představují úhlově stabilní implantáty.
Zajištěné nitrodřeňové hřebování zlomenin proximálního humeru vykazuje velmi uspokojivé výsledky. Nevýhodou je operační přístup přes rotátorovou manžetu, proto je třeba velmi šetrná operační technika a dostatečné zanoření hřebu pod kortikalis, aby bylo vyloučeno sekundární poškození rotátorové manžety. Také uvolnění zajišťovacích šroubů v hlavici humeru může způsobit impigement syndrom ramenního kloubu. Lin [4] na souboru 27 pacientů s tříúlomkovou zlomeninou proximálního humeru, sledovaných prospektivně, udává výsledek uspokojivý až vynikající u 78 % pacientů, výskyt AVN 3x (11%) a impigement ramenního kloubu 3x (11 %).
Výhodou MIO je menší radikalita zákroku ve smyslu šetření měkkých tkání ramenního kloubu i výživy fragmentů a s tím související menší riziko vzniku AVN ve srovnání s klasickou otevřenou repozicí a vnitřní fixací (ORIF), (Multicentrická studie A0–až 44 % u ORIF a 33 % u MIO [5]). Nevýhodou MIO je menší stabilita ve srovnání s ORIF s konvenčními implantáty či s úhlově stabilními implantáty a hůře dosažitelná anatomická repozice, což se ale nemusí projevit ve výsledném funkčním výsledku – viz řada výborných výsledků u zlomenin zhojených v lehké varozitě v našem souboru.
Naše zkušenosti s MIO dvoj - a trojúlomkových zlomenin proximálního humeru, podle A–A2, A3, B1, C1, ukazují uspokojivé výsledky s použitím této ekonomicky nenáročné techniky. Výsledky jsou srovnatelné s údaji ze světové literatury. Užití nepřímé repozice a IM osteosyntézy svazkem K drátů jsou dokladovány ve více pracích. Resch [6] uvádí CM skóre 91 bodů u trojúlomkových a 87 bodů u čtyřúlomkových zlomenin. Khodadadyan a spol. [5] a Chen a spol. [7] uvádějí 85 %, resp. 84 % uspokojivých až výborných výsledků v prospektivních studiích 24 pacientů s tří - a čtyřfragmentovými zlomeninami. Fenichel [8] u 50 pacientů dosáhl v průměru CM skóre 81 bodů.
Qidwai [9] prezentuje 92 % uspokojivých až výborných výsledků u 41 pacientů. Takeuschi [10] udává 92 % uspokojivých až excelentních výsledků při MIO s užitím J nailu, zaváděného do hlavice humeru retrográdně z oblasti úponu m. deltoideus (Tab. 3).
Tab. 3. Přehled výsledků MIO citovaných autorů Tab. 3. MIO results of the quoted authors 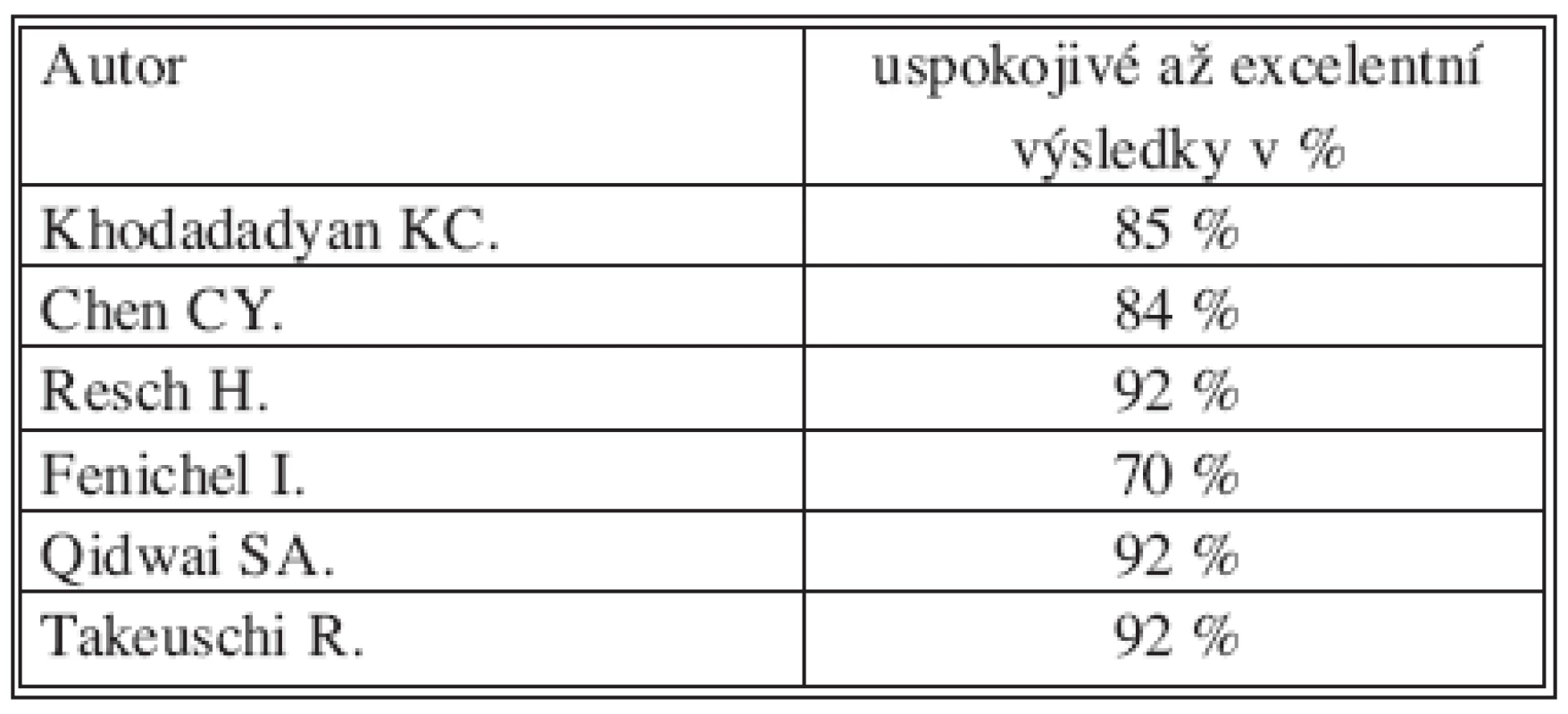
Metody dříve užívané otevřená repozice a vnitřní fixace konvenčními šrouby a dlahami vykazovaly nižší procento uspokojivých výsledků a vyšší procento výskytu avaskulární nekrózy hlavice humeru (AVN). S užitím T dlahy při ORIF zaznamenal Hessman [11] jen 76 % uspokojivých až výborných výsledků a výskyt AVN v 5 %. Až 45% výskyt AVN dokladovali Kunner a Siebler [12]. S užitím kondylární dlahy udává Meier [13] průměrné CM skóre 66 bodů a vysoký počet komplikací – 33 % zejména ve smyslu protruze do glenohumerálního skloubení. Hintermann [14] udává 78 % uspokojivých až excelentních výsledků, průměrné CM skóre 73 bodů a 5 % AVN.
V současnosti jsou konvenční implantáty v léčbě zlomenin proximálního humeru nahrazovány úhlově stabilními implantáty – LCP (locking compression plate) s vyšší stabilitou založenou na principu vnitřního fixátoru. Výsledky při užití LCP implantátu se spolu se šetrnou operační technikou pohybují okolo 92 % uspokojivých až excelentních [15]. Koukasis [16] a Fankhauser [17] prezentují průměrné CM skóre 76 bodů. Také zde ale existují práce dokládající vysoké procento komplikací-Rose [18] při operaci 16 pacientů dosáhl zhojení primárně a bez komplikací jen u 12. Charalambous [19] u 25 pacientů uvádí 40 % komplikací u akutních a 50 % komplikací u korekčních operací ve smyslu protruze šroubů do glenohumerálního skloubení či uvolnění zámkových šroubů z dlahy, které lze ale přičíst nesprávné operační technice ve smyslu špatného zavedení šroubů přes dlahu a nedostatečné peroperační RTG kontrole jejich délky. Práce s užitím LCP implantátů jsou dosud však pouze III.–IV. st. podle EBM. Sami máme velmi dobré zkušenosti s těmito implantáty u rekonstrukcí čtyřúlomkových i luxačních zlomenin proximálního humeru u mladých lidí. Protože se ale naskýtá otázka, do jaké míry je větší razantnost ORIF s LCP ve srovnání s MIO přínosem u starších lidí, zahájili jsme na naší klinice prospektivní randomizovanou studii operační léčby 2–3 úlomkových zlomenin proximálního humeru metodou podle Zifka a užitím úhlově stabilního dlahového implantátu.
ZÁVĚR
Přes limitovanou výpovědní hodnotu této retrospektivní studie s „follow up“ pod 50 % můžeme konstatovat, že MIO podle Zifka přináší při řešení 2–3 úlomkových zlomenin nadprůměrné funkční výsledky a akceptabilní procento méně závažných komplikací, které nezvyšují morbiditu. Nezbytným předpokladem úspěchu je i zde správná repozice a retence zlomeniny. Naopak k nezdaru vede jak primární, tak sekundární malpozice. Zavřená, eventuálně perkutánní repozice nemusí být reálná v případě hrubé úrazové dislokace. Predisponujícím faktorem selhání OS je malý fragment hlavice humeru, tedy zlomeniny v úrovni anatomického krčku. Při respektování indikačních kritérií se metoda jeví stále jako opodstatněná zejména u pacientů, u nichž je hlavním terapeutickým cílem zajištění sebeobslužnosti a bezbolestnosti při vyloučení nežádoucích peroperačních a postoperačních komplikací. K vyhodnocení pozitiv a negativ metody, v porovnání se současnými extra i intramedulárními úhlově stabilními implantáty, je třeba prospektivních srovnávacích studií.
MUDr. K. Šmejkal
Prokopa Holého 235
500 02 Hradec Králové
e-mail: k.smejkal@centrum.cz
Zdroje
1. Olsson, C., Nordquist, A., Petersson, C. J. Long-term outcome of a proximal humerus fracture predicted after 1 year: a 13-year prospective population-based follow-up study of 47 patients. Acta Orthop., 2005, Vol. 76, p. 397–402.
2. Zifko, B., Poigenfurst, J. Treatment of unstable fractures of the proximal end of the humerus using elastic curved intramedullary Wires. Unfallchirurgie, 1987, Vol. 13, p. 72–81.
3. Constant, C. R., Murley, A. H. A clinical method of functional assesment of the shoulder. Clin. Orthop., 1987, Vol. 214, p. 160–164.
4. Lin, J. Effectiveness of locked nailing for displaced three – Part proximal humeral fractures. J. Trauma, 2006, Vol. 61, p. 363–374.
5. Khodadadyan-Klostermann, C., Raschke, M. , Fontes, R., et al. Treatment of complex proximal humeral fratures with minimally invasive fixation of the humeral head combined with flexible intramedullary wire fixation – introduction of a new concept. Langenbecks Arch. Surg., 2002, Vol. 387, p. 153–160.
6. Resch, H., Povacz, P. , Frohlich, R., et al. Percutaneus fixation of three and four parts fractures of the proximal humerus. J. Bone Joint Surg. Br., 1997, Vol. 79, p. 295–300.
7. Chen, C. Y., Chao, E. K., Tu, Y. K., et al. Closed management and percutaneus fixation of unstable proximal humerus fractures. J. Trauma, 1998, Vol. 45, p. 1039–1045.
8. Fenichel, I. , Oran, A. , Burstein, G., et al. Percutaneus pinning using threaded pins as a treatment option for unstable two - and three - part fractures of the proximal humerus: a retrospective study. Int. Orthop., 2006, Vol. 30, p. 153–157.
9. Qidwai, S. A. Treatment of proximal humeral fractures by intramedullary Kirschner wires. J. Trauma, 2001, Vol. 50, p. 1090–1095.
10. Takeuschi, R. , Koshino, T. , Nakazawa, A., et al. Minimally invasive fixation for unstable two – Part proximal humeral fractures: surgical techniques and clinical results using J nail. J. Orthop. Trauma, 2002, Vol. 16, p. 403–408.
11. Hessman, M., Gotzen, L. , Gehling, H. et al. Operative treatment of displaced proximal humeral fractures: two – year results in 99 cases. Acta Chir. Belg., 1998, Vol. 98, p. 212–219.
12. Kunner, E. H. , Siebler, G. Dislocation fractures of the proximal humerus – results following surgical treatment. A follow up study of 167 cases. Unfallchirurgie, 1987, Vol. 13, p. 64–71.
13. Meier, R. A., Messmer, P., Regazzoni, P., et al. Unexpected high complication rate following internal fixation of unstable proximal humerus fractures with an angled blade plate. J. Orthop. Trauma, 2006, Vol. 20, p. 253–260.
14. Hintermann, B., Trouiller, H. H. , Schafer, D., et al. Rigid internal fixation of fractures of the proximal humerus in older patient. J. Bone Joint Surg. Br., 2000, Vol. 82-B, p. 1107–1112.
15. Bjorkenheim, J.-M. , Pajarinen, J., Savolainen, V., et al. Internal fixation of proximal humeral fractures with a locking compression plate. Acta Orthop. Scand., 2004, Vol. 75, p. 741–745.
16. Koukasis, A., Apostolou, C. D., Teneja, T., et al. Fixation of Proximal Humerus Fractures Using the PHILOS plate: Early Experience. Clin. Orthop., 2006, vol. 442, p. 115–120.
17. Fankhauser, F. , Boldin, C., Schippinger, G., et al. A new locking plate for unstable fractures of the proximal humerus. Clin. Orthop., 2005, Vol. 430, p. 176–181.
18. Rose, P. S. , Adams, C. R., Torchia, M. E., et al. Locking plate fixation for proximal humeral fractures: Initial results with a new implant. J. Shoulder Elbow Surg., 2007, Vol. 16, p. 202–207.
19. Charalambous, C. P., Sidiqque, I. , Valluripalli, K., et al. Proximal humeral internal locking system (PHILOS) for treatment of proximal humeral fractures. Arch. Orthop. Trauma. Surg., 2007, Vol. 127, p. 205–210.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2008 Číslo 2- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
- HemaGel jako moderní prostředek vlhkého hojení ran
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
-
Všechny články tohoto čísla
- Operační léčba zlomenin proximálního humeru metodou podle Hackethala (Zifka) – case serie
- Recenze
- Vývoj v chirurgii plicní rakoviny
- Oboustranný pleurální výpotek jako komplikace zavedení centrálního žilního katétru – kazuistika
- Intraaortálna balóniková kontrapulzácia u kardiochirurgických pacientov – skúsenosti na Kardiochirurgickej klinike Lékařské fakulty Univerzity Karlovy v Hradci Králové a Fakultní nemocnice Hradec Králové
- Poinfarktový defekt komorového septa. Kazuistika
- Traumatická ruptura mezikomorového septa jako následek tupého poranění hrudníku – kazuistika
- Přínos peroperačního neuromonitoringu n. laryngeus recurrens v tyreoidální chirurgii
- Plastika tříselné kýly „tension free“ metodou s využitím síťky CHS 100 – naše zkušenosti
- Hemobilie, vzácná příčina krvácení do GIT
- Spontánna perforácia ductus choledochus pri akútnej pankreatitíde – kazuistika
- Naše zkušenosti s radiofrekvenčně asistovanou resekcí jater pro jaterní tumory
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Plastika tříselné kýly „tension free“ metodou s využitím síťky CHS 100 – naše zkušenosti
- Přínos peroperačního neuromonitoringu n. laryngeus recurrens v tyreoidální chirurgii
- Spontánna perforácia ductus choledochus pri akútnej pankreatitíde – kazuistika
- Operační léčba zlomenin proximálního humeru metodou podle Hackethala (Zifka) – case serie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



