-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Disekující aneuryzma aorty u Marfanova syndromu – kazuistika
Dissecting Aortic Aneurysm at Marfan Syndrome – Case Report
The authors present the case report of a Marfan syndrome patient with aneurysm of ascending, dissecting aneurysm of descending and abdominal aorta. Ascending aorta replacement with aortic valve sparing procedure was performed at first surgery. Later on descending and abdominal aorta were replaced. The patient was reoperated because of a chylus collection in retroperitoneal space. Three months following surgery the patient is completely recovered.
Key words:
dissecting aortic aneurysm – Marfan syndrome
Autoři: P. Šantavý; M. Čermák; R. Hájek; K. Fábiková; J. Novotný *; P. Němec
Působiště autorů: Kardiochirurgická klinika FN Olomouc, přednosta doc. MUDr. Petr Němec, CSc. ; Radiodiagnostické oddělení, Vojenská nemocnice Olomouc *
Vyšlo v časopise: Rozhl. Chir., 2007, roč. 86, č. 7, s. 359-362.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Autoři prezentují kazuistiku ženy s aneuryzmatem ascendentní a disekujícím aneuryzmatem descendentní i břišní aorty v rámci Marfanova syndromu. Nemocná byla operována ve dvou dobách, byla jí nahrazena ascendentní aorta se záchovou aortální chlopně, poté nahrazena descendentní a břišní aorta. Pooperační průběh byl komplikován chylózní kolekcí v retroperitoneu, pro kterou byla nemocná reoperována. Nyní je 3 měsíce po operaci bez potíží.
Klíčová slova:
disekující aneuryzma aorty – Marfanův syndromÚVOD
Marfanův syndrom byl poprvé popsán Antoine Marfanem v roce 1896. Jedná se o autozomálně dominantně dědičné onemocnění pojivové tkáně, prevalence je 2 : 10 000. Genetický podklad onemocnění poprvé lokalizovala Kainulainenová – jde o mutaci genu fibrilinu na 15 chromozomu (15q21) [1]. V současné době je popsáno více než 30 mutací tohoto genu, z čehož vyplývá různorodá klinická charakteristika onemocnění. Laboratorní diagnostika je možná v rámci vyšetření DNA, optimální je vyšetřit více rodinných příslušníku. Mezi fyziognomické znaky syndromu patří vysoká postava, dolichostenomegalie, arachnodaktylie, hyperextenzibilita kloubů, skolióza páteře, pectus carinatum, dislokace oční čočky, modré skléry, myopie. Nejrizikovějším znakem onemocnění je porucha struktury cévní stěny, jejímž následkem je aneuryzmatická dilatace a disekce aorty. Mortalita je vysoká, podle literatury až 95 % neléčených nemocných umírá na kardiovaskulární komplikace v průměrném věku 32 let [2].
KAZUISTIKA
Nemocná, ročník 1950, výšky 170 cm, váhy 58 kg, v anamnéze byla zjištěna osteoporóza, hiátová hernie, glaukom pravého oka. Prodělala operaci cyst obou prsů, varixů dolních končetin, dále byla operována pro subluxaci pravé čočky a oboustrannou amoci sítnice.
V červnu 2002 byla poprvé vyšetřována pro bolesti zad mezi lopatkami s propagací pod hrudní kost. Echokardiograficky byla zjištěna dilatace ascendentní aorty a aortální regurgitace (kořen aorty šíře 67 mm). Na CT vyšetření descendentní aorty bylo nalezeno disekující aneurysma počínající pod odstupem levé arteria subclavia a pokračující až do bifurkace břišní aorty.
Po přípravě byla nemocná poprvé operována v dubnu 2003, dilatovaná ascendentní aorta byla nahrazena cévní protézou a nativní aortální chlopeň byla do této protézy reimplantována (operace podle Davida) [3]. Pooperační průběh byl bez komplikací, nemocná byla propuštěna do domácí péče.
Koncem července 2005 při pravidelné kontrole na naší ambulanci si poprvé stěžovala na nový výskyt bolestí v retrosternální oblasti s iradiací mezi lopatky. Pro vyloučení ischemické etiologie těchto potíží absolvovala SPECT vyšetření s negativním nálezem (koronarografie nebyla provedena pro disekci descendentní aorty). Stav disekce descendentní aorty byl pravidelně kontrolován na magnetické rezonanci – docházelo k postupné dilataci nepravého lumen (šíře 70x60 mm). V říjnu 2006 byla nemocná indikována k chirurgické náhradě descendentní aorty.
Operaci jsme provedli v lednu 2007. Den před plánovaným výkonem byl zaveden katétr pro měření epidurálního tlaku a následnou drenáž mozkomíšního moku v rámci ochrany míchy [6]. V den operace byly u nemocné kanylovány byly obě radiální tepny a pravá femorání tepna pro přímé měření tlaku. Dále byla vypreparována pravostranná arteria brachialis a zavedena 6 mm kanyla pro případ perfuze horní poloviny těla při hemodynamické nestabilitě. Současně jsme vypreparovali levostrannou femorální tepnu a do ní zavedli 10mm kanylu pro perfuzi těla (femoro-femorální mimotělní oběh). Venózní kanyla pro přívod krve pro mimotělní oběh byla zavedena do levostranné vena iliaca (vena femoralis použita nebyla pro technické obtíže při kanylaci v souvislosti s jejím vynutím). Poté byla provedena levostranná torakofrenolaparotomie 5. mezižebřím. Postupně bylo vypreparováno disekující aneuryzma descendentní aorty od odstupu levé arteria subclavia až k bránici, která byla cirkulárně proťata a dále s preparací břišní aorty pokračováno retroperitoneálně až do bifurkace. Po podání heparinu byl spuštěn femoro-femorální mimotělní oběh a naložena proximální svorka mezi levou arteria carotis a levou a. subclavia, distální svorka byla naložena na hrudní aortu nad bránicí. Celý úsek těžce změněné hrudní aorty byl resekován (většinu výdutě tvořilo nepravé lumen částečně vyplněné tromby). Pro náhradu jsme použili cévní protézu velikosti 24. Do této protézy byl reimplantován terčík interkostálních tepen v úrovni Th 8 (zásobení míchy), krvácení z ostatních interkostálních tepen bylo stavěno přešitím stehem. Poté byla odstraněna proximální svorka a perfuze této oblasti byla zabezpečena anterográdně fyziologicky. V další fázi bylo resekováno aneuryzma břišní aorty. Truncus coeliacus, arteria mesenterica superior a obě renální tepny byly v průběhu preparace separátně perfundovány kanylami z mimotělního oběhu. Terčíky těchto tepen byly posléze reimplantovány do cévní protézy pokračující z hrudníku a procházející bránicí. Následně byla odstraněna příčná svorka z úrovně bránice a perfuze břišních orgánu zabezpečena antegrádně. V další fázi byla našita raménka bifurkační protézy na obě společné ilické tepny, proximální konec bifurkační protézy byl spojen s distálním koncem břišní protézy. Rozsáhlá operační rána byla uzavřena po anatomických vrstvách. Po odeznění účinků celkové anestezie po dlouhém operačním výkonu (celkem 12 hodin) se postupně normalizovaly fyziologické a neurologické funkce, nemocná byla extubována třetí pooperační den. Od čtrnáctého pooperačního dne si pacientka stěžovala na bolesti břicha, došlo k vzestupu jaterních obstrukčních enzymů a pankreatické amylázy, palpačně byla patrná rezistence v levém mezogastriu. Bylo provedeno CT vyšetření, které zobrazilo kulovitou rezistenci v retroperitoneu, odtlačující ventrálně ocas pankreatu. Nemocnou jsme reoperovali, laparotomie byla vedena původní jizvou. Přes omentální burzu byla široce otevřena dutina v retroperitoneu, komunikující s okolím cévní protézy. Odsátý obsah smetanové barvy byl odeslán ke kultivaci, dutina byla zadrénována, nemocné byla nasazena antibiotická léčba naslepo. Kultivačně byl punktát negativní, biochemicky se jednalo o chylus. Drény byly po vymizení sekrece extrahovány, nemocnou jsme propustili v uspokojivém stavu do domácí péče (35. den hospitalizace). Při ambulantní kontrole po třech měsících od operace je nemocná bez subjektivních potíží.
Obr. 1. Pohled do operačního pole – náhrada hrudní a břišní aorty cévní protézou, viditelná sutura levostranné renální žíly, která prochází přes protézu Fig. 1. A view of the operating field – replacement of the thoracic and abdominal aorta for a vascular prosthesis, a suture of the left renal vein, exiting over the prosthesis, is detectable 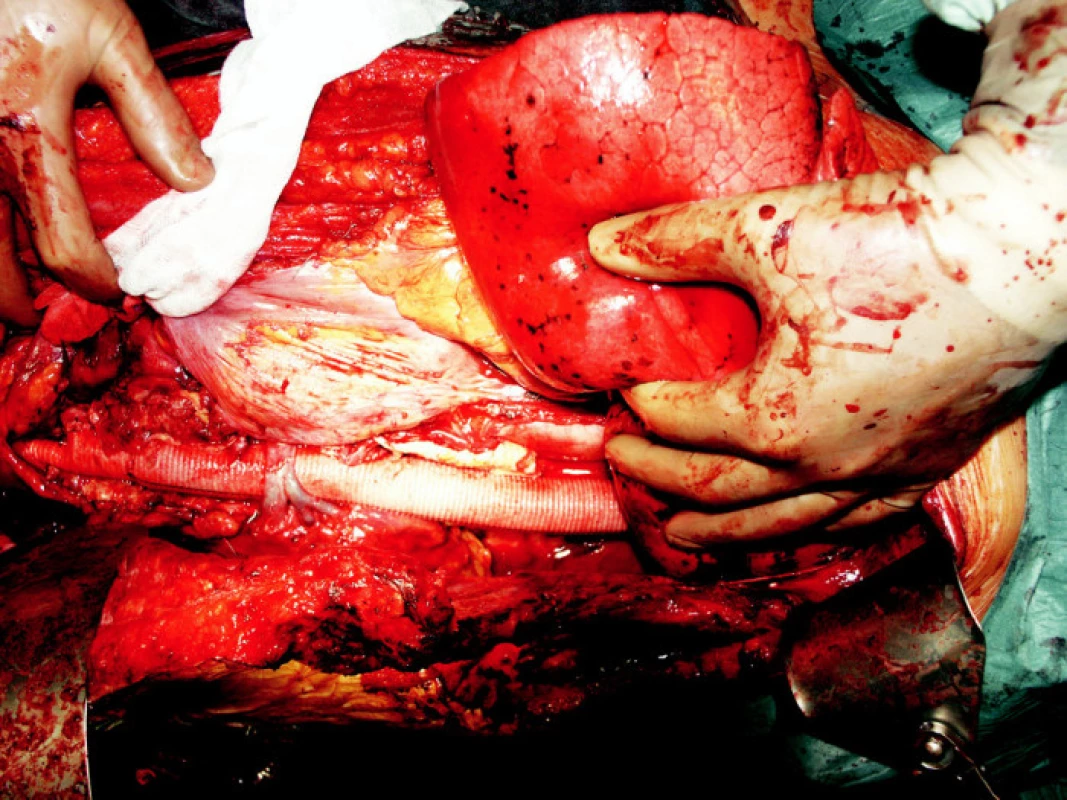
Obr. 2. CT rekonstukce stavu před operací – rozsáhlé aneuryzma a disekce celého úseku hrudní a břišní aorty Fig. 2. A CT reconstruction of the preoperative condition – extensive aneurysm and dissection of the whole thoracic and abdominal aortic region 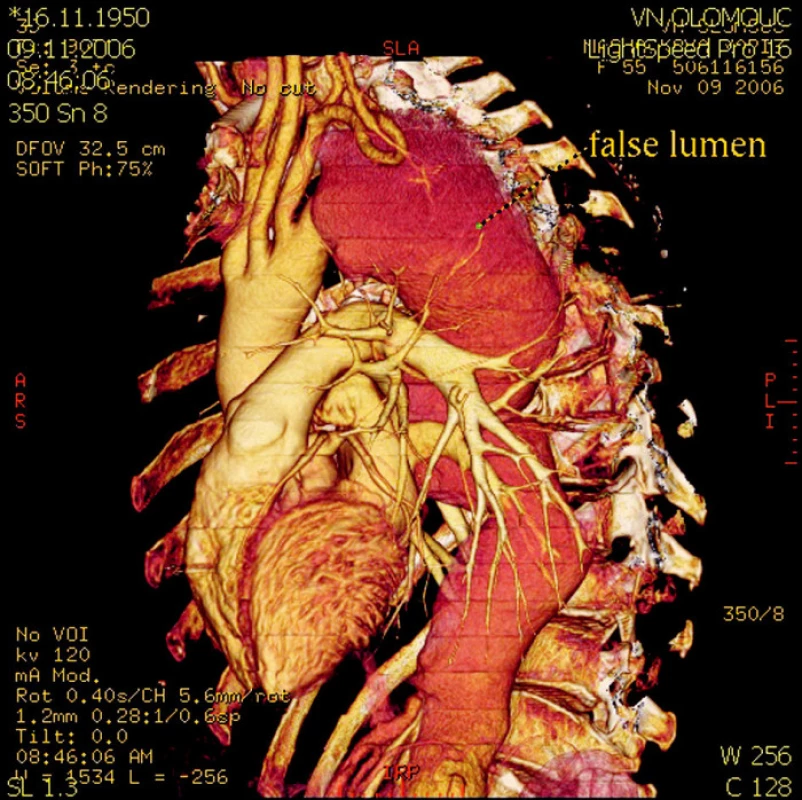
Obr. 3. CT řez v úrovni pankreatu – patrné oválné retroperitoneálně uložené ložisko naléhající na ocas pankreatu (kolekce chylu) Fig. 3. A pancreatic level CT section – apparent oval retroperitoneal focus, adjacent to the pancreatic tail (collection of the chyle) 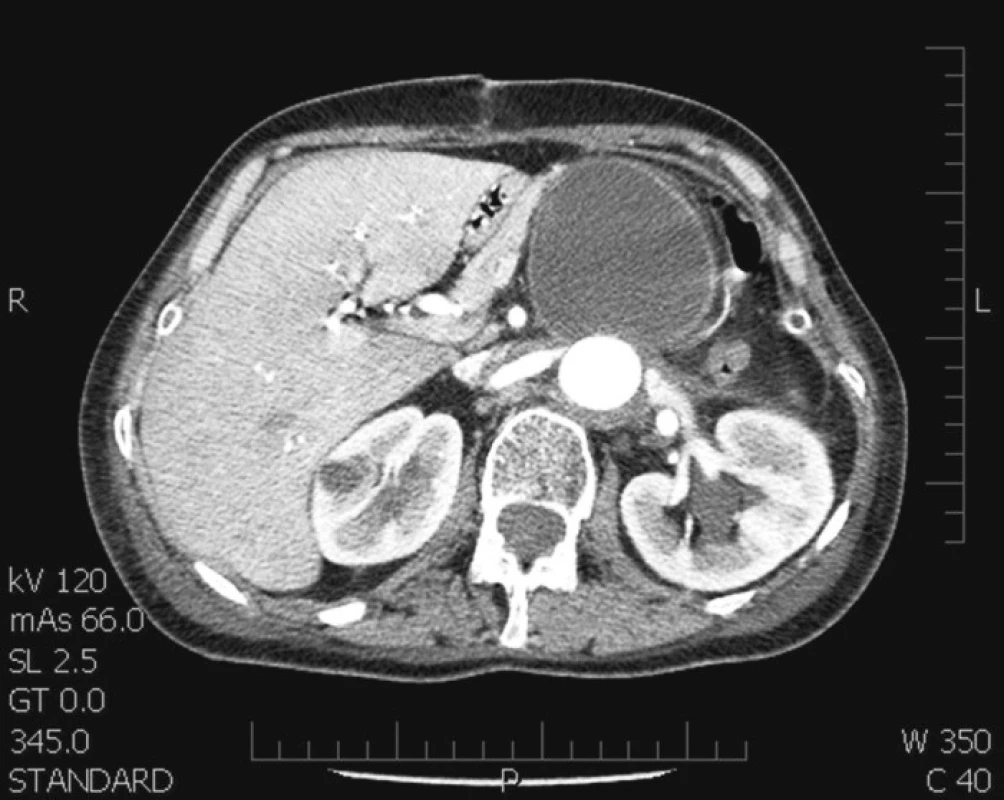
Obr. 4. CT rekonstrukce pooperačního stavu hrudní a břišní aorty po náhradě cévní protézou Fig. 4. A CT reconstruction of the postoperative condition of the thoracic and abdominal aorta following the vascular prosthesis implantation 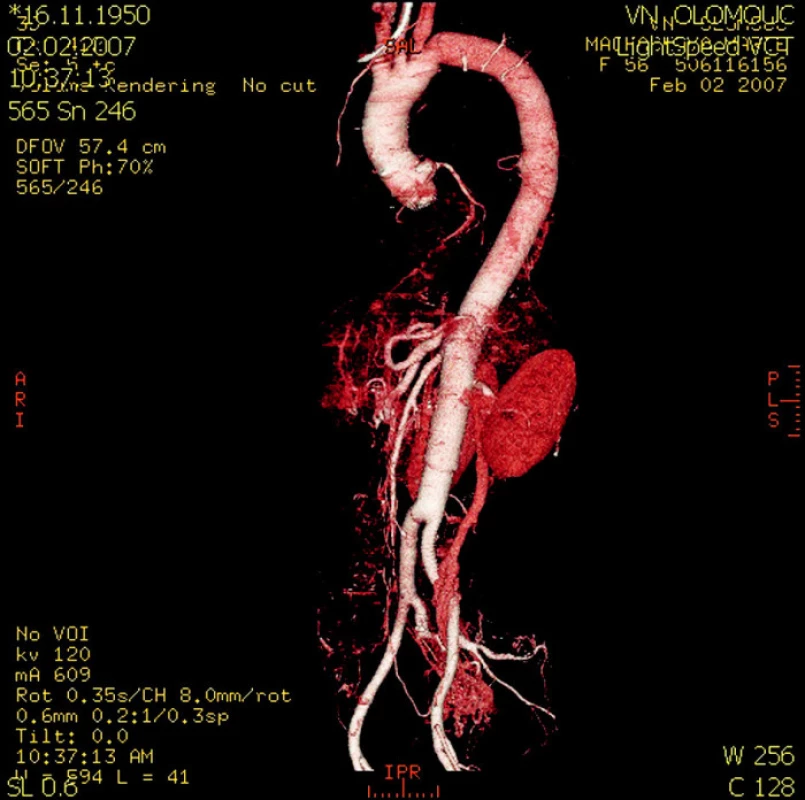
Obr. 5. CT rekonstrukce břišní aorty – detail reimplantovaných tepen (truncus coeliacus, arteria mesenterica superior, obě renální tepny) Fig. 5. A CT reconstruction of the abdominal aorta – a detail view of the reimplanted arteries (truncus coeliacus, arteria mesenterica superior, both renal arteries) 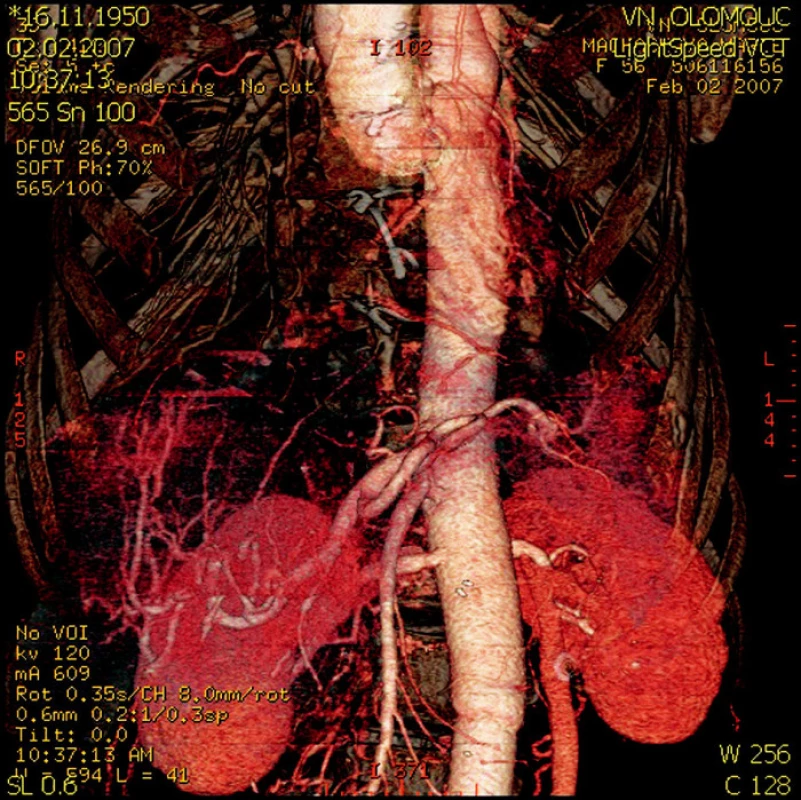
DISKUSE
Marfanův syndrom je relativně vzácné dědičné onemocnění zatížené vysokou mortalitou na kardiovaskulární komplikace. Nemocné je nutné dispenzarizovat a pravidelně sledovat stav celé aorty a srdečních chlopní. Současně je vhodné vyšetřit i rodinné příslušníky (syn nemocné byl taktéž operován na naší klinice pro aneuryzma ascendentní aorty). Elektivní operace je indikována při dilataci ascendentní aorty nad 5,5 cm, pokud se v rodině vyskytne případ disekce, tak již při šířce 5 cm. Určujícím faktorem je dynamika dilatace, ambulantní kontroly se doporučují 2x ročně.
Operací volby dilatované ascendentní aorty je její náhrada cévním konduitem (protéza společně s mechanickou chlopní – operace podle Bentalla [4]), či některý ze záchovných výkonů nativní aortální chlopně (reimplantace podle Davida, remodelace dle Yacouba) [3, 5]. V literatuře nacházíme ne zcela jednoznačné názory na záchovné operace chlopně – i makroskopicky normální chlopeň má defekty ve strukturální integritě v souvislosti s mutovaným genem fibrilinu. Nespornou výhodou je ovšem ponechání funkční nativní chlopně bez nutnosti doživotní warfarinizace u mladých nemocných.
Náhrada descendentní aorty je vysoce náročný operační výkon zatížený řadou komplikací, nejzávažnější je riziko paraplegie při ischémii míchy. Indikací k výkonu je pokračující dilatace disekujícího aneuryzmatu nebo symptomy z útlaku okolních struktur. U naší nemocné byly splněny obě uvedené podmínky. Pro rozsáhlý nález postižení celé hrudní descendentní a břišní aorty jsme dali přednost chirurgické léčbě před endovazálním stentgraftem, na jehož použití nejsou jednotné názory [8]. Vlastní operaci lze provést několika způsoby. Sami jsme použili techniku, kterou považujeme za nejbezpečnější – podpůrný mimotělní oběh cestou femorofemorálního bypassu v mírné hypotermii 33–34 °C, perfuzi všech větví břišní aorty odbočkami z tohoto oběhu před reimplantací a měření tlaků mozkomíšního moku s jeho drenáží při nárůstu tlaku nad 15 mm Hg. Všechna tato opatření směřují k zamezení nežádoucí ischemie míchy a dolní poloviny těla.
ZÁVĚR
V naší kazuistice jsme popsali chirurgickou léčbu nemocné s cévními projevy Marfanova syndromu. Ve dvou dobách byla provedena náhrada celé ascendentní, descendentní a břišní aorty. Operační výkon tohoto rozsahu vyžaduje multidisciplinární přístup a provedení na kardiochirurgickém pracovišti s dostatečnou erudicí a zkušenostmi [7]. Moderní vyšetřovací techniky s rekonstrukcí získaných obrazových dat se velkou měrou uplatní při přesném plánování rozsahu operačního výkonu.
MUDr. P. Šantavý
Kardiochirurgická klinika Fakultní nemocnice
I. P. Pavlova 6
779 00 Olomouc
e-mail: p.santavy@seznam.cz
Zdroje
1. Kainulainen, K., Pulkkinen, L., Savolainen, A., Kaitila, I., Peltonen, L. Location on chromosome 15 of the gene defect causing Marfan syndrome. N. Engl. J. Med., 1990; 323 : 935–939.
2. Gott, V. L., Laschinger, J. C., Cameron, D. E., Greene, P. S., Gillinov, A. M., Alejo, D. E., Fleischer, K. J., Dietz, H. C., Pyeritz, R. E., Anhalt, G. J., et al. The Marfan syndrome and the cardiovascular surgeon. European Journal of Cardio-Thoracic Surgery, vol. 10, Issue 3, 1996, p. 149–158.
3. David, T. E., Feindel, C. M. An aortic valve sparing operation for patients with aortic incompetence and aneurysm of the ascending aorta. J. Thorac. Cardiovasc. Surg., 1992; 103 : 617–622.
4. Bentall, H., De Bono, A. A technique for complete replacement of the ascending aorta. Thorax, 1968, Jul; 23(4): 338–339.
5. Hopkins, R. A. Aortic valve leaflet sparing and salvage surgery: evolution of techniques for aortic root reconstruction. European Journal of Cardio-Thoracic Surgery, vol. 24, Issue 6, December 2003, p. 886–897.
6. Bachet, J., Guilmet, D., Cron, C., Dreyfus, G., Goudot, B., Piquois, A., Brodaty, D., Dubois, C., de Lentdecker, P., Rosier, J. Protection of the spinal cord during surgery of thoraco-abdominal aortic aneurysms. European Journal of Cardio-Thoracic Surgery, vol. 10, Issue 10, 1996, p. 817–825.
7. Coselli, J. S., LeMaire, S. A. Current status of thoracoabdominal aortic aneurysm repair in Marfan syndrome. J. Card. Surg., 1997; 12 : 167–172.
8. Ince, H., Rehders, T. C., Petzsch, M., Kische, S., Nienaber, C. A. Stent-grafts in patients with Marfan syndrome: J. Endovasc. Ther., 2005; 12 (1), 82–88.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2007 Číslo 7- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Technika jaterních resekcí – současné možnosti
- Recenze
- „Pankreatická jednotka“ v liečbe ťažkej nekrotizujúcej pankreatitídy
- Kvadruparéza ako komplikácia akútnej pankreatitídy – kazuistika
- Taktika stomovania pri vrodených chybách črevného traktu
- Komentář ke článku
- Zkušenosti s léčbou empyému hrudníku během sedmiletého období
- Disekující aneuryzma aorty u Marfanova syndromu – kazuistika
- Disekce hrudní aorty. Kombinace chirurgické a endovaskulární léčby
- Dokončenie totálnej tyreoidektómie pre diferencovaný karcinóm štítnej žľazy
- Chirurgická léčba intrahepatální cholelitiázy – dvě kazuistiky
- Neobvyklá příčina obstrukce duodena – kazuistika
- Diagnostika okultních pertrochanterických zlomenin proximálního femuru magnetickou rezonancí
- Vplyv laserového žiarenia rôznych intenzít na hojenie incíznych rán u zdravých a diabetických potkanov
- Něco o chirurgických kongresech
- Diskuse k chirurgickým kongresům
- Další poznámky k eutanazii
- Zápis z jednání schůze výboru ČCHS dne 10. 5. 2007
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- „Pankreatická jednotka“ v liečbe ťažkej nekrotizujúcej pankreatitídy
- Chirurgická léčba intrahepatální cholelitiázy – dvě kazuistiky
- Diagnostika okultních pertrochanterických zlomenin proximálního femuru magnetickou rezonancí
- Neobvyklá příčina obstrukce duodena – kazuistika
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



