-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
BOLEST A ANALGEZIE
Pain and analgesia
Pain is a multimodal phenomenon, stressor which is an indication for a rational treatment in relation to its intensity and duration. Worldwide and partly also in our country, the knowledge on pain and current options in analgesia are rarely presented to the medical practice. Contemporary options and procedures in analgesia are not sufficiently used in the most frequent pain difficulties in vertebral syndromes or headaches as well as methods of acute analgesia after trauma, one day surgical procedures or chronic oncological pain. The author of a review paper presents current classification, different systems of pain treatment, its evaluation according to the WHO, examples of combination of nonmedicament options and medications, economical and medical legal aspects, centres and outpatient facilities specialized in pain treatment in our health care system.
Key words:
pain – analgesia – visual analogue scale – analgesics – complementary analgesia – WHO scale of pain treatment
Autoři: J. Drábková
Působiště autorů: Oddělení chronické resuscitační a intenzivní péče, Fakultní nemocnice v Motole, Praha
Vyšlo v časopise: Reviz. posud. Lék., 10, 2007, č. 4, s. 95-98
Souhrn
Bolest je multimodální fenomén, stresor, který je indikací k cílené léčbě podle své intenzity i trvání. Celosvětově a zčásti i v naší republice jsou znalosti o bolesti, o využívání současných možností analgezie málo uváděny do povědomí a praxe lékařů. Analgetizace nevyužívá dostatečně soudobé možnosti a vybavení. To se týká jak nejpočetnějších bolestivých obtíží při vertebrogenních syndromech či bolesti hlavy, stejně jako metod akutní analgetizace po traumatu, po výkonech jednodenní chirurgie či chronické onkologické bolesti.
Autorka souborného článku předkládá dnešní rozdělení, různé systémy léčby bolesti, její hodnocení podle doporučení SZO, příklady kombinací nemedikamentózních možností i medikací; zmiňuje stručně i její ekonomické a medicínsko-právní momenty, centra a ambulance specializované léčby bolesti v našem zdravotnictví.Klíčová slova:
bolest – analgetizace – analgezie – vizuální analogová škála – analgetika – komplementární analgetizace – žebříček SZO léčby bolestiÚvod
Definice
Medicína definuje v současné době bolest jako multimodální fenomén se subjektivním vnímáním a emocionálním prožíváním. Bolest má svůj kladný varovný ráz, nejčastěji je však patologickým jevem, který řadíme do skupiny mohutných stresorů. Jen některé orgány nemají receptory pro bolest – mozek, viscerální pleura, plíce; jiné jsou naopak na bolestivé podněty velmi citlivé – okostice.
Rozdělení
Bolest se poměrně ostře dělí na:
- Akutní s krátkým trváním, s vegetativními příznaky, s aktivací sympatiku. Na velmi krátkou dobu ji lze zablokovat excesivním stresem. Vzniká při traumatu, při ischémii jako paroxysmus anginy pectoris, doprovází koliku, útlak nervu při vertebrogenním syndromu. Diagnosticky i léčebně je snáze uchopitelná než chronická bolest. Nejobtížněji se snáší bolest hlavy a kolika, retrosternální bolest při infarktu myokardu. Nejoptimističtěji se toleruje bolest experimentální, za porodu, při fyzioterapii.
- Chronická bolest trvá déle než 3 týdny nebo se paroxysmálně a často opakuje. Nebývá spojena s vegetativními příznaky, ale vede ke zúžení zájmů, k depresi, k sociální zanedbanosti až k sebevražednému aktu. Je následkem útlaku nervů tumorem, koxartrózy, ischemické choroby dolních končetin, nestabilních nehojivých zlomenin, stavů po amputacích (fantomová), neuralgie trigeminu.
- Migrenózní bolest patří k opakujícím se krutým bolestem hlavy s vegetativním syndromem.
Tolerance bolesti je vyšší u žen a v pokročilém věku. Bolest cítí i novorozenci, pacienti s perzistentním vegetativním syndromem, v mělkém bezvědomí, v mělké anestezii bez dostatečné analgezie. Jakákoli bolest se snáší hůře v noci, při diagnostické nejistotě a při úzkosti, při opakovaných atakách při dně, při neuralgii n. V., hemikranii, periodontitidě.
Hodnocení bolesti je subjektivní. Nejsnáze se popíše akutní bolest výstižným přídavným jménem, jehož výběr můžeme pacientovi i nabízet.
Kvalita: svíravá, bodavá, závislá na dýchání, vystřelující…kam.
Intenzita se určuje podle vizuální analogové stupnice (VAS) – vzestupně číslem 1 – 10 na posuvném pravítku:
- orientační pásmo 1–3 = mírná bolest: postižený o ní informuje věcně až na dotaz, plně se soustředí na konverzaci, nemá bolestivou grimasu;
- pásmo 4–7 = střední bolest: postižený má bolestný výraz; aktivně a emocionálně si na bolest stěžuje; soustředí se pouze s úsilím;
- pásmo 8–10 = krutá, nesnesitelná bolest; je zřejmý excesivní stres, vyhledávání úlevové polohy, postižený je zcela sebestředný, naříká, kvílí.
Při chronické bolesti se o její intenzitě orientujeme podle osobní sociálně-hygienické zanedbanosti, podle projevů deprese až apatie, proložených zoufalými stížnostmi.
Orientace o bolesti v otázkách a její zhodnocení
- Může pacient o bolesti volně a rozumně hovořit, nebo je bolestí zcela zaujat a schvácen?
- Zhodnotíme podle VAS 1–10, popř. požádáme pacienta, aby pravítko VAS nastavil na číslo (odstín od růžové až do signálně červené) podle pociťované síly bolesti.
- Jaká je bolest? Souvisí s jinými projevy? Svírá na hrudi? Táhne v šíji s nucením na zvracení? Bodá v rameni? Kolísá s nadechnutím? Přejde po léku – po požití antacida, po vdechnutí amylnitritu, po chlazení popálení, po užití nimesulidu?
- Ovládá pacient určité postupy ke zmírnění bolesti – bere léky, homeopatika, provádí cviky, má úlevovou polohu nebo se jedná o první zkušenost s bolestí?
- Jsou zřejmé i objektivní známky, které korelují s uváděnými obtížemi? Má rigidní šíji, teplotu? Je dušný s kašlem a bodavou bolestí v rameni?
- Lze zjistit diagnostické příčiny z pohledu orgánových systémů – jsou ischemické známky na dolních končetinách, deprese ST úseku v EKG, známky náhlé příhody břišní?
- U pacientů v bezvědomí, s perzistentním vegetativním syndromem se lze o vnímání bolesti přesvědčit pozitivní reakcí na bolestivý podnět: klouby prstů své sevřené pěsti tvrdě a opakovaně několikrát přejedeme tam i zpět ve středu sterna (rubbing) v místě, které se při KPR užívá pro reflektorický prekordiální úder. Netlačíme na glabelu, ani na výstupy I. a II. větve trigeminu v blízkosti oka, ani neštípeme ušní lalůček nebo nehtová lůžka.
- Určení původu nebo projekce bolesti se řídí orientačním, eventuálně odborným neurologickým vyšetřením. Z nových zobrazovacích metod slouží ve velmi úzkém indikačním spektru funkční magnetická rezonance, popř. PET: subarachnoidální krvácení, intracerebrální hematom, nekróza pankreatu; obě metody jsou funkční, přesné, ale nákladné.
- Bolest s intenzitou VAS > 5 vede ke zvýšení glykémie a k rozkolísání diabetiků.
- Projevy bolesti při akutním i chronickém algickém syndromu jsou modifikovány genetickou dispozicí, genderově, věkem i sociálně kulturním zázemím, vírou, ne/přítomností rodičů dítěte atd.
- Traumatická i netraumatická bolest je tlumena vlivem alkoholu, heroinu, morfinu, oxidu dusného, organických rozpouštědel, popálením III. stupně, poraněním a výpadkem funkce zadních míšních provazců, při schizofrenii.
- Strach (děti, neurotické, nezralé osobnosti) a stres zvýší inhibici bolesti, nakrátko sníží její pociťování, posléze ale obnovený práh umožní náhlý zvrat do přestřelené bolestivé reakce.
Medicína má dva základní úkoly:
- Léčebně ovlivnit zdroj vzniku bolesti.
- Utlumit bolest nebo ji alespoň znatelně zmírnit (o 3 stupně VAS); metoda se nejčastěji nazývá analgetizace a výsledek, který dosahuje je analgezie.
Pro daný účel se využívají metody:
- Nemedikamentózní postupy, alternativní, komplementární metody: úlevová poloha, fyziologické postavení v kloubech; chladný obklad při popálení, teplé, suché teplo při vertebrogenním syndromu se spasmem svalů; fyzioterapie při cervikokraniálním syndromu, akupresura včetně samoobslužné po nácviku; akupunktura; TENS – transkutánní elektroneurostimulace inhibičních drah bolesti. Magnetoterapie není sice účinná, ale může ve 30 % případů mít úspěšný placebo efekt.
Nemedikamentózní postupy jsou schopny snížit nutné dávky farmak až na jednu třetinu; jsou ekonomicky nenákladné, vyžadují však spolupráci pacienta; nekorelují s intenzitou bolesti na rozdíl od volby farmak podle jejich potence. Vždy však mají být využity.
- Medikamentózní postupy se pravidelně kombinují s výše uvedenými metodami a s kauzální léčbou vzniku bolesti. Užití analgeticky účinných farmak s nejvhodnější adjustací závisí na intenzitě bolesti i na odlišnosti akutní a chronické bolesti. Světová zdravotnická organizace (SZO/WHO) navrhla a doporučila užívat 3stupňový žebříček mohutnosti účinku analgetik, přibližně odpovídající třem orientačním pásmům VAS – od nejmírnější bolesti až po bolest nesnesitelnou. Souhrn s příklady je uveden v tabulce 1.
Tab. 1. Rozdělení nejužívanějších příkladů bolesti v žebříčku podle SZO a podle medikací ve stupnici VAS 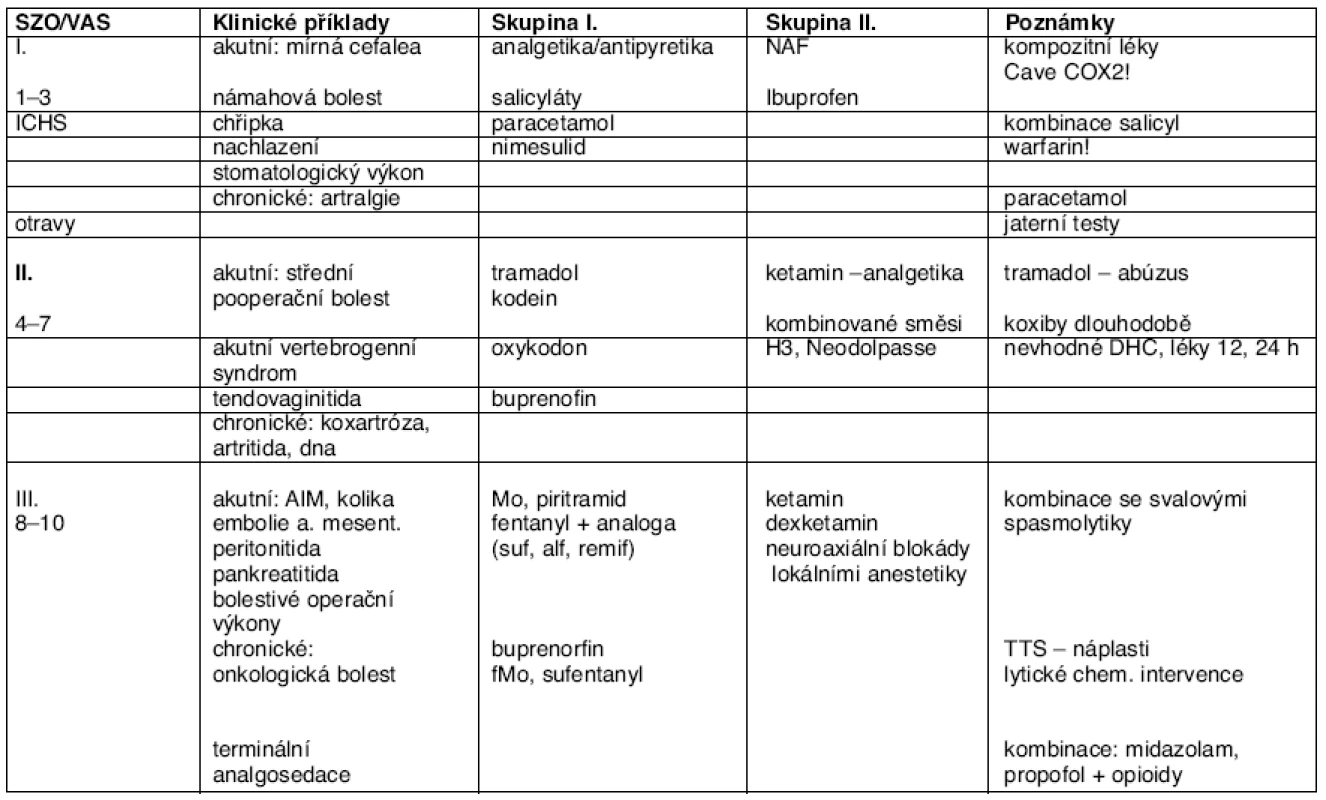
Nejčastější indikací pro předpis analgetik nebo pro jejich volný prodej jsou vertebrogenní obtíže, následovány bolestmi hlavy. Analgezie je vyžadována od středního věku výše po mnoho let, a musí být proto posuzována i z hlediska dlouhodobých nežádoucích účinků, např. kardiovaskulárních, jak se ukázalo v případě koxibů – blokátorů cyklooxygenázy typu 2 (COX 2), nakupovaných volně a masově pro vertebrogenní a artritické obtíže. Analgetika nejsou v ambulantní složce hrazena, v nemocnici jsou objednávána na žádanky, někdy se souhlasem revizního lékaře (náplasťové formy při onkologické chorobě). Specializované formy jsou relativně drahé.
Ve věku seniorů jsou nejčastějšími indikacemi jejich užívání artralgie. Postupem věku se připojují nároky na potentní analgetika – anodyna ze skupiny opioidů při algickém syndromu, který doprovází nádorové onemocnění.
Intenzivní medicína zařadila do této tematiky specifické soudobé pojmy:
- Analgosedace kombinuje systémově – i. v. nebo infuzně – podávané analgetikum s lehkou monitorovanou sedací. Využívá se peroperačně při neuroaxiálních blokádách, tj. při regionální anestezii k zajištění motorického klidu pacienta a jeho komfortu, u pacientů na umělé ventilaci k jejímu usnadnění, ke sladění s ventilátorem. Využívá opioid v kombinaci s propofolem nebo s midazolamem, selektivně po-tencováno např. dexmedetodimidinem, popř. nízkou dávkou ketaminu/dexketaminu.
- Preemptivní analgezie znamená podání úvodního analgetika ještě před bolestivými podněty, např. před stomatologickým ošetřením. Sníží se nutná dávka analgetik poté, protože se včas zvýší práh vnímání bolesti, celý průběh je subjektivně komfortnější.
- Podávání analgetik PCA (patient controlled analgesia) nebo v pravidelných intervalech. Bylo upuštěno od podávání analgetik až v okamžiku, kdy pacient již pociťoval nepříjemnou bolest, tj. ve středním pásmu VAS. Pacient si může i. v. dávky řídit sám, předávkování je technicky zablokováno (lock-out). Pokud analgezii vede sestra, podává analgetika v pravidelných intervalech podle délky jejich účinnosti – nejdelší, tzv. celonoční, je např. analgezie po piritramidu, který je vhodný pro pooperační období – nepřerušovaný noční spánek. Piritramid je však ekonomicky náročnější než jiné přípravky.
Moderní možnosti analgetizace
Analgetikum z I. skupiny žebříčku je k dispozici i v perorální formě, která nevyžaduje zapití; využívá se ve společnosti, v divadle atd.
Efervescentní formy mají rychlý, téměř instantní nástup účinku do 5–10 minut, pokud jsou podány na lačný žaludek, maximálně ve 100 ml hypotonické tekutiny.
Alternativní formy ocení děti: kapky do čistého nosu (ketamin + krátce poté midazolam ze samostatných plastových, stlačitelných kapátek); lízátka s fentanylem k bukálnímu vstřebání do 5 minut. Gelová náplast s místními anestetiky, nalepená nad žílu 1 hodinu před punkcí periferní žíly kanylou umožní anestezii a bezbolestné zavedení infuze u dětí i u dospělých.
Předplněné stříkačky, autoinjektory s perem se využívají v armádě, v medicíně katastrof, v kosmonautice – obsahují průměrnou dávku pro úměrného dospělého k injekčnímu podání i skrze oblečení.
SR, CR 12, 24 zkratky se připojily k názvům léků s řízeným uvolňováním (sustained release, controlled release) a s dlouhým účinkem, který je uveden v hodinách. Nesmí se však drtit do nazogastrické sondy nebo rozkousat, rozlamovat a dělit, protože tím ztratí tyto výjimečné vlastnosti a působí jako běžná forma.
Port-katétr systémy jsou implantabilní soupravy s rezervoárem pro analgetikum, nejčastěji pro morfin. Využívají se při chronických bolestech v onkologii v domácí péči. Rezervoár se doplňuje asi po 3 týdnech speciální Huberovou jehlou s filtrem za striktně sterilních podmínek.
Kombinace se využívají v akutní bolesti i mezi skupinami žebříčku; při chronické bolesti se připojují často antidepresiva, spíše ze skupiny inhibitorů monoaminoxidázy (I-MAO) než ze skupiny SSRI (selektivních inhibitorů zpětného vychytávání serotoninu), popř. SRNI (v kombinaci s noradrenalinem).
V anesteziologii jsou peroperačně využívány opioidy do TIVA (totální intravenózní anestezie), nejnověji do TCI ( target controlled analgesia – analgezie řízená on-line cílovou koncentrací), tj. jako velmi sofistikované metody, řízené softwarem informačních technologií.
Všechny moderní způsoby analgezie jsou nákladnější než historické salicyláty a morfin. Salicyláty se k analgezii používají nyní vzácně; renesanci prožívá morfin u hospitalizovaných pacientů i v enterosolventních přípravcích nebo v infuzním podávání u onkologických pacientů – je velmi účinný a přitom levný.
V nemocnici jsou analgetika z lékárny objednávána na žádanky, pro přípravky vyžadující speciální hospodaření s omamnými látkami jsou nutné 4 kopie s modrým pruhem. Vyzvedne je pouze zdravotník s podpisovým právem daného pracoviště. Stavy jsou týdně fyzicky kontrolovány pověřeným lékařem, každý měsíc vedoucím lékařem. Sestry mají přesné pokyny, jak je převzít z lékařských ordinací, jak je podávat, jak si je předávat mezi směnami, jak je skladovat a vést o nich dokumentaci.
Cave – body hodné pozornosti
Otravy: nejzávažnější jsou akutní otravy opioidy, ale nebezpečný je i paracetamol jako potentní hepatotoxikum a salicyláty, ovlivňující agregaci trombocytů a tím i hemokoagulaci. U dětí, zejména u chlapců předškolního věku, byly salicyláty zcela opuštěny pro riziko vzniku Reyeova syndromu, kombinujícího těžkou encefalopatii a hepatopatii.
Drogy: patří k nim především heroin a přípravky, které mohou k jeho výrobě sloužit. Sám heroin se ne-užívá, ale zcizení kodeinových přípravků, dokonce i náplastí s fentanylem bylo a je popisováno. Drogou se může stát i halucinogenní ketamin, zneužíván je i buprenorfin, vzácně i tramadol a oxid dusný.
Koxiby – blokátory COX 2, tj. cyklooxygenázy 2, byly velmi oblíbenými, masově užívanými analgetiky při artralgiích, při vertebrogenních syndromech; nebyly totiž zatíženy GIT intolerancí. Ale prokázalo se, že při jejich užívání se zvyšuje výskyt kardiovaskulárních akutních příhod, dokonce náhlé srdeční smrti a postupně musely ustoupit z velmi lukrativního trhu. Pokud je nezbytně třeba, předepisuje se z této skupiny nimesulid, a to pouze na dobu nutnou a v co nejmenších dávkách. Očekávají se výsledky dalších studií, splňujících požadavky medicíny podpořené důkazy (EBM).
Právní otázky
Odpovědnost se projevila na poli analgezie ve dvou bodech:
- Riziko pooperační remorfinizace, refentanylizace – odložený útlum dýchání v bezprostředním pooperačním období s nenápadnou, ale nebezpečnou hypoxií.
- Nedostatečná pooperační nebo posttraumatická analgetizace, která je hodnocena jako non lege artis postup, protože v současné době je k dispozici dostatečný výběr metod účinné analgezie.
Analgezie v České republice
V ČR pracuje 84 ambulancí pro léčbu bolesti (celoroční statistika 2006), kde bylo provedeno 127 911 výkonů. Kromě toho jsou samozřejmě analgetické postupy vyhrazeny všem lékařům s plnou odpovědností. Kritika při mezinárodním srovnávání uvádí, že preskripce dražších forem opioidů a opioidů vůbec včetně onkologickým pacientům je u nás velmi nízká. Nejsou využívány ani kombinované formy s fyzioterapií, které by analgetické medikace mohly výrazně omezit.
Adresa pro korespondenci:
Doc. MUDr. Jarmila Drábková, CSc.
Oddělení chronické resuscitační a intenzivní péče
Fakultní nemocnice v Motole
V Úvalu 84
150 06 Praha 5
e-mail: jarmila.drabkova@fnmotol.cz
Zdroje
1. Absalom, A., Struys, M. An overview of Target Controlled Infusions and Total Intravenous Anaesthesia. 2nd ed., Gent : ACADEMIA PRESS 2007.
2. Brennan, F., Carr, D. B., Cousins, M. Pain Management: A Fundamental Human Right. Anesth. Analg., 2007, 105, 1, p. 205–-221.
3. Carvalho, W. A., Carvalho, R. D. S., Rios-Santos, F. Specific cyclooxygenase-2 inhibitor analgesics: Therapeutic advances. Revista Brasileira de Anestesiologia, 2004, 54, 3, p. 456–464.
4. Eltzschig, H. K., Lieberman, E. S., Camann, W. R. Medical progress: Regional anesthesia and analgesia for labor and delivery. N. Engl. J. Med., 2003, 348, 4, p. 319–332.
5. Hillman, K. Palliative and intensive care. ICU Management, 2007, 7, 1, p. 40–42.
6. Chalhoub, V., Benhamou, D. Pain management in the ICU. ICU Management, 2006, 6, 2, p. 18–19.
Štítky
Posudkové lékařství Pracovní lékařství
Článek AUTORSKÝ REJSTŘÍKČlánek VĚCNÝ REJSTŘÍK
Článek vyšel v časopiseRevizní a posudkové lékařství
Nejčtenější tento týden
2007 Číslo 4- Vedolizumab v léčbě středně těžké až těžké aktivní Crohnovy nemoci
- Vedolizumab je vhodný i pro déletrvající léčbu pacientů s IBD
- Nové možnosti v terapii zánětlivých střevních onemocnění
- Přístup k léčbě registrovaným léčivým přípravkem, který nemá stanovenou úhradu z veřejného zdravotního pojištění
- Syndrom dráždivého tračníku a nespecifické střevní záněty nejsou evolučně příbuzná onemocnění
-
Všechny články tohoto čísla
- Vzdělávací akce Katedry posudkového lékařství IPVZ Praha – 1. pololetí 2008
- Etika, morálka a posudkový lékař nejen v čase vánočním
- Šetření názorů o lékařské posudkové službě
- AUTORSKÝ REJSTŘÍK
- VĚCNÝ REJSTŘÍK
- BOLEST A ANALGEZIE
- Vzdělávací akce Katedry posudkového lékařství IPVZ Praha – 1. pololetí 2008
- CHOPN A ASTHMA BRONCHIALE Z POHLEDU POSUDKOVÉHO LÉKAŘE A PNEUMOLOGA
- Revizní a posudkové lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- CHOPN A ASTHMA BRONCHIALE Z POHLEDU POSUDKOVÉHO LÉKAŘE A PNEUMOLOGA
- BOLEST A ANALGEZIE
- Etika, morálka a posudkový lékař nejen v čase vánočním
- Šetření názorů o lékařské posudkové službě
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



