-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Předoperační anemie: výskyt, příčiny, následky, diagnostika a léčba
Preoperative anaemia: prevalence, causes, consequences, and management
Preoperative anaemia is affecting at least a third of patients undergoing elective surgery and is a significant and modifiable risk factor for increased perioperative morbidity and mortality. Iron deficiency is the most common cause of preoperative anaemia and should be corrected. Intravenous iron is efficacious and safe and should be used in patients in whom oral iron is not tolerated or if the time before surgery is short. Erythropoiesis-stimulating agents (ESA) might be suggested (after correction of nutritional deficiencies) for anaemic patients with kidney disease or chronic inflammation and elderly patients with anaemia of unknown cause and adequate iron supply should always be ensured. Elective surgery should be postponed until preoperative anaemia has been appropriately treated. An easy-to-follow algorithm for the detection, evaluation, and appropriate treatment of anaemia and iron deficiency in surgical patients should be used.
Keywords:
preoperative anaemia – iron deficiency – erythropoiesis stimulating agents – algorithm
Autoři: J. Slipac
Působiště autorů: EUC Premium s. r. o., Brno
Vyšlo v časopise: Prakt. Lék. 2018; 98(3): 99-103
Kategorie: Přehledy
Souhrn
Předoperační anemie se vyskytuje nejméně u třetiny pacientů před plánovanou operací a je významným a zároveň dobře upravitelným rizikovým faktorem zvýšené perioperační morbidity a mortality. Nejčastější příčinou předoperační anemie je nedostatek železa, který je třeba doplnit. Intravenózní železo je efektivní a bezpečné a mělo by se používat u pacientů, kteří perorální železo netolerují, nebo když je čas do operace krátký. Látky stimulující erytropoézu (ESA) by se po doplnění živin měly doporučit anemickým pacien-tům s chronickým renálním nebo zánětlivým onemocněním a starším pacientům s anemií z neznámých příčin, a to se současným zajištěním dostatečného příjmu železa. Plánované operace by se měly posunout, dokud předoperační anemie není vyřešena. Pro včasný záchyt, zhodnocení a účinnou léčbu předoperační anemie a nedostatku železa lze využít jednoduchý algoritmus.
Klíčová slova:
předoperační anemie – nedostatek železa – látky stimulující erytropoézu – algoritmusÚVOD
Předoperační anemie se vyskytuje u chirurgických pacientů často a její výskyt stoupá s věkem pacienta. Zvyšuje perioperační morbiditu a mortalitu a je významným předpovědním faktorem perioperačního podání transfuze, která zase následně zhoršuje stav pacienta po operaci. Nejčastější příčinou předoperační anemie je nedostatek železa, který můžeme snadno odhalit a doplnit. Záchyt, zhodnocení a léčba předoperační anemie je pro optimalizaci objemu červených krvinek v programu Patient Blood Management (PBM) klíčovou strategií.
VÝSKYT PŘEDOPERAČNÍ ANEMIE
Světová zdravotnická organizace (WHO) definuje anemii jako nedostatečné množství cirkulujících červených krvinek s hladinou hemoglobinu (Hb) < 130 g/l u mužů a < 120 g/l u žen (21). Anemie je častou komplikací častých onemocnění, např. revmatoidní artritidy, střevních zánětů, chronického srdečního selhání, cukrovky a chronického onemocnění ledvin, protože všechna tato onemocnění negativně ovlivňují absorpci a metabolismus železa. Anemie je častější u pacientů před plánovanou operací než u běžné populace, objevuje se nejméně u třetiny pacientů, u většiny pacientů předtím není známá a procento výskytu se různí podle typu chirurgického zákroku a komorbidit pacientů (17). U seniorů je výskyt anemie vyšší a i mírná anemie je u nich spojena se signifikantně horším výsledkem operace (5).
PŘÍČINY PŘEDOPERAČNÍ ANEMIE
Hlavními příčinami anemie je nedostatek železa, kyseliny listové a vitaminu B12 ve výživě, chronické renální selhání a další chronická onemocnění, zvláště zánětlivá. Přehled poskytuje tabulka 1. Z tohoto výčtu je nedostatek železa příčinou celosvětově vůbec nejčastější (7). U pacientů starších 65 let je příčinou anemie přibližně v jedné třetině chronické zánětlivé onemocnění, ať už společně s chronickým renálním selháním nebo bez něho, v jedné třetině nedostatek živin ve stravě (železo, kyselina listová, vitamin B12), a v jedné třetině je příčina neznámá (6).
Tab. 1. Hlavní příčiny předoperační anemie 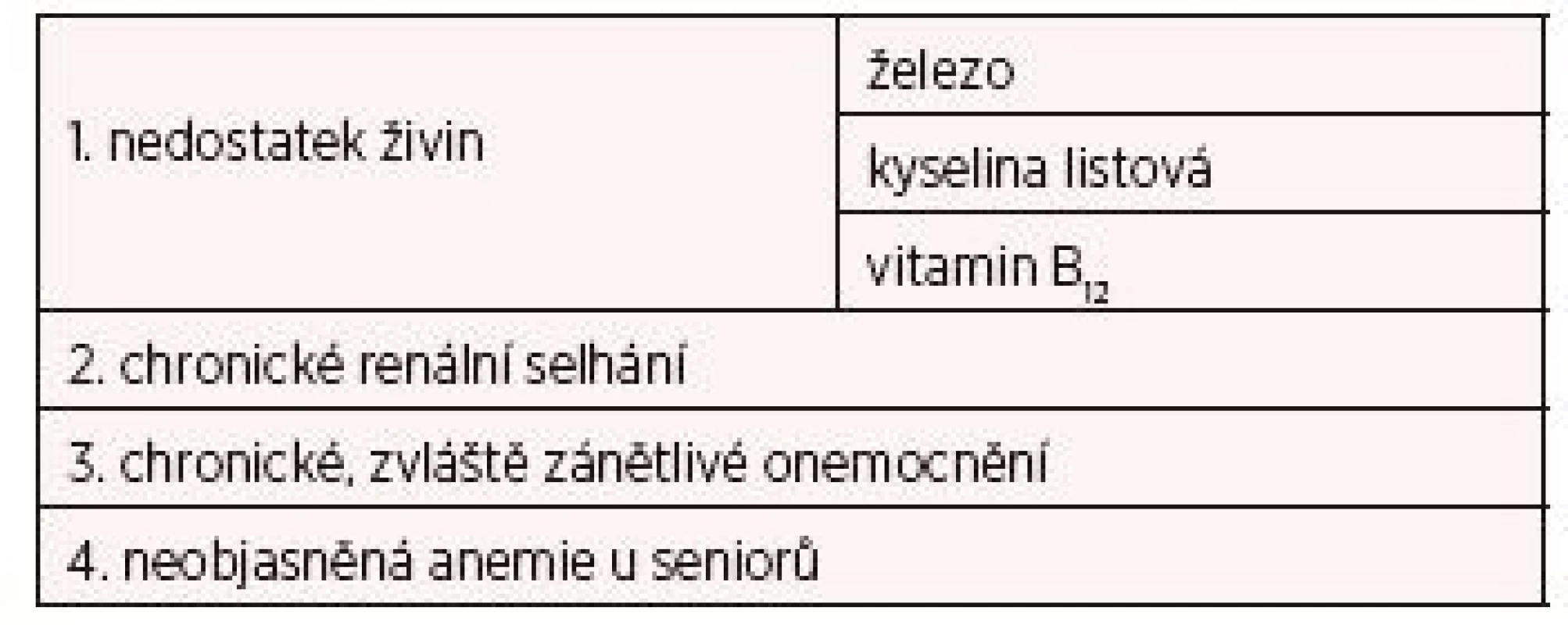
Příčiny nedostatku železa jsou shrnuty v tabulce 2. Nejčastější příčinou sideropenie jsou nadměrné ztráty železa z organismu. U žen je častým zdrojem krvácení urogenitální trakt, zvláště silné menstruační krvácení s nedostatečně zvýšeným příjmem železa z potravy, a také benigní nebo maligní nádory dělohy. Další významnou příčinou ztrát železa je krvácení do trávicího traktu, jehož zdrojem je zejména peptický vřed, brániční kýla s refluxní ezofagitidou, jícnové varixy, hemoroidy, divertikly a benigní nebo maligní nádory. Krvácení do GIT mohou vyvolávat i některé léky, např. kyselina acetylsalicylová, glukokortikoidy, nesteroidní antirevmatika a antikoagulancia.
Tab. 2. Hlavní příčiny nedostatku železa 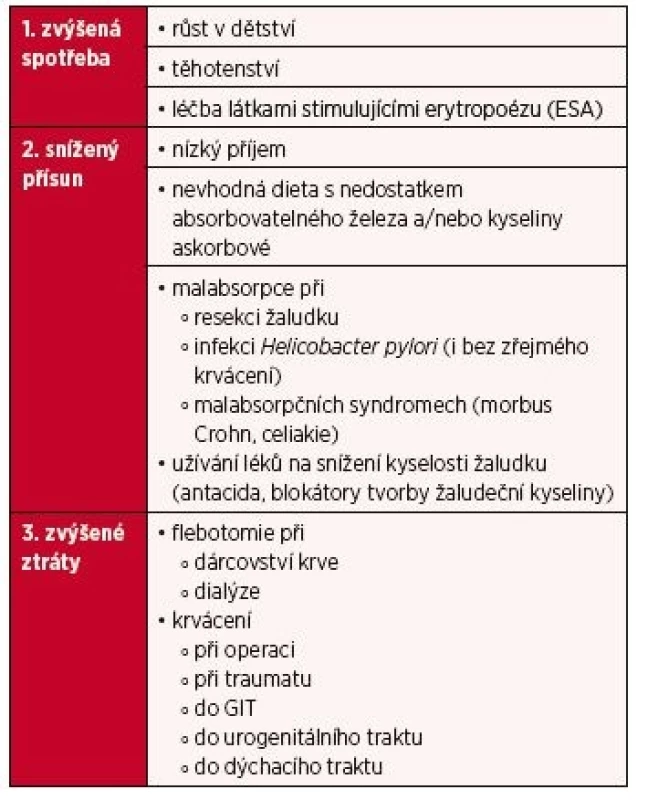
NÁSLEDKY PŘEDOPERAČNÍ ANEMIE
Anemie je natolik běžná, že ji už považujeme za normální a relativně neškodnou. Navzdory masivním klinickým důkazům o opaku také přetrvává falešná představa, že standardní léčbou anemie by měla být transfuze, která má nízké riziko a velké výhody (12). Např. velká retrospektivní studie s téměř 8000 pacienty ukázala, že výskyt předoperační anemie byl skoro 40% a že předoperační anemie byla spojena s téměř čtyřnásobným zvýšením pooperační mortality (1). Předoperační anemie je největším nezávislým předpovědním faktorem potřeby perioperační transfuze, která znamená další dodatečné zvýšení rizika morbidity a mortality. Dokonce i mírná předoperační anemie (Hb 100–120 g/l u žen a 100–130 g/l u mužů) nezávisle zvyšuje u pacientů podstupujících velké nekardiologické operace riziko mortality o 41 % a morbidity o 31 % (14). Studie provedená na základě dat o téměř milionu chirurgických pacientů ukázala, že transfuze jen jedné jednotky červených krvinek zvyšuje riziko různorodých onemocnění, problémů s hojením ran, plicních komplikací, pooperační renální dysfunkce, systémové sepse, smíšené morbidity a prodloužení délky hospitalizace (2). Tabulka 3 následky předoperační anemie shrnuje.
Tab. 3. Následky předoperační anemie 
DIAGNOSTIKA A LÉČBA PŘEDOPERAČNÍ ANEMIE
Protože předoperační anemie a perioperační podání transfuze jsou spojeny s nepříznivými klinickými a ekonomickými důsledky, je žádoucí pomocí multidisciplinárního, multimodalitního a individualizovaného uplatnění principů Patient blood management (PBM) předoperační anemii správně léčit a perioperační transfuzi se co nejvíce vyhnout, a to s hlavním cílem, aby pooperační stav pacienta byl co nejlepší. Prvním principem PBM je optimalizace krevního objemu a množství erytrocytů, což předoperačně znamená včasnou diagnostiku a účinnou léčbu anemie (18). Přínosy tohoto postupu jsou uvedeny v tabulce 4. Uvedeme zde tři možné přístupy: standardní, pragmatický a v časové tísni (12).
Tab. 4. Diagnostika a léčba předoperační anemie zlepšuje stav pacienta 
Standardní přístup
Tento postup začíná vyšetřením úplného krevního obrazu (včetně retikulocytů) a metabolismu železa (železo, feritin a saturace transferinu v séru), a to nejlépe 30 dní před plánovanou operací, aby byl dostatek času na zjištění příčiny anemie a její účinnou léčbu (9). Použití jednoduchého algoritmu (schéma 1) umožňuje rychlou diagnostiku nejčastějších příčin anemie a také zabrání dodatečným nebo zbytečným odběrům krve (3, 19).
Schéma 1 Algoritmus diagnostiky a léčby předoperační anemie 
TSAT – saturace transferinu
ESA – látky stimulující erytropoézuLéčba má vycházet ze zjištěných příčin anemie. Jestliže krevní obraz odhalí anemii, další vyšetření by se mělo nejdříve zaměřit na zhodnocení metabolismu železa, protože jeho nedostatek patří k nejčastějším příčinám anemie. Je třeba rozlišit mezi absolutním nedostatkem železa, sekvestrací železa při zánětu a funkčním nedostatkem železa při stimulaci erytropoézy, ať už endogenní nebo exogenní. Běžná laboratorní vyšetření metabolismu železa jako železo v séru, saturace transferinu, feritin, střední objem erytrocytů a CRP sice zcela detailní diagnostiku příčin nedostatku železa neumožňují, ale pro základní klasifikaci a volbu léčby jsou velmi užitečné (4). Základní laboratorní vyšetření shrnuje tabulka 5. Sérový feritin < 30 µg/l ukazuje na absolutní nedostatek železa a pak je vhodné konzultovat gastroenterologa k vyloučení krvácení z GIT a zvážit případné posunutí operace až do vyřešení anemie. Pro sekvestraci železa při anemii zánětlivých onemocnění svědčí normální nebo zvýšená hladina feritinu při projevech zánětu (CRP > 5 mg/l), přičemž se saturace transferinu nemusí snížit. Funkční nedostatek železa se manifestuje poklesem saturace transferinu při normální hladině feritinu (11). Nedostatek železa je nutné doplnit předoperačně, protože pokud železo není doplněno předoperačně, pooperační suplementace železa již nebude efektivní (15).
Tab. 5. Laboratorní předoperační vyšetření 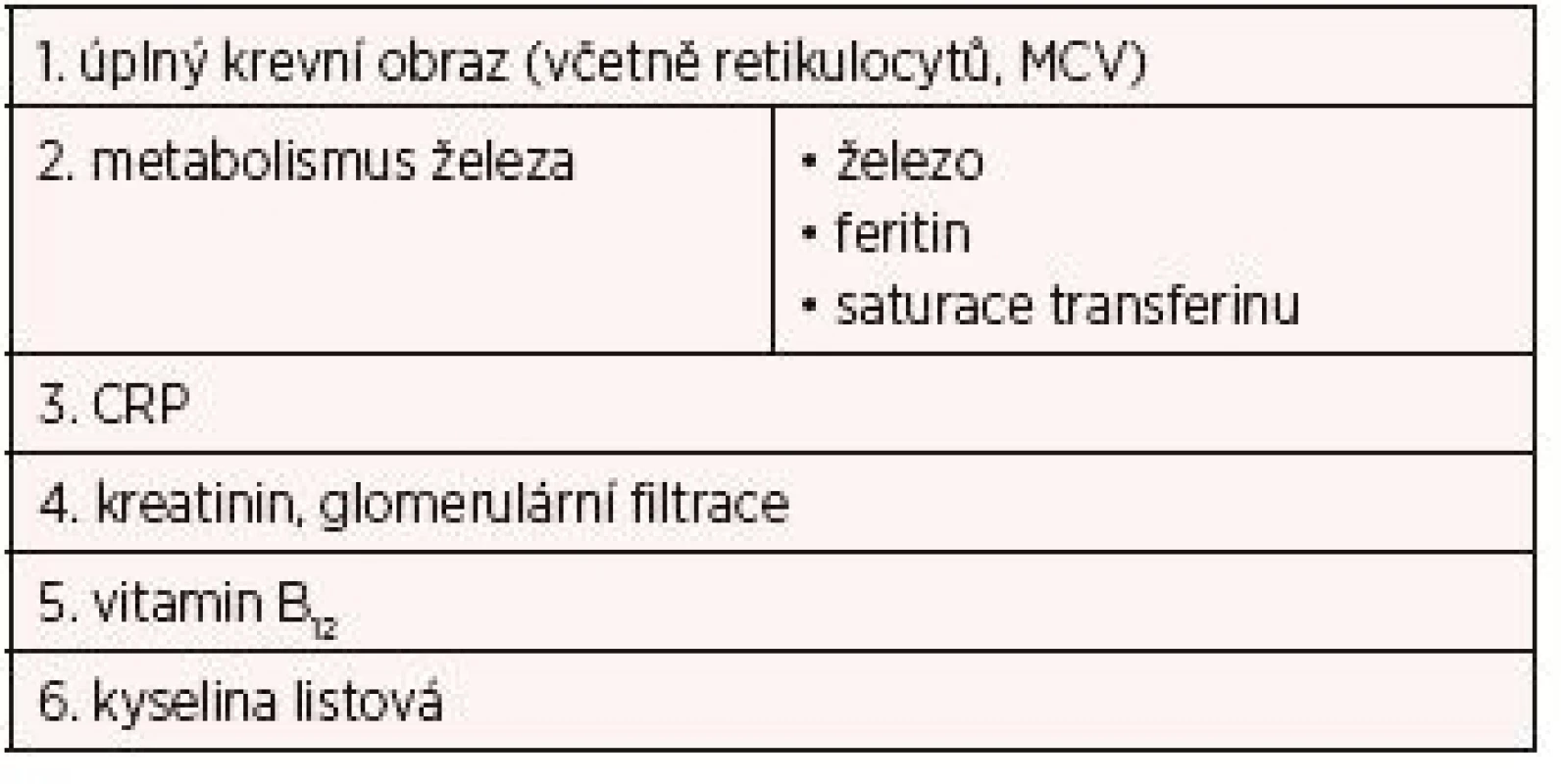
První zásadou léčby nedostatku železa je odstranění její příčiny. Druhou zásadou je substituce dostatečným množstvím železa po dostatečně dlouhou dobu. Máme-li dostatek času a nejsou kontraindikace, začneme podáváním perorálního železa, a to v dávce 100–200 mg denně po 2–4 týdny a účinnost léčby 4 týdny před operací ověříme. Dostatečná suplementace trvá nejméně 2 měsíce a často tolik času do operace nemáme. Navíc více jak třetina pacientů p.o. železo netoleruje a současné zánětlivé onemocnění jeho absorpci a distribuci výrazně snižuje. Pokud léčba perorálním železem není účinná, je na místě zvážit předoperační suplementaci intravenózním železem, které podáváme 3–4 týdny před operací. Dostatek studií prokázalo jak účinnost, tak bezpečnost novějších preparátů a Evropská léková agentura v roce 2013 na základě důkladného přezkoumání uvedla, že užitek z podávání i.v. železa převažuje rizika (8). Je důležité zdůraznit, že podávání intravenózního železa nikdy nevede k dosažení suprafyziologických hodnot Hb a/nebo trombocytóze a tak nezvyšuje riziko trombembolických komplikací.
Hladina sérového feritinu < 100 µg/l a saturace transferinu < 20 % jsou známkami nedostatečných zásob železa pro operace, u kterých se očekávají střední až vysoké krevní ztráty. Proto je dobré tyto parametry stanovit, i když není přítomna anemie. 1 µg/l feritinu odpovídá 8−10 mg uloženého železa. Ke tvorbě 10 g/l Hb u 70kg dospělého je potřeba asi 165 mg uloženého železa. Pokud je předoperační feritin < 100 μg/l, krevní ztráta, která pooperačně způsobí pokles Hb o ≥ 30 g/l, zásoby železa vyčerpá. Tito pacienti by tedy také měli předoperačně dostávat železo k doplnění jeho zásob (16).
Pokud při anemii nejsou saturace transferinu a sérový feritin sníženy a absolutní nedostatek železa je vyloučen, je na místě zhodnotit sérový kreatinin a glomerulární filtraci. Abnormální hodnoty pak odhalí chronické onemocnění ledvin a je vhodné k dalšímu postupu konzultovat nefrologa a zvážit podání látek stimulujících erytropoézu (ESA). Stanovení hladiny vitaminu B12 a kyseliny listové odhalí jejich nedostatek a směřuje pak pacienta k substituční léčbě. Pokud i tyto parametry jsou normální, je třeba uvažovat o anemii chronického onemocnění a zvážit podání ESA.
V Evropě je podávání ESA schváleno pro zlepšení předoperačního Hb a snížení pravděpodobnosti podání transfuze u pacientů před elektivními ortopedickými operacemi se střední anemií (Hb 100–130 g/l) a očekávanou střední krevní ztrátou, u kterých byly nedostatky živin vyloučeny nebo vyřešeny (3). Praxe ukazuje, že jedna nebo dvě dávky rHuEPO (rekombinantní humánní erytropoetin) 40 000 IU by mohly být pro dosažení cílové hodnoty Hb ≥ 130 g/l dostatečné, a to zvláště když je současně podáváno i.v. železo. Indikace a dávkování ESA je třeba stanovit přísně individuálně, zajistit dostatek železa pro kostní dřeň k maximalizaci jejich účinku a poskytnout adekvátní farmakologickou tromboembolickou profylaxi (12).
Nevysvětlená anemie a anemie při nedostatku vitaminu B12 a kyseliny listové u starších pacientů je charakterizována nízkými hladinami erytropoetinu a zvýšenými zánětlivými parametry, takže použití ESA by se mělo zvážit tedy i v tomto případě, pokud žádoucí hematologické reakce není dosaženo suplementací daných vitaminů (tab. 6).
Tab. 6. Léčba předoperační anemie 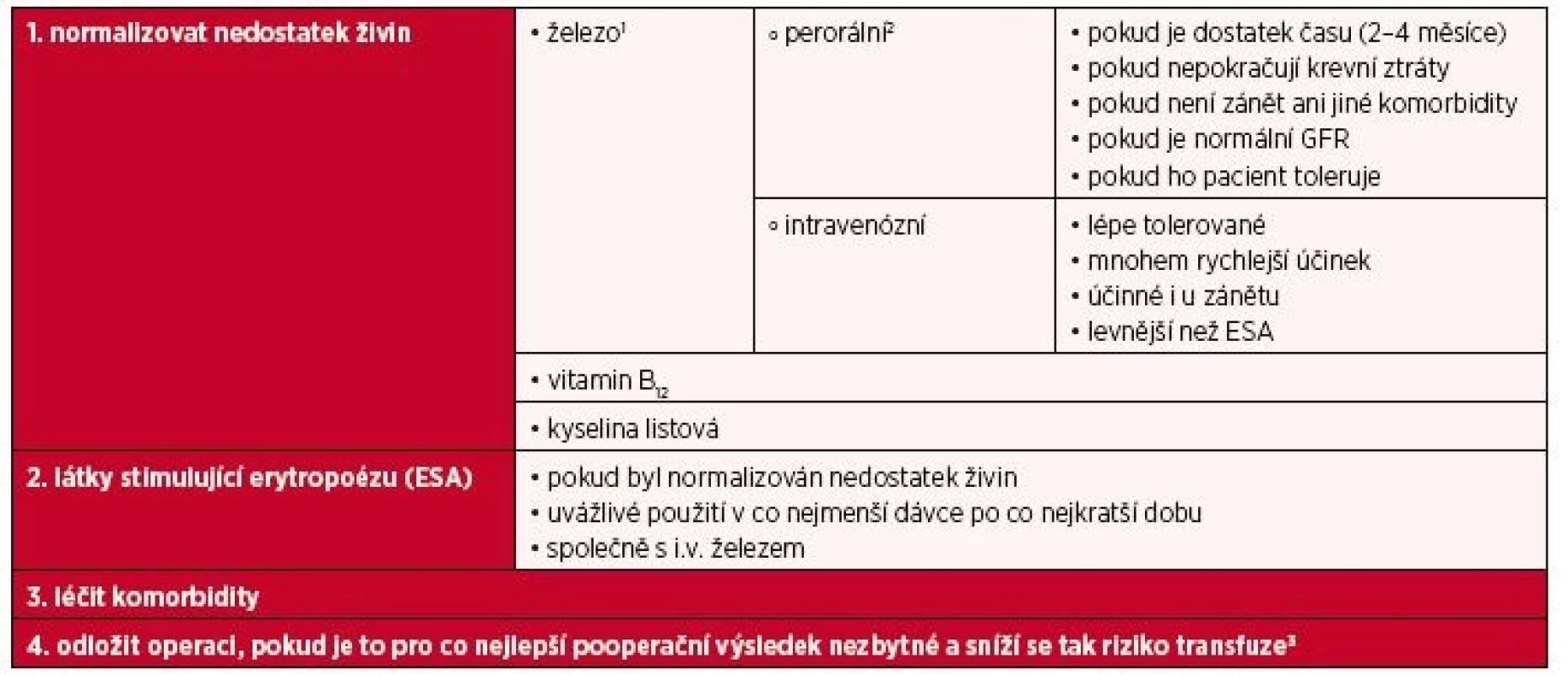
1Volba formy podávaného železa závisí na tom, kolik času do operace zbývá, jak pacient perorální železo toleruje a jaký je stav jeho metabolismu železa.
2 Relativně pomalé doplnění zásob železa současně s vysokým (30–40%) výskytem gastrointestinální intolerance; současné zánětlivé onemocnění snižuje absorpci železa; nutnost znovu zhodnotit stav anemie 4 týdny před operací, aby se ověřila účinnost léčby.
3 Očekávaná odezva optimalizace hemoglobinu na léčbu anemie: U většiny pacientů lze očekávat růst hemoglobinu o 5–10 g/l za týden při podávání i.v. železa a/nebo ESA.Pragmatický přístup
Tento postup reaguje na potřebu zvládnutí předoperační anemie zjednodušit, protože její detailní zkoumání může být pro zdravotnická zařízení značně zatěžující a někdy ani není možné. Např. nedávno Theusinger et al. prezentoval pozitivní výsledky čtyřletých zkušeností s pragmatickým přístupem k léčbě pacientů před velkými ortopedickými operacemi, jehož základem je dobrá spolupráce mezi anesteziology a praktickými lékaři. Protože nejčastějším typem předoperační anemie u ortopedických pacientů je anemie z nedostatku železa a anemie chronických zánětlivých onemocnění, je pacientům s Hb < 130 g/l nejprve podáno 1000 mg i.v. železa a 40 000 IU rHuEPO s.c., pokud nejsou kontraindikace. Současně pacienti dostávají předoperačně vitamin B12 i.m. (1 mg) a kyselinu listovou p.o. (5 mg denně), aby se jejich nedostatek nahradil nebo se mu předešlo. Hladiny vitaminu B12 a kyseliny listové se totiž obvykle rutinně nestanovují a zvláště starší pacienti potřebují erytropoézu stimulovat pomocí rHuEPO. Po 14 dnech dostávají pacienti, u kterých zůstává Hb < 130 g/l, druhou dávku intravenózního železa, rHuEPO a vitaminu B12. Všichni léčení pacienti měli podle této studie v den operace normální hodnoty hemoglobinu (≥ 130 g/l) (20). Tento postup sice nenahrazuje standardní cílenou léčbu na základě zjištěné příčiny anemie a není obecným doporučením, ale ukazuje, že i v situaci, kdy detailní diagnostika anemie není možná, můžeme ji úspěšně zlepšit.
Přístup v časové tísni
Co můžeme udělat, pokud jsme v časové tísni, např. v situaci neodkladné operace nebo pacient je vyšetřen jen několik dní před naplánovanou operací? Může být perioperační léčba s intravenózním železem a/nebo rHuEPO užitečná? Nedávná studie na více než 2500 pacientech porovnala data pacientů, kteří velmi krátkodobě (do 5 dní předoperačně a do 3 dnů pooperačně) dostávali intravenózní železo (200–600 mg) společně s rHuEPO (40 000 IU) nebo bez něho, s daty pacientů léčených standardně (p.o. železem nebo žádným železem). Výsledky ukázaly, že velmi krátkodobé perioperační podávání i.v. železa s rHuEPO nebo bez něho je u ortopedických operací dolní končetiny spojené se snížením podávání transfuze a zkrácením délky hospitalizace, a to bez zvýšení pooperační morbidity a mortality (13). Tento postup můžeme v časové tísni zvážit. Takže je žádoucí využít k léčbě předoperační anemie jakkoliv dlouhou dobu, kterou máme k dispozici (10). Možnosti léčby podle časové dispozice shrnuje tabulka 7.
Tab. 7. Přehled léčby předoperační anemie podle časové dispozice 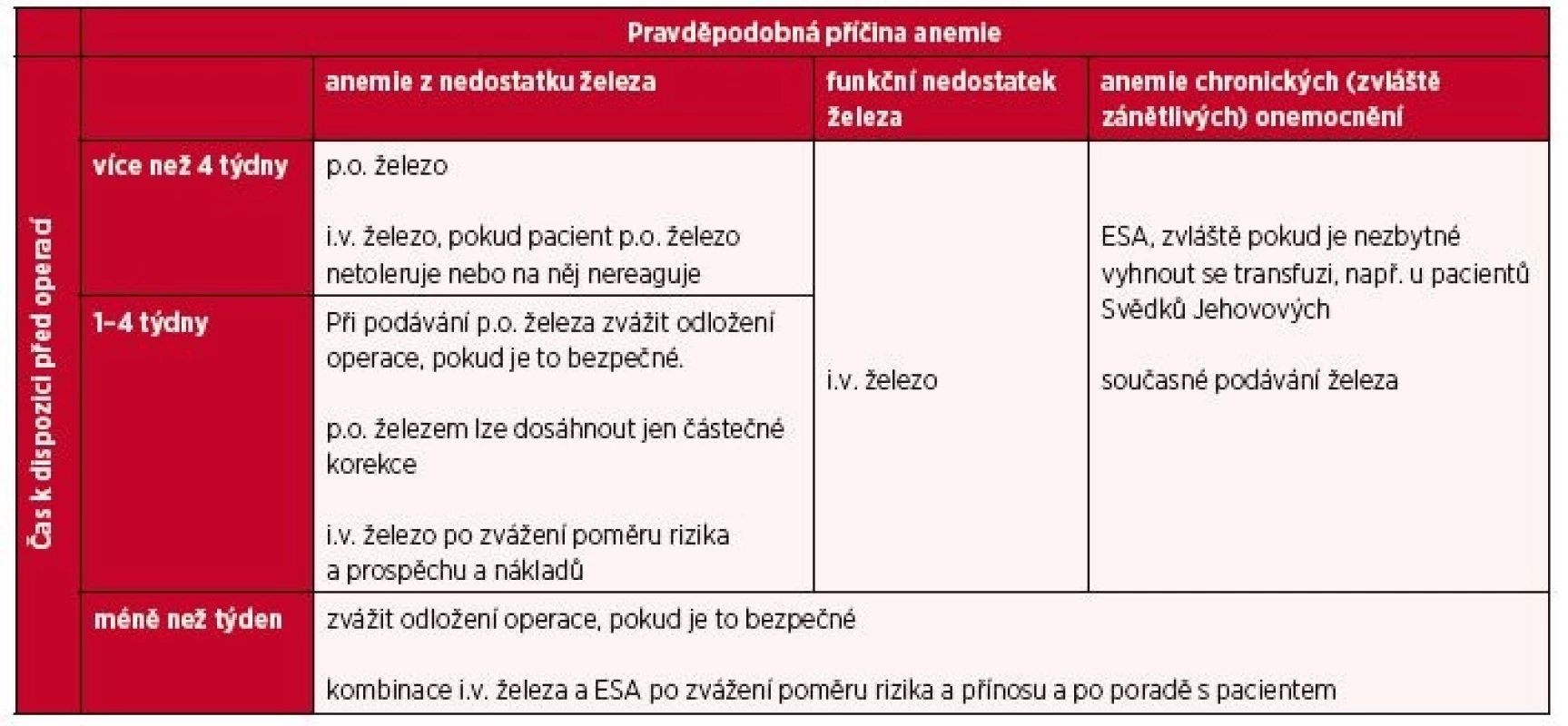
ZÁVĚR
Předoperační anemie by měla být diagnostikována nejméně 4 týdny před operací, měly by být stanoveny její příčiny, a ty pokud je to možné odstranit nebo anemii na základě zjištěné příčiny účinně a včas léčit. Léčba anemie by měla být ušita pacientovi na míru a to s cílem, aby stav pacienta byl po operaci co nejlepší. Neanemičtí pacienti s nedostatečnými zásobami železa před operacemi s očekávanými středními až vysokými krevními ztrátami také mají užitek s předoperačního podávání železa. Včasná diagnostika a účinná léčba předoperační anemie je naplněním prvního principu Patient blood management (PBM), tedy předoperační optimalizace krevního objemu a množství erytrocytů.
Střet zájmů: žádný.
ADRESA PRO KORESPONDENCI:
MUDr. Josip Slipac
EUC Premium s.r.o.
Jánská 2, 602 00 Brno
e-mail: slipac.josip@gmail.com
Zdroje
1. Beattie WS, Karkouti K, Wijeysundera DN, Tait G. Risk associated with preoperative anemia in noncardiac surgery: a single center cohort study. Anesthesiology 2009; 110(3): 574–581.
2. Ferraris VA, Davenport DL, Saha SP, et al. Surgical outcomes and transfusion of minimal amounts of blood in the operating room. Arch Surg 2012; 147 : 49–55.
3. Goodnough LT, Maniatis A, Earnshaw P, et al. Detection, evaluation, and management of preoperative anaemia in the elective orthopaedic surgical patient: NATA guidelines. Br J Anaesth 2011; 106(1): 13–22.
4. Goodnough LT, Nemeth E, Ganz T. Detection, evaluation, and management of iron-restricted erythropoiesis. Blood 2010; 116(23): 4754–4761.
5. Goodnough LT, Schrier SL. Evaluation and management of anemia in the elderly. Am J Hematol 2014; 89(1): 88–96.
6. Guralnik JM, Eisenstaedt RS, Ferrucci L, et al. Prevalence of anemia in persons 65 years and older in the United States: evidence for a high rate of unexplained anemia. Blood 2004; 104 : 2263–2268.
7. Kassebaum NJ, Jasrasaria R, Naghavi M, et al. A systematic analysis of global anemia burden from 1990 to 2010. Blood 2014; 123 : 615–624.
8. Kotzé A, Harris A, Baker C, et al. British Committee for Standards in Haematology Guidelines on the identification and management of pre-operative anaemia. Br J Haematol 2015; 171 : 322–331.
9. Kozek-Langenecker SA, Afshari A, Albaladejo P, et al. Management of severe perioperative bleeding: guidelines from the European Society of Anaesthesiology. Eur J Anaesthesiol 2013; 30 : 270–382.
10. Leal-Noval SR, Muñoz M, Asuero M, et al. Spanish consensus statement on alternatives to allogeneic blood transfusion: the 2013 update of the „Seville Document“. Blood Transfus 2013; 11 : 585–610.
11. Muñoz M, García-Erce JA, Remacha AF. Disorders of iron metabolism. Part II: iron deficiency and iron overload. J Clin Pathol 2011; 64 : 287–296.
12. Muñoz M, Gómez-Ramírez S, Campos A, et al. Pre-operative anaemia: prevalence, consequences and approaches to management. Blood Transfus. 2015; 13(3): 370–379.
13. Muñoz M, Gómez-Ramírez S, Cuenca J, et al. Very-short-term perioperative intravenous iron administration and postoperative outcome in major orthopedic surgery: a pooled analysis of observational data from 2547 patients. Transfusion 2014; 54(2): 289–299.
14. Musallam KM, Tamim HM, Richards T, et al. Preoperative anaemia and postoperative outcomes in non-cardiac surgery: a retrospective cohort study. Lancet 2011; 378 : 1396–1407.
15. Parker MJ. Iron supplementation for anemia after hip fracture surgery: a randomized trial of 300 patients. J Bone Joint Surg Am 2010; 92 : 265–269.
16. Pasricha SR, Flecknoe-Brown SC, Allen KJ, et al. Diagnosis and management of iron deficiency anaemia: a clinical update. Med J Aust 2010; 193 : 525–532.
17. Shander A, Knight K, Thurer R, Adamson J, Spence R. Prevalence and outcomes of anemia in surgery: a systematic review of the literature. Am J Med 2004; 116 : 58–69.
18. Shander A, Van Aken H, Colomina MJ, et al. Patient blood management in Europe. Br J Anaesth 2012; 109 : 55–68.
19. Society for the Advancement of Blood Management (SABM). Anemia in the pre-surgical patient. Recognition, diagnosis, and management. SABM 2014.
20. Theusinger OM, Kind SL, Seifert B, et al. Patient blood management in orthopaedic surgery – a four year follow up from 2008 to 2011 at the Balgrist University Hospital in Zurich, Switzerland on transfusion requirements and blood loss. Blood Transfus 2014; 12 : 195–203.
21. World Health Organization. Haemoglobin concentrations for the diagnosis of anaemia and assessment of severity [online]. Dostupný z: http://apps.who.int/iris/bitstream/10665/85839/3/WHO_NMH_NHD_MNM_11.1_eng.pdf [cit. 2018-01-12]
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2018 Číslo 3- Na inkontinenční pomůcky nově dosáhne více pacientů
- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Úloha praktického lékaře v péči o inkontinentní pacienty
-
Všechny články tohoto čísla
- Základy respirační fyzioterapie pro praktické lékaře
- Názory občanů České republiky na vybrané aspekty činnosti všeobecných praktických lékařů – 2017
- Přehled dotazníků a škál hodnotících motorické příznaky pacientů s Parkinsonovou nemocí
- Optoelektronické skenování jako nástroj pro měření antropometrických rozměrů dolních končetin
- Zdravotní gramotnost a potřeba komunitních center zdraví
- Liečba protilátkových imunodeficiencií subkutánnymi imunoglobulínmi
- Komentář k článku Heřman T. Současný pohled na otravu oxidem uhelnatým v České republice (Prakt. Lék. 2018; 98(1): 26–30)
- Vzpomínka na prim. MUDr. Karla Daňka, CSc. (1928–2017)
-
Špatenková N. a kolektiv
Krize a krizová intervence - Předoperační anemie: výskyt, příčiny, následky, diagnostika a léčba
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Předoperační anemie: výskyt, příčiny, následky, diagnostika a léčba
- Přehled dotazníků a škál hodnotících motorické příznaky pacientů s Parkinsonovou nemocí
- Liečba protilátkových imunodeficiencií subkutánnymi imunoglobulínmi
- Základy respirační fyzioterapie pro praktické lékaře
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



