-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Importované tropické horečnaté infekce
Febrile infections in travellers returning from the tropics
Travel medicine is a dynamically evolving medical speciality. As the number of Czech tourists travelling to tropical regions is increasing, more and more general practitioners are seeing and treating these patients. Since there is also an increasing number of immigrants from tropical countries, the risk of import of infections, which are rare in Europe, is on the increase. The most common imported infections are traveller’s diarrhoea, malaria, dengue fever, rickettsial infections, typhoid fever, tuberculosis, viral hepatitis, skin infections and sexually transmitted diseases. It is important to provide tourists with up-to-date information about risks when travelling to tropical regions. Although the early diagnosis and treatment of tropical infections such as malaria, leishmaniasis and typhoid fever may prevent severe complications, knowledge of, and experience with, these infections is not sufficient within the medical community in our country.
Key words:
travel medicine, tropical febrile infections, malaria, dengue fever, rickettsial infections.
Autoři: F. Stejskal
Působiště autorů: Přednosta: Doc. MUDr. Michal Holub, Ph. D. ; III. klinika infekčních a tropických nemocí ; 1. lékařská fakulta UK a FN Na Bulovce ; Oddělení tropické medicíny
Vyšlo v časopise: Prakt. Lék. 2008; 88(1): 31-35
Kategorie: Z různých oborů
Souhrn
Cestovní medicína představuje rychle se rozvíjející obor, který se díky narůstajícímu počtu našich turistů cestujících do tropických oblastí stává náplní činnosti praktických lékařů i specialistů řady dalších lékařských oborů. Se zvyšujícím se počtem imigrantů a zahraničních pracovníků ze zemí s nízkým hygienickým standardem vzrůstá riziko importu vzácných, či dříve eliminovaných onemocnění. Mezi nejčastější importované infekce patří cestovní průjmy, horečnaté infekce (malárie, dengue, ricketsiózy, břišní tyfus, tuberkulóza aj), virové hepatitidy, kožní afekce a sexuálně přenosné nemoci. Důležité je kvalitně a včas informovat turisty o zdravotních rizicích při cestách do tropických a epidemiologicky rizikových oblastí. Přestože včasná diagnostika a léčba tropických infekcí jako jsou malárie, leishmaniózy a břišní tyfus, mohou zabránit vzniku závažných komplikací, znalosti problematiky cestovní medicíny nejsou u našich lékařů dostatečné.
Klíčová slova:
cestovní medicína, horečnaté tropické infekce, malárie, dengue, ricketsiózy.Úvod
Celosvětově vzrůstá počet osob cestujících do epidemiologicky rizikových oblastí. Letecky je ročně přepravena více než 1 miliarda pasažérů, z toho asi 50 milionů do rozvojových zemí (11). Tyto přesuny obyvatel a zboží na velké vzdálenosti zvyšují riziko šíření závažných infekčních onemocnění. Jako příklady lze uvést šíření různých typů viru dengue, které od 60. let minulého století způsobuje rozsáhlé epidemie hemoragické formy dengue (DHF) v jihovýchodní Asii, Indii, Střední a Jižní Americe (5). V roce 2003 došlo leteckou cestou k přenosu infekce SARS („severe acute respiratory syndrome“ = těžký akutní respirační syndrom) z Číny a jihovýchodní Asie na ostatní kontinenty, a pouze přísná karanténní opatření zabránila celosvětovému rozšíření této choroby (11). V roce 2006 propukla rozsáhlá epidemie horečky chikungunya na ostrovech v Indickém oceánu (Réunion, Mauritius, Mayotte) a v Indii (14). Do Evropy bylo importováno několik set případů tohoto onemocnění, několik jich bylo diagnostikováno i v ČR (25). Vzhledem k přítomnosti komárů Aëdes albopictus, specifických přenašečů této arbovirózy, v jižní Evropě vznikla obava z jejího rozšíření i na náš kontinent (9). V létě 2007 byl přenos horečky chikungunya prokázán v severovýchodní Itálii, kde onemocnělo více než 200 osob, a virus byl izolován z komárů (10). V současnosti se očekává další pandemie chřipky, přičemž se předpokládá, že k jejímu celosvětovému rozšíření může dojít během několika měsíců.
S importovanými chorobami se v klinické praxi stále častěji setkávají nejen lékaři na specializovaných infekčních odděleních, ale i praktici, pediatři a lékaři dalších oborů. Nejčastější zdravotní potíže při cestách do tropů představují úrazy, zhoršení chronických onemocnění, především kardiovaskulárních a respiračních, dále potíže související s klimatem (přehřátí, podchlazení) a sportovní aktivitou (vysokohorská, kesonová nemoc). Nemalé riziko představují infekční choroby, mezi nejčastější patří cestovní průjmy, horečnatá onemocnění, kožní afekce a infekční hepatitidy. Méně časté jsou neurologické, svalové, kloubní a oční potíže. Je nutné myslet na sexuálně přenosné choroby a zlepšit osvětu k jejich prevenci.
Narůstá počet turistických cest našich občanů a zvyšuje se podíl individuálních cestovatelů do vysoce rizikových oblastí v subsaharské Africe, Amazonii, jihovýchodní Asii a na Indickém subkontinentu. Přibývá osob, které dlouhodobě v zahraničí pracují, a imigrantů ze zemí s nízkou socioekonomickou úrovní, kteří přechodně i dlouhodobě pobývají na území České republiky. Mezi nejčastěji navštívené oblasti patří Středomoří a severní Afrika (16). I v těchto zdánlivě bezpečných destinacích hrozí kromě běžných respiračních a gastrointestinálních infekcí závažné exotické choroby jako např. viscerální a kožní leishmaniózy, ricketsiózy (15), endemický návratný tyfus, horečka papatači, Toscana a další arbovirózy. V roce 2004 proběhla rozsáhlá epidemie virové hepatitidy A s více než 300 případy u turistů z řady evropských zemí včetně ČR, kteří se nakazili v kvalitním hotelu v Hurgádě v Egyptě (3).
Cílem tohoto přehledného sdělení je seznámit širší lékařskou veřejnost s problematikou importovaných horečnatých infekcí a postupem při jejich diagnostice.
Diagnostika horečnatých stavů po návratu z tropů
Při vyšetření cestovatelů s horečkou po pobytu v tropech a subtropech je důležitá podrobná cestovatelská anamnéza, při níž zaznamenáme navštívené oblasti v chronologickém pořadí (tab. 1). Při zevrubném fyzikálním vyšetření pátráme především po fokálních příznacích, potenciálních zdrojích infekce (17, 21). U řady horečnatých stavů po návratu z tropů se nejedná o specifické tropické infekce, ale běžná respirační nebo gastrointestinální onemocnění, která obvykle bez následků odezní. Důležité, ale obtížné, je odlišit závažná, potenciálně smrtelná onemocnění (malárie, břišní tyfus) a vysoce přenosné infekce (SARS, hemoragické horečky, cholera), od méně závažných příčin, a nezatěžovat pacienty, diagnostické laboratoře a zdravotní systém neindikovanými nákladnými nebo invazívními vyšetřeními.
Tab. 1. Rozšíření vybraných tropických infekcí a) Geograficky omezené rozšíření b) Infekce široce rozšířené v tropech a subtropech 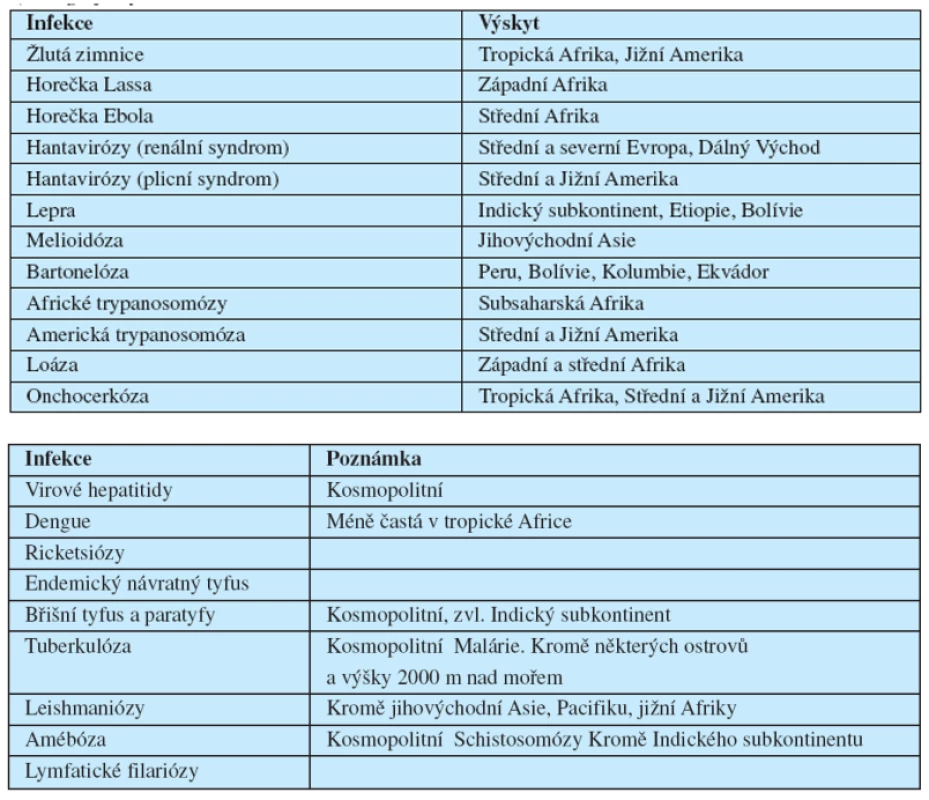
Horečnatá onemocnění se vyskytují u 2–12 % cestovatelů během a po pobytu v tropech a subtropech (2). Protrahované horečky jsou častější při pobytu v tropech delším než 4 týdny. Mezi laboratorní vyšetření první linie patří krevní obraz s očmo provedeným diferenciálním rozpočtem bílých krvinek, jež nám umožní základní diferenciálně diagnostickou rozvahu a nasměruje další vyšetření (17) (tab. 2). Stanovení zánětlivých ukazatelů (CRP, prokalcitonin), krevní srážlivosti (Quick, aPTT), krevních plynů a jaterních testů pomůže zhodnotit závažnost onemocnění a nutnost hospitalizace. Tu doporučíme vždy v případě těžší alterace klinického stavu, která se může projevit hypotenzí, tachykardií, poruchou vědomí apod.
Tab. 2. Anémie a trombocytopénie u tropických infekcí 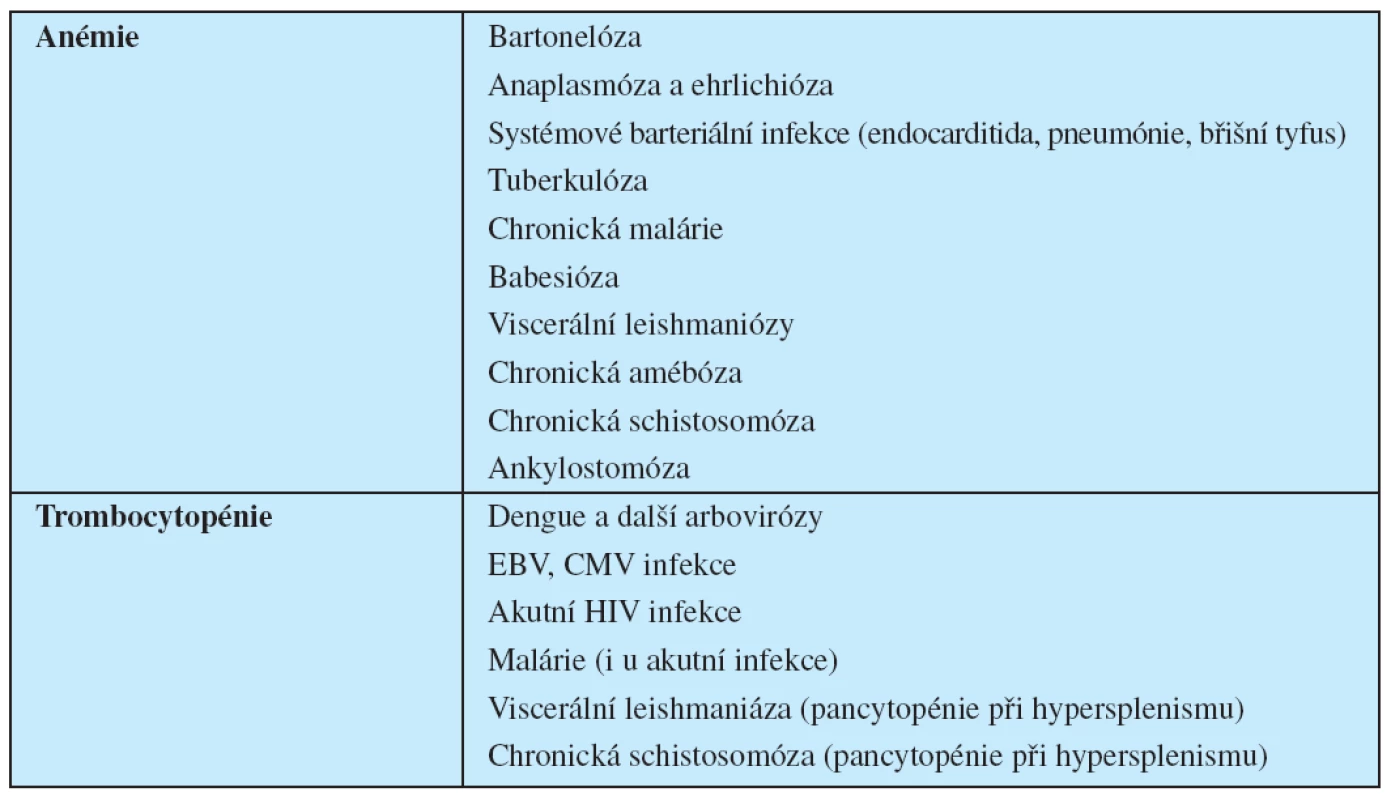
Před případným nasazením antibiotik je nutné vždy nabrat minimálně 2–3 hemokultury s odstupem 30 minut. Odběry hemokultur společně s kultivací moči a stolice jsou základem diagnostiky břišního tyfu a paratyfů. U všech pacientů s horečkou, kteří pobývali v malarických oblastech se provádí krevní nátěry: tlustá kapka a tenký nátěr (13). Obě vyšetření je nutné provést neprodleně a nátěry rychle dopravit do příslušné diagnostické laboratoře. Výsledek je k dispozici obvykle do dvou hodin. Krevní roztěry mohou být pozitivní i u vzácnějších importovaných horečnatých infekcí, jako jsou návratný tyfus, babesióza, trypanosomiázy a filariózy. Sérologická vyšetření (tab. 3) se používají zejména při diagnostice virových infekcí (dengue a ostatní arbovirózy, EBV, CMV, virové hepatitidy), ricketsióz, některých bakteriálních (leptospirózy, brucelóza, tularémie) a parazitárních infekcí (extraintestinální amébiáza, viscerální leishmanióza, toxoplasmóza, schistosomiáza, filariózy, cysticerkóza, hydatidóza, jaterní fasciolóza, larvální toxokaróza).
Tab. 3. Diagnostika vybraných tropických infekcí a kontakt na referenční laboratoře 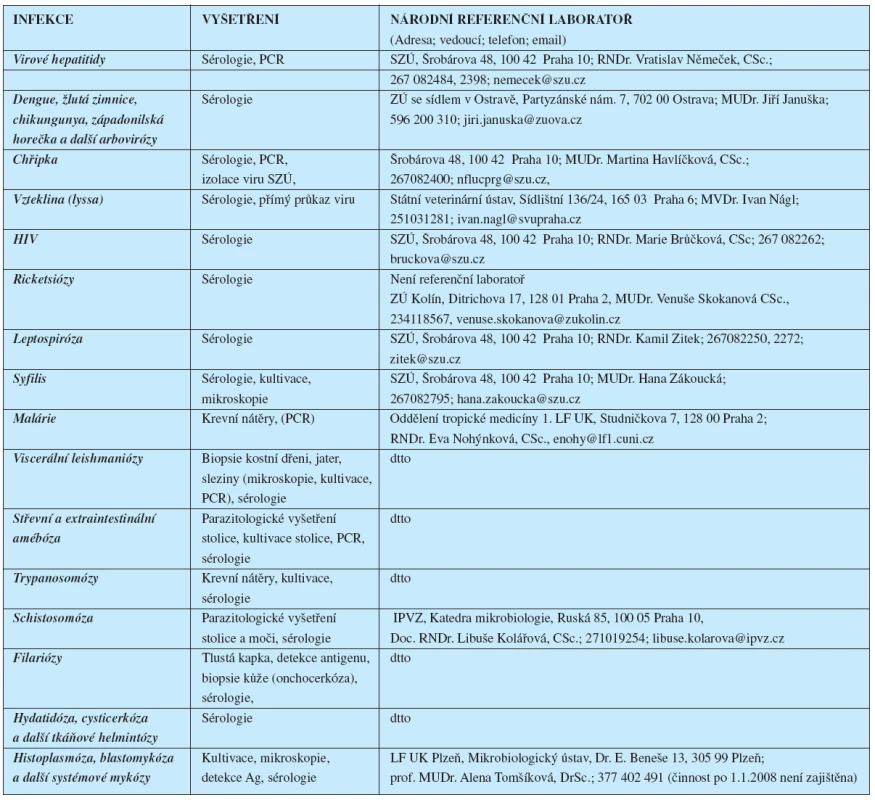
Stále více se v diagnostice tropických infekcí uplatňují molekulární metody. Nezastupitelné jsou při rychlém průkazu závažných virových infekcí jako SARS nebo ptačí chřipka.
V parazitologii se uplatňují zejména při odlišení Entamoeba histolytica od morfologicky identické, nepatogenní E. dispar (12) nebo při typizaci leishmanióz. V zahraničí se využívá PCR též k identifikaci malarických plazmódií, původců babesiózy, střevních parazitárních infekcí (kryptosporidióza, giardióza, cyklosporóza), návratného tyfu a ricketsióz (7).
Do diferenciální diagnostiky protrahovaných febrilních stavů je kromě infekcí jako jsou tuberkulóza, HIV infekce a sekundární syfilis nutno zahrnout i neinfekční příčiny: malignity (Hodgkinské, non-hodgkinské lymfomy a leukémie), systémová onemocnění pojiva (systémový lupus erytematodes, revmatoidní artritida, arteriitis temporalis), sarkoidózu, opakovanou plicní embolizaci apod.
Horečka s orgánovými příznaky
Hepatosplenomegalie a lymfadenopatie
Hepatomegalie a lymfadenopatie jsou častým nespecifickým příznakem řady horečnatých tropických infekcí. Mírná hepatomegalie, elevace jaterních transamináz a bilirubinu jsou běžné u akutních infekcí herpetickými viry, enteroviróz, arboviróz, ricketsióz, břišního tyfu, malárie, trypanosomóz, schistosomózy apod. U malárie nejsou zvětšeny lymfatické uzliny. U pacientů s hepatomegalií a ikterem je nutné vyloučit především virové hepatitidy A–E, leptospirózu, tropickou malárii (infekce P. falciparum), břišní tyfus, bakteriální sepsi, zvl. pneumokokovou, těžší průběh EBV a CMV infekcí, ricketsióz aj. (6).
Vzácné tropické příčiny mají žlutá zimnice, horečka Lassa a další hemoragické horečky, babesióza a v Jižní Americe bartonelóza (infekce Bartonella bacilliformis). Při virových hepatitidách bývá horečka obvykle v prodromální, anikterické fázi a odezní během několika dnů po nástupu žloutenky. Jestliže je ikterus přítomen současně s horečkou, jedná se obvykle o závažnější infekce, jako malárie, břišní nebo návratný tyfus a leptospiróza. Leptospiróza má kosmopolitní rozšíření, ale je výrazně častější v jihovýchodní Asii. V anamnéze bývá konzumace nebo koupání v kontaminované vodě, v laboratoři jsou kromě elevace jaterních transamináz zvýšeny urea a kreatinin. Těžké případy mohou být komplikovány krvácivými projevy a syndromem diseminované intravaskulární koagulopatie. U osob s deficitem glukóza-6-P dehydrogenázy může být příčinou ikteru hemolytická anémie po podání některých antipyretik (fenacetin), antibiotik (sulfonamidy, sulfony) a antimalarik (primachin, chlorochin, chinin).
Splenomegalie je popisována jako časný příznak asi u 24–40 % případů malárie (4). Výrazná splenomegalie je typická pro viscerální leishmaniózu, brucelózu, chronickou malárii a chronickou schistosomózu. Většina případů viscerálních leishmanióz (včetně malých dětí) byla importována do České republiky z oblasti Středomoří (19). Onemocnění se projevuje únavou, horečkou a hepatosplenomegalií. Diferenciální diagnóza zahrnuje především hemoblastózy (Hodgkinské a non-hodgkinské lymfomy, chronickou myeloidní leukémii a syndrom myelofibrózy). K diagnostice viscerálních leishmanióz se využívá přímý průkaz amastigotů v biopsii kostní dřeně, sleziny nebo jater, užitečné je i sérologické vyšetření (22).
Zvětšené lymfatické uzliny mohou být přítomny u řady virových (dengue, chikungunya, EBV, CMV), bakteriálních (ricketsiózy, tularémie, brucelóza, návratný tyfus, mor) a parazitárních (toxoplasmóza, leishmaniózy, trypanosomiázy, schistosomózy, filariózy) infekcí. Při perzistující lymfadenopatii a chronické horečce nebo subfebriliích je třeba vyloučit HIV infekci. Vznik kožního vředu či eschary a zvětšení svodných lymfatických uzlin je časté u stafylokokové či streptokokové pyodermie, tularémie, ricketsióz, uzlinových forem tuberkulózy, mykobakterióz (infekce M. ulcerans, M. marinum), sporotrichózy, kožní leishmaniózy, a africké trypanosomózy (23, 24).
Ložiskové jaterní léze
Při horečce a přítomnosti abscesového ložiska v játrech pomýšlíme především na bakteriální a amébovou etiologii. V případě amébového abscesu bývá pozitivní cestovní anamnéza. Původce Entamoeba histolytica má však kosmopolitní rozšíření a vzácně se můžeme setkat s případy u osob, které necestovaly. Amébové abscesy 5–7krát častěji postihují muže než ženy (předpokládá se závislost na hladině testosteronu) (1). Mohou být solitérní i mnohočetné, častěji se nachází v pravém jaterním laloku.
Velmi specifickou diagnostickou metodou je sérologie (18). U bakteriálních jaterních abscesů mohou být pozitivní hemokultury, amébové abscesy jsou sterilní. Vzácnější příčinu ložiskové jaterní léze v tropech představují mykotické abscesy, tuberkulom jater, melioidóza (původce Burkholderia pseeudomallei), hydatidové cysty a hepatocelulární karcinom. Punkce či drenáž jaterních abscesů a cyst nejasné etiologie je kontraindikována, neboť může dojít k diseminaci infekce, v případě hydatidových cyst též k těžké alergické reakci a k anafylaktickému šoku. Proto je nutné vyloučit parazitární etiologii jaterních abscesů a cyst příslušným sérologickým vyšetřením (tab. 3).
Horečka s vyrážkou a krvácivými projevy
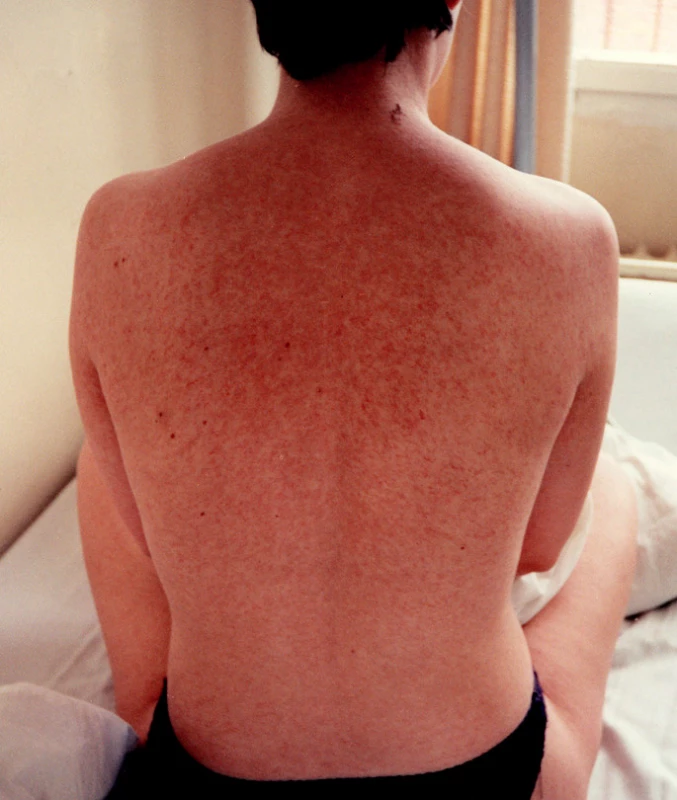
Makulopapulózní exantém je přítomen u řady virových infekcí. Běžné dětské exantémové infekce (spalničky, zarděnky) jsou u našich turistů vzácné, neboť je populace očkována nebo promořena (obr. 1). Vyrážka bývá u části pacientů s horečkou dengue (obr. 2), chikungunya, virovými hepatitidami, EBV, CMV a akutní HIV infekcí. Z bakteriálních infekcí se vyrážka objevuje u břišního tyfu (tyfová roseola), ricketsióz (obr. 3), návratného tyfu a druhé fáze syfilis.
Obr. 2. Exantém při horečce dengue 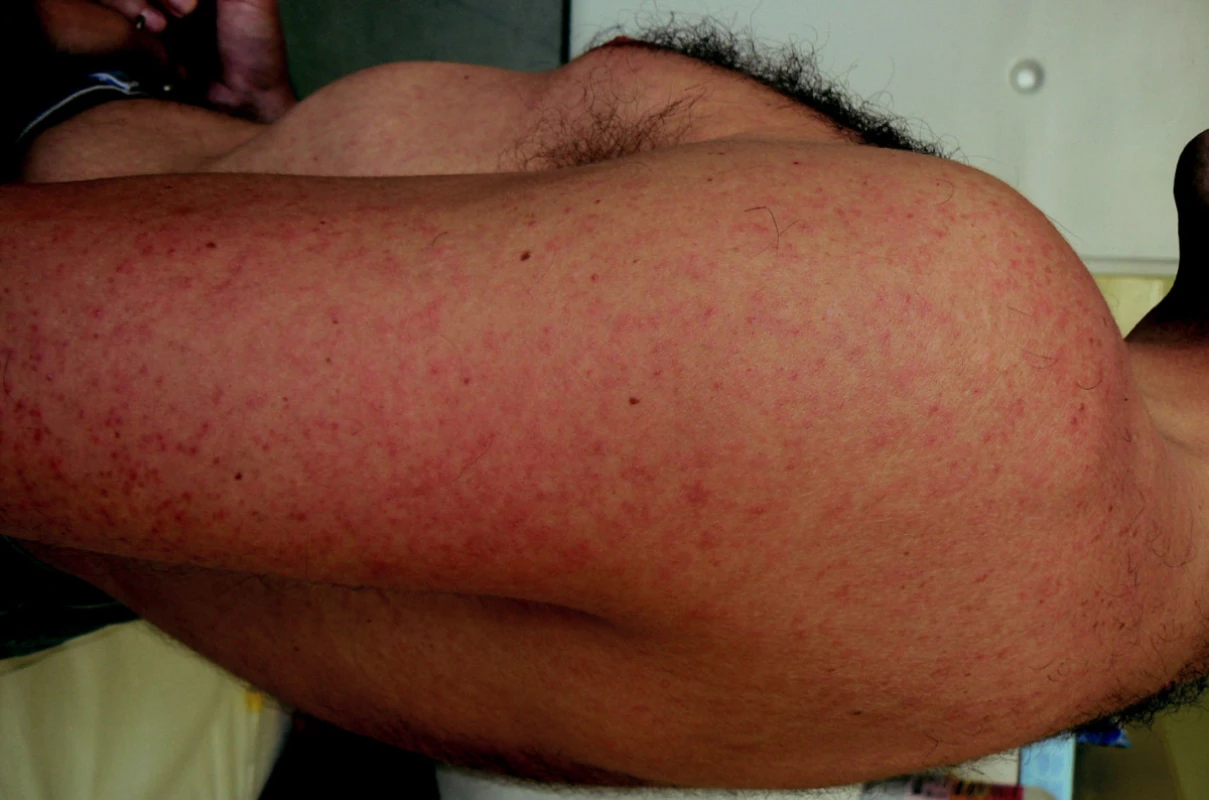
Obr. 3. Vyrážka a eschara u afrického klíšťového tyfu (infekce Rickettsia Africae) 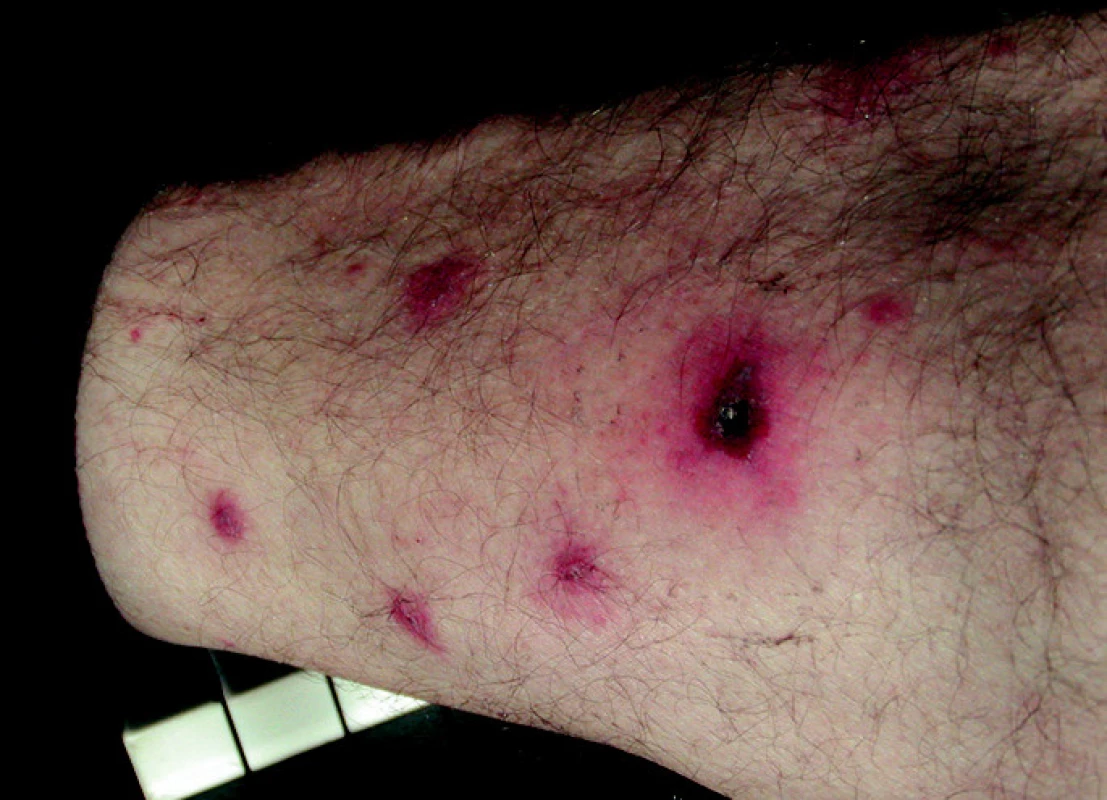
Exantém může být přítomen u viscerálních leishmanióz, trypanosomóz, akutní fáze schistosomózy, filariózy, larvální toxokarózy a trichinelózy. Vyrážka se nevyskytuje u malárie a amébózy. Při akutním horečnatém onemocnění doprovázeném hemoragickými projevy (petechie, ekchymózy) je nutno vyloučit menigokokovou (popř. jinou bakteriální) sepsi, hemoragickou formu horečky dengue, návratný tyfus a leptospirózu. Vzácněji se krvácivé projevy a syndrom diseminované intravaskulární koagulopatie vyskytují u malárie, ricketsióz, melioidózy, moru a některých dalších infekcí.
Eozinofílie
Eozinofílie (počet eozinofilů v krvi přesahující 500 /mm3 při dvou stanoveních) může mít řadu infekčních i neinfekčních příčin. Nejčastější jsou alergie, lékové reakce, tkáňové helmintózy, systémové mykotické infekce (aspergilóza, kokcidiomykóza, blastomykóza), kolagenózy, hemoblastózy a vzácněji některé solidní nádory (Grawitzův tumor, karcinom tlustého střeva).
Vysoká eozinofílie je charakteristická zvláště pro akutní schistosomózu (horečka katayama), filariózy, trichinelózu, cysticerkózu a jaterní fasciolózu (8). Z našich helmintóz je nejčastější příčinou larvální toxokaróza, jíž je promořeno kolem 20 % obyvatel. Eozinofílie může být přítomna též během larvální migrační fáze askariózy a ankylostomózy. Výše uvedené infekce mohou být doprovázeny plicními příznaky (kašel, dušnost subfebíilie) a oboustrannými, difúzními, popř. nodulárními infiltráty při RTG nebo CT vyšetření plic (Löfflerův syndrom). Jednobuněční parazité ani helminté osidlující dutinu střeva v dospělosti (roupi, škrkavky, tasemnice) obvykle eozinofílii nevyvolávají.
Infekční choroby u imigrantů
Ve stále větší míře se u nás setkáváme s zdravotními problémy imigrantů, azylantů a zahraničních pracovníků, kteří dlouhodobě žijí v České Republice. Ve vysokém procentu se u nich vyskytují střevní protozoární (giardióza) a helmintické (askarióza, trichurióza, ankylostomóza) infekce. Břišní tyfus byl v roce 2006 diagnostikován u šesti běženců z Číny. Hydatidóza (echinokokóza) byla v posledních letech diagnostikována u několika pacientů z jihovýchodní Evropy (Bulharsko, Černá Hora, Moldávie), Střední Asie (Kazachstán) a severní Afriky (20). Na výskytu importované malárie se cizinci podíleli v posledních letech asi pouze z 15 % (13). Vzácně se u imigrantů a u nás dlouhodobě žijících cizinců můžeme setkat s amébózou, kožní a viscerální leishmaniózou, schistosomózou či filariózami.
Povinné vyšetření zdravotního stavu imigrantů a azylantů není uzákoněno. Je třeba mít na paměti, že tyto osoby mohou být zdrojem závažných infekčních chorob jako jsou virové hepatitidy, HIV infekce a další sexuálně přenosné choroby (syfilis, kapavka), tuberkulóza, včetně kmenů s vysokou rezistencí na tuberkulostatika.
Závěrem je nutno zdůraznit, aby každý turista, který plánuje cestu do epidemiologicky rizikové oblasti včas kontaktoval a konzultoval příslušné pracoviště cestovní medicíny. Při zdravotních problémech po návratu je nutné neprodleně navštívit ošetřujícího lékaře nebo konzultovat stav s příslušným centrem cestovní medicíny, či infekční klinikou. Přestože se zlepšuje informovanost turistů o zdravotních rizicích pobytu v tropických oblastech, stále se setkáváme s řadou osob, které odjíždí i do vysoce rizikových oblastí bez potřebných očkování a bez antimalarické profylaxe.
MUDr. RNDr. František Stejskal, Ph.D.
Oddělení tropické medicíny
III. klinika infekčních
a tropických nemocí
1. LF UK a FN Na Bulovce
Studničkova 7
128 00 Praha 2
E-mail: fstej@lf1.cuni.cz
Zdroje
1. Afina-Soto, R., Maguire, J.H., Wirth, D.F. Gender distribution in asymptomatic and invasive amebiasis. Am. J. Gastroenterol. 2000, 95, 5, p. 1277-1283.
2. Bottieau, E., Clerinx, J., Schrooten, W. et al. Etiology and outcome of fever after a stay in the tropics. Arch. Intern. Med. 2006, 166, p. 1642-1648.
3. Frank, C., Walter, J., Muehlen, M. et al. Major outbreak of hepatitis A associated with orange juice among tourists, Egypt, 2004. Emerg. Infect. Dis. 2007, 13, 1, p. 156-158.
4. Griffith, K.S., Lewis, L.S., Mali, S. et al. Treatment of malaria in the United States. A systemic Review. JAMA 2007, 297, 20, p. 2264-2277.
5. Gubler, D.J. The global emergence/resurgence of arboviral diseases as public health problem. Archives of Medical Research 2002, 33, p. 330-342.
6. Chalupa, P. Onemocnění jater infekční etiologie. Čas. lék. čes. 2007, 146, 2, s. 122-127.
7. Jiang, J., Temenak, J.J., Richards, A.L. Real-time PCR duplex assay for Rickettsia prowazekii and Borrelia recurrentis. Ann. N.Y. Acad. Sci. 2003, 990, p. 302-310.
8. Kolářová, L. Tkáňové helmintózy. Klin. mikrobiol. inf. lék., 2006, 12, 4, s. 131-134.
9. Krastinova, E., Quatresous, I., Tarantola, A. Imported cases of chikungunya in metropolitan France: update to June 2006. Euro Surveill. 2006, 11, 8, E060824.1 [on line]. [cit. 2006-10-04]. Dostupný také z WWW: <http://www.eurosurveillance.org/ew/ 2006/060824.asp#1>
10. Kubínyová, M., Kynčl, J. Aktuálně k výskytu onemocnění chikungunya. Zprávy CEM (SZÚ, Praha), 2007, 16, 9, s. 407-409.
11. Mangili, A., Gendreau, M.A. Transmission of infectious diseases during commercial air travel. Lancet 2005, 365, p. 989-996.
12. Nohýnková, E., Pyšová, I., Tůmová, P., Tolarová, V. Patogenní Entamoeba histolytica – vzácný výskyt u osob s mikroskopickým nálezem cyst ve stolici. Čas. lék. čes. 2007, 146, 2, s. 132-136.
13. Nohýnková, E., Stejskal, F. Malárie. Interní medicína pro praxi. 2005, 7, s. 256-261.
14. Pialoux, G., Gaüzère, B.A., Jauréguiberry, S., Strobel, M. Chikungunya, an epidemic arbovirosis. Lancet Infect. Dis. 2007, 7, p. 319-327.
15. Rozsypal, H., Aster, V., Skokanová, V. Krysí skvrnivka – vzácná příčina horečky po návratu z Egypta. Klin. mikrobiol. inf. lék. 2006, 12, 6, s. 244-246.
16. Statistická ročenka České republiky 2006 [on line]. [cit. 2007-06-18]. Dostupná na WWW: <http://www.czso.cz/csu/2006edicniplan.nsf/publ/10n1-06-_2006>
17. Stejskal, F. Importované tropické infekce. Čas. lék. čes. 2007, 146, 2, s. 115-121.
18. Stejskal, F., Nohýnková, E. Amébóza. Sanquis 2003, 29, s. 20-25.
19. Suková, M., Starý, J., Housková, J., Nohýnková, E. Hemofagocytující lymfohistiocytóza jako manifestace viscerální leishmaniózy. Čas. lék. čes. 2002, 141, s. 581-584.
20. Šváb, J., Feyereisl, J., Růžička, P. a kol. Hydatidové cysty – echinococcosis. Čas. lék. čes. 2006, 145, 1, s. 55-58.
21. Vaništa, J. Horečka po návratu z tropů. Trendy v medicíně 2001, 3, 2, s. 36-39.
22. Vaništa, J., Hejlová, A., Kubek, J. Nohýnková, E. Febrilní splenomegalie - možnost leishmaniózy. Klin. mikrobiol. inf. lék. 2000, 6, 2, s. 52-53.
23. Vaništa, J., Manďáková, Z., Nohýnková, E. Kožní leishmanióza. Klin. mikrobiol. inf. lék. 2001, 7, 2, s. 39-42.
24. Vaništa, J., Manďáková, Z., Skokanová, V. Africký klíšťový tyf. Klin. mikrobiol. inf. lék. 2003, 9, 2, s. 88-90.
25. Zelená, H., Januška, J., Raszka, J., Manďáková, Z. První průkaz importované infekce virem Chikungunya v České republice. Klin. mikrobiol. inf. lék 2006, 12, 6, s. 238-239.
Štítky
Adiktologie Alergologie a imunologie Anesteziologie a resuscitace Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská dermatologie Dětská gastroenterologie Dětská gynekologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská onkologie Dětská otorinolaryngologie Dětská pneumologie Dětská psychiatrie Dětská radiologie Dětská urologie Diabetologie Endokrinologie Farmacie Farmakologie Fyzioterapie Gastroenterologie a hepatologie Genetika Geriatrie a gerontologie Gynekologie a porodnictví Hematologie a transfuzní lékařství Hygiena a epidemiologie Hyperbarická medicína Chirurgie cévní Chirurgie hrudní Chirurgie plastická Infekční lékařství Intenzivní medicína Kardiochirurgie Logopedie Mikrobiologie Nefrologie Neonatologie Neurochirurgie Neurologie Nukleární medicína Nutriční terapeut Obezitologie Oftalmologie Ortodoncie Ortopedie Otorinolaryngologie Patologie Pediatrie Pneumologie a ftizeologie Popáleninová medicína Pracovní lékařství Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé Protetika Psychologie Radiodiagnostika Radioterapie Rehabilitační a fyzikální medicína Reprodukční medicína Sestra Sexuologie Soudní lékařství Stomatologie Tělovýchovné lékařství Toxikologie Urgentní medicína Urologie Laboratoř Domácí péče Foniatrie Zdravotnictví Dentální hygienistka Student medicíny
Článek RecenzeČlánek Konsiliární psychiatrie
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2008 Číslo 1- Na inkontinenční pomůcky nově dosáhne více pacientů
- Jak a kdy u celiakie začíná reakce na lepek? Možnou odpověď poodkryla čerstvá kanadská studie
- Doc. Jitka Fricová: V USA nasazovali fentanyl poměrně nekriticky, v Česku je situace jiná
-
Všechny články tohoto čísla
- Problematika diagnostiky nealkoholovej steatohepatitídy v klinicko-patologickej praxi
- Vztah klinického obrazu a neurobiologie vaskulárních demencí
- Vliv kouření a volných radikálů na antioxidační ochranu a na patogenezi některých nemocí
- Etické komise v České republice
- Importované tropické horečnaté infekce
- Záchranná léčba kombinací paclitaxel + gemcitabine pacientů s germinálními nádory (GCT – germ cell tumors)
- Kauzální metody léčby varixů dolních končetin
- Recenze
- Úloha praktického lékaře a odborníka pro nemoci z povolání při diagnostice profesního bronchiálního astmatu a profesní rinitidy
- Linka pro odvykání kouření – významná součást nabídky léčby závislosti na tabáku
- Dynamika onkomarkerů v rámci onkologické léčby testikulárních germinálních nádorů
- Psychotrauma a jeho problématika při poskytování zdravotní péče
- Miniportréty slavných českých lékařů Profesor MUDr. Ladislav Borovanský – představitel české anatomie v poválečné době
- Projekt CRAB, aneb Časnou diagnostikou k lepší kvalitě života
- Vyšetřování kůže vysokofrekvenčním ultrazvukem
- Mamma HELP a „umění žít naplno!“
- Projekt „Regionální centrum pro podporu výuky a výzkumu v oblasti medicínských obrazových a klinických dat
- Od základní péče po špičkovou specializaci
- Konsiliární psychiatrie
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Vztah klinického obrazu a neurobiologie vaskulárních demencí
- Kauzální metody léčby varixů dolních končetin
- Dynamika onkomarkerů v rámci onkologické léčby testikulárních germinálních nádorů
- Vliv kouření a volných radikálů na antioxidační ochranu a na patogenezi některých nemocí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání