-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaVyšetření sluchu u novorozenců
Examination of Hearing in Newborns
The publication is intended to present our experience with screening in pathological newborns. TEOAE (transient evoked oto-acoustic evoked emissions) provide a rapid and objective test of cochlear external hair cells in case of absent pathological changes in the middle ear. The examination is based on the experience that the healthy ear stimulated by a sound stimulus generates, by oscillations of external hair cells, sounds which are emitted via middle ear outside and can be therefore recorded and analyzed. The observed group is formed by patients who were admitted into the newborn intensive care units at the Faculty Hospital Brno. The TEOAE examination was performed in the years 2008-2011.
Timely detection of hearing loss decreases the risk of unfavorable impact of the hearing disorder to the development of the individual with the utmost efficiency. Timely detection of hearing defect depends on the screening organization, which the authors consider poor, and the subsequent follow up of the patients with established hearing defect.Keywords:
TEOAE examination, inborn hearing impairment, hearing defect, pathological newborns
Autoři: K. Bartoňková; D. Hošnová
Působiště autorů: Lékařská fakulta Masarykovy Univerzity, Brno ; KDORL LF MU a FN Brno přednosta prof. I. Šlapák, CSc.
Vyšlo v časopise: Otorinolaryngol Foniatr, 62, 2013, No. 2, pp. 73-77.
Kategorie: Původní práce
Podpora FN Brno, podpořeno MZ ČR – RVO (FNB, 65269705).
Souhrn
V této publikaci chceme prezentovat naše zkušenosti s prováděním screeningu u patologických novorozenců. TEOAE (tranzientně evokované otoakustické emise) poskytují rychlý a objektivní test kochleárních zevních vláskových buněk, pokud není přítomna patologie ve středouší. Vyšetření vychází z poznatku, že zdravé ucho při podráždění zvukovým stimulem generuje periodickým kmitáním zevních řad vláskových buněk zvuky (emise), které jsou emitovány středouším ven a je možné je zaznamenat a analyzovat. Sledovaný soubor tvoří pacienti hospitalizovaní na novorozeneckých jednotkách intenzivní péče FN Brno. Vyšetření TEOAE bylo prováděno v letech 2008-2011.
Včasné odhalení poruchy sluchu maximálně snižuje riziko nepříznivého dopadu sluchové vady na vývoj jedince. Včasné odhalení vady sluchu závisí na organizaci screeningu, která je v ČR špatná, a následném sledování jedinců se zjištěnou vadou sluchu.Klíčová slova:
vyšetření TEOAE, vrozená nedoslýchavost, vada sluchu, patologičtí novorozenciÚvod
Vzhledem k relativně vysoké incidenci vrozené nedoslýchavosti (1 : 1000), jež je vyšší než incidence vrozených vad, u nichž v dnešní době již novorozenecký screening probíhá (fenylketonurie, vrozená hypotyreóza), a zároveň zjednodušení diagnostiky sluchových vad v posledních deseti letech, dochází zcela logicky k rozšířování screeningu po celém světě (8). V této publikaci chceme prezentovat naše zkušenosti s prováděním screeningu u patologických novorozenců.
Teorie
TEOAE (tranzientně evokované otoakustické emise) poskytují rychlý a objektivní test kochleárních zevních vláskových buněk, pokud není přítomna patologie ve středouší. Vyšetření vychází z poznatku, že zdravé ucho při podráždění zvukovým stimulem generuje periodickým kmitáním zevních řad vláskových buněk zvuky (emise), které jsou emitovány středouším ven a je možné je zaznamenat a analyzovat. Otoakustické emise jsou produkovány výhradně preneurálně a neukazují schopnost přenášet zvuk dále. Emise jsou tvořeny spontánně, nebo jako ozvěna na zvukový podnět, může je pohltit porucha v převodním systému. Za méně jak minutu je dosaženo širokopásmové hodnocení (6, 4).
Počátky otoakustických emisí se datují do začátku čtyřicátých let minulého století. Gold vyslovil teorii o činnosti kochley, ale jeho teorie nebyla přijata. Teorie byla i nadále rozvíjena. V roce 1983 Davis vyslovil názor, že Cortiho orgán funguje na nízkých hladinách jako ostře naladěný zesilovač. Kochleární zesilovač je velmi citlivý na mechanické poranění, hluk, anoxii a některá farmaka.
Zvuk vzniká prostřednictvím vibrací středoušního systému. Vibrace oválného okénka vyvolané kochleou se přenášejí na bubínek. Pohyby bubínku vyvolají jen zcela malé změny tlaku vzduchu v zevním zvukovodu. Prvně byly registrované spontánní otoakustické emise, které vznikají bez stimulace, následně i tranzientně evokované OAE a později se povedla i registrace distorzního produktu (DPOAE) (6).
Metodika
Vyšetření bylo prováděno pomocí přístroje TEOAE otodynamics ECHOPORT a OTOPORT ADVANCE ve screeningovém modu. Výsledek byl přístrojem vyhodnocen jako pass (emise výbavné-v), retest (emise nevýbavné-n). Pozitivní výsledek znamená zaznamenání fyziologické odpovědi vnitřního ucha. V případě negativního výsledku bylo provedeno 1. kontrolní vyšetření, s odstupem 14 dnů až 1 měsíce (podle délky hospitalizace). Děti byly vyšetřovány s odstupem od porodu minimálně 2 dny, aby byla eliminována problematika přítomnosti amniové tekutiny ve středouší.
Děti, které měli TEOAE opakovaně nevýbavné, byly odeslány k dalšímu vyšetření sluchu pomocí evkovaných potenciálů na foniatrickou ambulanci Dětské ORL kliniky v Brně co v nejkratším termínu. Snažili jsme se dodržet lhůtu vyšetření sluchu do ukončení 6. měsíce věku dítěte i přes časté přidružené onemocnění a plánované operace u rizikových novorozenců, tak aby byla zajištěna včasná následná péče.
Vyšetření bylo, s ohledem na provoz kliniky, situováno do odpoledních hodin, kdy byly děti nakrmené, přebalené a v klidu spaly. Zároveň byly eliminovány rušivé prvky z okolí (rozhovor rodičů u lůžka, úklid, event. běžný provoz oddělení, který může samotné vyšetření negativně ovlivnit).
Rovněž nebyly vyšetřeny děti, které byly v inkubátoru, vyšetření bylo odloženo na později, až do doby, kdy byly přeloženy na postýlku. Vyšetření v inkubátoru je nepohodlné pro zavedení a fixování sondy do ucha a provoz inkubátoru je hlučný, výsledky mohou být zkreslené. Při vyšetření bylo nutné, aby dítě necumlalo dudlík, vyšetření nebylo možno provést ani v případě škytavky, event. kongenitálního stridoru. Vyšetření bylo odloženo do období, kdy se dítě uklidnilo a v případě trvalého rušivého kongenitálního stridoru bylo doporučeno vyšetření pomocí BERA.
Soubor a výsledky
Sledovaný soubor tvoří pacienti hospitalizovaní na novorozeneckých jednotkách intenzivní péče FN Brno.
Vyšetření TEOAE bylo prováděno v letech 2008–2011.
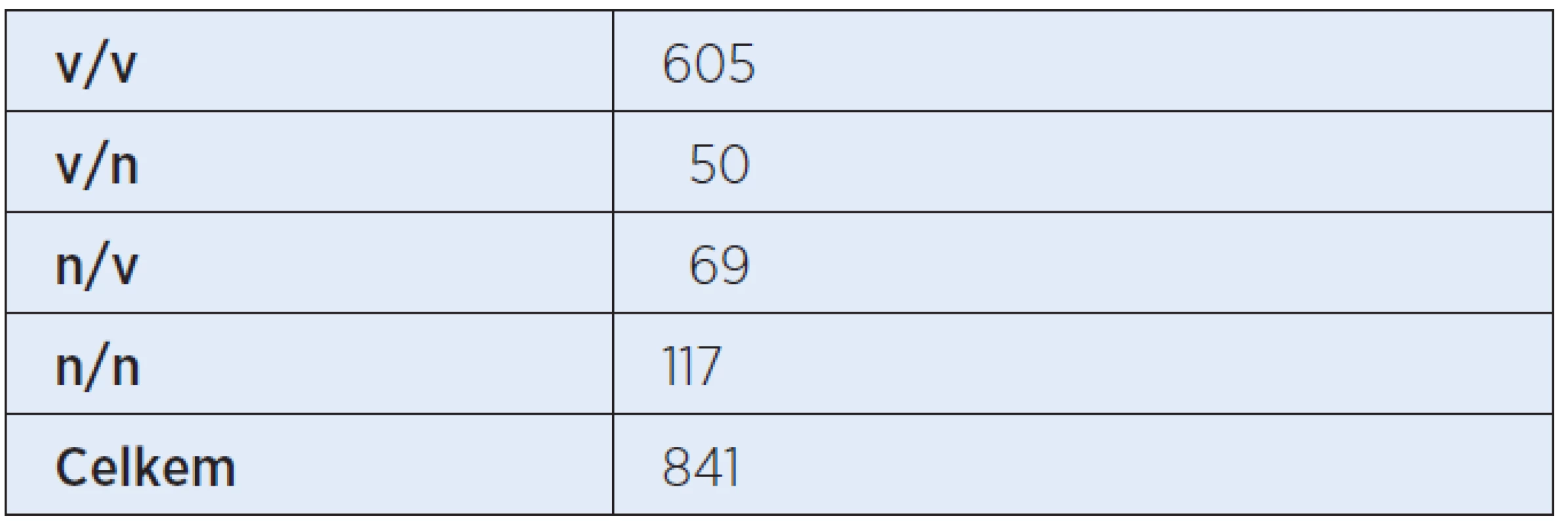
Všichni pacienti ve sledovaném souboru patřili do skupiny rizikových novorozenců (tab. 1).
Celkem bylo vyšetřeno 841 pacientů. 605 pacientů mělo výbavné emise na obou uších při prvním vyšetření. Při prvním vyšetření 50 pacientů nemělo výbavné emise na levém uchu, 69 na pravém uchu. Oboustranně nevýbavné emise mělo 117 pacientů (tab. 2, graf 1).
Graf 1. První vyšetření (2008 – 2011). Celkem 841 pacientů. 
První kontrolní vyšetření bylo provedeno minimálně s odstupem 14 dnů. Z 50 pacientů, kteří měli nevýbavné emise na levém uchu, u 19 byly emise výbavné, 31 nám vypadlo ze sledování, nikdo neměl emise nevýbavné.
Z 69 pacientů, kteří měli nevýbavné emise vpravo, u 35 byly emise výbavné, 33 nám vypadlo ze sledování, u jednoho pacienta byly emise opět nevýbavné. U pacientů s oboustranně nevýbavnými emisemi u 32 byly při kontrole oboustranně emise výbavné, 72 bylo nedošetřeno a 12 pacientů opět nemělo emise výbavné. Celkem bylo zachyceno 13 dětí s opakovaně nevýbavnými emisemi, tabulka 2 a graf 2 znázorňují celkový přehled z prvního kontrolního vyšetření. Výbavné emise na obou uších byly u 36,86 % (87 pacientů), vlevo nevýbavné u 0 pacientů, vpravo nevýbavné u 0,42 % (1 pacient), oboustranně nevýbavné 5,08 % (12 pacientů). Nedošetřených bylo 136 pacientů (57,63 %), což je velmi vysoké číslo (tab. 3, tab. 4).
Graf 2. První kontrola. Celkem 236 pacientů. 
Tab. 3. První kontrolní vyšetření. 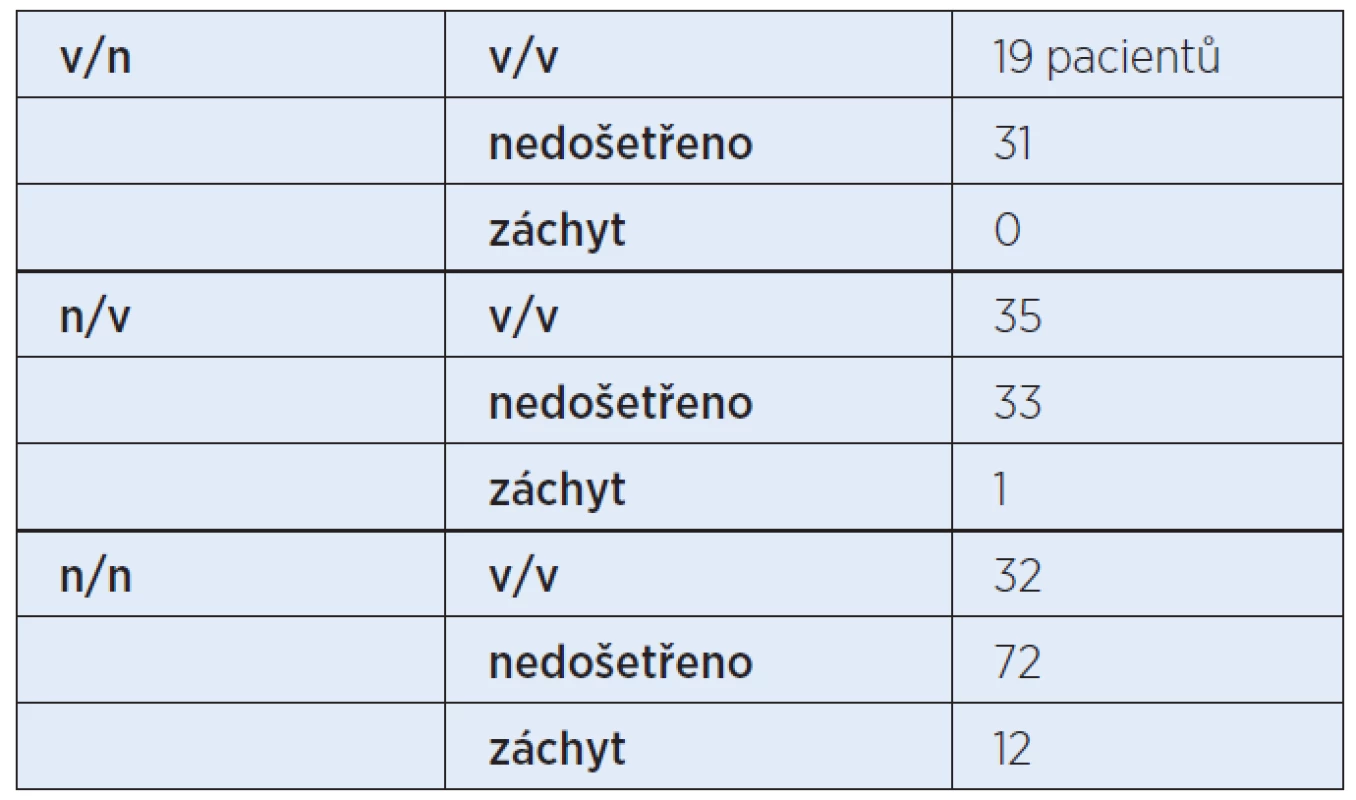
Tab. 4. První kontrolní vyšetření. 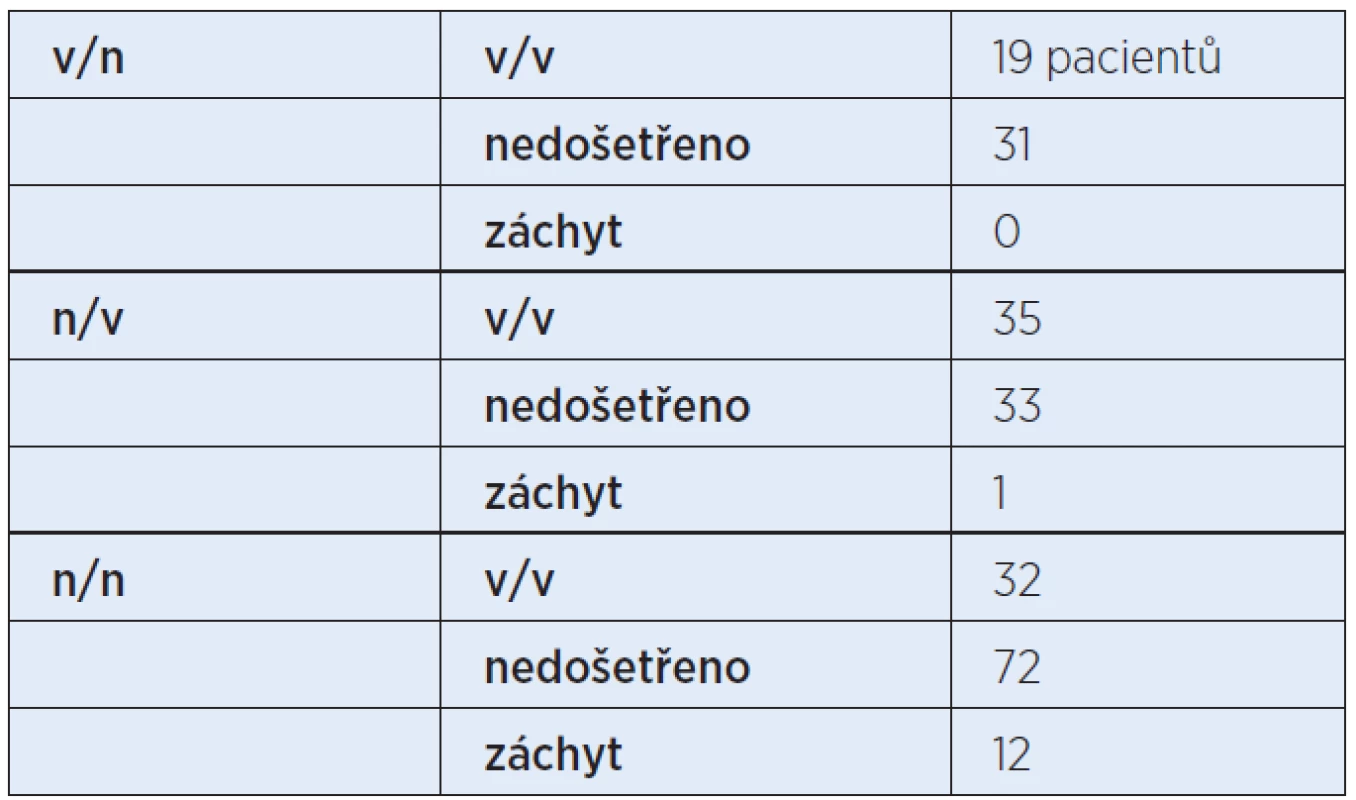
Následně u indikovaných pacientů bylo provedeno vyšetření BERA s určením sluchového prahu. Z těchto 13 dětí bylo 6 indikováno k rehabilitaci sluchadly. U 1 dívky byl zaveden kochleární implantát.
Důležitým závěrem práce je nutnost zavedení celoplošného screeningu sluchu, včasná diagnostika a rehabilitace sluchu.
Diskuse
Prvních 28 dní je dítě pokládáno za novorozence, do 12 měsíců za kojence, do 3 let za batole atd. Jedná se o chronologický věk.
Korigovaný věk vypočítáme odečtením počtu týdnů předčasného porodu od chronologického věku.
Mentální věk vyjadřuje rozumové schopnosti jedince.
Vývojový věk odráží stupeň vyzrání.
Pro správný vývoj řeči je nejdůležitější období 1. roku života (2–5 let podle některých autorů). Pokud není sluchová vada odhalena včas, centrální struktury mozkové kůry jsou zablokovány jinými informacemi a edukace řeči je obtížná, dochází k anatomickým změnám na neuronech i k funkčním změnám v průběhu sluchové dráhy.
Sluchová vada je nejčastěji diagnostikovaná ve 12 měsících chronologického věku (7).
Hlavním úkolem je včasné odhalení sluchové vady, sledování vývoje sluchu, doporučení léčby nebo rehabilitace.
Asi nejčastěji při vyšetření sluchu u malých dětí je využito vyšetření TEOAE. Screeningové vyšetření můžeme provádět již druhý nebo třetí den po porodu, ještě během pobytu na novorozeneckém oddělení. Význam má vyšetření OAE u kongenitálních vad sluchu. Zde jsou často poškozeny zevní vláskové buňky a vyšetřeni TEOAE může diagnózu upřesnit.
Při vyšetření u dětí je potřeba dbát, aby dítě bylo klidné a v okolí nebyl rušivý hluk. Šum produkovaný novorozencem během vyšetření je obvykle v hlubokých frekvencích a je způsoben dýcháním, polykáním, nebo sacími pohyby. Nadměrný okolní hluk v místnosti, nebo špatné spojení mikrofonu, se projeví v počtu odmítnutých odpovědí. Odpovědi jsou robustní a dosahují až 28 dB SPL.
Amplituda, kterou zjišťujeme u novorozenců, je asi o 10 dB větší než u dospělých (3). Zajímavé je pozorování, že intenzita podnětu u normálních novorozenců, kde však nebyly zaregistrovány TEOAE, byla signifikantně větší než u těch, kde emise byly zjištěny. Autoři se domnívají, že přítomnost plodové vody ve středouší zvyšuje impedanci, větší odraz energie od bubínku u novorozenců, kde TEOAE nebyly vyvolány (5). Byl sledován i vztah SOAE a TEOAE u novorozenců. Amplituda TEOAE je větší než SOAE. Rozdíly mezi pohlavími se objevují od 34. týdne koncepčního věku. S tím zřejmě souvisí prevalence SOAE u novorozenců ženského pohlaví (6).
Podle literatury je vhodné u rizikových novorozenců provádět automatickou auditorní odpověď mozkového kmene (automated auditory brainstem response – AABR), vzhledem k možnosti výskytu sluchové neuropatie, u které jsou TEOAE výbavné.
Při vyšetření AABR není nutná spolupráce pacienta, dítě musí být v klidu, měříme elektrofyziologickou aktivitu sluchového nervu a mozkového kmene. Ani tato vyšetření (stejně jako TEOAE) neposuzuje kortikální zpracovávání zvuku (2).
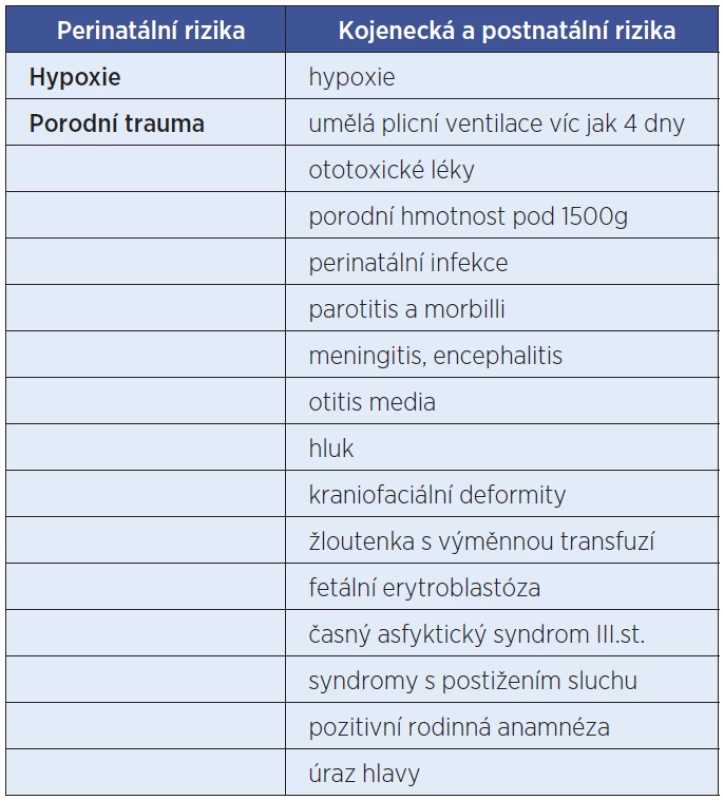
U dědičných sluchových vad je nutné věnovat velkou pozornost výskytu sluchových vad v rodině (syndrom Treacher Collins, bronchiootorenální syndrom, Sticklerův sy., Neurofibromatóza typ 2, Waardenburgův, Usherův, Pendredův sy., Jarvell a Lange-Nielsenův, Alportův syndrom, Norrisova choroba nesyndromové autosomálně dominantní nebo recesivní poruchy sluchu a neuropatie (tab. 5).
Při vrozené vadě sluchu, kde byl vyloučen genetický původ, je třeba ověřit možnost poškození plodu ototoxickými medikamenty či infekcí matky v době gravidity, mechanismus porodu a nemoci novorozence. Jednostranná sluchová vada je zjištěna relativně pozdě, častokrát ve školním věku. Polovina dětí s jednostrannou hluchotou přitom vyžaduje speciální péči.
Děti mají sníženou schopnost rozlišovat řeč na pozadí hluku. Zhoršuje se sociální kontakt, pokud je mluvčí na straně postiženého ucha. Špatná lokalizace zvuku. Děti jsou často nepozorné, nesoustředí se, mohou budit dojem hyperaktivního dítěte. Včasná diagnóza a nižší věk při přidělení kompenzační pomůcky hraje u dětí se sluchovým postižením v rozvoji sluchového vnímání a řeči velmi důležitou roli. Snižující se věk podezření na hluchotu u rodičů souvisí nejspíše s narůstající osvětou. Je zajímavé, že snižující se věk podezření na vadu sluchu rodičů, nekopíruje při stanovení diagnózy snižující se věk dětí (7).
V dokumentu „Zdravá populace v r. 2010“, vydaném ASHA (Americká asociace řeč-jazyk, sluch), jsou uvedeny standardy screeningu:
- Každý novorozenec by měl být vyšetřen v rámci státního programu. Samotný plošný screening nezaručuje zlepšení současného stavu, nutné je zlepšení provázanosti celého systému následné zdravotní péče.
- Screening by měl být realizován do 1 měsíce věku kojence.
- Následné potřebné testy do 3 měsíců věku kojence.
- Do 6 měsíců věku by měl být zajištěn rehabilitační program pro těžce nedoslýchavého nebo neslyšícího kojence (9).
Podrobně popisuje postup při vyšetřování sluchu u novorozenců Metodický návod k zajištění celoplošného novorozeneckého screeningu a následné péče, navržený českou ORL společností .
Závěr
Včasné odhalení poruchy sluchu maximálně snižuje riziko nepříznivého dopadu sluchové vady na vývoj jedince. Sluchovou vadu jsme schopni odhalit již od 1. týdne života jedince. Včasné odhalení vady sluchu závisí na organizaci screeningu, která je v ČR špatná, a následném sledování jedinců se zjištěnou vadou sluchu.
Článek vznikl za podpory CZ.1.07/2.2.00/15.0187, Inovace studijního programu všeobecného lékařství s rozšířenou výukou pediatrie na LF MU.
Adresa pro korespondenci:
MUDr. Klára Bartoňková, Ph.D.
KDORL FN
Černopolní 9
613 00 Brno
e-mail: klarabartonkova@seznam.cz
Zdroje
1. Cristobal, R., Oghalai, J. S.: Hearing loss in children with very low birth weight: current review of epidemiology and pathophysiology, Arch. Dis. Child Fetal Neonatal, 93, 2008, s. 462-468, doi:10.1136/adc.2007.124214.
2. Cunningham, M., Cox, E. O.: Hearing assessment in infants and children: recommandations beyond neonatal screening. Pediatrics, 111, s. 436-440.
3. Harris, F. P, Probst, R.: Reporting click-evoked and distorsion-product otoacoustic emissions results with respect to the pure tone audiogram. Ear Hear, 12, s. 399-405.
4. Klozar, J.: Speciální otorinolaryngologie. 1. vydání, Praha, Galén, 2005, 224 s., ISBN 80-7262-346-X.
5. Kok, M. R. , Zanten, G. A. , Brocaar, M. P.: Aspects of spontaneous otoacoustic emissions in healthy newborns. Audiology, 32, s. 213-223.
6. Novák, A.: Audiologie. Unitisk, spol. s.r.o., 2003, s. 187-201.
7. Péčová, M., Jungwirtová, I.: Raná péče - malé ohlednutí zpět po deseti letech. Info-Zpravodaj 3/2011.
8. Valvoda, J.: Nedoslýchavost. Med. Pro Praxi, 4, 2007, 12, s. 514-518.
9. „Zdravá populace v r. 2010“, dokument vydaný ASHA (Americká asociace řeč - jazyk, sluch).
Štítky
Audiologie a foniatrie Dětská otorinolaryngologie Otorinolaryngologie
Článek vyšel v časopiseOtorinolaryngologie a foniatrie
Nejčtenější tento týden
2013 Číslo 2- Inosin pranobex v léčbě chřipky a dalších respiračních infekcí virové etiologie
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Výhody kombinace olopatadinu a momethasonu v terapii alergické rinitidy
- Moderní přístupy zvyšující efektivitu antibiotické léčby v nemocniční praxi
- Primární a sekundární imunodeficience, přehled a klasifikace
-
Všechny články tohoto čísla
- Middle Ear and Mastoid Surgery
- Orbitocelulitida v dětském věku
- Vyšetření sluchu u novorozenců
- Operace adhezivní otitidy u dětí
- Intranazální aplikace Lactobacillus acidophilus u dětí
- Trombóza nitrolebních splavů u dětí jako komplikace akutního zánětu středouší
- Downbeat nystagmus v ambulanci otorinolaryngologa
- 12th International Conference on Cochear Implants and Other Implantable Auditory Technologies
- Postřehy ze studijního pobytu v Hlasovém centru v Pittsburghu
- Otorinolaryngologie a foniatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Orbitocelulitida v dětském věku
- Trombóza nitrolebních splavů u dětí jako komplikace akutního zánětu středouší
- Downbeat nystagmus v ambulanci otorinolaryngologa
- Operace adhezivní otitidy u dětí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání