-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Pohled na kvalitu života ve stáří očima pojištěnce a revizního lékaře zdravotní pojišťovny
The quality of life in elderly from the perspective of the insured and the physician reviewer of the health insurance company
The aim of the survey undertaken with the randomly selected sample of 210 insured of the older age was to gain the information on their image of the quality of life. The authors highlight health and social problems and the close relationship with provided health and social care in the follow-up care provided by nurses of home care agencies during the period 2002–2007. It was proved that with the growing age and health complaints health is coming to the top of the scale of life values which influence the quality of life.
The loss of mobility, helplessness, inability to take care of oneself, independence and loss of social contacts and other negative consequences are the most common worries in elderly people. The survey proved still actual significance of the family in the life and its important role especially during the illness.
The tasks for payers and providers raised from the assessment of basic indicators of the quality of the care, i.e. to work on providing the information connected with the rational prescription of medicaments, indication and rational use of health care resources. The knowledge of the physician reviewer can be used for the creation of the strategy of health policy of the health insurance company for the insured of the higher age.Key words:
quality of life – health – illness – follow-up care – sociological survey – health and social problems and care – family
Autoři: H. Dolanský; Š. Bitomská
Působiště autorů: Hutnická zaměstnanecká pojišťovna, Ostrava-Vítkovice
Vyšlo v časopise: Listy rev. Lék., 13, 2009, č. 3, s. 42-49
Souhrn
Cílem průzkumu provedeného s náhodně vybraným souborem 210 pojištěnců staršího a pokročilého věku bylo získat informaci o představě kvality jejich života. Autoři poukazují na zdravotně sociální problematiku a těsnou souvislost s poskytovanou zdravotní a sociální péčí v péči následné, poskytované sestrami agentur domácí zdravotní péče v průběhu období r. 2002–2007. Bylo potvrzeno, že s přibývajícím věkem a nárůstem zdravotních potíží se zdraví dostává na první příčku životních hodnot ovlivňující úroveň kvality života člověka.
Ztráta mobility, bezmocnost, neschopnost se sám o sebe postarat, nezávislost a ztráta sociálních kontaktů a další negativní důsledky jsou příčinou největších obav ve stáří a nemoci. Provedené šetření jednoznačně potvrdilo aktuální trvání významu dominantního postavení rodiny v životě člověka a její důležitou úlohu, především v období nemoci.
Z posuzování základních indikátorů kvality péče vyvstaly úkoly, společně pro plátce a poskytovatele. Řešit společně problematiku informovanosti, spojenou s účelnou preskripcí léků, indikací a účelným využíváním prostředků zdravotnické techniky. Poznatky revizního lékaře lze zároveň využít k tvorbě strategie zdravotní politiky pojišťovny pro pojištěnce vyššího věku.Klíčová slova:
kvalita života – zdraví – nemoc – následná péče – sociologický průzkum – zdravotně sociální problematika a péče – rodinaÚvod
Člověk je bio-psycho-sociální bytost, kde biologická, psychická i sociální stránka jsou v neustálé interakci, kdy porucha v jedné z těchto oblastí vede zákonitě k poruše v oblasti další, stejně tak opačně dlouhodobé narušení psychické či sociální stránky vede ke vzniku nemoci. Světová zdravotnická organizace (WHO) ve své definici zdraví z roku 1948 uvádí: „Stav úplné tělesné, duševní a sociální pohody a nikoliv pouze nepřítomnost nemoci či vady“.
V Encyclopedia Britannica 2000 je uvedena následující definice: „Zdraví je míra (rozsah) kontinuálních tělesných, emočních, mentálních a sociálních schopností individua vyrovnat se se svým prostředím.“
Je tedy chápáno jako vztah navzájem rovnocenných složek. Je-li narušena složka biologická, dochází současně s ní k narušení psychické i sociální pohody. „Nemoc (porucha zdraví) je pak takový potenciál vlastností organismu, který omezuje možnosti vyrovnání se s nároky prostředí (včetně pracovního) bez narušení vitálně důležitých funkcí.“ Stejně tak onemocnění člověka tvoří uvedené složky, které všechny společně určují průběh nemoci i postupy léčby. Na základě fungujícího zdraví je pak člověk schopen uspokojovat všechny své potřeby, které vedou k jeho psychické, fyzické i sociální pohodě. Neschopnost je uspokojit, vede naopak k frustracím, deprivacím a nepohodě, zejména v oblasti psychické a sociální. Úroveň spokojenosti je proto v této souvislosti nutné považovat jako jeden z významných faktorů ovlivňujících kvalitu života.
Dosavadní poznání – skutečnosti
Otázkami kvality života se lidé zabývali odjakživa, avšak problematika otázek souvisejících s kvalitou života nemocného začala nabývat na aktuálnosti v polovině 20. století. S otázkou kvality života úzce souvisí zdraví.
Již známý výrok Aristotela ze Stageiry v Makedonii, hlasatele tělesné krásy a mravního dobra, všestranného učence, který žil v letech 384–322 př. n. l. říká: „Když člověk onemocní, vidí štěstí ve zdraví. Když je v pořádku, jsou mu štěstím peníze“.
Zdraví je důležitým faktorem ovlivňujícím schopnost člověka uspokojovat své potřeby. Míra jejich uspokojení je pak obrazem kvality života. Potřeby člověka jsou v neustále se měnícím procesu, který má však své zákonitosti. Americký psycholog Abraham Maslow ve svém hlavním díle Motivation and Personality (Motivace a osobnost) zdůraznil význam seberealizačních aktivit a nově vysvětlil mechanismus uspokojování potřeb a jejich aktualizaci. Popsal „pyramidu lidských potřeb“, kde je nutné uspokojit v první řadě potřeby zcela základní – fyzické, ke kterým náleží např. potřeba spánku, odpočinku, jídla, vyměšování apod., až poté je člověk schopen uspokojit potřeby vyšší, psychické, sociální a duchovní, jako je např. potřeba lásky, sounáležitosti, sebevědomí, seberealizace, duchovní apod.
U nemocného většinou dochází k jejich přehodnocení, kdy na významu nabývá především touha po uspokojení základních potřeb, kdy možnost jejich uspokojování v souvislosti s nemocí bývá omezená a někdy i nemožná. Vyšší potřeby, jako např. seberealizace, víceméně ustupují do pozadí. Dominantní potřebou se stává potřeba uzdravit se nebo aspoň touha zmírnit nebo zbavit se bolesti, obnovit nebo udržet schopnosti plnit dřívější sociální funkce.
Kvalitu života hodnotí člověk sám na základě svých vlastních představ, kdy k dominantním patří spokojenost, očekávání, přesvědčení a víra, závislá na výši osobních hodnot.
Dalšími faktory se schopnostmi ji ovlivnit jsou např. intervence a efektivita léčebných výkonů a procedur, vývoj změny zdravotního stavu po stránce fyzické, psychické a sociální.
Hypotéza a cíl průzkumu
Předpoklad, že úroveň zdraví člověka dominantně ovlivňuje kvalitu života, těšit se dobrému zdraví, být soběstačný a nezávislý na druhé osobě po celý svůj život, lze přiřadit k základním životním atributům. V kontextu s cílem průzkumu lze uvedené považovat za stanovenou hypotézu. V nemoci je pak důležitá jak kvalitně provedená ošetřovatelská péče, tak empatický a vstřícný přístup zdravotnického pracovníka založený na vzájemné důvěře a pochopení. Problémy, které souvisejí s onemocněním, ale i ty, které zdánlivě s nemocí přímo nesouvisí, mají pro samotného jedince a jeho rodinu v danou dobu větší váhu než nemoc sama.
Cílem průzkumu bylo získat informace o představě kvality života ve stáří a nemoci očima pojištěnce ošetřovaného v jeho vlastním domácím prostředí sestrami agentur domácí zdravotní péče. V podmínkách systému veřejného zdravotního pojištění poukázat také na významnou úlohu postavení revizního lékaře zdravotní pojišťovny v posuzování souvislostí spojených jak se zdravotně-sociální problematikou, tak zdravotně-sociální péčí ve vztahu k její účelné úhradě. Při návštěvách nemocných-pojištěnců v jejich vlastním sociálním prostředí vyhodnotit oprávněnost a účelnost indikace domácí zdravotní péče, tak současně sledovat jednu ze základních podmínek pro poskytovanou kvalitu-úroveň informovanosti. Úkolem bylo zjistit, co pojištěnce nejvíce tíží, jak jsou sociálně zajištěni a jak v rámci možností a kompetencí zaměstnanců zdravotní pojišťovny by bylo možné jim v jejich nelehké životní situaci pomoci.
Metodika průzkumu
Průzkum byl založen na předpokladu, že pojištěnci byli alespoň částečně seznámeni se svým zdravotním stavem, dokázali alespoň částečně posoudit jeho změny v průběhu poskytované péče a byli schopni sdělit, zda jim poskytovaná péče přinášela, či nepřinášela očekávaný efekt; zda se jejich zdravotní stav přes veškerou snahu rodiny, ošetřujících lékařů a sester domácí zdravotní péče zlepšoval, nebo zhoršoval. Předpokládalo se také, že pojištěnci byli schopni zhodnotit svou sociální situaci.
V rámci kontrolní a revizní činnosti byl revizním lékařem, ve spolupráci s asistentkou revizního lékaře, proveden průzkum. Jeho součástí byl s pojištěnci uskutečněný standardizovaný rozhovor se záznamy odpovědí v dotazníku. Otázky byly předem stanoveny a dodržovány, s možností volných odpovědí zaznamenávaných do dotazníku. Kvalita života pojištěnců byla sledovaná v období jim poskytované péče, maximálně však s odstupem tří měsíců od jejího ukončení. Jednalo se o náhodně vybrané pojištěnce staršího a pokročilého věku, kteří vyžadovali odbornou ošetřovatelskou péči indikovanou praktickým lékařem pro dospělé, poskytovanou zdravotními sestrami z deseti agentur domácí péče v období r. 2002–2007. Soubor tvořilo celkem 210 pojištěnců Hutnické zaměstnanecké pojišťovny, 146 žen a 64 mužů. Věkové zastoupení – podle pohlaví rozdělené do skupin 60–74 let a 75 a více let – bylo v 70 % ve prospěch žen (tab. 1).
Tab. 1. Věkové zastoupení pojištěnců 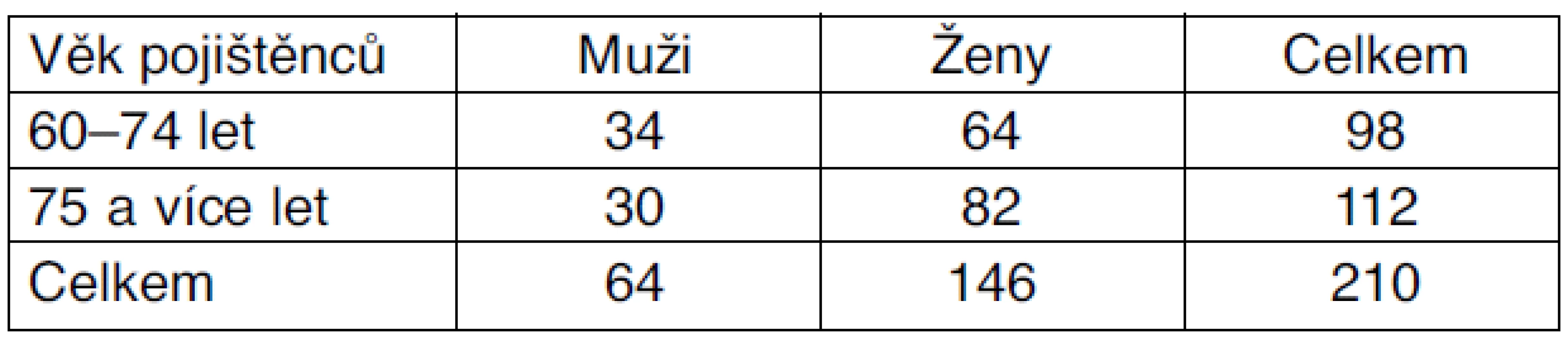
Poskytovaná péče byla následná, navazovala na zvládnuté ataky akutních onemocnění, stabilizované stavy, onemocnění ve stadiích chronicity, vyžadující dlouhodobou odbornou zdravotní a ošetřovatelskou péči. Osloveni byli většinou polymorbidní pojištěnci, lucidní, orientovaní v prostoru a čase, většinou však nesoběstační, částečně či plně závislí v instrumentálních a základních všedních činnostech, s prokázanou kumulací rizikových gerontologických faktorů.
Jednalo se převážně o polymorbidní pojištěnce, s kumulací nemocí a diagnóz, které představovaly nejčastěji nemoci oběhové soustavy, ICHS s diabetem závislým a nezávislým na inzulinu, stavy po CMP, chronická onemocnění pohybového ústrojí, popř. s dalšími, uvedenými v tabulce. U nádorových onemocnění se jednalo převážně o kombinace diabetu s nemocemi oběhové soustavy. Péče sester agentur domácí zdravotní péče byla praktickými lékaři pro dospělé indikovaná a následně poskytovaná především diabetikům, kterým byl aplikován inzulin, u nemocí oběhové soustavy převažovalo opakované ošetřování a převazy bércových vředů dolních končetin. Nemocným se zhoubnými novotvary byla v rámci léčby bolesti pravidelně aplikována analgetika a opiáty. Poměr zastoupené četnosti diabetu a nemocí oběhové soustavy mezi ženami a muži svědčil v neprospěch žen, přičemž bližší analýzou vyplynulo, že ve věkové skupině 75 a více let výrazně dominoval diabetes závislý na inzulinu, zatímco nemoci oběhové soustavy převažovaly ve věkové skupině 60–74 let.
Tab. 2. Zastoupení nemocí a diagnóz u ošetřovaných pojištěnců 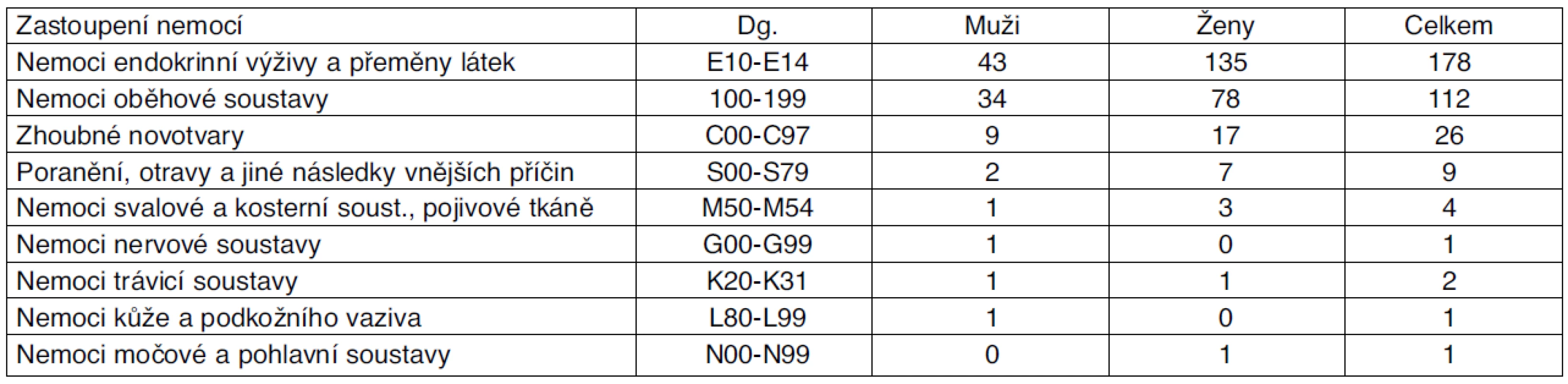
Výsledky průzkumu
1. S otázkou „Co vás v současnosti nejvíce trápí?“ souvisela skutečnost, že zdraví, absence bolesti, schopnost pečovat o sebe samého a nezávislost na druhé osobě potvrdilo jako nejvyšší hodnotu kvality života 57 % dotazovaných pojištěnců (tab. 3). Jejich zhoršený a špatný zdravotní stav byl nejčastěji provázen bolestmi, závratěmi, omezením či neschopností pohybu nebo poruchami smyslového vnímání, nejčastěji zraku a sluchu.
Tab. 3. Dotaz: „Co vás v současnosti nejvíce trápí?“ 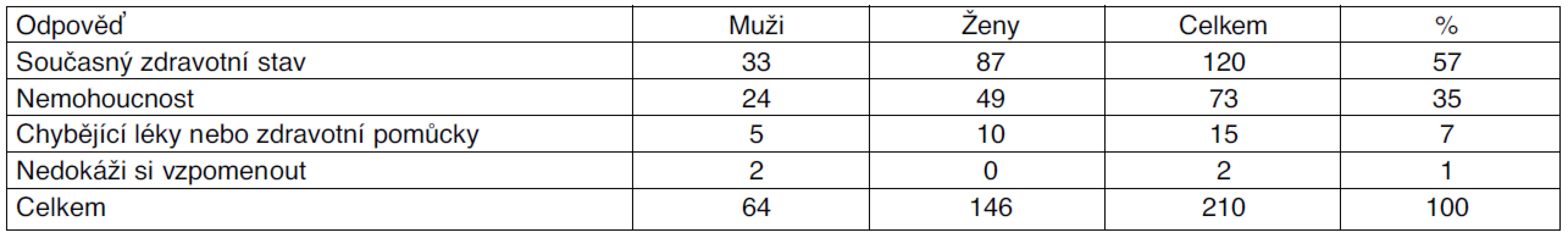
U 35 % dotazovaných byla nemohoucnost důsledkem zhoršeného zdraví a příčinou dalších problémů. U 7 % bylo problémem obstarávání chybějících léků a prostředků zdravotnické techniky. V případě chybění počtu tablet, u léků užívaných pravidelně perorálně, se pojištěnci cítili ohrožení na životě. Souviselo to např. s případy docházejícího množství inzulinu u diabetiků v důsledku přechodné komunikační bariéry mezi pojištěncem a poskytovateli péče. Chybějící nebo častěji i nevhodně zvolené pomůcky zdravotnické techniky postiženým pojištěncům zbytečně zhoršovaly nebo znemožňovaly jejich mobilitu. Na položené varianty otázky nedokázalo konkrétně odpovědět 1 % oslovených.
2. S otázkou „Co vás v nedávné době nejvíce rozzlobilo?“ souvisely odpovědi spojené s nepříznivým, špatným zdravotním stavem a z něj plynoucí nemohoucnosti, jež byla hlavním důvodem jejich psychického rozladění (tab. 4). 50 % pojištěnců uvádělo jako důvod svého rozhořčení současný zdravotní stav, 22 % nemohoucnost. Rodinné problémy byly důvodem ke zlobě v 9 %. Pocit osamění a zloba souvisela s nespokojeností namířenou proti chybějícímu či malému počtu návštěv nejbližších, s nezájmem dětí, vnuků a příbuzných o starého člověka v nemoci. Ojediněle je rozzlobil jejich životní partner, většinou v důsledku nedorozumění ve vzájemném soužití. 8 % pojištěnců udávalo společenské problémy. V porovnání se svým předchozím způsobem života velmi těžce nesli nedostatek sociálních kontaktů, které jim v důsledku onemocnění omezovaly či dokonce znemožnily společenský život. Uváděli také problémy, které z jejich pohledu nepříznivě souvisely s vývojem naší zdravotně-sociální a celosvětové politiky. V 7 % je jako jiné důvody znepokojovaly zvyšující se doplatky za léky, pro ně životně důležité, a také pocit lhostejnosti společnosti ke starým a nemocným. 4 % z oslovených nedokázalo konkrétně odpovědět na položenou otázku.
Tab. 4. Dotaz: „Co vás nedávno nejvíce rozzlobilo?” 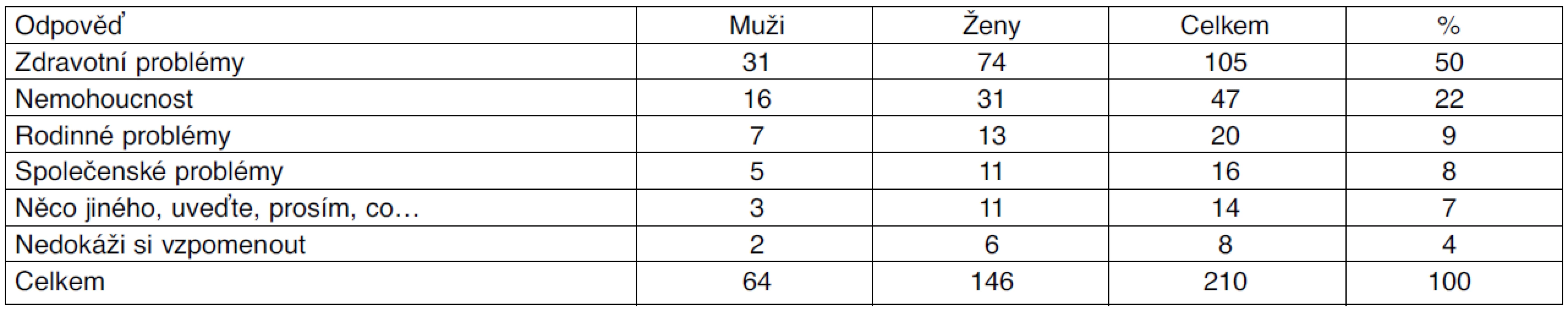
3. S otázkou „Kdo nebo co vám v poslední době udělalo největší radost?“ souvisela potřeba lásky a sounáležitosti, která nabývá na významu právě v době životních těžkostí, v době nemoci, kdy jsou pro člověka často velmi omezeny či znemožněny sociální kontakty (tab. 5). V této době, více než kdy jindy, narůstá význam rodiny, která by měla dát nemocnému tolik potřebnou jistotu, že je stále milován a nestává se přítěží pro své blízké a okolí.
Tab. 5. „Kdo nebo co vám v poslední době udělalo největší radost?“ 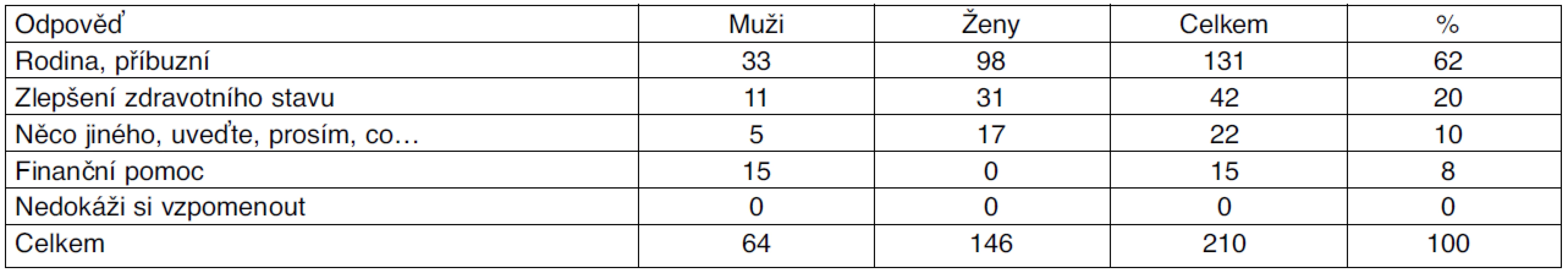
Tuto skutečnost potvrdilo 62 % pojištěnců, pro které byl v poslední době největším potěšením kontakt s rodinou, jejími členy a příbuznými. Rodina představovala bez rozdílu věku jistotu a zázemí ve smyslu rozvíjení aktivity svých členů také ve stáří.
Dobře fungující rodina představuje záruku psychické, fyzické i hmotné pomoci při nesoběstačnosti starého člověka [7]. Nemocný potřebuje v době svého vyřazení z dosavadního způsobu života povzbuzení. Kvalitní rodinné zázemí je jedním ze základních předpokladů pro příznivý vývoj jakéhokoliv onemocnění. 20 % pojištěnců způsobilo největší radost alespoň částečné zlepšení zdravotního stavu v důsledku poskytované zdravotní a odborné ošetřovatelské péče. V této souvislosti většinou potěšily návštěvy ošetřujícího lékaře a zdravotní sestry agentur domácí péče. Nejen uspokojení z poskytnuté zdravotní péče, ale dobře provedený zdravotní úkon v rámci indikovaného zdravotního výkonu lékařem, vstřícný a empatický přístup zdravotní sestry nemalou měrou přispívá ke zlepšení zdravotního a zejména psychického stavu. V 10 % způsobila pojištěncům největší radost pomoc pečovatelů s běžnými denními činnostmi, které kvůli zhoršenému zdravotnímu stavu pro omezení soběstačnosti nebyli schopni sami zvládnout. V této souvislosti uváděli např. obstarávání nákupu, zajištění složení uhlí, obstarání drůbeže apod. Je nutné zde zdůraznit význam poskytování i péče sociální jako významné součásti komplexní domácí péče. Z pohledu pojištěnce je stejně tak důležitá jako péče zdravotní. 8 % dotazovaných potěšila finanční pomoc v podobě sociálních dávek poskytovaných obecními nebo sociálními úřady. Do této oblasti pojištěnci také zahrnuli a ocenili pomoc při zajišťování zdravotních pomůcek a prostředků zdravotnické techniky. Ze strany zdravotní pojišťovny se jednalo např. o zajištění zapůjčování polohovacích lůžek, invalidních vozíků nebo schválení zvýšeného počtu plenkových kalhotek nad stanovený limit (výjimečně ve zvláštních indikovaných případech u inkontinentních) po předchozí domluvě ošetřujícího a revizního lékaře. Všichni pojištěnci dokázali na konkrétní otázku odpovědět.
4. Z odpovědí na otázku „Co vám dělá největší starosti?“ vyplynulo, že v 55 % činilo pojištěncům největší starosti zhoršování zdravotního stavu a s tím související strach z bolesti a nemohoucnosti (tab. 6). 30 % pojištěnců mělo obavu z budoucnosti, strach z dalšího zhoršování jejich zdravotního stavu a závislosti na cizí pomoci. Pro 5 % dotázaných bylo největší starostí jak obstarat nákup, zajistit posekání dřeva, složení uhlí, opatřit drůbež apod. Stejně tak jako z odpovědí na předchozí otázky bylo zajištění sociální péče stejně důležité jako zajištění péče zdravotní. Rodinné problémy přinášely starosti 5 % dotazovaných. Patřily k nim neshody v soužití s životním partnerem v důsledku psychického napětí z dlouhotrvající nemoci, nemohoucnosti obou či jednoho z partnerů. 5 % klientů mělo starosti s nedostatkem financí, trápili je především vysoké doplatky za léky a plenkové kalhotky pro inkontinentní.
Tab. 6. Dotaz: „Co vám dělá největší starosti?“ 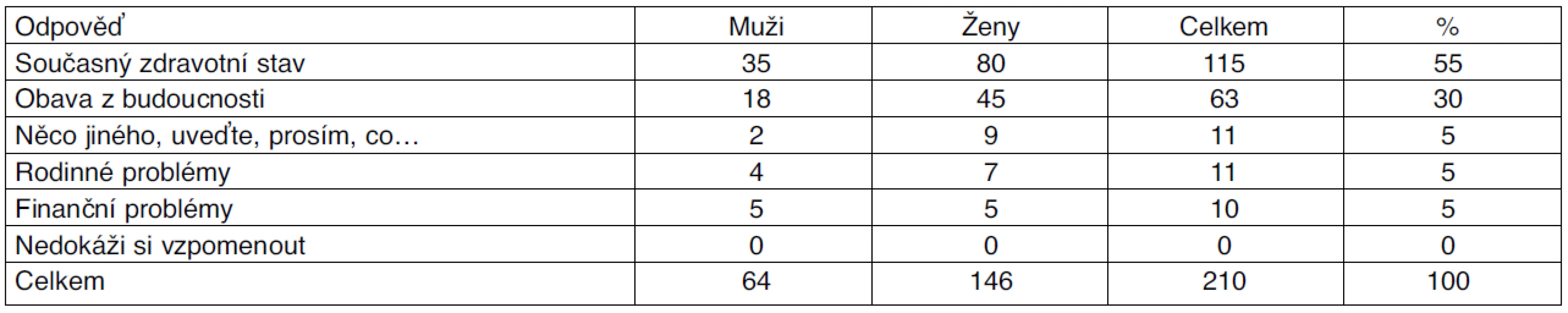
5. Na otázku: „Čím bychom vám jako zástupci zdravotní pojišťovny mohli nejvíce pomoci?“ odpovědělo 77 % pojištěnců zcela svorně: ,,Ani nevíte, jak bychom byli rádi, kdybyste nám mohli přidat zdraví“ (tab. 7). Tyto shodné odpovědi potvrdily skutečnost, že pojem zdraví je pro klidný a spokojený život nejvyšší prioritou. Paradoxem však je, že lidé zasažení nemocí si tento fakt uvědomí, až když o své zdraví přicházejí, popř. o něj přijdou zcela. Přiznávají se zároveň k podceňování významu prevence v předcházejícím období života a také k tomu, jak často varovné signály svého organismu bagatelizovali nebo nebrali vůbec na vědomí. V 15 % by pojištěnci přivítali pomoc při zajištění léků, prostředků zdravotnické techniky a jejich příslušenství. Z rozhovorů s nimi vyplynula nedostatečná úroveň jejich informovanosti ze strany ošetřujících lékařů o možnostech výběru spektra využití prostředků zdravotnické techniky a jejich příslušenství v době nemoci nebo při konkrétním zdravotním postižení. Se smluvním partnerem zdravotní pojišťovny, v jehož spolupráci byla realizována evidence a cirkulace prostředků zdravotnické techniky zapůjčovaných zdravotní pojišťovnou, byla po domluvě s revizním lékařem následně zajištěna oprava, popř. repase polohovacích lůžek, invalidních vozíků, zvedáku a nevyužívané mobilní schodišťové plošiny tzv. schodolezu. Problémy informovanosti souvisely také s problematikou indikace a preskripce léků ošetřujícími lékaři, zvláště pak s požadavkem o informaci výše úhrady doplatků v lékárně.
Tab. 7. Dotaz: „Čím bychom vám jako zástupci zdravotní pojišťovny mohli pomoci?“ 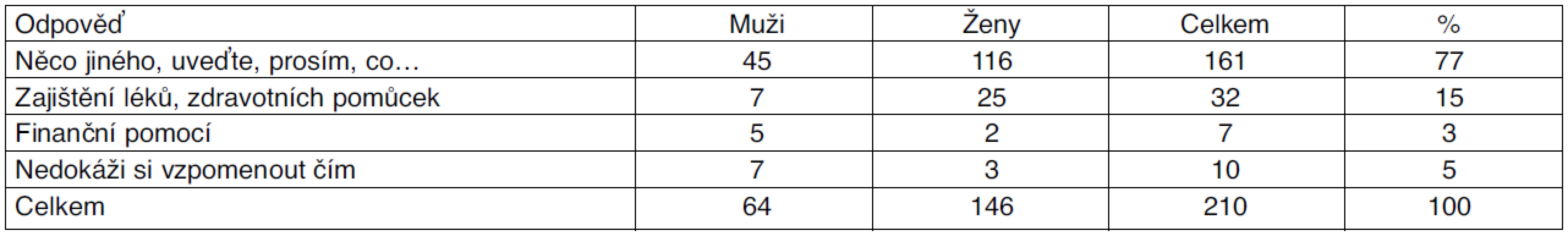
V několika případech byly společně s ošetřujícím lékařem řešeny problémy pojištěnce spojené s kvalitou poskytované ošetřovatelské péče a zajištěním další odborné péče lékařem a změn ve strategii dalšího poskytování odborné ošetřovatelské péče. Konzultovány byly také požadavky související se zajištěním sociální podpory a péče. Pomoc ze strany odborných zaměstnanců zdravotní pojišťovny by jak pojištěnci, tak ošetřující lékaři uvítali. Finanční pomoc by uvítala 3 % oslovených pojištěnců. Bylo zjištěno, že někteří sociálně slabí netuší, že si mohou na svém příslušném městském, obvodním či obecním úřadu požádat o různé druhy sociálních dávek. Byla jim poskytnuta rada, jak postupovat, kam a na koho se v tíživé finanční a sociální situaci obrátit. Většina sociálně potřebných však byla o možnosti sociální podpory dostatečně informována a sociální dávky pobírala. 5 % dotazovaných pojištěnců nebylo schopno sdělit, s čím by potřebovalo pomoci.
Diskuse
S přibývajícím věkem a nárůstem zdravotních potíží se zdraví dostává na první příčku životních hodnot člověka. Jeho porucha a ztráta přináší negativní důsledky, kterých se člověk právem obává. Patří k nim bolest, nemohoucnost, ztráta mobility, neschopnost sebepéče s omezením schopnosti se o sebe postarat a závislost na druhé osobě, až ztráta sociálních kontaktů. K tomu se navíc často připojuje pocit nepotřebnosti, marnosti, ztráta nezávislosti, ztráta sebevědomí, seberealizace a další. Středem světa nemocného se najednou stává rodina a nejbližší okolí, kterými jsou životní partner, děti, vnuci, sousedé a často také domácí zvířata. Přidávají se očekávání zejména od všech zdravotníků, především od ošetřujícího lékaře a zdravotní sestry, s cílem poskytnout nemocnému kvalitní odbornou zdravotní a ošetřovatelskou péči spojenou s nadějí na vyléčení a uzdravení.
Provedený průzkum jednoznačně potvrdil aktuálnost trvalého významu dominantního postavení rodiny v životě člověka a její důležitou úlohou v období nemoci.
V minulosti bylo zvykem pečovat v rodině o ty jedince, kteří z jakýchkoliv důvodů ztratili schopnost se o sebe postarat. V průběhu vývoje, zvláště pak v období socialistického soužití společnosti, se rodina jako centrum péče o své nemocné a rodinné příslušníky ve stáří dostávala do pozadí s tím, že odpovědnost za poskytovanou péči více méně přenášela na zdravotnická a sociální zařízení. Vývoj současné společnosti však ukazuje, že úlohu v péči o své nemocné, postižené a starší členy rodiny nemůže nahradit žádná zdravotnická a sociální instituce, že význam rodiny je stále nezastupitelný.
Stejný závěr vyplynul z šetření a odpovědí oslovených pojištěnců, kterým byla v době jejich nemoci, v jejich vlastním, domácím rodinném prostředí, poskytována odborná zdravotní a ošetřovatelská péče. Naše současná společnost však není stále schopna vytvořit vhodné podmínky k tomu, aby se děti, popř. další nejbližší rodinní příslušníci, mohly o své nemocné rodiče dostatečně postarat. Důvody jsou různé. K dominujícím patří vysoká pracovní a časově náročná zátěž v zaměstnání, hrozící nebo vysoká nezaměstnanost v důsledku ekonomické krize. Uvedené brání opustit zaměstnání, byť jen na určitou dobu.
Nezanedbatelná je stále realita výše nízkých sociálních dávek, které by měly postačit těm, kteří by se o své nejbližší mohli starat. Problematická a tíživější je situace v době nemoci u osamělých, tedy tam, kde rodina neplní nebo ztratila svou praktickou funkci.
Při dlouhodobém onemocnění lékař, především však zdravotní sestra, sociální sestra a pečovatelská služba jsou ti, kteří k nemocnému pravidelně docházejí a poskytují péči, a zprostředkovávají mu tak kontakt s okolím. Kontakt a vztah založený na vzájemné důvěře a porozumění nemocného s ošetřujícím lékařem, zdravotní sestrou a pečovatelem je jednou z podmínek k zajištění kvalitního života.
Zdravotní sestra je většinou tou nejdůvěryhodnější osobou, které se v souvislosti s péčí o zdraví může člověk v osamělosti svěřit se svými starostmi a problémy, požádat o radu, či podělit se o radost. Z šetření dále vyplynulo, že v žebříčku hodnot, kromě požadavku poskytované kvalitní odborné zdravotní péče, nabývá pro pojištěnce na významu také péče sociální, a to nejen ve vztahu k nemoci, ale také k jejím následkům. V rámci kontrolní a revizní činnosti by proto sociální problematika neměla být zcela opomíjena, ba dokonce přehlížena konstatováním, že se jedná o problematiku z finančních prostředků veřejného zdravotního pojištění nehrazenou. Je nanejvýše nutné, aby v souvislosti s kontrolou poskytované kvality zdravotní péče byla brána na zřetel a posuzovaná, a to nejen z pohledu etiky revizního lékaře.
Vývoj zdravotně sociální problematiky a zkušenosti z praxe potvrzují, že poskytování zdravotní a sociální péče spolu velmi úzce souvisí. Odlišit podíl převahy sociální péče nad zdravotní je často problematickou záležitostí, zvláště pak pro revizního lékaře ve vztahu ke kontrolní a revizní činnosti spojené s posuzováním účelného nakládání finančních prostředků z fondu veřejného zdravotního pojištění.
Negativním zjištěním byla skutečnost, že většina pojištěnců pociťovala vinu za svoji nemoc, z ní pak plynoucí bezmocnost a závislost na jiných. Cítila se přítěží pro vlastní rodinu a především pro své děti, které se „teď o ně musí starat“. Je na místě upozornit na skutečnost, že ochota rodiny a rodinných příslušníků pečovat o nemocné se ani v důsledku měnící se její sociální struktury (nukleární rodina, malý počet dětí, vysoká zaměstnanost žen, vysoká rozvodovost atd.) nesnižuje. Změny sociálních podmínek určují charakter a možnosti rodiny při poskytování péče svým nejbližším. V našich podmínkách měla a stále ještě má rodinná péče relativně malou podporu státu, její ekonomická hodnota byla a je podceňovaná. Pečující členové rodiny nebyli a doposud nejsou řádně morálně doceněni. Lze očekávat, že v důsledku demografického vývoje – rostoucí počet stárnoucích a starých lidí závislých na pomoci druhé osoby, nedostatek lůžek pro chronickou péči – se zvýší počty rodin, které budou mít zájem se o svého nemocného nebo starého nesoběstačného člena postarat.
A jak bývá doporučováno, je proto nutné zrovnoprávnit rodinu jako partnera státní a soukromé péče. Kvalitní rodinné zázemí je jedním ze základních předpokladů pro příznivý vývoj jakéhokoliv onemocnění. Nemocný potřebuje v době svého vyřazení z dosavadního způsobu života povzbuzení. Cítí se osamocen, s pocitem nadbytečnosti a nepotřebnosti pro své nejbližší a okolí. Svými náladami a touhou po uzdravení je závislý také na úsilí svých blízkých, zvláště pak je-li delší dobu upoután na lůžko. S tímto dále velmi těsně souvisí zloba a vztek nemocného na sebe sama, následně pak směřovaná na nejbližší přítomnou osobu, nejčastěji na životního partnera. Jiní zase cítili vinu za svoji nemoc a tímto se považovali za přítěž pro rodinu, děti a vnuky, zvláště když se o ně „musel někdo starat“.
Výše uvedené je pak v kontrastu s rozhodnutím, zda finančně zabezpečit svou vlastní rodinu a starost o své rodiče přenést na ústavy sociální péče apod., nebo upozadit finanční problémy v rodině a o své nemocné, rodiče a členy rodiny se dostatečně postarat a být jim nablízku. Pojištěnci, kteří byli na tuto problematiku dotazováni, si byli situace dobře vědomi a cítili z ní bezvýchodnost pro své nejbližší a okolí.
Nemocnému, který má kvalitní rodinné zázemí, je odborná zdravotní a ošetřovatelská péče poskytovaná s trpělivostí, porozuměním a empatií. Je založená především na vzájemné důvěře a dostatečně kvalitní komunikaci. Mnohem snadněji se tak vyrovnává s těžkostmi, které s sebou nemoc přináší, terapii lépe snáší a více při ní spolupracuje.
Z odpovědí, které souvisely s indikací prostředků zdravotnické techniky v období trvání a případně následků nemoci pro pojištěnce, vyplynuly pro praxi revizního lékaře poznatky spojené s nedostatky jejich využívání a v obecné informovanosti. U některých pojištěnců bylo zjištěno, že jejich prostředky zdravotnické techniky a příslušenství byly poškozeny, nebo v souvislosti se zhoršováním jejich zdravotního stavu již neplnily určenou funkci. Většinou nebyly používány pro zhoršení hybnosti nebo ztrátu schopnosti chůze.
Nejenže lékařem nebyla pojištěncům často dostatečně vysvětlena nebo sdělena výše plné, či částečné finanční úhrady při jejich preskripci a vyzvednutí v prodejnách zdravotnických pomůcek, ale ani sdělena možnost požádat si nejen o opravu, ale také o novou preskripci prostředků zdravotnické techniky a jejich příslušenství po uplynutí jejich užitné doby.
Mnohým z nich by přitom větší pozornost věnovaná ze strany poskytovatelů péče přispěla ke zkvalitnění jejich života. Účelná a vhodná volba prostředku zdravotnické techniky a pomůcky by v rámci omezené či plné nesoběstačnosti usnadnila pojištěnci pohyb mimo vlastní domácí prostředí nebo pobyt v přírodě. Příkladem byla např. indikace francouzských berlí nemocnému po opakované atace cévní mozkové příhody s parézou levé horní končetiny. Opakovaná ataka onemocnění po roce, provázená výraznou poruchou hybnosti levé horní a dolní končetiny, již vyžadovala pohyb pomocí invalidního vozíku a nikoliv jen pomocí tzv. „chodítka“. Francouzské berle již nebyly používány, chodítko bylo v bytě pojištěnce zcela omezeně využitelné a invalidní vozík, který by významně přispěl ke zkvalitnění života, nebyl indikován. Nesnadnou záležitostí k řešení byla také problematika rozhodnout o preskripci a účelném využití mechanického nebo elektrického invalidního vozíku z pohledu ošetřujícího lékaře a přestav pojištěnce po opakované atace centrální mozkové příhody. Jindy zase pojištěnci upoutaní na lůžko a jejich nejbližší, kteří jim poskytovali tzv. laickou pomoc a péči, často ani netušili, že mohli prostřednictvím svého ošetřujícího lékaře požádat zdravotní pojišťovnu o zapůjčení polohovacího lůžka, zvedáku apod. S uvedenou problematikou úzce souvisí také pojem „délka užitné doby prostředků zdravotnické techniky a jejich příslušenství“. Po uplynutí užitné doby lze na základě indikace ošetřujícího a schválení revizního lékaře poskytnout prostředky zcela nové nebo repasované pojištěncům dlouhodobě nemocným, nemocným s následky onemocnění, s tělesným postižením a po úrazech. Pojištěnci sami, zvláště staršího a pokročilého věku, na tuto skutečnost svého ošetřujícího lékaře z neznalosti problematiky ve většině případů neupozornili. Ze strany ošetřujícího lékaře (vyjma specialistů-neurologů, ortopedů a ortopedických protetiků) bývá zcela výjimkou účelně se touto problematikou zabývat. Pojištěncům, kteří se tak mohou v podobně uváděných situacích ocitnout, zůstává pro další život proto jen omezení až znemožnění mobility a ztráta kontaktů s vnějším prostředím. Průzkum prokázal, že omezení sociálních kontaktů je pro další život zcela zásadní a z psychického hlediska obtížně snesitelnou záležitostí. V této souvislosti se také odráží skutečný stav zobrazující realitu kvality vzájemné úrovně vztahu komunikace a informovanosti mezi ošetřujícím lékařem a pacientem-pojištěncem především, také však mezi pojištěncem, ošetřujícím lékařem a zdravotní pojišťovnou.
Více než 30% podíl pojištěnců z celkového počtu oslovených potřebovalo zajistit pomůcky zdravotnické techniky nebo léky. Ve vlastním domácím prostředí jim byla poskytnuta rada nebo přímo zajištěna pomoc po domluvě revizního lékaře s ošetřujícím lékařem.
Závěr
Z průzkumu vyplynulo a současně byla potvrzena hypotéza, že s přibývajícím věkem a nárůstem zdravotních potíží se zdraví dostává na první příčku životních hodnot člověka. Stejně tak předpoklad, že úroveň zdraví člověka dominantně ovlivňuje kvalitu života, těšit se dobrému zdraví, být soběstačný, nezávislý a žít spokojeně v rodinném kruhu, lze přiřadit k základním životním atributům. V nemoci pak k významnému postavení rodiny přistupuje problematika úrovně kvality prováděné ošetřovatelské péče, empatický a vstřícný přístup zdravotnického pracovníka založený na vzájemné důvěře a pochopení.
Zhoršování zdravotního stavu, nemohoucnost, bezmocnost, ztráta mobility, neschopnost se sám o sebe postarat, nezávislost, ztráta sociálních kontaktů a další negativní důsledky jsou oprávněně příčinou nejčastějších a největších obav ve stáří a nemoci.
Výsledky průzkumu jednoznačně podporují význam laické pomoci rodiny s její dominantní úlohou ve společnosti. K tomu přistupuje význam oprávněné existence agentur sester domácí zdravotní péče, s cílem poskytovat pojištěnci odbornou ošetřovatelskou péči v jeho vlastním domácím prostředí. Rozhovory uskutečněné s pojištěnci významně přispěly k objektivizaci kvality poskytované zdravotní, ale také sociální péče a pomoci. Uspokojivým zjištěním byla ochota a velmi vstřícný přístup k poskytování rozhovoru ze strany pojištěnců a spokojenost se zájmem zdravotní pojišťovny. Oceňovali navíc možnost pohovořit s odbornými zástupci zdravotní pojišťovny o svých problémech a zároveň vítali nabízené rady.
Z posuzování základních indikátorů kvality péče vyvstaly společně pro plátce a poskytovatele úkoly. Řešit společně problematiku informovanosti, spojenou s účelnou preskripcí léků, indikací a účelným využíváním prostředků zdravotnické techniky. Poznatky revizního lékaře lze zároveň využít k tvorbě strategie zdravotní politiky pojišťovny pro pojištěnce vyššího věku.
Adresa pro korespondenci:
MUDr. Hynek Dolanský, Ph.D.,
V Zálomu 4
700 30 Ostrava-Zábřeh
e-mail: dr. hynek.dolansky@post.cz
Zdroje
1. Bartlová, S. Sociologická problematika laické péče o seniory a nemocné. Sestra, č. 10, 1999, s. 23–24.
2. Dolanský, H. Etika a její souvislost s kvalitou zdravotní péče z pohledu revizního lékaře. Zdrav. Poj. rev. Lék., 2002, č. 3–4, s. 50–52.
3. Dolanský, H. Spotřeba zdravotní péče u pacientů vyššího věku. UK LF v Plzni, 2005.
4. Kolektiv autorů Slovník antické kultury. Nakladatelství Svoboda, Praha 1974, s. 70–74.
5. Kolektiv autorů Malá československá encyklopedie. Academia, Praha 1986, s. 121.
6. Zavázalová, H. et al. Vybrané kapitoly ze sociální gerontologie. Univerzita Karlova, Nakladatelství Karolinum, Praha 2001, s. 47–54.
Štítky
Posudkové lékařství Pracovní lékařství
Článek vyšel v časopiseListy revizního lékařství
Nejčtenější tento týden
2009 Číslo 3- Vedolizumab v léčbě středně těžké až těžké aktivní Crohnovy nemoci
- Vedolizumab je vhodný i pro déletrvající léčbu pacientů s IBD
- Nové možnosti v terapii zánětlivých střevních onemocnění
- Přístup k léčbě registrovaným léčivým přípravkem, který nemá stanovenou úhradu z veřejného zdravotního pojištění
- Syndrom dráždivého tračníku a nespecifické střevní záněty nejsou evolučně příbuzná onemocnění
Nejčtenější v tomto čísle- Čtvrtá česko-slovenská farmakoekonomická konference
- Co nového ve Věstníku MZ ČR
- Pohled na kvalitu života ve stáří očima pojištěnce a revizního lékaře zdravotní pojišťovny
- Vzdělávací akce Subkatedry revizního lékařství IPVZ Praha – II. pololetí 2009
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



