-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariérní portál
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaVýber liečby do dvojkombinácie pri nedostatočnej liečbe metformínom samotným: výsledky štúdie DiaSTATUS-2
The choice of medication for dual-combination therapy when the treatment with metformin alone is inadequate: DiaSTATUS-2 trial outcomes
The DiaSTATUS-2 trial was a randomized, multicentric, non-interventional, cross-sectional, retrospective study in patients with type 2 diabetes mellitus to determine the status of glycemic control at the time of intensification of the previous metformin monotherapy and the most common choice of another group of antidiabetic agents for a combination at the time of intensification, in the routine clinical practice at diabetic outpatient clinics across Slovakia, with a balanced representation of individual regions. A parallel question was to find out whether these parameters differ with respect to the presence of cardiovascular disease, the HbA1c value, and the duration of type 2 diabetes mellitus. As in other countries, the study pointed to a significant clinical inertia in the process of intensification of metformin therapy. The average HbA1c value at the time of intensification was HbA1c 8.06 ± 0.98 %, while HbA1c values averaged > 7.35 % for more than a year before intensification. In selecting the second drug, sulfonylurea-based drugs, followed by DPP4i and insulin, were most commonly used. For CVD-free patients, who were nearly 69.1%, this choice is acceptable, especially if the preferred sulfonylurea formulation was Gliclazide MR which presents a risk of hypoglycaemia and weight gain comparable to DPP4i, and therefore is the preferential choice for sulfonylurea-based therapy in other countries and in several therapeutic recommendations. On the other hand, in patients with cardiovascular disease (CVD+), who were 30.9%, no essential difference was found compared to CVD-free patients with regard to choosing pharmacotherapy, including cardioprotective SGLT2 and GLP1Ra, although their preference is recommended. While the use of SGLT2i in a dual combination with metformin is still limited by the wording of the indication limitations (ILs), also GLP1Ra are only minimally used, although IOs allow such choice. Conversely, also in the CVD+ group, sulfonylurea was still very frequently used in a dual combination, although its cardiovascular safety (with the exception of Gliclazide MR) is being discussed until now. Also in the DIASTATUS-2 study, Gliclazide MR0 which has an EBM confirmed cardiovascular safety and renal benefit, predominated among the sulfonylurea preparations. The DIASTATUS-2 study mainly pointed to the persistent clinical inertia which, similarly to patient adherence, is a significant factor affecting both medical and economic efficacy of the treatment outcomes, in this country as well as abroad. Therefore this issue should be systematically addressed.
Keywords:
choice of treatment after metformin – type 2 diabetes
Autoři: Emil Martinka
Působiště autorů: Národný endokrinologický a diabetologický ústav, n. o., Ľubochňa
Vyšlo v časopise: Forum Diab 2019; 8(2): 117-127
Kategorie: Prehľadové práce
Souhrn
Štúdia DIASTATUS-2 bola randomizovaná, multicentrická, neintervenčná, prierezová, retrospektívna štúdia u pacientov s diabetes mellitus 2. typu (DM2T), cieľom ktorej bolo zistiť stav glykemickej kontroly v čase intenzifikácie predošlej liečby metformínom v monoterapii a najčastejší výber druhej skupiny antidiabetík do kombinácie v čase intenzifikácie, v bežnej klinickej praxi na diabetologických ambulanciách naprieč Slovenskom, s vyváženým zastúpením jednotlivých krajov. Paralelnou otázkou bolo zistiť, či sa tieto parametre líšia s ohľadom na prítomnosť kardiovaskulárneho ochorenia, hodnotu HbA1c a trvanie DM2T. Podobne ako v iných krajinách, štúdia poukázala na významnú klinickú inerciu pri intenzifikácii liečby metformínom. Priemerná hodnota HbA1c v čase intenzifikácie predstavovala HbA1c 8,06 ± 0,98 %, pričom už viac ako rok pred intenzifikáciou sa hodnoty HbA1c pohybovali v priemere > 7,35 %. Pri výbere druhého farmaka boli najčastejšie využívané farmaká na báze sulfonylurey, nasledované DPP4i a inzulínom. U pacientov bez KVO (KVO-), ktorých bolo takmer 69,1 % je tento výber adekvátny, obzvlášť keď jednoznačne preferovaným prípravkom na báze sulfonylurey bol Gliklazid MR, ktorý je rizikom hypoglykémie a prírastku na hmotnosti porovnateľný s DPP4i, a je tak pri liečbe sulfonylureou preferenčnou voľbou aj v iných krajinách a vo viacerých terapeutických odporúčaniach. Na druhej strane, u pacientov s prítomným KVO (KVO+), ktorých bolo 30,9%, nebol v porovnaní s pacientmi s KVO- zistený žiaden zásadný rozdiel vo výbere farmakoterapie, vrátane kardioprotektívnych SGLT2i a GLP1Ra, hoci sa ich preferencia odporúča. Kým použitie SGLT2i do dvojkombinácie s metformínom je ešte stále limitované znením indikačných obmedzení (IO), minimálne sa využívajú aj GLP1Ra hoci IO takúto voľbu umožňuje. Naopak, aj v skupine KVO+ sa stále veľmi často do dvojkombinácie používala sulfonylurea, ktorej kardiovaskulárna bezpečnosť (s výnimkou Gliklazidu MR) je predmetom diskusií. V štúdii DIASTATUS-2 spomedzi prípravkov sulfonylurey aj tu dominoval Gliklazid MR, ktorý má EBM potvrdenú kardiovaskulárnu bezpečnosť a renálny benefit. Štúdia DIASTATUS-2 poukázala najmä na pretrvávajúcu klinickú inerciu, ktorá je podobne ako adherencia pacienta k liečbe významným faktorom ovplyvňujúcim medicínsku aj ekonomickú efektivitu výsledkov liečby, a to nielen u nás, ale aj vo svete. Touto problematikou je preto potrebné sa systematicky zaoberať.
Klíčová slova:
klinická inercia – výber liečby po metformíne
Úvod
Diabetes mellitus 2. typu (DM2T) je veľmi heterogénne ochorenie s účasťou viacerých patofyziologických mechanizmov v rôznom pomere zastúpenia, pričom s trvaním ochorenia a rozvojom jednotlivých komplikácií a komorbidít sa výrazne mení terén pacienta. V liečbe sú základnými požiadavkami edukácia pacienta, racionálna výživa, adekvátna a pravidelná fyzická aktivita, redukcia nadváhy/obezity, eliminácia stresu a adherencia pacienta k liečbe a odporúčaniam lekára [21]. Za preferovaný výber iniciálnej farmakologickej liečby sa aj podľa aktuálnych referenčných odporúčaní považuje metformín. Pri nedostatočnom účinku metformínu v monoterapii je možné do dvojkombinácie pridať v zásade zástupcu akejkoľvek inej skupiny perorálnych antiabetík (PAD) alebo GLP1Ra alebo inzulín [2,6,21], a to podľa špecifických charakteristík pacienta. Aktuálna filozofia liečby DM2T v referenčných terapeutických odporúčaniach ADA/EASD 2018 vychádza najmä z potreby aplikovať do praxe presvedčivé výsledky veľkých randomizovaných štúdií, ktoré dokázali kardiovaskulárny (KV) benefit inhibítorov SGLT2 kotransportu (SGLT2i) a receptorových agonistov GLP1 (GLP1Ra), ktoré boli publikované v posledných 3 rokoch [25,35]. Odporúčania tak prinášajú oproti predošlým z roku 2015 nový prístup, ktorý spočíva v individualizácii výberu liečby podľa individuálneho terénu pacienta, jeho preferencií a najmä podľa konkrétnych možností priaznivo ovplyvniť jeho prognózu [6,21]. S ohľadom na výsledky nedávnych veľkých randomizovaných štúdií zameraných na kardiovaskulárnu bezpečnosť (Randomized Clinical Trial/Cardiovascular Outcome Trial – RCT/CVOT) je preto pri výbere liečby jednou z kruciálnych otázok, či pacient prekonal, resp. trpí aterosklerotickým kardiovaskulárnym ochorením (KVO) vrátane periférnych artérií. Teda či prekonal KV-príhodu ako infarkt myokardu, cievnu mozgovú príhodu, alebo má prejavy srdcového zlyhávania, alebo má anamnézu, resp. prítomné prejavy chronického ochorenia obličiek (CKD), alebo vysoké riziko týchto ochorení [2,6]. Ak pacient spadá do takejto kategórie, odporúčaným postupom je pridanie, resp. preferencia liekov s potvrdeným kardiovaskulárnym, resp. renálnym benefitom, ktorý aktuálne preukazujú inhibítory SGLT2 kotransportu (SGLT2i) a agonisty GLP1 receptorov (GLP1Ra) [2,6,21]. Ak pacient nemá KVO ani CKD, liečba zohľadňuje najmä terapeutický potenciál s ohľadom na aktuálnu glykemickú kontrolu, potenciálne patofyziologické benefity liečby, KV-bezpečnosť a vplyv na KV a renálne rizikové faktory, riziko a charakter nežiaducich účinkov, prírastok na hmotnosti, riziko hypoglykémie ako aj finančnú náročnosť liečby a ďalšie [6].
Súbory a metódy
Randomizovaná, multicentrická, retrospektívna, prierezová štúdia u pacientov s DM2T s nedostatočnou glykemickou kontrolou na monoterapii metformínom v maximálne tolerovanej dávke, minimálne však 1 000 mg/deň. Cieľom štúdie bolo zistiť stav glykemickej kontroly v dobe intenzifikácie liečby a ktoré skupiny antidiabetík sú najčastejšie používané pri intenzifikácii nedostatočnej liečby metformínom v bežnej klinickej praxi na diabetologických ambulanciách naprieč Slovenskom, s vyváženým zastúpením jednotlivých krajov. Paralelnou otázkou bolo zistiť, či sa tieto parametre líšia s ohľadom na prítomnosť KV-ochorenia, hodnotu HbA1c a trvanie DM2T v čase intenzifikácie. V každej zo 66 diabetologických ambulancií (centier) rovnomerne rozmiestnených po celom Slovensku bolo randomizovane zaradených max. 20 takýchto pacientov. Randomizácia spočívala v zaradení všetkých pacientov, u ktorých bola zrealizovaná intenzifikácia v poradí za sebou tak, ako prichádzali do 1. 3. 2018, v časovom slede od posledného (najnovšieho) takéhoto pacienta smerom dozadu (nie však pred 1. 1. 2017). Zdrojovou dokumentáciou pre vyplnenie prípadového formulára (Case Report Form – CRF) bola dokumentácia pacienta, pričom CRF vypĺňal lekár príslušnej ambulancie. Výsledky boli následne prepísané agentúrou do tabuľkového procesoru Microsoft Excel ako príprava pre štatistické hodnotenie.
Zberali a vyhodnocovali sa nasledovné parametre: pohlavie, vek, dátum zaradenia, výška, hmotnosť, index telesnej hmotnosti, obvod pása, HbA1c, hladina C-peptidu, hodnoty krvných lipidov, sérový kreatinín, hepatálne enzýmy, pomer albumínu a kreatinínu v moči (Urine Albumin-to-Creatinine Ratio – UACR), krvný tlak, výskyt mikrovaskulárnych komplikácií, výskyt kardiovaskulárnych ochorení (ischemická choroba srdca, infarkt myokardu, cievna mozgová príhoda, fibrilácia predsiení a srdcové zlyhávanie), výskyt a druh onkologických ochorení, liečba pre kontrolu krvného tlaku, dyslipidémie a iniciálny výber antidiabetickej liečby. Uvádzané sú hodnoty sledovaných parametrov k dátumu intenzifikácie liečby metformínom.
Hodnoty sú uvedené ako priemer štandardnej odchýľky (Standard Deviation ± SD). K štatistickému porovnaniu boli použité Studentov t-test a χ2 test (Microsoft Excel, MEDCALC).
Výsledky
Vyhodnotené údaje boli od 956 pacientov, ktorí spĺňali kritériá výberu. Výsledky sú uvedené v tab. 1 a 2 a na grafoch 1–4. V tab. 1 sú uvedené hodnoty sledovaných parametrov v celom súbore pacientov a v 2 podsúboroch podľa prítomnosti (KVO+), resp. neprítomnosti (KVO-) kardiovaskulárneho ochorenia (KVO). V tab. 2 sú uvedené výsledky v podsúboroch podľa hodnoty HbA1c (< 7 % a > 9 %) v čase intenzifikácie liečby a podľa trvania diabetu (< 3 roky a > 9 rokov) v čase intenzifikácie liečby.
Tab. 1. Základné údaje o súbore pacientov. Celý súbor a po rozdelení podľa prítomnosti (KVO+), resp. neprítomnosti (KVO-) kardiovaskulárneho ochorenia 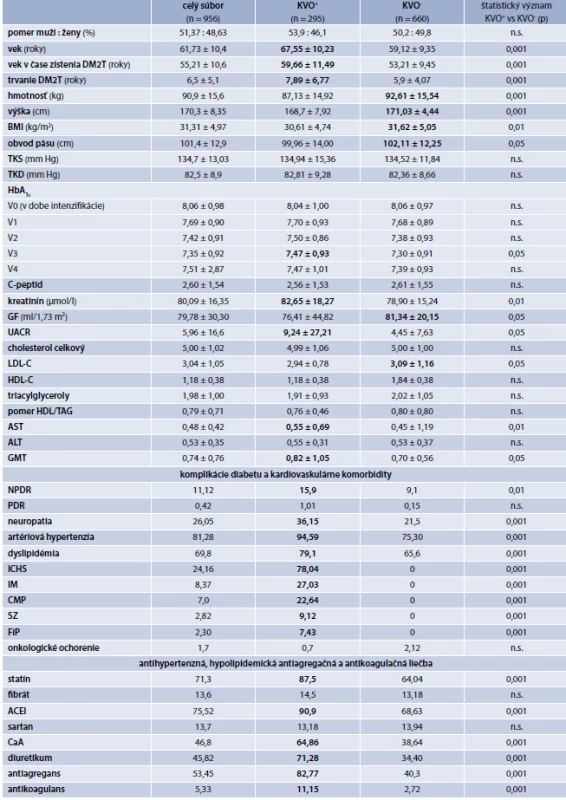

ACEI – inhibítory ACE BMI – index telesnej hmotnosti CaA – kalciové antagonisty CMP – cievna mozgová príhoda DM2T – diabetes mellitus 2. typu DPP4i – inhibítory DPP4 GF –glomerulárna filtrácia podľa CKD-EPI FiP – fibrilácia predsiení GLP1Ra – agonisty GLP1 receptorov IM – infarkt myokardu INZ – inzulín SGLT2i – inhibítory SGLT2 kotransportu MET – metformín NPDR – neproliferatívna diabetická retinopatia n.s. nesignifikantné PDR – proliferatívna diabetická retinopatia SU – sulfonylurea SZ – srdcové zlyhávanie TKD – diastolický krvný tlak TKS – systolický krvný tlak TZD – tiazolidindióny UACR – pomer albumínu a kreatinínu v moči Tab. 2. Základné údaje o súbore pacientov po rozdelení podľa hodnoty HbA1c 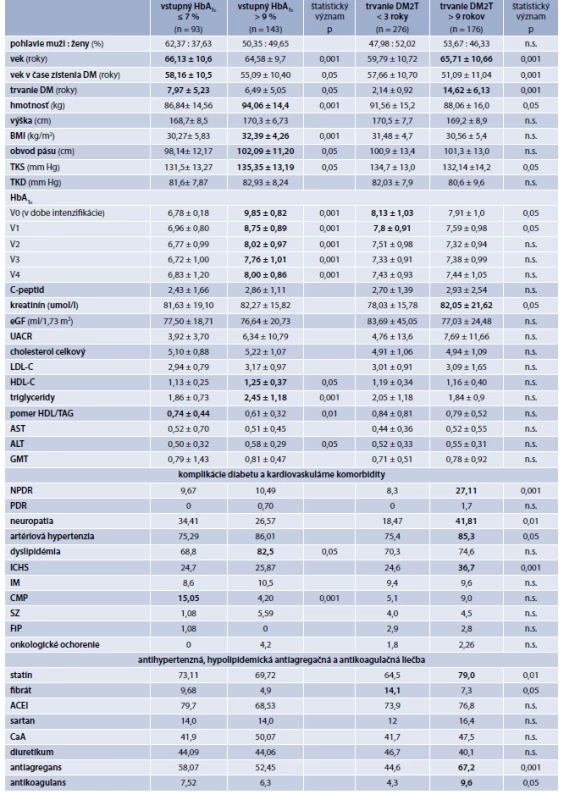

ACEI – inhibítory ACE GLP1Ra – agonisty GLP1 receptorov BMI – index telesnej hmotnosti CaA – kalciové antagonisty CMP – cievna mozgová príhoda DM2T – diabetes mellitus 2. typu DPP4i – inhibítory DPP4 FiP – fibrilácia predsiení GF –glomerulárna filtrácia podľa CKD-EPI IM – infarkt myokardu INZ – inzulín SGLT2i – inhibítory SGLT2 kotransportu MET – metformín NPDR – neproliferatívna diabetická retinopatia PDR – proliferatívna diabetická retinopatia SU – sulfonylurea SZ – srdcové zlyhávanie TKD – diastolický krvný tlak TKS – systolický krvný tlak TZD – tiazolidíndióny UACR – pomer albumínu a kreatinínu v moči Graf 1. HbA1c v čase intenzifikácie (V0) a v predchádzajúcom období (V1 až V4) 
KVO+ – pacienti s prítomným kardiovaskulárnym ochorením KVO- – pacienti bez kardiovaskulárneho ochorenia V0 – hodnota v čase intenzifikácie V1 až V4 – hodnoty v predošlých návštevách vykonávaných v 3–6 mesačných intervaloch Graf 2. Výber druhého PAD, GLP1Ra alebo inzulínu do kombinácie k metformínu a prítomnosť KVO 
DPP4i – inhibítory dipeptidylpeptidázy 4 GLP1Ra – agonisty GLP1 receptorov INZ – inzulín SGLT2i – inhibítory SGLT2 kotransportu SU – sulfonylurea TZD – tiazolidindióny
KVO+ – pacienti s prítomným kardiovaskulárnym ochorením KVO- – pacienti bez kardiovaskulárneho ochorenia V0 – hodnota v čase intenzifikácie V1 až V4 – hodnoty v predošlých návštevách vykonávaných v 3–6 mesačných intervalochGraf 3. HbA1c v čase intenzifikácie (V0) a v predchádzajúcom období (V1 až V4) 
KVO+ – pacienti s prítomným kardiovaskulárnym ochorením KVO- – pacienti bez kardiovaskulárneho ochorenia V0 – hodnota v čase intenzifikácie V1 až V4 – hodnoty v predošlých návštevách vykonávaných v 3–6 mesačných intervaloch Graf 4. Výber druhého PAD, GLP1Ra alebo inzulínu do kombinácie k metformínu podľa HbA1c 
DPP4i – inhibítory dipeptidylpeptidázy 4 GLP1Ra – agonisty GLP1 receptorov INZ – inzulín SGLT2i – inhibítory SGLT2 kotransportu SU – sulfonylurea TZD – tiazolidindióny
KVO+ – pacienti s prítomným kardiovaskulárnym ochorením KVO- – pacienti bez kardiovaskulárneho ochorenia V0 – hodnota v čase intenzifikácie V1 až V4 – hodnoty v predošlých návštevách vykonávaných v 3–6 mesačných intervalochPodsúbory rozdelené podľa prítomnosti/neprítomnosti KVO (KVO+/KVO-)
Medzi podsúbormi rozdelenými podľa KVO+ (resp. KVO-) boli zistené štatisticky významné rozdiely v nasledovných parametroch: vek, vek v čase zistenia diabetu, trvanie diabetu, kreatinín v sére, UACR, AST, GMT, ktoré boli vyššie v podsúbore pacientov s KVO+ a tiež v telesnej hmotnosti, výške, BMI, obvode pása, glomerulárnej filtrácie (GF) a LDL-cholesterolu (LDL-C), ktoré boli vyššie v podsúbore pacientov s KVO-. Vo výskyte komplikácií a komorbidít sa pacienti s KVO+ okrem vyššieho výskytu KVO, hypertenzie a dyslipidémie líšili aj vyšším výskytom neproliferatívnej diabetickej retinopatie (NPDR) a neuropatie.
Podsúbory rozdelené podľa trvania DM2T
Medzi podsúbormi rozdelenými podľa trvania DM2T boli zistené štatisticky významné rozdiely v nasledovných parametroch: vek, trvanie diabetu a sérový kreatinín, ktoré boli vyššie u pacientov s trvaním > 9 rokov a tiež vo veku zistenia DM2T, telesnej hmotnosti, systolického krvného tlaku (TKS) HbA1c, ktoré boli vyššie u pacientov s trvaním DM2T < 3 roky. Vo výskyte komplikácií a komorbidít boli zistené rozdiely vo výskyte NPDR, neuropatie, artériovej hypertenzie a ischemickej choroby srdca (ICHS), ktoré boli častejšie u pacientov s trvaním DM2T > 9 rokov. Líšili sa tiež vo frekvencii liečby statínom a antiagregačnej liečbe (častejšie u pacientov s trvaním > 9 rokov) a v liečbe fibrátmi, ktorá bola častejšia u pacientov s trvaním DM2T < 3 roky. Vo výbere antidiabetickej liečby bol rozdiel v častejšom využívaní inzulínu u pacientov s trvaním DM2T > 9 rokov.
Podsúbory rozdelené podľa HbA1c
Medzi podsúbormi rozdelenými podľa HbA1c boli zistené štatisticky významné rozdiely v nasledovných parametroch: vek, vek v čase zistenia diabetu, trvanie diabetu a pomere HDL/triacylglycerol (TAG), ktoré boli vyššie v súbore s HbA1c < 7 %, a tiež v telesnej hmotnosti, BMI, obvode pása, systolickom krvnom tlaku, HbA1c, HDL-C, triglyceridoch a ALT, ktoré boli vyššie v podsúbore pacientov s HbA1c > 9 %. Vo výskyte komplikácií boli rozdiely vo výskyte dyslipidémie, ktorá bola častejšia u pacientov s HbA > 9 % a cievnej mozgovej príhody (CMP), ktorá bola častejšia u pacientov s HbA1c < 7 %. V antihypertenznej a hypolipidemickej liečbe a ani vo výbere antidiabetickej liečby neboli zistené signifikantné rozdiely.
Diskusia
Štúdia DiaSTATUS-2 bola randomizovaná, multicentrická, neintervenčná, prierezová, retrospektívna, štúdia, cieľom ktorej bolo zistiť stav glykemickej kontroly v čase intenzifikácie predošlej liečby metformínom v monoterapii a najčastejší výber skupiny antidiabetík v čase intenzifikácie. Prebiehala v bežnej klinickej praxi na diabetologických ambulanciách naprieč Slovenskom s vyváženým zastúpením jednotlivých krajov. Paralelnou otázkou bolo zistiť, či sa tieto parametre líšia s ohľadom na prítomnosť kardiovaskulárneho ochorenia, hodnotu HbA1c a trvanie DM2T v čase intenzifikácie.
Klinická inercia pri intenzifikácii liečby metformínom
Podľa viacerých prospektívnych štúdií u pacientov s DM1T aj DM2T, ktoré dokumentovali tzv. legacy efekt, rozhoduje o prognóze pacienta najmä úroveň glykemickej kontroly počas prvých desať rokov [7,32]. Ideálnym postupom u väčšiny pacientov s DM2T by preto mala byť čo najvčasnejšia diagnóza ochorenia a liečba s dosiahnutím čo najtesnejšej glykemickej kontroly počas tohto obdobia. V prospech uvedeného postupu hovorí aj skutočnosť, že vo včasných štádiách DM2T sa dá intenzívna kontrola dosiahnuť pomerne ľahko, dlhšie pretrváva a spája sa s redukciou rizika mikrovaskulárnych aj makrovaskulárnych komplikácií [8,10,11,28,33]. Podľa referenčných terapeutických odporúčaní ADA/EASD sa liečba začína úpravou režimu a diéty a ako iniciálna farmakologická liečba sa naďalej preferuje liečba metformínom [6,21]. Následná intenzifikácia liečby metformínom sa obvykle odporúča pri HbA1c > 6,5–7,0 %, pričom do úvahy prichádzajú prakticky všetky skupiny farmák, s preferenciou výberu s ohľadom na individuálny terén pacienta, prítomnosť komplikácií a komorbidít, SPC jednotlivých prípravkov a znenie príslušných indikačných obmedzení, ktoré platia v príslušnej krajine [27]. K intenzifikácii sa odporúča pristúpiť, ak predošlá liečba v trvaní do 3 (6) mesiacov neviedla k dosiahnutiu stanovených cieľov liečby [6,21].
DM2T je jedným z typických ochorení, pre ktoré je charakteristická nielen horšia adherencia a kompliancia pacienta, ale aj klinická inercia lekára, a to nielen pri iniciácii liečby inzulínom, ale aj pri začatí ochorenia a intenzifikácii skorších stupňov liečby vrátane liečby metformínom [3,18,19]. Táto skutočnosť sa nepochybne podieľa aj na fakte, že cieľové hodnoty HbA1c sa dlhodobo dosahujú u < 50 % pacientov s DM2T [4,9,20]. Podľa rôznych autorov, priemerná hodnota HbA1c v čase intenzifikácie liečby pridaním iného perorálneho antidiabetika (PAD) alebo inzulínu pri predošlej liečbe jedným PAD predstavovala 8,7 %, pri intenzifikácii z dvojkombinácie PAD 9,1 % a pri intenzifikácii z trojkombinácie PAD až 9,7 % s mediánom času do intenzifikácie 1,6–7,2 rokov [4,17,19]. Pri predošlej monoterapii metformínom súvisel kratší medián času do intenzifikácie liečby s vyššou hladinou HbA1c [11,30]. V roku 2018 bola publikovaná retrospektívna štúdia na populácii pacientov s DM2T v Nemecku a Spojenom kráľovstve (UK) na vzorke 10 256 pacientov, u ktorých bola v rokoch 2011–2014 intenzifikovaná liečba metformínom pridaním druhého antidiabetika [18]. Priemerná hodnota HbA1c v čase intenzifikácie predstavovala 8,68 ± 1,8 %, pričom v nemeckej populácii sa jednalo o priemernú hodnotu 7,91 % a v populácii UK 9,02 %. Priemerná doba od diagnózy DM2T k intenzifikácii liečby predstavovala 3,37, resp. 3,29 roka [18]. Podľa výsledkov štúdie DiaSTATUS-2 v populácii slovenských ambulantných pacientov s DM2T bola priemerná hodnota HbA1c v čase intenzifikácie 8,06 ± 0,98 %, teda podobná ako v nemeckej populácii, ale nižšia než v populácii z UK. Priemerné trvanie od diagnózy DM2T k času intenzifikácie však bolo dlhšie a predstavovalo 6,5 ± 5,1 rokov, pričom už viac ako rok pred intenzifikáciou sa hodnoty HbA1c pohybovali v priemere > 7,35 % (graf 1). To poukazuje na pomerne dlhé váhanie a teda významnú klinickú inerciu v praxi diabetologických ambulancií pri intenzifikácii liečby už v štádiu nedostatočnej glykemickej kontroly metformínom. Na oneskorenú intenzifikáciu liečby metformínom, keď hodnoty HbA1c, pri ktorých bola indikovaná intenzifikácia pretrvávali viac ako 12 mesiacov, však poukázali aj iné práce [8,30,31,33,34]. Táto skutočnosť je podobne ako nedostatočná adherencia pacienta k liečbe významným faktorom ovplyvňujúcim medicínsku aj ekonomickú efektivitu výsledkov liečby, a touto problematikou je preto potrebné sa systematicky zaoberať. Až > 50 % pacientov s DM2T celosvetovo totiž nedosahuje ciele glykemickej kontroly [5,9,20]. Viaznúca intenzifikácia, resp. up-titrácia liečby predlžuje expozíciu pacienta zlej metabolickej kontrole, čo vedie k zvýšeniu rizika rozvoja komplikácií a predčasného úmrtia [3,16, 31,33,34].
Výber druhého antidiabetika do kombinácie k metformínu a prítomnosť/neprítomnosť kardiovaskulárneho ochorenia (KVO+/KVO-)
Výber farmaka do druhej línie liečby, t. j. do kombinácie s metformínom sa odporúča voliť podľa charakteristík pacienta a viacerých faktorov, medzi ktoré patrí najmä prítomnosť kardiovaskulárneho ochorenia (KVO+) alebo chronického renálneho ochorenia (CKD+), minimalizácia rizika hypoglykémie, prírastku na hmotnosti, optimalizácia adherencie a tiež ekonomický aspekt liečby [6]. Prítomnosť, teda KVO+ bola v štúdii DIASTATUS-2 hodnotená ako kompozit výskytu ICHS, IM, CMP, SZ a FiP. Aspoň jeden z týchto nálezov malo 30,9 % pacientov a 69,1 % pacientov bolo KVO-. Pre porovnanie, v priemernej populácii slovenských pacientov s DM2T malo KVO+ 36,7 %, resp. 37 % pacientov [22,23]. Pacienti s KVO+ boli v porovnaní s pacientmi s KVO- starší a mali vyšší vek v dobe diagnózy diabetu. V čase zberu údajov ochorenie u nich trvalo dlhšie, mali nižšiu telesnú hmotnosť, nižší BMI ako aj obvod pása. Významne vyššia bola hodnota UACR, sérového kreatinínu, AST, GMT a LDL-C. Pacienti s KVO+ mali tiež vyšší výskyt NPDR, neuropatie, hypertenzie, dyslipidémie a častejšie užívali statíny, ACEI, CaA, diuretiká, antiagreganciá a antikoagulanciá. Priemerná hodnota HbA1c v čase intenzifikácie liečby ako aj priemerné predchádzajúce hodnoty HbA1c zo štyroch období pred intenzifikáciou sa medzi KVO+ a KVO- nelíšili. Pri výbere druhého farmaka boli najčastejšie využívané farmaká na báze sulfonylurey (SU), nasledované DPP4i a inzulínom. U pacientov s KVO-, ktorých bolo takmer 69,1 %, je tento výber, kde preferovaným prípravkom na báze sulfonylurey bol Gliklazid MR, možno považovať za adekvátny. Gliklazid MR je efektívny, má potvrdený benefit na mikrovaskulárne komplikácie a rizikom hypoglykémie a prírastku na hmotnosti je porovnateľný s DPP4i, a je tak pri liečbe sulfonylureou preferovanou voľbou aj v iných krajinách a vo viacerých terapeutických odporúčaniach [21]. Na druhej strane, u pacientov s KVO+, ktorých bolo 30,9 %, nebol v porovnaní s KVO- zistený žiaden zásadný rozdiel vo výbere farmakoterapie, vrátane kardioprotektívnych SGLT2i a GLP1Ra, hoci sa ich preferencia odporúča [2,6,21,25,35]. Kým použitie SGLT2i do dvojkombinácie s metformínom je na Slovensku ešte stále limitované znením indikačných obmedzení (IO), minimálne sa využívajú aj GLP1Ra, hoci IO takúto voľbu umožňuje [27]. Naopak, aj v skupine KVO+ sa stále veľmi často do dvojkombinácie používala sulfonylurea, ktorej kardiovaskulárna bezpečnosť (s výnimkou Gliklazidu MR) je predmetom diskusií [6]. V štúdii DIASTATUS-2 spomedzi prípravkov sulfonylurey však aj tu dominoval Gliklazid MR (graf. 2), ktorý má EBM (Evidence-Based Medicine) potvrdenú kardiovaskulárnu bezpečnosť a renálny benefit [1].
Pre porovnanie, v nemecko-anglickej štúdii Khnuti et al [18] z roku 2018, ktorá nerozlišovala medzi KVO+ a KVO- bola rovnako najčastejšou voľbou kombinácia metformín + sulfonylurea (40,9 %) nasledovaná kombináciou metformín + DPP4i (30,7 %), pričom až 12,5 % pacientov prešlo z metformínu na monoterapiu SU a až 10,1 % na monoterapiu DPP4i. V našej štúdii liečbu metformínom ukončilo v priemere iba 5,5 % pacientov a hoci sulfonylurea mala vyšší podiel a DPP4i nižší podiel, v rámci sulfonylurey dominoval podielom 85,5 % Gliklazid MR. Keďže podľa výsledkov štúdie NEFRITI-II [22] sa výskyt aj mortalita u pacientov s DM2T a KVO+ na Slovensku javia vyššie, než uvádza literatúra, v zmysle EBM a najnovších názorov na liečbu považujeme za veľmi dôležitý predpoklad pre zlepšenie morbiditno-mortalitných výsledkov liečby našich pacientov najmä sprístupnenie SGLT2i do skorších línií liečby, a tiež častejšie využívanie GLP1Ra, a to aspoň u pacientov s KVO+.
Výber druhého antidiabetika do kombinácie k metformínu podľa hladiny HbA1c
Podľa výsledkov štúdie DiaSTATUS-2 predstavoval podiel pacientov, u ktorých sa k intenzifikácii liečby pristúpilo už pri hodnotách HbA1c < 7 % iba 9,73 % pacientov. Naopak, až u 14,9 % pacientov sa k intenzifikácii pristúpilo až pri hodnote HbA1c > 9 %. Najčastejšie (27,6 % pacientov) sa k intenzifikácii pristupovalo pri hodnotách HbA1c v rozmedzí 7,5–8 % (graf 3).
Pacienti, u ktorých sa liečba intenzifikovala až pri hodnotách > 9 % boli, v porovnaní s pacientmi, u ktorých sa liečba intenzifikovala pri HbA1c < 7 %, významne mladší, mladší boli aj v čase zistenia DM2T, ochorenie u nich trvalo kratšie, mali vyššiu telesnú hmotnosť a BMI. Mali tiež vyšší systolický krvný tlak, vyššiu hladinu ALT, vyšší HDL-C, vyššie triglyceridy, nižší index HDL/TAG a vyššie hodnoty HbA1c v čase intenzifikácie aj vo všetkých predchádzajúcich odberoch. Mali tiež častejší výskyt artériovej hypertenzie a dyslipidémie. Títo pacienti sa tak napriek nižšiemu veku a kratšiemu trvaniu diabetu javili ako „viac chorí“ s vyšším KV-rizikom. Vo výskyte mikrovaskulárnych komplikácií ani sledovaných kardiovaskulárnych (výskyt CMP bol dokonca nižší) a onkologických ochorení sa však významne nelíšili od pacientov, u ktorých sa intenzifikácia začala už pri hodnotách do 7 %. Rovnako, spektrum antidiabetickej liečby pridanej k metformínu sa s výnimkou inzulínu, ktorý bol u pacientov s HbA1c > 9 % používaný častejšie, nelíšilo od výberu u pacientov, u ktorých sa intenzifikácia začínala už pri Hba1c < 7 % (graf 4). Ak sa porovnávala skupina pacientov, u ktorých sa intenzifikácia začínala v rozsahu HbA1c 7–7,5 % vs > 9 %, pretrvával rozdiel v hmotnosti, BMI, HDL-C, TAG a pomere HDL/TAG ako aj častejšom výskyte dyslipidémie. Pri porovnaní podskupín s HbA1c 7,5–8,0 % a > 9 % bol signifikantný rozdiel vo vyšších hodnotách ALT, GMT, celkového cholesterolu, TAG a nižšieho podielu HDL/TAG a vyššieho výskytu dyslipidémie. Napokon, pri porovnaní podskupiny s HbA1c 8,0–9,0 % a podskupiny s HbA1c > 9 % bol signifikantný rozdiel vo vyšších hodnotách celkového a HDL-C, TAG a nižšieho podielu HDL/TAG a vyššieho výskytu dyslipidémie. Najčastejším rozdielom u pacientov, u ktorých sa intenzifikácia začínala pri vyšších hodnotách, bol teda častejší výskyt dyslipidémie, nižší podiel HDL/TAG a telesná hmotnosť, čo by mohlo poukazovať na vyššiu inzulínovú rezistenciu s kratším trvaním adekvátnej glykemickej kontroly na monoterapii metformínom a teda, že pacientom s týmito znakmi je potrebné venovať zvýšenú pozornosť, nakoľko je pri nich zrejme vyššia miera klinickej inercie.
Výber druhého antidiabetika do kombinácie k metformínu podľa trvania DM2T
Pacienti u ktorých došlo k intenzifikácii liečby do 3 rokov od začiatku ochorenia, sa oproti pacientom, u ktorých obdobie od diagnózy DM2T k intenzifikácii liečby metformínom do dvojkominácie trvalo > 9 rokov, odlišovali signifikantne nižším vekom, vyšším vekom v čase zistenia DM2T a kratším trvaním DM2T. Mali vyššiu hmotnosť, vyšší TKs, vyššie hodnoty HbA1c. Z komplikácií mali nižší výskyt NPDR, neuropatie, artériovej hypertenzie, ICHS , mali nižší kreatinín v sére, čo zrejme súviselo s výrazne kratším trvaním DM2T, a boli tiež v menšom podiele liečení statínom, fibrátom, antiagregačnou aj antikoagulačnou liečbou. Pacienti u ktorých sa k intenzifikácii pristúpilo skôr, boli teda obéznejší, mali horšiu glykemickú kontrolu ako aj horšiu kontrolu systolického krvného tlaku. Tieto faktory boli zrejme aj vedúcimi pri rozhodovaní o skoršej intenzifikácii. Vo výbere antidiabetickej liečby sa však okrem menej častého využívania inzulínu prakticky nelíšili od pacientov s dlhším trvaním DM2T v čase intenzifikácie liečby metformínom.
Súhrn
Štúdia DIASTATUS-2 bola randomizovaná, multicentrická, neintervenčná, prierezová, retrospektívna štúdia u pacientov s diabetes mellitus 2. typu (DM2T), cieľom ktorej bolo zistiť stav glykemickej kontroly v čase intenzifikácie predošlej liečby metformínom v monoterapii a najčastejší výber druhej skupiny antidiabetík do kombinácie v čase intenzifikácie, v bežnej klinickej praxi na diabetologických ambulanciách naprieč Slovenskom, s vyváženým zastúpením jednotlivých krajov. Paralelnou otázkou bolo zistiť, či sa tieto parametre líšia s ohľadom na prítomnosť kardiovaskulárneho ochorenia, hodnotu HbA1c a trvanie DM2T. Podobne ako v iných krajinách, štúdia poukázala na významnú klinickú inerciu pri intenzifikácii liečby metformínom. Priemerná hodnota HbA1c v čase intenzifikácie predstavovala HbA1c 8,06 ± 0,98 %, pričom už viac ako rok pred intenzifikáciou sa hodnoty HbA1c pohybovali v priemere > 7,35 %. Pri výbere druhého farmaka boli najčastejšie využívané farmaká na báze sulfonylurey, nasledované DPP4i a inzulínom. U pacientov s KVO-, ktorých bolo takmer 69,1 % je tento výber adekvátny, obzvlášť keď jednoznačne preferovaným prípravkom na báze sulfonylurey bol Gliklazid MR, ktorý je rizikom hypoglykémie a prírastku na hmotnosti porovnateľný s DPP4i a je tak pri liečbe sulfonylureou preferenčnou voľbou aj v iných krajinách a vo viacerých terapeutických odporúčaniach. Na druhej strane, u pacientov s KVO+, ktorých bolo 30,9 %, nebol v porovnaní s KVO- zistený žiaden zásadný rozdiel vo výbere farmakoterapie, vrátane kardioprotektívnych SGLT2i a GLP1Ra, hoci sa ich preferencia odporúča. Kým použitie SGLT2i do dvojkombinácie s metformínom je ešte stále limitované znením indikačných obmedzení (IO), minimálne sa využívajú aj GLP1Ra hoci IO takúto voľbu umožňuje. Naopak, aj v skupine KVO+ sa stále veľmi často do dvojkombinácie používala sulfonylurea, ktorej kardiovaskulárna bezpečnosť (s výnimkou Gliklazidu MR) je predmetom diskusií. V štúdii DIASTATUS-2 spomedzi prípravkov sulfonylurey aj tu dominoval Gliklazid MR, ktorý má EBM potvrdenú kardiovaskulárnu bezpečnosť a renálny benefit. Štúdia DIASTATUS-2 poukázala najmä na pretrvávajúcu klinickú inerciu, ktorá je podobne ako adherencia pacienta k liečbe významným faktorom ovplyvňujúcim medicínsku aj ekonomickú efektivitu výsledkov liečby a to nielen u nás, ale aj vo svete. Touto problematikou je preto potrebné sa systematicky zaoberať.
doc. MUDr. Emil Martinka, PhD.
Doručené do redakcie 28. 3. 2019
Prijaté po recenzii 15. 4. 2019
Zdroje
- Patel A, MacMahon S, Chalmers J et al. [ADVANCE Collaborative Group]. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med 2008; 358(24): 2560–2572. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa0802987>.
- [American Diabetes Association]. Pharmacologic Approaches to Glycemic Treatment: Standards of Medical Care in Diabetes. 2018 Diabetes Care 2018; 41(Suppl 1): S73–S85. Dostupné z DOI: <https://doi.org/10.2337/dc18-S008>.
- Brown JB1, Conner C, Nichols GA. Secondary Failure of Metformin Monotherapy in Clinical Practice. Diabetes Care 2010; 33(3): 501–506. Dostupné z DOI: <http://dx.doi.org/10.2337/dc09–1749>.
- Calvert MJ, McManus RJ, Freemantle N et al. Management of type 2 diabetes with multiple oral hypoglycaemic agents or insulin in primary care: retrospective cohort study. Br J Gen Pract 2007; 57(539): 455–460
- Carls G, Huynh J, Tuttle E et al. Achievement of Glycated Hemoglobin Goals in the US Remains Unchanged Through 2014. Diabetes Ther 2017; 8(4): 863–873. Dostupné z DOI: <http://dx.doi.org/10.1007/s13300–017–0280–5>.
- Davies MJ, D’Alessio DA, Walter JF et al. Management of hyperglycaemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia 2018; 61(12): 2461–2498. Dostupné z DOI: <https://doi.org/10.1007/s00125–018–4729–5>.
- [Diabetes Control and Complications Trial (DCCT)/Epidemiology of Diabetes Interventions and Complications (EDIC) Study Research Group]. Intensive diabetes treatment and cardiovascular outcomes in type 1 diabetes: the DCCT/EDIC Study 30-year follow-up. Diabetes Care 2016; 39(5): 686–693. Dostupné z DOI: <http://dx.doi.org/10.2337/dc15–1990>.
- Desai U, Kirson NY, Kim J et al.Time to Treatment Intensification After Monotherapy Failure and Its Association With Subsequent Glycemic Control Among 93,515 Patients With Type 2 Diabetes. Diabetes Care 2018; 41(10): 2096–2104. Dostupné z DOI: <https://doi.org/10.2337/dc17–0662>.
- Esposito K, Chiodini P, Bellastella G et al. Proportion of patients at HbA1c target <7% with eight classes of antidiabetic drugs in type 2 diabetes: systematic review of 218 randomized controlled trials with 78 945 patients. Diabetes Obes Metab 2012; 14(3): 228–233. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1463–1326.2011.01512.x>.
- Folse HJ, Mukherjee J, Sheehan JJ et al. Delays in treatment intensification with oral antidiabetic drugs and risk of microvascular and macrovascular events in patients with poor glycaemic control: an individual patient simulation study. Diabetes Obes Metab 2017; 19(7): 1006–1013. Dostupné z DOI: <http://dx.doi.org/10.1111/dom.12913>.
- Fu AZ, Qiu Y, Davies MJ et al. Treatment intensification in patients with type 2 diabetes who failed metformin monotherapy. Diabetes Obes Metab 2011; 13(8): 765–769. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1463–1326.2011.01405.x>.
- Cathelineau G, de Champvallins M, Bouallouche A et al. Management of newly diagnosed non-insulin-dependent diabetes mellitus in the primary care setting: effects of 2 years of gliclazide treatment — the diadem study. Metabolism 1997; 46(12 Suppl 1): 31–34. Dostupné z DOI: <https://doi.org/10.1016/S0026–0495(97)90314–0>.
- Harris MI, Klein R, Welborn TA et al. Onset of NIDDM occurs at least 4–7 yr before clinical diagnosis. Diabetes Care 1992; 15(7): 815–819.
- Hillier TA, Pedula KL. Characteristics of an Adult Population With Newly Diagnosed Type 2 Diabetes. Diabetes Care 2001; 24(9): 1522–1527.
- Holman RR, Paul SK, Bethel MA et al. 10-year follow-up of intensive glucose control in type 2 diabetes. N Engl J Med 2008; 359(15): 1577–1589. Dostupné z DOI: Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa0806470.
- Inzucchi SE, Bergenstal RM, Buse JB et al. Management of hyperglycaemia in type 2 diabetes: a patient-centered approach. Position statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia 2012; 55(6): 1577–1596. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–012–2534–0>.
- Jones S, Benroubi M, Castell C et al. Characteristics of patients with type 2 diabetes mellitus initiating insulin therapy: baseline data from the INSTIGATE study. Curr Med Res Opin 2009; 25(3): 691–700. Dostupné z DOI: <http://dx.doi.org/10.1185/03007990902739669>.
- Khunti K, Godec TR, Medina J et al. Patterns of glycaemic control in patients with type 2 diabetes mellitus initiating second‐line therapy after metformin monotherapy: Retrospective data for 10 256 individuals from the United Kingdom and Germany. Diabetes Obes Metab. 2018; 20(2): 389–399. Dostupné z DOI: <http://dx.doi.org/10.1111/dom.13083>.
- Khunti K., Wolden ML et al. Clinical Inertia in People With Type 2 Diabetes. A retrospective cohort study of more than 80,000 people. Diabetes Care 2013; 36(11): 3411–3417. <http://dx.doi.org/10.2337/dc13–0331>.
- Liebl A, Mata M, Eschwège E. [ODE-2 Advisory Board]. Evaluation of risk factors for development of complications in Type II diabetes in Europe. Diabetologia 2002; 45(7): S23–S28. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–002–0863–0>.
- Martinka E, Tkáč I, Mokáň M. Interdisciplinárne štandardy diagnostiky a liečby diabetes mellitus, jeho komplikácií a najvýznamnejších sprievodných ochorení. Forum Diab 2018; 7(2 Suppl 1): S5-S153.
- Martinka E. Kardiovaskulárna morbidita a mortalita pacientov s diabetes mellitus 2. typu na Slovensku. Výsledky štúdie NEFRITI II. Edukačný portál SDiA 2019. Dostupné z WWW: <http://lekar.sdia.sk/sdia-lekarske-profesne-zdruzenie-aktuality/170/kardiovaskularna-morbidita-a-mortalita-pacientov-s-diabetes-mellitus-2-typu-na-slovensku-vysledky-studie-nefriti-ii/>.
- Martinka E. Spektrum liečby a využívanie kardioprotektívnych molekúl u pacientov s diabetes mellitus 2. typu s prítomným kardiovaskulárnym ochorením na Slovensku. Výsledky štúdie NEFRITI II. Edukačný portál SDiA 2019. Dostupné z WWW: <http://lekar.sdia.sk/sdia-lekarske-profesne-zdruzenie-aktuality/177/spektrum-liecby-a-vyuzivanie-kardioprotektivnych-molekul-u-pacientov-s-diabetes-mellitus-2-typu-s-pritomnym-kardiovaskularnym-ochorenim-na-slovensku-vysledky-studie-nefriti-ii/>.
- Martinka E, Plichtová M, Davani A et al. Charakteristiky pacientov s novodiagnostikovaným diabetes mellitus 2. typu na Slovensku. Výsledky prieskumu DiaSTATUS. Diab Obez 2018; 18(36): 9, 11–19.
- Marso SP, Daniels GH et al. Liraglutide and Cardiovascular Outcomes in Type 2 Diabetes N Engl J Med 2016; 375 : 311–322. Dostupné z WWW: <http://doi: 10.1056/NEJMoa1603827>.
- NCZI. Činnosť kardiologických ambulancií v SR 2016. Dostupné z WWW: <http://www.nczisk.sk/Documents/publikacie/2016/sp1705.pdf>.
- MZ SR. Zoznam kategorizovaných liekov 1. 5. 2019–31. 5. 2019. Dostupné z WWW: <http://www.health.gov.sk/Clanok?lieky201905>.
- Paul SK, Klein K, Thorsted BL et al. Delay in treatment intensification increases the risks of cardiovascular events in patients with type 2 diabetes. Cardiovasc Diabetol 2015; 14 : 100. Dostupné z DOI: <http://dx.doi.org/10.1186/s12933–015–0260-x>.
- Ponto KA, Koenig J, Peto T et al. Prevalence of Diabetic Retinopathy in Screening-Detected Diabetes Mellitus: Results From the Gutenberg Health Study (GHS). Diabetologia 2016; 59(9): 1913–1919. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–016–4013–5>.
- Rajpathak SN, Rajgopalan S, Engel SS. Impact of time to treatment intensification on glycemic goal attainment among patients with type 2 diabetes failing metformin monotherapy. J Diabetes Complications 2014; 28(6): 831–835. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jdiacomp.2014.06.004>.
- Strain WD, Cos X, Hirst M et al.Time to do more: Addresing clinical inertia in tje management of type 2 diabetes mellitus. Diabetes Res Clin Pract 2014; 105(3): 302–312. Dostupné z DOI: <http://dx.doi.org/10.1016/j.diabres.2014.05.005>.
- UK Prospective Diabetes Study (UKPDS). VIII. Study design, progress and performance. Diabetologia 1991; 34(12): 877–890.
- Watson L, Das R, Farquhar R et al. Consequences of delaying treatment intensification in type 2 diabetes: evidence from a UK database. Curr Med Res Opin 2016; 32(9): 1465–1475. Dostupné z DOI: <http://dx.doi.org/10.1185/03007995.2016.1157462>.
- Zafar A, Davies M, Azhar A et al. Clinical inertia in management of T2DM. Prim Care Diabetes 2010; 4(4): 203–207. Dostupné z DOI: <http://dx.doi.org/10.1016/j.pcd.2010.07.003>.
- Zinman B, Wanner C, Lachin JM et al. Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes N Engl J Med 2015; 373(22): 2117–2128. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1504720>.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseForum Diabetologicum
Nejčtenější tento týden
2019 Číslo 2- MUDr. Jiří Vejmelka: Široká diverzita střevní mikrobioty má obrovský potenciál
- Flukloxacilin – nově dostupná modalita protistafylokokové léčby
- Aktuální poznatky o významu vitaminu B12 v terapii diabetické retinopatie
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
-
Všechny články tohoto čísla
- Súčasné možnosti diagnostiky a liečby diabetickej retinopatie a diabetického edému makuly
- Moderné trendy v liečbe diabetickej nefropatie
- Výber liečby do dvojkombinácie pri nedostatočnej liečbe metformínom samotným: výsledky štúdie DiaSTATUS-2
- Moderné trendy v antiagregačnej liečbe pacientov s diabetes mellitus
- Moderné trendy v liečbe diabetes mellitus u pacientov s hepatopatiami
- Liečba diabetes mellitus 1. typu pomocou inzulínovej pumpy – komu a prečo?
- Odborné odporúčanie k preskripcii diabetes špecifickej roborujúcej výživy s vysokou kalorickou hodnotou pre pacientov s diabetes mellitus a malnutríciou
- Možnosti využitia genetických poznatkov pri diabete 2. typu v klinickej praxi
- Pleiotropné (antiaterogénne) účinky inhibície PCSK9. Áno, či nie?
- Autodidaktický test hodnotený kreditmi ARS CME
- Moderné trendy v liečbe diabetu 2. typu a jeho komplikácií v roku 2019
- Implementujeme aktuálne odporúčania ADA/EASD do liečby pacientov s diabetes mellitus 2. typu dostatočne?
- Novinky vo farmakoterapii obezity
- Perspektívy v liečbe dyslipoproteinémií pri diabete
- Moderné trendy v liečbe hypertenzie
- Moderné trendy v lokálnej liečbe diabetickej nohy
- Diabetes mellitus a srdcové zlyhávanie – osudová príťažlivosť
- Forum Diabetologicum
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Moderné trendy v liečbe hypertenzie
- Novinky vo farmakoterapii obezity
- Moderné trendy v lokálnej liečbe diabetickej nohy
- Liečba diabetes mellitus 1. typu pomocou inzulínovej pumpy – komu a prečo?
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



