-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaNezapomínejme na meningokoka
Case study report: Don’t forget meningococcus
Currently we have been facing a newly emerging serious complication of COVID-19 characterized by an unusual clinical condition of an abnormal systematic immune response with multiorgan damage. This condition was titled Paediatric inflammatory multisystem syndrome in children associated with SARS-CoV-2 (PIMS-TS) and is already becoming known among the paediatric professional community. PIMS-TS is a part of a differential diagnosis in patients exhibiting fever lasting at least 3-days. Nevertheless, in febrile states of unclear aetiology, we should primarily aim to rule out other possible infectious causes.
Here we present a case study reporting on a thirteen-month-old girl suffering from a severe and complicated meningococcal meningitis for whom a PIMS-TS diagnosis was initially considered.
Keywords:
sepsis – meningococcal meningitis – pericarditis – PIMS-TS
Autoři: V. Krejčová; K. Špičáková; J. David; V. Stará; F. Fencl
Působiště autorů: Pediatrická klinika 2. LF UK a FN Motol, Praha
Vyšlo v časopise: Čes-slov Pediat 2021; 76 (7): 373-377.
Kategorie: Kazuistika
Souhrn
V současné době se setkáváme s vážnou komplikací COVID-19, která je důsledkem abnormální systémové imunitní odpovědi s multiorgánovým poškozením. Tento stav byl označen jako syndrom multisystémové zánětlivé odpovědi asociovaný s infekcí SARS-CoV-2 u dětí (PIMS-TS). Mezi pediatrickou odbornou veřejností se již dostává do povědomí a je součástí diferenciální diagnostiky u pacientů s minimálně třídenní horečkou. Nicméně při febrilních stavech nejasné etiologie bychom měli nejprve vylučovat příčiny infekční.
Prezentujeme kazuistiku třináctiměsíční dívky s těžkým a komplikovaným průběhem meningokokové meningitidy, u které byl v úvodu PIMS-TS zvažován.
Klíčová slova:
sepse – meningokoková meningitida – perikarditida – PIMS-TS
ÚVOD
Purulentní meningitida představuje závažnou bakteriální infekci centrální nervové soustavy. Přestože zavedené celoplošné očkování významně snížilo incidenci bakteriálních meningitid, je toto onemocnění nadále považováno za významnou příčinu morbidity a mortality novorozenců a dětí [1]. Klinické známky purulentní meningitidy závisí nejen na invazivitě patogenu, ale též na věku dítěte [2]. U kojenců a batolat jsou často popisovány nespecifické příznaky, jako je neklid či zvýšená dráždivost, hypertermie či hypotermie, potíže s krmením, změny svalového tonu a porucha vědomí. Vyklenutí a pulzace fontanely nemusí být v některých případech patrné v časné fázi onemocnění [3]. U starších dětí se většinou jedná o horečnaté onemocnění s časným rozvojem meningeálního syndromu. Proto je vždy nutno hodnotit pacienta v kontextu jeho věku, anamnézy, klinického nálezu a laboratorních hodnot [4]. Při podezření na purulentní meningitidu je nutná rychlá diagnostika a neprodlené zahájení empirické antibiotické terapie [5].
V posledních měsících diagnostiku neuroinfekcí znesnadňuje výskyt syndromu multisystémové zánětlivé odpovědi, který je asociovaný s infekcí SARS-CoV-2 u dětí (Paediatric inflammatory multisystem syndrome in children associated with SARS-CoV-2, PIMS-TS). Jedná se o akutní onemocnění, z definice se vyskytující v dětském či adolescentním věku, obvykle několik týdnů po infekci SARS-CoV-2. Jeho podstatou je dysregulace imunitní odpovědi organismu na SARS-CoV-2 a vznik těžké multisystémové zánětlivé reakce. Klinicky nejzávažnější je postižení kardiovaskulárního systému, ale může se rozvinout až do obrazu multiorgánového selhání. Etiologie je multifaktoriální [6]. Diferenciálně diagnostické úskalí u PIMS-TS přináší podobnost klinických příznaků s jinými vážnými stavy, například se sepsí jakékoli etiologie, syndromem toxického šoku, myokarditidou, bakteriální gastroenteritidou, náhlou příhodou břišní nebo právě meningitidou [7].
Níže prezentované kazuistické sdělení se věnuje závažnému průběhu meningokokové meningitidy se sekundárně vzniklou perikarditidou s počínající srdeční tamponádou, přičemž v iniciální fázi onemocnění byl PIMS-TS diferenciálně diagnosticky zvažován.
KAZUISTIKA
Uvádíme případ třináctiměsíční dívky s nevýznamnou rodinnou (matka ren arcuatus) i osobní anamnézou, která byla řádně očkována dle očkovacího kalendáře (navíc s vakcínou proti pneumokokovým onemocněním). Pacientka byla přijata překladem na naše pracoviště z regionální nemocnice pro febrilní stav nejasné etiologie, v diferenciální diagnostice byl zvažován PIMS-TS. Dívka byla primárně hospitalizovaná pro neustupující febrilie a neklid trvající dva dny. Vstupní laboratorní vyšetření pacientky prokázalo zvýšený C-reaktivní protein (CRP) 77 mg/l, v krevním obraze leukopenii 4,6x109/l s neutrofilií, v moči z adhezivního sáčku měla leukocyturii (50/μl). Vyšetření polymerázovou řetězovou reakcí (PCR) na SARS-CoV-2 z výtěru z nosohltanu bylo negativní. Stejně tak ultrazvukové vyšetření břicha včetně urotraktu neprokázalo žádnou patologii. Následující den došlo k významné progresi zánětlivých parametrů – CRP 517 mg/l, prokalcitonin (PCT) 32 μg/l. Po odběru hemokultur byla zahájena intravenózní antibiotická terapie (cefotaxim v dávce 35 mg/kg á 8 h). I přes tuto léčbu stav progredoval, u dívky se rozvíjela apatie, dráždivost, začala zvracet a měla řídkou stolici. Navíc se objevil celotělový prchavý makulózní exantém. Pro podezření na PIMS-TS byl domluven překlad na naše pracoviště.
Při vstupním fyzikálním vyšetření byla pacientka plačtivá, afebrilní a tachypnoická s dechovou frekvencí 30/min, měla normální saturaci, tachykardii s tepovou frekvencí 129/min, krevní tlak 128/57 mmHg (> 99. percentil). Dominovaly pozitivní horní meningeální příznaky, dívka se propínala do opistotonu. Dále byl patrný diskrétní makulózní exantém na levé ruce, konjunktivální injekce a zarudlé rty. Ostatní somatický nález byl v mezích normy.
Laboratorní vyšetření prokázalo přetrvávající elevaci zánětlivých parametrů (CRP 347 mg/l, leukocytózu 40x109/l a neutrofilii 70 %, PCT 16 μg/l), normální troponin při zvýšeném NT-proBNP (4266 ng/l), elevaci fibrinogenu (5 g/l) a D-dimerů (2000 μg/l). Vstupní echokardiografické vyšetření nepotvrdilo patologický nález na srdci. Sérologie anti-SARS-CoV-2 byla negativní. Pacientka tedy nenaplnila diagnostická kritéria pro PIMS-TS [7], a proto byla jako příčina obtíží zvažována bakteriální infekce.
Vzhledem ke klinickému stavu a laboratorním nálezům byla provedena lumbální punkce. Mozkomíšní mok byl zkalený, vytékal pod mírně zvýšeným tlakem. Cytologické vyšetření likvoru prokázalo známky odpovídající purulentní meningitidě (tab. 1). Diagnózu potvrdilo vyšetření PCR s průkazem Neisseria meningitidis (sérotyp C), kultivace byla vzhledem k odběru po první dávce antibiotika negativní. Dívka byla nadále zajištěna nitrožilně podávaným cefotaximem (v navýšené dávce 50 mg/kg à 6 h). Vzhledem k časové prodlevě od stanovení diagnózy nebyl do léčby zařazen dexamethason. Navíc byly všechny dívčiny kontakty profylakticky přeléčeny penicilinem. Na zavedené terapii došlo u pacientky k mírnému klinickému i laboratornímu zlepšení. Po třech dnech provedená kontrolní lumbální punkce prokázala částečně se zlepšující cytologický i biochemický nález (tab. 1), přetrvávala však PCR pozitivita N. meningitidis. Hemokultury byly opakovaně negativní. Elektroencefalograficky (EEG) byl popsán abnormální záznam s pomalou základní aktivitou. Další provedená vyšetření – skiagram hrudníku, sonografie břicha, otoskopie – neprokázala jinou patologii.
Tab. 1. Cytologické a biochemické vyšetření likvoru prezentované pacientky, zdroj vlastní. 
Čtvrtý den hospitalizace opět progredovaly horečky a došlo k vzestupu zánětlivých parametrů. Do antibiotické terapie byl přidán gentamicin (7,5 mg/kg á 24 h). Při zavádění centrálního žilního vstupu byly na kontrolním skiagramu hrudníku nově patrné kardiomegalie a fluidothorax (obr. 1). Proto bylo indikováno echokardiografické vyšetření, které prokázalo významný perikardiální výpotek (obr. 2) okolo celého srdce se známkami počínající tamponády (kolabující pravá síň a komora, „septal bounce“, dilatovaná dolní dutá žíla, respirační variabilita průtoku přes mitrální a trikuspidální chlopeň) a významné pleurální výpotky (vlevo až 25 mm a vpravo 14 mm). Z tohoto důvodu byla indikována punkce a drenáž perikardu a pleurální dutiny vlevo. Z perikardu bylo vypuštěno přibližně 45 ml purulentní tekutiny, která byla kultivačně negativní, avšak s PCR pozitivitou N. meningitidis. Punktát odpovídal biochemicky i cytologicky (neutrofily 60 %) exsudátu. Tyto mikrobiologické výsledky byly konzultovány s antibiotickým centrem s doporučením změny antibiotické terapie na cefotaxim s ampicilinem (50 mg/kg à 6 h). Dále na zavedené terapii se pacientka klinicky i laboratorně zlepšila. Po extrakci drénů, tj. osmý den hospitalizace, nedošlo k progresi výpotků.
Obr. 1. Kardiomegalie, bilaterálně dystelektaticko-infiltrativní změny a bilaterální fluidothorax na skiagramu hrudníku prezentované pacientky.
Fig. 1. Skiagram of the patient displaying a cardiomegaly, bilateral infiltrative findings and bilateral fluidothorax.
Obr. 2. Významný perikardiální výpotek (apikální čtyřdutinová projekce).
Fig. 2. Significant pericardial effusion (apical projection).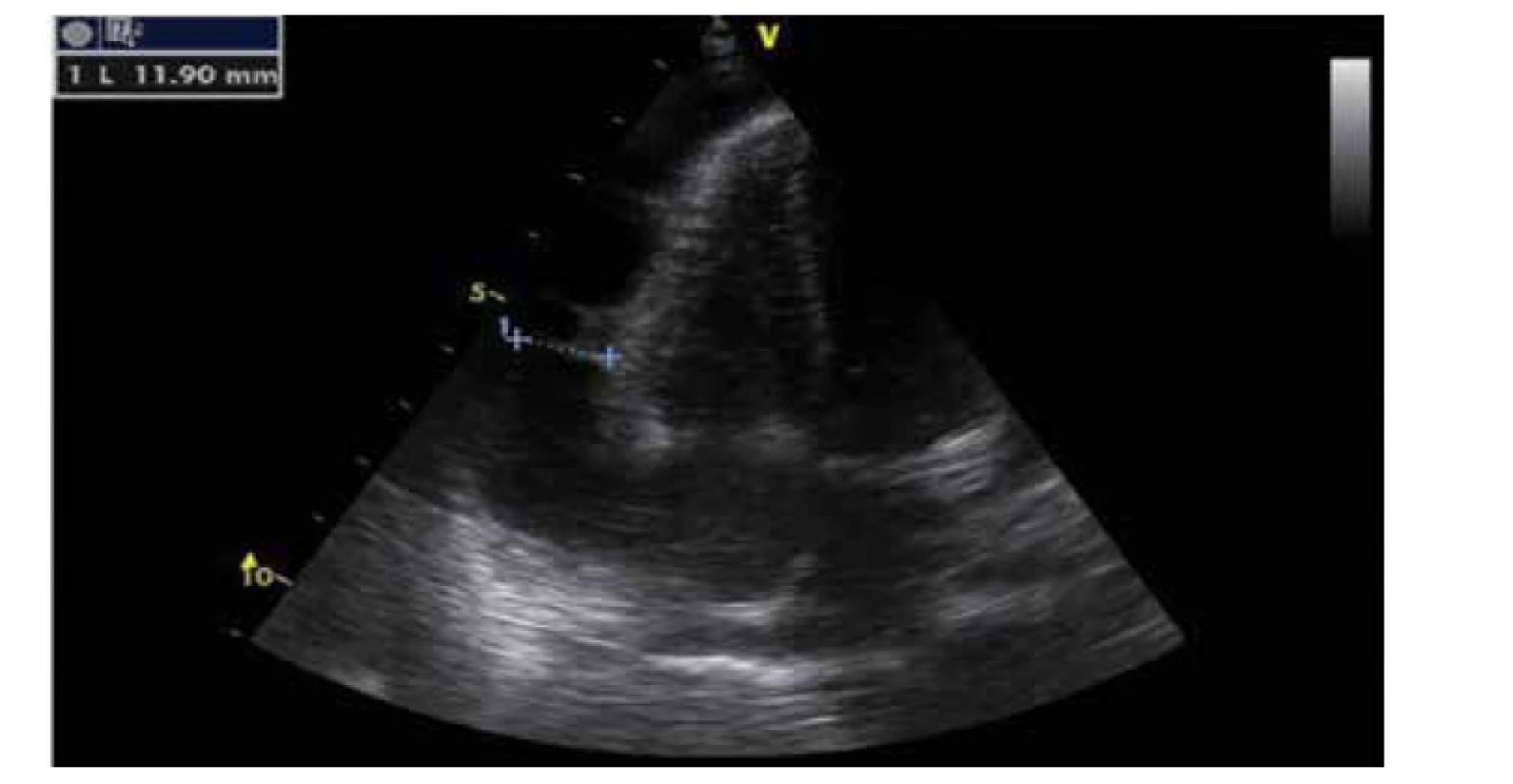
Pacientka byla po devatenácti dnech propuštěna do ambulantní péče s celkovou délkou antibiotické léčby 21 dní. V současné době je dívka zcela bez obtíží, při kontrole s odstupem jednoho měsíce od propuštění je echokardiografický nález normální. Chová se přiměřeně k věku, psychomotoricky se vyvíjí dobře, reakce na sluchové podněty jsou normální. Kontrolní EEG potvrzuje zlepšující se nález. Pacientka zůstává v dalším ambulantním neurologickém a kardiologickém sledování. Vzhledem k časné diagnostice a terapii meningokokové meningitidy komplikovanou perikarditidou lze dále předpokládat adekvátní psychomotorický vývoj s dobrou dlouhodobou prognózou. Grafické shrnutí vybraných klinických charakteristik pacientky shrnuje obrázek 3.
Obr. 3. Grafické shrnutí vybraných klinických charakteristik prezentované pacientky. 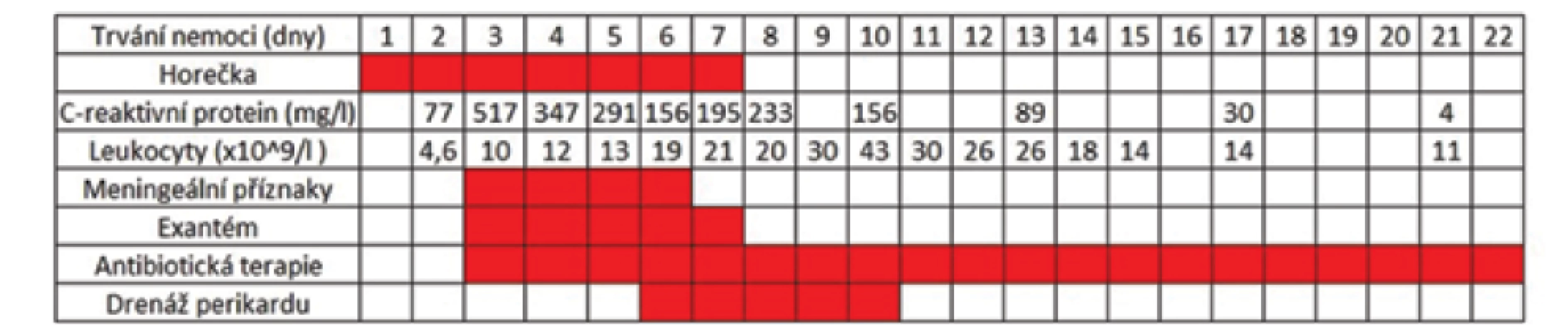
DISKUSE
Bakteriální infekce centrální nervové soustavy vznikají nejčastěji hematogenním šířením patogenu. K časné diagnostice napomáhají klinické známky a vysoké zánětlivé parametry (zejména PCT) [2]. Diagnóza je potvrzena na základě pozitivní kultivace či PCR vyšetření z mozkomíšního moku. Prognóza závisí na včasné diagnostice, adekvátní terapii a rozvoji komplikací [8].
Extrameningeální komplikace se u meningokokových onemocnění vyskytují v 0,7–54 % případů v závislosti na sérotypu Neisserie [9, 10]. Jejich rozvoj se většinou popisuje v průběhu prvních tří dnů, což jednoznačně naznačuje přímý vliv meningokoků [9]. Kardiální komplikace představují perikarditidu, myokarditidu a převodní poruchy [10–13]. Samotná perikarditida se u dětských pacientů obvykle projevuje horečkou, dušností, bolestí na hrudi či perikardiálním třecím šelestem. U kojenců jsou však většinou příznaky nespecifické. Na elektrokardiogramu jsou popisovány změny v ST úseku či oploštění T vlny (typicky ve všech svodech). Perikarditida může být v akutním stavu provázena rychlým rozvojem významného perikardiálního výpotku až srdeční tamponádou [14]. Projevy srdeční tamponády jsou doprovázeny tachykardií, tachypnoí, dušností, hypotenzí a poslechovým oslabením srdečních ozev. Na skiagramu hrudníku je patrné rozšíření srdečního stínu. Naopak pozdním následkem purulentní perikarditidy je konstriktivní perikarditida, která se může rozvinout až u 20–30 % pacientů [15].
Meningokokovou perikarditidu lze rozdělit do tří skupin: A. primární izolovaná meningokoková perikarditida, B. diseminované meningokokové onemocnění s perikarditidou, C. imunoreaktivní meningokoková perikarditida [16]. Odlišení jednotlivých typů perikarditid asociovaných s meningokokovou infekcí je důležité, jelikož jednotlivé typy vyžadují odlišný terapeutický přístup a mají různou prognózu [16].
A. Primární meningokoková perikarditida je definována jako purulentní perikarditida s pozitivní kultivací z perikardiálního výpotku, bez jiných příznaků diseminovaného meningokokového onemocnění, meningitidy či jiných zdrojů meningokokové infekce. Při včasné terapii neprogreduje do meningitidy [17]. Je velice vzácná, častěji popisována u adolescentů a dospělých [18]. Typicky je zde průběh rychlý, s vyšším rizikem srdeční tamponády. Ve všech případech je vyžadována intenzivní antibiotická terapie s perikardiocentézou [15].
B. Při perikarditidě na podkladě diseminovaného meningokokového onemocnění dochází k hematogennímu rozsevu bakterií, včetně průniku do perikardu. Vzniká nejčastěji do jednoho týdne od začátku příznaků meningokokové infekce. Dobře odpovídá na antibiotickou terapii a prognóza je při včasné diagnostice a léčbě dobrá [15, 19]. U námi prezentované kazuistiky se jednalo právě o tento typ, čemuž nasvědčoval pozitivní PCR nález N. meningitidis jak v likvoru, tak v perikardiální tekutině. Srdeční tamponáda je v těchto případech u dětských pacientů popisována jen raritně [14].
C. Reaktivní forma perikarditidy je u dětí nejméně častá. I při adekvátní antibiotické terapii vzniká imunologicky mediovaná hypersenzitivita či specifická imunitní odpověď na určité sérotypy Neisserií. Dochází k progresivní akumulaci tekutiny v perikardu v pozdní fázi či po ukončení antibiotické terapie. Většinou se rozvíjí mezi šestým a šestnáctým dnem onemocnění. Perikardiální výpotek je serózní a sterilní [20]. Tento typ perikarditidy může být provázen polyserozitidou a je spojen s vyšším rizikem rekurence. Dobře odpovídá na léčbu s kortikoidy a kyselinou acetylsalicylovou [15, 21].
V neposlední řadě přináší tento případ poučení z diferenciálně diagnostických rozpaků u febrilního pacienta nejasné příčiny. I v době pandemie COVID-19 a výskytu PIMS-TS je nutno vylučovat infekce, ale zvažovat i jiné autoimunitní či maligní příčiny s obdobnou manifestací [22]. V námi prezentovaném případu vedla klinická podobnost s PIMS-TS k opoždění diagnostiky bakteriální meningitidy, což mohlo ovlivnit a zhoršit průběh celého onemocnění.
ZÁVĚR
Výše předkládané kazuistické sdělení věnující se pacientce s těžkým průběhem meningokokové meningitidy poukazuje na několik aspektů:
1. V éře pandemie COVID-19 se zvyšující se incidencí PIMS-TS je nutno nadále nezapomínat na vyšetřování bakteriálních příčin u pacienta s horečkou a elevací zánětlivých parametrů.
2. Prodlení v zahájení adekvátní terapie u bakteriálních meningitid může způsobit akutní či pozdní komplikace.
3. Extrameningeální komplikace u meningokokové meningitidy jsou vzácné, nicméně je potřeba na ně myslet při zhoršení klinického stavu již léčeného pacienta.
Došlo: 25. 5. 2021
Přijato: 4. 6. 2021
Korespondující autor:
MUDr. Jan David, Ph.D.
Pediatrická klinika 2. LF UK a FN Motol
V Úvalu 84
150 06 Praha
e-mail: jan.david@fnmotol.cz
Zdroje
1. Krbková L. Neuroinfekce. In: Ošlejšková H, et al. Dětská neurologie. Olomouc: Solen, 2015 : 210–225.
2. Viallon A, Botelho-Nevers E, Zeni F. Clinical decision rules for acute bacterial meningitis: current insights. Open Access Emerg Med 2016; 8 : 7–16.
3. Křížová P, Kozáková J, Lebedová V. Hnisavé meningitidy u dětí. Pediatr praxi 2017; 18 (1): 8–11.
4. Šibíková M, David J, Lhotská J, et al. Problematika časné diagnostiky neuroinfekcí. Čes-slov Pediat 2019; 74 (6): 366–370.
5. Kim KS. Acute bacterial meningitis in infants and children. Lancet Infect Dis 2010; 10 (1): 32–42.
6. Jiang L, Tang K, Levin M, et al. COVID-19 and multisystem inflammatory syndrome in children and adolescents. Lancet Infect Dis 2020; 20 (11): e276–e288.
7. Fencl F, Šibíková M, David J, et al. Syndrom multisystémové zánětlivé odpovědi asociovaný s COVID-19 u dětí. Doporučený postup ČPS ČLS JEP. Čes-slov Pediat 2021; 76 (1): 4–9.
8. Sáez-Llorens X, McCracken GH Jr. Bacterial meningitis in children. Lancet 2003; 361 (9375): 2139–2148.
9. de Souza AL, Salgado MM, Alkmin MD, et al. Purulent pericarditis caused by Neisseria meningitidis serogroup C and confirmed through polymerase chain reaction. Scand J Infect Dis 2006; 38 (2): 143–145.
10. Apicella MA. Extrameningeal complications of Neisseria meningitidis serogroup W135 infection. Clin Infect Dis 2004; 38 (11): 1638–1639.
11. Brasier AR, Macklis JD, Vaughan D, et al. Myopericarditis as an initial presentation of meningococcemia. Unusual manifestation of infection with serotype W135. Am J Med 1987; 82 (3): 641–644.
12. Garcia NS, Castelo JS, Ramos V, et al. Frequency of myocarditis in cases of fatal meningococcal infection in children: observations on 31 cases studied at autopsy. Rev Soc Bras Med Trop 1999; 32 (5): 517–522.
13. Abu Omar R, Fink D, Megged O. Cardiac arrhythmias in meningococcal meningitis - case report and review of the literature. Acta Paediatr 2013; 102 (6): e279–e280.
14. Gupta S, Rudolph G. Cardiac tamponade as a delayed presentation of Neisseria meningitidis infection in a 5-month-old infant. Pediatr Emerg Care 2007; 23 (3): 163–165.
15. Linhart A, Toušek P. Summary of 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Prepared by the Czech Society of Cardiology. Cor Vasa 2016; 58: e106–e126.
16. Finkelstein Y, Adler Y, Nussinovitch M, et al. A new classification for pericarditis associated with meningococcal infection. Eur J Pediatr 1997; 156 (8): 585–588.
17. Herman RA, Rubin HA. Meningococcal pericarditis without meningitis presenting as tamponade. N Engl J Med 1974; 290 (3): 143–144.
18. Faye A, Mariani-Kurkdjian P, Taha MK, et al. Clinical features and outcome of pediatric Neisseria meningitidis serogroup W135 infection: a report of 5 cases. Clin Infect Dis 2004; 38 (11): 1635–1637.
19. Shinha T, Fujita H. Pericarditis due to Neisseria meningitidis serogroup W135. IDCases 2018; 12 : 53–55.
20. Fuglsang Hansen J, Johansen IS. Immunmedieret perikarditis hos patient med meningokokmeningitis [Immune-mediated pericarditis in a patient with meningococcal meningitis]. Ugeskr Laeger 2013; 175 (14): 967–968.
21. Chiappini E, Galli L, de Martino M, et al. Recurrent pericarditis after meningococcal infection. Pediatr Infect Dis J 2004; 23 (7): 692–693.
22. Whittaker E, Bamford A, Kenny J, et al. Clinical characteristics of 58 children with a pediatric inflammatory multisystem syndrome temporally associated with SARS-CoV-2. JAMA 2020; 324 (3): 259–269.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2021 Číslo 7- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Podmínky užití mukolytik v dětském věku se v Evropě zpřísňují − která léčba je preferovaná?
- Levodropropizin vs. dextromethorphan: Který z nich doporučit svým pacientům a proč?
-
Všechny články tohoto čísla
- Nová stratégia liečby X-viazanej hypofosfatemickej rachitídy
- Funkce kongenitální solitární ledviny u dětí – srovnání glomerulární filtrace dle kreatininu a dle cystatinu C
- Nezapomínejme na meningokoka
- Laryngomalacie – kdy je vhodná chirurgická léčba?
- Ľudský mikrobióm a renálne ochorenia u detí
- Neoperačná liečba pectus excavatum u detí
- Resuscitace a podpora poporodní adaptace novorozence 2021
- Stanovisko mezioborového panelu ČLS JEP ke strategii adaptace České republiky na epidemii onemocnění COVID-19
- Lekár, vedec, pedagóg – vzácne 85. životné jubileum profesora MUDr. Jána Buchanca, DrSc.
- Z histórie medicíny: Ebersov papyrus
- XXXIII. SLOVENSKO-POĽSKÉ VOJTEKOVE-RUDNIKOVE DNI DETSKEJ PNEUMOFTIZEOLÓGIE A IMUNOALERGOLÓGIE
- XXVI. Luhačovické pediatrické dny – správa z konferencie
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Laryngomalacie – kdy je vhodná chirurgická léčba?
- Resuscitace a podpora poporodní adaptace novorozence 2021
- Neoperačná liečba pectus excavatum u detí
- Nová stratégia liečby X-viazanej hypofosfatemickej rachitídy
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



