-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Přínos inflačního manévru ke zlepšení poporodní stabilizace extrémně nezralých novorozenců porozených v šedé zóně
Benefit of a sustained inflation manoeuvre in postnatal stabilization of extremely preterm infants born on the threshold of viability
Background and objective:
The need for intubation in the delivery room is high and negatively dependent on gestational age in extremely preterm infants. Sustained inflation manoeuvre (SIM) is a physiological concept that can reduce the need for intubation in the delivery room and thus positively influence long-term outcome of extremely premature infants.Method:
Retrospective analysis of prospectively collected data of premature infants stabilised after delivery in a unique research resuscitation bed, which allows two simultaneous video recordings. Data has been collected since 2010. Infants born at <30 weeks of gestation were resuscitated according to the internal guideline based on the ILCOR recommendation. In 2013, SIM with a pressure of 25 cm H2O for 15–20 seconds was implemented to the resuscitation procedure. The primary outcome was the need for intubation in the delivery room before and after the introduction of the SIM. The incidence of death before discharge and severe neonatal morbidity were also compared.Results:
After the introduction of the SIM, the need for intubation in the delivery room was reduced. For a subgroup of infants born at <25 weeks of gestation age was a statistically significant reduction (18/25, 72% versus 8/24, 33%, p<0.007). There was a significant reduction in the need for artificial ventilation in the first 72 hours of life (9/24, 37% versus 16/25, 64%, p=0.064) and severe intraventricular hemorrhage (3/24, 12% vs. 9/25, 36%, p=0.055). In contrast, the incidence of patent ductus arteriosus significantly increased (10/24, 41% vs. 4/25, 16%, p<0.05).Conclusion:
The introduction of SIM to the clinical practice has reduced the need for intubation in the delivery room, especially in extremely preterm infants born on the threshold of the viability, which could have a positive effect on reducing the incidence of cranial morbidity. Promising results should be confirmed in randomised trials focusing on this unique, fragile population.Key words:
sustained inflation manoeuvre, delivery room stabilisation, extremely preterm infants
Autoři: T. Lamberská; R. Plavka
Působiště autorů: Neonatologické oddělení s JIRP, Gynekologicko-porodnická klinika VFN a 1. LF UK, Praha
Vyšlo v časopise: Čes-slov Pediat 2018; 73 (1): 10-15.
Kategorie: Sympozium: neonatologie
Souhrn
Pozadí a cíl studie:
Potřeba intubace na porodním sále je u extrémně nezralých novorozenců vysoká a negativně závislá na gestačním stáří. Inflační manévr je fyziologický koncept, který může snížit potřebu intubací na porodním sále i u nejnezralejších novorozenců, a tak pozitivně ovlivnit jejich vývoj.Metoda:
Retrospektivní analýza prospektivně sbíraných dat nezralých novorozenců stabilizovaných po porodu na výzkumném resuscitačním lůžku, které umožňuje pořizování dvou simultánních videozáznamů. Data byla získávána od roku 2010. Nezralí novorozenci narození před 30. týdnem těhotenství byli stabilizováni podle standardu neonatologického oddělení vytvořeného na základě ILCOR doporučení z roku 2010. V roce 2013 byl do protokolu zahrnut inflační manévr prováděný tlakem 25 cm H2O po dobu 15–20 sekund. Primárním výstupem byla potřeba intubace na porodním sále v období před a po zavedení inflačního manévru. Sledována byla rovněž mortalita a závažná novorozenecká morbidita v obou skupinách.Výsledky:
Po zavedení inflačního manévru se snížila potřeba akutní intubace na porodním sále. U skupiny extrémně nezralých novorozenců narozených před 25. týdnem těhotenství bylo snížení statisticky významné (18/25, 72 % vs. 8/24, 33 %; p <0,007). Hraničně významně se snížila i potřeba umělé plicní ventilace v prvních 72 hodinách života (9/24, 37 % vs. 16/25, 64 %; p = 0,064) a výskyt závažného intraventrikulárního krvácení (3/24, 12 % vs. 9/25, 36 %; p = 0,055). Naopak významně se zvýšil výskyt otevřené tepenné dučeje indikované k léčbě (10/24, 41 % vs. 4/25, 16 %; p <0,05).Závěr:
Zavedení inflačního manévru do klinické praxe snížilo potřebu intubací na porodním sále zvláště u nezralých novorozenců porozených na hranici viability, což se mohlo příznivě promítnout i do snížení výskytu jejich kraniální morbidity. Povzbudivé výsledky by měly být potvrzeny v randomizovaných studiích zaměřených na tuto populaci.Klíčová slova:
inflační manévr, stabilizace a resuscitace novorozenců na porodním sále, extrémně nezralý novorozenecÚVOD
Klíčovým okamžikem kardiopulmonální adaptace je očista plic od plicní tekutiny, provzdušnění plic a ustanovení funkční reziduální kapacity (FRC, functional residual capacity) [1]. Optimálním způsobem k dosažení rovnoměrné aerace plic a ustanovení FRC je spontánní ventilace [2]. Většina extrémně nezralých novorozenců (ENN) má po porodu přítomnou spontánní dechovou aktivitu, ale přesto není schopna vyvinout dostatečný podtlak k překonání velké rezistence dýchacích cest vyplněných tekutinou. Důvodem jsou strukturálně a funkčně nezralé plíce, vysoká rezistence malých dýchacích cest, slabé dýchací svaly a velmi poddajná hrudní stěna [2]. Proto se doporučuje podpořit jejich dechovou aktivitu aplikací kontinuálního přetlaku do dýchacích cest (CPAP, continuous positive airway pressure) ihned po porodu v hodnotách 5–6 cm H2O a u nedýchajících novorozenců zahájit umělou plicní ventilaci pozitivním přetlakem (PPV, positive pressure ventilation). Široce akceptované doporučení pro PPV je použití vrcholového tlaku 20–25 cm H2O a zahájení resuscitace 5 prodechy s trváním inspiria 2–3 sekundy [3, 4, 5]. V naší observační studii, která se zabývala efektivitou doporučovaného způsobu ventilační podpory na porodním sále u tří podskupin ENN, jsme dokumentovali nedostatečnost takto prováděné ventilační podpory [6]. Neefektivita PPV na porodním sále vede k nutnosti intubace a umělé plicní ventilace přes endotracheální kanylu. Intubace je technicky náročný a stresující výkon a pro pacienta je potenciálně zraňující. Opakované neúspěšné pokusy o intubaci na porodním sále mohou být spojeny s vyšším výskytem IVH [7]. PPV často selhává právě u ENN, a to může vést k jejich primárnímu znevýhodnění s následným zvýšením rizika úmrtí nebo rozvoje závažné neonatální morbidity.
Inflační manévr (SIM, sustained inflation manoeuvre) je fyziologický koncept iniciální podpory dechu prodlouženým působením vyššího inflačního tlaku. SIM může usnadnit přesun tekutiny z alveolů do intersticia plic a napomoci jejímu rovnoměrnějšímu provzdušnění. V animálních experimentech SIM prokazatelně vedl k rychlejšímu a rovnoměrnějšímu provzdušnění plic [8, 9, 10]. Bylo také popsáno, že aplikace zvýšeného tlaku do oblasti hrtanu stimuluje inspirační reflex a může tak podpořit nástup spontánní dechové aktivity [11]. Metaanalýza klinických randomizovaných studií porovnávající SIM a PPV u nezralých novorozenců prokázala pouze snížení potřeby umělé plicní ventilace v prvních 72 hodinách za cenu zvýšeného výskytu otevřené tepenné dučeje [12]. Nepřesvědčivé výsledky humánních studií na rozdíl od animálních jsou vysvětlovány snížením efektivity SIM při použití obličejové masky s častými úniky spojenými s obstrukcí horních cest dýchacích [13]. Rovněž parametry SIM (tlak, délka trvání, počet opakování) jsou v dosud publikovaných studiích nejednotné a zcela chybí důkazy podporující použití SIM při stabilizaci ENN porozených v <26. gestačním týdnu. V nedávno publikované animální práci byl prokázán negativní vztah mezi tlakově-časovým integrálem a gestačním stářím. Čím nezralejší byli králíci, tím větší tlak a délku působení bylo potřeba použít k dosažení stejného provzdušnění plic [14]. V Perinatologickém centru Všeobecné fakultní nemocnice a 1. lékařské fakulty Univerzity Karlovy jsme zavedli používání inflačního manévru do klinické praxe v roce 2013.
Cílem retrospektivní studie bylo zhodnotit efektivitu SIM na potřebu akutní intubace na porodním sále a srovnat období před a po zavedení SIM do klinické praxe.
PACIENTI A METODA
Studie probíhala v Perinatologickém centru VFN a 1. LF UK v Praze. Živě narození nezralí novorozenci <30. týden těhotenství byli od roku 2010 resuscitováni a stabilizováni na speciálním resuscitačním lůžku, které umožňuje analyzovat efektivitu a bezpečnost prováděných úkonů. Všechna použitá data byla prospektivně shromaždována a tabulkově zaznamenávána. V roce 2013 byl do klinické praxe zaveden SIM, jinak zůstala doporučení pro resuscitaci a stabilizaci nezralých novorozenců na porodním sále stejná. Retrospektivní analýzou dat byla srovnána období před zavedením a po zavedení inflačního manévru do klinické praxe. Obě období byla vyhodnocena u celé skupiny nezralých novorozenců a dále byla data rozdělena do dvou podskupin podle gestačního stáří novorozenců a tyto podskupiny byly rovněž porovnány.
Postup resuscitace a stabilizace na porodním sále
Novorozenci byli resuscitováni a stabilizováni podle doporučení ILCOR z roku 2010 [15]. Všichni nezralí novorozenci byli ihned po vybavení zabaleni do polyetylenové fólie (NeoWrap; Fischer Paykel Ltd., New Zealand) a po přerušení pupečníku byli přeneseni na speciální vyhřívané resuscitační lůžko (ALFAMEDIC, s.r.o., Líšov, Česká republika). Čidlo pulzního oxymetru (Massimo Radical; Massimo Corporation, Irvine, CA, USA) bylo standardně umístěno na pravou horní končetinu. Před získáním validních hodnot z pulzního oxymetru byla srdeční akce (HR, heart rate) novorozenců hodnocena auskultací. U všech nezralých novorozenců byla zahajována podpora dechu kontinuálním přetlakem (CPAP, continuous positive airway pressure) T-spojkou přes obličejovou masku či nostrily. V případě apnoe nebo nedostatečné spontánní dechové aktivity byla zahájena PPV maskou s inflačním tlakem 25 cm H2O a délkou trvání inspiria v rozmezí 1–3 sekundy. SIM v trvání 15–20 sekund inflačním tlakem 25 cm H2O byl do protokolu zařazen od roku 2013. Indikací pro provedení SIM byla auskultačně zjištěná bradykardie v průběhu 1. minuty života a současně apnoe nebo nedostatečná spontánní dechová aktivita. SIM v trvání 15–20 sekund inflačním tlakem 25cm H2O mohl být nejvýše 2x opakován, pokud nedošlo k nárůstu srdeční akce >100 úderů/min. Koncentrace kyslíku (FiO2, fraction of inspired oxygen) byla při zahájení resuscitace 0,3 a dále byla regulována podle vývoje saturace krve kyslíkem (SpO2) v rozmezí od 0,21 do 1,0. Pacienti byli endotracheálně intubováni v případě přetrvávání bradykardie při PPV v prvních 5 minutách života nebo při nedostatečném spontánním dýchání s nutností PPV a současně nízkých hodnotách SpO2 (hodnoty pod 75 % při FiO2 ≥0,6) v ≥6. minutě života.
Primární výstup byl definován jako nutnost intubace na porodním sále. Sekundárním výstupem byl výskyt závažného stupně krvácení do mozkových komor (IVH, intraventicular hemorrhage), nutnost umělé plicní ventilace (UPV) v prvních 72 hodinách, maximální hodnota FiO2 na porodním sále a vývoj SpO2 v prvních 10 minutách života.
Sběr dat a statistické hodnocení
V konstrukci radiantu resuscitačního lůžka jsou kompaktně umístěny dvě kamery, z nichž jedna směřuje na lůžko, druhá na obrazovky monitorů a na resuscitační přístroj Neopuff (NeopuffTM; Fischer Paykel Ltd.). TRAL software umožňuje simultánně v jednom okně zaznamenávat stav pacienta a prováděné úkony [16]. Ve druhém okně lze v relaci s běžícím časem v sekundách odečítat a zaznamenávat na displeji pulzního oxymetru aktuální hodnoty HR a SpO2 včetně kvality pulzové vlny. Dále bylo sledováno nastavení a aktuální změny parametrů ventilační podpory (PIP, peak inflation pressure; PEEP, positive end expiratory pressure) spolu s FiO2. Čas 0 : 00 je dán vybavením plodu. Všechny hodnoty a prováděné změny jsou zaznamenávány v reálném čase a zapisovány do tabulky v 15sekundových intervalech. Kvalitativní údaje jsou vyjádřeny v absolutním čísle a procentech a rozdíly mezi skupinami kalkulovány Pearsonovým χ2 testem nebo Fisherovým exaktním testem. Normálně rozložená kvantitativní data jsou vyjádřena průměrem a směrodatnou odchylkou a nerovnoměrně rozložená data pomocí mediánu a interkvartilu. Rozdíly byly testovány oboustranným t-testem.
VÝSLEDKY
Od ledna 2010 do července 2015 se v Perinatologickém centru VFN a 1. LF UK v Praze narodilo 527 nezralých novorozenců v <30. týdnu těhotenství. Z toho 275 bylo resuscitováno a stabilizováno na speciálním resuscitačním lůžku a mělo dobře hodnotitelné videozáznamy. U 76 nezralých novorozenců stačila ke kardiopulmonální stabilizaci pouze podpora CPAP maskou či nostrilami a zbylých 199 nezralých novorozenců vyžadovalo podporu PPV. Z toho devadesát osm nezralých novorozenců se narodilo v období před zavedením SIM do klinické praxe a 101 nezralých novorozenců se narodilo v období, kdy bylo použití SIM již součástí vnitřního protokolu pro resuscitaci a stabilizaci. Stratifikace pacientů podle gestačních týdnů je uvedena ve schématu 1. Základní charakteristiky všech skupin a jejich srovnání je uvedeno v tabulce 1. Skupiny se neliší v základních demografických datech, jako jsou gestační týden, porodní hmotnost, pohlaví, podání atenatálních steroidů, porod císařským řezem, placentární transfuze, pupečníkové pH a skóre dle Apgarové v 1. minutě.
Tab. 1. Charakteristika souboru. 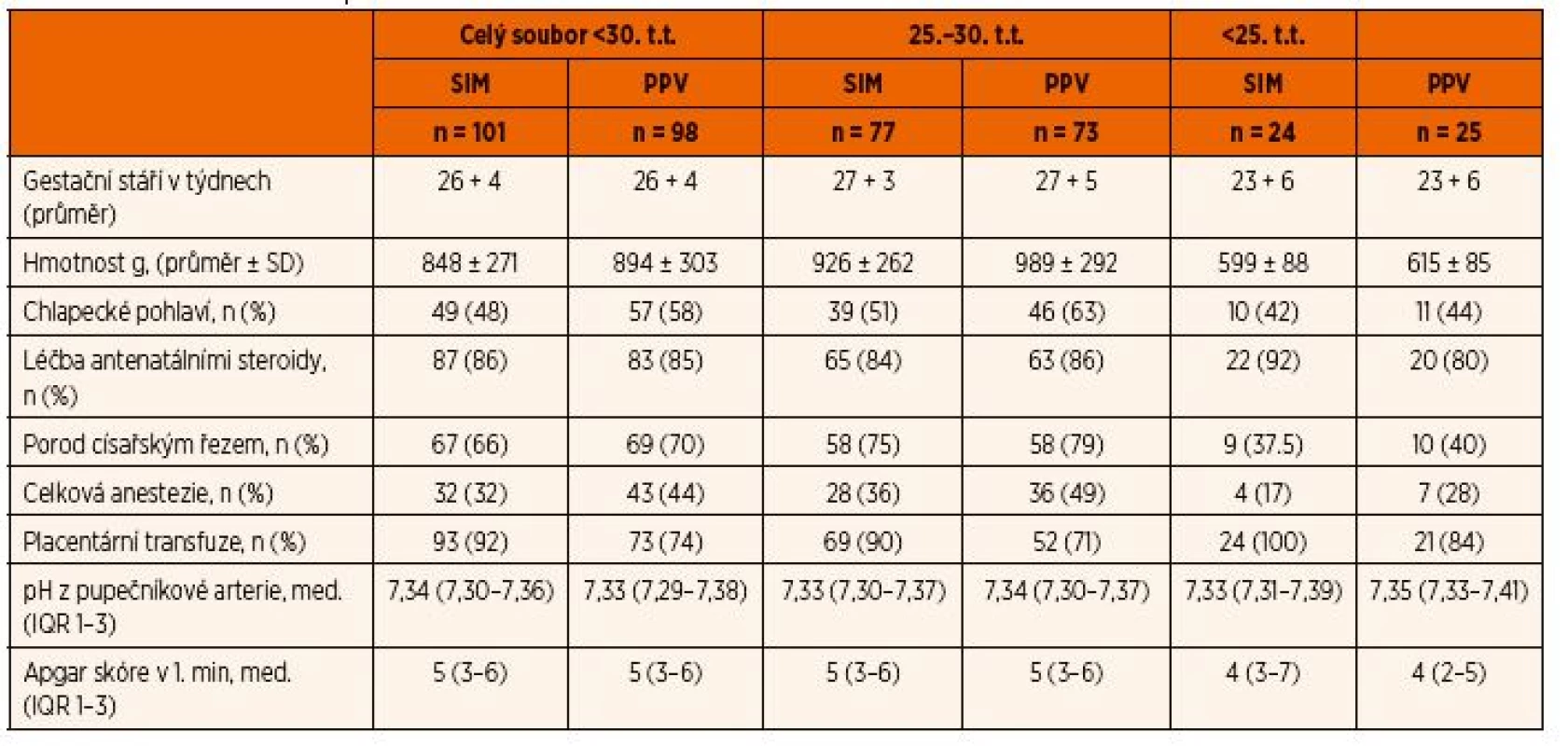
Schéma 1. Rozdělení pacientů do skupin. 
Primární výstup
Novorozenci ze skupiny SIM měli nižší potřebu akutní intubace na porodním sále, avšak na tomto vzorku populace nebyl rozdíl mezi celými skupinami statisticky významný (98/34, 35 % vs. 101/23, 23 %). Rozdíl byl akcentován při porovnání nezralých novorozenců porozených v <25. týdnu těhotenství (18/25, 72 % vs. 8/24, 33 %; p <0,007).
Sekundární výstupy
Nezralí novorozenci porození v <25. týdnu těhotenství měli významně menší potřebu UPV v prvním dni života (2/24, 8 % vs. 11/25, 44 %; p <0,05), ale narostla u nich potřeba léčby PDA (10/24, 41 % vs. 4/25, 16 %; p <0,05). Tito novorozenci měli také tendenci k menšímu rozvoji závažných stupňů IVH (3/24, 12 % vs. 9/25, 36 %; p = 0,055) a k nižší potřebě UPV v 72 hodinách života (9/24, 37 % vs. 16/25, 64 %; p = 0,064).
Výskyt středního/těžkého stupně BPD a ROP >2. stupně se významně nelišil u všech porovnávaných skupin. Počet zemřelých pacientů do propuštění byl nižší ve skupině SIM novorozenců, avšak rozdíl nebyl statisticky významný. Výsledky v jednotlivých skupinách novorozenců jsou uvedeny v tabulce 2.
Tab. 2. Výsledky. 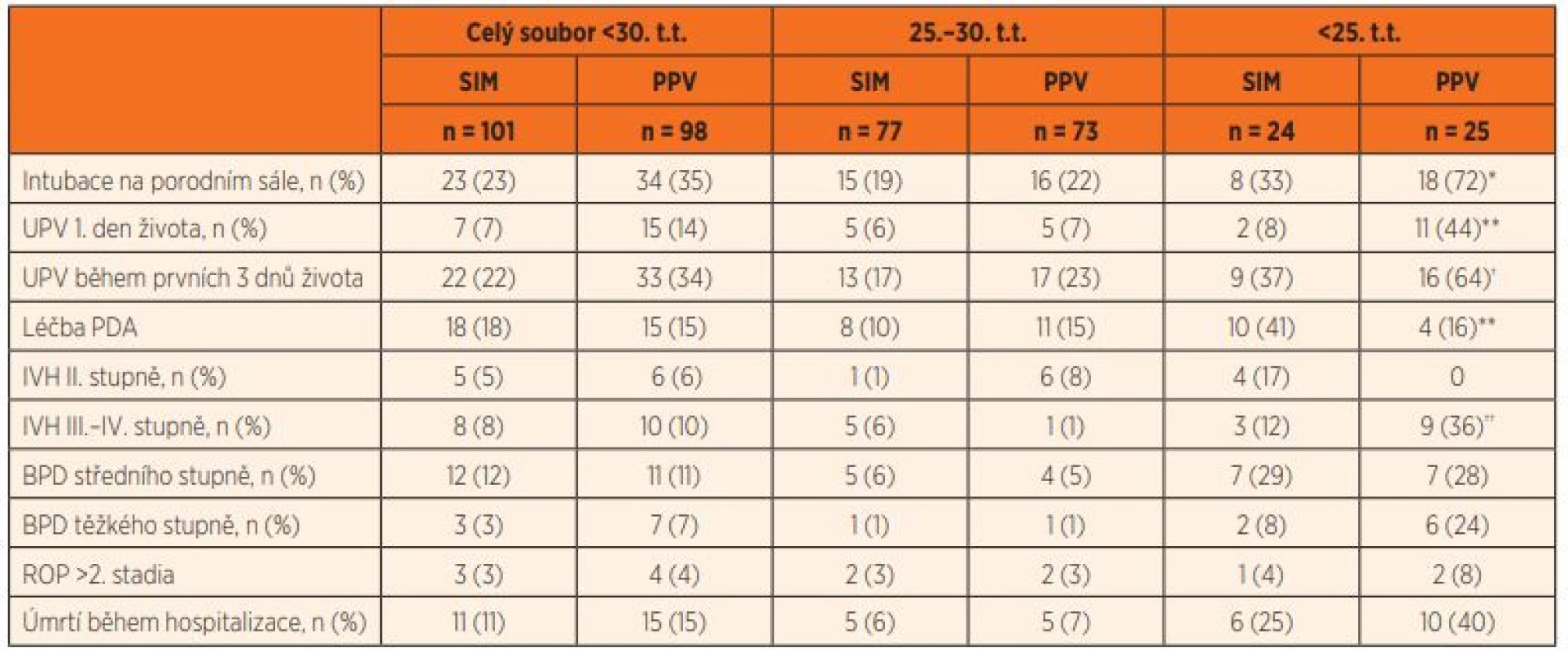
*p <0,01, **p <0,05 , †p = 0,064, ††p = 0,055 (srovnání mezi skupinami SIM <25. t.t. a PPV <25. t.t); UPV – umělá plicní ventilace; PDA – patent ductus arteriosus, otevřená tepenná dučej; IVH – intraventicular hemorrhage, nitrokomorové krvácení; BPD – bronchopulmonary dysplasia, bronchopulmonální dysplazie; ROP – retinopathy of premature, retinopatie z nezralosti DISKUSE
V retrospektivní analýze prospektivně získávaných dat jsme hodnotili období před a po zavedení SIM do klinické praxe. V druhém období, kdy byl SIM standardně používán, se snížil počet akutních intubací na porodním sále. U celé kohorty velmi nezralých novorozenců nebyl rozdíl v potřebě intubací statisticky významný. Po stratifikaci na skupiny podle gestačního stáří se rozdíly zvýraznily u nižších gestačních týdnů a u vyšších týdnů se naopak oslabily. I při malém počtu nezralých novorozenců porozených před 25. týdnem těhotenství byly rozdíly v intubacích na porodním sále statisticky významné (p <0,007). Účinnost fyziologicky atraktivního konceptu podpory první fáze očisty plic pomocí aplikace vyššího tlaku s prodlouženým trváním je negativně závislá na délce gestačního stáří. Tedy čím více jsou dýchací svaly a vlastní spontánní dechová aktivita oslabeny, tím vyšší inflační tlak a délka jeho působení jsou potřeba pro překonání vysoké rezistence dýchacích cest vyplněných tekutinou. Fetální plicní tekutina, která má na rozdíl od vzduchu vysokou viskozitu, musí být transportována velmi úzkými dýchacími cestami nezralých novorozenců do plicního intersticia, aby mohlo dojít k iniciálnímu provzdušnění plic s následným ustanovením FRC. K omezené spontánní schopnosti ustanovit FRC u nezralých novorozenců přispívá i nedostatek surfaktantu, jehož zásoby a schopnost syntézy klesají se snižujícím se gestačním stářím.
V malých klinických studiích byl popsán významně oslabený efekt SIM u nedýchajících nezralých novorozenců [17, 18]. Byla tak vyslovena pochybnost o účinnosti SIM u ENN nejnižších gestačních týdnů, kde je spontánní dechová aktivita po porodu chudší a výskyt poporodní apnoe s obstrukcí horních dýchacích cest častější. Naše výsledky tyto spekulace nepodporují. Domníváme se, že neefektivita PPV ve spojení s nezralostí vede rychle k hypoxémii s následným prohloubením centrálního útlumu obsazením adenosinových receptorů. Zevní stimulace spontánního dýchání již není účinná a dochází k prohloubení bradykardie a hypoxie. Tento akutní stav vyžaduje použití vysokých tlaků k překonání laryngospazmu nebo endotracheální intubaci [19]. Fyziologický koncept použití SIM ihned po porodu může předejít rozvoji začarovaného kruhu s prohloubením hypoxie a zlepšit respirační stabilitu po porodu zvláště u novorozenců porozených v šedé zóně. Zvýšený tlak v horních dýchacích cestách spolu s taktilní stimulací může stimulovat inspirační reflex a déle působící inflační tlak může vytvořit potřebný tlakový gradient k překonání vysoké rezistence dýchacích cest vyplněných tekutinou.
Ve shodě s literárními údaji a výsledky metaanalýzy randomizovaných studií jsme našli sníženou potřebu umělé plicní ventilace a vyšší výskyt otevřené tepenné dučeje. Rozdíl byl akcentován u novorozenců porozených v šedé zóně. Dále jsme zjistili menší výskyt závažných stupňů IVH u novorozenců stabilizovaných pomocí SIM, což lze vysvětlit nižší frekvencí intubací a menším výskytem časných hypoxických inzultů. Studie má několik slabostí, které snižují validitu popsaných výsledků. Za prvé se jedná o retrospektivní srovnání dvou období, které je vždy zatíženo možnou chybou spolupůsobících rozdílných proměnných, i když základní charakteristiky souboru jsou stejné. Za druhé nebyla primárně kalkulována velikost souboru a výsledky mohou být ovlivněny chybou typu I (falešně pozitivní výsledky). Navíc pozitivní výsledky favorizující SIM byly dosaženy na malém počtu pacientů.
ZÁVĚR
SIM trvající minimálně 15 sekund s možností dvojího opakování usnadnil respirační stabilizaci novorozenců porozených v šedé zóně, což odpovídá patofyziologickému pozadí adaptace nezralých novorozenců, kteří vyžadují větší a déle působící tlakový gradient pro účinné a bezpečné ustanovení FRC. V současné době není SIM doporučován pro standardní používání v klinické praxi. I přes řadu velmi slibných výsledků, zvláště u nezralých novorozenců, není jasně definována výše tlaku a délka jeho působení ve vztahu ke gestačnímu stáří. Doposud chybí data hodnotící efektivitu a bezpečnost SIM u novorozenců nejnižších gestačních týdnů. Před jeho zavedením do širší klinické praxe je třeba tyto povzbudivé výsledky dále prověřit v randomizovaných studiích cílených na tuto kategorii velmi křehkých pacientů. Taková studie ve světě právě probíhá a je zaměřena na novorozence porozené ve 23.–26. týdnu těhotenství (Sustained Aeration of Infant Lung Trial, SAIL). První výsledky lze očekávat v první polovině roku 2018.
MUDr. Tereza Lamberská
Neonatologické oddělení s JIRP
Gynekologicko-porodnická klinika
VFN a 1. LF UK
Apolinářská 18
128 00 Praha 2
e-mail: lamberska.tereza@gmail.com
Zdroje
1. Hooper SB, Te Pas AB, Lang J, et al. Cardiovascular transition at birth: a physiological sequence. Pediatr Res 2015 May; 77 (5): 608–614.
2. te Pas AB, Davis PG, Hooper SB, et al. From liquid to air: breathing after birth. J Pediatr 2008 May; 152 (5): 607–611.
3. Wyllie J, Perlman JM, Kattwinkel J, et al; Neonatal Resuscitation Chapter Collaborators. Part 7: Neonatal resuscitation: 2015 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science with Treatment Recommendations. Resuscitation 2015 Oct; 95: e169–201.
4. Wyckoff MH, Aziz K, Escobedo MB, et al. Part 13: Neonatal Resuscitation: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation 2015 Nov 3; 132 (18 Suppl 2): S543–S560.
5. Sweet DG, Carnielli V, Greisen G, et al. European Consensus Guidelines on the Management of Respiratory Distress Syndrome – 2016 Update. Neonatology 2017; 111 (2): 107–125.
6. Lamberska T, Luksova M, Plavka R, et al. Premature infants born at
7. Wallenstein MB, Birnie KL, Arain YH, et al. Failed endotracheal intubation and adverse outcomes among extremely low birth weight infants. J Perinatol 2016 Feb; 36 (2): 112–115.
8. te Pas AB, Siew M, Wallace MJ, et al. Effect of sustained inflation length on establishing functional residual capacity at birth in ventilated premature rabbits. Pediatr Res 2009 Sep; 66 (3): 295–300.
9. te Pas AB, Siew M, Wallace MJ, et al. Establishing functional residual capacity at birth: the effect of sustained inflation and positive end-expiratory pressure in a preterm rabbit model. Pediatr Res 2009 May; 65 (5): 537–541.
10. Sobotka KS, Hooper SB, Allison BJ, et al. An initial sustained inflation improves the respiratory and cardiovascular transition at birth in preterm lambs. Pediatr Res 2011 Jul; 70 (1): 56–60.
11. Tomori Z, Benacka R, Donic V. Mechanisms and clinicophysiological implications of the sniff - and gasp-like aspiration reflex. Respir Physiol 1998 Oct; 114 (1): 83–98.
12. Schmölzer GM, Kumar M, Aziz K, et al. Sustained inflation versus positive pressure ventilation at birth: a systematic review and meta-analysis. Arch Dis Child Fetal Neonatal Ed 2015 Jul; 100 (4): F361–F368.
13. Lista G, La Verde PA, Castoldi F. Sustained inflation and its role in the delivery room management of preterm infants. Neonatology 2016; 109 (4): 366–368.
14. te Pas AB, Kitchen MJ, Lee K, et al. Optimizing lung aeration at birth using a sustained inflation and positive pressure ventilation in preterm rabbits. Pediatr Res 2016 Jul; 80 (1): 85–91.
15. Perlman JM, Wyllie J, Kattwinkel J, et al. Neonatal Resuscitation Chapter Collaborators. Part 11: Neonatal resuscitation: 2010 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations. Circulation 2010 Oct 19; 122 (16 Suppl 2): S516–S538.
16. Ltd SG. Digital video recorders of Tral 3 – Product information. Available from URL http://www.smp-group.com/product - tral3.html2006-9 (accessed on September 23, 2013).
17. van Vonderen JJ, Hooper SB, Hummler HD, et al. Effects of a sustained inflation in preterm infants at birth. J Pediatr 2014 Nov; 165 (5): 903–908.
18. Lista G, Cavigioli F, La Verde PA, et al. Effects of breathing and apnoea during sustained inflations in resuscitation of preterm infants. Neonatology 2017; 111 (4): 360–366.
19. Crawshaw JR, Kitchen MJ, Binder-Heschl C, et al. Laryngeal closure impedes non-invasive ventilation at birth. Arch Dis Child Fetal Neonatal Ed 2017 Oct 20. pii: fetalneonatal-2017-312681.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2018 Číslo 1- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Aktuální možnosti léčby HAE v dětském věku
-
Všechny články tohoto čísla
- Přínos inflačního manévru ke zlepšení poporodní stabilizace extrémně nezralých novorozenců porozených v šedé zóně
- Hodnotenie elektrickej kôrovej aktivity pomocou amplitúdovej elektroncefalografie u donosených novorodencov počas fototerapie
- Pneumotorax novorodencov – incidencia a rizikové faktory
- Česko-slovenská pediatrie v roce 2018
-
Včasná intervencia pri ochorení diabetes mellitus 1. typu z hľadiska úrovne metabolickej kompenzácie a využívania inštrumentálnej sociálnej opory
Sociálno-psychologické dôsledky včasnej intervencie u detí s diabetes mellitus 1. typu - Neonatológia dnes – editorial
- Spalničky v dětském věku – zkušenost z epidemie na Ostravsku v roce 2017
- Co se může skrývat za diagnózou erythema nodosum
- Výsledky péče o extrémně nezralé novorozence v České neonatologické síti
-
Navždy nás opustila první dáma české dětské tyreologie, paní prof. MUDr. Olga HNÍKOVÁ, CSc.
*29. listopadu 1931 – †22. prosince 2017 - Poděkování spolupracovníkům za rok 2017
- ČESKO-SLOVENSKÝ MEZIOBOROVÝ DOPORUČENÝ POSTUP DIAGNOSTIKA A LÉČBA ŽIVOT OHROŽUJÍCÍHO KRVÁCENÍ (ŽOK) U DĚTSKÝCH PACIENTŮ V INTENZIVNÍ A PERIOPERAČNÍ PÉČI
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Co se může skrývat za diagnózou erythema nodosum
- Pneumotorax novorodencov – incidencia a rizikové faktory
- Výsledky péče o extrémně nezralé novorozence v České neonatologické síti
- Spalničky v dětském věku – zkušenost z epidemie na Ostravsku v roce 2017
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



