-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaFunkcia štítnej žľazy u obéznych detí
Thyroid function in obese children
Introduction:
Increasing prevalence of obesity and new data in the field of neuroendocrinne regulation of metabolism has recently led to the growing interest in thyroid function in obese patients.Objectives:
To evaluate thyroid function in a cohort of obese children and adolescents compared to healthy lean controls and to study changes in thyroid hormones in relation to weight reduction in the obese children.Methods:
Serum thyroid-stimulating hormone (TSH), free thyroxin (fT4) and free triiodothyronin (fT3) were measured in 150 obese children (mean age 12.0±3.1 years) and 50 lean controls (mean age 12.2±3.3 years). Moreover serum reverse triiodothyronine (rT3) levels were also measured in a subgroup of 51 obese children and 15 controls. In 80 obese patients thyroid function was re-evaluated after 1 year follow-up.Results:
An elevated serum TSH level (≥4 mIU/L) was found more frequently in the obese children compared to the normal-weight children (19.3% vs. 6.0%, p<0.05). Serum TSH levels were significantly higher in the obese children compared to the controls (2.67 vs. 1.99 mIU/L, p<0.0001), while no difference was observed in the peripheral thyroid hormones (fT4, fT3 and rT3). Obese children with elevated TSH levels (≥4 mIU/L) had significantly higher fT3 levels than obese children with normal TSH levels (8.4 vs. 7.8 pmol/l; p=0.028). Significant positive correlation has been found between BMI-SDS and TSH (r=0.306, p<0.00001), but not between BMI and peripheral thyroid hormones. After 1 year follow-up of obese children the changes in BMI SDS correlated positively with the changes in serum TSH levels (r=0.376; p<0.001).Conclusion:
An isolated moderate elevation of serum TSH levels without presence of autoimmune disease is a frequent finding in obese children and is likely to normalize spontaneously after weight reduction.Key words:
thyroid gland, thyroid-stimulating hormone, thyroid hormones, obesity
Autoři: D. Lobotková; Ľ. Tichá; D. Staníková; J. Staník; Ľ. Podracká
Působiště autorů: Bratislava ; Detská klinika Lekárskej fakulty Univerzity Komenského a Detskej fakultnej nemocnice s poliklinikou
Vyšlo v časopise: Čes-slov Pediat 2017; 72 (1): 33-38.
Kategorie: Původní práce
Souhrn
Úvod:
Zvýšený výskyt obezity ako aj nové poznatky na poli neuroendokrinnej regulácie metabolizmu viedli v poslednej dobe k zvýšenému záujmu o štúdium funkcie štítnej žľazy u obéznych pacientov.Cieľ:
Hodnotiť funkciu štítnej žľazy v súbore obéznych detí a adolescentov a porovnať ju so zdravými deťmi s normálnou hmotnosťou. Sledovať zmeny hormónov štítnej žľazy v súvislosti s úpravou hmotnosti u obéznych detí.Metódy:
V súbore 150 obéznych detí (priemerný vek 12,0 ± 3,1 rokov) bez autoimunitnej tyreoiditídy a 50 zdravých detí s normálnou hmotnosťou (priemerný vek 12,2 ± 3,3 rokov) sme vyšetrili hodnoty tyreotropného hormónu (TSH), voľného tyroxínu (fT4) a voľného trijódtyronínu (FT3), u podskupiny pacientov (51 obéznych detí a 15 detí s normálnou hmotnosťou) hodnoty reverzibilného trijódtyronínu (rT3). V longitudinálnej štúdii sme s odstupom 12 mesiacov vyšetrili 80 obéznych detí.Výsledky:
Obézne deti mali častejšie zvýšenú hodnotu TSH (>4 mIU/l) ako deti s normálnou hmotnosťou (19,3 % vs. 6 %, p <0,05). V porovnaní s kontrolnou skupinou mali obézne deti signifikantne vyššie hodnoty TSH (2,67 vs. 1,99 mIU/L; p <0,0001), pričom sa nezistili rozdiely v hodnote periférnych hormónov štítnej žľazy (fT4, fT3, rT3). Obézne deti so zvýšeným TSH (≥4 mIU/l) vykazovali tiež signifikantne vyššie hodnoty fT3 ako ostatné obézne deti (8,4 vs. 7,8 pmol/l; p = 0,028). Dokázali sme pozitívnu koreláciu medzi BMI Z-skóre a TSH (r = 0,306; p <0,00001), ale nie periférnymi hormónmi štítnej žľazy. Pokles BMI Z-skóre v priebehu jedného roka viedol k signifikantnému poklesu TSH (r = 0,376; p <0,001).Záver:
Naše výsledky dokumentujú častý nález izolovaného zvýšenia TSH u obéznych detí, ktoré nesúvisí s prítomnosťou autoimunitnej tyreoiditídy a má tendenciu k spontánnemu poklesu po úprave hmotnosti.KĽÚČOVÉ SLOVÁ:
štítna žľaza, tyreotropný hormón, tyreoidálne hormóny, obezitaÚVOD
Správna funkcia štítnej žľazy je nevyhnutná pri udržiavaní metabolickej a energetickej homeostázy organizmu. Hormóny štítnej žľazy hrajú významnú úlohu pri produkcii tepla a termoregulácii, ovplyvňujú bazálny metabolizmus, pôsobia na rast, centrálnu nervovú sústavu, kardiovaskulárny i muskuloskeletálny systém. Nedostatok hormónov štítnej žľazy sa spája s prírastkom na hmotnosti, kým ich nadbytok vedie k jej úbytku.
Zvýšený výskyt obezity ako aj nové poznatky na poli neuroendokrinnej regulácie metabolizmu (napr. vzťah medzi tyreotropným hormónom (TSH) a leptínom [1], objavenie netyreoidálnych receptorov pre TSH – a to priamo na adipocytoch, hepatocytoch či bunkách priečne pruhovaných svalov [2,3]) vyvolali v ostatnom čase zvýšený záujem o štúdium funkcie štítnej žľazy u obéznych pacientov. Pomerne častým nálezom u obéznych detí je izolované mierne zvýšenie TSH imponujúce ako subklinická hypotyreóza [4]. Súčasné názory sa však prikláňajú k hypotéze, že ide skôr o následok ako o príčinu obezity, i keď patofyziológia tohto javu nie je dodnes celkom objasnená. Prípadná dysfunkcia štítnej žľazy ale môže ďalej prispievať k problémom pri redukcii a následnom udržaní hmotnosti [5].
Cieľom našej práce bolo zhodnotiť funkciu štítnej žľazy v súbore obéznych detí a adolescentov a porovnať ju so zdravými deťmi s normálnou hmotnosťou, ako aj sledovať zmeny tyreoidálnych hormónov v súvislosti s úpravou hmotnosti u obéznych detí.
PACIENTI A METÓDY
Do základného súboru sme zaradili 150 detí (58 % chlapcov) vo veku 6 až 18 rokov (priemerný vek 12,0 ± 3,1 rokov) vyšetrených na Detskej klinike LFUK a DFNsP v Bratislave pre obezitu v rokoch 2010–2015. Obezita bola definovaná hodnotou BMI (index telesnej hmotnosti) nad 97. percentilom pre daný vek a pohlavie podľa slovenských národných štandárd [6]. Vylučujúce kritéria pri výbere pacientov do súboru boli: sekundárna a syndrómová obezita, súčasné iné známe závažné ochorenie (akútne infekčné ochorenie, diabetes mellitus, malignita a pod.), ako aj predchádzajúce ochorenie štítnej žľazy. Pacienti, u ktorých bola diagnostikovaná autoimunitná tyreoiditída – AIT (pozitivita protilátok proti tyreoperoxidáze – aTPO a tyreoglobulínu – aTG, sonografický nález svedčiaci pre AIT) boli zo štúdie primárne vylúčení. Kontrolnú skupinu tvorilo 50 zdravých detí (50 % chlapcov) vo veku 6–18 rokov (priemerný vek 12,2 ± 3,3 rokov) s hodnotou BMI medzi 10.–75. percentilom. Do longitudinálnej štúdie sme zaradili 80 obéznych detí (61 % chlapcov), ktoré sme opakovane vyšetrili s priemerným odstupom 12 mesiacov. Podmienkou pre vyšetrenie dieťaťa bolo podpísanie informovaného súhlasu zákonným zástupcom dieťaťa. Vyšetrenie nad rámec štandardných vyšetrení (vyšetrenie rT3 u časti pacientov) bolo realizované so súhlasom Etickej komisie DFNsP v Bratislave.
Pacienti absolvovali vyšetrenie v ranných hodinách nalačno. Zhodnotili sme antropometrické parametre: pomocou kalibrovanej zdravotníckej váhy s výškomerom (Tonava TH 200) bola zmeraná telesná hmotnosť (s presnosťou na 0,1 kg) a výška pacienta (s presnosťou na 0,1 cm). Z nameraných údajov sme vypočítali index telesnej hmotnosti BMI (body mass index) ako pomer hmotnosti v kilogramoch a druhej mocniny výšky v metroch (kg/m2). Následne sa určila percentilová hodnota BMI a skóre smerodajných odchýlok (Z-skóre) podľa referenčných hodnôt z Národného antropometrického prieskumu z roku 2001 [6]. Vzorky venóznej krvi na vyšetrenie hormonálneho profilu (TSH, fT4, fT3, rT3, aTPO, aTG) sme analyzovali na Oddelení laboratórnej medicíny DFNsP v Bratislave. Hodnoty TSH, fT4 a fT3 v sére sa merali elektrochemiluminiscenčnou imunoanalýzou „ECLIA” (Roche Diagnostics GmbH, Mannheim) s analytickou senzitívnosťou 0,005 mIU/l, 0,30 pmol/l a 0,4 pmol/l. Za izolované zvýšenie TSH sme považovali hodnotu nad 4 mIU/l pri normálnych hodnotách fT4 a fT3 a negatívnych protilátkach (aTPO, aTG). Sérové koncentrácie reverzibilného trijódtyronínu (rT3) v podskupine pacientov (51 obéznych detí a 15 detí z kontrolnej skupiny) sa vyšetrovali komerčným ELISA setom (Human Reverse Triiodothyronine ELISA Kit, Cusabio) so senzitivitou testu 1,6 ng/ml; na konverziu jednotiek do sústavy SI bol použitý vzorec: ng/ml x 1,54 = nmol/l.
Na štatistickú analýzu dát sme použili softvér SPSS statistics 17.0 a GraphPadPrism 6. Rozloženie dát sme testovali pomocou D‘Agostino-Pearsonovho testu normality. Skupinové porovnania sme vyhodnotili nepárovým dvojvýberovým T-testom pre dáta s normálnou distribú-ciou a Mann–Whitneyho testom pre dáta s iným ako normálnym rozložením. Na overenie závislosti medzi dvoma premennými sme použili Pearsonov a Spearmanov korelačný koeficient podľa typu rozloženia dát. Za štatisticky významnú sme považovali hodnotu p <0,05.
VÝSLEDKY
Izolované zvýšenie TSH (>4 mIU/l) sa vyskytovalo častejšie u obéznych detí ako u detí s normálnou hmotnosťou (19,3 % vs. 6 %, p <0,05). V porovnaní s kontrolným súborom mali obézne deti signifikantne vyššie priemerné hodnoty TSH (tab. 1), ale u žiadneho pacienta nedosahovali viac ako 10 mIU/l. Obézni jedinci vykazovali tiež trend smerom k vyšším hodnotám fT3, a to najmä obézne deti so zvýšeným TSH, ktoré mali signifikantne vyššie hodnoty fT3 ako ostatné obézne deti (tab. 2), i keď štatisticky významnú koreláciu medzi hodnotami TSH a fT3 u obéznych detí sme nepotvrdili.
Tab. 1. Porovnanie hormónov štítnej žľazy obéznych detí (Ob) s kontrolným súborom (K) 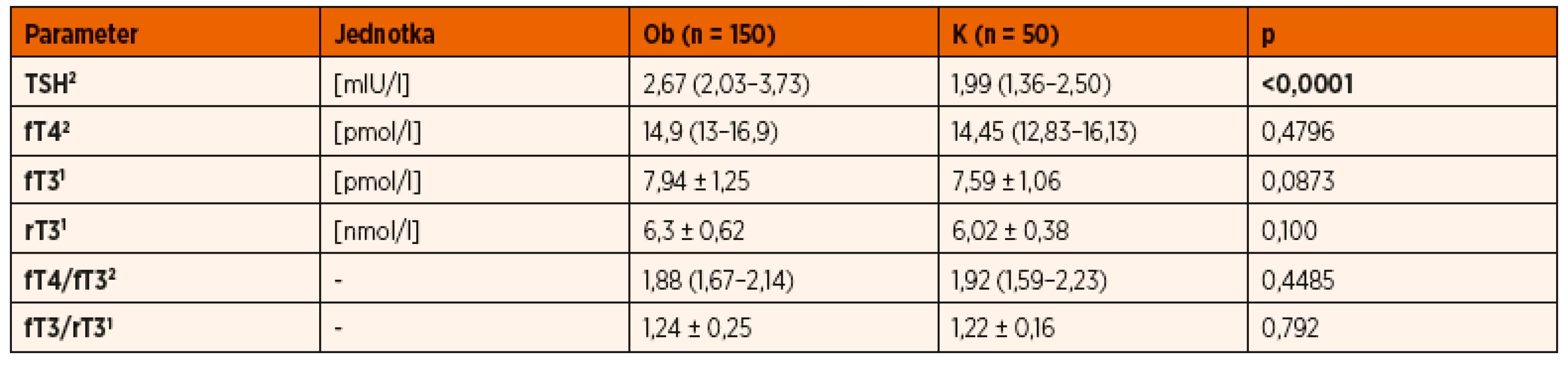
Poznámka: rT3 a pomer fT3/rT3 boli vyšetrené u 51 obéznych detí a 15 kontrol 1dáta s normálnym rozložením, sú vyjadrené ako priemer ± smerodajná odchýlka, štatistická významnosť rozdielu na základe nepárového T-testu 2dáta s iným ako normálnym rozložením, sú vyjadrené ako medián (1.–3. kvartil) a štatistická významnosť rozdielu na základe Mann-Whitneyho testu Tab. 2. Koncentrácie hormónov štítnej žľazy u obéznych detí rozdelených podľa hodnoty TSH: Ob A (TSH ≥4 mIU/l) a Ob B (TSH <4 mIU/l). 
Poznámka: 1dáta s normálnym rozložením, sú vyjadrené ako priemer ± smerodajná odchýlka, štatistická významnosť rozdielu na základe nepárového T-testu 2dáta s iným ako normálnym rozložením, sú vyjadrené ako medián (1.–3. kvartil) a štatistická významnosť rozdielu na základe Mann-Whitneyho testu Analýzou periférnych hormónov u obéznych detí sme zistili pozitívnu koreláciu medzi fT4 a fT3 (r = 0,228; p <0,03) (graf 1) a negatívnu koreláciu medzi fT3 a rT3 (r = -0,288; p <0,05) (graf 2).
Graf 1. Korelácia medzi fT4 a fT3 (r = 0,228; p <0,03) u obéznych detí. 
Graf 2. Korelácia medzi fT3 a rT3 (r = -0,288; p <0,05) u obéznych detí. 
Hodnota TSH korelovala pozitívne s hodnotou BMI Z-skóre (r = 0,306; p <0,00001) (graf 3). Pri longitudinálnom sledovaní obéznych pacientov v priebehu roka zmeny v BMI Z-skóre korelovali so zmenou TSH (graf 4), avšak nepotvrdili sme koreláciu so zmenami periférnych hormónov štítnej žľazy. Graf 5 dokumentuje signifikantné zníženie TSH (3,25 ± 1,58 mIU/l vs. 2,41 ± 0,94 mIU/l; p <0001) v skupine 45 obéznych pacientov po úprave BMI Z-skóre (4,2 ± 1,2 vs. 3,6 ± 1,1; p <0001).
Graf 3. Korelácia medzi TSH a BMI Z-skóre (BMI SDS) (r = 0,306; p <0,00001). 
Graf 4. Korelácia medzi zmenou TSH a zmenou BMI Z-skóre (BMI SDS) (r = 0,376; p <0,001) u obéznych detí (n = 80). 
Graf 5. Hodnoty TSH u obéznych pacientov (n = 45) pred (TSH 1) a po poklese BMI Z-skóre (TSH 2) – bližšie viď text. 
DISKUSIA
Obézne deti mali signifikantne vyššie hodnoty TSH ako ich rovesníci s normálnou hmotnosťou, pričom neboli zistené významné rozdiely v koncentrácii periférnych hormónov medzi skupinami okrem vyšších hodnôt fT3 u obéznych detí so zvýšeným TSH. Tieto výsledky sú v súlade so závermi väčšiny publikovaných prác [4, 7–13]. Izolované mierne zvýšenie TSH (4–10 mIU/l) pri normálnych hodnotách periférnych hormónov (fT4, fT3) je častým nálezom v hormonálnom profile štítnej žľazy u obéznych detí. V literatúre sa udáva výskyt zvýšenej hodnoty TSH u 7–22 % obéznych detí a adolescentov [4, 9, 10], v našom súbore to bolo takmer 20 %. Hodnota TSH koreluje s BMI Z-skóre, čo potvrdzujú aj výsledky longitudinálnej štúdie [9, 10, 14, 15].
Existuje niekoľko hypotéz vysvetľujúcich túto asociáciu: Autoimunitná tyreoiditída (AIT) sa v oblastiach s dostatočnou zásobou jódu považuje za najčastejšiu získanú tyreopatiu v detskom veku [16]. Odhadovaná prevalencia tohto ochorenia u detí je približne 2–3 % [17, 18], u obéznych detí však autori uvádzajú výskyt od 5 až do 14 % [12, 19–21]. Príčina vyššieho výskytu AIT u obéznych detí nie je objasnená, predpokladá sa, že môže byť dôsledkom zvýšenej antigénnej prezentácie pri väčšej stimulácii štítnej žľazy [12]. Sonografické nálezy hypoechogénnej štruktúry štítnej žľazy u niektorých obéznych detí pripomínajúce obraz AIT sa dávajú aj do súvislosti s prozápalovým stavom a mikrozápalom, ktorý sprevádza obezitu a metabolický syndróm. Zvažuje sa tiež inhibičný vplyv cytokínov produkovaných adipocytmi tukového tkaniva (TNF-α, IL-1, IL-6) na vychytávanie jodidu bunkami štítnej žľazy či zvýšená permeabilita ciev s následnou exsudáciou plazmy, ktorá by mohla vysvetľovať pozorované zmeny echoštruktúry štítnej žľazy [4]. Ani cytologické vyšetrenie u obéznych pacientov nepotvrdilo známky AIT [19]. AIT teda môže vysvetliť len menšiu časť nálezov zvýšeného TSH u obéznych detí. Okrem toho, pacientov so známou diagnózou AIT, ako aj deti s pozitívnymi protilátkami proti štítnej žľaze sme z našej štúdie primárne vylúčili.
Zvýšená hodnota TSH pri súčasne normálnych hodnotách tyreoidálnych hormónov by mohla odrážať rezistenciu na hypofýzovej úrovni, a teda poruchu negatívnej spätnej väzby v rámci tyreotropnej osi u obéznych pacientov [22].
Mutácie v géne pre TSH receptor môžu tiež spôsobiť hypertyreotropinémiu, ale ich výskyt v populácii je veľmi zriedkavý [22].
Nedostatok jódu ako jednu z možných príčin elevácie TSH u obéznych detí nepotvrdili výsledky štúdie Stichela a kol., kde väčšina obéznych detí mala normálnu jodidúriu [12]. Španielski autori taktiež nezistili rozdiely vo vylučovaní jódu močom u obéznych detí v porovnaní so štíhlymi kontrolami [21]. V našej práci sme vylučovanie jódu v moči nevyšetrovali, avšak Slovensko patrí medzi krajiny s dlhoročnou profylaxiou ochorení z nedostatku jódu jodidovanou soľou, pričom u väčšiny obyvateľstva s výnimkou tehotných žien sa príjem jódu ukazuje byť viac ako optimálny [23, 24, 25]. Súčasťou redukčnej diéty u obéznych pacientov je aj obmedzenie solenia, ktoré by teoreticky mohlo viesť aj k zníženému príjmu jódu a následnej elevácii TSH. U našich pacientov však došlo v súvislosti s redukciou hmotnosti naopak k poklesu TSH, čo nepodporuje hypotézu jódového deficitu ako príčinu elevácie TSH u obéznych pacientov.
Najvýznamnejšiu úlohu pri zvyšovaní TSH v prostredí obezity zohráva pravdepodobne adipocytokín leptín. Je známe, že pozitívne koreluje s TSH [15, 26]. Cirkadiánne rytmy vo vylučovaní leptínu a TSH sú tiež veľmi podobné s vrcholom v skorých ranných hodinách [1]. Leptín pozitívne reguluje aktivitu hypotalamo-hypofýzovej osi, jeho koncentrácia stúpa v prostredí pozitívnej energetickej bilancie a naopak, počas hladovania významne klesá [27]. Leptín stimuluje expresiu TRH (tyreotropín uvoľňujúci hormón) v hypotalame, čím sa následne stimuluje tvorba TSH v adenohypofýze. Deje sa tak priamym pôsobením leptínu v nucleus paraventricularis ako aj nepriamo jeho vplyvom na melanokortínovú os v nucleus arcuatus [28]. Štúdie na zvieracích modeloch naznačujú, že leptín má tiež dôležitú úlohu pri regulácii aktivity dejodáz na centrálnej aj periférnej úrovni [29, 30].
Preukázalo sa, že je možné aj opačné pôsobenie, t.j. TSH prostredníctvom svojich receptorov na adipocytoch môže ovplyvňovať syntézu a uvoľňovanie adipocytokínov, vrátane leptínu [2, 31]. Navyše, TSH môže mať aj doteraz nepoznané, od hormónov štítnej žľazy nezávislé, priame tkanivové účinky a ovplyvňovať napríklad inzulínovú senzitivitu v bunkách priečne pruhovaných svalov [3].
Súčasné názory sa prikláňajú k teórii, že zvýšené TSH sprevádzané miernym zvýšením fT3 predstavuje skôr následok ako príčinu nadmerného hmotnostného prírastku, a teda že ide o adaptačný fenomén za účelom zvýšenia bazálneho metabolizmu a energetického výdaja, čím sa organizmus snaží zabrániť nadmernému ukladaniu nadbytočnej energie vo forme tukových zásob a ďalšiemu zvyšovaniu telesnej hmotnosti. Na druhej strane, zníženie TSH a fT3 pozorované pri redukcii hmotnosti môže byť spojené so znížením bazálneho metabolizmu, čo by sčasti vysvetľovalo následné ťažkosti s udržaním zníženej hmotnosti. Túto teóriu podporujú aj výsledky Woltersa a kol., kde pokles TSH a fT3 počas intervencie za účelom zníženia hmotnosti bol asociovaný s novým prírastkom na hmotnosti po skončení intervencie [32].
Menšie štúdie z nedávneho obdobia naznačujú možnú súvislosť medzi zmenami tyreoidálnych hormónov a mitochondriálnou dysfunkciou u obéznych adolescentov [33], či koreláciu medzi TSH a markermi oxidačného stresu, a to nezávisle od BMI, veku či pohlavia [34].
Samotné zvýšenie TSH však ešte nemusí dostatočne vypovedať o aktivite tyreoidálnych hormónov na úrovni periférnych tkanív. Na bunkovej úrovni dôležitými regulátormi biologickej dostupnosti hormónov štítnej žľazy sú enzýmy nazývané dejodázy, ktoré sú zodpovedné za premenu fT4 na aktívnu (fT3) či neaktívnu (rT3) formu. Niektorí autori zistili zvýšené hodnoty fT3 u obéznych detí so zvýšeným TSH, čo by podporovalo spomínaný kompenzačný mechanizmus [5, 14]. Na druhej strane, výsledky nedávno publikovaných štúdií na zvieracích modeloch alimentárnej obezity naznačili možnú poruchu práve na úrovni dejodáz, keď namiesto fT3 zistili zvýšené hodnoty rT3. Takýto nález by mohol byť zodpovedný za zhoršenie oxidatívneho metabolizmu a ďalšie priberanie na hmotnosti. Zvýšené rT3 sa môže správať ako fyziologický inhibítor hypofýzovej dejodázy (D2) vedúc tak k lokálnej hypotyreóze a následne zvýšenej sekrécii TSH [30, 35]. Pri porovnávaní detí s nadhmotnosťou a obezitou s kontrolným súborom sme nezistili rozdiely v koncentrácii periférnych hormónov (fT3 a fT4), i keď obézne deti so zvýšeným TSH vykazovali aj mierne vyššie hodnoty fT3 v porovnaní s ostatnými obéznymi deťmi. Nie sú nám známe pediatrické štúdie, ktoré sledovali aj prípadné zmeny rT3 v súvislosti s obezitou. V našom súbore sme nezistili rozdiely v koncentrácii rT3 v porovnaní s kontrolnou skupinou, no istou limitáciou je menší počet pacientov s vyšetreným rT3, čo bolo spôsobené pomerne vysokou finančnou aj organizačnou záťažou tohto vyšetrenia. V súlade s publikovanými prácami sa ale javí, že periférna aktivita hormónov štítnej žľazy u pacientov so zvýšeným TSH nie je výraznejšie porušená. Svedčia o tom fyziologické hodnoty fT3 a fT4 u obéznych detí ako aj zachovaná konverzia fT4 na fT3/rT3 [10]. Prikláňame sa preto k teórii, že v prípade obéznych detí nejde o hypotyreózu per se. Viac svetla do problematiky by mohli priniesť štúdie so zameraním na periférny metabolizmus hormónov štítnej žľazy a aktivitu dejodáz či prípadné zmeny na úrovni bazálneho metabolizmu a energetického výdaja.
Liečba obéznych pacientov s izolovaným zvýšením TSH ostáva praktickým problémom. V pediatrickej populácii ne-existujú kontrolované štúdie, ktoré by porovnávali efekt liečby tyroxínom s placebom u obéznych detí so zvýšenou hodnotou TSH. Eliakim a spol. zisťovali vplyv liečby tyroxínom na telesnú hmotnosť, lineárny rast a lipidový profil u 41 obéznych detí s elevovanou hodnotou TSH. Všetky deti sa zúčastnili kombinovaného intervenčného programu zameraného na stravovanie a pohybovú aktivitu. 15 detí užívalo tyroxín po dobu 6 mesiacov. Pri porovnaní s 26 deťmi bez tejto liečby sa nezistili žiadne rozdiely v úprave telesnej hmotnosti, v raste či v spektre lipidov. U takmer všetkých detí v súbore sa však dosiahla úprava hodnoty TSH [8]. Tendenciu k úprave TSH podporujú aj výsledky veľkej izraelskej štúdie od Lazara a kol. na veľkom súbore viac ako 120 000 detí vo veku 6 mesiacov až 16 rokov, ktorá sledovala spontánne zmeny TSH v priebehu 5 rokov. Pri úvodnom meraní malo zvýšené TSH (5,5–10 mIU/l) 2,9 % detí, pričom u 73,6 % z nich sa v nasledujúcich piatich rokoch liečby upravili koncentrácie TSH a len zriedka došlo k zvýšeniu nad 10 mIU/l. Prediktívne faktory pre pretrvávanie zvýšeného TSH boli vstupné TSH viac ako 7,5 mIU/l a ženské pohlavie [36]. Preukázalo sa, že aj u väčšiny obéznych pacientov je tendencia k úprave TSH pri opakovanom meraní, najmä ak sa podarí upraviť hmotnosť pacienta [4, 8, 14]. Zdá sa preto, že u obéznych jedincov pri náleze izolovaného mierneho zvýšenia TSH (4–10 mIU/l) bez iných klinických či laboratórnych známok hypotyreózy, pri negativite autoprotilátok proti štítnej žľaze a pri normálnom sonografickom náleze, nie je indikovaná liečba tyroxínom a na úpravu nálezu postačí zmena životného štýlu s cieľom optimalizácie telesnej hmotnosti [4, 8]. Odporúča sa však sledovanie pacienta vrátane pravidelnej kontroly funkcie štítnej žľazy, aby sa včas zachytil eventuálny rozvoj manifestnej hypotyreózy u časti obéznych pacientov [37].
Napriek mnohoročnej snahe sa nepreukázal ani efekt hormónov štítnej žľazy v liečbe obezity u eutyreoidných pacientov a takáto liečba môže viesť až k indukcii subklinickej hypertyreózy [38]. Sľubnejšie sa javia tzv. tyreomimetiká, zatiaľ však len na úrovni predklinických štúdií. Tieto látky (napr. GC24) dokážu selektívne pôsobiť na jednotlivé izoformy receptorov, čím môžu cielene ovplyvniť dyslipidémiu či inzulínovú senzitivitu pri minimálnych nežiaducich účinkoch [39].
ZÁVER
Izolované zvýšenie TSH je pomerne častým nálezom u detských obéznych pacientov. Pravdepodobne ide skôr o následok ako príčinu obezity a nie o hypotyreózu per se. Vzhľadom na tendenciu k spontánnemu poklesu TSH po úprave hmotnosti sa preferuje pravidelné sledovanie pacienta pred okamžitým nasadením hormonálnej liečby.
Ďakujeme RNDr. T. Kyselovej a MUDr. J. Šemberovej za laboratórnu analýzu reverzibilného trijódtyronínu.
Práca bola podporená finančnými prostriedkami z Grantu Univerzity Komenského pre mladých vedeckých pracovníkov č. UK/355/2011.
Došlo: 24. 10. 2016
Přijato: 12. 1. 2017
MUDr. Denisa Lobotková, PhD.
Detská klinika LFUK a DFNsP
Limbová 1
833 40 Bratislava
Slovenská republika
e-mail: denisa.lobotkova@dfnsp.sk
Zdroje
1. Mantzoros CS, Ozata M, Negrao B, et al. Synchronicity of frequently sampled thyrotropin (TSH) and leptin concentrations in healthy adults and leptin-deficient subjects: evidence for possible partial TSH regulation by leptin in humans. J Clin Endocrinol Metab 2001; 86 (7): 3284–3291.
2. Santini F, Galli G, Maffei M, et al. Acute exogenous TSH administration stimulates leptin secretion in vivo. Eur J Endocrinol 2010; 163 (1): 63–67.
3. Moon MK, Kang GH, Kim HH, et al. Thyroid-stimulating hormone improves insulin sensitivity in skeletal muscle cells via cAMP/PKA/CREB pathway-dependent upregulation of insulin receptor substrate-1 expression. Mol Cell Endocrinol 2016; 436 : 50–58.
4. Reinehr T. Thyroid function in the nutritionally obese child and adolescent. Curr Opin Pediatr 2011; 23 (4): 415–420.
5. Reinehr T. Obesity and thyroid function. Mol Cell Endocrinol 2010; 316 (2): 165–171.
6. Ševčíková Ľ, Nováková J, Hamade J, a kol. Percentilové grafy a antropometrické ukazovetele. Telesný vývoj detí a mládeže v SR: výsledky celoštátneho prieskumu v roku 2001. Bratislava: Úrad verejného zdravotníctva, 2004 : 6–13.
7. Dekelbab BH, Abou Ouf HA, Jain I. Prevalence of elevated thyroid-stimulating hormone levels in obese children and adolescents. Endocr Pract 2010; 16 (2): 187–190.
8. Eliakim A, Barzilai M, Wolach B, Nemet D. Should we treat elevated thyroid stimulating hormone levels in obese children and adolescents? Int J Pediatr Obes 2006; 1 (4): 217–221.
9. Grandone A, Santoro N, Coppola F, et al. Thyroid function derangement and childhood obesity: an Italian experience. BMC Endocr Disord 2010, 10 (8).
10. Lobotková D, Staníková D, Staník J, et al. Lack of association between peripheral activity of thyroid hormones and elevated TSH levels in childhood obesity. J Clin Res Pediatr Endocrinol 2014; 6 (2): 100–104.
11. Shalitin S, Yackobovitch-Gavan M, Phillip M. Prevalence of thyroid dysfunction in obese children and adolescents before and after weight reduction and its relation to other metabolic parameters. Horm Res 2009; 71 (3): 155–161.
12. Stichel H, l’Allemand D, Grüters A. Thyroid function and obesity in children and adolescents. Horm Res 2000; 54 (1): 14–19.
13. Rumińska M, Witkowska-Sędek E, Majcher A, Pyrżak B. Thyroid function in obese children and adolescents and its association with anthropometric and metabolic parameters. Adv Exp Med Biol 2016; 912 : 33–41.
14. Marras V, Casini MR, Pilia S, et al. Thyroid function in obese children and adolescents. Horm Res Pædiatr 2010; 73 (3): 193–197.
15. Reinehr T, Adelbert I, de Sousa G, et al. Thyroid hormones and their relation to weight status. Horm Res 2008; 70 (1): 51–57.
16. Lebl J, Šnajderová M, Koloušková S, Šumník Z. Poruchy funkce štítné žlázy. Čes-slov Pediat 2012; 67 (4): 282–287.
17. García-García E, Vázquez-López MÁ, García-Fuentes E, et al. Iodine intake and prevalence of thyroid autoimmunity and autoimmune thyroiditis in children and adolescents aged between 1 and 16 years. Eur J Endocrinol 2012; 167 (3): 387–392.
18. Kaloumenou I, Mastorakos G, Alevizaki M, et al. Thyroid autoimmunity in schoolchildren in an area with long-standing iodine sufficiency: correlation with gender, pubertal stage, and maternal thyroid autoimmunity. Thyroid 2008; 18 (7): 747–754.
19. Radetti G, Kleon W, Buzi F, et al. Thyroid function and structure are affected in childhood obesity. J Clin Endocrinol Metab 2008; 93 (12): 4749–4754.
20. Bhowmick SK, Dasari G, Levens KL, Rettig KR. The prevalence of elevated serum thyroid-stimulating hormone in childhood/adolescent obesity and of autoimmune thyroid diseases in a subgroup. J Natl Med Assoc 2007; 99 (7): 773–776.
21. García-García E, Vázquez-López MÁ, García-Fuentes E, et al. Thyroid function and thyroid autoimmunity in relation to weight status and cardiovascular risk factors in children and adolescents: A population-based study. J Clin Res Pediatr Endocrinol 2016; 8 (2): 157–162.
22. Pacifico L, Anania C, Ferraro F, et al. Thyroid function in childhood obesity and metabolic comorbidity. Clin Chim Acta 2012; 413 (3–4): 396–405.
23. Tajtáková M, Langer P, Fodor G, et al. Epidemiological profile of thyroid volume and disorders in Slovakia. Vnitr. Lék 2000; 46 (11): 756–763.
24. Podoba J, Rácová K, Urbánková H. Aktuálne problémy profylaxie ochorení z nedostatku jódu na Slovensku. Interná med 2016; 16 (2): 48–53.
25. Zamrazil V, Čerovská J. Jod a štítná žláza. Optimální přívod jodu a poruchy z jeho nedostatku. Praha: Mladá fronta, 2014 : 1–49.
26. Krause AJ, Cines B, Pogrebniak E, et al. Associations between adiposity and indicators of thyroid status in children and adolescents Pediatr Obes 2016, Feb 22. doi: 10.1111/ijpo.12112. [Epub ahead of print].
27. Tichá Ľ, Kovács L, Tomečková E, et al. Leptín a endokrinné parametre u dievčat s menatálnou anorexiou. Čes-slov Pediat 2003; 58 (10): 621–627.
28. Ghamari-Langroudi M, Vella KR, Srisai D, et al. Regulation of thyrotropin-releasing hormone-expressing neurons in paraventricular nucleus of the hypothalamus by signals of adiposity. Mol Endocrinol 2010; 24 (12): 2366–2381.
29. Araujo RL, Andrade BM, da Silva ML, et al. Tissue-specific deiodinase regulation during food restriction and low replacement dose of leptin in rats. Am J Physiol Endocrinol Metab 2009; 296 (5): E1157–1163.
30. Araujo RL, Carvalho DP. Bioenergetic impact of tissue-specific regulation of iodothyronine deiodinases during nutritional imbalance. J Bioenerg Biomembr 2011; 43 (1): 59–65.
31. Lu S, Guan Q, Liu Y, et al. Role of extrathyroidal TSHR expression in adipocyte differentiation and its association with obesity. Lipids Health Dis 2012; 11 : 17.
32. Wolters B, Lass N, Reinehr T. TSH and free triiodothyronine concentrations are associated with weight loss in a lifestyle intervention and weight regain afterwards in obese children. Eur J Endocrinol 2013; 168 (3): 323–329.
33. Wilms L, Larsen J, Pedersen PL, Kvetny J. Evidence of mitochondrial dysfunction in obese adolescents. Acta Paediatr 2010; 99 (6): 906–911.
34. D’Adamo E, De Leonibus C, Giannini C, et al. Thyroid dysfunction in obese pre-pubertal children: oxidative stress as a potential pathogenetic mechanism. Free Radic Res 2012; 46 (3): 303–309.
35. Araujo RL, Andrade BM, Padrón S, et al. High-fat diet increases thyrotropin and oxygen consumption without altering circulating 3,5,3’-triiodothyronine (T3) and thyroxine in rats: the role of iodothyronine deiodinases, reverse T3 production, and whole-body fat oxidation. Endocrinology 2010; 151 (7): 3460–3469.
36. Lazar L, Frumkin RBD, Battat E, et al. Natural history of thyroid function tests over 5 years in a large pediatric cohort. J Clin Endocrinol Metab 2009; 94 (5): 1678–1682.
37. Kaplowitz PB. Subclinical hypothyroidism in children: normal variation or sign of a failing thyroid gland? Int J Pediatr Endocrinol 2010; 2010 : 281453.
38. Kaptein EM, Beale E, Chan LS. Thyroid hormone therapy for obesity and nonthyroidal illnesses: a systematic review. J Clin Endocrinol Metab 2009; 94 (10): 3663–3675.
39. Santini F, Marzullo P, Rotondi M, et al. Mechanisms in endocrinology: The crosstalk between thyroid gland and adipose tissue: signal integration in health and disease. Eur J Endocrinol 2014; 171 (4): R137–R152.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek Editorial
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2017 Číslo 1- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Podmínky užití mukolytik v dětském věku se v Evropě zpřísňují − která léčba je preferovaná?
- Inosin pranobex v léčbě chřipky a dalších respiračních infekcí virové etiologie
-
Všechny články tohoto čísla
- Recidivující infekce močových cest – přínos diagnostiky a léčby dysfunkční mikce
- Včasná antibiotická terapia a riziko renálneho jazvenia u detí s prvou nekomplikovanou infekciou močových ciest
- Haemophilus diseases in ENT in children before and after the introduction of Haemophilus influenzae type b vaccine
- Kvalita spánku detí a adolescentov s diabetes mellitus 1. typu
- Editorial
- Funkcia štítnej žľazy u obéznych detí
- Nezvyčajná príčina hyperkalciémie u pacientky s primárne kortikorezistentným nefrotickým syndrómom – kazuistika
- Infekcia močových ciest – rúcanie starých dogiem
- Recidivující krvácení do trávicího ústrojí
- Jak vyšetřovat moč při podezření nebo již prokázané infekci močových cest
- General Movements – vyšetření nezralého nervového systému
- Získaná kardiovaskulární onemocnění u Turnerova syndromu
- Febrilní křeče: doporučený postup pro vyšetření dítěte s nekomplikovanými febrilními křečemi. Adaptovaný doporučený postup American Academy of Pediatrics
- Diagnostický a terapeutický postup u detských pacientov s prvou nekomplikovanou infekciou horných močových ciest
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Jak vyšetřovat moč při podezření nebo již prokázané infekci močových cest
- Haemophilus diseases in ENT in children before and after the introduction of Haemophilus influenzae type b vaccine
- Recidivující krvácení do trávicího ústrojí
- General Movements – vyšetření nezralého nervového systému
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



