-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
TUBULOINTERSTICIÁLNÍ NEFRITIDA S UVEITIDOU (TINU SYNDROM). KAZUISTIKA
Autoři: E. Kurašová 1; J. Orság 1; V. Klementa 1; K. Marešová 2; T. Tichý 3; D. Hraboš 3; K. Krejčí 1
Působiště autorů: III. interní klinika – nefrologická, revmatologická a endokrinologická FN a LF UP Olomouc 1; Oční klinika FN a LF UP Olomouc 2; Ústav klinické a molekulární patologie LF UP Olomouc 3
Vyšlo v časopise: Čes. a slov. Oftal., 78, 2022, No. 6, p. 315-318
Kategorie: Kazuistika
doi: https://doi.org/10.31348/2022/31Souhrn
V kazuistice popisujeme případ 50leté ženy odeslanou praktickým lékařem vstupně k pneumologovi k došetření přetrvávajících teplot a elevace C-reaktivního proteinu i přes antibiotickou léčbu po prodělání respiračního infektu. Pacientka byla rozsáhle vyšetřována, bylo provedeno revmatologické, gastroenterologické, nefrologické, oční vyšetření, laboratorní a zobrazovací metody. Pro rychlou progresi renální insuficience při aktivním močovém sedimentu byla indikována k biopsii ledviny, která potvrdila tubulointersticiální nefritidu, následně za dva měsíce diagnostikována oboustranná přední uveitida – doplněno genetické vyšetření, které diagnózu syndromu tubulointersticiální nefritidy s uveitidou potvrdilo. Léčba steroidy vedla k postupnému poklesu proteinurie a stabilizaci renálních funkcí.
Klíčová slova:
tubulointersticiální nefritida – uveitida – TINU syndrom – mCRP
ÚVOD
Syndrom tubulointersticiální nefritidy s uveitidou (TINU) je vzácné onemocnění, které označuje nitrooční zánět vyskytující se ve spojitosti s tubulointersticiální nefritidou (TIN) při absenci jiných systémových onemocnění. Projevuje se celkovými flu-like symptomy, zhoršením renálních funkcí, z očních příznaků převažuje bilaterální uveitida, která se manifestuje převážně po zánětu ledvin, může ale i předcházet nebo probíhat současně.
Patogeneze není zcela objasněna, předpokládá se podíl protilátek proti modifikovanému C-reaktivního proteinu (mCRP) i genetického vlivu. Epitelové buňky ledvinných tubulů a řasnatého tělíska sdílejí obdobné funkce a pravděpodobně obsahují i příbuzné antigeny, což vysvětluje současné postižení obou orgánů. Většina pacientů jsou adolescenti s převahou ženského pohlaví. TINU syndrom je velmi dobře léčitelný s dobrou prognózou, léčba kortikosteroidy je spojena se zlepšením až úplnou reparací renální funkce.
KAZUISTIKA
Padesátiletá žena byla plánovaně přijata na naši kliniku k došetření renální insuficience. Pacientka byla bez rodinné zátěže z hlediska onemocnění ledvin nebo autoimunitního onemocnění. V mládí bývala zcela zdráva, ve 45 letech jí byla diagnostikována lupénka. Z chronické medikace se doposud léčila po dobu jednoho roku s arteriální hypertenzí (antagonista angiotensinu II, Ca blokátor). Stran epidemiologické anamnézy prodělala respirační onemocnění před dvěma týdny, cestovatelská anamnéza byla negativní. Pro přetrvávající febrilní stav s velkou únavou, ponámahovou dušností a suchým kašlem byla pacientka přeléčena celou škálou antibiotik nejprve cestou praktického lékaře a později i pneumologa (Amoksiklav, Klacid, Biseptol, Ciplox, Ceftazidim), nicméně bez zřejmého efektu. Z laboratorních vyšetření bylo možno sledovat vzestup kreatininu na 134 μmol/l, mírný vzestup CRP (z 29 na 95) bez leukocytózy, zjištěna negativita prokalcitoninu, hemokultury, běžných kultivací včetně sérologických vyšetření (Chlamydie, Mycoplasmata, Mantoux, Influenza, Cytomegalovirus, Borrelie, Listerie, Antistreptolysin-O, sérový ACE Saccharomyces), vše s negativními nálezy, suspektní anamnestické protilátky proti herpes viru 1,2 a viru Epstein-Barrové. Podrobné imunologické vyšetření se zaměřením na autoprotilátky prokázalo pouze přítomnost lupus antikoagulans, negativní byl výsledek vyšetření na antinukleární protilátky (ANA), autoprotilátky proti cytoplasmě neutrofilů (ANCA), autoprotilátky proti extrahovatelným jaderným antigenům (ENA), revmatoidní faktor (RF), autoprotilátky proti nukleosomům (ANUC), anti Smith protilátky (anti-Sm), autoprotilátky proti topoizomeráze (antiScl-70), autoprotilátky proti dvojspirálové DNA (anti-dsDNA), autoprotilátky proti ribonukleárnímu proteinu (anti-RNP), autoprotilátky proti histidyl-tRNA - -syntetáze (anti-Jo.1), anti-centromerové protilátky (ACA), anti-histonové protilátky (AHA), autoprotilátky proti bazální membráně glomerulů (anti-GBM), C3, IgA, IgM, IgG a IgE. Z tumor markerů zjištěna nespecifická elevace neopterinu a beta-2-mikroglobulinu. Byla provedena četná zobrazovací vyšetření, kdy na rentgenovém snímku (RTG) paranasálních dutin nález hypertrofie sliznice, RTG plic bez zjevné infiltrace, CT plic a břicha také bez patologie. Transezofageální echokardiografie byla bez záchytu vegetace, spirometricky ventilace v normě, na gastroskopii nález pangastritidy, pro kterou pacientka zaléčena inhibitory protonové pumpy a prokinetiky. Při koloskopii nalezen drobný polyp benigního charakteru. Po konzultaci s revmatologem bylo za účelem vyloučení systémového onemocnění nebo malignity při pozitivitě tumor markerů provedeno PET/CT vyšetření s necharakteristickým nálezem difúzně vyšší depozice fluorodeoxyglukózy v parenchymu obou ledvin. Následné CT vyšetření ozřejmilo rozšíření korové části parenchymu ledvin a setřelou strukturou pyramid; v diferenciální diagnostice zvažována glomerulonefritida. Jako vedlejší nález zjištěny nevýrazné známky aktivace kostní dřeně a přetrvávající výplň pravé maxilární dutiny. Pacientka následně odeslána na naši kliniku k doplnění ultrazvukového vyšetření ledvin (Obrázek 1), kdy pro rychlou progresi renální insuficience s proteinurií a při aktivním močovém sedimentu (kreatinin 222 μmol/l, proteinurie 0,48 g/l, erytrocyturie 6/μl, leukocyturie 45/μl, epitelie dlaždicové 61/μl) byla indikována k biopsii ledviny. Histologický nález potvrdil TIN s podezřením na polékovou/parainfekční etiologii (Obrázek 2 – A, B, C, D). Imunofluorescenční vyšetření bioptického materiálu neprokázalo depozita IgA, IgG, IgM, lehkých řetězců kappa a lambda, C3 či C1q. Pro přetrvávající renální dysfunkci (kreatinin 252 μmol/l) byla pacientce podána krátká kůra steroidů (prednison 30 mg/den po dobu 14 dní), s částečným efektem na funkční parametry ledvin (kreatinin 193 μmol/l). Následně za dva měsíce se u pacientky objevuje rozostřené vidění, zarudnutí a bolestivost obou očí. Byla diagnostikována oboustranná přední uveitida, která zaléčena lokálně očními kapkami s dexamethazonem. Pro edém optiku pacientka vyšetřena neurologem, nález na MR mozku ale bez patologie. Doplněno i genetické vyšetření, které možnou souvislost s TINU syndromem potvrdilo (genotyp HLA II.třídy DQB1*04*05). Naše kazuistika prezentuje vzácný syndrom, kdy t.č. bylo po celém světě evidováno jen 592 případů [1]. Pacientka byla dle recentních doporučení zaléčena kortikoidy po dobu 6 měsíců s postupnou detrakcí a s výraznou reakcí onemocnění s dosažením remise renální manifestace. Stran očních komplikací přetrvává bilaterální uveitida.
Obr. 1. UZ ledvin – ledviny na hranici nefromegalie, parenchym 24 mm bilat. 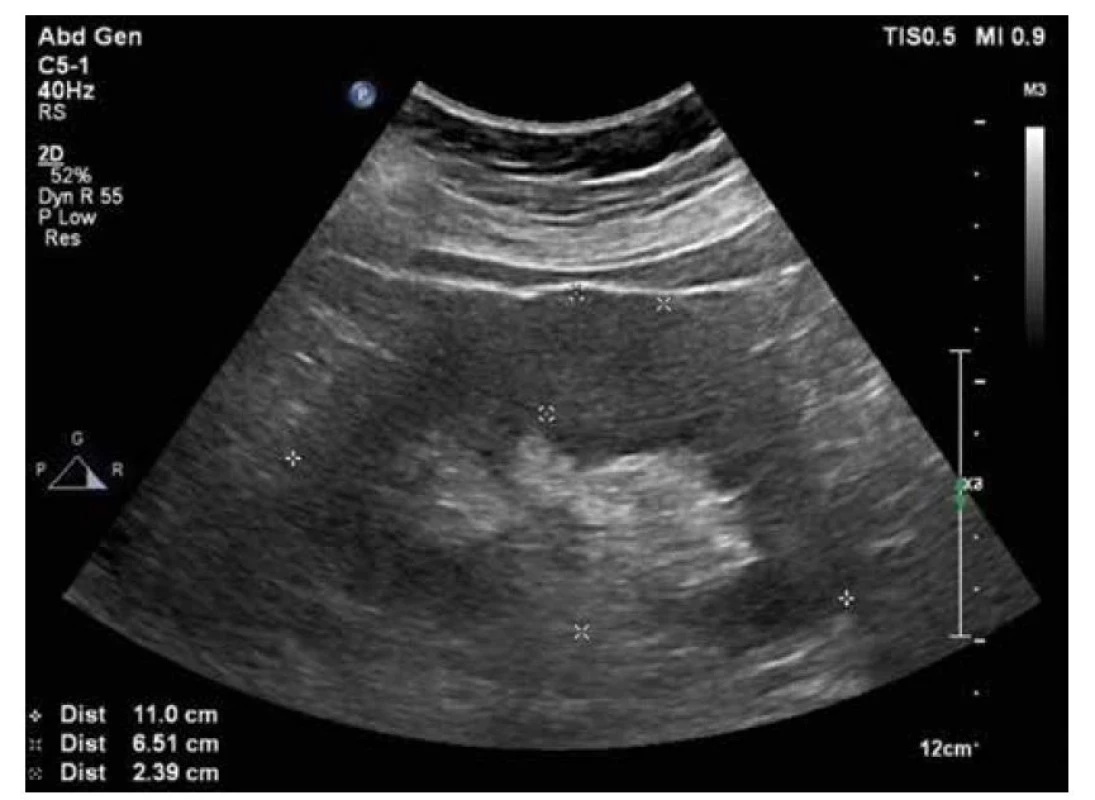
Obr. 2. Punkční biopsie ledviny naší pacientky. Histologický obraz se zcela intaktními glomeruly bez sklerotizace či srpků. (A, hematoxylin-eosin, zvětšení 40x), s edémem a zánětem interstitia a samotných tubulů, místy až s jejich rozpadem (B, hematoxylin-eosin, zvětšení 200x). Zánětlivý infiltrát je s převahou lymfocytů, fokálně jsou zastoupeny nečetné eosinofilní a neutrofilní granulocyty (C, hematoxylin-eosin, zvětšení 400x). V imunohistochemickém vyšetření pro IgG byly pozitivní jenom ojedinělé plazmatické buňky (D, hematoxylin a DAB, zvětšení 100x) 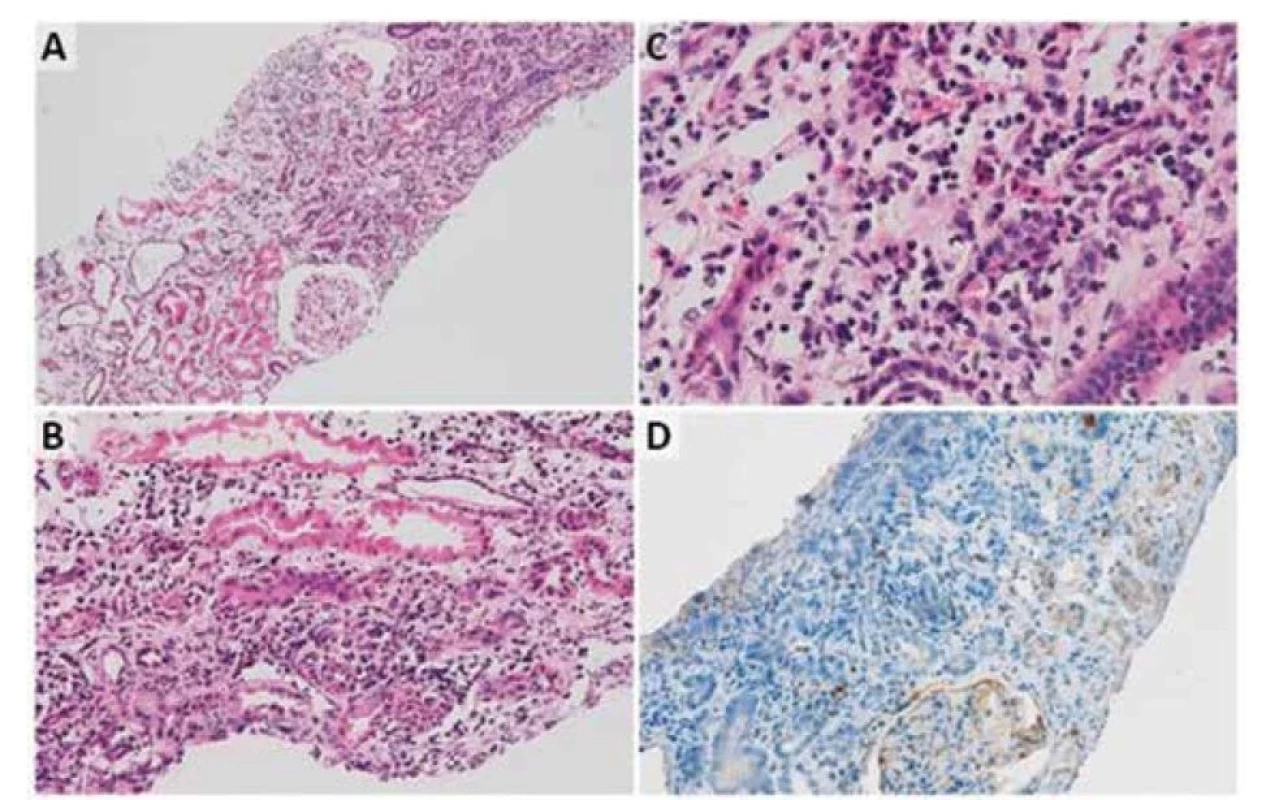
DISKUZE
TINU syndrom postihuje děti i dospělé. Poprvé byl zaznamenán v roce 1975 (Dobrin et al.), doposud nejobsáhlejší přehled (5/2022) uvádí celkem 592 případů TINU celosvětově. Průměrný věk pacientů je 17 let s převahou žen [1]. Mechanismy vzniku nejsou dobře známy, předpokládá se genetický vliv (silná asociace s HLA-DQA1*01, HLA-DQB1*05 a HLA-DQB1*01) a spolupodíl různých triggerů z prostředí, včetně léků a mikrobiálních patogenů. V jedné kazuistice byla popsána i souvislost s čínskou bylinou Goreisan [2,3]. TINU je považován za imunitně zprostředkovaný proces, související s poruchou humorální imunity, byla rovněž zaznamenána recidiva TINU u pacienta po transplantaci ledviny [4]. Na patogenezi se může podílet mCRP, který je autoantigenem pro buňky uvey i ledvinných tubulů. Při změněném pH (zánětlivé mikroprostředí) nenávratně disociuje z CRP. Je považován za tkáňovou a buněčnou formu proteinu akutní fáze. Expresi mCRP lze analyzovat imunohistochemicky ve vzorcích renální biopsie od pacientů se syndromem TINU, vyšetření autoprotilátek proti mCRP se provádí metodou ELISA s purifikovaným lidským C-reaktivním proteinem. U pacientů s akutní intersticiální nefritidou mohou zvýšené protilátky proti mCRP predikovat následný rozvoj uveitidy [4,5,6].
Syndrom TINU se kromě uveitidy a TIN projevuje systémovými nálezy a celkovými symptomy – horečkou, únavou, artralgií, myalgií, hmotnostním úbytkem a nechutenstvím. Přítomna může být i arteriální hypertenze [7]. Pacienti s uveitidou mají bolesti hlavy, světloplachost, zarudnutí spojivek, otoky víček a sníženou zrakovou ostrost [8]. Uveitida se nejčastěji rozvíjí v návaznosti na postižení ledvin (52 %) a je většinou přední (65 %) a oboustranná (88 %). Recidivy onemocnění jsou možné, oční častěji, a to i bez relapsu nefritidy. Děti mají tendenci k častějším očním recidivám, zatímco méně než dospělí trpí akutním poškozením ledvin a rozvojem chronického onemocnění ledvin (CKD – chronic kidney disease). Vyšší věk dospělých a přítomnost zadní uveitidy nebo panuveitidy jsou spojeny se zvýšeným rizikem rozvoje CKD [1]. Manifestace renálního poškození má rysy typické pro akutní TIN. Laboratorní změny mohou zahrnovat leukocyturii, eozinofilii, anemii, zvýšenou rychlost sedimentace erytrocytů a vzestup CRP. Zvýšená hodnota beta2 mikroglobulinu v moči může být první známkou poškození tubulární funkce, při normální funkci tubulů tato bílkovina není přítomna. Tubulární postižení má za následek také glykosurii, fosfaturii a defekty acidifikace [9].
Klinická diagnóza se stanoví na základě souběžného výskytu uveitidy s TIN. Nutností je vyloučení systémových onemocnění, jako je sarkoidóza, Sjögrenův syndrom a systémový lupus erytematosus. Mohou být přítomny i granulomy kostní dřeně [11]. Sonografie může prokázat výrazný edém parenchymu ledvin [2]. Přítomnost TIN se dokládá biopsií ledviny, kde histopatologicky typicky pozorujeme zánětlivý infiltrát s převahou lymfocytů v intersticiu a zánětlivě změněné, případně až destruované tubuly. Charakter zánětlivého infiltrátu je odlišný v závislosti na etiologii. V případě polékové reakce mohou být ve větší míře přítomné eosinofilní granulocyty. Vyšší zastoupení plazmatických buněk svědčí pro autoimunitní etiologii, společně s vyšším počtem neutrofilních granulocytů pak pro etiologii parainfekční [10]. Standardem je imunohistochemické vyšetření IgG-pozitivních plazmatických buněk. Přítomnost či nepřítomnost jednotlivých elementů zánětu je však nespecifická, a proto musí být diagnóza a určení etiologie vždy výsledkem klinicko-patologického konsensu. Součástí histopatologické diagnostiky je také imunofluorescenční analýza IgA, IgG, IgM, lehkých řetězců kappa a lambda, C3 a C1q, která slouží k vyloučení přítomnosti depozit imunokomplexů či protilátek proti bazálním membránám tubulů [12].
První linií léčby u pacientů s progresivní renální insuficiencí jsou obvykle kortikoidy (prednison) v dávce 1 mg/kg denně po dobu tří až šesti měsíců s postupnou detrakcí, přičemž délka léčby závisí na odpovědi. Při recidivě jsou volbou druhé linie další imunosupresiva jako je metotrexát, mykofenolát, cyclosporin, azathioprin a cyklofosfamid. Optimální léčba pacienta s uveitidou zahrnuje včasné odeslání a vedení terapie ophtalmologem [1,9].
Informace o financování
Tato publikace byla podpořena grantem MZ ČR RVO FNOL-0098892 a IGA_LF_2022_03.
Autoři práce prohlašují, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmů a není podpořeno žádnou farmaceutickou firmou. Potvrzují, že tato práce je původní a nebyla zadána jinému časopisu ani jinde otištěna.
Do redakce doručeno dne: 11. 7. 2022
Přijato k publikaci dne: 21. 9. 2022
MUDr. Ester Kurašová
III. interní klinika – nefrologická,
revmatologická a endokrinologická
FNOL a LF UP
I. P. Pavlova 6
779 00 Olomouc
E-mail: ester.kurasova@fnol.cz
Zdroje
1. Regusci A, Lava SAG, Milani GP, Bianchetti MG, Simonetti GD, Vanoni F. Tubulointerstitial nephritis and uveitis syndrome: a systematic review. Nephrol Dial Transplant. 2022 Apr 25;37(5):876-886.
2. Lee G, Ashfaq A. Tubulointerstitial nephritis and uveitis (TINU syndrome). Topic in UpToDate (Ministry of Health). Wolters Kluwer publication 2014. Topic 7189. Version 10.0.
3. Suzuki H, Yoshioka K, Miyano M et al., Tubulointerstitial nephritis and uveitis (TINU) syndrome caused by the Chinese herb „Goreisan“. Clin Exp Nephrol. 2009 Feb;13(1):73-6.
4. Amaro D, Carreño E, Steeples LR, Oliveira-Ramos F, Marques-Neves C, Leal I. Tubulointerstitial nephritis and uveitis (TINU) syndrome: a review. Br J Ophthalmol. 2020 Jun;104(6):742-747.
5. Tan Y, Yu F, Qu Z et al. Modified C-reactive protein might be a target autoantigen of TINU syndrome. Clin J Am Soc Nephrol. 2011 Jan;6(1):93-100.
6. Wu Y, Potempa LA, El Kebir D, Filep JG. C-reactive protein and inflammation: conformational changes affect function. Biol Chem. 2015 Nov; 396(11):1181-97.
7. Mirchi PT, Bednářová V, Hrušková Z. Syndrom TINU – tubulointersticiální nefritida s uveitidou. Postgraduální nefrologie. 2022; 20 (1), 29-31.
8. Rueda-Rueda T, Sánchez-Vicente JL, Moruno-Rodríguez A et al. Tubulointerstitial nephritis and uveitis syndrome (TINU). Treatment with immunosuppressive therapy. Arch Soc Esp Oftalmol (Engl Ed). 2018 Jan;93(1):47-51.
9. Clive DM, Vanguri VK. The Syndrome of Tubulointerstitial Nephritis With Uveitis (TINU). Am J Kidney Dis. 2018 Jul;72(1):118 - 128.
10. Praga M, González E. Acute interstitial nephritis. Kidney Int. 2010;77(11):956-961.
11. Derakhshan A, Derakhshan D. Acute tubulointerstitial nephritis in two sisters with simultaneous uveitis in one. Saudi J Kidney Dis Transpl. 2021 Mar-Apr;32(2):554-558.
12. Raissian Y, Nasr SH, Larsen CP, et al. Diagnosis of IgG4-related tubulointerstitial nephritis. J Am Soc Nephrol. 2011;22(7):1343 - 1352.
Štítky
Oftalmologie
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2022 Číslo 6- Selektivní laserová trabekuloplastika nesnižuje nitroční tlak více než argonová laserová trabekuloplastika
- Progresi glaukomu je třeba hodnotit strukturálními i funkčními parametry
- Ztráta centrálního vidění po filtrujících operacích glaukomu
- Od PGF-2 alfa-isopropyl esteru k latanoprostu: přehled vývoje Xalatanu
- Compliance u pacientů s glaukomem
-
Všechny články tohoto čísla
- INTRAOPERATIVNÍ OPTICKÁ KOHERENČNÍ TOMOGRAFIE – DOSTUPNÉ TECHNOLOGIE A MOŽNOSTI VYUŽITÍ. PŘEHLED
- VYUŽITÍ LASEROVÉ VITREOLÝZY U PACIENTŮ SE SKLIVCOVÝMI OPACITY
- TUBE VERSUS TRABECULECTOMY IN JUVENILE-ONSET OPEN ANGLE GLAUCOMA – TREATMENT OUTCOMES IN TERTIARY HOSPITALS IN MALAYSIA
- HODNOCENÍ ENDOTELOVÉ VRSTVY ROHOVKY U NOSITELŮ KONTAKTNÍCH ČOČEK POMOCÍ ENDOTELIÁLNÍHO MIKROSKOPU
- TUBULOINTERSTICIÁLNÍ NEFRITIDA S UVEITIDOU (TINU SYNDROM). KAZUISTIKA
- NESKORÉ CHOROIDÁLNE NEOVASKULÁRNE KOMPLIKÁCIE U PACIENTA LIEČENÉHO NA RETINOBLASTÓM. KAZUISTIKA
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- VYUŽITÍ LASEROVÉ VITREOLÝZY U PACIENTŮ SE SKLIVCOVÝMI OPACITY
- TUBULOINTERSTICIÁLNÍ NEFRITIDA S UVEITIDOU (TINU SYNDROM). KAZUISTIKA
- INTRAOPERATIVNÍ OPTICKÁ KOHERENČNÍ TOMOGRAFIE – DOSTUPNÉ TECHNOLOGIE A MOŽNOSTI VYUŽITÍ. PŘEHLED
- HODNOCENÍ ENDOTELOVÉ VRSTVY ROHOVKY U NOSITELŮ KONTAKTNÍCH ČOČEK POMOCÍ ENDOTELIÁLNÍHO MIKROSKOPU
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




