-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Možnosti 3D tlače v oftalmológii – prvé skúsenosti pri plánovaní stereotaktického rádiochirurgického zákroku u vnútroočného nádoru
Possibility of 3D Printing in Ophthalmology – First Experiences by Stereotactic Radiosurgery Planning Scheme of Intraocular Tumor
Nowadays 3D printing allows us to create physical objects on the basis of digital data. Thanks to its rapid development the use enormously increased in medicine too. Its creations facilitate surgical planning processes, education and research in context of organ transplantation, individualization prostheses, breast forms, and others.
Our article describes the wide range of applied 3D printing technology possibilities in ophthalmology. It is focusing on innovative implementation of eye tumors treatment planning in stereotactic radiosurgery irradiation.
We analyze our first experience with 3D printing model of the eye in intraocular tumor planning stereotactic radiosurgery.Key words:
3D printing, model, Fused Deposition Modelling, stereotactic radiosurgery, prostheses, intraocular tumor
Autoři: A. Furdová 1; Furdová, Ad. 1; Thurzo; A 2; Šramka; M 3; M. Chorvát 3; Králik; G 4
Působiště autorů: Klinika oftalmológie LF UK a UN Ružinov, Bratislava 1; Ústav simulačného a virtuálneho medicínskeho vzdelávania LFUK, Bratislava 2; Klinika stereotaktickej rádiochirurgie, Onkologický ústav sv. Alžbety a VŠZaSP, Bratislava 3; Ústav klinickej fyziky LF SZU a OÚSA, Bratislava 4
Vyšlo v časopise: Čes. a slov. Oftal., 72, 2016, No. 3, p. 80-84
Kategorie: Původní práce
Souhrn
V súčasnosti nám 3D tlač umožňuje vytvárať hmotné objekty na podklade digitálnych dát. Vďaka jej prudkému rozvoju sa enormne zvýšilo jej využitie v oblasti medicíny, kde svojimi výtvormi uľahčuje procesy chirurgického plánovania, vzdelávania, výskum v rámci transplantácie orgánov, individualizácie protéz, epitéz a podobne.
Článok popisuje široké spektrum možností aplikovania technológie 3D tlače v oftalmológii so zameraním na inováciu plánovania zákrokov stereotaktickej rádiochirurgie nádorov oka.
Analyzujeme svoje prvé skúsenosti s 3D tlačou modelu oka pri plánovaní stereotaktickej rádiochirurgie pre vnútroočný nádoru.Kľúčové slová:
3D tlač, model, fused deposition modelling, stereotaktická rádiochirurgia, protéza, vnútroočný nádorÚvod
V súčasnosti 3D tlač vďaka svojmu nesmierne rýchlemu pokroku umožňuje vytvárať modely predmetov, štruktúr a tvarov, ktoré by nám pripadalo pred pár rokmi nemožné. Aktuálne sú známe asi dva tucty spôsobov 3D tlače, ktoré sa líšia technológiou samotnej tlačiarne, rýchlosťou tlače, rožlíšením, tlačeným materiálom a pod. Tieto technológie sú schopné vytvárať modely na základe predlohy takmer akéhokoľvek tvaru virtuálne vymodelovanom ako computer-aided design (CAD) súbore. V základnom nastavení 3D tlačiareň sleduje pokyny CAD súboru na vytvorenie základu pre objekt, pohybujúc sa v x-y rovine. Následne tlačiareň postupuje pohybom v osi z vertikálne, aby vytvorila vrstvy objektu jednu po druhej. Je dôležité vedieť, že výstupy z 2D zobrazovacích metód ako RTG, magnetická rezonancia (MRI), či počítačová tomografia (CT) je možné pretransformovať do 3D súborov s individualizovaným zobrazením anatomických štruktúr. Procesom nanášania materiálu – napríklad plastu, keramiky, kovu, či dokonca živých buniek – jednu vrstvu po druhej, tlačiareň postupne vytvorí trojdimenzionálny objekt s vysokou presnosťou podľa virtuálnej predlohy.
Spôsoby 3D tlače sú využívané už niekoľko rokov, primárne na tvorbu produktových prototypov. Veľa tovární využíva veľké, rýchle 3D tlačiarne nazývané „rapid prototype machines“ na vytvorenie modelov a foriem. V medicíne je 3D tlač aplikovaná od začiatku nášho tisícročia, kedy bola použitá na vytvorenie dentálnych implantátov a individualizovaných protéz. Odvtedy nastal jej nesmierny rozvoj a rozšírenie jej použitia v mnohých odvetviach [4, 6].
História 3D tlače: Charles Hull vynašiel 3D tlač nazývanú aj „stereolitografia“ v osemdesiatych rokoch minulého storočia. Stereolitografia využíva formát .stl na interpretáciu dát v CAD súbore, čím umožňuje tieto inštrukcie elektronicky naformulovať pre 3D tlačiareň. Spolu s informáciou o tvare, .stl môže zahŕňať údaje o farbe, textúre a hrúbke tlačeného objektu. Hull neskôr založil spoločnosť 3D Systems, ktorá vytvorila prvú 3D tlačiareň označovanú aj „stereolithography apparatus“. V r. 1988 začali vyrábať prvú komerčne dostupnú tlačiareň SLA-250.
Najrozšírenejšie spôsoby 3D tlače: Všetky procesy trojdimenzionálnej tlače ponúkajú ako výhody, tak aj nevýhody. Výber závisí od materiálu, ktorý chceme použiť a akým spôsobom chceme, aby boli jednotlivé vrstvy uložené vo výslednom objekte. Tri najpoužívanejšie technológie 3D tlače v oblasti medicíny sú: selective laser sintering (SLS), thermal inkjet (TIJ) a fused deposition modelling (FDM).
Selective Laser Sintering využíva práškové materiály na tlač nových objektov s vysokou presnosťou. Laser kreslí tvar objektu do prášku, čím spôsobuje jeho fúziu. Následne je nanášaná nová vrstva prášku a proces sa zopakuje vrstvu po vrstve až k vyformovaniu celého modelu. Táto metóda je používaná najmä pri tlači z keramiky, plastu a kovu.
Thermal Injekt Printing je „bezkontaktná“ metóda, ktorá využíva tepelnú, elektromagnetickú alebo piezoelektrickú technológiu na ukladanie malých kvapiek atramentu (alebo iného materiálu) do substrátu podľa digitálnych inštrukcií. Umiestnenie kvapky je zvyčajne zafixované použitím tepla alebo mechanickej kompresie. Zahrievaním hlavice tlačiarne (printhead) sa vytvárajú malé vzduchové bublinky, ktoré prasknutím spôsobia tlakovú vlnu vytláčajúcu kvapku atramentu z trysky v objeme 10–150 pikolitrov. Použitie týchto tlačiarní vyznieva sľubne v rámci oblastí regeneratívnej medicíny a tzv. bioprintingu vďaka svojej digitálnej presnosti a benígnemu pôsobeniu na živé bunky.
Fused deposition modelling je omnoho používanejšou a lacnejšou metódou ako SLS. FDM tlačiareň používa hlavicu podobnú inkjet tlačiarni, namiesto atramentu však z trysky (extrúdera) uvoľňuje roztopený plastový materiál počas svojho pohybu, čím buduje objekt tenkú vrstvu po vrstve. Ako materiál tuhne, jednotlivé vrstvy sa spájajú dokopy a získavajú svoju pevnosť. V závislosti od komplexnosti a ceny FDM tlačiarne je možné tlačiť pomocou rôznych plastových materiálov a viacerých extrúderov naraz [9, 10].
Súčasné využitie 3D tlače v oftalmo(onko)lógii: Využitie aj v rámci oftalmológie je nesmierne zaujímavé. Zahŕňa aplikáciu na poli optického priemyslu a tlače okuliarov, až po bioprinting tkanív ako napríklad skléra a rohovka [4]. Tvárové protézy a epitézy pre pacientov po mutilujúcich zákrokoch s nádorom oka sú mnoho lacnejšie a rýchlejšie vytvárané pomocou 3D tlače, klasicky vyrábané ručne aj niekoľko týždňov [8]. Po traumatických poraneniach očnice s jej následnou rekonštrukciou sa využívajú individualizované formy na vytvarovanie titánového implantátu ešte pred operáciou pacienta. Výrazne sa tým skracuje čas zákroku, keďže nie je nevyhnutné perioperačne primeriavať a prispôsobovať implantát na otvorenom kostnom defekte. Na základe zobrazovacích metód je všetko pohodlne pripravené pred začatím operácie a chirurg má tak väčší prehľad o komplexnosti fraktúr. Modely následne slúžia na vysvetlenie pre pacienta, alebo edukačné účely v rámci ďalšieho vzdelávania nielen odborníkov, ale aj študentov. Skríning očných ochorení uľahčujú vytvorené 3D vynálezy umožňujúce pohodlnú vizualizáciu očného pozadia pomocou smartfónu v rozvojových krajinách ako praktická náhrada drahej a ťažko prenosnej fundus kamery [6]. Najnovším spôsobom využitia 3D tlače v oblasti oftalmoonkológie je vytvorenie reálneho modelu očnej gule s vnútroočným nádorom pre proces zakresľovania a plánovania zákroku stereotaktickej rádiochirugie.
Stereotaktická rádiochirurgia: Plánovanie stereotaktickej operácie je založené na zobrazovaní získanom pomocou CT a MRI. Na niektorých klinických pracoviskách sú preferované aj iné zobrazovacie metódy – PET, angiografia, MR spektroskopia a i. Získané zobrazenie slúži na presné určenie anatomických štruktúr – odlíšenie cieľového objemu, tumoru od zdravého tkaniva, hlavne kritických štruktúr, a určenie ich stereotaktických koordinát, do ktorých budú lúče žiarenia aplikované [1, 2]. Pri plánovaní je zvolená vždy najmenšia možná hrúbka rezov – najčastejšie 1 mm vzhľadom na malé anatomické rozmery oka. Po zobrazení na CT a MRI sa jednotlivé súbory rezov prenesú počítačovo do plánovacieho systému. Pred samotným plánovaním ožarovania je vykonaná fúzia obrazov CT a MRI.
CT zobrazenie je dôležité na určenie hraníc cieľového objemu, zobrazenie prebieha na základe odlišnej elektrónovej hustoty spôsobenej odlišnou atómovou štruktúrou tkanív. Okrem anatomického zobrazenia poskytuje CT zobrazenie po matematickej konverzii presné hodnoty elektrónovej hustoty vo forme počtu elektrónov v 1 pixeli. Tieto informácie vo forme mapy sú využívané pri definovaní izodózových čiar v plánovacom systéme. Bez informácii o elektrónovej hustote by sa plánované izodózové rozloženie mohlo líšiť až o 20 % voči reálnemu rozloženiu dávky vplyvom zanedbania nehomogenity tkaniva. CT zobrazenie mäkkých tkanív aj pri použití kontrastných látok, hlavne intrakraniálne, nie je optimálne. Ako ďalšia zobrazovacia modalita je využívané MRI, ktoré poskytuje obraz na základe analýzy odlišných absorbovaných a emitovaných energií po excitácii vodíkových jadrových spinov vody a tukov, ktoré boli vzbudené a smerované v magnetickom poli. Kombináciou informácií získaných z obrazov je možné lepšie definovanie okrajov a celkového objemu cieľovej štruktúry. Pri plánovaní je zvolená vždy najmenšia možná hrúbka rezov – najčastejšie 1 mm vzhľadom na malé anatomické rozmery oka. Po zobrazení na CT a MRI sa jednotlivé súbory rezov prenesú počítačovo do plánovacieho systému. Pred samotným plánovaním ožarovania je vykonaná fúzia obrazov CT a MRI [3, 5].
Fúzia obrazov je spracovaná pomocou matematického softvéru, ktorý sfúzuje vytvorené objemy hlavy generované na základe CT a MRI obrazov. Zakreslenie štruktúr prebieha pomocou MRI obrazov, ale zakresľuje sa do nosných CT obrazov. Cieľové a rizikové štruktúry sú zakreslené do každého rezu. Môže byť vykonané manuálne, alebo automaticky. Pri ožarovaní sú za rizikové štruktúry považované viaceré vysoko rádiosenzitívne neuroanatomické štruktúry. V prípade ožarovania vnútroočných nádorov sa zakresľujú do plánu obe šošovky, oba optické nervy, chiasma opticum, mozgový kmeň a koža hlavy. Zakreslenie kože, resp. povrchu je dôležité pri výpočte penetračnej hĺbky pre každý lúč počas kalkulácie dávky [7]. Práve subjektivita manuálneho zakresľovania odborníkom ovplyvnená pomocou vytlačeného 3D modelu, vie výrazne pomôcť vizualizácii v reálnom priestore, a tak zvýšiť presnosť zakresľovania cieľovej štruktúry.
Plánovanie rozloženia dávky do cieľového objemu: Jednotlivé kroky pri plánovaní ovplyvňuje viacero nastavení a používaný plánovací systém. Cieľom plánovania je nájsť optimálne nastavenie počtu a lokality izocentier, veľkosť a druh použitých kolimátorov a váhu jednotlivých kyvov, tak aby výsledné ožiarenie vyhovovalo podmienke ožiarenia ložiska terapeutickou dávkou a minimalizovania poškodenia okolitých štruktúr. Výber smerov lúčov žiarenia je sprostredkovaný pomocou nástrojov ako napríklad beam´s-eye-view (BEV) alebo vizualizácií digitálne rekonštruovaných rádiografov (DRR).
Podľa schémy plánovania a možností nastavenia parametrov rozlišujeme priame a inverzné plánovanie. Priame plánovanie pracuje na princípe navrhnutých parametrov (veľkosť kolimátorov, uhol kyvu, počet kyvov atď.), ktoré je možné počas plánovania vhodne modifikovať až do bodu, kedy už podľa operatéra nie je možné plán vylepšiť vzhľadom na dané podmienky. Pri inverznom plánovaní sa určia limitné dávky v definovaných objemoch a základné nastavenie počtu a uhlov kyvov. Optimalizačný systém potom na základe zadaných hodnôt určí najlepšie možné nastavenie parametrov ožiarenia. Tieto potom môžu byť ešte podľa potrieb upravené operatérom.
Pri priamom plánovaní ožiarenia je možné vo všeobecnosti ovplyvňovať distribúciu dávky tromi spôsobmi: vážením oblúka, zmenou rozsahu oblúka a aplikáciou viacerých izocentier. Základná konfigurácia pochádza z University of Florida. Rozloženie dávky vychádza z 9 rovnomerne rozložených nekonplanárnych oblúkov, ktoré majú rozsah 100°. Výsledkom je sféricky rozložená dávka, ktorá rovnomerne klesá v každom smere. Metóda predpokladá použitie tubusových kolimátorov.
Plán je možné ďalej upravovať vážením oblúkov a zmenou ich rozsahu, takúto plánovaciu schému nazývame technika viacnásobných nonkonplanárnych oblúkov. Cieľom ďalších konfigurácií je zmeniť distribúciu dávky zo sférickej na elipsoidnú, alebo na tvar, ktorý najlepšie opisuje cieľový objem. Redukciou váhy oblúka na nulu je možná základná zmena ožiarenia sférického objemu na elipsoidný. V prípade elipsoidného objemu orientovaného laterálne, je redukovaná váha 3 stredných / vertikálnych oblúkov. Ak je elipsoidný objem orientovaný sagitálne, sú redukované 2 bočné oblúky z oboch strán. Vo všeobecnosti sú eliminované oblúky, ktoré sú najviac kolmé na dlhšiu os cieľového objemu elipsoidného tvaru. S eliminovaním určitých oblúkov sa zvyšuje gradient dávky a tým aj konformita daného plánu. Ďalšie prispôsobenie distribúcie dávky je možné zmenou váhy niektorých oblúkov a výmenou kolimátora s väčším alebo menším priemerom. Takto dochádza k ďalšiemu šetreniu okolitých štruktúr a zvýšeniu konformity plánu. Okrem váhy oblúka môže byť zmenený aj rozsah oblúka, t.j. uhol medzi začiatočnou a koncovou polohou gantry. Rozsah oblúka je zmenený zo základného nastavenia v prípade, ak cieľový objem je v určitom sklone s horizontálnou rovinou. Rozsah oblúka je potom skrátený tak, aby sa jeho os prekrývala s hlavnou osou cieľového objemu. Následkom zúženia rozsahu oblúka dochádza aj k zmene rozloženia izodóz, ktoré sú predĺžené v smere osi uhla.
Metóda viacnásobných izocientier sa využíva najčastejšie v prípade nepravidelného tvaru cieľového objemu. Vo všeobecnosti ak je objem valcového tvaru, sú navrhnuté 2 izocentrá. Ak má tvar ihlanu, sú použité 3 izocentrá. Ak ide o kvadratický tvar, sú použité 4 izocentrá. V prípade špecifickej potreby môže byť navrhnutý aj vyšší počet izocentier. Po počítačovej rekonštrukcii cieľového objemu je určená jeho rovina, ktorá obsahuje hlavnú os. Pre zvolený počet izocentier, váhu a rozsah oblúkov, je vytvorený plán ďalej podľa potreby optimalizovaný. Dynamická stereotaktická rádiochirurgia predpokladá vzájomný pohyb gantry aj ožarovacieho stola. Pacient ležiaci na chrbte je upevnený v mieste stereotaktického rámu k ožarovaciemu stolu. Gantry rotuje v celkovom uhle 300°(interval 30° - 330°) a stôl v uhle 150°(interval -75° - 75°), pohyb je synchronizovaný tak, že na 1° rotácie stola pripadajú 2° rotácie gantry. Pre SRCH plánovanie existuje viacero techník na výpočet dávky. SRCH systémy na lineárnom urýchľovači s tubusovými kolimátormi využívajú výpočet dávky na základe hodnôt TMR (tissue-maximum ratio) a dávkových profilov, ktoré sú funkciou hĺbky a môžu byť zmerané. Pre každý kyv je vypočítaný priemerný TMR pre všetky smery zväzkov, ktoré prispeli k dávke kyvu. Celková distribúcia dávky je približne vypočítaná na základe aproximácie spojitého kyvu na sériu jednotlivých lúčov.
Plánovacie systémy sa líšia aj zohľadnením heterogenity tkaniva pri počítaní distribúcie dávky. Vo všeobecnosti sa pri intrakraniálnom ožiarení uvažuje o mozgovom tkanive ako homogénnom a zanedbáva sa rozlíšenie kosti, mozgového tkaniva, dutín naplnených vzduchom, hlavne vzhľadom na jednoduchú geometriu. Predpokladá sa, že hodnota maximálnej chyby v TMR pri zanedbaní heterogenity spôsobenej lebečnou kosťou je približne 1 % pre lúč s energiou 6 MeV. Najnovšie systémy v súčasnosti pri distribúcii dávky korigujú výpočet vzhľadom na heterogenitu prostredia. Príkladom priameho plánovacieho systému je STP 3.40-2 (Leibinger GmbH, Germany), ktorý sa využíva pri ožarovaní s tubusovými kolimátormi. Inverzné plánovanie používa napríklad systém CORVUS 6.2 (CORVUS®, NOMOS Corporation, USA), ktorý funguje na základe IMSRCH pomocou mnoholamelového kolimátora s komerčným označením MIMiC. Oba systémy sú momentálne zavedené pri plánovaní aj na OÚSA [1, 2].
Použitie 3D tlače počas plánovania stereotakticko-rádiochirurgického zákroku: Pomocou softvéru na segmentovanie dát sme vytvorili 3D model steny oka s vyrastajúcou masou tumoru, a tiež s viditeľnými anatomickými štruktúrami vnútornej steny, prípadne vychádzajúceho očného nervu, ktorých usporiadanie je mimoriadne pre orientáciu v rámci modelu. Na 3D tlač sme využili technológiu fused deposition modeling (FDM), ako materiál bola zvolená polymliečna kyselina (PLA), ktorej vlastnosti zaručujú nízku deformáciu modelu pri prudkej zmene teploty v procese 3D tlače a tým prispievajú k presnosti fyzického 3D modelu. Retrospektívne vytvorené prototypné modely nám slúžili na overenie presnosti a porovnanie veľkosti modelu s tumorom po enukleácii na základe fotografie. Tieto skúsenosti sme následne použili pri plánovaní konkrétneho stereotaktického plánu pacientov. Na základe vstupných dát, sme boli schopní vytvoriť virtuálny model oka pacientov s vnútroočným nádorom. Nádory indikované na stereotaktickú rádiochirurgiu dosahujú rozmery od 3 do 9 mm, často bizarných tvarov, ktoré je náročné si predstaviť v priestore len pomocou plošných dát z CT a MRI.
Obr. 1. Zameriavacie MRI vyšetrenie pacienta pred stereotaxiou so zakreslením nádorového ložiska (červená farba), a rizikových štruktúr - šošovky (žltá farba), zrakový nerv (zelená a oranžová farba), mozgový kmeň (modrá farba) 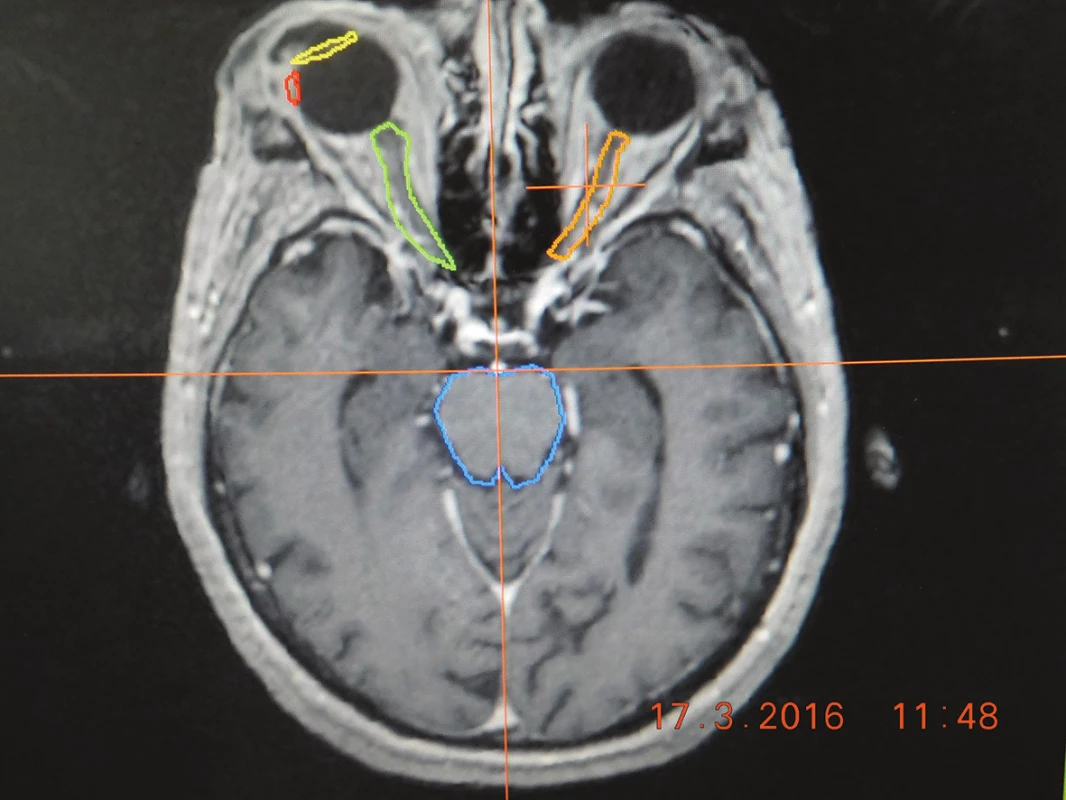
Obr. 2. Detail 3D hlavy tlačiarne počas tlače modelu oka s vnútroočným nádorom 
Obr. 3. Finálny 3D model oka s vnútroočným nádorom – nádorové ložisko (červená šípka), šošovka (zelená šípka), zrakový nerv (fialová šípka) 
Obr. 4. Stereotaktický rádiochirurgický plán ožiarenia pacienta s vnútroočným nádorom - izodózové rozdelenie, nádorové ložisko označené červenou farbou 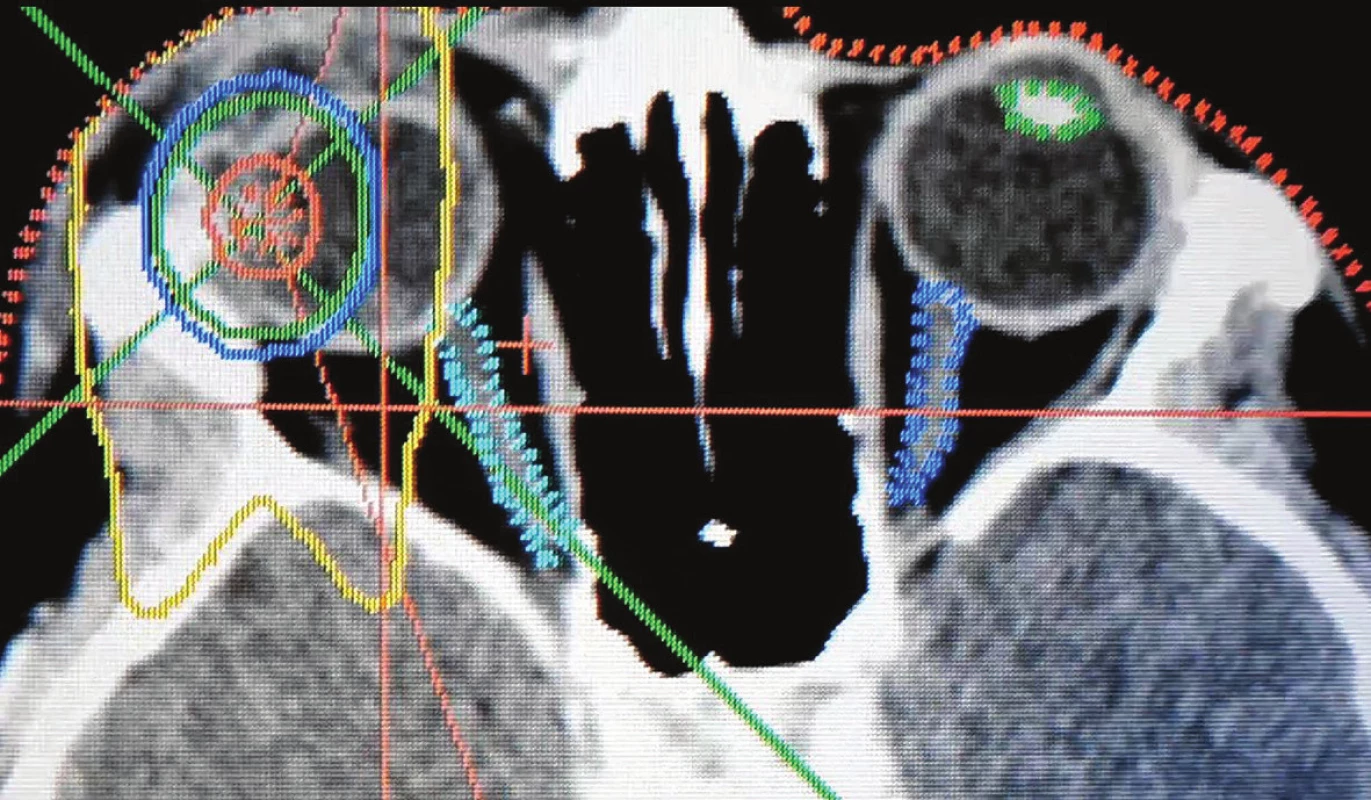
Diskusia a záver
Na stereotaktický rádiochirurgický výkon pre malígny vnútroočný nádor je ročne na Slovensku indikovaných 20–30 pacientov. Práve pochopenie priestorového usporiadania a tvaru vnútroočného nádora zhmotneného 3D modelom výrazne pomáha pri cielenom zakresľovaní daného ložiska v jednotlivých rezoch zobrazenia počas tvorby individuálneho stereotaktického plánu každého pacienta. Modely sú pomocou 3D tlače v medicíne už štandardne vytvárané na pracoviskách iných odborov (stomatochirurgia, kardiochirurgia, ortopédia a i.), či už ako diagnostický alebo terapeutický objekt výrazne zasahujúci do procesu manažmentu liečby pacienta [6, 7].
Podľa nám dostupných údajov táto technika ešte doteraz nebola využitá v oblasti oftalmoonkológie za účelom presnejšieho plánovania samotného stereotaktického zákroku. Ďalším prínosom je, v prípade progresie ochorenia, schopnosť po enukleácii retrospektívne posúdiť veľkosť tumoru jeho porovnaním s vytlačeným 3D modelom z obdobia tesne pred terapeutickým zákrokom. Práve pre malé rozmery oka ako orgánu, a teda aj malé rozmery ložiska, zvažujeme zaviesť štandardizovane niekoľkonásobne zväčšenie modelu.
Pri plánovaní stereotakticko-rádiochirurgického výkonu je presnosť zakreslenia cieľového ložiska a ohraničenie rizikových štruktúr rozhodujúcou. Jeho tvar a ohraničenie sa nám po prvý krát podarilo úspešne zhmotniť pomocou 3D tlače a zvýšiť tak exaktnosť zameriavania terapeutickej dávky počas individuálneho plánovania zákroku pacientov a takisto ovplyvniť vypočítanie čo najnižšej dávky do rizikových štruktúr, čo v mnohých prípadoch dokáže rozhodnúť o kvalite života pacienta po zákroku. V budúcnosti plánujeme rozširovať a vytvoriť súbor modelov oka s rozličnými tvarmi vnútroočných nádorov, ktorých prínos bude nezanedbateľným aj v rámci postgraduálnej výučby lekárov a študentov medicíny. Možnosť ohmatať a vidieť 3D štruktúru oka s nádorovým vnútroočným procesom je veľkým prínosom pre celý tím, ktorý vytvára konkrétny rádiochirurgický plán (klinický fyzik, stereotaktický rádiochirurg, oftalmológ) a prispieva k lepšiemu pochopeniu lokalizácie a progresie vnútroočných nádorov v porovnaní s vytváraním predstavy priestorového usporiadania výlučne pomocou 2D zobrazenia.
Podporené grantom KEGA 008 UK – 4/2014
Autori článku prehlasujú, že vznik odborného článku, jeho publikovanie a zverejnenie nie je predmetom stretu záujmov a nie je podporené žiadnou farmaceutickou firmou.
Do redakce doručeno dne 1. 4. 2016
Do tisku přijato dne 10. 6. 2016
Doc. Mgr. MUDr. Alena Furdová, PhD., MPH, MSc.
Klinika oftalmológie LFUK a UNB, nemocnica Ružinov
Ružinovská 6
826 06 Bratislava
e-mail: afrf@mail.t-com.sk,
alikafurdova@gmail.com
Zdroje
1.Furdova, A., Sramka, M.: Uveal malignant melanoma and stereotactic radiosurgery: Intraocular uveal melanoma and one-day session stereotactic radiosurgery at linear accelerator. Saarbrücken: LAP LAMBERT Academic Publ. 2014, 188 s.
2.Furdova, A., Strmen, P., Waczulikova, I., Chorvath, M., Sramka, M., Slezak, P.: One-day session LINAC-based stereotactic radiosurgery of posterior uveal melanoma. Eur J Ophthalmol, 2012; 22(2): 226–235.
3.Hungerford, J.L.: Current trends in the treatment of ocular melanoma by radiotherapy. Clin Experiment Ophthalmol, 2003; 31(1): 8–13.
4.Schubert, C., van Langeveld, M.C., Donoso, L.A.: Innovations in 3D printing: a 3D overview from optics to organs. Br J Ophthalmol, 2014; 98(2):159–61.
5.Shields, J.A., Shields, C.L.: Intraocular tumors: an atlas and textbook. Philadelphia: Lippincott Williams & Wilkins, 2007. 574 s. ISBN 978-0-7817-7580-9.
6.Tampi, T.: 3D Printed Retinal Imaging Device to Revolutionize Eye-Care Worldwide. 3D Printing Industry, 2015. Dostupné na internete [31.3.2016]: http://3dprintingindustry.com/2015/05/12/3d-printed-retinal-imaging-device-to-revolutionize-eye-care-worldwide/.
7.Tokuuye, K., Akine, Y., Sumi, M., Kagami, Y., Ikeda, H., Kaneko, A.: Fractionated stereotactic radiotherapy for choroidal melanomas. Radiother Oncol, 1997; 43(1): 87–91.
8.Tse, D.: 3D printed facial prosthesis offers new hope for eye cancer patients following surgery. American Academy of Ophthalmology, 2014. Dostupné na internete [31.3.2016]: http://www.3ders.org/articles/20141021-3d-printed-facial-prosthesis-offers-new-hope-for-eye-cancer-patients-following-surgery.html.
9.Valverde, I., Gomez, G., Suarez-Mejias, C., Hosseinpour, A.R., Hazekamp, M., Roest, A., Vazquez-Jimenez, J.F., El-Rassi, I., Uribe, S., Gomez-Cia, T.: 3D printed cardiovascular models for surgical planning in complex congenital heart diseases. J Cardiovasc Mag Resonance, 2015; 17(1): 196.
10.Ventola, C.L.: Medical Applications for 3D Printing: Current and Projected Uses. P T. 2014; 39(10): 704–711.
Štítky
Oftalmologie
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2016 Číslo 3- Selektivní laserová trabekuloplastika nesnižuje nitroční tlak více než argonová laserová trabekuloplastika
- Progresi glaukomu je třeba hodnotit strukturálními i funkčními parametry
- Ztráta centrálního vidění po filtrujících operacích glaukomu
- Od PGF-2 alfa-isopropyl esteru k latanoprostu: přehled vývoje Xalatanu
- Compliance u pacientů s glaukomem
-
Všechny články tohoto čísla
- Prvé skúsenosti s korekciou presbyopie femtosekundovým laserom metódou INTRACOR
- Výsledky implantace trifokální torické čočky u pacientů s kataraktou
- Za paní profesorkou Lomíčkovou …
- Objektivizace pooperačních výsledků nitroočních čoček
- Místní otočné laloky v okuloplastice
- Možnosti 3D tlače v oftalmológii – prvé skúsenosti pri plánovaní stereotaktického rádiochirurgického zákroku u vnútroočného nádoru
- Životní jubileum Prof. MUDr. Jarmily Boguszakové, DrSc.
- Technické možnosti vyšetrenia a dokumentácie nálezov predného a zadného segmentu oka v rámci humanitárnych projektov
- Exenterácia orbity u pacienta s generalizovaným choroidálnym melanómom
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Výsledky implantace trifokální torické čočky u pacientů s kataraktou
- Místní otočné laloky v okuloplastice
- Prvé skúsenosti s korekciou presbyopie femtosekundovým laserom metódou INTRACOR
- Objektivizace pooperačních výsledků nitroočních čoček
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




