-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Maligní maskující syndromy
Malignant Masquerade Syndromes
Purpose:
To evaluate our experience with the diagnosis and treatment of malignant masquerade syndromes.Methods:
A retrospective study of 46 patients treated for malignant masquerade syndromes at our Department for Diagnosis and Treatment of Uveitis, 1st Faculty of Medicine in Prague, between 1995 and 2008, was performed.Results:
Eighty-nine patients with masquerade syndromes (7.2 %) from all 1233 patients with uveitis were included. Malignant masquerade syndromes were recognized in 46 patients (22 females and 24 males, mean age 55 years). The most frequent cause of malignant masquerade syndromes was intraocular non-Hodgkin lymphoma (26 patients). The primary diagnosis was idiopathic uveitis in many cases. The most valuable diagnostic procedure was analysis of intraocular fluids.Conclusion:
Diagnosis of masquerade syndromes should be considered in all patients with idiopathic corticosteroid-resistant chronic uveitis. Timely diagnosis and treatment may in case of malignant masquerade syndromes improve prognosis and sometimes gain control over this potentially lethal disease.Key words:
malignant masquerade syndrome, uveitis, diagnostic pars plana vitrectomy
Autoři: prof. MUDr. Jarmila Heissigerová, Ph.D., MBA 1; E. Říhová 1; P. Svozílková 1; M. Brichová 1; D. Jeníčková 1; Z. Kovařík 1; J. Šach 2; P. Adam 3; I. Špička 4
Působiště autorů: Oční klinika VFN a 1. LF UK, Praha, přednostka doc. MUDr. B. Kalvodová, CSc. 1; Ústav patologie FNKV a 3. LF UK, Praha, přednosta prof. MUDr. V. Mandys, CSc. 2; Laboratoř pro likvorologii OKBHI, Nemocnice Na Homolce, Praha, primář MUDr. Luděk Táborský 3; I. interní klinika VFN a 1. LF UK, Praha, přednosta doc. MUDr. Marek Trněný, CSc. 4
Vyšlo v časopise: Čes. a slov. Oftal., 65, 2009, No. 4, p. 131-138
Souhrn
Cíl:
Zhodnotit vlastní zkušenosti s diagnózou a léčbou maligních maskujících syndromů.Metodika:
Retrospektivní studie 46 pacientů s maligním maskujícím syndromem sledovaných v Centru pro diagnostiku a léčbu uveitid VFN a 1. LF UK v Praze v letech 1995–2008.Výsledky:
Maskující syndrom byl diagnostikován u 89 pacientů (7,2 %) ze souboru 1233 pacientů s uveitidou. Maligní maskující syndrom byl zjištěn u 46 pacientů (22 žen, 24 mužů, průměrný věk 55 let). Nejčastější příčinou maligního onemocnění byl nitrooční non-Hodgkinský lymfom (26 pacientů). U většiny pacientů byla primární diagnózou idiopatická uveitida. U klinicky nejasných případů významně přispělo ke stanovení diagnózy vyšetření vzorků nitroočních tekutin.Závěr:
Diagnózu maskujícího syndromu je třeba zvažovat u pacientů s idiopatickou chronickou uveitidou, která nedostatečně reaguje na léčbu kortikosteroidy. Včasná diagnóza a léčba může zlepšit prognózu onemocnění a získat kontrolu nad tímto jinak potenciálně infaustním onemocněním.Klíčová slova:
maligní maskující syndromy, uveitida, diagnostická pars plana vitrektomieÚVOD
K maskujícím syndromům (MS) patří celá řada onemocnění, která v oku imitují nitrooční zánět. Předpokládanou diagnózou bývá často chronická idiopatická uveitida. Od prvního označení spojivkového karcinomu za „maskující syndrom“ v literatuře uběhlo více než čtyřicet let [13]. Od té doby se tento termín rozšířil na celou řadu dalších onemocnění, která nejčastěji simulují chronickou uveitidu [5]. Podle závažnosti se nyní MS dělí na maligní a benigní. Maligní MS jsou nejen zrak, ale i život ohrožující onemocnění, a proto včasná diagnóza a okamžitá léčba jsou pro prognózu těchto onemocnění kritické.
Tato práce se zaměřila na diagnostické a léčebné možnosti u pacientů s maligním MS. Do maligních MS se řadí nitrooční lymfomy a další hematologické malignity, jako jsou například leukémie nebo anémie, metastázy karcinomu do oka, uveální melanom, dětské nádory a paraneoplazie [5].
PACIENTI A METODIKA
Byla provedena retrospektivní studie 46 pacientů s diagnózou maligního MS, kteří byli sledováni v letech 1995–2008 v Centru pro diagnostiku a léčbu uveitid VFN a 1. LF UK v Praze. Pacienti podstoupili rutinní oftalmologické vyšetření zahrnující odebrání anamnézy, stanovení zrakové ostrosti, biomikroskopické vyšetření předního i zadního segmentu oka, nepřímou oftalmoskopii a aplanační tonometrii. V indikovaných případech bylo toto oční vyšetření doplněno o perimetrii, ultrasonografii bulbu, fluorescenční angiografii a optickou koherenční tomografii. Pro potvrzení diagnózy MS bylo potřeba provést u některých pacientů vyšetření vzorků nitroočních tekutin. Většina pacientů byla také vyšetřena odborníky jiných oborů se zaměřením na celkový zdravotní stav. Mezi nejčastější indikovaná vyšetření patřil RTG srdce a plic, magnetická rezonance centrální nervové soustavy (CNS), event. bulbu, sonografické vyšetření břišní dutiny, event. celotělové CT a vyšetření mozkomíšního moku.
VÝSLEDKY
Maskující syndrom byl diagnostikován u 89 pacientů (7,2%) ze souboru 1233 pacientů s uveitidou. U většiny byla důvodem konzultace na našem pracovišti uveitida nedostatečně reagující na zavedenou protizánětlivou léčbu. Maligní MS byl zjištěn u 46 pacientů (22 žen, 24 mužů, průměrný věk 55 let, tab. 1). Hlavní příčinou maligního MS byl non-Hodgkinský lymfom (NHL), který byl diagnostikován u 26 ze 46 pacientů (tab. 2). V oku byla malignita nejčastěji maskována obrazem panuveitidy, zadní uveitidy, vitritidy, ale projevovala se i jako vaskulitida, endoftalmitida či ablace choroidey (tab. 3a). Doba ke stanovení diagnózy MS od začátku očních symptomů se pohybovala v intervalu od 1 týdne do 4 let (medián 6 měsíců). Z očních komplikací maligních MS jsme u našich pacientů pozorovali hlavně sekundární glaukom, ale také komplikovanou kataraktu, rubeózu duhovky, hemoftalmus, edém terče či cystoidní makulární edém (tab. 3b).
Tab. 1. Charakteristika pacientů s maligním maskujícím syndromem 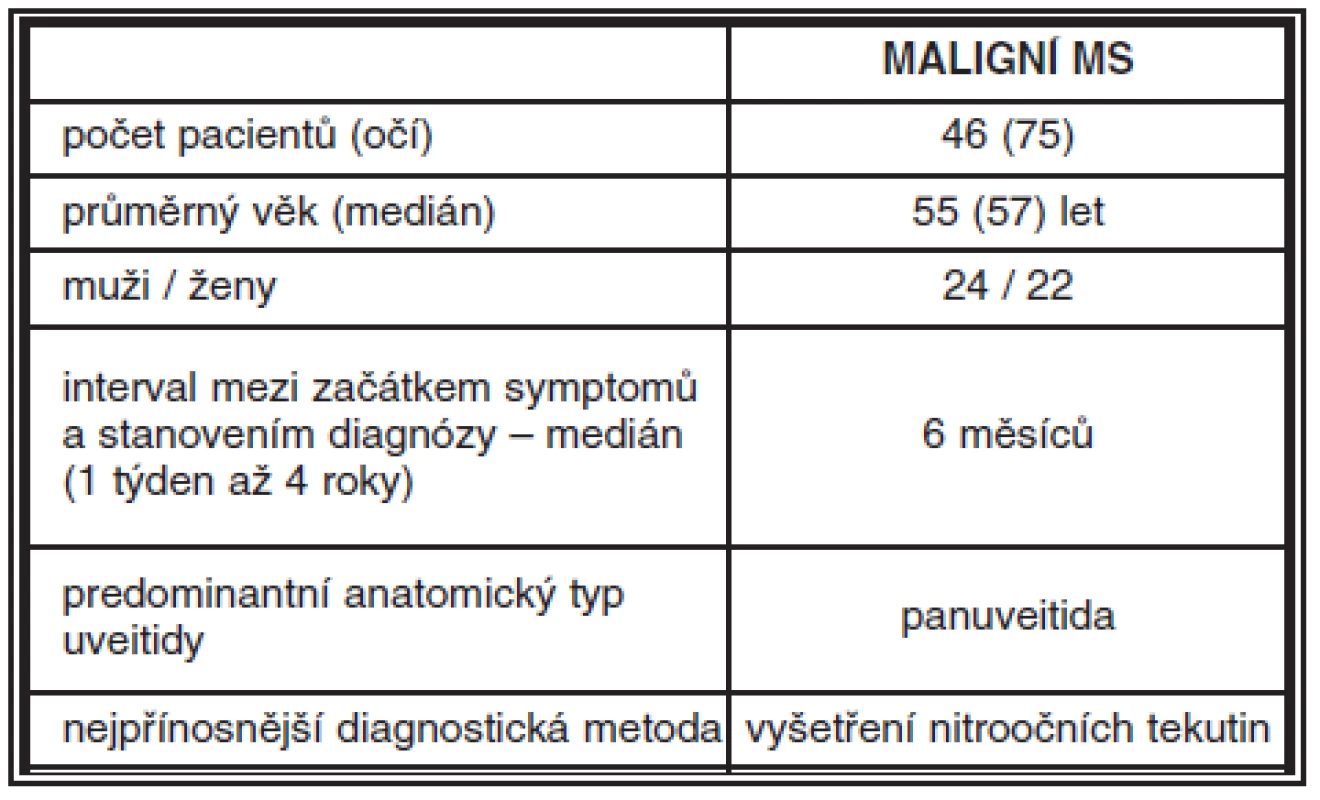
Tab. 2. Konečná diagnóza maligních MS 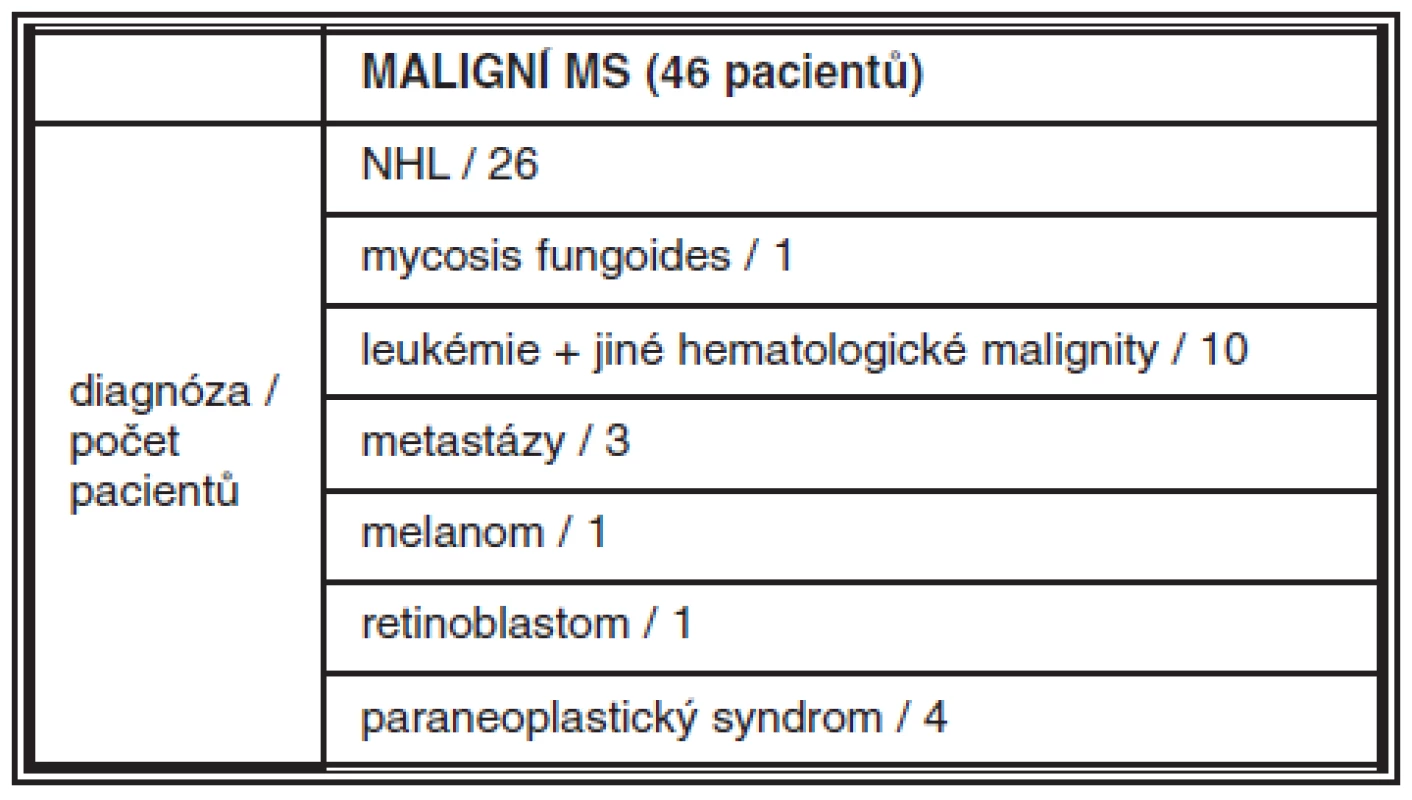
Tab. 3. a. Oční manifestace maligních MS b. Oční komplikace maligních MS 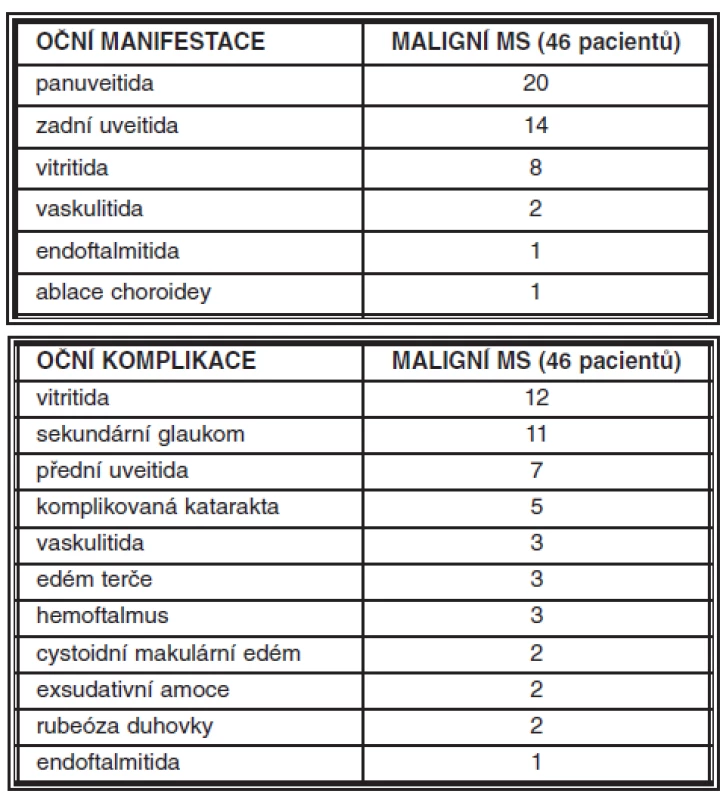
Nejčastějším a zároveň nejpřínosnějším vyšetřením při stanovení diagnózy maligního MS bylo cytologické vyšetření vzorku sklivce. Toto vyšetření podstoupilo 23 ze 46 pacientů, kdy byl vzorek sklivce 31 očí odebrán během pars plana vitrektomie (PPV). FACS analýza (metoda průtokové cytometrie) nitroočních tekutin (sklivce či předněkomorové tekutiny) byla provedena u tří pacientů (6 očí). Předněkomorová tekutina byla odebrána z diagnostických důvodů dvěma pacientům, u jednoho s pozitivním výsledkem (potvrzení NHL). Histopatologicky bylo vyšetřeno 5 bulbů pěti zesnulých pacientů a u všech byla potvrzena diagnóza NHL. U některých méně častých maligních MS (např. u srpkovité anémie) byla diagnostickou metodou volby fluorescenční angiografie. Další vyšetření shrnuje tabulka 4.
Tab. 4. Oční vyšetření provedená u pacientů s maligním MS 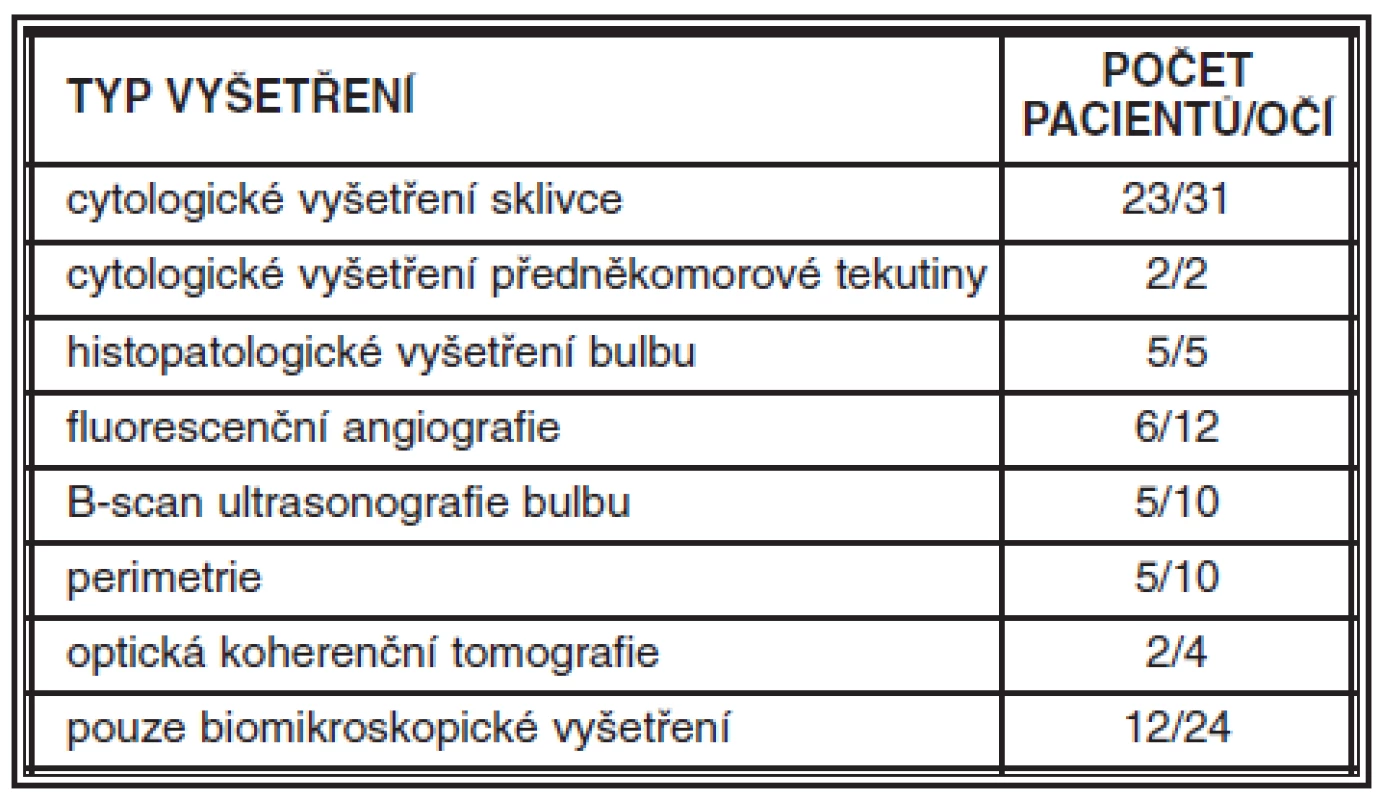
Srovnání centrální zrakové ostrosti (CZO) při vstupním vyšetření a na závěr sledování shrnuje tabulka 5. Zlepšení vizu o 2 řádky a více jsme zaznamenali u 9 očí (8 pacientů), naopak zhoršení vizu u 13 očí (9 pacientů).
Tab. 5. Vizus u pacientů s maligním MS 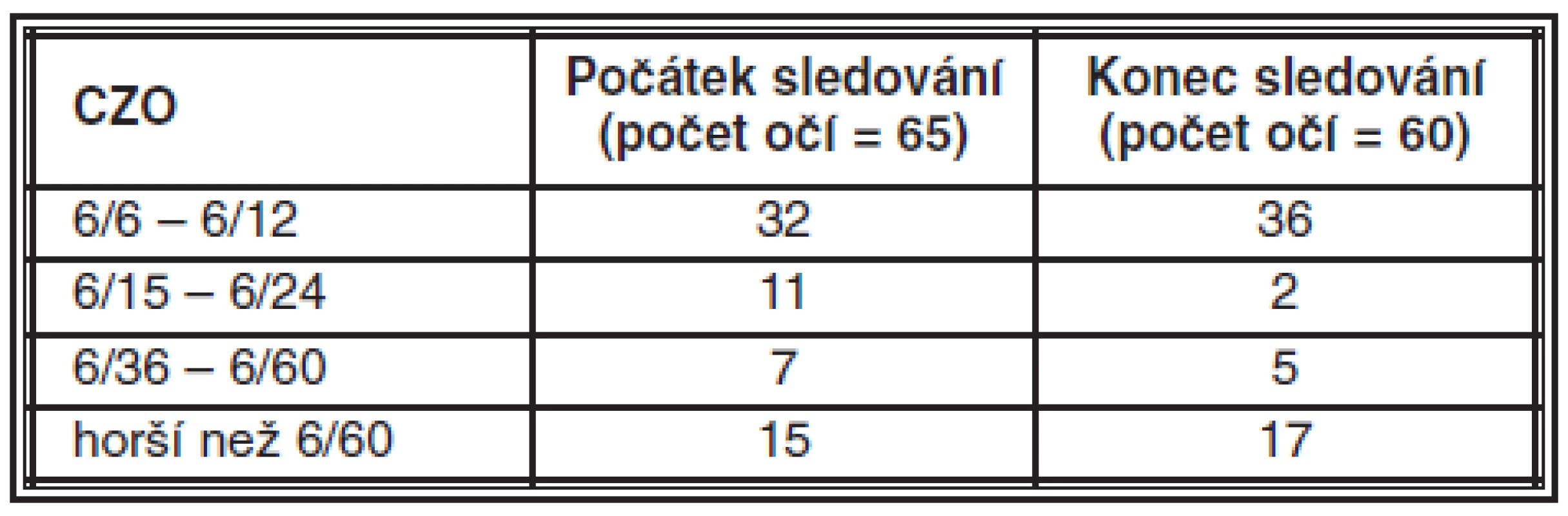
Nejčastějším maligním MS v našem souboru je nitrooční lymfom (26 pacientů). NHL CNS/oka byl diagnostikován u 24 pacientů a systémový NHL u dvou pacientů. Nitrooční lymfom asi v 80 % postihuje obě oči. U 19 z našich 26 pacientů s NHL šlo o oboustranné postižení (73 %). Pro projevy difúzního primárního NHL CNS/oka je z výše uvedených znaků charakteristická mírná negranulomatózní přední uveitida s práškovitými zákaly sklivce (vitritidou) (obr. 1), tumorózní infiltrací sítnice (obr. 2a, b) a postižením zrakového nervu. Metastatický systémový NHL spíše postihuje uveu – tj. projevuje se častěji jako granulomatózní přední uveitida s nádorovými ložisky v cévnatce. V našem souboru byla tato charakteristika podpořena. U dvou pacientů se systémovým NHL šlo pouze o projevy choroidální a sítnicové, bez zkalení sklivce (obr. 3), které naopak typicky doprovázelo projevy onemocnění u pacientů s primárním nitroočním lymfomem a lymfomem CNS. Nitrooční lymfom byl potvrzen cytologickým vyšetřením sklivce u 20 z 24 pacientů (obr. 4), u kterých bylo podezření na primární nitrooční lymfom či lymfom CNS. Dva pacienti byli již pro toto onemocnění sledováni, u 22 byl ale oftalmolog první, kdo na možnost tohoto systémového onemocnění upozornil. Dva pacienti se suspektní uveitidou zadního segmentu byli již na hematoonkologii sledováni, a to pro systémový NHL. Jeden z nich byl vyšetřován s podezřením na vaskulitidu/vaskulopatii sítnice, druhý se dostavil s poklesem vizu obou očí s podezřením na serpiginózní choroidopatii (obr. 3). Vzhledem k závažnosti onemocnění byli pacienti předáni do péče hematoonkologů, kteří zahájili staging onemocnění a odpovídající systémovou léčbu. Tato léčba v naprosté většině sestává z 5 cyklů chemoterapie methotrexátem intratékálně a intravenózně a je doplněna infuzí cytosin arabinosidu (protokol dle deAngelisové). V některých případech je tento léčebný režim doplněn aktinoterapií CNS. [4] Celkovou léčbu lze s výhodou doplnit intravitreální aplikací metotrexátu [2, 3]. Na naší klinice jsme aplikovali metotrexát intravitreálně 7 pacientům dle zavedeného postupu: 4 týdny 2× týdně, 4 týdny 1× týdně a dále až rok 1× měsíčně [3]. Z popisovaných možných komplikací intravitreální aplikace jsme zaznamenali u 3 pacientů kataraktu, u 3 mírné přechodné zvýšení nitroočního tlaku, u 1 pacienta endoftalmitidu a u 1 pacientky parciální hemoftalmus.
Obr. 1. Práškovité zkalení sklivce u nitroočního lymfomu 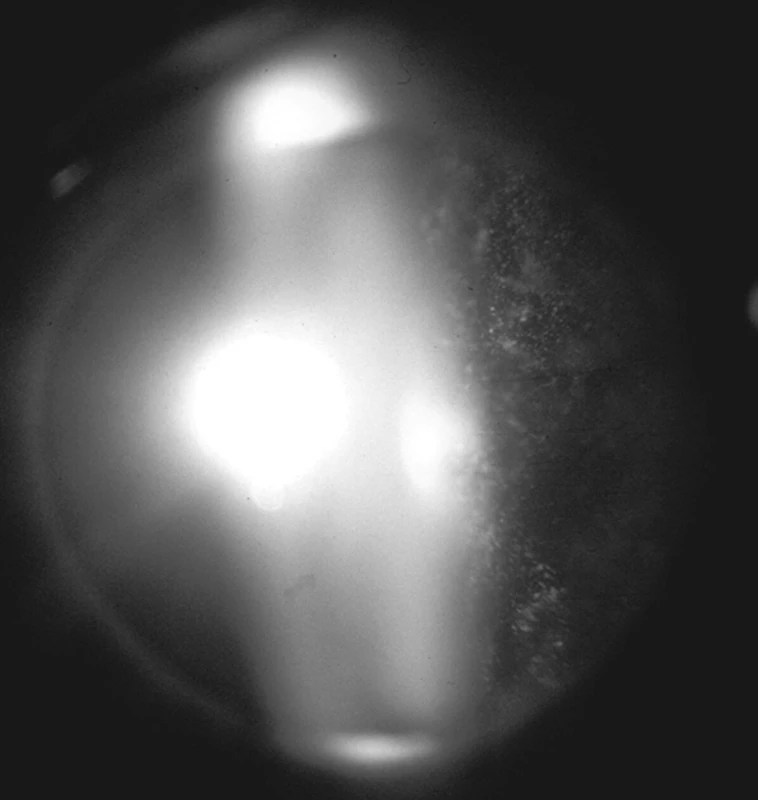
Obr. 2a. Non-Hodgkinský lymfom CNS a oka u 68leté ženy projevující se zkalením sklivce a žlutobělavými, neostře ohraničenými mnohočetnými ložisky choroidey a sítnice 
Obr. 2b. Non-Hodgkinský lymfom CNS a oka u 57letého pacienta s mírným zakalením sklivce, tumorózní mnohočetnou rozmanitou infiltrací sítnice a choroidey a krvácivými projevy sítnicových cév 
Obr. 2. Systémový non-Hodgkinský lymfom u 32letého pacienta, kde tumorózní infiltrace choroidey může být zaměněna za obraz serpiginózní choroidopatie 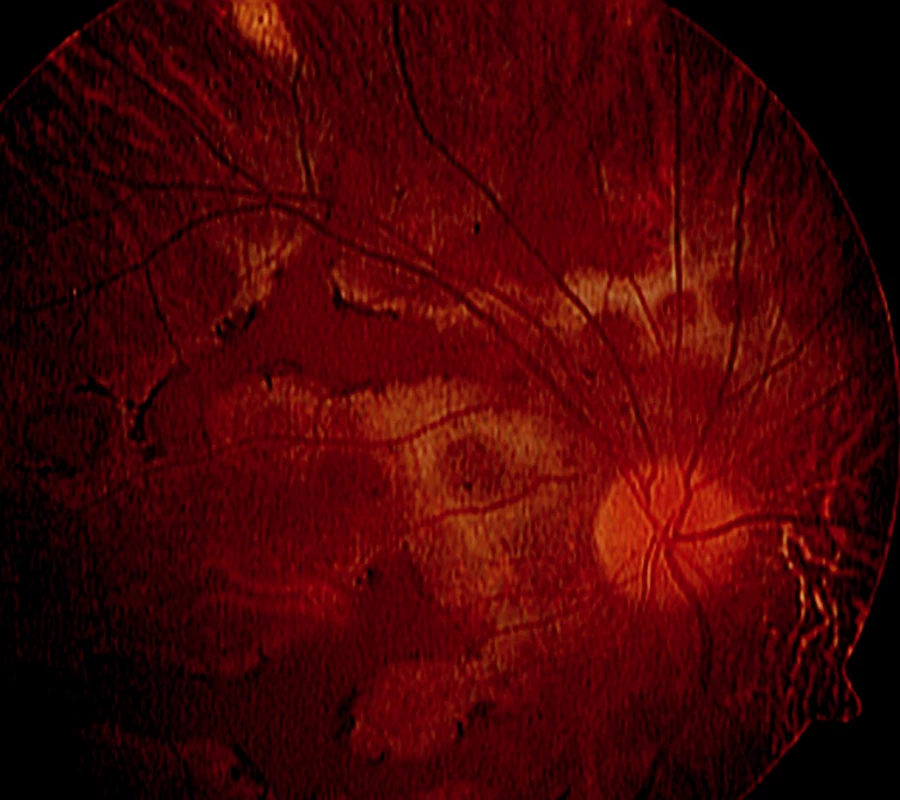
Obr. 3. Atypický lymfocyt zachycený ze sklivce 68leté pacientky s non-Hodgkinským lymfomem CNS a oka 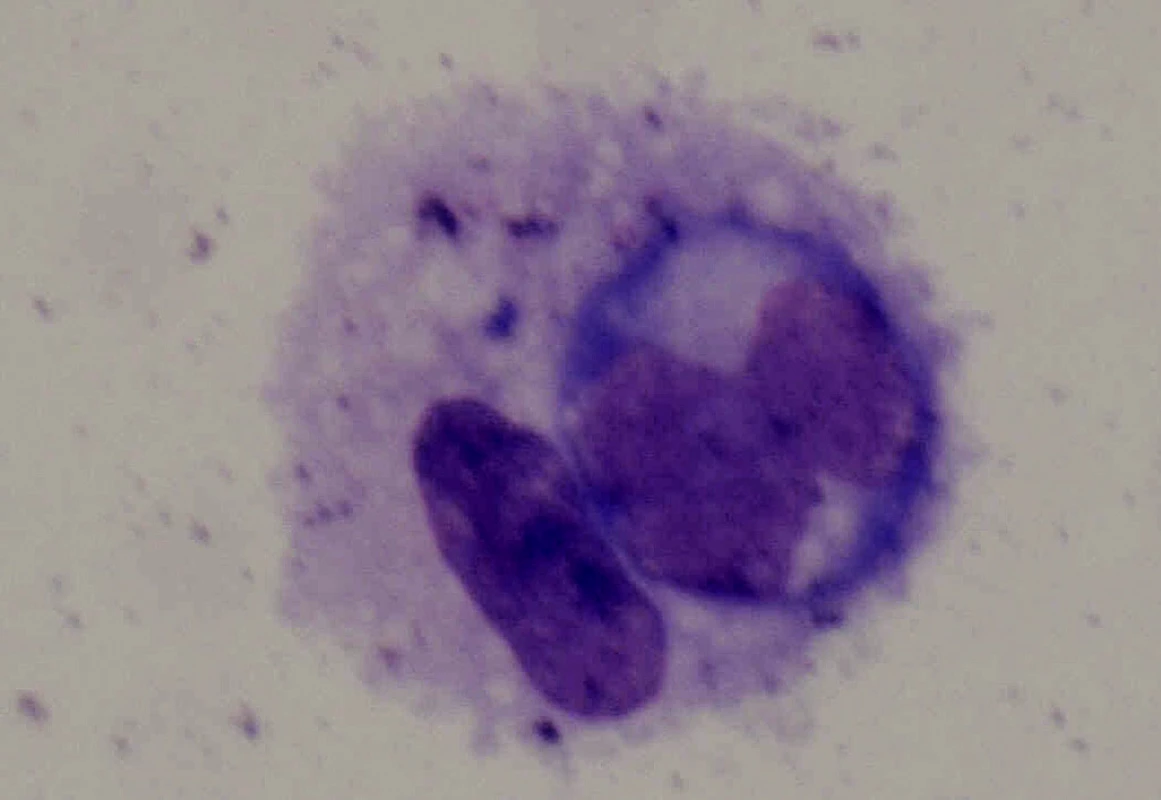
S klinickými projevy panuveitidy přišel na naše pracoviště i pacient již dlouhodobě sledovaný pro mycosis fungoides, tj. nádorové bujení T-lymfocytů projevující se plaky na kůži. Rozbor vzorku sklivce odebraný během PPV potvrdil podezření na vzácnou variantu tohoto onemocnění – tj. nitrooční bujení T‑lymfocytů.
Další hematologické malignity, jako je například leukémie, se také mohou manifestovat pod obrazem akutní či chronické uveitidy. U našich pěti pacientů se leukémie projevila velice různorodě. S diagnózou suspektní panuveitidy k nám byli odesláni tři pacienti, jedna pacientka byla do našeho centra doporučena pro krvácení do makuly (obr. 6), u jiné pacientky byla diagnostikována okluze centrální retinální žíly (obr. 6). Pouze dva z těchto pacientů byli již pro své hematologické onemocnění dispenzarizováni a léčeni. Pod obrazem retinopatie, s diferenciální diagnózou sítnicové vaskulitidy, se projevil u dalšího pacienta v našem souboru morbus Waldenström (obr. 7). Tento pacient byl již pro své onemocnění sledován a léčen. Mnohočetný myelom (doutnající) byl diagnostikován u pacienta, který byl doporučen na naši kliniku s projevy ablace choroidey a amoce sítnice (obr. 8a, b) a akutním uzávěrem komorového úhlu obou očí. Vzhledem k suspektnímu hyperviskóznímu syndromu se širokou diferenciální diagnózou byl pacient celkově vyšetřen se zaměřením na hematologické abnormality. Tato vyšetření odhalila mnohočetný myelom. Po spontánním ústupu choroidální ablace a stabilizaci nálezu na obou očích (obr. 8c) byl pacient předán do péče hematoonkologů.
Obr. 4. Morbus Waldenström manifestující se v oku 56letého pacienta mnohočetnými retinálními hemoragiemi sítnicové periferie 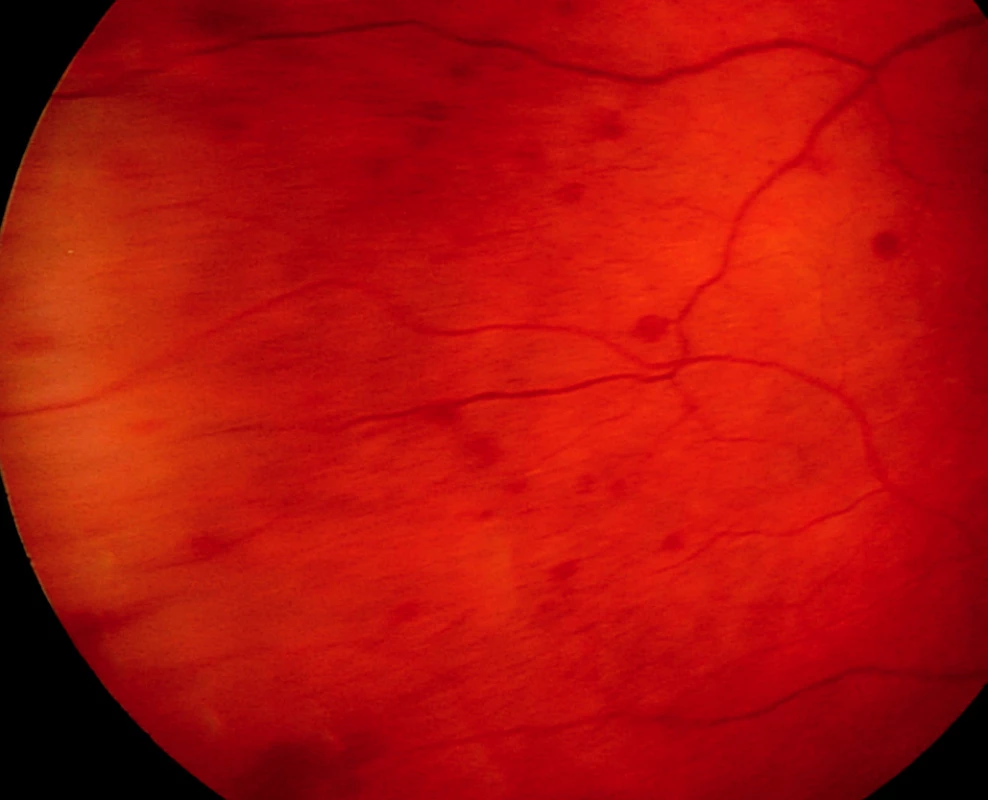
Obr. 5. Leukémie u 10leté dívky, která se projevila preretinálním krvácením v oblasti makuly levého oka 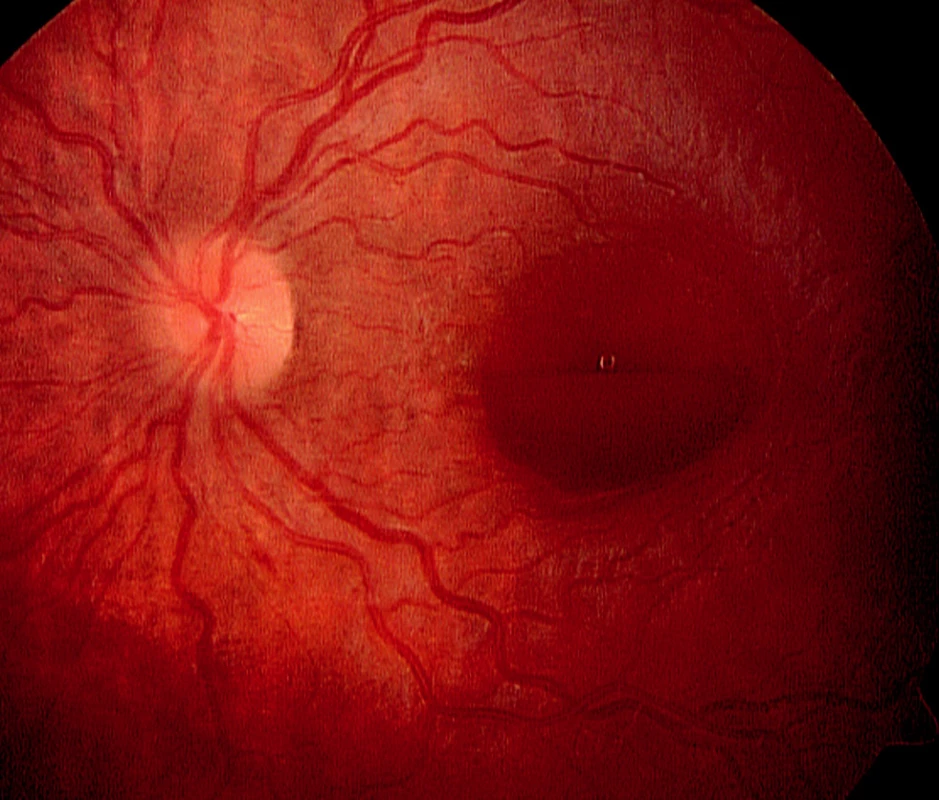
Obr. 6. Leukémie s obrazem okluze centrální retinální žíly levého oka u 57leté pacientky 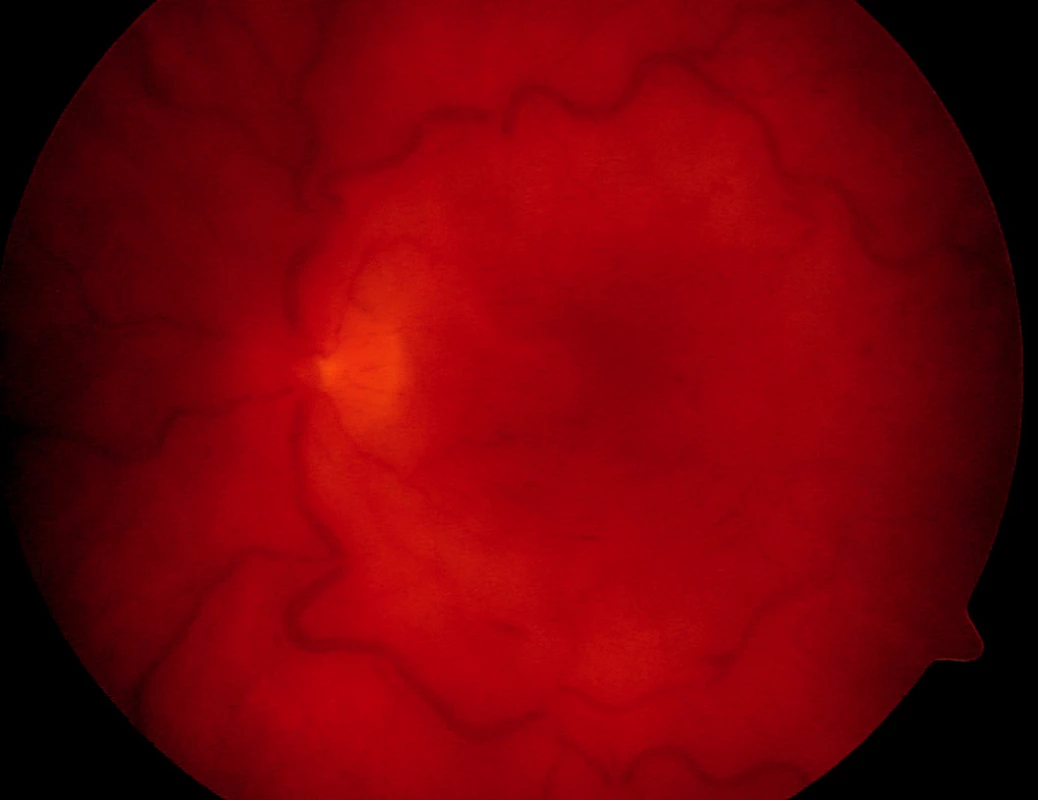
Obr. 8. Mnohočetný myelom u 76letého pacienta, který se manifestoval v obou očích choroidální ablací, sítnicovou amocí a uzávěrem komorového úhlu. a) Ultrasonografie pravého bulbu detekuje choroidální ablaci a sítnicovou amoci. 
Obr. 8. Mnohočetný myelom u 76letého pacienta, který se manifestoval v obou očích choroidální ablací, sítnicovou amocí a uzávěrem komorového úhlu. b) Ablace choroidey a amoce sítnice v pravém oku je patrná na barevném snímku pod terčem a v dolní a temporální periferii. 
Obr. 8. Mnohočetný myelom u 76letého pacienta, který se manifestoval v obou očích choroidální ablací, sítnicovou amocí a uzávěrem komorového úhlu. c) Po odeznění choroidální ablace a sítnicové amoce zůstaly v postižených oblastech typické leopardí skvrny 
Tři pacienti se srpkovitou anémií byli odesláni na naše pracoviště s podezřením na panuveitidu. Srpkovitá anémie postihuje zrak nejčastěji snížením zrakové ostrosti v důsledku krvácení do sklivce. Časný rozpad křehkých abnormálních erytrocytů a změna jejich barvy může potom imitovat vitritidu (obr. 9a,b) a fibroproliferace (při pokročilé formě sítnicového postižení) mohou být zaměněny za periferní granulomy, jako u dvou našich pacientů (obr. 10a, 11a). Až vyšetření periferní krve – nejprve zjištění anémie, potom detekce patologických hemoglobinů – a fluorescenční angiografie odhalí nezánětlivou podstatu tohoto hematologického onemocnění (obr. 10b, 11b).
Obr. 9. Srpkovitá anémie s atypickým hemoftalmem imitujícím vitritidu. a) 44letá pacientka s 2 dny starým hemoftalmem pravého oka. 
Obr. 9. Srpkovitá anémie s atypickým hemoftalmem imitujícím vitritidu. b) 24letý pacient s výrazně zkaleným sklivcem 
Obr. 10. Periferní fibroproliferace u srpkovité anémie imitující periferní granulom u 44leté pacientky afroamerického původu. a) Žlutobělavý val v temporální periferii očního pozadí. 
Obr. 11. Periferní fibroproliferace u srpkovité anémie imitující periferní granulom u 24letého pacienta afroamerického původu. a) Na očním pozadí pravého oka je patrné zkalení sklivce, výrazně vinuté temporální arkády a žlutobělavé ložisko v temporálním horním kvadrantu. 
Obr. 10. Periferní fibroproliferace u srpkovité anémie imitující periferní granulom u 44leté pacientky afroamerického původu. b) Tento útvar byl diagnostikován jako fibroproliferace při vyšetření fluorescenční angiografií, která odhalila nonperfuze v okolí a cévní struktury tvořící tento útvar 
Obr. 11. Periferní fibroproliferace u srpkovité anémie imitující periferní granulom u 24letého pacienta afroamerického původu. b) Fluorescenční angiografie prokázala blokádu fluorescence většiny jinak aktivního ložiska horního temporální kvadrantu s nonperfúzí okolí tohoto ložiska. Patrná je i hyperfluorescence terče zrakového nervu 
I choroidální metastázy karcinomů se mohou vzácně manifestovat jako uveitida [5]. Přední uveitida a vitritida jsou různé intenzity, někdy s příměsí krevních elementů. Nejčastěji jsou oční metastázy popisovány u karcinomů ledvin, plic, prsu a ovária. U našich tří pacientů se jednalo o metastázy karcinomu plic, ovaria a karcinomu prsu.
Maligní choroidální melanom může být vzácně zaměněn za uveitidu [5]. Nádorové masy mohou simulovat granulomy choroidey při sarkoidóze či tuberkulóze, event. při toxokarové chorioretinitidě. V našem souboru máme jednoho pacienta, který byl odeslán na naši kliniku s podezřením na toxokarovou chorioretinitidu. V jeho případě byla správná diagnóza stanovena až za 3 roky po prvním vyšetření očním lékařem.
Pod obrazem přední uveitidy či panuveitidy i s hypopyon se může u dětí skrývat retinoblastom, zejména jeho difúzní forma [5, 8]. Uveitida často maskuje nádorovou infiltraci uvey, může ale být i imunitní reakcí na masy nádoru. Podle literatury byla až u 40 % retinoblastomů u dětí diagnostikována zprvu uveitida [5]. U našeho pětiletého pacienta diagnózu potvrdila až histopatologie enukleovaného bulbu (obr. 12a). První známky očního onemocnění byly považovány za projevy toxokarové chorioretinitidy (obr. 12b).
Obr. 12. Retinoblastom u 5letého chlapce, který se manifestoval jako toxokarová chorioretinitida. a) Histopatologie vzorku oční tumorózní tkáně po enukleaci bulbu prokázala retinoblastom. 
Obr. 12. Retinoblastom u 5letého chlapce, který se manifestoval jako toxokarová chorioretinitida. b) Tumorózní hmoty patrné přes zornici v pokročilém stadiu onemocnění 
Jako paraneoplastický syndrom se označuje nález retinopatie u pacientů s rakovinou [5]. Postihuje muže i ženy vyšší věkové kategorie a je charakterizován většinou mírnou přední uveitidou a vitritidou. Vaskulopatie a makulopatie (obr. 13) nekoreluje zpočátku s výrazným poklesem CZO. Sami jsme se s tímto onemocněním setkali u 4 pacientů (karcinom prsu, ledviny a maligní melanom kůže).
Obr. 7. Paraneoplazie u 65leté pacientky s karcinomem prsu. Výrazný pokles CZO nekoreloval s minimálním nálezem na fundu a s projevy vaskulopatie, které dokumentuje pozdní fáze fluorescenční angiografie 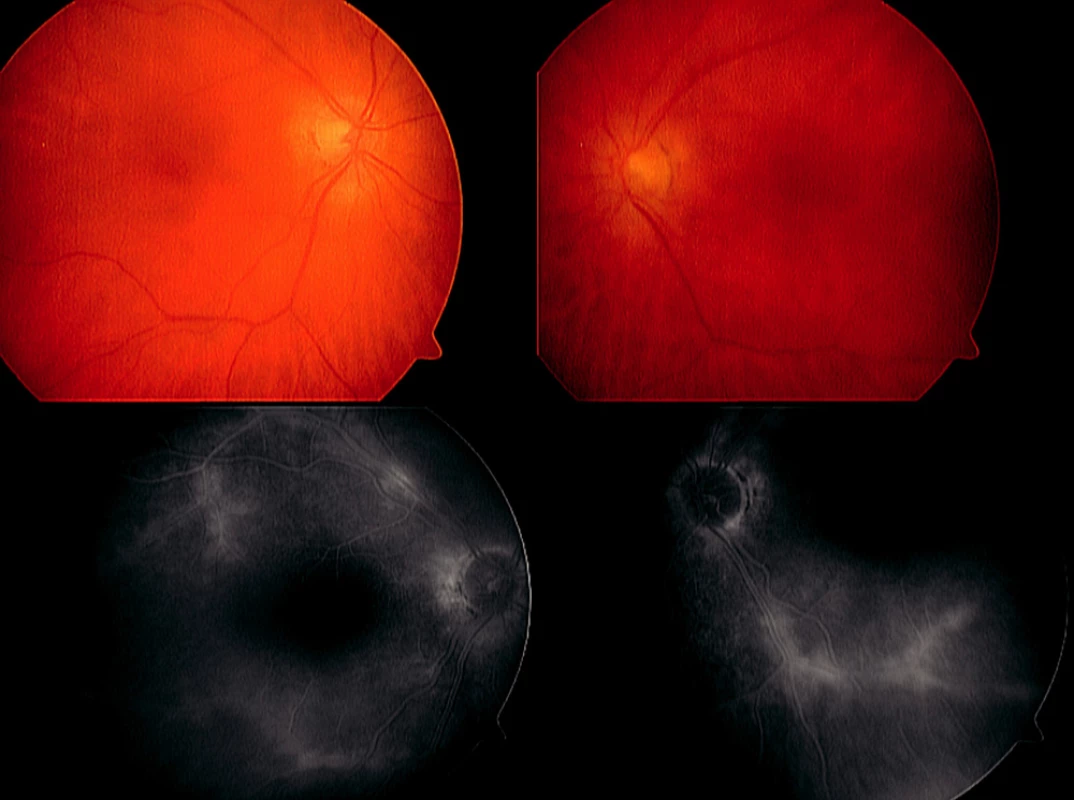
DISKUSE
V období 1995–2008 jsme vyšetřili 1233 pacientů s uveitidou, u 46 z nich byl diagnostikován maligní MS. Pacienti s maligním MS byli starší (průměrný věk 55 let) oproti pacientům s benigním MS (průměrný věk 33,7 let) [12]. Výskyt MS je v našem souboru pacientů obdobný u žen i mužů. Tato data jsou ve shodě se světovou literaturou [7].
Mezi nejčastější maligní MS patří jednoznačně nitrooční projevy lymfomu [5, 7, 9, 11]. V našem souboru pacientů s maligním MS tvoří tato skupina 57 %. Ze všech MS, tedy zahrnujeme-li i benigní MS, je to 30 %. NHL byl diagnostikován zhruba u 2 % pacientů sledovaných za posledních 12 let na uveální ambulanci. Rothová a spol. uvádí ve své téměř pětileté studii 2,3 % [7].
Jedná se s naprostou převahou o projevy NHL CNS/oka. Jen vzácně jde o projevy lymfomu systémového. Pacienti se systémovým onemocněním NHL přicházejí většinou již dispenzarizováni svými hematoonkology. U lymfomu CNS/oka bývá oftalmolog prvním, kdo na možnost tohoto letálního systémového onemocnění upozorní. Často je to v období, kdy projevy onemocnění jsou patrné pouze v oku, a kdy ani magnetická rezonance CNS či lumbální punkce postižení CNS neprokáže. V takovém případě – v případě tzv. primárního nitroočního lymfomu – je jedinou diagnostickou možností rozbor sklivce postiženého oka [10]. Metody vyšetření vzorku sklivce se stále zlepšují. Kromě cytologického vyšetření, které zůstává zlatým standardem, je možné a žádoucí vyšetřit sklivec i kvantitativně průtokovou cytometrií (metoda FACS). Tato metoda ovšem vzhledem k často malé buněčnosti vzorku sklivce či předněkomorové tekutiny neumožňuje získat dostatečně konkluzivní výsledek. Další možností je sledování hladin některých imunitních proteinů, cytokinů, jmenovitě interleukinu IL-6 a IL-10 a jejich vzájemného poměru [14]. Poslední studie ukazují, že i pouhá hladina IL-10 může být pro diagnostiku NHL v oku přínosná [1].
Eventuální nález maligních elementů ve vzorku nitroočních tekutin je nutné potvrdit nejméně dvěma odborníky v oboru. Ještě před několika lety potvrzení malignity ve sklivci/předněkomorové tekutině nebylo pro hematoonkology zabývajícími se lymfomy dostatečně průkazné k zahájení systémové terapie a pacient byl pouze sledován nebo mu byl metotrexát aplikován intratékálně či (velmi vzácně) intravitreálně. Nyní nastal celosvětový posun v posuzování primárního nitroočního lymfomu a průkaz lymfomových buněk ve sklivci či přední komoře vede k několika cyklům systémové chemoterapie dle zavedených léčebných schémat [4]. Na našem pracovišti doplňujeme v současné době systémovou intravenózní a intratékální léčbu téměř u všech pacientů léčbou intravitreální. V případě recidivy očních projevů máme potom možnost eventuálně sérii intravitreální léčby metotrexátem opakovat [6], což je výhodné zejména v případě, kdy systémovou chemoterapii vzhledem k riziku pro pacienta není možné podat.
Leukémie je popisována jako druhý nejčastější maligní MS [5, 7]. I v tomto se náš soubor s 5 pacienty s leukémií shoduje se světovou literaturou. Do souboru hematologických malignit s výjimkou zvlášť postaveného lymfomu jsme zahrnuli i pacienty s Waldenströmovou makroglobulinémií a se srpkovitou anémií. Srpkovitá anémie nebývá do souborů maligních MS řazena. Vzhledem k jasnému „maskování“ systémového onemocnění projevy panuveitidy u našich 3 pacientů a vzhledem k možnému ohrožení života tímto onemocněním jsme však tuto jednotku do našeho souboru začlenili.
Mycosis fungoides, metastázy karcinomu, melanom choroidey, dětské nádory (např. retinoblastom) a paraneoplastický syndrom patří mezi vzácné maligní MS a projevy těchto onemocnění jsou zmíněny výše. U těchto klinických jednotek je nejdůležitější na možnost „maskování“ pomyslet a naplánovat další pomocná, zejména systémová vyšetření. K těmto vyšetřením se obracíme hlavně v případě pacientů starších 40 let a u případů uveitid s netypickým průběhem nebo nedostatečně reagujících na léčbu. Mezník 40 let je relativní novinkou. Dlouhodobě bylo doporučováno zvážit maligní MS u pacientů nad 50 let [5]. V posledních letech, snad i vzhledem ke zvýšené pozornosti a uvědomění oftalmologů, počet diagnostikovaných maligních MS roste a s tímto počtem i klesá věková hranice rizikových pacientů.
ZÁVĚR
Maligní MS znamená potenciální ohrožení života. U pacienta s uveitidou, která nedostatečně či atypicky reaguje na léčbu, je proto nutné zvážit, zda jde opravdu o zánětlivé onemocnění. Podle nejnovějších doporučení světových uveálních odborníků je maligní MS zahrnován do diferenciální diagnózy u všech pacientů starších 40 let, u kterých byla nově diagnostikována uveitida. S pomocí vyšetřovacích metod, vyšetření vzorků nitroočních tekutin a díky mezioborové spolupráci je potom možné stanovit diagnózu, jejíž včasné odhalení může zlepšit prognózu i u potenciálně letálních onemocnění.
PODĚKOVÁNÍ
Autoři děkují odborníkům z vitreoretinálního týmu Oční kliniky VFN a 1. LF UK doc. MUDr. B. Kalvodové, CSc., a as. MUDr. J. Dvořákovi za provedení odběrů sklivce v rámci diagnostické a diagnosticko-terapeutické vitrektomie a za intravitreální aplikace metotrexátu do sklivce.
As. MUDr. Jarmila Heissigerová, Ph.D.
Centrum pro diagnostiku a léčbu uveitid
Oční klinika VFN a 1. LF UK
U Nemocnice 2, 128 08 Praha 2
E-mail: j.heissigerova@yahoo.co.uk
Do redakce doručeno dne 23. 2. 2008
Do tisku přijato dne 19. 5. 2009
Zdroje
1. Cassoux, N., Giron, A., Bodaghi, B., et al.: IL-10 measurement in aqueous humor for screening patients with suspicion of primary intraocular lymphoma. Invest Ophthalmol Vis Sci, 2007; 48 : 3253–3259.
2. de Smet, M.D.: Management of non Hodgkin’s intraocular lymphoma with intravitreal methotrexate. Bull Soc Belge Ophtalmol, 2001; 91–95.
3. Fishburne, B.C., Wilson, D.J., Rosenbaum, J.T., et al.: Intravitreal methotrexate as an adjunctive treatment of intraocular lymphoma. Arch Ophthalmol, 1997; 115 : 1152-1156.
4. Kim, S.K., Chan, C.C. Wallace, D.J.: Management of primary intraocular lymphoma. Curr Oncol Rep, 2005; 7 : 74–79.
5. Nussenblatt, R.B., Whitcup, S.M. and Palestine, A.G.: Masquerade syndromes. In: Uveitis: Fundamentals and clinical practice, Mosby-Year Book, I., St. Louis, 1996 : 385–395.
6. Plšková, J., Říhová, E., Svozílková, P., et al.: Léčba a klinické projevy primárního nitroočního lymfomu. Praktický lékař, 2005; 85 : 622–625.
7. Rothova, A., Ooijman, F., Kerkhoff, F., et al.: Uveitis masquerade syndromes. Ophthalmology, 2001; 108 : 386–399.
8. Řehůřek, J.: Maskující syndromy v onkologii dětského oka. Čes. a slov. Oftal., 1997; 53 : 293–297.
9. Říhová, E., Havlíková, M., Rothová, Z., et al.: Maskující syndromy. Čes. a slov. Oftal., 1997; 53 : 3–10.
10. Říhová, E., Šišková, A., Jandusová, J., et al.: Význam diagnosticko-terapeutické pars plana vitrektomie u endogenní uveitidy. Čes. a slov. Oftal., 2003; 59 : 373–380.
11. Říhová, E., Šišková, A., Jandusová, J., et al.: Nitrooční lymfom - klinická studie 14 pacientů s NHL. Čes. a slov. Oftal., 2004; 60 : 3–16.
12. Svozílková, P., Říhová, E., Heissigerová, J., et al.: Benigní maskující syndromy v diferenciální diagnostice uveitid. Čes. a slov. Oftal., 2008; 64 : 175–184.
13. Theodore, F.H.: Conjunctival carcinoma masquerading as chronic conjunctivitis. Eye Ear Nose Throat Mon, 1967; 46 : 1419–1420.
14. Whitcup, S.M., Stark-Vancs, V., Wittes, R.E., et al.: Association of interleukin 10 in the vitreous and cerebrospinal fluid and primary central nervous system lymphoma. Arch Ophthalmol, 1997; 115 : 1157–1160.
Štítky
Oftalmologie
Článek História oftalmológieČlánek Zpráva redakční rady
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2009 Číslo 4- Selektivní laserová trabekuloplastika nesnižuje nitroční tlak více než argonová laserová trabekuloplastika
- Progresi glaukomu je třeba hodnotit strukturálními i funkčními parametry
- Ztráta centrálního vidění po filtrujících operacích glaukomu
- Od PGF-2 alfa-isopropyl esteru k latanoprostu: přehled vývoje Xalatanu
- Compliance u pacientů s glaukomem
-
Všechny články tohoto čísla
- Endoftalmitída po poranění s cudzím vnútroočným telesom v zadnom segmente oka
- História oftalmológie
- ZMENY V SIETNICI A V MAKULE PO OPERAČNEJ LIEČBE ODLÚPENIA SIETNICE
- Funkčná integrita neurosenzorickej sietnice u diabetikov 2. typu
- Maligní maskující syndromy
- Vliv AquaLase na rohovkové endoteliální buňky
- Srovnání kontaktní a imerzní ultrazvukové biometrie s ohledem na cílovou pooperační refrakci
- Zpráva redakční rady
- Oklúzia hornej žily očnice – kazuistika
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- ZMENY V SIETNICI A V MAKULE PO OPERAČNEJ LIEČBE ODLÚPENIA SIETNICE
- Maligní maskující syndromy
- Oklúzia hornej žily očnice – kazuistika
- Endoftalmitída po poranění s cudzím vnútroočným telesom v zadnom segmente oka
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



