-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Příčiny a intervence medikačního pochybení ve zdravotnických zařízeních
Causes and interventions of medication errors in healthcare facilities
A medication error is one of the most common causes of patients’ complications or death in healthcare facilities. In the United States, 7,000 out of 9,000 patients die because of medication errors each year. Known factors are generally divided into four groups – human factor, intervention, technical factor, and system.
Our study includes 17 studies from the OVID, Web of Science, Scopus, and EBSCO databases, in the range of 2015–2020. After a selection of professional publications, 2 categories were created – factors leading to medication errors and interventions to reduce medication error and testing their effectiveness.
It has been found that human factor always plays a role, often supported by a poorly set-up system. The most mistakes are made in documentation, administration technique or accidental interchange of patients. The most frequently mentioned factors include nurses’ overload, high number of critically ill patients, interruptions in the preparation or in the administration of medications, absence of the adverse event reporting system, non-compliance with guidelines, fear, and anxiety.
Another evidence of medication error is in the application of intravenous drugs, where an interchange of drugs or patients due to interruption occurs as well. Sufficient education of nurses and an adequate system of preparation and administration of drugs, for example using bar codes, are considered as an appropriate intervention.
Keywords:
medication error – drug preparation – Drug administration – factors of medication error – intervention
Autoři: Jan Neugebauer; Valérie Tóthová; Ivana Chloubová; Hana Hajduchová; Iva Brabcová; Radka Prokešová
Působiště autorů: Zdravotně sociální fakulta, Jihočeská univerzita v Českých Budějovicích
Vyšlo v časopise: Čes. slov. Farm., 2021; 70, 43-50
Kategorie: Původní práce
doi: https://doi.org/10.5817/CSF2021-2-43Souhrn
Medikační pochybení je jednou z nejčastějších příčin vzniku komplikací nebo úmrtí pacientů ve zdravotnickém zařízení. Ročně zemře v USA 7000 z 9000 pacientů z důvodu medikačního pochybení. Známé faktory se obecně rozdělují do čtyř skupin – lidský faktor, intervence, technický faktor a systém.
Naše studie zahrnuje 17 studií z databází OVID, Web of Science, Scopus a Ebsco, vyhledávané v datovém rozmezí 2015–2020. Po selekci odborných publikací byly vytvořeny dvě kategorie – faktory vedoucí k medikačnímu pochybení a přijímané intervence k redukci medikačního pochybení a testování jejich efektivity.
Bylo zjištěno, že vždy hraje roli lidský faktor, často podpořen špatně nastaveným systémem. Nejvíce se chybuje v dokumentování, technice podání léčivého přípravku nebo záměně pacienta. Mezi nejčastěji jmenované faktory patří přetížení sester, vysoký počet kriticky nemocných pacientů, vyrušení při přípravě nebo podávání léčivých přípravků, absence systému hlášení nežádoucích událostí, nedodržování směrnic, strach a obavy.
Další evidence medikačního pochybení bývá u aplikace intravenózních léčivých přípravků, kde obdobně dochází k záměně léčivých přípravků nebo pacientů vlivem vyrušení. Za vhodné intervence se považuje dostatečná edukace sester a adekvátní systém přípravy a podávání, např. pomocí čárových kódů.
Klíčová slova:
medikační pochybení – příprava léčivých přípravků – podávání léčivých přípravků – faktory medikačního pochybení – intervence
Úvod
Medikační pochybení je obecně definováno jako jakákoliv chyba při předepisování, výdeji nebo podávání léčivého přípravku1). Jedná se o jedno z nejčastějších druhů pochybení ve zdravotnických zařízeních, které poškozuje pacienta. Většina medikačních pochybení je neúmyslná a nezáměrná, tedy i dobře systémově predikovatelná a preventabilní1, 2).
Pochybení při podávání léčivého přípravku se v obecné rovině definuje jako jakýkoliv rozdíl mezi předepsanou terapií a tím, co bylo pacientovi podáno3), a podle Klasifikace ošetřovatelských intervencí (NIC) je definováno jako jakákoliv odchylka, která je přítomna při podání léčivého přípravku pacientovi4).Rizikovou skupinou jsou zejména pediatričtí pacienti, u kterých je až třikrát vyšší incidence medikačního pochybení vedoucí ke zvýšení morbidity i mortality5). Výzkumné studie zaměřující se na tuto problematiku stále poukazují na vysoký počet pochybení v klinické praxi, např. v UK (Spojeném království Velké Británie a Severního Irska) bylo zaznamenáno 2,6 % případů medikačních pochybení6), v Indii 68,3 % případů7) a v Argentině 8,4 % případů medikačního pochybení8).
Procentuální zastoupení hovoří pouze o evidovaných případech, a i přesto zemře každý rok v USA 7000 z 9000 osob z důvodu medikačního pochybení9). Klíčem k redukci medikačního pochybení je pochopení, jak k němu dochází a jak mohou sestry bezpečně podávat léčivé přípravky předepsané lékařem10, 11).
Kompetence sester jsou definovány vyhláškou č. 391/2017 Sb., o činnostech zdravotnických pracovníků a jiných odborných pracovníků. Bez činnosti lékaře má všeobecná sestra kompetence ke kontrole uložení léčivých přípravků, včetně návykových látek, smí s nimi manipulovat a zajišťovat jejich dostatečnou zásobu. Všeobecná sestra má kompetence podat léčivé přípravky pouze na základě indikace lékaře s výjimkou podání dětem do 3 let a s výjimkou využití radiofarmak. Dále sestra v České republice není oprávněna k tomu, aby prováděla generickou záměnu léčivých přípravků12).
Příčiny medikačního pochybení
Mezi základní příčiny medikačního pochybení patří chyby v dokumentaci (forma léčivého přípravku, dávkování, specifické dokumentování), skladování a podání (nesprávné místo skladování nebo špatný management výdeje), zvýšená pracovní zátěž (přístup k výdeji léčivého přípravku, hodnocení efektivity podaných léčivých přípravků), faktory pacienta (dostupnost, přehled o léčivých přípravcích), zdravotní stav sester (stres, únava) a vyrušení během přípravy či podávání13–15).
Obecně lze příčiny medikačního pochybení rozdělit do čtyř oblastí – lidský faktor (pracovní přetížení, únava sester, neochota a nespolupráce pacienta apod.), intervence (neúplná nebo nečitelná preskripce, generické záměny léčivých přípravků sestrou, nesprávné skladování apod.), technický faktor (zastaralé nebo nefunkční technické zázemí), systém (absence vnitřních předpisů a pracovních podmínek, nevhodný systém hlášení nežádoucích událostí apod.)2, 3, 16).
Ve zdravotnických zařízeních dochází k několika typům medikačního pochybení – nesprávná dávka nebo vynechání dávky, nesprávný čas podání, nesprávná cesta podání, nesprávný pacient a nedostatečná dokumentace17, 18). Velice často se v klinické praxi můžeme setkat s existencí pochybení z důvodu jeho nehlášení. Yung et al. poukazují na rozdílnost mezi reálným výskytem medikačního pochybení (19,5 %) a počtem nahlášených případů (1,3 %) během jedné směny18). Mezi další často zmiňované faktory v zahraničních zdrojích patří psychický stav sester19), přičemž nejčastěji pochybují sestry, u kterých jsou přítomny obavy, strach nebo úzkost20–22).
Intervence k redukci medikačního pochybení
Za funkční intervence redukující medikační pochybení jsou považovány znalosti sester (úroveň vzdělání, kontinuální vzdělávání apod.), používání automatizovaných systémů pro podávání léčivých přípravků nebo systém podávání za využití čárových kódů11, 23, 24).
K odhalení dalšího možného medikačního pochybení se v moderním ošetřovatelství se využívá rad odborníků z přidružených oborů (kontrola léků sestrou, lékařem či farmaceutem)25). Zlatým standardem stále zůstávají historicky známé intervence jako: dvojí či trojí kontrola, správná identifikace pacienta, kontrola dávkování léčivých přípravků, správná dokumentace toho, co bylo i nebylo podáno, správné místo uchovávání léčivých přípravků a neomezený přístup ke standardům a přehledu léčivých přípravků17, 25, 26).
Vzhledem k častému přetěžování sester na odděleních je vhodným řešením navýšení jejich počtu27), případně úprava kompetencí a delegování některých činností, jako je nespecifický sběr moči, hygienická péče či rutinní sebeobslužné činnosti, na nižší ošetřovatelský personál17, 28).
Cíle
Cílem studie bylo zmapovat možné faktory podílející se na medikačním pochybení v klinické praxi sester a vyhledání možných preventivních intervencí k jejich redukci.
Metodika
Naše studie má charakter literárního přehledu.
Proces výběru a analýzy literárních zdrojů proběhl dle Gulpinar a Gucal Guclu a skládal se z několika kroků: 1. definování relevantní klinické otázky,
2. identifikace relevantních studií ve vědeckých databázích za použití klíčových slov, 3. hodnocení kvality vybraných studií a jejich selekce, 4. syntéza a inter-
pretace dat29).Kritéria pro zařazení odborných publikací do naší studie byla: 1. datové rozmezí (2015–2020), 2. popis přítomných medikačních pochybení a intervencí,
3. popis výzkumné vzorku (kvantitativní formy šetření), 4. výsledky jsou reportovány formou odborné publikace (vydané v periodiku s odborným recenzním řízením) a 5. výsledky je možné aplikovat do klinické praxe v České republice.Sběr dat
Data byla sbírána z odborných databází OVID, Web of Science, Scopus a Ebsco, v datovém rozmezí 2015 až 2020. Vyhledávání bylo realizováno v každé databázi s použitím různých variací klíčových slov – Medication administration errors and Nurses (Ovid – 725 identifikováno/30 zařazeno; Scopus – 312 identifikováno/15 zařazeno; Web of Science – 435 identifikováno/60 zařazeno; Ebsco – 449 identifikováno/10 zařazeno), Medication administration errors and Interventions to reduce (Ovid – 144 identifikováno/12 zařazeno; Scopus – 201 identifikováno/10 zařazeno; Web of Science – 410 identifikováno/4 zařazeno; Ebsco – 155 identifikováno/7 zařazeno), Medication administration errors and contributing factors (Ovid – 309 identifikováno/13 zařazeno; Scopus – 194 identifikováno/11 zařazeno; Web of Science – 219 identifikováno/9 zařazeno; Ebsco – 229 identifikováno/14 zařazeno).
Strategie vyhledávání byla konstruována v souvislosti s klinickou otázkou PICO: Naše studie se zaměřuje na sestry (P), u kterých je popsáno působení negativních faktorů přispívající k medikačnímu pochybení. Přijímaná opatření k jejich redukci jsou brána jako intervence (I). Do studie jsou zařazeny publikace, které testují efektivitu přijímaných intervencí, a publikace, které poukazují na rizikové faktory, avšak žádná další opatření nerealizují (C). Výsledky poukazují na důležitost přijímání intervencí, které vedou k redukci medikačního pochybení (O).
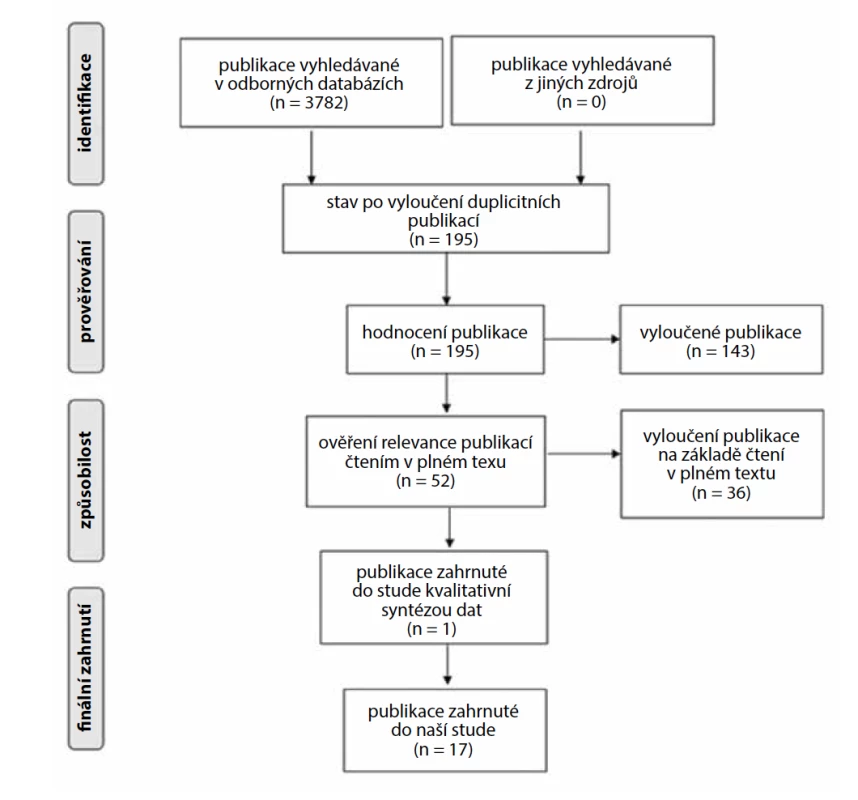
Celkem bylo identifikováno 3782 odborných publikací, ze kterých bylo vyselektováno 195 studií splňující kritéria výběru. Po analýze abstraktů bylo vyřazeno 143 publikací a zbylých 52 bylo analyzováno ve full-textové podobě. Na základě nevhodnosti textu bylo vyřazeno 36 publikací a jedna kvalitativní studie byla přidána. Celkem bylo do naší studie zařazeno 17 odborných publikací – graficky znázorněno v PRISMA Flow Diagramu (obr. 1).
Analýza dat
Analýza jednotlivých studií byla inspirována autory Heyn et al.30) a Ahn a Kang31) .
Po aplikaci kritérií byla prostudována abstrakta a byla provedena další selekce z důvodu nevhodnosti zaměření. Následovalo pročítání studií ve full-textové podobě a finální selekce nevhodných publikací. Extrahovaná data byla následně znovu kontrolována autory se zaměřením na již zmíněná kritéria.
Po dokončení proběhla syntéza získaných informací a seskupení do dvou kategorií: 1. publikace zaměřující se na faktory vedoucí k medikačnímu pochybení (tab. 1) a 2. publikace zaměřující se na přijímané intervence k redukci medikačního pochybení a testování jejich efektivity (tab. 2).
V průběhu celého procesu byly autorům článku k dispozici všechny dostupné informace (jména autorů, instituce, publikovaný časopis).
Tab. 1. Přehled faktorů podílejících se na medikačních pochybení v klinické praxi 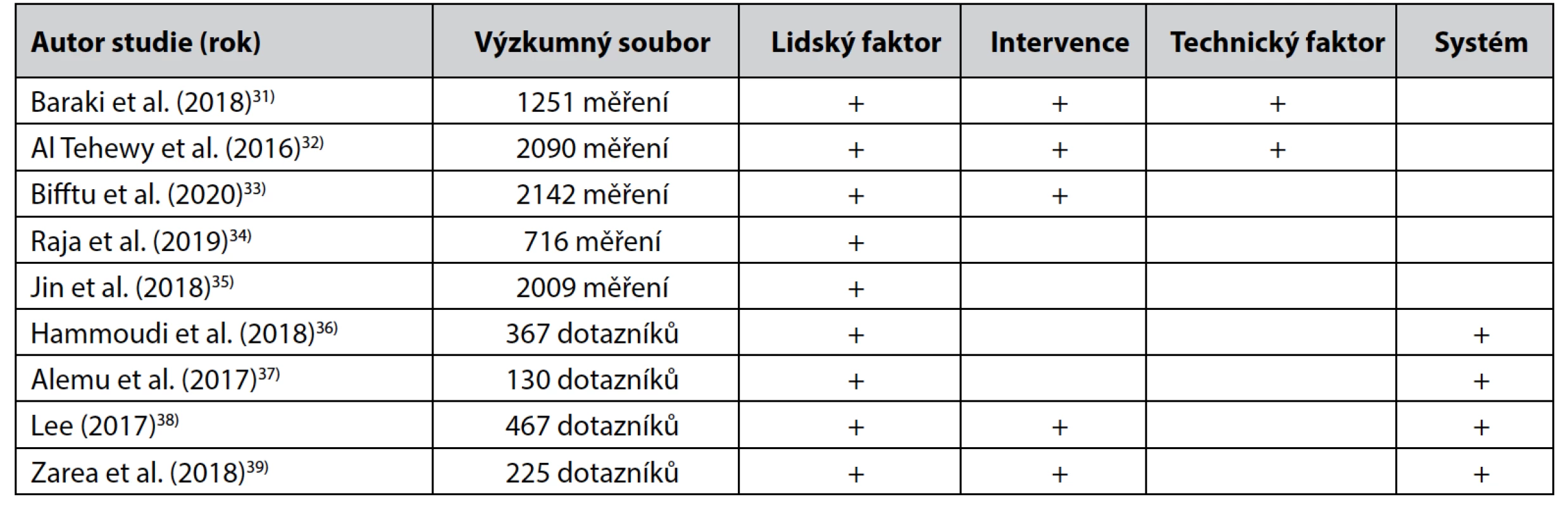
Tab. 2. Hodnocení efektivity intervencí přijatých k redukci medikačního pochybení 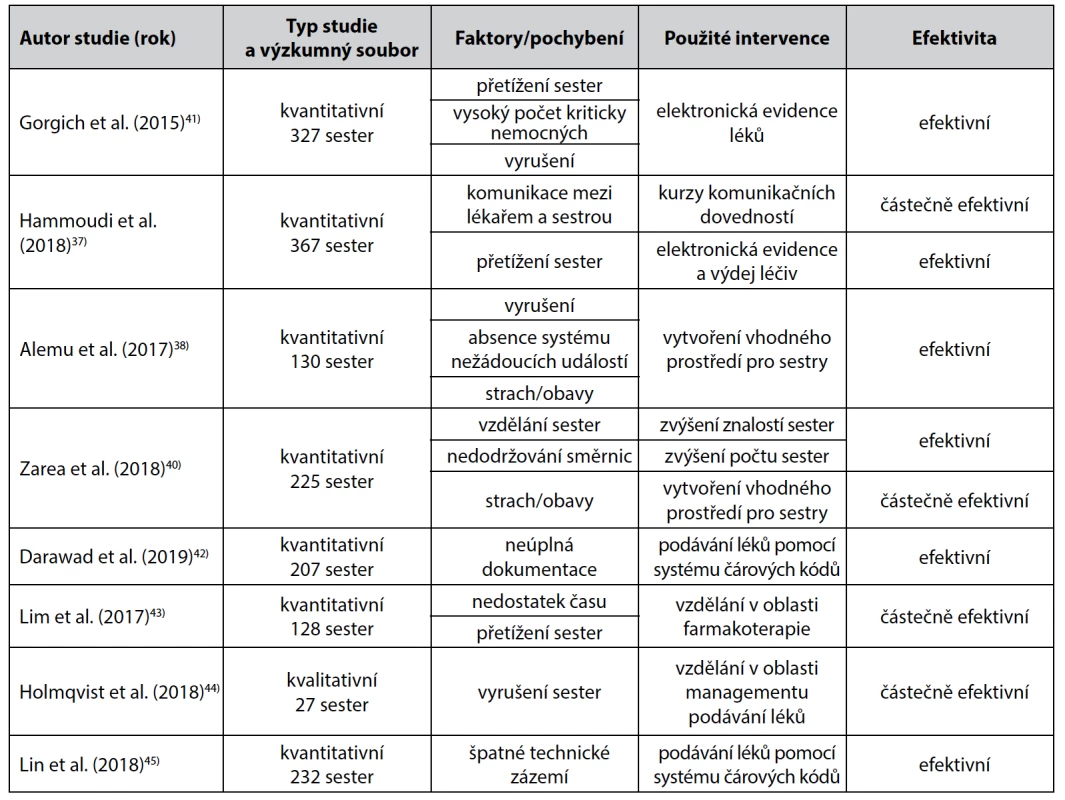
Výsledky a diskuse
Baraki et al. testovali medikační pochybení u všeobecných sester v Etiopii, kde bylo z celkového počtu 1251 testování u 62,7 % přítomné pochybení. V podrobnější analýze problému našli autoři spojitost s absencí přípravné místnosti, úrovní vzdělání sester a množstvím podávaných léčivých přípavků32). Tato tvrzení podporují Al Tehewy et al., kteří sledovali 2090 případů podávání léčivých přípravků a zjistili přítomnost pochybení u více než 85 % případů. Mimo již zmíněné závěry autoři také upozorňují na četnost chyb v dokumentování, technice aplikací (u injekčního podání) nebo záměnu pacientů. Při hlubší analýze problému byla zjištěna souvislost mezi medikačním pochybením a lidským faktorem. Nejvíce podle autorů pochybují sestry, které mají více směn, sestry na nočních a víkendových směnách
a sestry na odděleních s převážným zastoupením pacientů z geriatrické populace33). Jedno z možných vysvětlení reflektují Bifftu et al., kteří z celkového počtu 2142
měření evidují 52 % pochybení v dokumentaci a doplňují spektrum příčin o málo časových rezerv personálu a neustále se zvyšující nároky na sestry v klinické praxi. Administrativa i samotné podání je chybné z důvodu nedostatečné soustředěnosti všeobecných sester34). Dalším možným vysvětlením může být nedůslednost ošetřovatelského personálu za nepřítomnosti kontrolního mechanismu, v tomto případě nadřízených pracovníků a interních auditů zaměřených na přímé klinické činnosti sester, jako je příprava léčivých přípravků, jejich podání a zaznamenání do dokumentace. Dalším vysvětlením pro zvýšení incidence medikačního pochybení o víkendových a nočních směnách může být ve sníženém počtu personálu, čímž stoupá pracovní zátěž všeobecných sester.Raja et al. sledovali 716 případů podání léčivých přípravků perorálně a intravenózně a v 91 % případů došlo k medikačnímu pochybení, prakticky vždy z důvodu vyrušení (pacientem, personálem, telefonátem apod.)35). Tento faktor bývá často podceňován a nelze mu stoprocentně předcházet, neboť podle moderních směrnic musí sestra připravovat léčivé přípravky podávané perorálně za pomoci mobilní lékárny u lůžka pacienta. Prakticky vždy se při příchodu sestry, přípravě nebo podání léčivých přípravků, pacient informuje na aktuální dění nebo považuje komunikaci za projev úcty a standardní sociální interakci. Tento faktor se kumuluje v případě zvýšeného počtu pacientů na jednom pokoji.
Jin et al. ve své studii popisují jako nejrizikovější faktor únavu zdravotnického personálu. Výsledky studie hovoří o 31,7 % medikačních pochybení zapříčiněných právě únavou, zpravidla z přepracování36). V moderním ošetřovatelství se zastává princip aktivního vyhledávání a uspokojování pacientových potřeb a sestra je nucena evidovat veškerá potencionální i přítomná rizika přímo související s aktuálním zdravotním stavem pacienta. S tím souvisí i kvalita odvedené práce, která by, vzhledem k tomu, že se jedná o člověka, měla být vždy profesionální a výborně zabezpečená. Únava z přepracování je poté pouze důsledkem vyššího počtu směn v měsíci. Další relevantní otázkou je, zda je podporována relaxace a psychohygiena vše-
obecných sester na rizikových pracovištích, čímž by se také mohla redukovat únava. Epidemiologická situace a přijetí nouzového stavu bohužel zamezuje poskytování služeb, které jsou považovány za relaxační (restaurace, wellness, masážní procedury aj.), nedochází k harmonizaci a uvolnění napětí a únava se kumuluje. Z tohoto hlediska může být přítomnost medikačního pochybení brána i jako finální důsledek kumulace dílčích rizikových faktorů. Tento názor sdílí i Hammoudi et al., kteří dále doplňují pole faktorů o špatné systémové zabezpečení pro hlášení nežádoucích událostí37). Absenci systému hlášení nežádoucích událostí uvádějí i Alemu et al., kteří dále hovoří o nereportování mnoha medikačních pochybení z důvodu obav sester z následků38). Lee také poukazuje na omezené hlášení medikačních pochybení a řešení chyb zůstává pouze ve verbální komunikaci mezi sestrou a lékařem. Důvodem tohoto jednání je strach sester zejména z ostatních kolegů, kteří by je mohli obviňovat z dalších nežádoucích situací vyskytující se na téže stanici39). Tato tvrzení podporují i Zarea et al., kteří se také zaměřovali na zkoumání faktorů medikačního pochybení v klinické praxi. Výsledky hovoří o medikačním pochybení, kdy sestry podají léčivé přípravky dříve, nebo později (55,6 %); nerespektují interakce léčivých přípravků (36 %); aplikují analgetické léčivé přípravky bez předchozí preskripce (57, 3 %), nebo se navyšují pracovní povinnosti a sestry se stávají nesoustředěné (40,4 %). Výsledky studie dále zmiňují další nežádoucí faktor – obavy sester vyskytující se z důvodu budoucího postihu a kolektivní neoblíbenosti, vedoucí k nezaznamenání medikačních pochybení do systému hlášení nežádoucích událostí40).Gorgich et al. se ve své studii zaměřovali na evidenci faktorů přispívajících k medikačnímu pochybení a zvolených intervencí k jejich redukci. Za hlavní faktory považují: únavu z přepracování sester, vysoký počet kriticky nemocných pacientů, přítomnost rušivých elementů na pracovišti, nečitelné nebo neúplné ordinace lékaře, obviňování spolupracovníků a vysoký počet lékových variací. Pro tyto faktory považují za vhodné a efektivní řešení zřízení elektronické evidence léčivých přípravků. Ta je autory hodnocena jako vysoce efektivní pro přípravu, výdej i podání a poskytuje kontinuální přehled léčivých přípravků na pracovišti. Tento přehled pak mohou využívat lékaři a redukují již zmiňované generické záměny léčivých přípravků prováděné sestrou41). Hammoudi et al. se ve své studii zaměřili na minimalizaci přítomných faktorů vedoucích k medikačnímu pochybení, mezi které patří zejména špatná komunikace mezi sestrou a lékařem, chyby při přípravě léčivých přípravků a v dokumentování. Všechny tyto chyby mají podle autorů příčinu v přetížení sester a nedostatečné týmové kooperaci. K redukci těchto faktorů doporučili sestrám prohloubení komunikačních dovedností a zavedení elektronické evidence pro výdej léčivých přípravků. Tyto metody byly hodnoceny jako velice efektivní37). Alemu et al. zkoumali redukci faktorů, jako je vyrušení sester při přípravě či podávání léčivých přípravků v kombinaci s absencí systému pro hlášení nežádoucích událostí. Výsledky doporučují vytvořit ve zdravotnických zařízeních vhodné prostředí s přítomností moderních pomůcek, které pomohou sestrám při přípravě i podávání léčivých přípravků a tím dojde ke snížení rizika medikačního pochybení38). Stejného názoru je i Zarea et al., kteří mimo zmíněné doporučují zvyšovat vzdělávání sester. Nedostatečná edukace má za následek nedodržování předpisů a směrnic, kumulaci obav personálu a nehlášení medikačního pochybení. Nastavením vhodného prostředí a zvýšením počtu sester se redukuje únava, zlepší se soustředěnost na výkony a snížení se stres a obavy z medikačního pochybení40).
Lim et al. považují za nejzásadnější medikační pochybení záměnu perorálně podávaných léčivých přípravků a nedostatečné sledování efektu léčby. Za vhodnou intervenci považují využití znalostí farmakologie od nově nastupujících sester, které mají vysokoškolské vzdělání, a vytvoření farmakologických kurzů pro sestry, které již v klinické praxi pracují43). Studie Holmqvist et al. a Bell et al. potvrzují výše uvedené faktory i problematická místa a doporučují vytvořit kurzy managementu podávání perorálních léčivých přípravků. Sestry by po proškolení měly znát lékové interakce a měly by být odpovědné za kompletní management podávání léčivých přípravků44, 45). Sledování lékových interakcí u léčivých přípravků podávaných perorálně studovali Darawad et al., kteří doporučují zavést identifikaci léčivých přípravků i pacientů pomocí aplikace a skenování čárových kódů. Subjektivně sestry pociťují spokojenost s tímto systémem, který jim napomáhá s dokumentací, připomíná aplikaci léčivých přípravků v lékařem určených intervalech (např. antibiotická léčba 2krát denně v 10 a 22 h) a napomáhá vytvářet bezpečné prostředí pro pacienta42). Lin et al. také potvrzují, že zavedení identifikace pomocí čárových kódů je nejlépe hodnoceným systémem v klinické praxi. Sestry kladně hodnotí veškeré benefity, jako je vhodně nastavené technické zázemí a potvrzují redukci medikačního pochybení46).
Zahraniční autoři se shodují, že napříč všemi zdravotnickými systémy je pro redukci medikačního pochybení vhodné využít moderní technické zázemí s možností digitalizace preskripce a záznamu do dokumentace, záznam časových stop při podání léčivých přípravků, využití čárových kódů apod. Je také velice diskutabilní, zda jsou tato opatření vhodná pro zdravotně sociální zařízení, ve kterých není hlavní službou léčba pacientů37–45).
Závěr
V klinické praxi se objevuje mnoho medikačních pochybení, která jsou způsobena multifaktoriálně. Syntézou informací bylo zjištěno, že vždy hraje roli lidský faktor, který je podpořen špatně nastaveným systémem, intervencemi nebo technickým zázemím. Mezi nejčastěji jmenované faktory patří přetížení sester, vysoký počet kriticky nemocných pacientů, vyrušení při přípravě nebo podávání léčivých přípravků, absence systému hlášení nežádoucích událostí, nedodržování směrnic, strach a obavy sester z hlášení nežádoucích událostí. U aplikace intravenózních léčiv nebývá dodržena technika aplikace, příprava nebo dokumentování a také dochází k záměně léčivých přípravků nebo pa-
cientů vlivem vyrušení.Vzhledem k častému medikačnímu pochybení aplikuje management zdravotnických zařízení různé intervence. Velice efektivní je elektronická preskripce a zavedení přípravy a podávání léčivých přípravků přes systém čárových kódů. Vytvoření kurzů zvyšující znalosti farmakologie sester, vytvoření vhodného prostředí pro přípravu i podávání léků a navýšení počtu sester na potřebných odděleních je hodnoceno jako efektivní.
V souvislosti se zmíněnými faktory je nutné uvědomit si značnou rozdílnost ve zdravotnických systémech, které jsou ve světě evidovány. Zmíněné intervence jsou přenosné a využitelné napříč všemi systémy i zdravotnickými zařízeními.
Limitací článku je zaměření na literární zdroje publikované v anglickém jazyce a nezařazení studií v dalších světových jazycích.
Podpořeno z programového projektu Ministerstva zdravotnictví ČR s reg. č. NU20-09-00257. Veškerá práva podle předpisů na ochranu duševního vlastnictví jsou vyhrazena.
Střet zájmů: žádný.
Mgr. Jan Neugebauer
Jihočeská Univerzita v Českých Budějovicích
Zdravotně sociální fakulta
J. Boreckého 1167/27, 370 11 České Budějovice
e-mail: Neugebauer@zsf.jcu.cz
Zdroje
- Feleke S. A., Mulatu M. A., Yesmaw W Y. S. Medication administration error: magnitude and associated factors among nurses in Ethiopia. BMC Nursing 2015; 14(1).
- Brabcová I., Bártlová S., Tóthová V., Svobodová D. Medication errors from the perspective of health care management. Onkologie 2014; 8(4), 178–181.
- Wondmieneh A., Alemu W., Tadele N., Demis A. Medication administration errors and contributing factors among nurses: a cross sectional study in tertiary hospitals, Addis Ababa, Ethiopia. BMC Nursing 2020; 19(1).
- Butcher H. K., Bulechek G. M., Dochterman J. M., Wagner CH. M. Nursing Interventions Classification (NIC). 7th edition. Mosby 2019.
- Kaushal R. Medication Errors and Adverse Drug Events in Pediatric Inpatients. JAMA 2001; 285(16).
- Gallagher R. M., Mason J. R., Bird K. A., Kirkham J. J., Peak M., Williamson P. R., Nun A. J., Turner M. A., Pirmohamed M., Smyth R. L. Adverse drug reactions causing admission to a paediatric hospital. PLoS One 2012; 7(12), 50127. doi: 10.1371/journal.pone.0050127
- Parihar M, Passi G. R. Medical errors in pediatric practice. Indian Pediatr. 2008; 45(7), 586.
- Otero P, Leyton A, Mariani G, Cernadas J. M. C. Medication errors in pediatric inpatients: prevalence and results of a prevention program. Pediatrics. 2008; 122(3), 737–743. doi: 10.1542/peds.2008-0014
- Tariq R. A., Vashisht R., Sinha A., Scherbak Y. Medication errors. Treasure Island (FL): StatPearls Publishing 2020.
- Spruce L. Back to Basics: Medication Safety. AORN Journal 2020; 111(1), 103–112.
- Tóthová V., Bártlová S., Brabcová I., Hajduchová H., Doseděl M., Malý J., Vlček J. Knowledge of nurses in relation to the treatment of medicinal products. Kontakt 2020; 22(4), 214–221.
- Vyhláška č. 391/2017 Sb., ze dne 16. listopadu 2017 – vyhláška, kterou se mění vyhláška č. 55/2011 Sb., o činnostech zdravotnických pracovníků a jiných odborných pracovníků. In: Sbírka zákonů České republiky 2010. Nakladatelství MV ČR.
- Alqenae F. A., Steinke D., Keers R. N. Prevalence and Nature of Medication Errors and Medication-Related Harm Following Discharge from Hospital to Community Settings: A Systematic Review. Drug Safety 2020; 43(6), 517–537.
- Keers R. N., Williams S. D., Cooke J., Aahcroft D. M. Causes of Medication Administration Errors in Hospitals: a Systematic Review of Quantitative and Qualitative Evidence. Drug Safety 2013; 36(11), 1045–1067.
- Márquez-Hernández V. V., Fuentes-Colmenero A. L., Cañadas-Núñez F., di Muzio M., Giannetta N., Gutiérrez-Puertas L., Vaismoradi M. Factors related to medication errors in the preparation and administration of intravenous medication in the hospital environment. PLoS One 2019; 14(7).
- Härkänen M., Ahonen J., Kervinen M., Turunen H., Vehviläinen-Julkunen K. The factors associated with medication errors in adult medical and surgical inpatients: a direct observation approach with medication record reviews. Scandinavian Journal of Caring Sciences 2015; 29(2), 297–306.
- Fathi A., Hajizadeh M., Moradi K., Zandian H., Dezhkameh M., Kazemzadeh S., Rezaei S. Medication errors among nurses in teaching hospitals in the west of Iran: what we need to know about prevalence, types, and barriers to reporting Epidemiology and Health 2017; 39.
- Yung H. P., Yu S., Chu Ch., Hou I. Ch. Tang F. I. Nurses’ attitudes and perceived barriers to the reporting of medication administration errors. Journal of Nursing Management 2016; 24(5), 580–588.
- Soydemir D., Seren Intepeler S., Mert H. Barriers to Medical Error Reporting for Physicians and Nurses. Western Journal of Nursing Research 2017; 39(10), 1348–1363.
- Ayorinde M. O., Alabi B. I. Perception and contributing factors to medication administration errors among nurses in Nigeria. International Journal of Africa Nursing Sciences 2019; 11.
- Nkurunziza A., Chironda G., Mukeshimana M., Uwamahoro M. C., Umwangange M. L., Ngendahayo F. Factors contributing to medication administration errors and barriers to self-reporting among nurses: a review of literature. Rwanda Journal of Medicine and Health Sciences 2020; 2(3), 294–303.
- Gegan A. B. D., Elfattah E., Abu-Snieneh H. M. Nurses’ Perception of Factors Contributing to Medication Administration Errors. International Journal of Research in Pharmaceutical Sciences 2020; 11(1), 44–56.
- Berdot S., Roudot M., Schramm C., Katsahian S., Durieux P., Sabatier B. Interventions to reduce nurses’ medication administration errors in inpatient settings: A systematic review and meta-analysis. International Journal of Nursing Studies 2016; 53, 342–350.
- Lin J. CH., Lee T. T., Mills M. E. Evaluation of a Barcode Medication Administration Information System. CIN: Computers, Informatics. Nursing 2018; 36(12), 596–602.
- Manias E., Kusljic S., Wu A. Interventions to reduce medication errors in adult medical and surgical settings: a systematic review. Therapeutic Advances in Drug Safety 2020; 11.
- Musharyanti L., Claramita M., Haryanti F., Dwiprahasto I. Why do nursing students make medication errors? A qualitative study in Indonesia. Journal of Taibah University Medical Sciences 2019; 14(3), 282–288.
- Carlesi K. C., Padilha K. G., Toffoletto M. C., Henriquez-Roldán C., Juan M. A. C. Patient Safety Incidents and Nursing Workload. Revista Latino-Americana de Enfermagem 2017; 25.
- Pérez-Francisco D. H., Duarte-Clíments G., del Rosario-Melián J. M., Gómez-Salgado J., Romero-Martín M., Sánchez-Gómez M. B. Influence of Workload on Primary Care Nurses’ Health and Burnout, Patients’ Safety, and Quality of Care: Integrative Review. Healthcare 2020; 8(1).
- Gulpinar O. Gucal Guclu A. How to write a review article? Türk Üroloji Dergisi/Turkish Journal of Urology 2014; 39(1), 44–48.
- Heyn P. C., Meeks S., Pruchno R. Methodological Guidance for a Quality Review Article. The Gerontologist 2019; 59(2), 197–201.
- Ahn E. J., Kang H. Introduction to systematic review and meta-analysis. Korean Journal of Anesthesiology 2018; 71(2), 103–112.
- Baraki Z., Abay M., Tsegay L., Gerensea H., Kebede A., Teklay H. Medication administration error and contributing factors among pediatric inpatient in public hospitals of Tigray, northern Ethiopia. BMC Pediatrics 2018; 18(1).
- Al Tehewy M., Fahim H., Gad N. I., El Gafary M., Rahman S. A. Medication Administration Errors in a University Hospital. Journal of Patient Safety 2016; 12(1), 34–39.
- Bifftu B. B., Mekonnen B. Y. The Magnitude of Medication Administration Errors among Nurses in Ethiopia: a Systematic Review and Meta-analysis. Journal of Caring Sciences 2020; 9(1), 1–8.
- Raja B., Sajid A., Sherali S. Association of medication administration errors with interruption among nurses in public sector tertiary care hospitals. Pakistan Journal of Medical Sciences 2019; 35(5).
- Jin H., Chen H., Munechika M., Sano M., Kajihara Ch. The effect of workload on nurses’ non-observance errors in medication administration processes: A cross-sectional study. International Journal of Nursing Practice 2018; 24(5).
- Hammoudi B. M., Ismaile S., Abu Yahya O. Factors associated with medication administration errors and why nurses fail to report them. Scandinavian Journal of Caring Sciences 2018; 32(3), 1038–1046.
- Alemu W., Belachew T., Yimam I. Medication administration errors and contributing factors: A cross sectional study in two public hospitals in Southern Ethiopia. International Journal of Africa Nursing Sciences 2017; 7, 68–74.
- Lee E. Reporting of medication administration errors by nurses in South Korean hospitals. International Journal for Quality in Health Care 2017; 29(5), 728–734.
- Zarea K., Mohammadi A., Beiranvand S., Hassani F., Baraz S. Iranian nurses’ medication errors: A survey of the types, the causes, and the related factors. International Journal of Africa Nursing Sciences 2018; 8, 112–116.
- Gorgich E. A. Ch., Barfroshan S., Ghoreishi G., Yaghoobi M. Investigating the Causes of Medication Errors and Strategies to Prevention of Them from Nurses and Nursing Student Viewpoint. Global Journal of Health Science 2015; 8(8).
- Darawad M. W., Othaman E. H., Alosta M. R. Nurses’ satisfaction with barcode medication‐administration technology: Results of a cross‐sectional study. Nursing & Health Sciences 2019; 21(4), 461–469.
- Lim A. G., Honey M. L. L. New Graduate Nurses’ Knowledge and Skills in Medication Management: Implications for Clinical Settings. The Journal of Continuing Education in Nursing 2017; 48(6), 276–281.
- Holmqvist M., Ekstedt M., Walter S. R., Lehnbom E. C. Medication Management in Municipality-Based Healthcare. Home Healthcare Now 2018; 36(4), 238–246.
- Bell H. T., Granas A. G., Enmarker I., Omli R., Steinsbekk A. Nurses’ and pharmacists’ learning experiences from participating in interprofessional medication reviews for elderly in primary health care – a qualitative study. BMC Family Practice 2017; 18(1).
- Lin J. Ch., Lee T. T., Mills M. E. Evaluation of a Barcode Medication Administration Information System. CIN: Computers, Informatics, Nursing 2018; 36(12), 596–602.
Štítky
Farmacie Farmakologie
Článek vyšel v časopiseČeská a slovenská farmacie
Nejčtenější tento týden
2021 Číslo 2- Doc. Jitka Fricová: V USA nasazovali fentanyl poměrně nekriticky, v Česku je situace jiná
- Jak a kdy u celiakie začíná reakce na lepek? Možnou odpověď poodkryla čerstvá kanadská studie
- Sympozium věnované péči o pacienty s ALS jako odrazový můstek pro zlepšení kvality jejich života
-
Všechny články tohoto čísla
- Příčiny a intervence medikačního pochybení ve zdravotnických zařízeních
- Syntéza a HPLC enantioseparácia nových derivátov 3-alkoxy-4-hydroxyfenylalkanónov typu potenciálnych α/β-blokátorov
- Studium anabolické aktivity suchých extraktů listů a oddenků Iris hungarica na modelu hydrokortizonem navozeného katabolismu bílkovin
- Vývoj formulace antistresových pastilek připravených lisováním s využitím frakčního faktoriálního designu Latin cube a přístupu ANOVA
- Česká a slovenská farmacie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Příčiny a intervence medikačního pochybení ve zdravotnických zařízeních
- Vývoj formulace antistresových pastilek připravených lisováním s využitím frakčního faktoriálního designu Latin cube a přístupu ANOVA
- Syntéza a HPLC enantioseparácia nových derivátov 3-alkoxy-4-hydroxyfenylalkanónov typu potenciálnych α/β-blokátorov
- Studium anabolické aktivity suchých extraktů listů a oddenků Iris hungarica na modelu hydrokortizonem navozeného katabolismu bílkovin
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání