-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Využití Mezinárodní klasifikace funkčních schopností, disability a zdraví u pacientů s artrózou kolenního a kyčelního kloubu
Use of the International Classification of Functioning, Disability and Health of patients with osteoarthritis of the knee and hip
Objective.
The objective of the study was to determine the life quality of patients before and after total knee or hip replacement using selected codes from the International Classification of Functioning, Disability and Health.
Patients and methodology. One hundred patients with knee osteoarthritis and 100 respondents with hip osteoarthritis were interviewed in two phases: before operation and after it (in 3 and 6 months) using the tool the International Classification of Functioning, Disability and Health.Results.
There was chosen set of 19 codes based on respondents‘ answers that described the most frequently mentioned problems of the respondents with osteoarthritis of the weight-bearing joints. Physical health and pain codes indicated lowest quality of life before the surgery. These codes also showed the greatest improvement after surgery. Family and friends were the largest facilitators from the environmental factors, accessibility deficiencies were the largest barriers.Conclusions.
Selected classification codes indicate the objective improvement of health status and life quality of patients after total endoprosthesis. They can be understood as a set of codes recommended for patients with osteoarthritis in the Czech Republic based on the conducted correlations with other questionnaires evaluating the quality of life of these patients and compared with foreign studies.Key words:
Osteoarthritis of the knee, osteoarthritis of the hip, total knee replacement, total hip replacement, International Classification of Functioning, Disability and Health, quality of Life
Autoři: M. Holubová; J. Pilný 1,2; J. Remr 1,3; A. Švarc 4; M. Macková 5 1
Působiště autorů: Univerzita Pardubice, Fakulta zdravotnických studií, Pardubice 1; Ortopedické oddělení, Pardubická nemocnice, Nemocnice pardubického kraje, a. s. 2; Ortopedické oddělení, Nemocnice, Nové Město na Moravě 3; Institut evaluací a sociálních analýz, Praha 4; Universitätsklinik für Unfallchirurgie, Innsbruck, Österreich 5
Vyšlo v časopise: Čes. Revmatol., 25, 2017, No. 1, p. 44-52.
Kategorie: Původní práce
Souhrn
Cíl.
Cílem studie bylo zjistit kvalitu života pacientů před a po implantaci totální endoprotézy kolenního nebo kyčelního kloubu pomocí vybraných kódů Mezinárodní klasifikace funkčních schopností, disability a zdraví.
Pacienti a metodika. Soubor respondentů tvořilo 100 respondentů s osteoartrózou kolenního a 100 respondentů s osteoartrózou kyčelního kloubu, kteří byli dotazování ve dvou fázích: před operací a po operaci (za 3 a 6 měsíců). Hodnotícím nástrojem byla Mezinárodní klasifikace funkčních schopností, disability a zdraví.Výsledky.
Na základě odpovědí respondentů byl vybrán soubor 19 kódů, které vystihují nejčastěji uváděné problémy respondentů s osteoartrózou nosných kloubů. Před operací značily nejnižší kvalitu života kódy týkající se fyzického zdraví a bolesti. V těchto kódech také došlo k největšímu zlepšení po operaci. Z faktorů prostředí byly největšími facilitátory rodina a přátelé a bariérami stavební uspořádání okolí.Závěry.
Vybrané kódy klasifikace vypovídají o objektivním zlepšení zdravotního stavu a kvality života u pacientů po implantaci totální endoprotézy. Na podkladě provedených korelací s dalšími dotazníky hodnotícími kvalitu života těchto pacientů a porovnání se zahraničními studiemi je lze chápat jako doporučený soubor kódů pro pacienty s osteoartrózou v ČR.Klíčová slova:
Osteoartróza kolenního kloubu, osteoartróza kyčelního kloubu, totální endoprotéza, Mezinárodní klasifikace funkčních schopností, disability a zdraví, kvalita života.Úvod
Množství nemocných s osteoartrózou (OA) v celosvětovém měřítku roste, což je dáno demografickým vývojem, stárnutím populace a ve velké míře také poměrně vysokým procentem obyvatel s nadváhou či obezitou (1). Český statistický úřad ČR uvádí k 1. 1. 2013 podíl osob ve věku nad 65 let 16,8 % populace a předpokládá nárůst k 1. 1. 2051 na 32,5 % populace České republiky (2). Hlavními příznaky OA kolenního a kyčelního kloubu jsou bolest a ztuhlost kloubu projevující se poruchou hybnosti, zejména obtížemi spojenými s chůzí. V pokročilých stádiích onemocnění vedou zmíněné problémy nezřídka k uzavírání se nemocného v domácím prostředí a k rozvoji sociální izolace. Tyto symptomy ovlivňují také psychiku člověka, což se může projevovat úzkostí a podrážděností. V době čekání na operaci se pak dostavuje strach a nervozita z plánované operace a z důsledků z ní plynoucích, jako je například strach z invalidity nebo obavy ze závislosti na okolí a blízkých (3). Na základě těchto skutečností můžeme konstatovat, že OA v pokročilých stádiích onemocnění výrazně ovlivňuje kvalitu života nemocných. Je tedy důležité se zaměřit na hodnocení kvality života pacientů před a po implantaci totální endoprotézy (TEP) kolenního nebo kyčelního kloubu.
K hodnocení kvality života je možné využít generické testy, které hodnotí kvalitu života obecně (Short Form 36 Health Survey Questionnaire – SF–36) a specifické testy, které se zaměřují na skupiny pacientů s určitým onemocněním jako je např. OsteoArthritis Knee and Hip Quality of Life – OAKHQOL (4). Hodnotit kvalitu života lze i pomocí Mezinárodní klasifikace funkčních schopností, disability a zdraví (MKF) neboli International Classification of Functioning, Disability and Health (ICF), která patří do klasifikací vytvořených Světovou zdravotnickou organizací (World Health Organization, WHO) (5).
Nejdůležitějším úkolem MKF klasifikace je definovat jednotný a standardizovaný jazyk pro popis zdraví a souvisejících faktorů, který bude celosvětově shodný a bude využitelný na úrovni pracovníků zdravotní péče, politiků, vědců a osob s funkčním postižením (5). MKF je pomůckou pro statistické zpracování a shromažďování dat, je výzkumným prostředkem pro měření kvality života, je klinickým nástrojem využívaným například pro porovnání účinnosti metod léčby a rehabilitace (RHB) (6, 7).
Vývoj klasifikace MKF. První informace o snaze vytvořit klasifikaci nemocí, která bude sloužit pro porovnání nemocí v mezinárodním měřítku, se objevují od roku 1918. Jacques Bertillon, pařížský statistik, vytvořil „Bertillonovu klasifikaci“ příčin smrti v roce 1893, která byla doporučena k mezinárodnímu používání, v roce 1899 byla přejmenována na Mezinárodní klasifikaci příčin smrti (8). Můžeme ji chápat jako předchůdkyni dnešní Mezinárodní statistické klasifikace nemocí a přidružených zdravotních problémů, dnes používáme její 10. verzi (MKN-10). Tato klasifikace však nebere v úvahu to, že stejné onemocnění, tedy diagnóza se shodným kódem, může u nemocných vyvolat různě závažné obtíže a omezení (9). Z toho důvodu začali odborníci pracovat na klasifikaci nové, kterou přijala WHO v roce 1980 pod názvem „International Classification of Impairments, Disabilities and Handicaps (IC IDH). Ta byla přeložena do češtiny v roce 1984 (8, 10).
Aktualizovaná klasifikace „International Classification of Functioning, Disability and Health“ (ICF) byla WHO vydána v roce 2001 a proběhla dohoda o jejím využívání jako základu rehabilitace v Evropské unii. Do českého jazyka byla přeložena v plném znění v roce 2008 pod názvem „Mezinárodní klasifikace funkčních schopností, disability a zdraví“ (MKF) (7). O její propagaci a zavádění v České a Slovenské republice se zasloužili Pfeiffer a Švestková z Kliniky rehabilitačního lékařství 1. LF UK v Praze (6, 11). Její používání je ošetřeno legislativou, podle sdělení Českého statistického úřadu ČR a Ministerstva zdravotnictví ČR ve sdělení č. 431/2009 Sb., došlo k zavedení klasifikaci MKF od 1. 7. 2010, její používání je zařazeno do oblastí činností poskytovatelů zdravotních služeb a vedení zdravotnické dokumentace (12).
Biopsychosociální model podle ICF zahrnuje 5 komponent. První komponentou jsou tělesné funkce (body functions, b), které zahrnují všechny funkce tělesné i psychické. Další oblastí kódování jsou tělesné struktury (body structures, s), jež hodnotí anatomické části těla a orgány (10). Při hodnocení stanovujeme poruchu funkce nebo struktury, neboli poškození (5). Třetí komponentou jsou aktivity a participace (activities and participation, d), aktivita provedení určité činnosti může být omezená. Participace znamená provedení úkolu v kontextu společenské situace, překážky v zapojení do běžných denních aktivit ve společnosti (9). Poslední komponentou jsou faktory prostředí (environmental factors, e), které mohou být pro nemocného bariérou (problémem), jedná se např. o chůzi v lese po nerovném terénu. Jsou označovány hodnotou bez znaménka (13). Nebo jsou hodnoceny jako facilitátor, kdy pacientovi napomáhají, v tom případě se označují znaménkem +. Jde zejména o pomoc rodiny, ale také o používání kompenzačních pomůcek – berle, nebo o užívání léků (analgetika) (14). K faktorům prostředí je přidružena komponenta faktory osobnosti, které nejsou v klasifikaci uvedeny, jde totiž o velmi širokou oblast (5). Významnost kódů se hodnotí pomocí pětistupňové škály: 0 žádný problém – 4 maximální problém (15). Leonardi a kol. (2010) potvrzují využitelnost klasifikace v praxi v projektu MHADIE (Measuring Health And Disability In Europe), na němž se podílelo 16 států, včetně ČR, v letech 2006–2007 (10). Klasifikace byla použita u 1 200 pacientů s těmito nemocemi: poranění mozku a bipolární poruchy, CMP, migréna, deprese, nemoci pohybového aparátu a roztroušená skleróza (8, 10, 16).
S klasifikací by měl pracovat multidisciplinární tým spolu s pacientem. Jde o zdravotníky různých odborností: lékař (zejména rehabilitační, ortoped), fyzioterapeut, ergoterapeut, všeobecná sestra atd. (14, 17). Celá klasifikace MKF je velmi rozsáhlá, obsahuje 1424 kategorii (13). V každodenní praxi není možné pracovat s takovým množstvím kódů a ani zdaleka by všechny nebyly využity. Proto Stucki a kol. (2002, 2008) v Mnichově vytvořili ICF Checklist (formulář), který obsahuje pouze 125 kódů na 12 stranách a jeho vyplnění by mělo zabrat asi hodinu (8, 18, 19). Další vhodnou praktickou pomůckou jsou ICF Core Sety. Jde o seznam kódů definovaných a validovaných pro určité onemocnění, např. ICF Core Set pro pacienty s OA, revmatoidní artritidou a s dalšími nemocemi. Dosud jich bylo vytvořeno přibližně 30, některé mají i zkrácené verze – Brief ICF Core Set pro pacienty s OA (19). V Evropě se na jejich vývoji stále pracuje (12, 20). Dreinhöfer a kol. (2004) popisují vznik ICF Core Setu pro OA na konferenci (An international ICF consensus konference), která se konala v dubnu 2002, zúčastnilo se jí 17 odborníků (13 lékařů, 4 fyzioterapeuti) ze 7 států. Na základě této konference, předchozího studia a pilotního šetření u 55 pacientů s OA vznikl ICF Core Set pro OA i jeho zkrácená verze (21). ICF Core set obsahuje celkem 55 kódů, z domény tělesné funkce 13 kódů, tělesné struktury 6 kódů, aktivity a participace 19 kódů a faktory prostředí 17 kódů (22). Oberhauser (2013) popisuje jeho zkrácenou verzi – Brief ICF Core set pro pacienty s OA zahrnuje 13 kódů (15).
Cílem této studie bylo zjistit kvalitu života pacientů s OA před implantaci TEP kolenního nebo kyčelního kloubu a po operaci pomocí vybraných kódů MKF a porovnat výsledky s dalšími nástroji hodnotícími kvalitu života u sledovaných respondentů.
Pacienti a metodika
Studie byla rozdělena na pilotní studii a vlastní výzkumné šetření.
Pilotní studie. Pilotní studie proběhla v období 1/2013 – 3/2013 na ortopedickém oddělení nemocnice krajského typu. Bylo osloveno 30 pacientů, kteří byli přijati na oddělení s OA kolene nebo kyčle k implantaci TEP. Pilotní vzorek respondentů tvořilo 55 % respondentů s OA kolene a 45 % respondentů s OA kyčelního kloubu. Šlo o 63 % žen a 37 % mužů, jejich průměrný věk byl 68 let. Pilotní studie byla zaměřena na vybrání kódů z klasifikace MKF.
S respondenty byl veden rozhovor na základě předem stanovených bodů, týkajících se problémů, které souvisí s OA. Pacienti uváděli, v čem mají problémy ve 12 definovaných oblastech. Otázky byly pokládány např. takto: „Pociťujete omezení v oblasti … související s osteoartrózou?“ Sledovanými oblastmi byla např. hybnost, soběstačnost, domácí práce, sociální kontakty, vliv počasí, atd. Také byl pokládán dotaz, co nebo kdo jim nejvíce pomáhá problémy překonat (dotazované oblasti jsou souhrnně uvedeny v tabulkách 1 a 2, první sloupec). Byla hodnocena četnost odpovědí u dotazovaných respondentů, podle odpovědí byly voleny kódy MKF klasifikace, které budou hodnoceny ve vlastní studii.
Tab. 1. Vybrané kódy klasifikace MKF z komponent tělesné funkce, tělesné struktury a aktivity a participace. 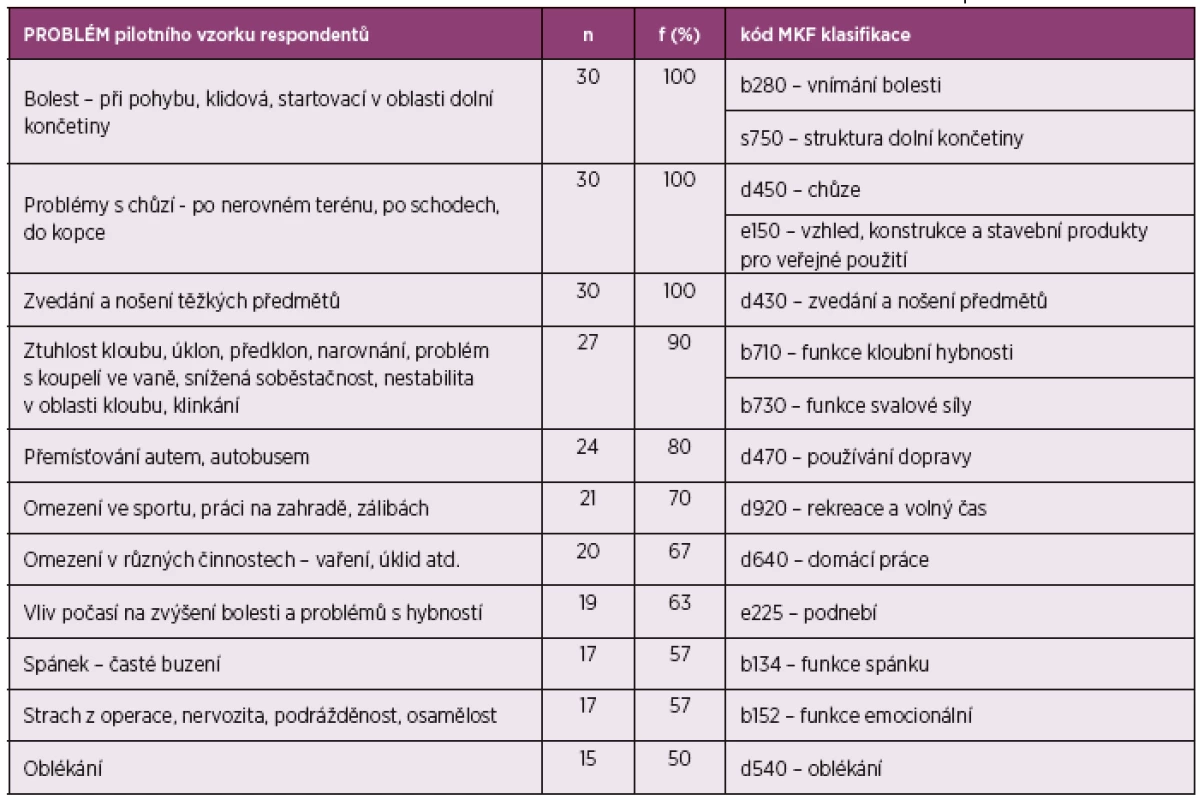
Tab. 2. Vybrané kódy klasifikace MKF z komponenty faktory prostředí. 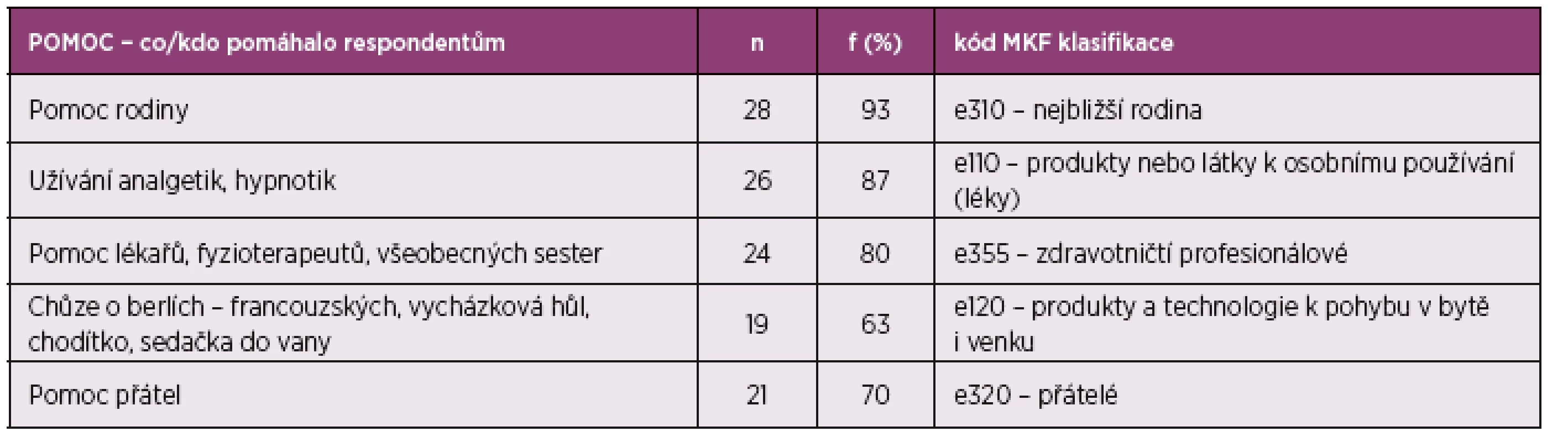
Vlastní výzkumné šetření. Osloveno bylo 100 respondentů s OA kolene a 100 respondentů s OA kyčelního kloubu, poté byli tito pacienti vyšetřeni za 3 (60 %) nebo 6 (40 %) měsíců po operaci. V obou skupinách převažovaly ženy s onemocněním kolen 59 % a s OA kyčlí 66 %. Průměrný věk respondentů s OA kolene byl 69 let, s OA kyčle 68 let, v obou skupinách respondentů měly převahu ženy (OA kolene 59 %, OA kyčle 66 %), jednalo se o pacienty s pokročilou chorobou (byli zastoupeni pouze pacienti s III. a IV. stupněm OA podle Kellgrena a Lawrence, indikovaní k TEP). Průměrně 84 % respondentů je ve starobním důchodu a 58,5 % žije s partnerem. Nejčastějším přidruženým onemocněním respondentů byla arteriální hypertenze. Průměrná doba obtíží s OA od prvních příznaků po implantaci TEP byla u obou skupin respondentů shodná – 7 let. Průměrná hodnota BMI u pacientů s OA kolene byla 30,66, u pacientů s OA kyčle 30,20.
První fáze studie probíhala před implantací TEP při přejetí pacienta na aseptickou část ortopedického oddělení Pardubické nemocnice k implantaci TEP kolenního nebo kyčelního kloubu. Výzkum probíhal v období 6/2013 – 12/2014. Druhá fáze studie probíhala u stejného vzorku respondentů s odstupem 3 nebo 6 měsíců po implantaci TEP v období 9/2013 – 3/2015 v ortopedické ambulanci zmíněného zdravotnického zařízení při kontrole pacienta u operatéra. Po 3 měsících bylo dotazováno 120 respondentů a po 6 měsících 80 respondentů. Původním záměrem bylo hodnotit kvalitu života u pacientů 6 měsíců po operaci, což bylo velmi problematické vzhledem k tomu, že na kontrolu po 6 měsících od operace již nejsou zváni všichni pacienti.
Klasifikace MKF je obsáhlá, vždy byl hodnocen pouze první kvalifikátor (kv), neboli rozsah problému, jak je uvedeno v tabulce číslo 3. Hodnocení v procentech bylo shodné i pro faktory prostředí (s odlišným slovním hodnocením). Byly klasifikovány vybrané kódy MKF získané rozhovorem s respondentem a konsenzem všeobecné sestry a fyzioterapeuta, kdy proběhlo ohodnocení respondenta procentuálně po desítkách procent. Podle toho byl určen kvalifikátor. Oba zdravotníci podílející se na hodnocení byli vyškoleni v praktickém využití klasifikace kurzy. Výsledky po operaci jsou uvedeny souhrnně pro období 3 a 6 měsíců od operace. V obou fázích studie byla společně s vybranými kódy MKF hodnocena kvalita života testy SF-36 a OAKHQOL. Dotazník SF-36 obsahuje 36 otázek zaměřených na hodnocení kvality života a zdraví, sleduje 8 oblastí, jako je např. fyzické funkce, emoční omezení rolí, duševní zdraví atd. Dotazník OAKHQOL hodnotí omezení kvality života týkající se nemocných s OA, hodnotí 43 položek v 5 kategoriích: fyzické aktivity, psychické zdraví, bolest, sociální podpora a sociální aktivity (4, 23).
Tab. 3. Hodnocení komponent tělesné funkce, tělesné struktury a aktivity a participace (7). 
Výsledky
Pilotní studie. Na základě odpovědí pacientů a konzultace s odborníky bylo vybráno 19 kódů z ICF Core Setu pro pacienty s OA. Problémy uvedené respondenty při rozhovoru byly konzultovány fyzioterapeutem a všeobecnou sestrou, následně byly spojeny a jsou k nim přiřazeny kódy MKF klasifikace, které jsou stanoveny podle českého překladu – české verze MKF (7). Z tabulky 1 je patrné, že nejvíce respondentů uvádělo jako problém bolest v oblasti kloubu, chůzi, zvedání a nošení těžkých předmětů. Zmíněné problémy byly uvedeny všemi oslovenými respondenty. Dále pak šlo o problémy s hybností, nestabilitou kloubu, používání dopravních prostředků, omezení v zálibách a domácích pracích. Poměrně mnoho (19 respondentů) uvedlo negativní vliv počasí na příznaky onemocnění, problémy se spánkem a strach z operace uvedlo 17 respondentů. V tabulce 2 jsou uvedeny možnosti pozitivního působení na pilotní vzorek pacientů v tom směru, co nebo kdo pacientům pomohl překonávat obtíže spojené s onemocněním. Vysoké procento respondentů uvedlo jako facilitátor (prostředek pomoci) rodinu a také užívání analgetik, které tlumí příznaky onemocnění. Pozitivně je hodnocena pomoc zdravotníků a přátel. Respondenti též zmiňovali využívání kompenzačních pomůcek.
Vlastní výzkumné šetření. Z tabulky číslo 4 je patrné, že v komponentě tělesných funkcí došlo k výraznému snížení obtíží. Čím nižší hodnota procent a kvalifikátoru, tím menší problém má pacient. U nemocných s OA kolenního i kyčelního kloubu byl nejvýznamnější rozdíl hodnot před a po operaci v doméně b 280 vnímání bolesti – z kvalifikátoru 3 na 1 (u kolen hraničně 2). Dalšími výrazně sníženými kvalifikátory z této oblasti jsou: b 710 funkce kloubní hybnosti a b 730 funkce svalové síly. V komponentě tělesných struktur došlo ke snížení obtíží z kvalifikátoru 3 na 2 v kódu s750 – struktura dolní končetiny.
Tab. 4. Výsledky MKF – tělesné funkce, tělesné struktury a aktivity a participace. 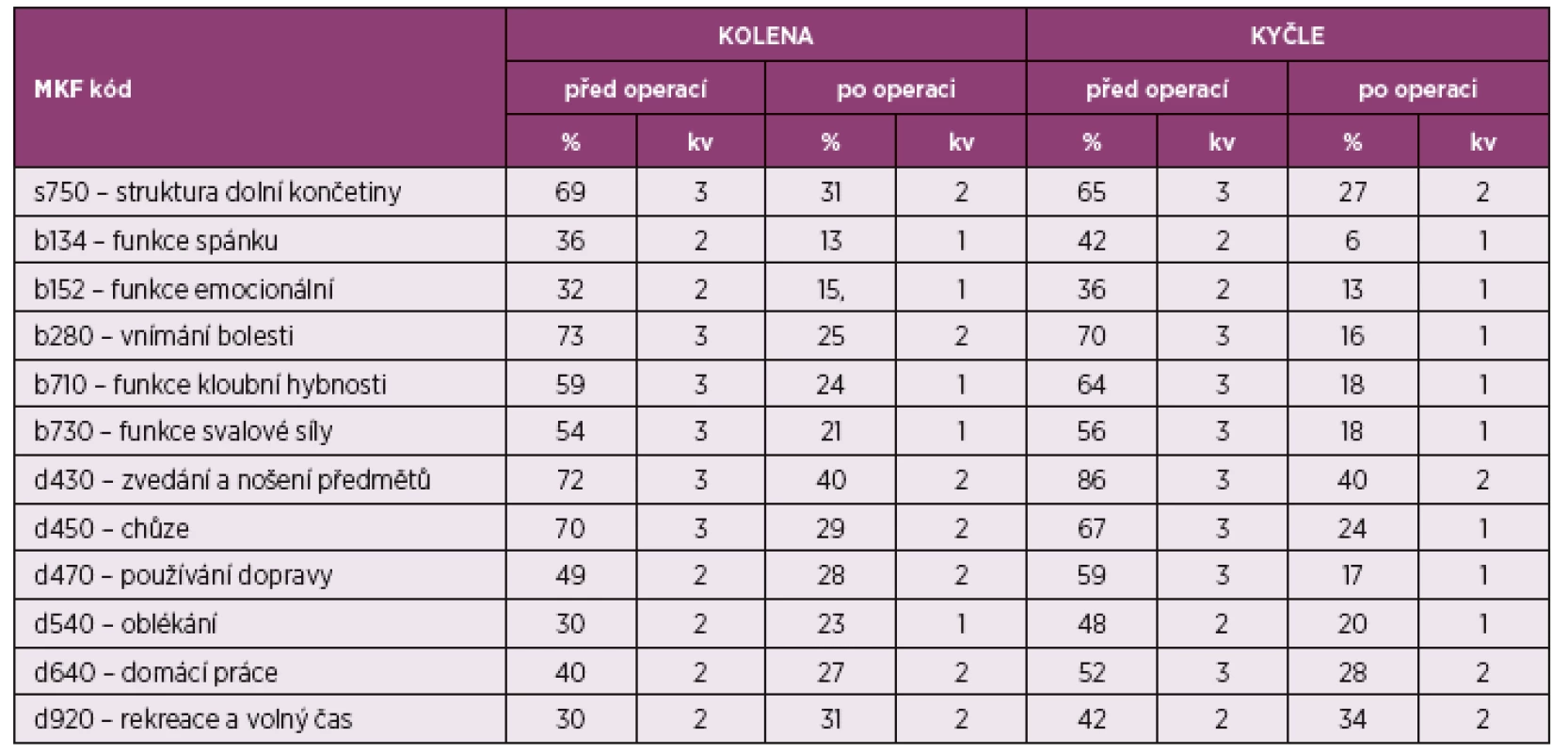
Hodnocení jednotlivých kvalifikátorů probíhá podle tabulky číslo 3 V komponentě aktivity a participace je patrné největší zlepšení v kódech d 450 chůze a d 470 používání dopravy. V kódu d 430 ke zlepšení nedošlo, to je ale ovlivněno tím, že pacientům po operaci není doporučeno zvedat a nosit těžké předměty. V kódech d 540 oblékání a d 640 domácí práce nebyl velký problém před operací, po operaci však došlo ke zlepšení. V kódu d 920 rekreace a volný čas zůstaly hodnoty téměř shodné, což může značit to, že 3 nebo 6 měsíců po operaci se pacienti ještě necítí na absolvování náročnějších aktivit v rámci trávení volného času.
Kódy v komponentě faktory prostředí jsou uvedeny v tabulce číslo 5. Vyjadřují fyzické, psychické a sociální prostředí, ve kterém jedinec žije. Jako facilitátory („pomocníky“) pacienti hodnotili kód e 110 – produkty nebo látky k osobnímu používání (oblast léků a potravin), pod tímto kódem je zahrnuto zejména užívání analgetik, případně hypnotik, tedy léků, které pomáhají pacientovi tlumit symptomy onemocnění. Je patrný rozdíl v hodnotě kvalifikátorů před a po operaci, související s uváděnou intenzitou bolesti před a po operaci. Dalším hodnoceným facilitátorem je kód e120 produkty a technologie pro osobní pohyblivost v bytě i venku. Tento kód zahrnuje technické pomůcky pro zajištění hybnosti u sledovaných pacientů. Jde zejména o berle francouzské nebo o vycházkovou hůl a také o dopravní prostředky – auto, autobus. V tomto kódu je patrné mírné zlepšení pooperačního stavu, není však tak významné vzhledem k tomu, že u pacientů je sledováno poměrně krátké pooperační období, kdy ještě nemocní chodí o berlích (většina pacientů má berle do 3 měsíců, někteří do 6 měsíců) a mohou přetrvávat i problémy s užíváním dopravy. Do tohoto kódu můžeme zařadit také pomůcky ke zlepšení soběstačnosti – sedačky do vany, madla, atd.
Tab. 5. Výsledky kódů MKF – faktory prostředí. 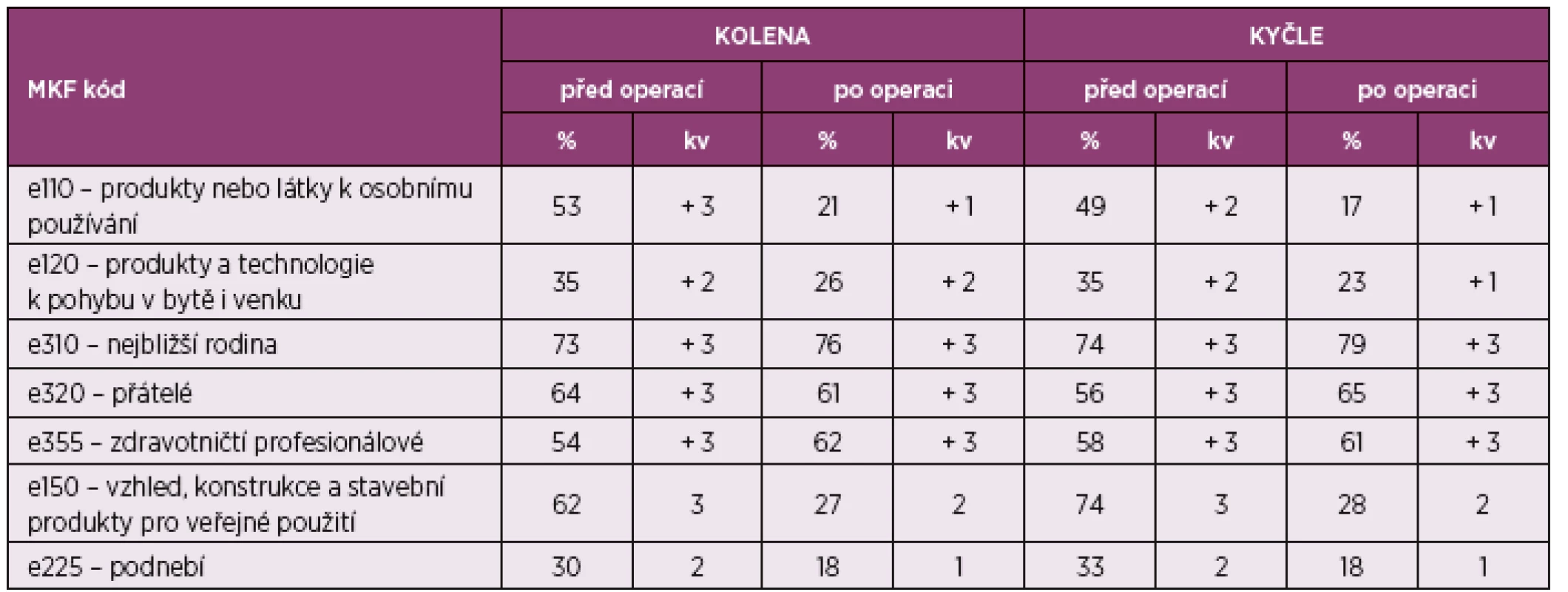
Hodnocení jednotlivých kvalifikátorů probíhá podle tabulky číslo 3. Facilitátory jsou také osoby, které ovlivňují celkový stav pacienta. Jde o kód e 310 nejbližší rodina, který má pro pacienty nejvyšší hodnotu. Je patrné, že rodiny nemocných pacientům pomáhají a na základě výsledků můžeme konstatovat, že míra pomoci a podpory je při všech sledováních konstantní. Dalším facilitátorem této oblasti je kód e 320 přátelé, který má také konstantní míru, a kód e 355 zdravotničtí profesionálové. Všechny tyto tři kódy jsou hodnoceny kvalifikátorem + 3 těžká facilitace, která znamená velkou pomoc pro pacienta.
Druhou části faktorů prostředí jsou bariéry. Jde o hodnocení situací a obtíží, které pacientovi způsobují problém z vnějšího prostředí. V této oblasti pacienti nejčastěji uváděli problémy v kódu e150 – vzhled, konstrukce a stavební produkty a technologie pro veřejné i soukromému využití (soukromé využití kód e155), dosahovaly hodnoty kvalifikátoru 3, což je těžká bariéra. Pacientům dělala nejvýraznější problém chůze ze schodů, do schodů a chůze po nerovném terénu, například v lese, v domácím prostředí pak přítomnost prahů. Při hygieně byla velkou obtíží koupel ve vaně, tedy nutnost vlézt a vylézt z vany. To bylo řešeno sedátky, nástavci, nebo přebudováním vany na sprchový kout se sedačkou. Další hodnocenou bariérou je kód e 225 podnebí (kvalifikátor v rozsahu 2 – středně těžká bariéra), respondenti uváděli zvýšenou bolestivost a zhoršení hybnosti vlivem změn počasí.
Součásti studie bylo ověření platnosti stanovených kódů s dotazníky SF-36 a OAKHQOL. Byly sledovány korelace vybraných kódů zařazených do komponent s doménami uvedených dotazníků. V tabulce 6 jsou uvedeny korelace vybraných domén dotazníku OAKHQOL a komponent MKF klasifikace. Jsou patrny významné korelace v doménách zaměřených na fyzické aktivity a funkce, aktivity a participace. Dále v obou hodnotících nástrojích tělesná omezení ovlivňují psychické funkce. Významná je také korelace bolesti a tělesných funkcí a souvisí spolu také faktory prostředí (fyzické) a fyzické aktivity. Obdobné výsledky byly zjištěny i Spearmanovou pořadovou korelací komponent MKF s doménami dotazníku SF-36. Vybrané kódy klasifikace MKF mají podobné výsledky jako porovnávané dotazníky, můžeme tedy vybrané kódy považovat za vhodný soubor kódů pro hodnocení zdravotního stavu a kvality životy pacientů s OA.
Tab. 6. Hodnoty Spearmanova koeficientu pořadové korelace pro domény dotazníku OAKHQOL a komponenty MKF. 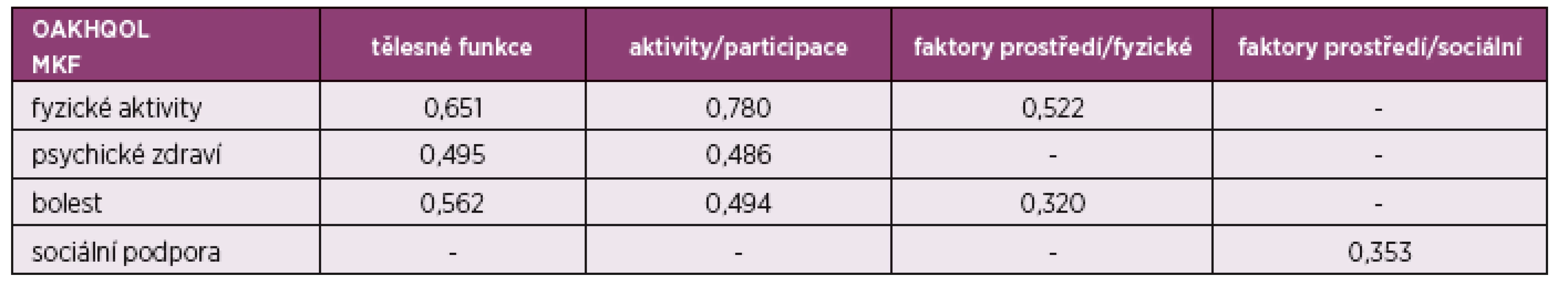
Diskuse
Porovnat stanovené kódy ICF Core Setu pro pacienty s OA můžeme se studií Bossmanna a kol. (2011), která se týkala validizace ICF Core setu pro OA, kdy byli v roce 2009 dotazováni fyzioterapeuti (72 z 23 zemí, z 6 světových regionů) pracující s pacienty s OA. Tito odborníci uváděli problémy pacientů s OA v oblasti bio-psycho-sociální, následně došlo ke spojení a k procentuálnímu vyjádření četnosti odpovědí definovaných odborníky. Jednalo se o tři kola výběru, ze kterých vzešel ICF Core Set pro pacienty s OA (24). V tabulce 7 jde o porovnání odpovědí odborníků (2009) a pacientů s OA kolene nebo kyčle v naší studii. Jsou patrné podobné odpovědi v oblastech týkajících se bolesti, funkce kloubní hybnosti a svalové síly, zvedání a nošení předmětů, chůze a rekreace a volného času. Větší problém u našich respondentů je patrný v oblasti spánku, emocionální funkce, domácích pracích a vztahu s nejbližší rodinou. Zajímavý je kód e 110 – produkty nebo látky k osobnímu používání neboli užívání léků (analgetika), kdy sledovaní respondenti užívali analgetika před operací v 88 % (pa-cienti OA kolene) a v 83 % (s OA kyčle). Zahraniční studie ukázala v této oblasti daleko nižší hodnotu. Nižší hodnota v zahraniční studie se týkala také kódu e 150 vzhled, konstrukce a stavební produkty pro veřejné použití. Jde zejména o problematiku chůze po schodech, po nerovném terénu, atd. Sledovaní respondenti s OA kolene uvedli problém v 98 % případů, a ve 100 % případů u OA kyčle. S touto problematikou souvisí stavební uspořádání bytu či domu, kdy 55 % našich respondentů s OA kolene a 59 % s OA kyčle provedlo přestavby v bytě kvůli OA. Šlo nejčastěji o záměnu vany za sprchový kout. Také oblasti e 225 podnebí nebyla zahraničními profesionály přikládána taková pozornost, jakou uvedli naši respondenti. Zahraniční studie neuvádí kód e 320 přátelé, který naši respondenti uvedli. Naopak zahrnula další kódy, které naše studie neřeší, jde například o kód b 770 funkce vzoru chůze, d 410 měnění základní pozice těla, nebo d 475 řízení (vozidla) (24). Z výsledků je patrné, že v zásadních otázkách se neliší odpovědi respondentů z naší studie od položek definovaných odborníky.
Tab. 7. Porovnání MKF klasifikace se zahraniční studií (24). 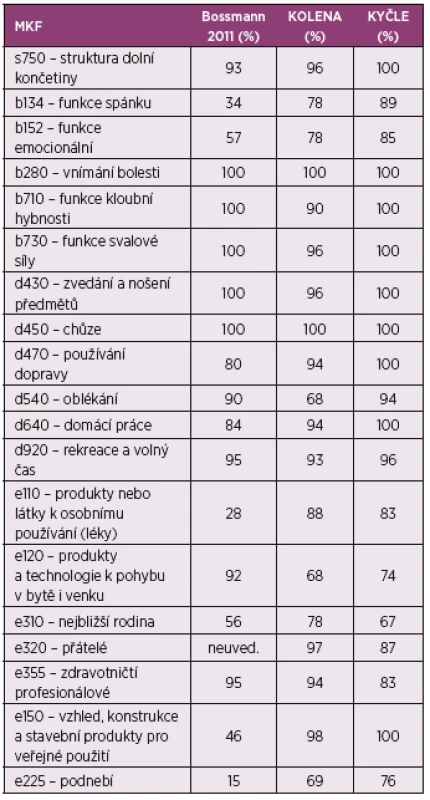
Oberhauser (2013) popisuje tvorbu zkrácené verze – Brief ICF Core Set pro pacienty s OA, která byla tvořena na základě hodnocení 879 pacientů s OA ve 34 studijních centrech 20 zemí. Vyškolení výzkumníci vycházeli z ICF Core setu pro OA, zkrácená verze byla vytvořena na podkladě odpovědí respondentů a konsenzu odborníků. Zahrnuje 13 kódů: komponenta tělesné funkce má 3 kódy, tělesné struktury 3 kódy, aktivity a participace 3 kódy a faktory prostředí 4 kódy (15). V tabulce 8 je uvedeno porovnání s touto zkrácenou verzí, u zkrácené verze je uvedeno pouze 10 kódů, zbylé 3 kódy oficiální verze se vztahují k funkci horní končetiny. Je patrno, že ve většině komponent jde o podobné výsledky, které zahrnují v naší studii více kódů. Pouze v komponentě faktory prostředí se některé z kódů liší.
Tab. 8. Porovnání MKF klasifikace se zkrácenou verzi Brief ICF Core set for Osteoarthritis (15) 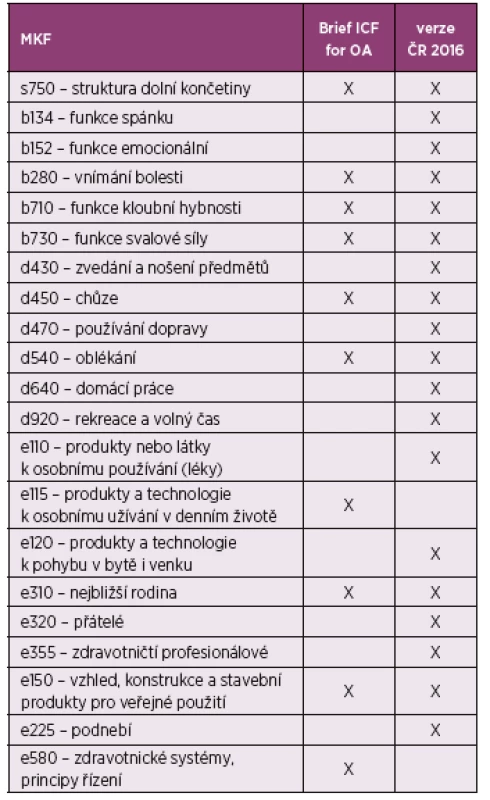
Závěr
Hodnocení vybraných kódů klasifikace MKF konsenzem zdravotníků prokázalo u zkoumaného vzorku respondentů po implantaci TEP objektivní zlepšení zdravotního stavu a zvýšení kvality života. Před operací značily nejnižší kvalitu života kódy týkající se fyzického zdraví (zvedání a nošení předmětů) a bolesti. V těchto kódech také došlo k největšímu zlepšení. Z faktorů prostředí byly největšími facilitátory rodina a přátelé a bariérami vzhled, konstrukce a stavební produkty pro veřejné použití (schody). Kódy byly vybrány na základě odpovědí respondentů, z obsáhlé klasifikace MKF, jsou to kódy, které nejvíce odpovídaly problémům pacientů. Jejich korelace s dalšími hodnotícími nástroji použitými u sledovaného vzorku respondentů jsou významné, lze je chápat jako seznam kódů ověřených a definovaných pro pacienty s osteoartrózou v ČR. Tento soubor kódů může velmi usnadnit práci s touto poměrně obtížnou, rozsáhlou a časově náročnou klasifikací a pomoci jejímu rozšíření v odborné praxi.
adresa pro korespondenci:
MUDr. Marie Holubová, Ph.D.
Katedra ošetřovatelství
Fakulta zdravotnických studií
Univerzita Pardubice
Průmyslová 395,
532 10 Pardubice
tel. 466 037 807
e-mail: marie.holubova@upce.cz
Zdroje
1. Pavelka K. Doporučení České revmatologické společnosti pro léčbu osteoartrózy kolenního, kyčelního a ručních kloubů. Čes Revmatol 2012; 20 : 138–57.
2. Štyglerová T, Němečková M, Šimek M. Stárnutí se nevyhneme. Praha: Český statistický úřad ČR, 2014. Dostupné na: https://www.czso.cz/csu/czso/ea002b5947.
3. Gallo J. Osteoartróza, průvodce pro každodenní praxi. Praha: Maxdorf; 2014.
4. Holubová M, Pilný J. Kvalita života pacientů s osteoartrózou kolenního a kyčelního kloubu–přehled využívaných dotazníků. Ortopedie 2016; 10 : 37–42.
5. Švestková O, Hoskovcová S. Nové přístupy v náhledu na občana se zdravotním postižením a Mezinárodní klasifikace funkčních schopností, disability a zdraví. E-psychologie 2010; 4(4): 27–40.
6. Švestková O. Základní informace a praktické využití Mezinárodní klasifikace následků onemocnění a úrazů WHO – International Classification of Impairment, Disability and Handicap (IC IDH, 1980) International Classification of Impairment, Disability nad Health (ICF, 2001). Prak lék 2002; 82 : 90–2.
7. Pfeiffer J, Švestková O. Mezinárodní klasifikace funkčních schopností, disability a zdraví: MKF. Praha: Grada Publishing; 2008.
8. Švestková O. Mezinárodní klasifikace funkčních schopností, disability a zdraví (ICF)–kvantitativní měření kapacity a výkonu. Cesk Slov Neurol N 2009; 72/105 : 580–6.
9. Bruthansová D, Červenková A, Jeřábková V. Nová klasifikace nemoci a zdraví. Čes Ger Rev 2009; 7 : 90–6.
10. Cieza A, Stucki G. The International Classification of Functioning, Disability of Health: ist development proces and content validity. Eur J Phys Rehabil Med 2008; 44 : 303–13.
11. Zvoníková A, Wernerová J. Využití Mezinárodní klasifikace funkčních schopností, disability a zdraví–ADL a IADL v posuzování stupně nezávislosti. Geri a Gero 2013; 2 : 137–41.
12. Švestková O. Základní principy současné neurorehabilitace. Neurol praxi 2013; 14 : 136–9.
13. International Classification of Functioning, Disability of Health: ICF, World Health Organization, Geneva; Switzerland: WHO; 2001.
14. Matlasová H. Praktická aplikace Mezinárodní klasifikace funkčních schopností, disability a zdraví. Kontakt 2011; 13(1): 54 - 64.
15. Oberhauser C, Escorpizo R, Boonen A, Stucki G, Cieza A. Statistical Validation of the Brief International Classification of Functioning, Disability and Health Core Set for Osteoarthritis Based on a Large International Sample of Patients With Osteoarthritis. Arthritis Care & Research 2013; 65(2): 177–86.
16. Leonardi M, Chatterji S, Ayuso-Mateos JL, Hollenweger J, Ustün B, Kostanjsek NF et al. Integrating Research into Policy Planning: MHADIE Policy Recommendations. Disabil Rehabil 2010; 32(Suppl 1): 139–47.
17. Pfeiffer J, Švestková O. Jak Pracovat s MKF (Mezinárodní klasifikacífunkčních schopností, disability a zdraví). Rehabil a fyz lék 2009; 16 : 47–52.
18. Stucki G, Cieza A, Evert T, Kostanjsek NF, Chatterji S, Ustün B. Application of the International Classification of Functioning, Disability of Health (ICF) in Clinical Praktice. Disabil Rehabil 2002; 24(5): 281–2.
19. Stucki G, Kostanjsek NF, Ustün B, Cieza A. ICF-based Classification and Measurement of Functioning. Eur J Phys Rehabil Med 2008; 44 : 315–28.
20. Bickenbach J, Cieza A, Rauch A, Stucki G. ICF CORE SETS – Manual for Clinical Practice. Geneva, Switzerland: 2012 : 140.
21. Dreinhöfer KE, Stucki G, Ewert T, Huber E, Ebenbichler G, Gutenbrunner Ch, et al. ICF Core Set for Osteoarthritis. J Rehabil Med 2004; Suppl (44): 75–80.
22. Schwarzkopf SR, Ewert T, Dreinhöfer KE, Cieza A, Stucki G. Towards and ICF Core Set for Chronic Musculoskeletal Conditions: Commonalities Across ICF Core Set for Osteoarthritis, Rheumatoid Arthritis, Osteoporosis, Low Back Pain and Chronic Widerspread Pain. Clin Rheumatol 2008; 27(11): 1355–61.
23. Guillemin F, Rat A-C, Goetz C, Spitz E, Pouchot J, Coste J. The Mini-OAKHQOL for Knee and Hip Osteoarthritis Quality of Life was Obtained Following Recent Shortening Guidelines. J Clin Epidemiol 2015; 1–9.
24. Bossmann T, Kirchberger I, Glaessel A, Stucki G, Cieza A. Validation of the Comprehensive ICF Core Set for Osteoarthritis: the Perspective of Physical Therapists. Physiotherapy 2011; (97): 3–16.
Štítky
Dermatologie Dětská revmatologie Revmatologie
Článek vyšel v časopiseČeská revmatologie
Nejčtenější tento týden
2017 Číslo 1- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Daivobet gel – lékový profil
- Psoriáza a kouření – vzájemně se potencující rizika?
- V patogenezi psoriázy jde o víc než jen o IL-17A
- Selektivní inhibitor IL-23 risankizumab: nejnovější posila v biologické léčbě psoriázy
-
Všechny články tohoto čísla
- Sjögrenův syndrom
- Využití Mezinárodní klasifikace funkčních schopností, disability a zdraví u pacientů s artrózou kolenního a kyčelního kloubu
- Vztah solubilních faktorů imunitního systému k fenotypu idiopatických zánětlivých myopatií
- Úvodník
- Oznámení
- Doporučení České revmatologické společnosti pro farmakoterapii revmatoidní artritidy 2017
- Česká revmatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Sjögrenův syndrom
- Doporučení České revmatologické společnosti pro farmakoterapii revmatoidní artritidy 2017
- Využití Mezinárodní klasifikace funkčních schopností, disability a zdraví u pacientů s artrózou kolenního a kyčelního kloubu
- Vztah solubilních faktorů imunitního systému k fenotypu idiopatických zánětlivých myopatií
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



