-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Zhodnocení střednědobých výsledků operačního řešení zlomenin krčku talu na Klinice úrazové chirurgie Fakultní nemocnice Brno
Autoři: Radim Ulman; Milan Krtička; Daniel Ira
Působiště autorů: Klinika úrazové chirurgie, Fakultní nemocnice Brno
Vyšlo v časopise: Úraz chir. 25., 2017, č.4
Souhrn
CÍL:
Retrospektivní zhodnocení střednědobých výsledků operační léčby u pacientů se zlomeninou krčku hlezenní kosti léčených na Klinice úrazové chirurgie FN Brno v letech 2008-2014.
Materiál a metody: Sledovaný soubor pacientů tvořilo 15 pacientů, celkem 10 mužů (66,7 %) a pět žen (33,3 %). Průměrný věk v souboru byl 38 let (19–66 let). Indikací k operačnímu řešení byly všechny dislokované zlomeniny krčku talu a též i většina nedislokovaných zlomenin. Jako metoda volby byla použita osteosyntéza dvěma paralelně zavedenými kanylovanými šrouby, a to buď artroskopicky asistovaně, miniinvazivně či s použitím otevřené repozice. Klinické kontroly u sledovaných pacientů byly prováděny v pravidelných intervalech pooperačně, po 1, 3 a 6 měsících a dále po 24 měsících od operace. K zhodnocení výsledků bylo použito AOFAS (American Orthopaedic Foot and Ankle score).
VÝSLEDKY:
Průměrná doba hospitalizace u sledovaného souboru pacientů byla v průměru devět dní.
Doba od úrazu po definitivní operační řešení se pohybovala v rozmezí od jednoho po deset dnů, v průměru 4,7 dne.
S I. typem zlomeniny dle Hawkinse bylo ošetřeno 33,3 %, s II. typem 53,3 % a 13,3 % pacientů s III. typem. Nejčastějším použitým operačním přístupem byl anteromediální přístup (33,3 %).
Dle American Orthopaedic Foot and Ankle score v našem sledovaném souboru dosáhlo výborného výsledku 20 % pacientů, dobrého výsledku 26,7 %, uspokojivého výsledku 20 % a špatného výsledku 33,3 % pacientů.
Průměrné celkové AOFAS skóre bylo 72,5 a pohybovalo se v rozmezí od 38 do 97 bodů. Mezi průměrným AOFAS mezi skupinou pacientů ošetřených do dvou dnů od úrazu a mezi pacienty ošetřenými definitivně s odstupem nebyl rozdíl.
Rentgenové známky artrózy I.-II. stupně byly zjištěny po 24 měsících sledování u 26,7 % pacientů, avaskulární nekróza u 6,7 % pacientů.
DISKUZE:
Mechanizmus úrazu u zlomenin krčku talu je nejčastěji nepřímý a vysokoenergetický. Postihuje zejména mladou, aktivní a mobilní část populace. Při diagnostice zlomenin talu postupujeme od anamnestických údajů, přes fyzikální vyšetření, RTG a CT vyšetření. Operační výkon je možné provést akutně definitivně či etapově odloženě. Indikovány k operačnímu řešení jsou dislokované i nedislokované zlomeniny krčku talu, a to z důvodů časnější pooperační mobilizace a předcházení komplikacím souvisejících s dlouhodobou fixací končenin. Velmi závažnou komplikací, úzce související s anatomickým uspořádáním cévního zásobení talu, je osteonekróza. Mnohem častější, avšak ne tak závažnou komplikací, je rozvoj poúrazové artrózy.
ZÁVĚR:
Zlomeniny hlezenní kosti patří mezi velmi závažné zlomeniny vzhledem k velmi častým poúrazovým komplikacím, jež úzce souvisí s anatomickou strukturou talu, zranitelným cévním zásobením a vysokými mechanickými nároky kladenými na talus. Nejefektivnější omezení daných komplikací je provedení urgentní repozice u každé dislokované, luxační či otevřené zlomeniny. Z našich výsledků sledovaného souboru vyplývá, že zlomeniny krčku talu je možné ošetřit primárně v jedné době či etapově odloženě. Avšak ani nejlepší možné načasování a plánování operačního ošetření těchto zlomenin zcela neeliminuje četné komplikace, které tyto zlomeniny provází.
Key words:
Zlomenina krčku talu, osteosyntéza, výsledky léčby.
ÚVOD
Talus je uzpůsoben svojí stavbou na značnou mechanickou zátěž – nejméně odolný je krček talu. Na talus se neupíná žádný sval, 3/5 povrchu talu jsou kryty chrupavkou, která tvoří celkem pět artikulačních ploch, které značně redukují možnost vstupu cév do kosti, čímž je cévní zásobení talu zranitelnější [1,5,15].
Zlomeniny talu jsou relativně vzácné. Tvoří zhruba 0,85 až 1,0 % ze všech zlomenin, cca 2 % všech poranění dolních končetin a asi 5–7 % poranění nohou. Mechanizmus úrazu je nejčastěji nepřímý [3,19]. Zlomeniny krčku talu tvoří zhruba 50 % všech zlomenin talu [12,17]. Velmi často jsou ve spojení s vysokoenergetickými mechanizmy úrazu – pády z výše, auto a moto-nehody, a to zejména u mladé, aktivní a mobilní části populace [3,16, 19]. S tím, že vysokoenergetický mechanizmus úrazu je v přímé příčinné souvislosti se zlomeninami talu, jistě souvisí fakt, že již v době 1. světové války byl tento typ zlomenin popsán Andersonem, jako „aviators astragalus“, kdy pedál kormidla havarujícího letadla přitlačil pilotovu nohu do dorziflexe [3, 6, 12, 15]. Nízkoenergetický mechanizmus úrazu se uplatní zejména u zlomenin výběžků a hrbolů talu – např. snowboard. Zhruba 15–20 % tvoří otevřené zlomeniny talu v souvislosti se sdruženým poraněním. Tyto zlomeniny charakterizuje poranění okolních měkkých tkání včetně cévního zásobení talu, dislokace a často tříštivý charakter zlomenin [3]. Při zlomeninách se nejčastěji uplatňuje flekčně-extenční mechanizmus poranění. Násilné supinační a abdukční pohyby způsobují luxace. Nejslabším místem této extrémně pevné kosti je krček [19]. Zlomeniny s větší dislokací či luxační zlomeniny mají vzhledem k anatomii cévního zásobení talu vysoké riziko vzniku avaskulární nekrózy. Proto je nezbytná urgentní repozice luxačních zlomenin talu [12, 19].
MATERIÁL A METODIKA
Soubor pacientů
Na Klinice úrazové chirurgie FN Brno bylo od 1. 9. 2008 do 31. 12. 2014 celkem ošetřeno 54 pacientů se zlomeninou talu. Z retrospektivní studie byli primárně vyřazeni pacienti s nedislokovanými periferními zlomeninami talu, kteří byli léčeni konzervativně (n=19), dále pak pacienti operovaní pro periferní zlomeniny talu (n=5) a pacienti se zlomeninami těla talu (n=7). Rovněž pacienti s čistými peritalárními luxacemi (n=4) a pacienti s otevřenými luxačními zlomeninami krčku talu ošetřenými Kischnerovými dráty a zevní fixací (n=4) byli ze souboru vyřazeni. Retrospektivně pak bylo zhodnoceno 15 pacientů se zlomeninami krčku hlezenní kosti, kteří podstoupili osteosyntézu zlomeniny metodou tahových šroubů.
Hodnocené parametry
U daného souboru pacientů jsme retrospektivně sledovali tyto parametry: věk, pohlaví, příčinu úrazu, klasifikovaný typ zlomeniny, přidružená poranění, dobu hospitalizace, dobu od úrazu po definitivní operační řešení, typ operace a operační přístup, AOFAS Ankle – Hindfood scóre (American Orthopaedic Foot and Ankle score) [8], podrobněji viz níže. Dále byly sledovány RTG a známky artrózy a rozsah pohybu hlezna v dorzální a plantární flexi, inverzi a everzi a kvalita dosažené repozice. Přítomnost AVN byla hodnocena šest měsíců po úrazu na základě RTG vyšetření ( AP a bočná projekce hlezna). Při podezření na AVN bylo doplněno nativní MRI vyšetření.
Hodnocení dle AOFAS (American Orthopaedic Foot and Ankle score)
Dotazník hodnocení skládající se z devíti otázek, hodnocení AOFAS v bodové škále 0–100 bodů, kdy se hodnotí tři oblasti: bolest (40 bodů), funkce (50 bodů) a postavení nohy (10 bodů). Součet všech bodů se pak hodnotí v rozmezí 90–100 bodů jako výborný, 80–90 jako dobrý, 70–80 jako uspokojivý a součet bodů pod 70 jako špatný [8].
Zobrazovací metody
Všichni pacienti byli vstupně vyšetřeni pomocí RTG vyšetření hlezna v předozadní, bočné a Drašnarově projekci (obr. 1a,b,c) a RTG nohy v předozadní, šikmé a bočné projekci (obr. 2a,b,c). V pooperačním období ke sledování výsledků léčby byly v našem souboru standardně prováděny RTG kontroly v následujících intervalech: 5.–7. pooperační den a následně po 1, 3, 6, 12 a 24 měsících od operace. U všech pacientů s RTG potvrzenou zlomeninou talu bylo doplněno nativní CT vyšetření poraněné oblasti (obr. 3a,b). Ve většině případů byla použita i 3D CT rekonstrukce (obr. 4).
Obr. 1. a,b,c: RTG hlezna – AP, Drašnarova a bočná projekce 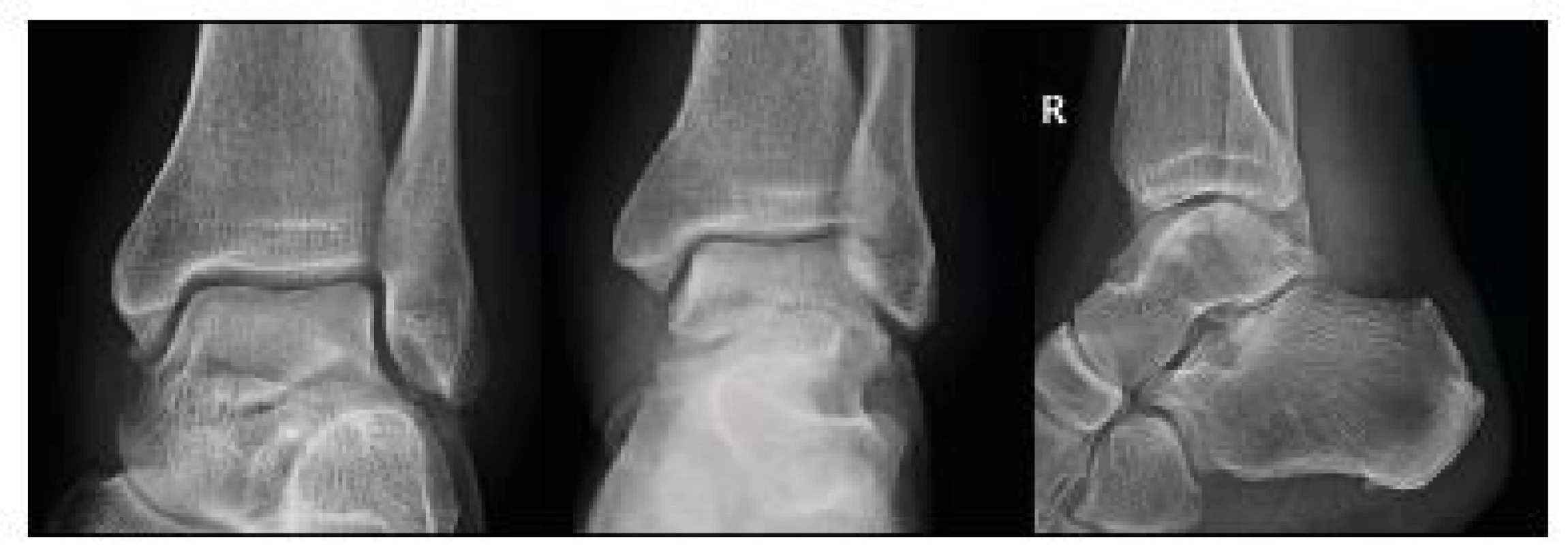
Obr. 2. a,b,c: RTG nohy – AP, šikmá a bočná projekce 
Obr. 3. a,b: CT zlomeniny krčku talu – sagitální a koronární řezy 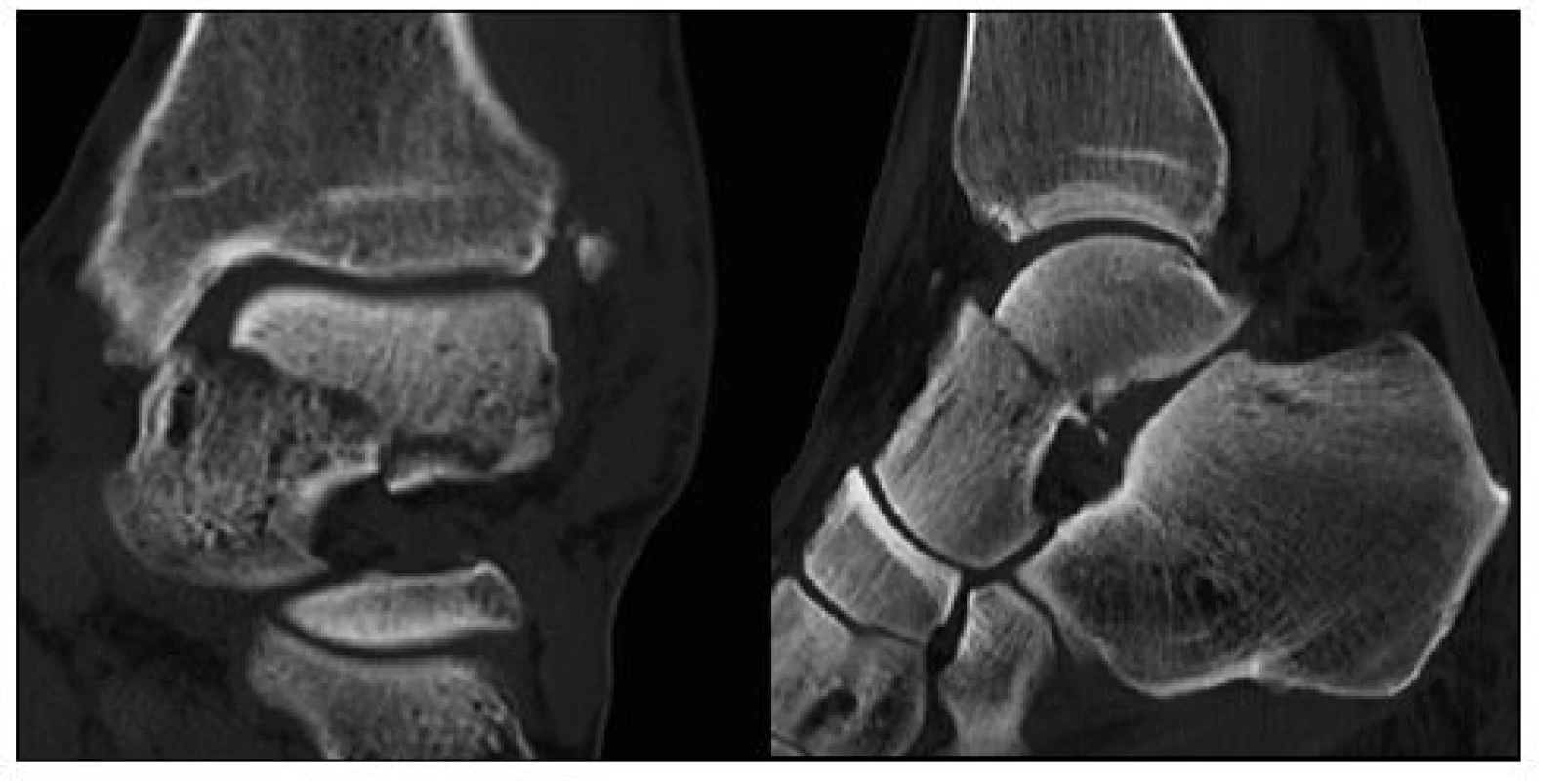
Obr. 4. Třídimenzionální CT rekonstrukce hlezna 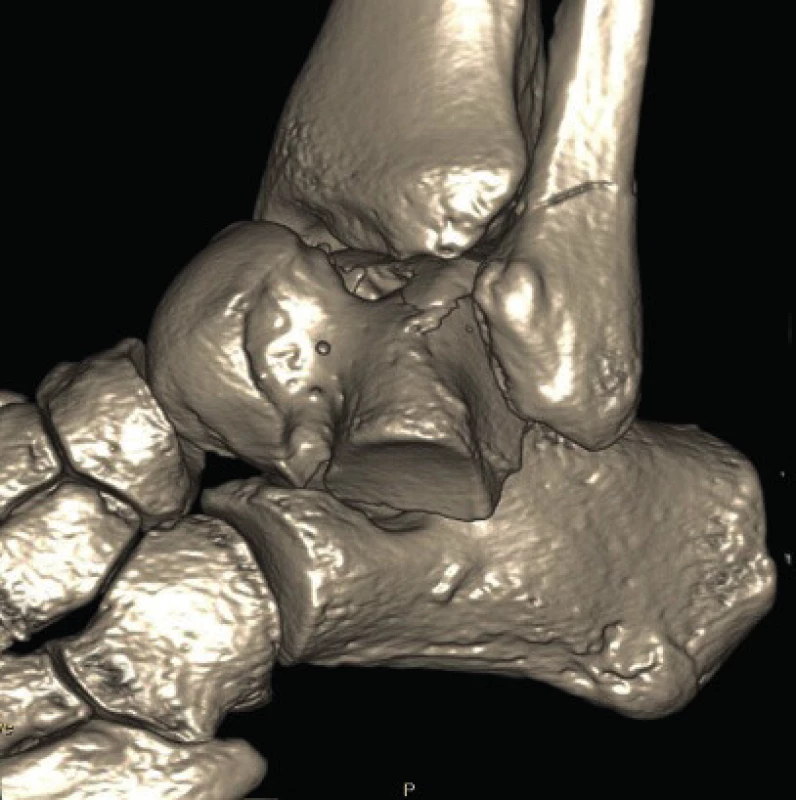
Klasifikace zlomenin
Ke klasifikaci zlomenin krčku talu byla použita Hawkinsova-Canaleho klasifikace zlomenin krčků talu, která byla již v roce 1970 vypracována Hawkinsem s ohledem na cévní zásobení talu a následná rizika vzniku poúrazové avaskulární nekrózy [7], již Canale a Kely v roce 1978 rozšířili o IV. typ zlomenin krčku talu [4].
Indikace, timing, operační přístupy a techniky
Zejména luxační a dislokované zlomeniny krčku talu byly reponovány v době přijetí na ambulanci či urgentním příjmu a fixovány sádrovou dlahou. V případě, že nebylo možné provést repozici na ambulanci, pak byla repozice provedena na operačním sále s naložením zevního fixátoru za účelem snížení poškození cévního zásobení talu a s tím souvisejícího snížení stupně a závažnosti následné osteonekrózy talu.
Artroskopicky (ASK) asistovaná osteosyntéza byla indikována v případě, že se jednalo o nedislokované, či minimálně dislokované, zlomeniny krčku talu. Při artroskopii byl použit antero a posterolaterální přístup do hlezenního kloubu, po výplachu koagul a drobných kostních úlomků byla provedena vizualizace stavu chrupavek a vazů. Následně byla z anterolaterální incize provedena anatomická repozice pod rentgenovou kontrolou a následně dočasná transfixace fragmentů Kirschnerovými dráty a pod skiaskopickou a artroskopickou kontrolou byly zavedeny z dorzální části talu kolmo na lom dva kanylované šrouby průměru 4,0 mm (B-braun Konigsee).
Miniinvazivní osteosyntéza (MIO) byla indikována též u nedislokovaných či minimálně dislokovaných zlomenin, u kterých se zdařila zavřená repozice pod skiaskopickou kontrolou. Z bodových incizí anteromediálně a anterolaterálně byla provedena repozice pod rentgenovou kontrolou. Po anatomické repozici byly z dorzální části talu nejprve zavedeny dva Kirschnerovy dráty 1,8 mm a po rentgenové kontrole následně dva kanylované šrouby o průměru 4,0 mm (B-Braun, Konigsee) (obr. 5a, b).
Obr. 5. a, b: Pooperační RTG snímky hlezna po OS kanylovanými šrouby 4,0 mm 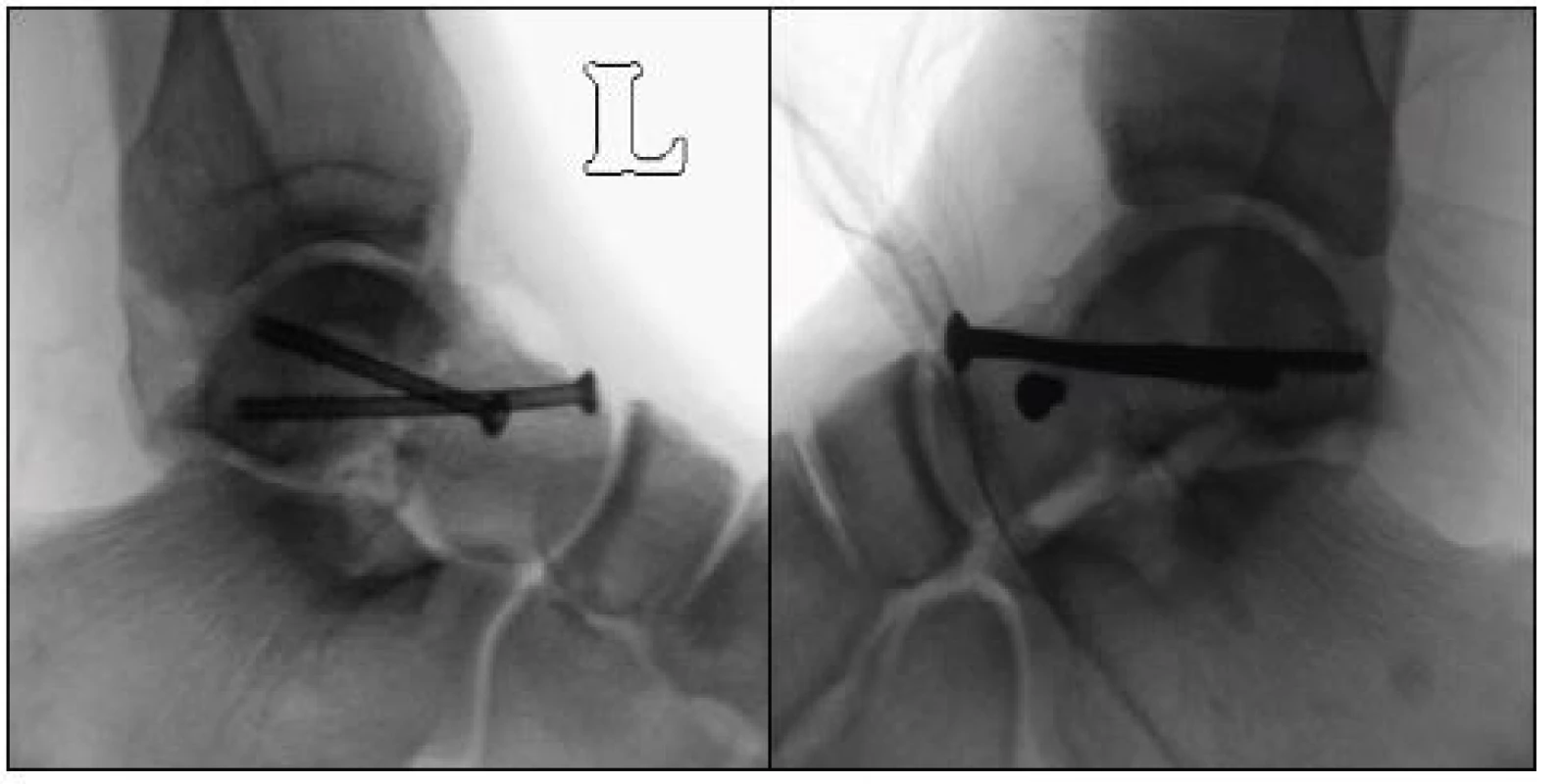
U dislokovaných zlomenin, u kterých se nezdařila zavřená repozice, bylo nutné provést otevřenou repozici z anteromediálního či kombinovaného přístupu (anteromediálního a anterolaterálního). Nejprve byl proveden debridement, výplach koagul a drobných kostních fragmenů. Následně provedena anatomická repozice pod RTG zesilovačem. Následně po dočasné transfixaci Kirschnerovými dráty vel. 1,8 mm pod RTG kontrolou stabilizace dvěma kanylovanými šrouby jdoucími kolmo přes lom. U zlomenin s tříštivou zónou byla pooperačně přiložena sádrová fixace na 2–3 týdny. Cílem operační léčby u zlomenin talu (i nedislokovaných) je zajištění absolutně stabilní osteosyntézy tahovými šrouby s cílem primárního kostního hojení při slabém cévním zásobení talu.
Pooperační péče
Jako antibiotickou profylaxi jsme standardně použili Cefazolin (při alergii na penicilinovou řadu antibiotik byl použit Ciprofloxacin) ve standardním dávkování dle hmotnosti pacienta. Při protrahovaném výkonu nad dvě hodiny bylo podání antibiotik prodlouženo na tři dávky po osmi hodinách. Při prohmoždění měkkých tkání byla následně antibiotika ponechána po dobu jednoho týdne. Prevence trombembolické nemoci byla realizována pomocí nízkomolekulárních heparinů (LMWH – low molecular weight heparin). Pooperační rehabilitace byla dle typu zlomeniny prováděna častně po odeznění akutních bolestí při paralelní dostatečné analgetizaci. Primárně pasivní dorzální a plantární flexí. Důraz byl kladen též na časnou vertikalizaci o berlích či v chodítku s doprovodem bez došlapu na končetinu dle schopností pacienta. Postupná zátěž byla povolena po šesti týdnech, plný došlap nejčastěji po 3–4 měsících dle průběžných RTG kontrol, které probíhaly pooperačně 5. –7. den, po čtyřech týdnech, 3, 6, 12 a 24 měsících. U nespolupracujících pacientů je vhodná sádrová fixace až po dobu tří měsíců.
VÝSLEDKY
Sledovaný soubor pacientů tvořilo 15 pacientů, celkem 10 mužů (66,7 %) a pět žen (33,3 %). Průměrný věk v souboru byl 38 let (19–66 let).
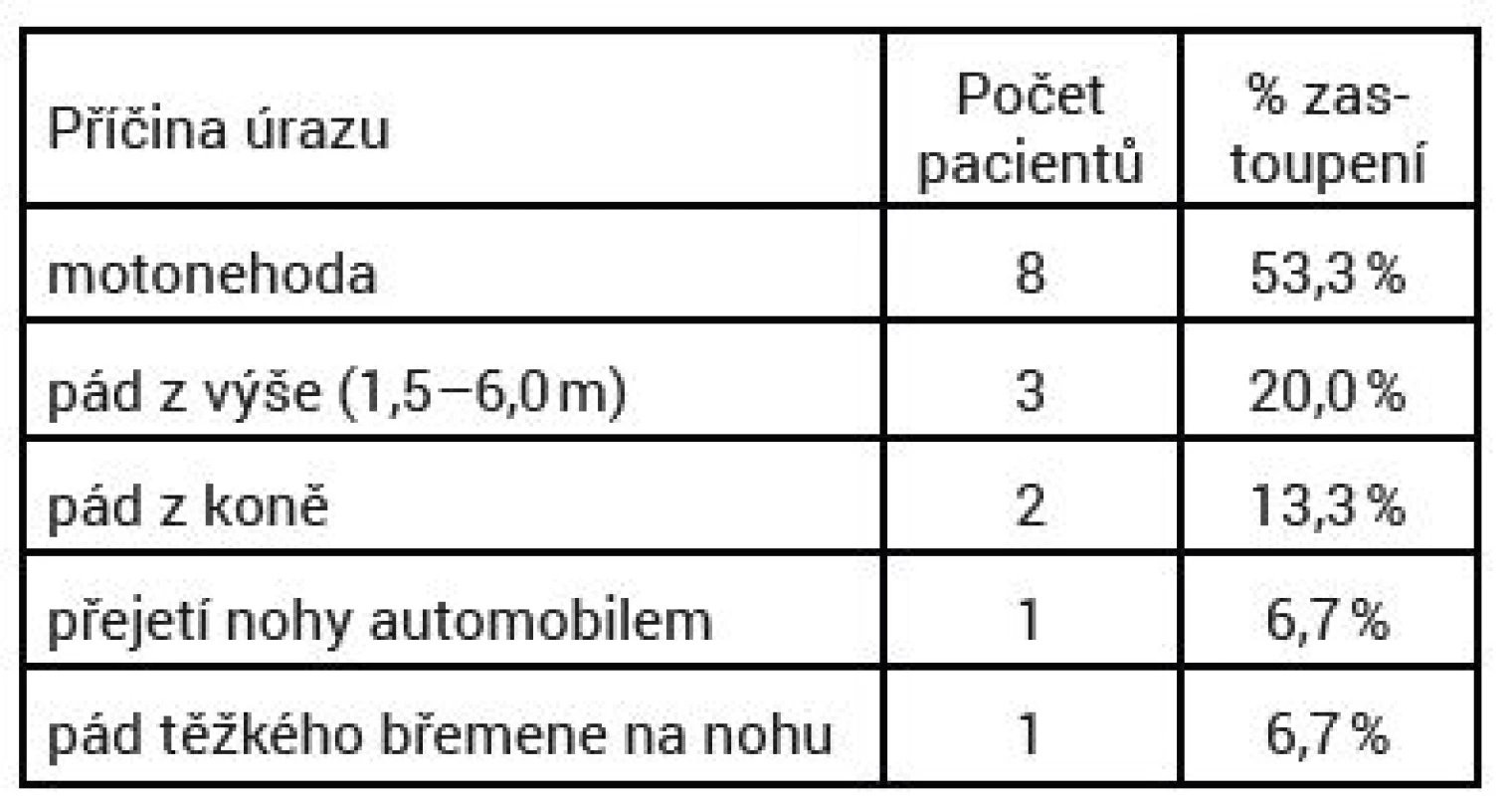
Zlomenina talu v rámci monotraumatu se vyskytla u sedmi pacientů (46,7 %), sdružené poranění provázelo tři pacienty (20 %). V pěti případech (33,3 %) byla zlomenina talu spojena se současným ipsilaterálním poraněním fibulárního kotníku, tibie či kalkanea. Samotné zlomeniny hodnocené dle Hawkinsovy klasifikace byly zastoupeny následovně: u pěti pacientů I. typ (33,3 %), u osmi pacientů II. typ (53,3 %) a u dvou pacientů III. typ (13,3 %). Vysokoenergetický mechanizmus úrazu poranění byl zaznamenán u většiny pacientů s výše popsaným poraněním, mechanizmy úrazu podrobně uvádí tabulka 1.
Doba hospitalizace sledovaného souboru pacientů činila devět dní (4–21 dní). Pacienti byli ošetřeni definitivní osteosyntézou v průměru za pět dní od úrazu (1–10 dní). Důvodem odkladu definitivního operačního řešení byl otok v oblasti hlezna a nohy a také povrchní poranění měkkotkáňového krytu v místě operačního přístupu.
Typy operačních přístupů a technik
Operační přístupy byly voleny dle typu a charakteru lomu a rozsahu dislokace fragmentů či možnosti provedení zavřené repozice pod skiaskopickou kontrolou a též dle stavu měkkých tkání. Otevřená repozice a stabilizace kanylovanými šrouby byla provedena u pěti pacientů z anteromediálního přístupu (33,3 %). Z anteromediálních perkutánních incizí byla stabilizace kanylovanými šrouby třikrát (20 %). U tří pacientů byla z bodových incizí antero a posterolaterálně provedena artroskopicky (ASK) asistovaná osteosyntéza kanylovanými šrouby (20 %). Dvakrát byl pro otevřenou repozici použit anteromediální přístup s chevronovou osteotomií mediálního kotníku (13,3 %) a dvakrát kombinovaný anterolaterální-anteromediální přístup (13,3 %), (tab. 2).
Tab. 2. Typy operačních výkonů a operační přístupy 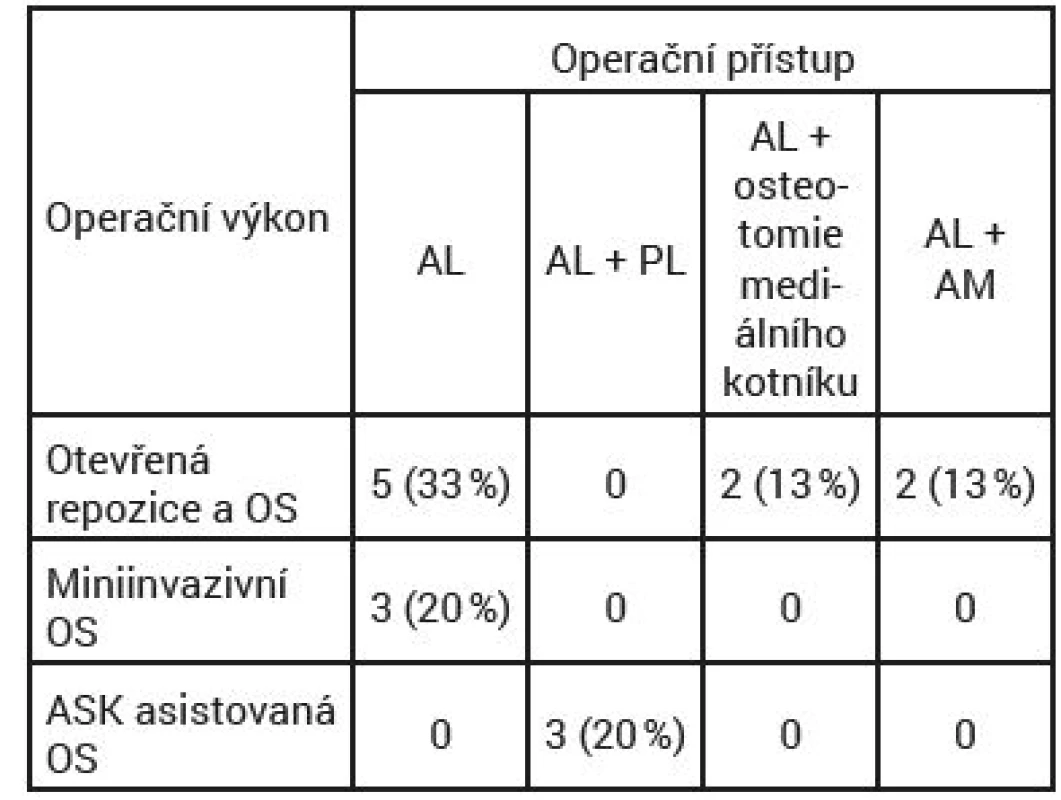
OS-osteosyntéza, ASK-artroskopicky, AL-anterolaterální, PL-posterolaterální, AM-anteromediální ASK asistovaná osteosyntéza byla provedena u tří pacientů (20 %). Jednalo se o nedislokované, či minimálně dislokované zlomeniny krčku talu. Miniinvazivní osteosyntéza (MIO), byla indikována u tří pacientů (20 %). Jednalo se též o nedislokované, či minimálně dislokované zlomeniny, u kterých se zdařila zavřená repozice pod skiakontrolou. U devíti pacientů (60 %) bylo nutné provést otevřenou repozici z anteromediálního či kombinovaného přístupu (anteromediálního a anterolaterálního).
Rentgenové výsledky
Obr. 6. Artróza hlezna dle RTG vyšetření (AP a bočná projekce hlezna) 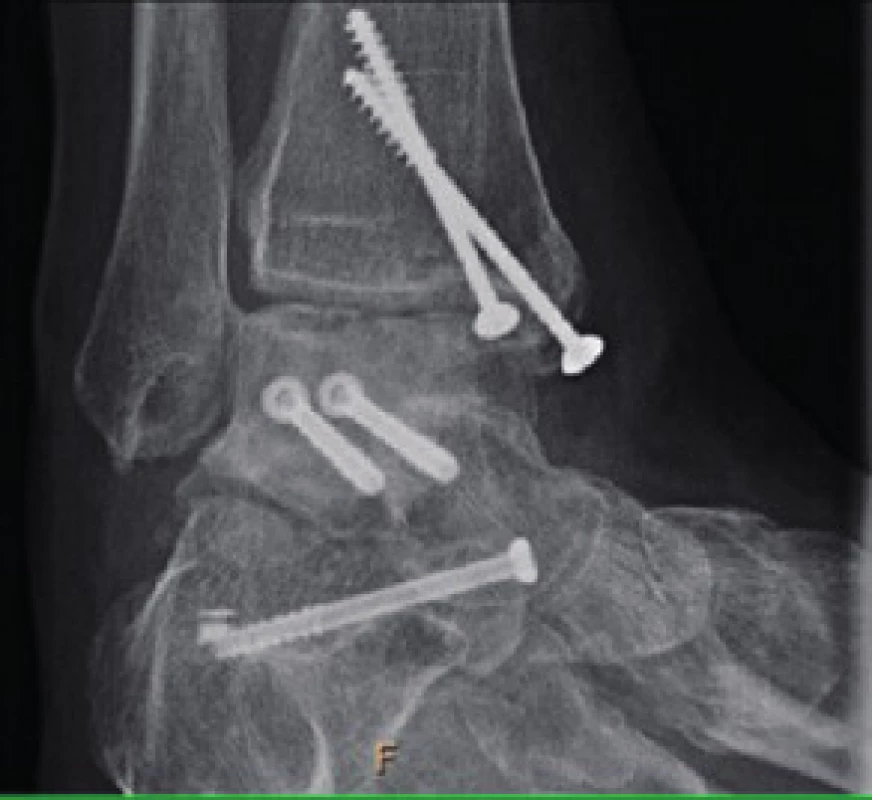
Rentgenové známky artrózy I. –II. stupně byly zjištěny po 24 měsících sledování u čtyř pacientů (26,7 %, obr. 7). U jednoho pacienta, jež je t.č. ve sledování, bylo dle MRI (magnetické rezonance) vysloveno podezření na avaskulární nekrózu (6,7 %).
Obr. 7. Artróza hlezna dle RTG vyšetření (AP a bočná projekce hlezna) 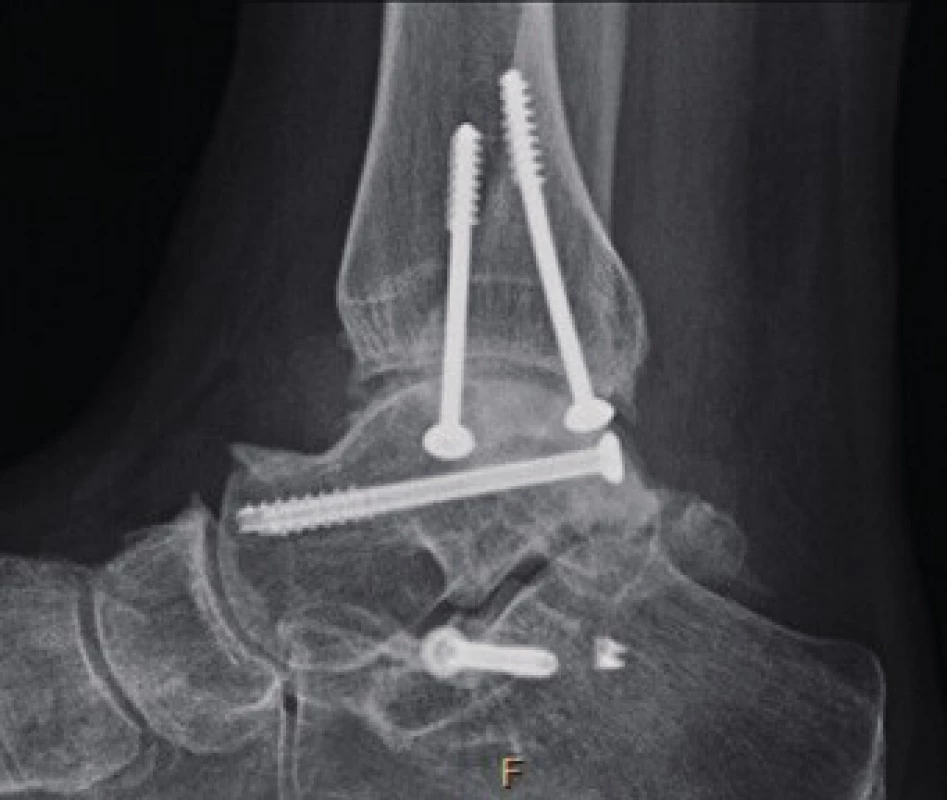
Funkční výsledky rozsahu pohybu hlezna a nohy - dorzální flexe a plantární flexe v horním hlezenném kloubu a inverze a everze nohy
Rozsahy pohybu hlezna a nohy byly vztaženy vždy ke zdravé končetině a porovnány s jejími rozsahy pohybu.
U dorzální a plantární flexe jsme zařadili pacienty do tří skupin. Pacienti s normálním či mírným omezením rozsahu pohybu (30° a více), což splňovalo devět pacientů (60 %), dále pacienti se středním omezením (15–30°), kam spadalo šest pacientů (40 %) a skupina s výrazným omezením (méně než 15°), kam nespadal žádný ze sledovaných pacientů.
U inverze a everze nohy jsme pacienty zařadili též do tří skupin. Šest pacientů (40 %) spadalo do první skupiny s normálním či mírným omezením (75–100 % normy), sedm pacientů (46,7 %) patřilo do druhé skupiny se středním omezením (25–75 % normálního rozsahu pohybu) a dva pacienti (13,3 %) do třetí skupiny se značným omezením pohybu (méně než 25 % normálního rozsahu pohybu) (tab.3, 4).
Tab. 3. Rozsah pohybu flexe/extenze 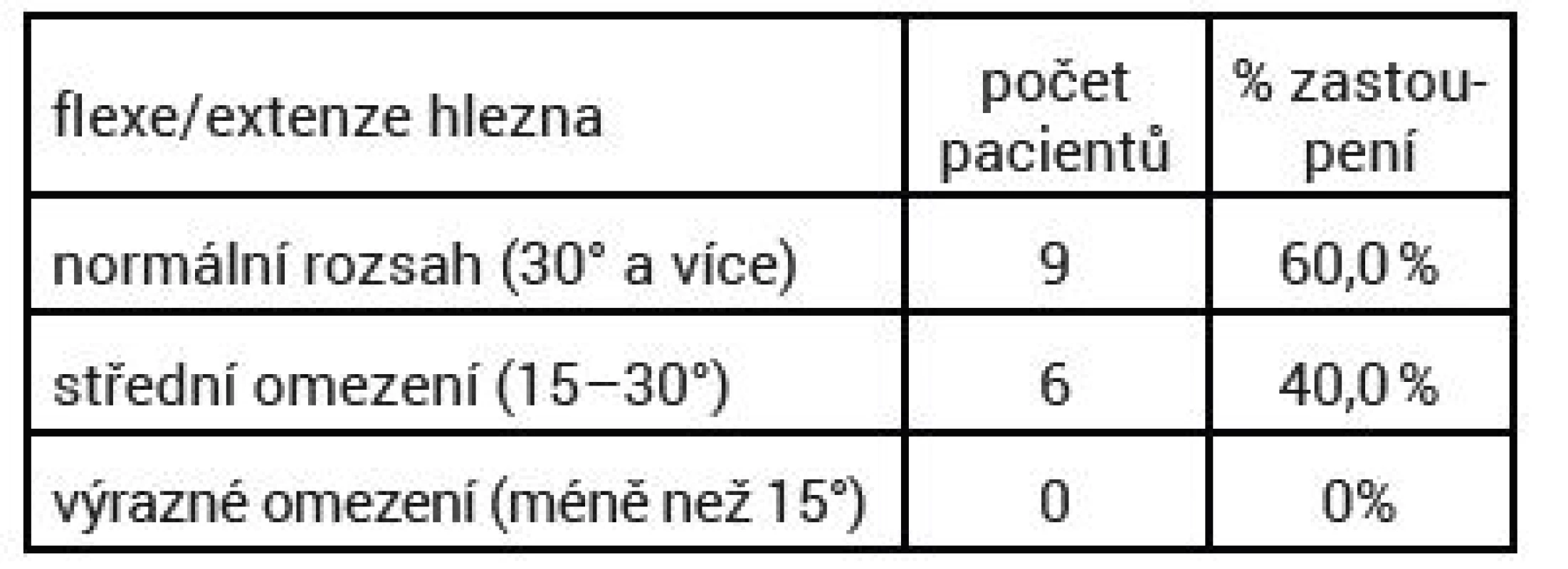
Tab. 4. Rozsah pohybu inverze/everze 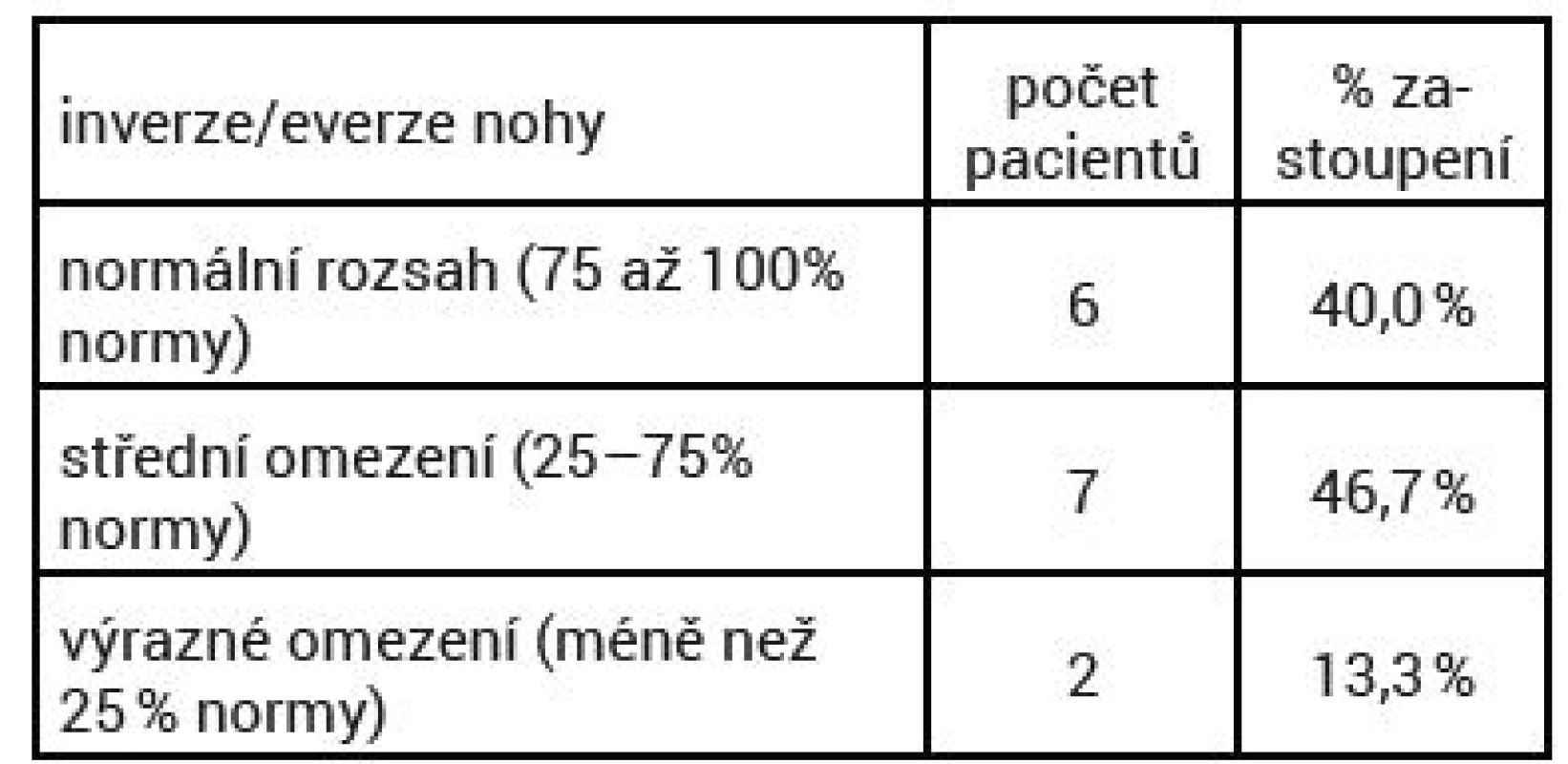
Průměrné celkové AOFAS v souboru bylo 72,5 bodů (38–97 bodů), tři pacienti (20 %) dosáhli výborného výsledku, čtyři dobrého výsledku (26,7 %), tři uspokojivého výsledku (20 %) a pět pacientů špatného výsledku (33,3 %) (graf 1). Do 1–2 dnů od úrazu bylo ošetřeno celkem šest pacientů (40 %) u nichž průměrné AOFAS bylo 73. Mezi 4–10 dnem bylo ošetřeno devět pacientů (60 %), jejichž průměrné AOFAS bylo 72.
Na základě pooperačně provedených rentgenových snímků hlezna v předozadní a bočné projekci jsme hodnotili kvalitu dosažené repozice zlomenin krčku talu, jak doporučuje Lindvall et al. [22]. Za anatomicky zreponované zlomeniny jsme považovali ty, u nichž nebyla žádná dislokace fragmentů a ani angulace fragmentů ve frontální rovině. Přibližně či téměř anatomicky reponované zlomeniny měli dislokaci max. 1–3 mm a angulaci ve frontální rovině menší nebo rovnou pěti stupňům. Zlomeniny s dislokací více než tři mm a angulací nad pět stupňů byly hodnoceny jako nedostatečně zreponované (tab. 5).
Tab. 5. Demografické údaje, typy zlomenin, kvalita repozice, komplikace 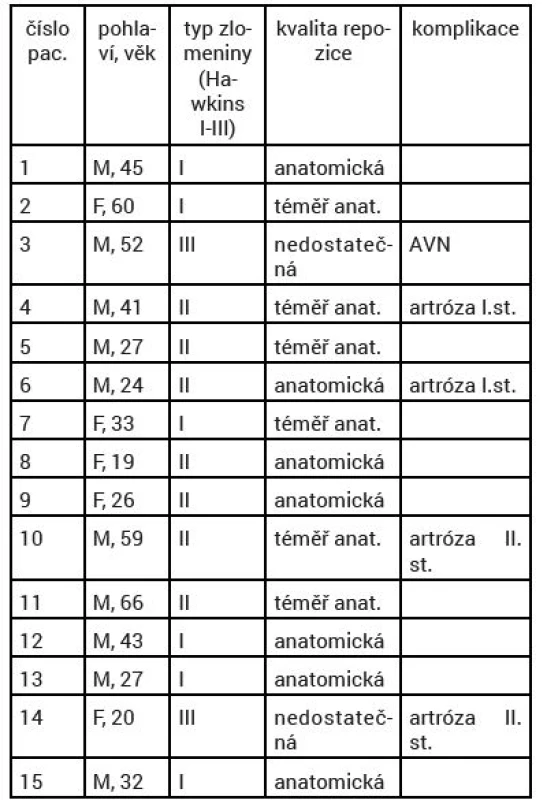
M-male, F-female, AVN-avaskulární nekróza DISKUZE
Mechanizmus úrazu u zlomenin krčku talu je dle literaratury nejčastěji nepřímý [3, 19]. V našem souboru se nepřímý mechanizmus úrazu vyskytoval ve většině případů. Tyto zlomeniny jsou velmi často ve spojení s vysokoenergetickými mechanizmy úrazu – pády z výše, auto a moto-nehody, a to zejména u mladé, aktivní a mobilní části populace [3, 16, 19]. Námi sledovaný soubor zahrnoval vyšší počet mužů a větší podíl pacientů ve věku do čtyřiceti let. U více než poloviny sledovaných pacientů byla příčinou úrazu motonehoda. V 86,7 % případů byl v našem souboru příčinou vysokoenergetický mechanizmus úrazu. Domácí autoři udávají vysokonergetický mechanizmus úrazu v 95 % [9]. Lze tedy říci, že v tomto ohledu naše výsledky korelují s odbornou literaturou. Izolované zlomeniny talu v našem souboru se vyskytly v 46,7 % případů (n=7). Lorentzen, jehož soubor činil 123 zlomenin krčku talu, popisuje přidružené poranění ve 49 % případů celkem a 10 % zastoupení přidruženého poranění patní kosti [17]. Kopp et al. udávají přidružené poranění v rozmezí od 5,7–20,5 % [9, 20].
Při diagnostice zlomenin talu jsme postupovali od anamnestických údajů (mechanizmus úrazu – vysokoenergetický x nízkoenergetický), přes fyzikální vyšetření (bolest, otok, hematom, deformita). Následoval rentgenový snímek hlezna a nohy ve standardních projekcích. Při diagnostice zlomeniny na RTG snímcích, následovalo CT vyšetření hlezna, které nám podalo nezbytné informace pro správnou klasifikaci zlomeniny talu. Je nezastupitelné pro správné posouzení vzájemného postavení fragmentů zejména u víceúlomkových zlomenin, kongruence kloubních ploch a zobrazení případných subluxací zejména v subtalárním skloubení a s tím související následné předoperační plánování [15, 16]. Stejný postup diagnostiky je popisován i u ostatních tuzemských autorů [9, 20]. V některých případech je doplněn i 3D CT rekonstrukcí.
Magnetická rezonance (MRI) hraje důležitou roli v posouzení poranění chrupavky, přidruženém měkkotkáňovém poranění a zejména stupně poúrazové osteonekrózy, jak při konzervativním, tak operačním postupu léčby. MRI lze též využít v pooperačním posouzení stavu zlomeniny po implantaci osteosyntetického materiálu [3, 15], eventuálně k diagnostice pakloubu.
MRI vyšetření bez kontrastní látky jsme provedli u jednoho případu s odstupem osmi měsíců od operace na základě podezření na avaskulární nekrózu při rentgenovém kontrolním vyšetření v AP a bočné projekci hlezna, kde byla zřejmá změna kostní struktury talu a jeho částečný kolaps.
Načasování operačního výkonu je v literatuře spíše doporučováno odloženě - definitivní řešení po nutné urgentní repozici [11, 12, 16, 18]. Námi sledovaní pacienti byli definitivně ošetřeni první či druhý den po úrazu v 40 % a odloženě v rozmezí 4–10 dní v 60 % s téměř identickým výsledným AOFAS, viz výše. Z výsledků našeho sledovaného souboru tedy vyplývá, že není větších rozdílů, je-li k definitivnímu ošetřenění přistoupeno v jedné době bezprostředně po úrazu nebo po primární akutní repozici a dočasné stabilizaci zevní či sádrovou fixací a odloženému definitivnímu řešení.
Jednalo se zejména o následující faktory, které zásadně ovlivnily naše rozhodnutí, zda se přiklonit k akutnímu definitivnímu či odloženému operačnímu řešení: monotrauma či sdružené poranění, otevřená či zavřená zlomenina, stav měkkých tkání a v neposlední řadě též dostupnost erudovaného a zkušeného operatéra zabývajícího se danou problematikou.
Na našem pracovišti jsou až na výjimky indikovány k operačnímu řešení i nedislokované či málo dislokované zlomeniny krčku talu. A to z důvodů časnější pooperační mobilizace, předcházení komplikacím souvisejích s dlouhodobou fixací končenin – svalová atrofie, řídnutí skeletu kostí, artróza, ztuhnutí kloubů, delší a náročnější poúrazová rehabilitační péče. Tento postup doporučuje např. Kopp et al. [9]. Nejčastějším operačním přístupem použitým v našem souboru byl přístup anteromediální. Někteří autoři doporučují mediální přístup, který lze pro precizní anatomickou repozici doplnit o anterolaterální přístup [2, 16].
Z našich výsledků vyplývá, že u nedislokovaných či málo dislokovaných zlomenin, zejména Hawkins I-II, je vhodnější indikovat miniinvazivní typ osteosyntézy či artroskopicky asistovaný. Tyto miniinvazivní typy osteosyntézy zlomenin eliminují nevýhody otevřené repozice a osteosyntézy, zejména co se rychlosti rehabilitace a hojení měkkých tkání týká. Nesporná výhoda je též kontrola repozice fragmentů a kongruence kloubní plochy pod kontrolou zraku u artroskopicky asistovaného typu osteosyntézy. Tento postup je však úzce spjat se zkušenostmi operatéra zabývajícího se artroskopií hlezna [9].
Dlahovou osteosyntézu, jinými autory uváděnou též jako metodu volby [9, 10], jsme u našeho sledovaného souboru nepoužili.
Velmi závažnou komplikací úzce související s anatomickým uspořádáním cévního zásobení talu je avaskulární osteonekróza (AVN). Stupeň závažnosti AVN přímo souvisí s primární úrazovou dislokací fragmentů zlomeniny [16, 18]. U I. typu dle Hawkinse se udává riziko 0–14 %, u II. typu 20–50 %, u III. a IV. typu je riziko již udáváno v rozmezí 75–100 % [4, 7]. V roce 1970 Hawkins publikoval studii, ve které zhodnotil 57 zlomenin krčků talu s 53 % incidencí avaskulární nekrózy [7]. Canale a Kely v souboru 71 pacientů dospěli k incidenci 52 % [3, 4]. Sanders et al. (2004) uvádí 11 % výskyt AVN u 70 sledovaných pacientů [11]. Vallier uvádí 25 % AVN v souboru svých pacientů [18].
V našem sledovaném souboru jsme avaskulární nekrózu zaznamenali pouze u jedné pacientky (6,7 %). Kopp et al. a Zeman et al. udávají výskyt avaskulární nekrózy v rozmezí 14–17 % [9, 20].
Výrazný rozdíl oproti zahraničním literárním údajům zřejmě vyplývá zejména z velikosti a doby sledování daného souboru pacientů.
Velmi častý je rozvoj poúrazové artrózy a různý stupeň artrofibrózy se ztuhnutím hlezna [19]. V našem sledovaném souboru se RTG potvrzená poúrazová artróza vyskytla u čtyř pacientů (26,7 %). Domácí literatura udává výskyt poúrazové artrózy v rozmezí 23,8 – 40 % případů [9, 20]. Lamothe uvádí poúrazovou artrózu u déle sledovaných pacientů téměř 100 % [11]. Vallier rozlišuje poúrazovou artrózu dle postižení jednotlivých kloubů talu. U subtalárního skloubení uvádí 38 %, u tibiotalárního skloubení 29 % a u talonavikulárního skloubení 4,6 % podíl artrózy [18]. Rozdíl je dle našeho názoru dán rozdílnou dobou sledování pacientů od úrazu a rozdílnou interpretací RTG nálezů.
V případě hluboké infekce často dochází k zavážné invalidizaci pacienta v podobě závažné poruchy funkce končetiny [15]. Hlubokou infekci talu jsme v našem sledovaném souboru nezaznamenali. V případě výskytu otevřené zlomeniny talu vyššího stupně je s výhodou v primárním ošetření poraněného kožního krytu využít podtlakovou terapii [10].
Domácí literatura uvádí povrchovou infekci měkkých tkání v 7 % případů [13], hlubokou infekci, která si vynutila extrakci osteosyntetického materiálu a antibiotickou terapii uvádí Kopp et al. u dvou svých pacientů v 4,8 % případů [9]. Vallier udává hlubokou infekci u 1,3 % pacientů [18].
Paklouby jsou u zlomenin talu relativně vzácné, nicméně neméně závažné. Často progredují v sekundární degenerativní změny, které si často vynutí provedení artrodézy dolního či horního hlezenného kloubu, jež vyústí v následné výrazné funkční omezení hlezna [19].
Paklouby talu jsme v našem sledovaném souboru nezaznamenali.
ZÁVĚR
Zlomeniny hlezenní kosti patří mezi závažné zlomeniny vzhledem k častým poúrazovým komplikacím, které mohou pacienta výrazně pohybově omezovat, a tím následně omezit jeho celospolečenské uplatnění. Platí to jak u konzervativně, tak i u operačně léčených zlomenin krčku hlezenní kosti. Tyto komplikace jsou dány anatomickou strukturou talu, zranitelným cévním zásobením, v neposlední řadě též vysokými mechanickými nároky kladenými na talus. Úzce souvisí s primární úrazovou dislokací či luxací fragmentů, charakterem a typem zlomeniny a v neposlední řadě, zda-li je zlomenina zavřená či otevřená. Abychom co nejefektivněji omezili zmiňované komplikace provázející tyto zlomeniny, je u každé dislokované, luxační či otevřené zlomeniny nezbytná co nejrychlejší repozice. Z našich výsledků sledovaného souboru vyplývá, že je-li zlomenina krčku talu nedislokovaná či mírně dislokovaná, je-li příhodný stav měkkých tkání a je k dispozici zkušený operatér, lze zlomeninu definitivně ošetřit v jedné době. A to za použití miniinvazivní či artroskopicky asistované osteosyntézy. Indikovány k operační stabilizaci by měly být i nedislokované zlomeniny. Jedná–li se však o primárně výrazně dislokované, luxační či otevřené zlomeniny, nebo nedovoluje-li to stav měkkých tkání, je vhodnější po primární urgentní repozici a naložení zevního fixátoru či sádrové fixace provést definitivní ošetření odloženě s důkladnou předoperační rozvahou po stabilizaci pacienta a zklidnění měkkých tkání. Z námi hodnoceného souboru vyplývá, že primární definitivní ošetření zlomeniny i etapový odložený postup ošetření zlomenin talu jsou možné. Avšak ani nejlepší možné načasování a plánování operačního ošetření těchto zlomenin zcela neeliminuje četné komplikace, které tyto zlomeniny provází.
MUDr. Radim Ulman
Zdroje
-
Bartoníček, J. Základy klinické anatomie pohybového aparátu. Praha : Maxdorf, 2004. 256 s.
-
Berlet, GC., Lee, Th, Massa, EG. Talar neck fractures. The Orthopedic Clinics of North America. 2001, 32, 53–64.
-
Browner, Jupiter, Levine, Trafton, Krettek, Skeletal trauma: Basic Science, Management, and Reconstruction, Volume two. Philadelphia, USA: Saunders Elsevier, 2008, 2585–2618 s .
-
Canale, ST, Kelly, FB Jr. Fractures of the neck of the talus. J Bone Joint Surg Am. 1978, 60, 143–156.
-
Čihák, R. Anatomie. Praha : Avicenum. 1987, 456 s.
-
Coltart, WD. Aviators astralagus. J Bone Jt Surg. 1952, 34, 545–566.
-
Hawkins, LG. Fractures of the neck of the talus. J Bone Jt Surg. 1970, 52-A, 991–1002.
-
Kitaoka, HB., Alexander, IJ., Adelaar, RS. et al. Clinical rating system for the ankle-hindfood, midfoot, hallux and lesser toes. Foot Ankle int. 1994, 15, 349–353s.
-
Kopp, L., Obruba, P., Riegl, J. et al. Chirurgická léčba zlomenin talu – střednědobé funkční a rentgenové výsledky. Acta Chirurgiae Orthopaedicae et Traumatologiae Čechosl. 2013, 80, 165–170.
-
Krtička, M., Ira, D., Nekuda, V. et al. Primární aplikace podtlakové terapie u otevřených zlomenin III. stupně a její vliv na vznik infekčních komplikací. Acta Chirurgiae Orthopaedicae et Traumatologiae Čechosl. 2016, 83,117–122.
-
Lamothe, JM., Buckley, RE. Zlomeniny talu. Současný pohled z hlediska diagnostiky, léčby a výsledků. Acta chirurgiae orthopaedicae et traumatologiae Čechosl. 2012, 79, 97–106.
-
Paul, JJ., Dabbah, M., Harris, TG. Talar neck fractures. Foot Ankle Clin. 2004, 9, 723–736.
-
Peml, M., Kácal, P., Kopačka, P. et al. Periferní zlomeniny talu – střednědobé výsledky operační léčby. Acta Chir Orthop Traumatol Čech. 2016, 83, 399–404.
-
Pokorný, V. a kol. Traumatologie. Praha : Triton, 2002, 220–223.
-
Rockwood and Greens. Fractures in adults – seventh edition. Philadelphia, USA, 2010, 2022-2061s.
-
Rammelt, S., Zwipp, Z. Talar neck and body fractures. 2009, 2, 120–135.
-
Lorentzen, JE, Bach, SC., Krogsøe, S.. Fractures of the neck of the talus. Acta Orthopaedica Scandinavica. 1977, 115–120.
-
Vallier, HA. et al. A New Look at the Hawkins Classification for Talar Neck Fractures: Which Features of Injury and Treatment Are Predictive of Osteonecrosis? J Bone Jt Surg. 2014, 3, 192–197s.
-
Wendsche, P., Veselý, R. et al. Traumatologie. Praha : Galén, 2015, 278–282.
-
Zeman, J., Matějka, J., Pavelka, T. Chirurgické léčení zlomenin krčku a těla talu. Acta Chirurgiae Orthopaedicae etTraumatologiae Čechosl. 2012, 79, 119–123.
-
Žvák, I., Brožík, J., Kočí, J. et al. Traumatologie ve schématech a RTG obrazech. Praha : Grada Publishing, a.s. 2006, 165–168.
-
Lindvall, E., Haidukewych, B., DiPasquale, T., et al. Open reduction and stable fixation of isolated, displaced talar neck and body fractures. J Bone Jt Surgery. 2004, 86, 2229–2234.
Štítky
Chirurgie všeobecná Traumatologie Urgentní medicína
Článek vyšel v časopiseÚrazová chirurgie
Nejčtenější tento týden
2017 Číslo 4- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Chirurgická stabilizace hrudní stěny – vývoj metody a současné trendy
- Abdominální kompartment syndrom u polytraumat
- Tupé poranění jater a sleziny v důsledku fraktury distálních žeber
- Zhodnocení střednědobých výsledků operačního řešení zlomenin krčku talu na Klinice úrazové chirurgie Fakultní nemocnice Brno
- Přečetli jsme za Vás
- Úrazová chirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Abdominální kompartment syndrom u polytraumat
- Tupé poranění jater a sleziny v důsledku fraktury distálních žeber
- Chirurgická stabilizace hrudní stěny – vývoj metody a současné trendy
- Zhodnocení střednědobých výsledků operačního řešení zlomenin krčku talu na Klinice úrazové chirurgie Fakultní nemocnice Brno
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání