-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaPC.C.P. (percutaneous compression plate) v terapii zlomenin proximálního femuru
PC.C.P. (percutaneous compression plate) in the treatment of proximal femur fractures
Objective:
A prospective clinical study which evaluate proximal femur fractures type 31A1, 31A2 and 31B1 according to AO classification treated using the PC.C.P. plate from december 2006 till september 2009 in the Traumatological hospital Brno.Material and Methods:
In the reporting period, we treated 21 patients with this method (Men 10 : Women 11) The age distribution was from 45 to 93 with an average of 72 years. We evaluated the time of surgery, intraoperative blood loss, signs of bone healing on X-ray and complications.Results:
Operation time ranged from 45 to 55 min, blood loss was from 40 ml to 200 ml. From the 21 patients we observed in 18 cases bone healing within 3 months. There were no intraoperative complications. Once we have seen the release of the distal neck screw during healing of the fracture. In three cases we have seen the failure of the osteosynthesis, we had to make a conversion to a THA in two cases, one case was complicated with a infection.Conclusion:
Based on our and previously published results from other hospitals, we recommend this type of osteosynthesis used in indicated cases, especially in elderly patients. Due to less invasiveness of the surgical approach and better stability of the implant we prefer PC.C.P before stabilization through DHS.Keywords:
Fracture of the proximal femur, percutaneous compression plate, mini-invasive method.
Autoři: Ján Kužma; Jan Kočiš; Libor Paša; Radek Veselý
Působiště autorů: Traumatological Hospital Brno, Department of Traumatology, Faculty of Medicine Masaryk University Brno ; Úrazová nemocnice v Brně, Klinika traumatologie Lékařské fakulty Masarykovi Univerzity Brno
Vyšlo v časopise: Úraz chir. 22., 2014, č.2
Článek je věnován k výročí 80. let vzniku Úrazové nemocnice v Brně.
Souhrn
Cíl práce:
Jedná se o prospektivní studii pacientů se zlomeninou proximálního femuru dle AO klasifikace typu 31A1, 31A2 a 31 B1 léčených pomocí implantátu PC.C.P. v období od prosince 2006 do září 2009 v Úrazové nemocnici v Brně.Materiál a metodika:
Ve sledovaném období jsme ošetřili touto metodou 21 pacientů. Mužů bylo 10 a žen 11. Věkové rozložení bylo od 45 do 93 s průměrem 72 let. U pacientů jsme sledovali čas operačního výkonu, peroperační krevní ztráty, známky kostního hojení na RTG a komplikace.Výsledky:
Čas výkonu se pohyboval od 45 do 55 min, krevní ztráty byly od 40 ml do 200 ml. Z 21 pacientů jsme konstatovali u 18 pacientů kostní zhojení do tří měsíců. Peroperační komplikace jsme nezaznamenali. Jednou jsme pozorovali uvolnění distálního krčkového šroubu. U třech pacientů došlo k selhání osteosyntézy, byla nutná konverze, u jednoho z nich jsme zaznamenali i infekční komplikaci.Závěr:
Na základě našich a doposud publikovaných výsledků z jiných pracovišť doporučujeme tento typ osteosyntézy použít v indikovaných případech zejména u starších pacientů. Vzhledem k menší invazivitě operačního přístupu a stabilitě implantátu preferujeme PC.C.P. před stabilizací pomocí DHS.Klíčová slova:
Zlomeniny proximálního femuru, percutaneous compression plate, miniinvazivní metoda.ÚVOD
Zlomeniny proximálního femuru patří obecně k častým úrazům pacientů staršího věku, kde je nutno zvolit co nejšetrnější a nejstabilnější metodu fixace, abychom docílili časné mobilizace na podkladě minimálního operačního traumatu. Vzhledem k různorodosti názorů na léčení zlomenin proximálního femuru a počtu implantátů (např. DHS - dynamický skluzný šroub, PFN – proximální femorální hřeb, uhlově stabilní dlaha) přestavují tyto zlomeniny významnou problematiku traumatologie.
V roce 1997 prezentoval tým pod vedením prof. Gotfrieda miniinvazivní operační metodu k ošetření zlomeniny díky konstrukci nového typu implantátu PC.C.P. – Percutaneus compression plate [1].
Na našem pracovišti tuto metodu používáme od roku 2006.
Cílem této práce je informovat o technice ošetření trochanterických zlomenin pomocí PC.C.P. a o našich zkušenostech s tímto implantátem v Úrazové nemocnici (zkr. ÚN).
MATERIÁL A METODY
Technika osteosyntézy pomocí PC.C.P. je založena na čtyřech principech:
- Zavřená repozice bez nutnosti expozice zlomeniny
- Miniinvazivita – snížení krevních ztrát
- Prevence kolapsu zlomeniny
- Zajistění rotační stability
Z literatury víme, že pro biomechaniku hojení zlomeniny a správnou impakci fragmentů je důležitá obnova kolodia-fyzárního úhlu 135 stupňů – což implantát PC.C.P. splňuje [2].
K usnadnění repozice a retence slouží zařízení PORD – Posterior Reduction Device, které je součástí instrumentária. Tahem končetiny v ose na extenčním stole reponujeme a korigujeme dislokaci v AP projekci, s pomocí PORD v axiál-ní projekci, čímž docílíme spolehlivou retenci zlomeniny po dobu osteosyntézy.
Například v porovnání s DHS, představuje PC.C.P. miniinvazivní metodu, kde nedochází k zbytečné expozici zlomeniny (jenom dvě malé kožní incize) a dodatečnému narušení laterální kortiky, která je důležitá pro udržení fraktury a prevenci kolapsu (obr. 1) Minimalizujeme tím peroperační trauma u již tak polymorbidních pacientů.
Obr. 1. Schéma narušení laterální kortiky DHS ( průměr 16-32mm) k PC.C.P. (průměr 9,3mm) 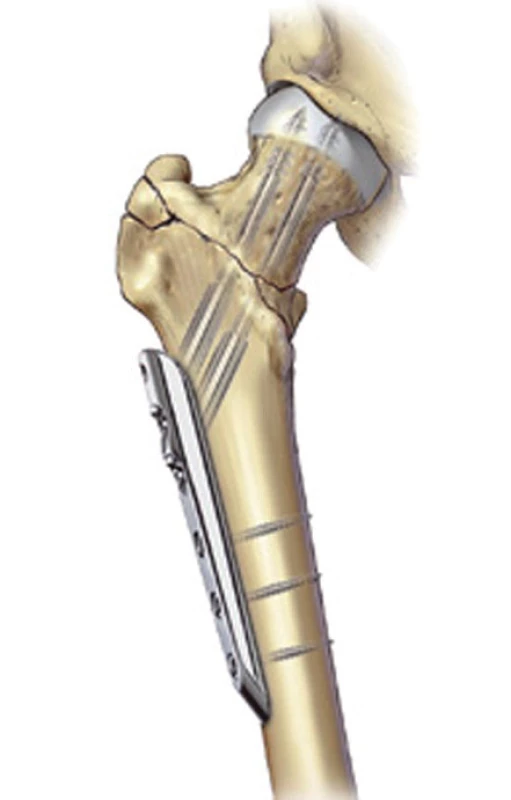
Zlomeniny proximálního femuru lze dělit podle různých kritérií a klasifikací – dle AO klasifikace jsou indikací k OS pomocí PC.C.P. zlomeniny typu 31 A1, 31 A2 a 31 B1, tj. pertrochanterické a bazicervikální, jedná se o extra-artikulární zlomeniny.
V ÚN bylo od prosince 2006 do září 2009 celkově ošetřeno touto metodou 21 pacientů v poměru Muži 10 : Ženy 11, věkové rozložení od 45 do 93 let s průměrem 72 let, stranové zastoupení vpravo 11 : vlevo 10 případů. Minimální Follow-up byl šest měsíců, hodnotily se známky kostního hojení na RTG.
Před operací podáváme profylaktickou dávku antibiotik jednorázově, dle průběhu operace a stavu pacientaeventuelně pokračujeme následujících 24 hodin. Prevenci trombemboli-cké nemoci zabezpe-čujeme antikoagulační terapii LMWH (clexane, zibor, fragmin). Uložení pacienta po operaci na traumatologické JIP umožňuje jeho sledování, dostatečnou analgetizaci a ošetřovatelskou péči. Druhý den je na JIP nebo standardním oddělení započata rehabilitace – jak pasivní na lůžku, tak i aktivní chůze o berlích nebo v chodítku, dle celkového stavu pacienta. Pacientům je povolen došlap na operovanou končetinu do omezení bolestí cílem je co nejrychlejší vertikalizace a mobilizace pacienta. Po zklidnění rány, vzhledem k tomu, že se jedná o starší pacienty, jsou přeloženi na rehabilitační oddělení, nebo při celkově dobrém zvládnutí chůze a rehabilitace propuštěni domů.
VÝSLEDKY
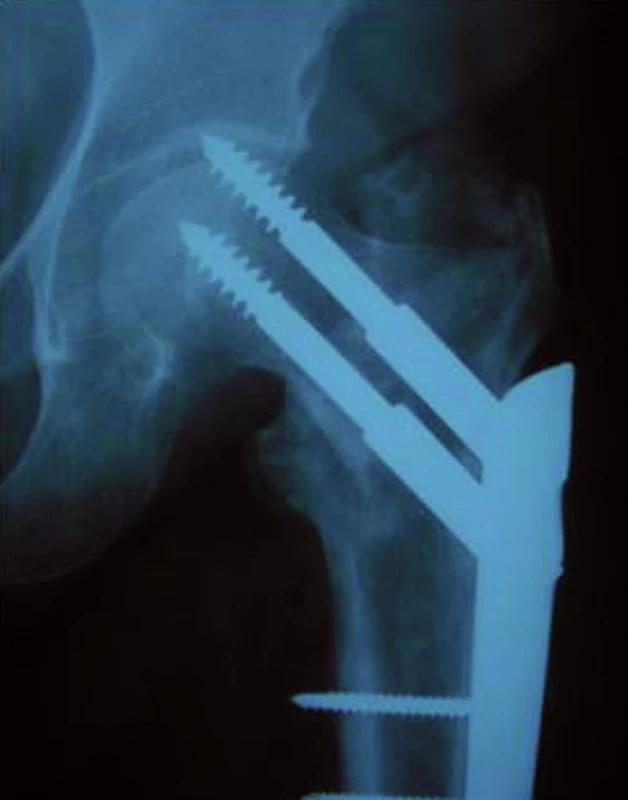
Hodnotili jsme soubor 21 pacientů se zlomeninou proxi-málního femuru, u kterých byla provedena osteosyntéza pomocí PC.C.P. (obr. 2) na našem pracovišti v období od prosince 2006 do září 2009. Čas výkonu se pohyboval v rozmezí od 45 do 55 min, krevní ztráty nepřesahovaly 40 – 200 ml, velikost rány od 5 do 7 cm, peroperační komplikace jsme nezaznamenali, kostní zhojení do tří měsíců jsme zaznamenali u 18 pacientů, u třech nastaly komplikace a jednou jsme pozorovali dynamizaci distálního krčkového šroubu.
Obr. 2. Osteosyntéza vlevo pertrochanterické a vpravo bazicervikální fraktury 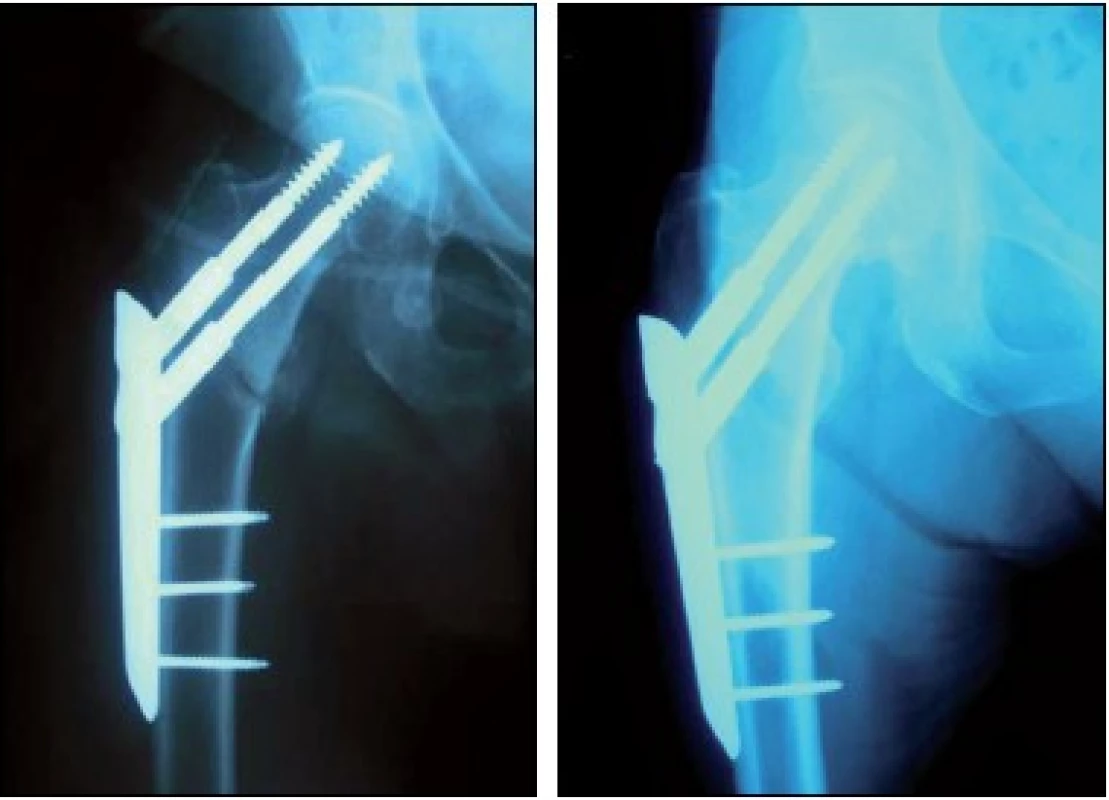
Komplikace, které nastaly:
- implantát zvolen k stabilizaci nevhodné zlomeniny – mediocervikální fraktura – po 5. měsících nekróza krčku a nutnost konverze na TEP (obr. 3),
- u osmdesátileté ženy, vzhledem k poróze kosti došlo ke cut out fenoménu přes hlavici do acetabula – následná konverze na CKP (obr. 4),
- u muže, 62 let – došlo týden od OS ke kolapsu zlomeniny (i při dobře zvoleném typu zlomeniny a implantátu) následná konverze na PFN, tři týdny od operace revize pro infekt, po dvou měsících extrakce kovu (insuficience OS) + laváž, po sedmi měsících od úrazu při RTG kontrole patrný mohutný svalek – chodí o berlích, zatěžuje (obr. 5), u pacienta následně zjištěn typ IV Osteogenesis imperfecta,
- jednou jsme pozorovali dynamizaci distálního šroubu – bez nutnosti extrakce, zhojeno, pacientka plně zatěžuje.
Obr. 3. Stabilizace nevhodné fraktury – mediocervikální – po 5. měsících nekróza krčku, konverze na TEP 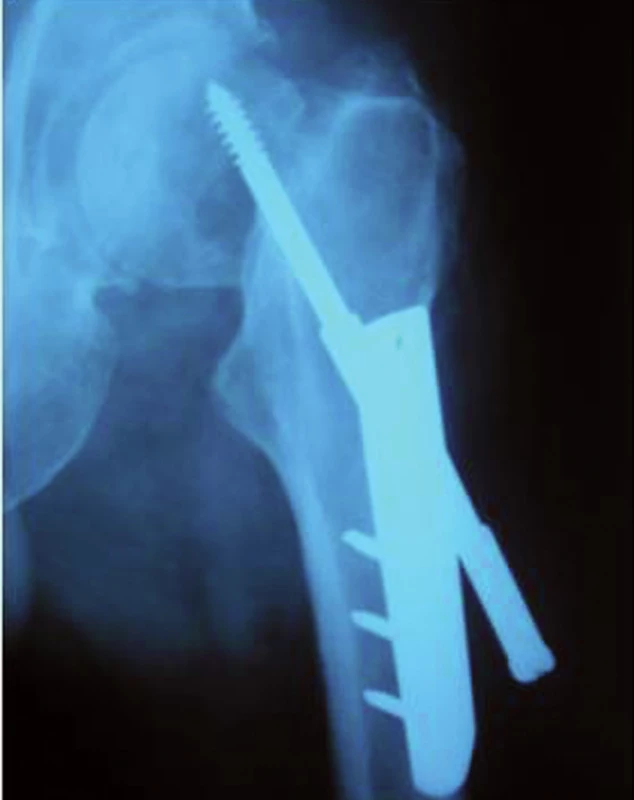
Obr. 5. Kolaps zlomeniny, reOS PFN, pro infekt revize a následná extrakce, 7 měsíců od úrazu svalek (typ IV Osteogenesis imperfekta) 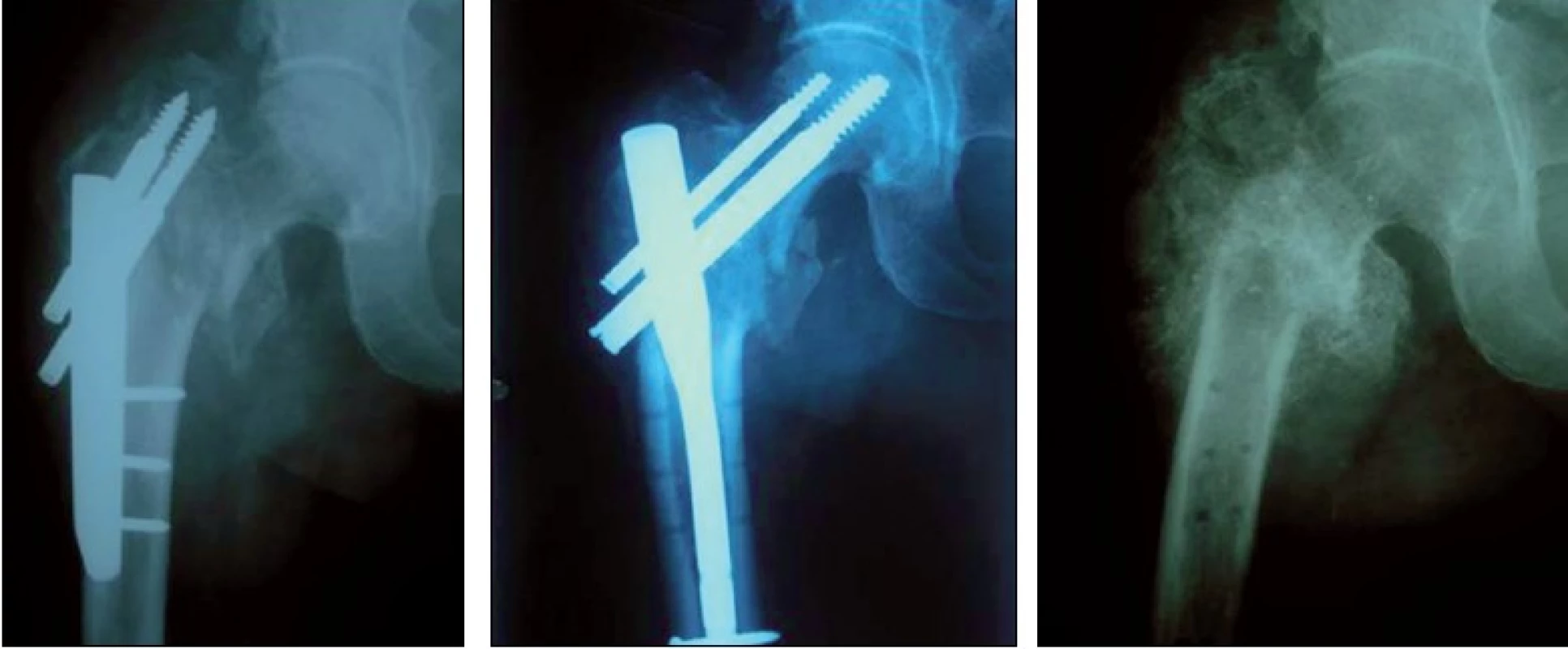
DISKUZE
Hlavním cílem léčby trochanterických zlomenin je časný návrat pacienta do běžného života. Proto jsou v dnešní době kladeny vysoké nároky na stabilitu osteosyntézy při minimalizaci operačního traumatu. I přes pokrok medicíny se ale stále setkáváme s neúspěchy při léčbě těchto zlomenin. Na základě těchto požadavků byla vyvinuta technika perkutánního dlahování PC.C.P. s možností komprese v místě zlomeniny, která splňuje základní principy osteosyntézy [1].
Pro dobré hojení zlomeniny je nutné nejen dosažení dostatečné stability fragmentů, ale je nutný i biomechanický pohled na vlastní proces hojení [2].
Princip osteosyntézy dynamickým skluzním šroubem, zajišťuje teleskopickou stabilizaci v místě šroub + dlaha, neposkytuje dostatečnou rotační stabilitu. Tato částečná nestabilita tak může být komplikovaná nejen postupným varózním sklonem krčku a proříznutím šroubu, ale i kolapsem v místě fraktury s medializací femuru. Konstrukce implantátu PC.C.P. se svojí dvouosou teleskopickou stabilizací tak poskytuje dostatečně pevnou osteosyntézu se zajištěním rotační stability, kompresí fragmentů a postupnou impakcí zlomeniny, čímž předchází možným komplikacím při použití jednoho šroubu [1].
Jednou z důležitých podmínek úspěchu osteosyntézy je neporušená laterální kortika, která tvoří oporu pro proximální fragment krčku – u víceúlomkových zlomenin může být velmi křehká nebo dokonce i porušena, přičemž pak chybí potřebná opora a dochází ke kolapsu zlomeniny. Při použití implantátu PC.C.P minimalizujeme další zbytečné porušení laterální kortiky, tento fakt Gotfried připisuje relativně malému průměru otvorů vrtaných pro krčkové šrouby a pouzdra (7 a 9,3 mm) ve srovnání s kanálem vrtaným při použití DHS (16 až 32 mm) [1, 2]. Langford tento fakt prokázal radiografickým intra a perioperačním měřením poškození laterální kortiky ve své studii na 337 pacientech, kde skupina s implantátem PC.C.P měla signifikantně nižší incidenci porušení laterální kortiky (1,4 %) než skupina s implantátem DHS (20 %), rozdíl incidence poškození se výrazně zvýšil, při analýze jenom nestabilních pertrochanterických zlomenin [4]. Šimeček a kolektiv prokázali ve své studii vhodnost implantátu PC.C.P i při vysokých subtrochanterických zlomeninách typu 31 A3. 1-3 [6]. Tyto zlomeniny tj. intra-artikulární a subtrochanterické, dále patologické a zlomeniny, které nelze zavřeně reponovat (typ A3) jsou autory implantátu kontraindikovány k syntéze pomocí PC.C.P. Relativní kontraindikace je obezita [5].
V porovnáni s intramedulární osyteosyntézou gama hřebem, kde se jako komplikace občas vyskytuje zaklínění hřebu nebo dokonce rozlomení proximální části diafýzy femuru, se při dlahové osteosyntéze nesetkáme. Studie ale signifikantní rozdíly v použití hřebu nebo PC.C.P. u stabilních pertrochanterických zlomeniny neuvádějí [3].
Gotfried prokázal, že užití PC.C.P. dlahy k ošetření trochanterických zlomenin minimálně invazivním přístupem umožňuje snížení krevních ztrát a operačního traumatu, což přímo souvisí s poklesem mortality [1].
ZÁVĚR
Osteosyntéza pomocí implantátu PC.C.P. poskytuje následné výhody, snížení krevních ztrát použitím minimálního chirurgického přístupu – menší zátěž pro polymorbidní pacienty, není nutná expozice zlomeniny - dlaha zavedena perkutánně. Svou dvouosou teleskopickou konstrukcí zabezpečuje rotační stabilitu a kompresy fraktury. Princip zachování a podpora laterální kortikalis přispívá k prevenci „cut outs“ a kolapsu zlomeniny. V neposlední řadě umožňuje časné zatěžování a rehabilitaci, z čehož plyne rychlý návrat pacienta zpět ke své životní aktivitě. Představuje dobrou alternativu k hřebové osteosyntéze stabilních pertrochanterických zlomenin, závisí pak již jenom na zvyklostech a finančních možnostech konkrétního pracoviště.
MUDr. Ján Kužma
jankuzma12@gmail.com
Článek byl recenzován a přijat do tisku v roce 2013. Vzhledem k technickým a organizačním problémům redakce byl tiskem vydán v roce 2014. Za problémy se redakce autorům omlouvá.
Redakce časopisu Úrazová chirurgie
Zdroje
1. GOTFRIED, Y. PercutaneusCompresion Plating of intertrochanteric Hip Fractures. J Orthop Trauma. 2000, 14, 490–495. ISSN: 0890-5339.
2. GOTFRIED, Y., COHEN, B., ROTEM, A. Biomechanical eluvation of the PC.C.P. system for the hip. J Orthop Trauma. 2002, 16, 644–650. ISSN: 0890-5339.
3. KNOBE, M., DRESCHER, W., HEUSSEN, N. et al. Is helical blade mailing superior to locked minimaxy invasive plating in unstable pertrochanteric fractures? Clin Orthop Relat Res. 2012, 470, 2302–2312. ISSN: 1528-1132.
4. LANGFORD, J., PILLAI, G., UGLIAILORO, AD., YANG, E. Perioperative la-terál trochanteric wall fractures: sliding hip srež versus percutaneous compression plate for intertrochanteric hip fractures. J Orthop Trauma. 2011, 25, 191–195. ISSN: 0890-5339.
5. PEYSER, A., WEIL, Y., LIEBERGALL, M., MOSHEIFF, R. Percutaneous compresion plating for intertrochanteric fractures. Orthop Traumatol. 2005, 17, 158–177. ISSN: 0934-6694.
6. ŠIMEČEK, M., ŠIMEČEK, K., SVOBODA, V., PETERKA, T. PCCP – metoda volby v léčení trochanterických zlomenin na našem pracovišti. Rozhl Chir. 2010, 89, 150–158. ISSN: 0035-9351.
Štítky
Chirurgie všeobecná Traumatologie Urgentní medicína
Článek vyšel v časopiseÚrazová chirurgie
Nejčtenější tento týden
2014 Číslo 2- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
- HemaGel jako moderní prostředek vlhkého hojení ran
Nejčtenější v tomto čísle- Profylaxe žilní tromboembolické nemoci v traumatologii
- TRAUMATICKÁ PLICNÍ PSEUDOCYSTA
- Poranenie ruky vysokotlakovou „striekacou pištoľou“- kazuistika
- PC.C.P. (percutaneous compression plate) v terapii zlomenin proximálního femuru
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání