-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Zlomeniny lopatky
Scapular fractures
Scapular fractures are still a challenge in traumatology of the musculoskeletal apparatus. Their proper understanding is impossible without fundamental anatomical and clinical knowledge. A considerable part of scapular fractures is associated with other severe injuries, particularly to the chest. Essential for diagnosis and treatment of these fractures is radiographic examination, primarily both Neer projections and 3D CT reconstructions. The classifications used so far should be revised as they do not reflect real types of these fractures. Operative treatment should be considered in displaced scapular fractures. Such treatment is not urgent as these fractures may be operated on within up to three weeks of the primary injury. Due to the fact that this is a severe but rare injury, they should be referred to specialized centres.
Key words:
scapular fractures − classification of scapular fractures − operative treatment of scapular fractures
Autoři: J. Bartoníček 1,2; M. Tuček 1; O. Naňka 2
Působiště autorů: Klinika ortopedie 1. LF UK a ÚVN Praha přednosta: prof. MUDr. J. Bartoníček, DrSc. 1; Anatomický ústav 1. LF UK Praha přednosta: prof. MUDr. K. Smetana, DrSc. 2
Vyšlo v časopise: Rozhl. Chir., 2015, roč. 94, č. 10, s. 393-404.
Kategorie: Monotematický speciál - Souhrnné sdělení
Souhrn
Zlomeniny lopatky představují otevřenou kapitolu traumatologie pohybového aparátu. Jejich pochopení není možné bez základních anatomických a klinických znalostí. Značná část zlomenin lopatky je sdružena s dalšími závažnými poraněními, především hrudníku. Zásadní pro diagnostiku a léčebný postup je rtg vyšetření, především obě Neerovy projekce a 3D CT rekonstrukce. Dosud používané klasifikace je třeba revidovat, neboť nereflektují reálné typy zlomenin. U dislokovaných zlomenin je nutno zvážit operační léčbu. Ta není urgentní a lze ji provést až do tří týdnů po primárním úrazu. Vzhledem k tomu, že jde o závažný, ale řídký typ poranění, je lépe tyto zlomeniny koncentrovat na specializovaná pracoviště.
Klíčová slova:
zlomeniny lopatky − klasifikace zlomenin lopatky − operační léčba zlomenin lopatkyÚvod
Zlomeniny lopatky patřily donedávna mezi vzácnější typy poranění stojící na okraji zájmu. V posledním desetiletí se však situace výrazně změnila. Počet zlomenin lopatky se začal zvyšovat, a to absolutně vlivem nárůstu dopravních úrazů a polytraumat, i relativně, tj. zpřesněnou diagnostikou. Navíc se objevily kritické studie zpochybňující dobré výsledky konzervativní léčby u dislokovaných extraartikulárních zlomenin lopatky a přibylo autorů doporučujících operační léčbu dislokovaných zlomenin [1].
Zájem o lopatku se odrazil i v počtu publikovaných článků. Nejvíce diskutovány jsou zlomeniny těla, zlomeniny krčku lopatky a tzv. plovoucí rameno. Jednotlivé studie se v řadě názorů liší a často si i protiřečí. Porozumět zlomeninám lopatky znamená zrevidovat tradiční názory na anatomii lopatky, na diagnostiku, klasifikaci a léčbu zlomenin lopatky.
Naše zkušenosti se zlomeninami lopatky jsou založeny na souboru 305 zlomenin lopatky včetně 253 případů s 3D CT rekonstrukcemi a 109 operací. Postupně jsme publikovali řadu anatomických, radiologických a klinických studií věnovaných zlomeninám lopatky [1–15]. Na základě získaných poznatků vznikla naše strategie ošetřování těchto poranění, kterou bychom chtěli prezentovat v tomto článku.
Anatomie
Lopatka tvoří součást ramenního pletence. K trupu je připojena klíční kostí fungující jako vzpěra a akromioklavikulárním (AC) a sternoklavikulárním (SC) kloubem. Tento artikulační řetěz zajišťuje konstantní vzdálenost lopatky od sterna. Lopatka leží na zadní stěně hrudníku v rozsahu 2. až 7. žebra. Tato poloha je udržována svalovým tonusem, především horní částí m. trapezius a m. levator scapulae. Lopatka svírá s frontální rovinou úhel přibližně 30°. Hlavní funkcí lopatky je poskytnout pevnou oporu pro hlavici humeru při všech polohách paže. Hladký pohyb lopatky po hrudní stěně umožňuje kluzné vazivo vyplňující prostor mezi svaly kryjícími přední plochu lopatky a hrudníkem.
Kostní anatomie: Lopatka je plochá kost trojúhelníkovitého tvaru ohraničená horním, mediálním a laterálním okrajem. Uvedené okraje jsou ploché a svírají dva úhly – angulus superior a angulus inferior. Laterální úhel je třídimenzionální struktura tvořená krčkem a glenoidem. Na dorzální straně lopatky tvoří hranici mezi tělem a krčkem lopatky výrazná prohlubenina, tzv. spinoglenoidální žlábek. Z anterosuperiorní plochy krčku odstupuje proc. coracoideus. Kloubní plocha glenoidu má hruškovitý tvar a je rozšířena mohutným vazivovým prstencem – labrum glenoidale. Do dolních dvou třetin kloubní plochy lze vepsat kruh, který vymezuje tzv. cirkulární oblast (circular area), nejvíce zatěžovanou část glenoidu. Přední, konkávní plocha lopatky formuje fossa subscapularis. Dorzální plocha lopatky je rozdělena mohutným kostním hřebenem, spina scapulae, na fossa supraspinata a infraspinata. Laterálním směrem postupně se zvedající spina scapulae přechází postupně ve výrazný kostní výběžek, acromion, který se oplošťuje a stáčí anteriorně.
Vnitřní architektura: Kostní hmota lopatky je rozložena značně nerovnoměrně (Obr. 1). Při pohledu na lopatku proti světlu je vidět, že nejvíce kostní hmoty je koncentrováno do oblasti glenoidu, krčku, a to včetně báze proc. coracoideus, a laterálního okraje spina scapulae. Výskyt spongiózní kosti je na lopatce redukován pouze na oblast laterálního úhlu.
Obr. 1. Vnitřní architektura lopatky SMA – spinomediální úhel, SP – spinózní pilíř, LP – laterální pilíř, CSS – centrální zeslabení spina scapulae Fig. 1: Internal architecture of scapula SMA – spinomedial angle, SP – spinous pillar, LP – lateral pillar, CSS – central weakening of scapular spine 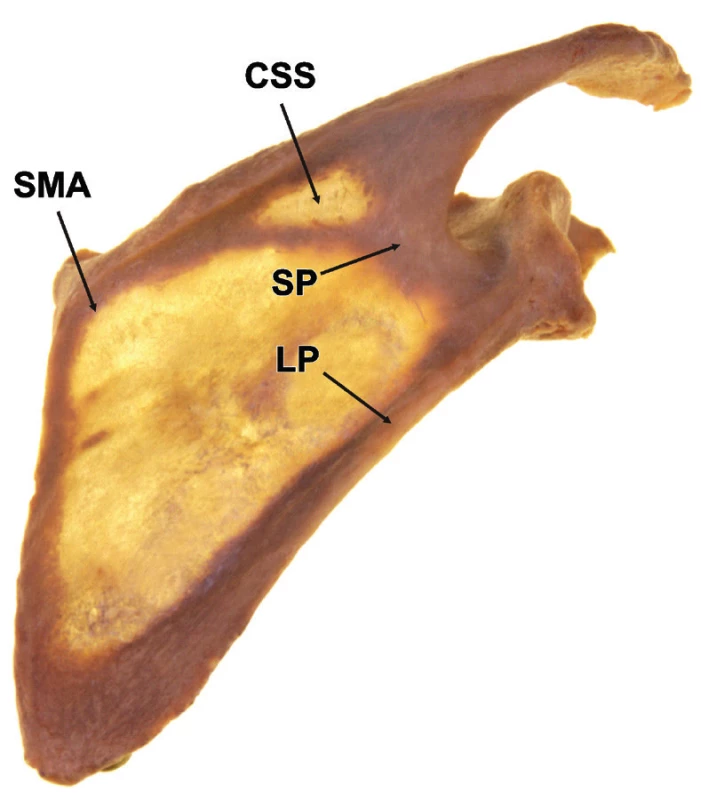
Z glenoidu vycházejí dva kostní pilíře, které přenášejí tlakové síly z fossa glenoidalis na tělo lopatky. Laterální pilíř je identický s laterálním okrajem těla lopatky, který spojuje dolní okraj glenoidu s angulus inferior. Spinózní pilíř se formuje v centrální části glenoidu a směrem mediálním pokračuje do báze spina scapulae. Jeho průběh je na prosvětlené lopatce lépe patrný při pohledu z přední strany. Spinózní pilíř a mediální okraj těla lopatky spolu svírají tupý, tzv. spino-mediální úhel. Při pohledu z dorzální strany je patrné, že oba pilíře spojené výrazně slabším mediálním okrajem těla vytvářejí základní nosnou konstrukci těla. Takto ohraničený trojúhelník představuje biomechanické tělo lopatky. Angulus superior a horní okraj těla lopatky tvoří pouhý apendix sloužící pro úpon či začátek svalů, ale nepodílejí se na přenosu tlakových sil z glenoidu. Je tedy nutné rozlišovat mezi anatomickým a biomechanickým tělem lopatky.
Zeslabená místa lopatky tvoří především centrální části fossa supra - a infraspinata. Zde dosahuje tloušťka kosti jen několik milimetrů. Nejslabším místem obvodu biomechanického těla lopatky je spino-mediální úhel, což potvrzuje fakt, že u většiny zlomenin těla lopatky prochází jedna z hlavních lomných linií právě touto oblastí. Zeslabené místo lze nalézt i v centrální části spina scapulae, což potvrzuje i analýza lomných linií [8].
Svaly: Na lopatce se upíná nebo začíná celkem osmnáct svalů, z toho pouze tři plošně, ostatní na okrajích či výběžcích lopatky. Plošně začínají ve stejnojmenných jámách m. subscapularis, m. supraspinatus a m. infraspinatus. Zbývající svaly zesilují svými úpony jednotlivé okraje, úhly a výběžky lopatky. Svaly lopatky lze rozdělit do dvou systémů.
První systém, skapulo-axiální, spojuje lopatku s axiálním skeletem, hlavně s páteří a hrudníkem. Tento systém ovládá pohyb lopatky po hrudním koši.
Druhý systém, skapulo-brachiální, tvoří svaly vycházející z lopatky a upínající se na kosti volné horní končetiny, přesněji humerus, proximální radius a ulnu. Jeho úkolem je kontrola pohybu mezi lopatkou a volnou končetinou, tj. kontrola glenohumerálního kloubu.
Nervy a cévy: Z řady cév a nervů v krajině lopatky mají zásadní význam dvě struktury. N. suprascapularis probíhající pod lig. transversum scapulae sup. pokračuje napříč supraspinátní jámou společně se stejnojmennou arterií a vénou. Tento nervově-cévní svazek podbíhá pod lig. transversum scapulae inf. (spino-glenoid ligament) a vstupuje do tzv. spino-glenoidálního žlábku na zadní ploše krčku lopatky. N. suprascapularis přitom postupně vydává motorické větve pro m. supraspinatus i m. infraspinatus.
A. suprascapularis anastomozuje na laterálním okraji lopatky s a. circumflexa scapulae, která proráží m. teres minor přibližně 2 až 3 cm distálně od dolního okraje glenoidu.
Epidemiologie
V literatuře se opakovaně uvádí, že zlomeniny lopatky tvoří 3−5 % všech poranění ramenního pletence a zhruba 1 % všech zlomenin [16,17]. Citován je však údaj starý 80 let. Jediná dostupná recentní epidemiologická studie Zhangova [18], jež vychází ze souboru 595 zlomenin lopatky, postrádá řadu důležitých údajů. Analýza našeho vlastního souboru čítajícího 250 pacientů se zlomeninou lopatky poskytla následující údaje.
Soubor tvořilo 199 mužů (80 %) a 51 žen (20 %). Průměrný věk celého souboru byl 45 roků (15−92 roků), průměrný věk mužů 43,5 roku, průměrný věk žen 52,4 roku. Pacienti starší 60 let tvořili 17 % celého souboru. U 204 pacientů bylo provedeno CT vyšetření, 100 pacientů bylo operováno. Maximální výskyt zlomenin u mužů byl ve 4. až 6. dekádě, u žen to však bylo v 5. až 7. dekádě. Co se týká zastoupení jednotlivých typů zlomenin, tvořily zlomeniny těla 52 %, zlomeniny glenoidu 29 %, zlomeniny výběžků 11 % a zlomeniny krčku lopatky 8 % všech případů.
Mechanismus úrazu
Lopatka je díky silnému svalovému plášti, výrazné pohyblivosti a uložení na pružné hrudní stěně velmi dobře chráněna. Tvrzení, že většina zlomenin lopatky vzniká vysokoenergetickým násilím, není zcela pravdivé. Z hlediska velikosti energie úrazového mechanismu jsme v literatuře i v našem souboru identifikovali tři skupiny pacientů [7,15,19,20].
Energie násilí: První skupinu tvořily případy, kdy k úrazu došlo vysokoenergetickým násilím, nejčastěji v autě či při pádu pacienta z velké výšky nebo pádu velmi těžkého předmětu na pacienta. V převážné většině se jednalo o polytraumatizované pacienty a tomu odpovídalo i široké spektrum poranění jednotlivých orgánových systémů. Nepřekvapí, že až 90 % těchto zlomenin bylo sdruženo s dalšími závažnými poraněními, především hrudníku (žebra, plíce), hlavy, páteře a břicha (Obr. 2). Poranění lopatky bylo často zjištěno náhodně a obvykle stálo až na konci diagnostického a terapeutického postupu.
Obr. 2. Kominutivní zlomenina těla lopatky u polytraumatizovaného pacienta s dobře patrnou sériovou zlomeninou žeber Fig. 2: Comminuted fracture of scapular body in polytrauma patient with evident serial rib fractures 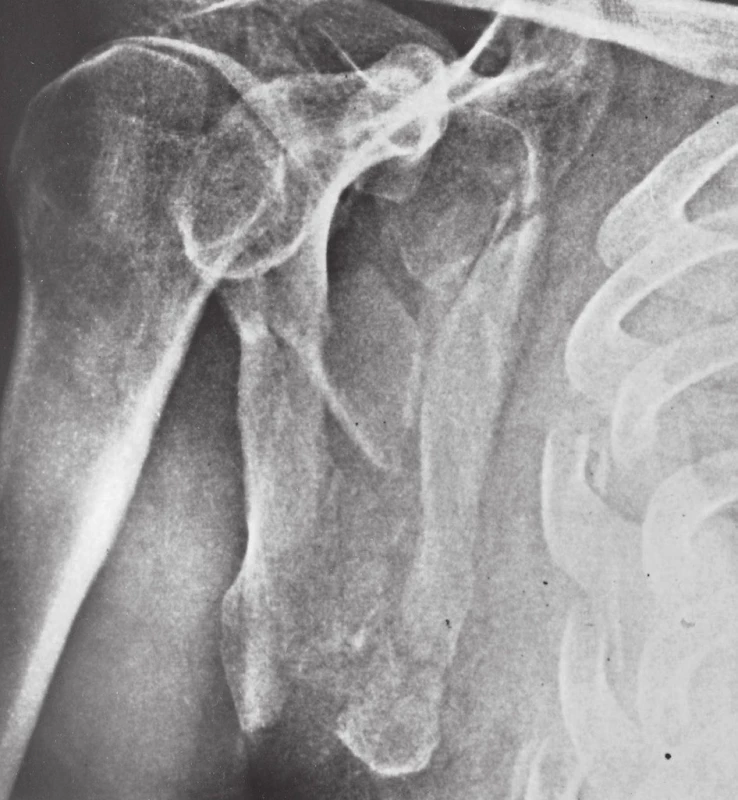
Druhou, nejpočetnější skupinu, představovali pacienti, u kterých poranění vzniklo středně energetickým násilím, obvykle při pádu s kola či pomalu jedoucího motocyklu. Poranění lopatky a ramenního pletence obvykle dominovalo, někdy bylo doprovázeno otřesem mozku či jiným přidruženým poraněním (např. fr. tibie).
Třetí skupinu tvořili většinou starší pacienti, kdy zlomenina lopatky byla výsledkem prostého pádu na rovině či na schodech. Někdy stačil i pád menšího předmětu přímo na lopatku. U většiny těchto pacientů se jednalo o izolované poranění ramenního pletence.
Mechanismus poranění: Z hlediska mechanismu úrazu vznikají zlomeniny lopatky dvojím způsobem, a to působením exogenním nebo endogenním.
Při častějším exogenním mechanismu působí zevní násilí na lopatku přímo nebo se na ni přenáší prostřednictvím hlavice humeru.
Při přímém exogenním násilí narazí lopatka na okolní předměty nebo obráceně. Typický může být náraz ramena na karoserii auta nebo naopak náraz těžkého předmětu na lopatku. Výsledkem bývá nejčastěji zlomenina těla lopatky, vzácněji zlomeniny výběžků.
Při přeneseném exogenním mechanismu působí násilí na paži, přes kterou se přenáší na glenoid, popř. acromion či proc. coracoideus, a destruktorem je hlavice humeru. V závislosti na postavení paže mohou vznikat různé typy poranění. Při addukované paži se při nárazu v ose diafýzy humeru hlavice humeru dislokuje proximálně a narazí do akromia nebo do proc. coracoideus a vzniká zlomenina těchto výběžků. Při abdukované paži směřuje hlavice humeru proti centrální části glenoidu a podle stupně abdukce se při nárazu odlomí menší či větší dolní část kloubní plochy a vzácně se rozlomí celý glenoid. Při luxaci hlavice humeru ventrálně či dorzálně vzniká zlomenina příslušného okraje glenoidu.
Endogenní příčinou zlomenin lopatky jsou nejčastěji silné svalové kontrakce vznikající při poranění elektrickým proudem nebo při epileptickém záchvatu.
Vzácně dochází ke zlomeninám při patologickém procesu (kostní cysta, kostní ganglion, osteodystrofie, metastáza nádoru). Únavové zlomeniny spina scapulae a akromia byly zaznamenány při insuficienci rotátorové manžety. Raritní jsou střelná poranění. Zcela specifickou kapitolu tvoří periprotetické zlomeniny lopatky u pacientů s náhradou ramenního kloubu.
Klinické vyšetření
Diagnostický postup u pacienta s poraněním lopatky závisí na jeho celkovém stavu. U polytraumatizovaných pacientů je na prvním místě záchrana života. U řady polytraumatizovaných pacientů bývala zlomenina lopatky často zjištěna náhodně či se zpožděním, např. na rtg snímku plic nebo na CT hrudníku. Zavedení vyšetření spirálním CT se situace výrazně zlepšila. U pacientů v méně závažném celkovém stavu, s kterými je možná komunikace, lze provést standardní klinické vyšetření.
Klinické vyšetření: Vzhledem k tomu, že zlomeniny lopatky jsou často sdruženy s dalšími poraněními, je nutné provést nejdříve pečlivé celkové vyšetření pacienta a teprve pak se soustředit na rameno. Přitom platí, že pokud zjistíme jednu zlomeninu ramenního pletence, např. klíčku, je nutné vyloučit i poranění další!
Anamnéza: Je třeba zjistit přesný mechanismus úrazu a všechny subjektivní potíže pacienta. U starších pacientů se ptáme i na předchozí problémy s ramenem (léze rotátorové manžety, osteoartróza) i další systémové choroby (tumory, revmatoidní artritida, metabolické choroby).
Aspexe: Pečlivě si prohlédneme nejen rameno, ale i celý hrudník včetně axilly. Deformita ramenního kloubu může být způsobena zlomeninou klíčku, AC luxací, luxací hlavice humeru, značně dislokovanou zlomeninou lopatky nebo výrazným otokem. Důležité je zhodnocení integrity kůže. Případné odřeniny svědčí o nárazu v daném místě.
Palpace: Značnou část skeletu ramenního pletence lze dobře vyšetřit pohmatem, tj. klíček, SC kloub, AC kloub, akromion a spina scapulae, apex korakoidu a hlavici humeru. U méně svalových jedinců je dobře hmatný i dolní úhel a mediální okraj lopatky. Cítit lze přitom krepitus či patologickou pohyblivost. Důležité je prohmatání axilly a přilehlé hrudní stěny a identifikace pulzu a. axillaris. Protože zlomenina lopatky může být spojena s lézí brachiálního plexu, je nutné vyšetřit kožní citlivost v oblasti ramenního kloubu.
Pohyb: Vyšetření pohyblivosti, zejména aktivní, je u zlomenin lopatky značně limitováno bolestí. Pokud lze, vyšetříme opatrně pasivní pohyb v glenohumerálním kloubu.
Periferie: Důkladně je třeba vyšetřit i ostatní části ipsilaterální končetiny, abychom nepřehlédli přidružená poranění. Nesmíme podcenit ani vyšetření inervace a tepu na periferii končetiny.
Zobrazovací metody
Pro diagnostiku zlomenin lopatky, určení typu zlomeniny a stanovení terapeutického postupu je zásadní radiologické vyšetření [3,15,19,20]. Z dalších zobrazovacích metod lze použít magnetickou rezonanci (MR) a ultrazvuk, ale obě metody jsou indikovány pouze výjimečně a jejich přínos je limitovaný. V závislosti na energii úrazu je nutné níže popsaný radiodiagnostický algoritmus přizpůsobit stavu poraněného.
Rtg: Základem je přehledný snímek zobrazující celý ramenní pletenec, a to nejen lopatku, proximální humerus, ale i klíček včetně AC a SC kloubu (Obr. 3). Tento snímek poskytuje základní přehled o stavu celého ramenního pletence. Zlomeniny lopatky jsou často spojeny se zlomeninou klíčku, méně často se zlomeninou proximálního humeru a AC luxací. V případě podezření nebo zjištění zlomeniny lopatky doplníme ještě obě Neerovy projekce, pokud to dovoluje celkový stav pacienta.
Obr. 3. Radiologické vyšetření lopatky: A – předozadní snímek ramenního kloubu; B – Neerova I. projekce (je přesně zobrazena kloubní štěrbina); C – Neerova II neboli Y-projekce. Fig. 3: Radiologic examination of scapula: A – anteroposterior view of the shoulder; B – Neer I view (showing clearly the joint line); C – Neer II view or Y-view. 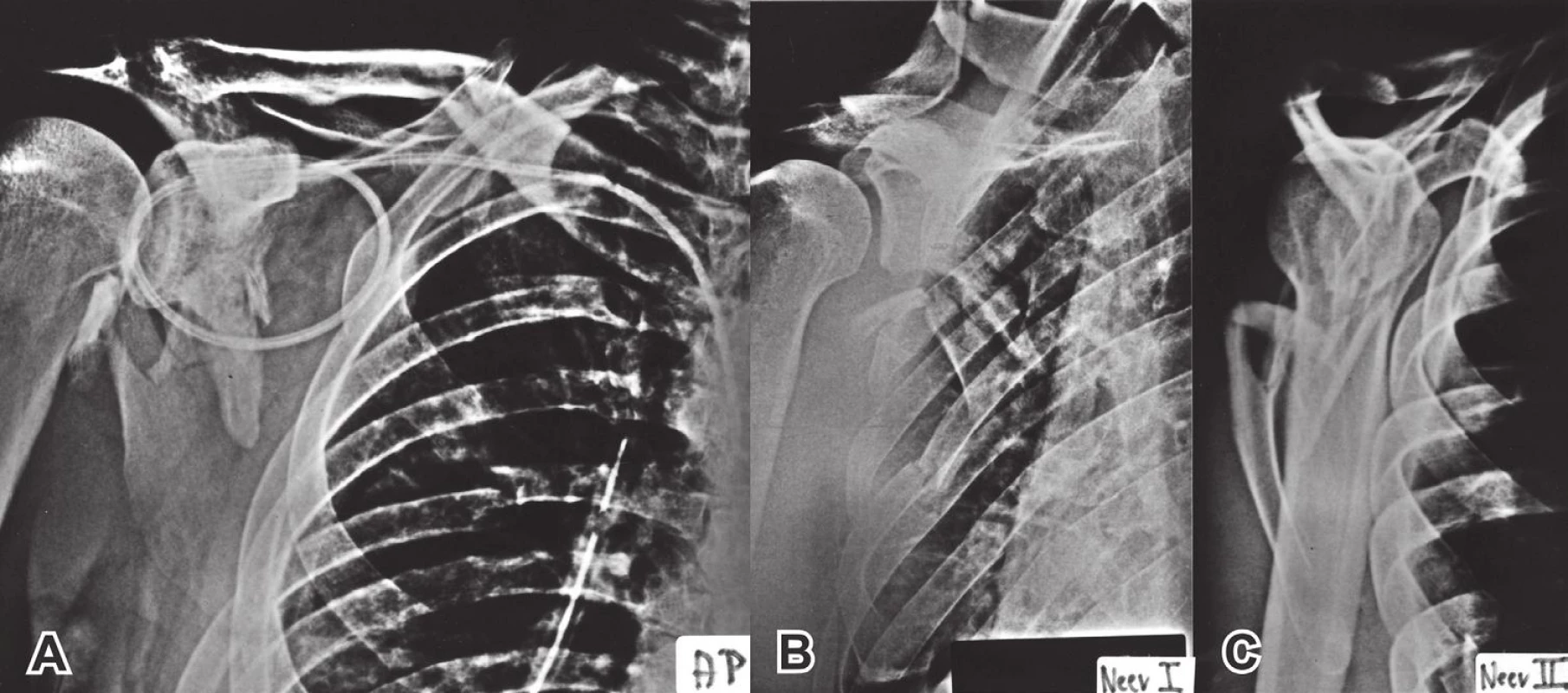
Neerova I projekce neboli pravá předozadní projekce lopatky umožňuje posouzení kloubní štěrbiny glenohumerálního kloubu, dislokaci glenoidu vzhledem k laterálnímu okraji lopatky a změření gleno-polárního úhlu (GPA). Při této projekci je rovina lopatky paralelní s kazetou. Toho lze dosáhnout pootočením těla pacienta, který stojí zády ke kazetě, o 40° směrem k poraněné straně.
Neerova II projekce, též nazývaná Y-projekce, je pravá bočná projekce lopatky. Při této projekci je rovina lopatky kolmá ke kazetě. Toho lze dosáhnout pootočením pacientova těla, který stojí čelem ke kazetě, o 50° směrem k postižené straně. V Y-projekci lze v případě zlomenin těla zhodnotit translaci, angulaci a překryv fragmentů, především laterálního okraje. Dobře viditelný je vzájemný vztah proc. coracoideus, akromia, laterálního konce klíčku i stav AC kloubu. Identifikovat můžeme i zlomeninu glenoidu.
Přehledný snímek hrudníku indikovaný k vyšetření plic, srdce a hrudní stěny je u polytraumatizovaných pacientů často první snímek, na kterém je diagnostikována zlomenina lopatky. Snímek hrudníku je důležitý pro posouzení postavení obou lopatek vzhledem k páteři (skapulo-thorakální disociace).
Další speciální projekce, především axillární, jsou doporučovány některými autory jako projekce doplňkové pro diagnostiku zlomenin glenoidu, akromia a korakoideu [21]. Provedení axilární projekce je však pro většinu pacientů se zlomeninou lopatky či žeber značně nepříjemné a nemůže nahradit CT vyšetření.
Vzhledem ke komplikovanému tvaru lopatky a její poloze na hrudníku je jednoznačná interpretace nálezů včetně určení typu zlomeniny pouze na základě rtg projekcí v řadě případů velmi obtížná až nemožná.
CT vyšetření: CT vyšetření výrazně změnilo radiodiagnostiku zlomenin lopatky. Je indikováno vždy, pokud z rtg vyšetření nelze přesně určit typ zlomeniny, postižení kloubní plochy nebo dislokaci úlomků [3,11,22].
CT transverzální řezy umožní velmi dobře posoudit stav kloubní jamky. Svůj význam mají i pro odhalení nedislokovaných zlomenin výběžků lopatky, především korakoidu a akromia. Nedovolují však vytvořit si prostorovou představu o anatomii zlomeniny.
Dvoudimenzionální CT rekonstrukce (2D CT), zejména v sagitální rovině, jsou vhodné pro posouzení stavu kloubní plochy, zvláště u zlomenin baze proc. coracoideus zasahujících intraartikulárně.
Třídimenzionální CT rekonstrukce (3D CT) jsou jako jediné schopné spolehlivě stanovit typ zlomeniny, a to především zlomenin těla a krčku lopatky (Obr. 4a). Nelze na nich zachytit jemné lomné linie, zvláště u minimálně dislokovaných zlomenin. Rekonstrukce je třeba provést nejméně ve třech základních pohledech, a to se subtrakcí žeber, klíčku a proximálního humeru [11].
Pohled z přední strany je důležitý u zlomenin krčku lopatky (Obr. 4b). Na tomto pohledu lze dobře identifikovat rozdílný průběh lomných linií u zlomenin anatomického a chirurgického krčku lopatky.
Pohled z dorzální strany umožní posoudit průběh lomných linií vzhledem ke spina scapulae (Obr. 4c). Důležité je, aby dorzální pohled dobře zachytil celou infraspinátní a částečně i supraspinátní jámu.
V případě zlomenin glenoidu je zásadní pohled z laterální strany, a to vždy se subtrakcí hlavice humeru (Obr. 4d). Jedině tak si lze udělat přesnou představu o počtu fragmentů a průběhu lomných linií v glenoidu. U zlomenin laterálního okraje těla lopatky lze hodnotit jeho zkrácení, angulaci a translaci, popřípadě tvar a dislokaci malých interfragmentů.
U některých typů zlomenin jsou pro posouzení průběhu lomné linie přínosné i další doplňující pohledy, např. pohled do supraspinátní jámy (Obr. 4e), do spino-glenoidálního žlábku nebo pohled z mediální strany. V některých případech je výhodná subtrakce akromia.
Obr. 4. Význam 3D CT rekonstrukcí pro určení typu zlomeniny (v tomto případě transspinózní zlomeniny krčku lopatky: a – rtg snímek levého ramena zachycující zlomeninu, ale nelze určit její anatomii; b – 3D CT rekonstrukce – přední pohled; c – 3D CT rekonstrukce – zadní pohled; d – 3D CT rekonstrukce – pohled do supraspinátní jámy. Fig. 4: Importance of 3D CT reconstructions for determination of fracture type (in this case transspinous fracture of scapular neck: a – ap radiograph of left shoulder showing scapular fracture, but its anatomy cannot be identified; b – 3D CT reconstruction – anterior view; c – 3D CT reconstruction – posterior view; d – 3D CT reconstruction – view into supraspinous fossa. 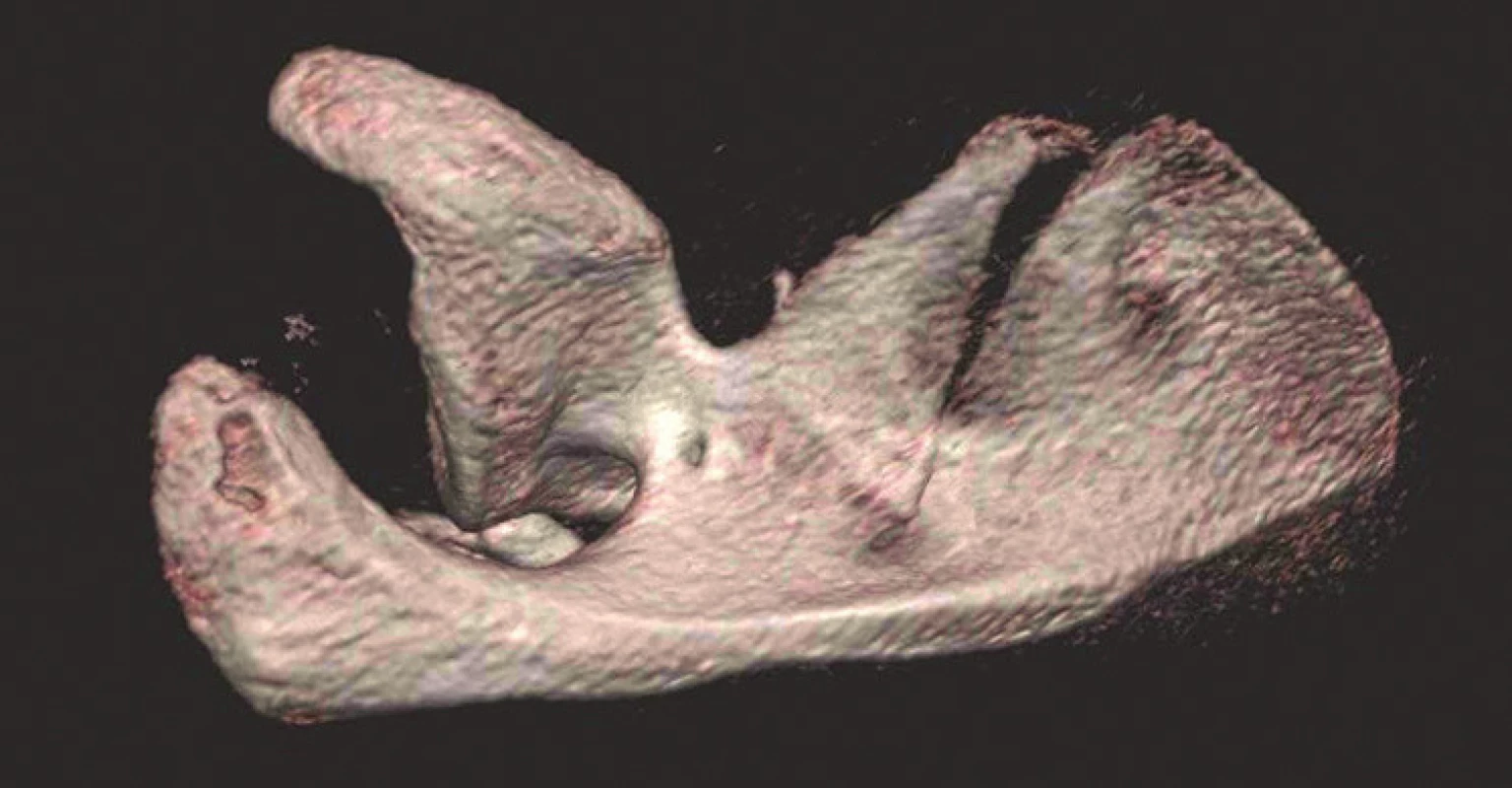
Radiometrické hodnocení dislokace úlomků: Tato měření kvantifikují různé způsoby dislokace úlomků, především laterálního okraje lopatky a slouží jako pomocná kritéria při indikaci operační léčby [15,19,20]. Měření lze provádět jak na Neerových projekcích, tak na 3D CT rekonstrukcích. Při rozhodování o způsobu léčby je důležité především posouzení stupně dislokace úlomků laterálního okraje lopatky a dislokace glenoidu vzhledem k tělu lopatky.
Angulaci hlavních úlomků laterálního okraje lopatky hodnotíme v Neerově II projekci nebo na laterálním pohledu v 3D CT rekonstrukcích (Obr. 5a). Při angulaci větší než 30–45° je třeba zvažovat operační řešení [15,19,20].
Translace hlavních úlomků laterálního okraje lopatky v antero-posteriorním směru je měřena na stejných snímcích jako angulace (Obr. 5b). Indikací k operaci je translace fragmentů o 100 % [15,19,20].
Medio-laterální posun hlavních úlomků laterálního okraje lopatky, dříve označovaný jako medializace glenoidu, měříme v Neerově I projekci, nebo na předním pohledu v 3D CT rekonstrukcích (Obr. 5c). Termín medializace není zcela správný. Většinou dochází naopak k lateralizaci infraglenoidální části těla tahem svalů, neboť nezlomený klíček udržuje konstantní vzdálenost mezi glenoidem a sternem. Za indikaci k operaci je považován posun 10 až 20 mm [15,19,20].
Obr. 5. Měření dislokace úlomků laterálního okraje těla lopatky: a – angulace; b – translace; c – medio-laterální posun. Fig. 5: Measuring of displacement of fragments of lateral border of scapular body: a – angulation; b – translation; c – medio-lateral displacement. 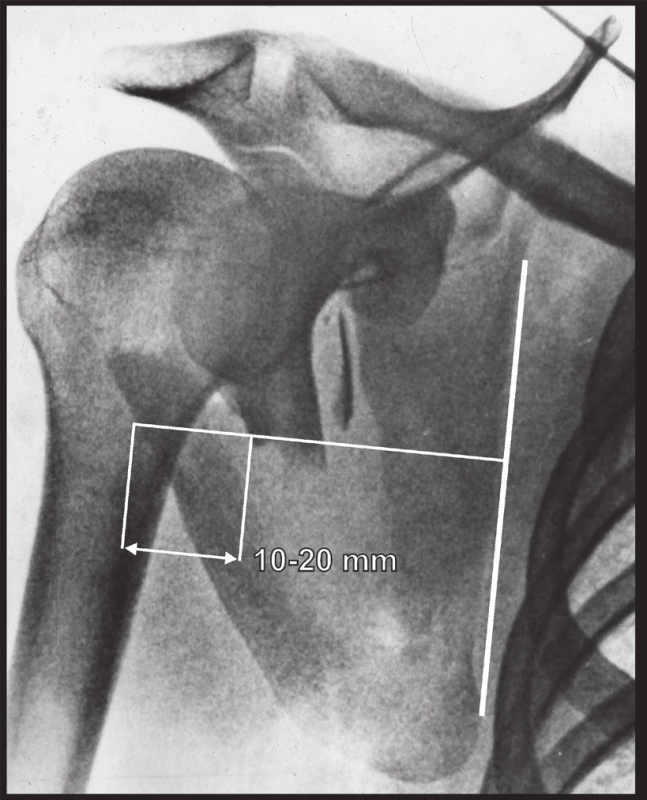
Gleno-polární úhel (GPA): Tento úhel definovali Bestard et al. [23] jako ostrý úhel sevřený přímkou spojující horní a dolní pól glenoidu a přímkou spojující horní pól glenoidu a dolní úhel těla lopatky. Normální hodnota GPA se podle Bestarda pohybuje mezi 30° až 45° (Obr. 6a). Detailní analýza ukázala, že měření GPA není standardizováno, stejně tak jeho normální a kritické hodnoty [14]. Jednotliví autoři měřili GPA na ap snímcích ramenního kloubu, na ap snímcích lopatky (Neerova I projekce) a na rtg snímcích hrudníku. Naše studie prokázala, že nejlépe je měřit GPA v Neerově I projekci nebo na 3D CT rekonstrukci [14]. Průměrná hodnota se pohybuje kolem 43° (30−54°). Vzhledem k individuální variabilitě nestačí posuzovat absolutní hodnotu GPA, ale je nutné přihlédnout ke GPA zdravé strany, neboť stranová variabilita je minimální (1,4°).
Problémem je i kritická hodnota GPA. Za klinicky významnou hodnotu je většinou považováno 20° (Obr. 6b) [20,24]. Nikdo z uvedených autorů neuvedl, že u zlomenin anatomického krčku lopatky se hodnoty GPA naopak zvětšují a mohou dosáhnout až 70°.
Obr. 6. Glenopolární úhel a – hodnoty podle Bestarda; b – kritická hodnota GP úhlu, tj. 20° Fig. 6: Glenopolar angle a – values after Bestard; b – critical value of GPA, i.e. 20 degrees. 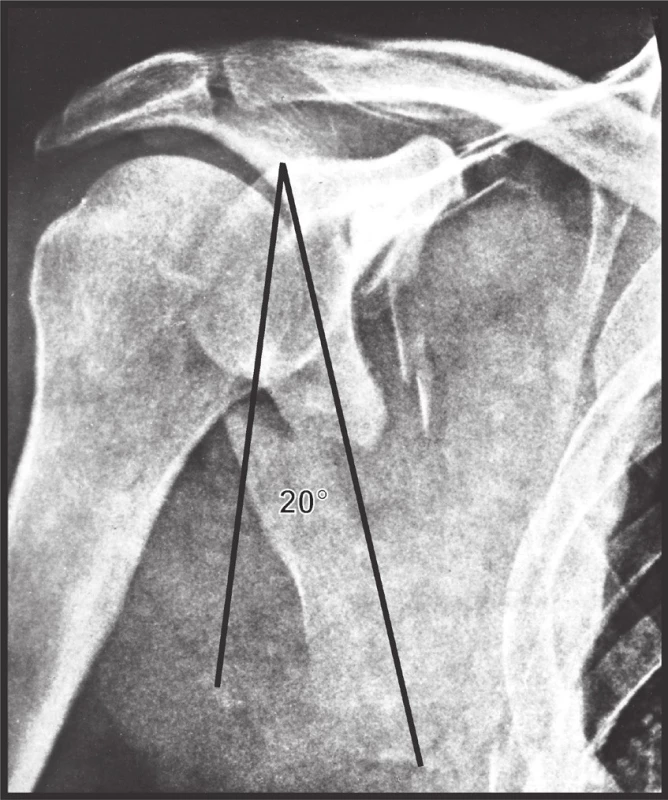
Přes uvedené nedostatky je však GPA na rozdíl od měření angulace, translace a medio-laterálního posunu jedinou metrickou metodou, kde byla zjištěna korelace mezi naměřenými hodnotami a funkčními výsledky [24].
Klasifikace zlomenin lopatky
Všechny dosud v literatuře používané klasifikace mají společný nedostatek, a to, že vznikly pouze na základě rtg snímků, často nestandardně provedených [21,25−28]. Řada typů zlomenin v nich zobrazených tak neodpovídá realitě. Přesto se s nimi můžeme opakovaně setkat i v nově navrhovaných klasifikacích. Na základě hodnocení vlastního souboru dělíme zlomeniny lopatky do pěti základních skupin [15]:
Zlomeniny výběžků a okrajů lopatky zahrnují zlomeniny horního a dolního úhlu, horního okraje lopatky, zlomeniny akromia a spina scapulae a zlomeniny proc. coracoideus. Tyto zlomeniny vznikají přímým nárazem na horní část lopatky nebo nárazem dislokované hlavice humeru zespoda. Často uváděný tah svalů a vazů je v případě proc. coracoideus vzhledem k rozložení jejich úponů na tento výběžek diskutabilní.
Zlomeniny těla lopatky dělíme do dvou základních skupin, a to na zlomeniny biomechanického a anatomického těla. Rozhodující je průběh lomných linií vzhledem ke spina scapulae.
Zlomeniny biomechanického těla postihují pouze infraspinátní jámu a vždy je porušen laterální okraj lopatky. Podle počtu úlomků rozlišujeme zlomeniny dvou-, tří - a více (kominutivní) – úlomkové.
Zlomeniny anatomického těla postihují celé tělo lopatky a lomné linie procházejí přes spina scapulae. Většinou vznikají přímým vysokoenergetickým násilím a často se jedná o zlomeniny kominutivní.
Zlomeniny krčku lopatky jsou definovány jako extraartikulární zlomeniny laterálního úhlu lopatky oddělující glenoid od těla lopatky. Podle průběhu lomné linie a tvaru glenoidálního fragmentu rozlišujeme tři základní typy [12,13] (Obr. 7).
Obr. 7. Zlomeniny krčku lopatky – anatomický preparát: A – transspinózní zlomenina krčku; B – zlomenina chirurgického krčku; C – zlomenina anatomického krčku. Fig. 7: Fractures of scapular neck – anatomic specimen: A – transspinous fracture of scapular neck; B – fracture of surgical neck; C – fracture of anatomic neck. 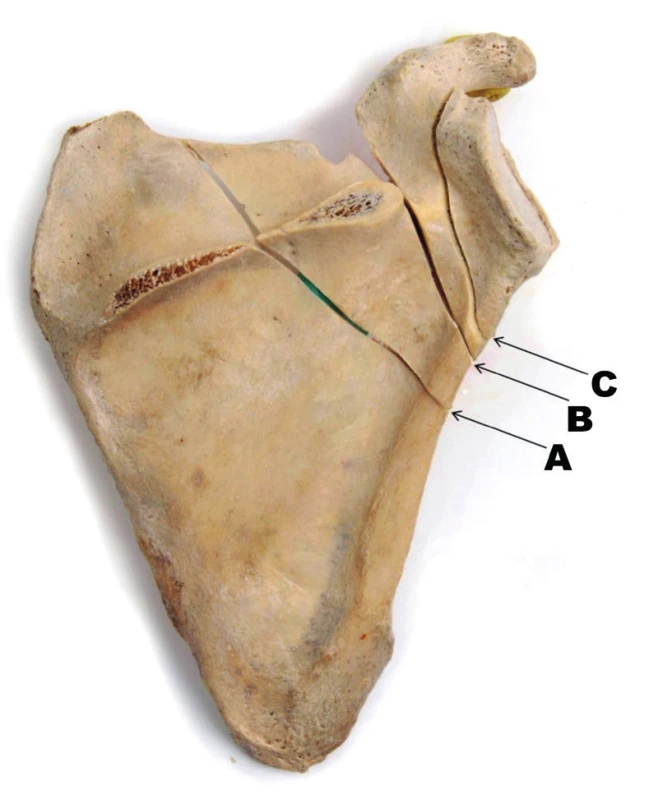
Zlomenina anatomického krčku odděluje od těla lopatky pouze glenoidální jamku. Lomná linie běží proximálně mezi horním okrajem glenoidu a bazí korakoideu. Tato vzácná zlomenina je nestabilní a obvykle se dislokuje do valgozity [12].
Zlomenina chirurgického krčku je ze všech tří zlomenin krčku nejčastější. Součástí glenoidálního fragmentu je proc. coracoideus. Tah svalů, které se na tento výběžek upínají (caput breve m. bicipitis brachii, m. coracobrachialis a m. pectoralis minor), může glenoidální fragment dislokovat mediodistálně. Závisí to na integritě korako-akromiálního a korako-klavikulárního vazu. Pokud jsou intaktní, je zlomenina vzhledem k akromiu a klíčku stabilní. Pokud je přetržen korako-akromiální vaz, je porušen vztah glenoidálního fragmentu k akromiu, ale nikoli ke klíčku. Zlomenina je rotačně nestabilní. Pokud je přetržen i korako-klavikulární vaz, je zlomenina plně nestabilní, což se projeví zvětšením vzdálenosti mezi proc. coracoideus a klíčkem [13,29].
Transspinózní zlomenina krčku je vzácná a málo známá a představuje přechod ke zlomenině anatomického těla. Laterální úlomek je tvořen glenoidem, korakoidem a akromiem a přilehlou laterální částí spina scapulae.
Intraartikulární zlomeniny glenoidu rozdělujeme do pěti základních skupin podle toho, jaká část glenoidu je postižena (Obr. 8).
Obr. 8. Zlomeniny glenoidu: A – normální glenoid, B – zlomenina horního glenoidu; C – zlomenina předního glenoidu; D – zlomenina dolního glenoidu. Fig. 8: Fractures of glenoid fossa: A – normal glenoid fossa; B – fracture of superior glenoid; C – fracture of anterior glenoid; D – fracture of inferior glenoid 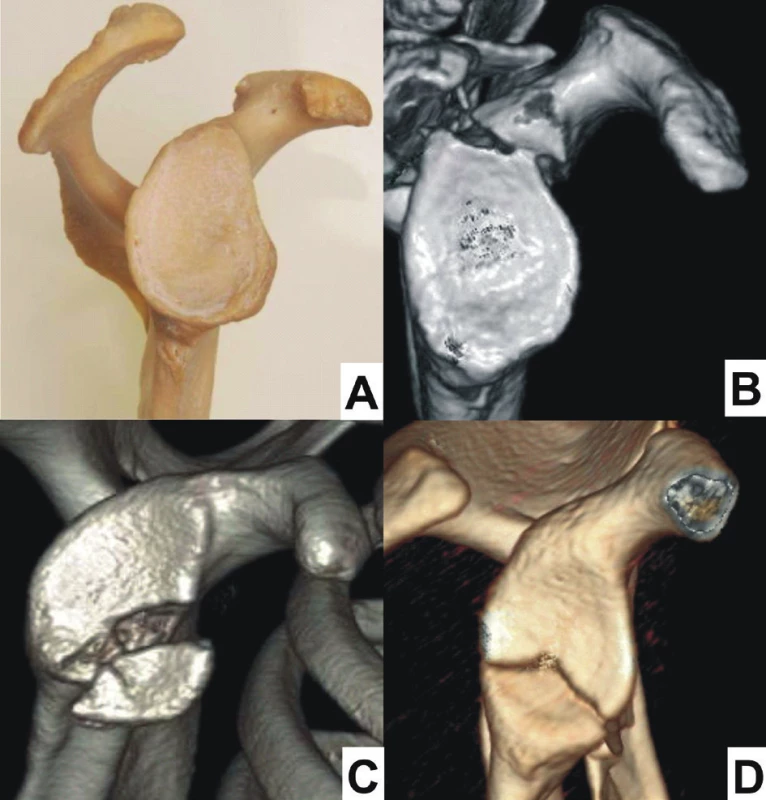
Zlomenina horního pólu glenoidu je v podstatě intraartikulární zlomeninou baze korakoidu a tento úlomek často nese i část horního okraje těla lopatky. Vzniká zřejmě nárazem hlavice humeru na proc. coracoideus při addukované paži.
Odlomení předního glenoidu vzniká většinou luxačním mechanismem při přední luxaci ramenního kloubu. Antero-inferiorní okraj glenoidu bývá postižen v různém rozsahu. Pokud je fragment větší, je ramenní kloub po repozici nestabilní.
Odlomení zadního okraje glenoidu je relativně vzácné. Vzniká při zadní luxaci ramenního kloubu a obvykle postihuje jen část obvodu kloubní jamky.
Zlomenina dolní části glenoidu představuje nejčastější a velmi závažnou zlomeninu glenoidu. Vzniká nárazem hlavice humeru na glenoid při abdukované paži. Náraz tak směřuje proti dolní polovině glenoidu, a tedy i proti laterálnímu okraji těla lopatky. Rozsah odlomené části glenoidu je variabilní, obvykle jedna až dvě distální třetiny kloubní plochy, zcela výjimečně je postižen glenoid celý. Lomná linie zasahuje až do laterálního okraje lopatky, a to ve variabilní vzdálenosti. Většina zlomenin dolního glenoidu je kombinována se zlomeninou těla lopatky, které může být postiženo v různém rozsahu (Obr. 9).
Obr. 9. Různé typy zlomenin dolního glenoidu: a+b – izolované zlomeniny dolního glenoidu; c+d+e+f+g – zlomeniny dolního glenoidu spojené se zlomeninou biomechanického (infraspinátní části) těla. Fig. 9: Different types of fractures of inferior glenoid: a+b – isolated fractures of inferior glenoid; c+d+e+f+g – fractures of inferior glenoid associated with fractures of biomechanical (infraspinous part) scapular body. 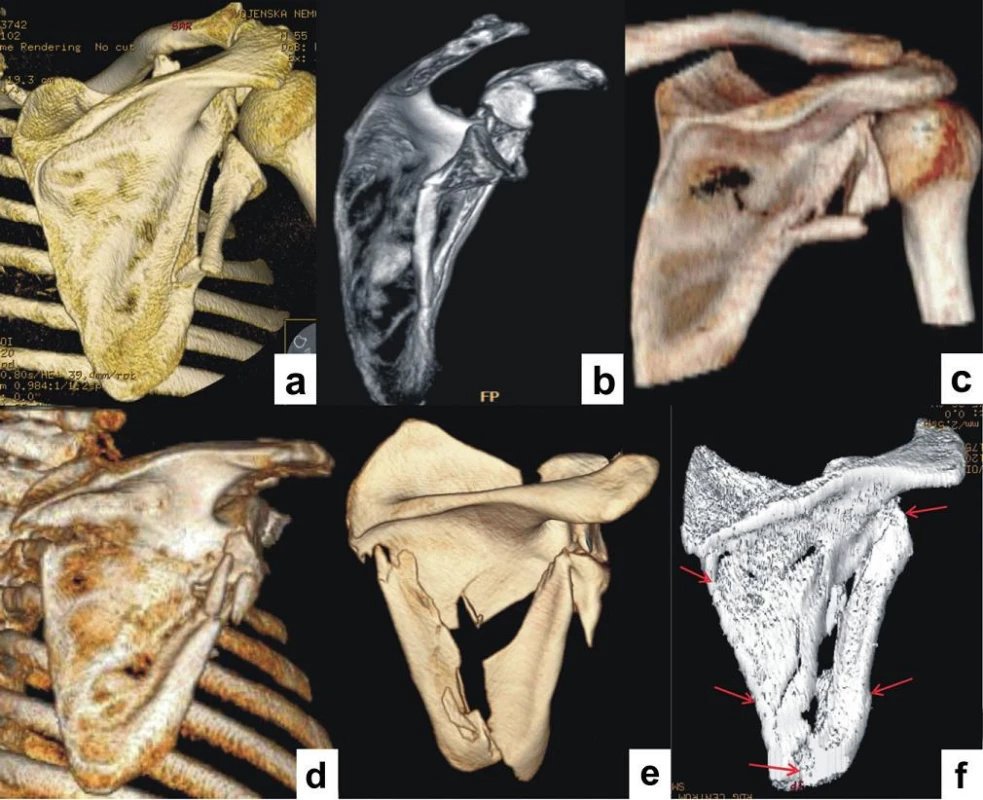
Zlomeniny celého glenoidu představují nejzávažnější intraartikulární zlomeniny lopatky. Vznikají rozlomením kloubní plochy na několik částí, z nichž každá je oddělena od krčku či těla lopatky. Anatomie těchto zlomenin je značně variabilní.
Kombinované zlomeniny lopatky zahrnují dvě skupiny poranění. Do první patří kombinace dvou a více základních zlomenin lopatky, např. zlomenina glenoidu a zlomenina výběžků. Druhou skupinu tvoří kombinace zlomeniny lopatky s poraněním proximálního humeru, klíčku nebo AC kloubu. Nejčastěji to bývá kombinace zlomeniny těla lopatky a diafýzy klíčku.
Terapie
Cílem léčby zlomeniny lopatky je obnovit normální funkci ramenního kloubu, tj. plný bezbolestný rozsah pohybu a svalovou sílu a zabránit rozvoji pozdních komplikací [15,19,20,30]. Mezi ně patří zhojení v malpozici, pakloub, osteoartróza glenohumerálního kloubu, léze rotátorové manžety a chronické bolesti. Konkrétně u zlomenin glenoidu to znamená obnovit kongruenci a stabilitu glenohumerálního kloubu. U zlomenin krčku a těla lopatky je to obnovení anatomického tvaru lopatky a normálního vztahu mezi tělem lopatky a glenoidem. U zlomenin výběžků je třeba zabránit rozvoji bolestivého pakloubu nebo impingementu hlavice humeru rezultujícího ze zhojení zlomeniny proc. coracoideus či akromia v malpozici.
Léčba zlomenin lopatky závisí na typu zlomeniny, její dislokaci, lokálních podmínkách a celkovém stavu a věku pacienta [29,31,32].
Indikace: Nedislokované intra - i extraartikulární zlomeniny lopatky léčíme konzervativně. Stejně postupujeme i u dislokovaných intra - nebo extraartikulárních zlomenin, kde celkový nebo lokální stav pacienta nedovoluje provést operační výkon.
Dislokované intraartikulární zlomeniny postihující více než 20−30 % kloubní plochy glenoidu s posunem větším než 2−3 mm jsou indikovány k operační léčbě, obnovení kongruence a stability glenohumerálního kloubu [15,19,20,30].
Léčba dislokovaných extraartikulárních zlomenin je v současné době předmětem diskuzí. Obecně lze říci, že hrubě dislokované zlomeniny těla a krčku lopatky u aktivních jedinců, kde to dovolí celkový i lokální stav, je lépe stabilizovat operačně. Operační léčbu je nutno zvažovat u zlomenin těla a krčku lopatky, které vykazují následující způsoby dislokace [15,19,20]:
- 100% translaci fragmentů laterálního okraje těla,
- úhlovou dislokaci fragmentů laterálního okraje těla větší než 30−40°,
- medio-laterální dislokaci fragmentů laterálního okraje těla větší než 1−2 cm,
- gleno-polární úhel (GPA) menší než 20°.
Nicméně tato kritéria jsou pouze pomocná a je třeba zvážit nejen lokální stav, ale i osobnost pacienta.
U dislokovaných zlomenin výběžků, především korakoidu, akromia a spiny, na které se upínají významné svaly a vazy, je cílem dosáhnout zhojení v anatomickém postavení, neboť zhojení v dislokaci může kompromitovat rotátorovou manžetu. Pakloub těchto výběžků bývá bolestivý v důsledku svalových tahů.
Konzervativní léčba: Spočívá v tišení bolesti a přibližně dvoutýdenní imobilizaci. Pak je možno zahájit pasivní cvičení pohybu. Měsíc od poranění by mělo být dosaženo plného pasivního rozsahu a během druhého měsíce plného aktivního pohybu. Od třetího měsíce lze začít s posilováním svalů rotátorové manžety a paraskapulárního svalstva a během čtvrtého měsíce lze zrušit všechny restrikce.
Operační léčba: Operace zlomené lopatky s výjimkou otevřené zlomeniny není v žádném případě operací akutní. Je třeba vyčkat, až to dovolí celkový i lokální stav pacienta. Většina pacientů je proto operována v intervalu několika dnů až týdnů po úrazu
Operační přístupy: Při operační léčbě zlomenin lopatky volíme podle typu zlomeniny některý z následujících přístupů:
Deltoideo-pektorální přístup: Je indikován při izolované zlomenině předního-dolního okraje glenoidu nebo zlomenině korakoidu.
Zadní Judetův přístup: Poskytuje excelentní přehled o celé infraspinátní jámě, laterálním a mediálním okraji lopatky, anatomickém a chirurgickém krčku i zadním a distálním okraji glenoidu [2,33]. Je používán jako univerzální přístup při zlomeninách těla, krčku lopatky a dolní části nebo celého glenoidu. V některých případech je možno vytvořit pouze tzv. mediální a laterální okno bez mobilizace m. infraspinatus. Laterálně dostačuje uvolnění m. infraspinatus od laterálního okraje lopatky v potřebném rozsahu, mediálně je to většinou v oblasti spino-mediálního úhlu. To záleží na typu zlomeniny, odstupu od úrazu a zkušenosti operatéra. Pacienti bez mobilizace m. infraspinatus mají menší bolesti a mnohem rychleji se u nich obnovuje rozsah pohybu.
Posterosuperiorní přístup: Je indikován při zlomeninách akromia a spina scapulae, event. při zlomeninách zadního okraje glenoidu. Využívá horizontální části Judetovy incize. Probíhá podél zadního okraje akromia a laterální části spina scapulae. V případě potřeby ho lze rozšířit na přístup Judetův.
Implantáty: K operační léčbě lopatky nejsou třeba žádné zvláštní implantáty, a to ani u starších pacientů. Většinou lze vystačit s 3.5mm DCP rekonstrukčními nebo třetinovými žlábkovými dlahami, s 3.5mm T-dlahou pro distální radius. V současné době dáváme přednost rekonstrukčním, rovným, T-, L - dlahám 2.7 mm se standardními 2.7 mm kortikálními šrouby. Zamykací dlahy a šrouby používáme výjimečně [15].
Technika osteosyntézy: Vzhledem k rozložení kostní hmoty je pevné ukotvení implantátů možné především v laterálním pilíři, dále ve spina scapulae, krčku a glenoidu. Doplňkovou osteosyntézu lze provést ve spino-mediálním a dolním úhlu lopatky.
Zlomeniny glenoidu představují z hlediska operační léčby různorodou skupinu poranění [15,34]. Zlomeniny předního-dolního okraje glenoidu reponujeme z deltoideo-pektorálního přístupu a odlomený fragment fixujeme tahovými šroubky, popř. podpěrnou dlažkou. Ve vhodných případech je alternativou artroskopicky kontrolovaná zavřená repozice a osteosyntéza tahovým šroubem. Obtížnější z hlediska repozice a stabilizace jsou zlomeniny horního pólu glenoidu. I zde je indikován deltoideo-pektorální přístup. Repozice nebývá vždy snadná vzhledem k tahu svalů upínajících se na proc. coracoideus. K fixaci lze použít tahové (kanylované) šrouby s podložkou zavedené přes proc. coracoideus do glenoidu či krčku lopatky.
Zlomeniny dolního glenoidu či zlomeniny celého glenoidu představují největší výzvu (Obr. 10). V případě více kloubních fragmentů je důležitá rekonstrukce “cirkulární oblasti“ glenoidu. Tyto zlomeniny jsou obvykle spojeny se zlomeninou těla a je třeba obnovit biomechanický trojúhelník. Repozice a fixace závisí na počtu a tvaru kloubních fragmentů. Repozice a fixace krátkého kloubního fragmentu je obvykle snazší. Repozice dlouhého kloubního fragmentu musí být zcela exaktní v celé délce lomné linie. Jen tak je zaručeno, že bude dosaženo anatomické repozice kloubní plochy. Fixaci fragmentů lze provést různým způsobem, obvykle kombinací různých dlažek, většinou 2.7mm L-, T-dlah a tahových šroubů. Rekonstrukcí kloubní plochy glenoidu je často obnovena i integrita laterálního okraje lopatky. V opačném případě následuje rekonstrukce laterálního okraje lopatky a v případě potřeby i repozice a osteosyntéza těla lopatky.
Obr. 10. Osteosyntéza zlomeniny dolního glenoidu a těla lopatky: A – situace po úrazu; B+C – situace po operaci. Fig. 10: Internal fixation of fractures of inferior glenoid and scapular body: A – post-injury radiograph; B+C – postoperative radiograph. 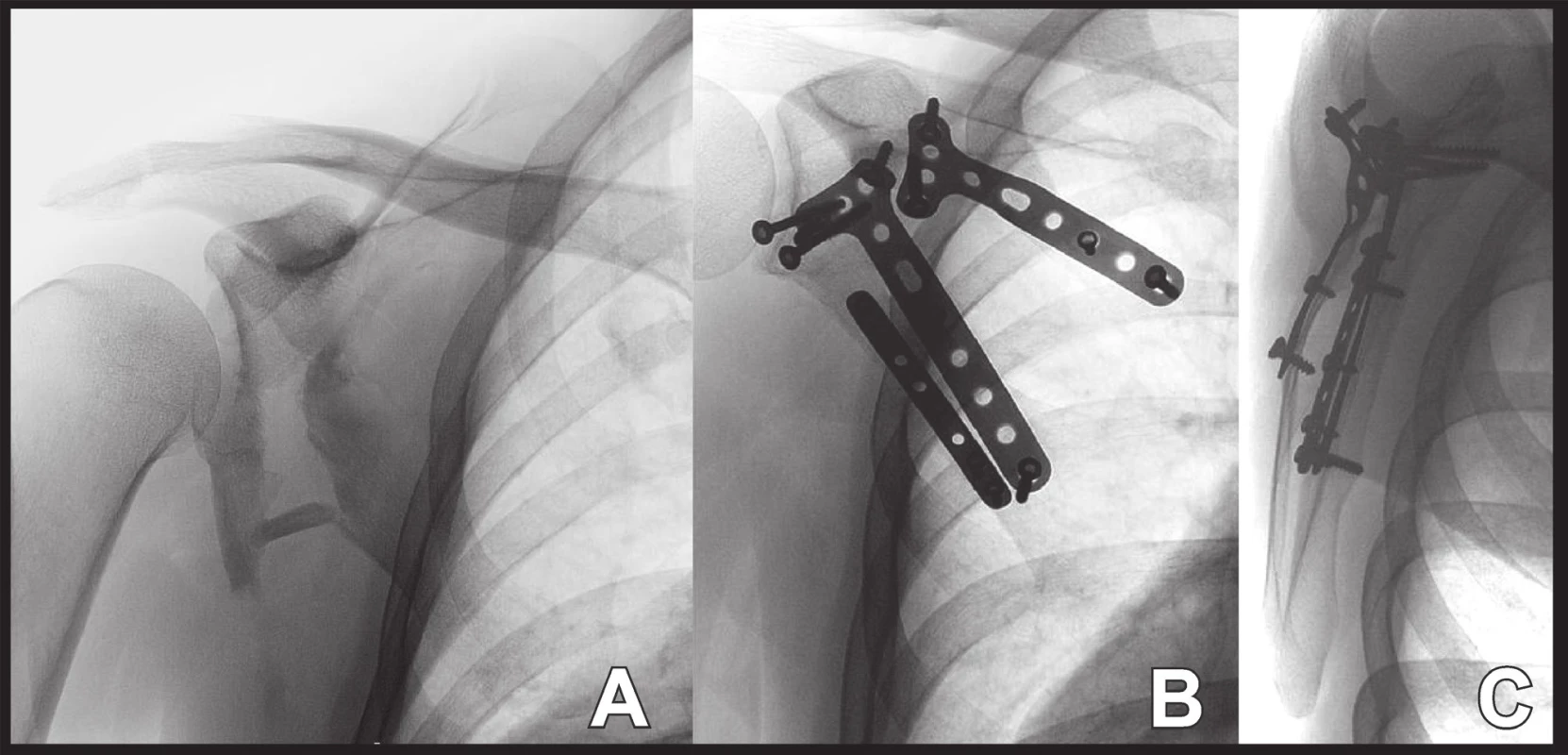
Zlomeniny krčku lopatky operujeme vždy z Judetova přístupu. U zlomenin chirurgického krčku je třeba pamatovat na uskřinutí n. suprascapularis v lomné linii ve spinoglenoidálním žlábku. Velký pozor si musíme dát při zavádění šroubů do glenoidálního fragmentu, aby neprominovaly do kloubní dutiny. Zlomeniny anatomického krčku se vzhledem k velikosti a nestabilitě glenoidálního fragmentu někdy stabilizují obtížně.
Zlomeniny těla lopatky vyžadují obnovení kontinuity tzv. biomechanického trojúhelníku, tedy obvodu infraspinátní jámy [15] (Obr. 11). Laterální pilíř je z hlediska osteosyntézy klíčovou strukturou, kde začínáme s repozicí a osteosyntézou těla. Osteosyntéze musí předcházet identifikace všech hlavních obvodových fragmentů těla a pečlivé očištění lomných ploch. U většiny případů dochází k translaci, překrytí hlavních fragmentů laterálního pilíře a tím i k jeho značnému zkrácení. Repozici laterálního pilíře lze provést různým způsobem [35]. Jako nejjednodušší se osvědčila opatrná repozice raspatoriem zasunutým mezi oba fragmenty laterálního pilíře. Další možností je zavrtání 3.5mm kortikálního šroubku do distálního fragmentu pro zachycení kostního háku. K definitivní stabilizaci lze použít 2.7 DCP nebo rekonstrukční dlahu fixovanou ke každému z hlavních fragmentů laterálního okraje dvěma, někdy třemi šrouby. U muskulárních jedinců nebo tam, kde je nutné eliminovat střižné a ohybové síly, použijeme raději dlahy 3.5 mm. Stabilizace zlomeniny mediálního okraje těla v oblasti spino-mediálního úhlu má z hlediska významu osteosyntézy laterálního okraje doplňkovou funkci. Provádíme ji pouze tehdy, pokud není po dokončení osteosyntézy laterálního okraje těla stabilita zlomeniny dostatečně pevná. Větší, tenké centrální, tzv. interkalární fragmenty reponujeme pouze v případě hrubé dislokace a prakticky vždy je ponecháváme bez fixace.
Obr. 11. Osteosyntéza zlomeniny anatomického těla: A – situace po úrazu; B – situace po operaci. Fig. 11: Internal fixation of anatomic body: A – post-injury radiograph; B – postoperative radiograph. 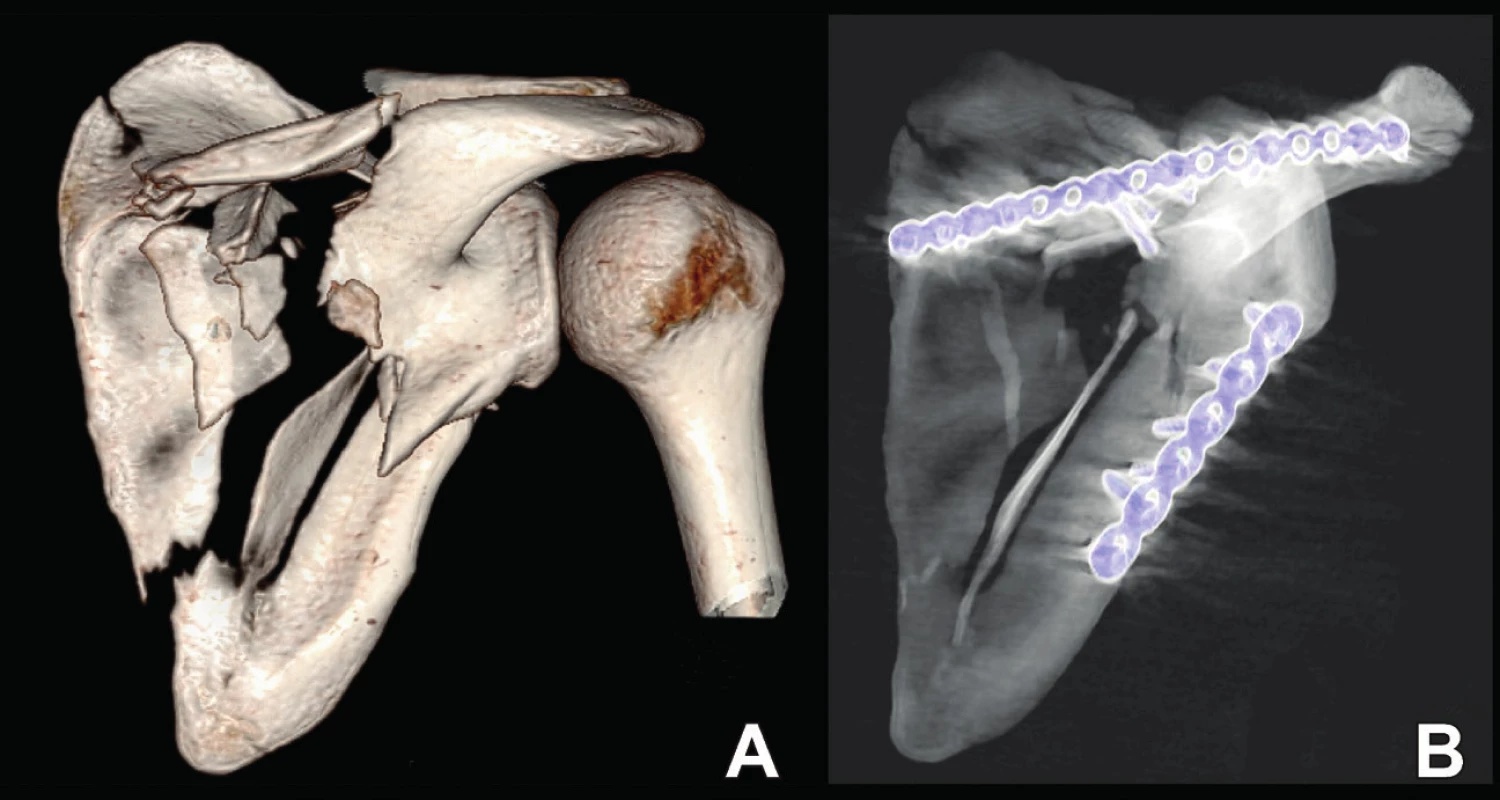
Zlomeniny výběžků lze stabilizovat tahovou cerkláží, tahovými šrouby nebo 2.7 L - či T-dlažkami. Dislokované malé úlomky okraje akromia či apexu korakoidu je lépe extirpovat a provést reinzerci svalu. Zlomeniny prstovité části korakoidu lze dobře stabilizovat tahovým (kanylovaným) šroubem s podložkou.
Zlomeniny klíčku vyžadující osteosyntézu ošetřujeme až po dokončení osteosyntézy lopatky, stejně tak poranění AC kloubu.
Pooperační režim: Končetina je po operaci imobilizována v závěsu. Drén je odstraněn do 48 hodin po operaci. Rtg snímek ramenního kloubu je proveden v Neerově I a II projekci. Pacient je poprvé kontrolován 2 týdny po operaci (zhojení rány, odstranění stehů). Rtg kontroly jsou prováděny v 6 týdnech, ve 3 měsících a 1 rok po operaci. Zlomenina lopatky se obvykle hojí v intervalu 6 až 12 týdnů.
Pro konečný výsledek je velmi důležitá správně vedená rehabilitace. První den po operaci je zahájeno pasivní procvičování pohybu v ramenním kloubu, které trvá zhruba 6 týdnů. Velmi výhodná je motodlaha. S procvičováním aktivního pohybu začínáme podle typu zlomeniny a provedené osteosyntézy přibližně 4.–5. týden po operaci v závislosti na extenzivitě operačního přístupu a dalších poraněních (fr. klíčku, AC luxace). Po 6 týdnech je třeba zhodnotit rozsah pohybu, pokud není uspokojivý, je nutné vyšetření pohybu a eventuálně redress v celkové anestezii. Aktivní cvičení proti odporu lze zahájit přibližně za 8 týdnů po operaci. Všechna omezení zátěže ramenního kloubu jsou zrušena obvykle za 3 měsíce po operaci. Konečný subjektivní, objektivní a radiologický výsledek operace je možno hodnotit nejdříve za rok po operaci.
Komplikace
Konzervativní i operační léčba zlomenin lopatky má řadu časných i pozdních komplikací, které se projevují bolestí a omezením funkce ramenního kloubu.
Komplikace konzervativní léčby: Mezi nejčastější komplikace patří zhojení v neanatomickém postavení, paklouby a poranění n. suprascapularis [15,19,20].
Zhojení v neanatomickém postavení je nejčastější komplikací konzervativní léčby. U extraartikluárních zlomenin se mění vztah glenoidu a těla lopatky, a tedy i průběh svalů rotátorové manžety, což má vliv na jejich funkci. Následek neanatomického zhojení může být i impingement syndrom. Zlomeniny glenoidu zhojené v dislokaci rezultují v inkongruenci, nestabilitu kloubu či v obojím a následně v artrózu. Prominence kostního úlomku přihojeného v dislokaci může být bolestivá. Nerovnost těla lopatky omezuje její hladký pohyb po stěně hrudníku.
Paklouby těla lopatky jsou vzácné, Marek [36] jich v r. 2009 našel v anglické literatuře pouze 15, všechny po konzervativní léčbě. Popsány byly i paklouby akromia. Řešením je osteosyntéza nebo exstirpace nepřihojeného fragmentu.
Poranění n. suprascapularis vzniká nejčastěji u zlomenin krčku lopatky, kdy vlivem úrazu může dojít k uskřinutí n. suprascapularis do lomné linie. Poranění se projeví atrofií m. infraspinatus [15,37,38].
Komplikace operační léčby: Tyto komplikace můžeme rozdělit na peroperační, časné pooperační a pozdní pooperační. Jejich počet se různí podle jednotlivých autorů [37,38].
Peroperační komplikace zahrnují především poranění n. suprascapularis, malrepozici, perforaci šroubů do kloubní dutiny. Lantry et al. [38] při analýze 212 případů zjistili poranění supraskapularáního nervu ve 2,4 %. Rozlišit, zda poranění vzniklo již při úrazu, nebo během operace, je velmi problematické. V každém případě musíme při mobilizaci m. infraspinatus chránit n. suprascaularis před přetažením. Repozice fragmentů může být obtížná u kominutivních zlomenin těla nebo u výrazně dislokovaných zlomenin krčku lopatky, zvláště když je operace prováděna v delším intervalu od úrazu. Zavedení šroubů intraartikulárně je málo častá komplikace. Může k ní dojít především při osteosyntéze krčku lopatky nebo osteosyntéze laterálního okraje lopatky.
Časné pooperační komplikace představuje především hematom, povrchová a hluboká infekce [30,34,39]. Podle Lantryho [38] je počet infekčních komplikací poměrně vysoký – 4,2 %. Tuto zkušenost nesdílíme. Ze 100 operovaných případů jsme zaznamenali pouze jednou hlubokou infekci u pacienta s etylickou anamnézou. Hematom je nutno evakuovat. Většinu případů povrchové infekce lze řešit antibiotiky a lokální péčí. V případě hluboké infekce je nutná revize operační rány, eventuálně odstranění implantátu. Relativně časnou komplikací je omezení pohybu ramenního kloubu vyžadující 6 týdnů od operace manipulaci [30,34].
Pozdních komplikací byl popsán značný počet. Selhání osteosyntézy si v několika případech vyžádalo reoperaci [30,34,38,40], stejně jako pakloub po provedené osteosyntéze [36].
Malrepozice zlomenin glenoidu má za následek přetrvávající inkongruenci. Hardegger et al. [30] byli nuceni reoperovat pro instabilitu kloubu. Byly zaznamenány i případy heterotopické osifikace, z nichž u jednoho došlo ke kompresi n. axillaris vyžadující operační dekompresi [38]. Schandelmeier et al. [34] řešili akromiální impingement po osteosyntéze glenoidu akromioplastikou. Prominence implantátů vyžadující jejich odstranění je problém především u zlomenin akromia, spina scapulae či přidružených zlomenin klíčku [35,38]. Popsána byla i pozdní infekce 11 měsíců po operaci vyžadující odstranění implantátu [34].
Potraumatická artróza po zlomeninách lopatky se vyskytuje v 1,9 %. Ve dvou publikovaných případech byla nutná artrodéza [30,38,39]. V současné době je metodou volby artroplastika.
ZÁVĚR
Zlomeniny lopatky představují otevřenou kapitolu traumatologie pohybového aparátu. Vzhledem k tomu, že jde o závažný, ale řídký typ poranění, je lépe tyto zlomeniny koncentrovat na specializovaná pracoviště.
Tato studie vznikla za podpory grantu IGA MZ ČR NT/14092: Diagnostika a operační léčba dislokovaných intraartikulárních zlomenin lopatky.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
Prof. MUDr. Jan Bartoníček, DrSc.
Klinika ortopedie 1. LF UK a ÚVN Praha
U vojenské nemocnice 1200
169 02 Praha 6
e-mail: jan.bartonicek@uvn.cz
Zdroje
1. Bartoníček J, Cronier P. History of the treatment of scapula fractures. Arch Orthop Trauma Surg 2010;130 : 83–92.
2. Bartoníček J, Tuček M, Luňáček L. Judetův zadní přístup k lopatce. Acta Chir Orthop Traumatol Čech 2008;75 : 429–35.
3. Bartoníček J, Frič V, Tuček M. Radiodiagnostika zlomenin lopatky. Rozhl Chir 2009;88 : 84–8.
4. Bartoníček J, Frič V, Tuček M. Intra-operative reduction of the scapular body – a technical trick. J Orthop Trauma 2009;23 : 294–8.
5. Bartoníček J, Frič V, Tuček M. Zlomeniny lopatky. Diagnostika-klasifikace-terapie. Ortopedie 2010;4 : 151–6.
6. Bartoníček J, Tuček M, Frič V. Operační léčba zlomenin lopatky. Ortopedie 2010;4 : 204–10.
7. Tuček M, Bartoníček J. Přidružená poranění u zlomenin lopatky. Rozhl Chir 2010;89 : 288–92.
8. Tuček M, Bartoníček J, Frič V. Kostní anatomie lopatky: Její význam pro klasifikaci zlomenin těla lopatky. Ortopedie 2011;5 : 104–9.
9. Bartoníček J, Frič V. Scapular body fractures: results of the operative treatment. Inter Orthop 2011;35 : 747–53.
10. Bartoníček J, Tuček M. Historie léčby zlomenin lopatky. Ortopedie 2012;6 : 133–140.
11. Chochola A, Tuček M, Bartoníček J, et al. CT-diagnostika zlomenin lopatky. Rozhl Chir 2013;92 : 385–8.
12. Bartoníček J, Tuček M, Frič V. Fractures of the anatomical neck of the scapula. Two cases and review of the literature. Arch Orthop Trauma Surg 2013;133 : 1115–9.
13. Bartoníček J, Tuček M, Frič V, et al. Fractures of the scapular neck. Diagnosis-Classifications-Treatment. Inter Orthop 2014;38 : 2163–73.
14. Tuček M, Naňka O, Malík J, Bartoníček J. Scapular glenopolar angle: Standard values and side differences. Skelet Radiol 2014;43 : 1583–7.
15. Bartoníček J. Scapular fractures. In Court-Brown CH, Heckman AD, McMqQueen, Ricci WM, Tornetta P (eds). Rockwood and Green´s Fractures in Adults. 8th edition. Philadelphia, Wolters Kluwer 2015 : 1475–1501.
16. Reggio AW. Fracture of the shoulder girdle. In: Wilson PD (ed). Experience in the management of fractures and dislocations, based on an analysis of 4390 cases. Philadelphia, Lippincott 1938 : 370–4.
17. Court-Brown Ch, McQueen MM, Tornetta P. Trauma (Shoulder girdle). Philadelphia, Lippincot, Williams and Wilkins 2006 : 68–88.
18. Zhang Y. Scapular fractures. In: Clinical epidemiology of orthopedic trauma. Stuttgart, Thieme 2012 : 580–617.
19. Cole PA, Marek DJ. Shoulder girdle injuries. In: Standard JP, Schmidt AH, Gregor PJ (eds). Surgical treatment of orthopaedic trauma. New York: Stuttgart, Thieme 2007 : 207–37.
20. Cole PA, Gauger EM, Schroder LK. Management of scapular fractures. J Am Acad Orthop Surg 2012;20 : 130–41.
21. Goss TP. Fractures of the scapula. In: Rockwood CA, Matsen FA, Wirth MA, Lippitt SB (eds). The Shoulder. 3rd edition. Philadelphia, Saunders 2004 : 413–54.
22. McAdams TR, Blevins FT, Martin TP, et al. The role of plain films and computed tomography in the evaluation of scapula neck fractures. J Orthop Trauma 2002;16 : 7–11.
23. Bestard EA, Schvene HR, Bestard EH. Glenoplasty in management of recurrent shoulder dislocation. Contemp Orthop 1986;12 : 47–55.
24. Pace AM, Stuart R, Brownlow H. Outcome of glenoid neck fractures. J Shoulder Elbow Surg 2005;14 : 585–90.
25. Ada JR, Miller ME. Scapula fractures. Analysis of 113 cases. Clin Orthop Rel Res 1991;269 : 174–80.
26. Euler E, Habermeyer P, Kohler W, et al. Skapulafrakturen – Klassifikation und Differentialtherapie. Orthopädie 1992;21 : 158–62.
27. Ideberg R, Grevsten S, Larsson S. Epidemiology of scapular fractures. Acta Orthop Scand 1995;66 : 395–97.
28. Orthopaedic Trauma Association Fracture and dislocation compendium. Scapular fractures. J Orthop Trauma. 2007;Suppl 1;68–71.
29. Magerl F. Osteosynthesen im Bereich der Schulter. Helv Chir Acta 1974;41 : 225–32.
30. Hardegger F, Simpson LA, Weber BG. The operative treatment of scapular fractures. J Bone Joint Surg [Br] 1984;66–B:725–31.
31. Hersovici D, Roberts CS. Scapula fractures: to fix or not to fix? J Orthop Trauma 2006;20 : 227–29.
32. Zlowodski M, Bhandari M, Zelle BA, et al. Treatment of scapula fractures: systematic review of 520 fractures in 22 case series. J Orthop Trauma 2006;20 : 230–3.
33. Judet R. Traitement chirurgical des fractures de l´omoplate. Acta Orthop Belg 1964;30 : 673–8.
34. Schandelmaier P, Blauth M, Schneider C, et al. Fractures of the glenoid treated by operation. J Bone Joint Surg [Br] 2002;84–B:173–7.
35. Cole PA, Gauger EM, Herrera DA, et al. Radiographic follow-up of 84 operatively treated scapula neck and body fractures. Injury 2012;43 : 327–33.
36. Marek DJ, Sechriest VF, Swiontkowski MF, et al. Case report: reconstruction of a recalcitrant scapular neck nonunion and literature review. Clin Orthop Relat Res 2009;467 : 1370–6.
37. Bauer G, Fleuschmann W, Dussler E. Displaced scapular fractures: indication and long-term results of open reduction and internal fixation. Arch Orthop Trauma Surg 1995;114 : 215–9.
38. Lantry JM, Roberts CS, Giannoudis PV. Operative treatment of scapular fractures: A systematic review. Injury 2008;39 : 271–83.
39. Adam FF. Surgical treatment of displaced fractures of the glenoid cavity. Inter Orthop (SICOT) 2002;26 : 150–3.
40. Cole PA, Talbot M, Schroder LK, et al. Extra-articular malunions of the scapula: A comparison of functional outcome before and after reconstruction. J Orthop Trauma 2011;25 : 649–56.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Přístupy k diafýze radia
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2015 Číslo 10- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Poranění horní končetiny – spolupráce anatoma s klinikem
- Zlomeniny lopatky
- Kocherův přístup k loketnímu kloubu a jeho alternativy
- Přístupy k diafýze radia
- Osteosyntéza zlomenin diafýzy radia: Anatomické a biomechanické principy
- Chirurgická léčba akromioklavikulární luxace: Tahová cerkláž versus hákovitá dlaha
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Zlomeniny lopatky
- Chirurgická léčba akromioklavikulární luxace: Tahová cerkláž versus hákovitá dlaha
- Osteosyntéza zlomenin diafýzy radia: Anatomické a biomechanické principy
- Kocherův přístup k loketnímu kloubu a jeho alternativy
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání










