-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaVliv biologické léčby na invalidizaciu Crohnovy choroby
Influence of biological therapyon invalidity in the Crohn’s disease
The objective was to determine the effect of biological therapy on invalidation of patients treated for the Crohn’s disease at the gastroenterology ward of the Carlsbad Regional Hospital in Karlovy Vary (Carlsbad). The topic was supplement with two case reports.
Keywords:
Crohn’s disease – biological therapy – available drugs – treatment complications
Autoři: Vícha Jan
Působiště autorů: Referát LPS OSSZ Karlovy Vary
Vyšlo v časopise: Reviz. posud. Lék., 16, 2013, č. 1, s. 16-26
Kategorie: Přehledové články
Souhrn
Cílem práce je zjistit vliv biologické léčby na invalidizaci u pacientů léčených na gastroenterologickém pracovišti Karlovarské krajské nemocnice v Karlových Varech pro Crohnovu chorobu. Téma je doplněno dvěma kazuistikami.
Klíčová slova:
Crohnova choroba – biologická léčba – dostupné léky – komplikace léčbyÚVOD
Crohnova choroba je chronické zánětlivé onemocnění, které se může projevit v jakékoliv části trávicího ústrojí, nejčastěji však v oblasti spojení tenkého a tlustého střeva. Zánět proniká celou stěnou, nezřídka je granulomatózní povahy. Onemocnění se vyskytuje častěji v průmyslově vyspělých zemích severní polokoule, v ČR se objevuje v počtu 4–9 nových nemocných na 100 000 obyvatel za rok.
Hlavními symptomy jsou bolesti v podbřišku, hubnutí, únava, zvýšená teplota a průjmy, většinou bez krve. Onemocnění může mít projevy i mimo trávicí ústrojí, např. kožní vyrážka, kloubní záněty, oční záněty či výskyt aft v dutině ústní.
Přestože příčina Crohnovy choroby není známa, všeobecně se usuzuje, že se jedná o nemoc autoimunitního charakteru. Sklon k onemocnění je ovlivněn geneticky, nemoc mohou vyvolat u náchylné osoby vlivy okolního prostředí. Crohnova choroba patří do skupiny zánětlivých onemocnění označovaných IBD, může být těžko rozeznatelná od jiných forem IBD, jako např. ulcerózní kolitidy.
Zánětlivá onemocnění střev popsal Giovanni Battista Morgagni (1682–1771), později polský lékař Antoni Leśniowski v roce 1904 a skotský lékař T. Kennedy Dalziel roku 1913. Nemoc byla pojmenována podle Burrilla Bernarda Crohna, amerického gastroenterologa. Spolu s Ginzbergem a Oppenheimerem ji popsal v roce 1932 u série čtrnácti pacientů v oblasti napojení tenkého střeva k slepému.
KLINICKÉ PROJEVY
Řada pacientů s Crohnovou chorobou má její příznaky řadu let před stanovením diagnózy. Ve srovnání s ulcerózní kolitidou jsou počáteční symptomy této choroby méně zřetelné. Vyskytují se tři různé formy této nemoci:
- stenózující – důsledkem zánětu je zesílení stěny a zúžení průsvitu střeva, z toho vyplývající omezení průchodnosti střev či jejich úplná neprůchodnost;
- fistulující – zánět proniká celou tloušťkou stěny, dochází ke slepení střeva s okolními orgány a vzniku fistulí, tedy patologických propojení mezi orgány (mezi střevními kličkami navzájem či střeva s okolními orgány, jako je např. močový měchýř, pochva) či vyústění na povrch těla;
- zánět omezený na stěnu bez vzniku zúžení či píštělí.
Důležitou specifikací Crohnovy choroby je u pacienta lokalizace v rámci trávicího ústrojí:
Ileitida – Crohnova choroba obvykle napadá ileum, většinou konečnou část tenkého střeva před jeho vyústěním do tlustého (terminální ileitida). Ve 30 % případů je postižena pouze tato oblast.
Kolitida – v případě postižení tlustého střeva je velice komplikované odlišit Crohnovu chorobu od ulcerózní kolitidy. Ve 20 % případů je postižena pouze tato oblast tlustého střeva.
Ileokolitická forma – je postiženo tenké i tlusté střevo. Tato forma se objevuje až v 50 % případů.
Perianální – postižena je oblast konečníku a řitního otvoru, je spojena s tvorbou píštělí či abscesů.
Ostatní – může být postižena jakákoli jiná oblast trávicího traktu (žaludek, dvanáctník, horní části tenkého střeva).
Projevy v trávicí soustavě
- Bolesti v oblasti břišní dutiny
Běžným příznakem jsou křečovité bolesti v oblasti břišní dutiny, neboť zánět způsobený Crohnovou chorobou může v zanícených místech vyvolat stenózu. V těchto místech se může později vyvinout fibróza, vazivové ztluštění střevní stěny. Bolest se může projevit kdekoli v oblasti břicha. Protože je bolest spojena se stenózou, může se zmenšit až ustoupit vyprázdněním střev. V případě, že se k bolesti přidává nevolnost a zvracení, může to ukazovat na vznik neprůchodnosti střev.
- Průjmy
Povaha průjmových projevů závisí v případě tohoto onemocnění na postižené oblasti tenkého či tlustého střeva. Postižení tenkého střeva nemusí být průjmem doprovázeno vůbec, nebo naopak být i příčinou silných, řídkých průjmů. Oproti tomu vývoj nemoci ve střevě tlustém způsobuje četnější průjmy menšího objemu. Konzistence průjmu může být různá. U těžších případů dochází k potřebě vyprazdňování i dvacetkrát za den. Perianální stupeň Crohnovy choroby může být doprovázen neschopností kontroly stolice (fekální inkontinencí).
- Krev ve stolici
Výrazné stopy krve v exkrementu jsou méně časté než u ulcerózní kolitidy. Postižení ilea většinou nebývá doprovázeno výraznějším krvácením, naproti tomu v případě většího rozsahu nemoci v oblasti tlustého střeva může být krvácení značné.
- Perianální projevy
Svědění či bolest v oblasti konečníku může být náznakem vzniku zánětů, lokálních srůstů, píštělí či abscesů.
- Postižení žaludku
Při postižení žaludku se objevuje bolest při polykání (odynofagie), bolest břicha a zvracení.
- Tvorba aftů v dutině ústní
- Zánětlivé onemocnění žlučovodu
Primární sklerózující cholangoitida je vzácná, vyskytuje se méně často než ve spojení s colitis ulcerosa.
Projevy na celkovém stavu
- Teplota
Většinou je nižší, do 38,5 °C. Pokud dojde ke komplikaci, jakou je např. absces, může být i vyšší. - Ztráta hmotnosti
Příčinou je většinou snížení příjmu potravy, protože pacient se střevními komplikacemi se cítí lépe, pokud není nasycen. V případě rozšíření nemoci v oblasti tenkého střeva může být pacient postižen také poruchou vstřebávání živin, malabsorpcí. - Poruchy růstu
Protože se choroba může prokázat v období puberty, které je charakteristické rychlým růstem jedince, pozorujeme až u 30 % dětí s touto nemocí růstové poruchy. - Projevy mimo trávicí soustavu
Postižení očí – iritida, iridocyklitida – zánětlivé onemocnění duhovky nebo celé uvey, episkleritida – vážné zánětlivé onemocnění očního bělma.
Postižení pohybového aparátu – artritida – obvykle postižení jednoho až dvou větších kloubů nebo většího počtu malých kloubů. Bechtěrevova nemoc – artritida spodní části páteře v oblasti kříže (sakroiliakálního spojení), osteoporóza v důsledku nedostatku vápníku, vitaminu D či celkově nedostatečné výživě, deformity konečků prstů a nehtů.
Kožní projevy – erythema nodosum, rudé uzlinky, zpravidla vznikající v přední části podkolenní oblasti. Vznikají v tomto místě vlivem zánětu podkožní tkáně a projevují se v souvislosti s panniculitis. Pyoderma gangrenosum, bolestivé hnisavé kožní projevy.
Hematologické projevy – trombóza a plicní embolie v důsledku vzniku krevních sraženin při větší tendenci ke srážení krve při aktivním zánětu. Autoimunní hemolytická anémie.
DIAGNOSTIKA
Diagnostika je obtížná a opírá se o celou řadu pomocných vyšetření:
- Biochemické vyšetření
Krevní obraz je potřeba vyšetřit pro stanovení možné chudokrevnosti, která může být způsobena buďto ztrátou krve, nebo nedostatkem vitaminu B12. Nedostatek vitaminu B12 je sledován zejména při postižení ilea. Právě v ileu je vitamin B12 vstřebáván. K monitorování aktivity zánětu se používá především stanovaní CRP a sedimentace.
- Kolonoskopie
Kolonoskopie umožňuje nejlepší stanovení diagnózy a rozsahu nemoci, neboť nabízí přímý vizuální náhled do oblasti tlustého střeva a konečné části ilea. Při tomto vyšetření může být také provedena biopsie.
- Vyšetření tenkého střeva
Kolonoskopie ani gastroskopie neumožňují pohled do většiny tenkého střeva a endoskopické vyšetření tenkého střeva je méně dostupné a celkově náročnější. Používají se proto i vyšetření s použitím rentgenového záření. Pacientovi se podá suspenze kontrastní látky (např. síranu barnatého nebo sloučenin jódu) a v průběhu trávení se pořizují rentgenové snímky břišní dutiny nebo snímkování pomocí počítačové tomografie (CT enterografie). Vznikají tak postupné obrazy tenkého střeva, které umožňují identifikaci míst s pravděpodobným zánětlivým onemocněním podle zužování nebo ztlušťování střevní stěny.
- Další zobrazovací metody
Počítačová tomografie také umožňuje zjištění dalších nitrobřišních komplikací způsobených Crohnovou chorobou, zvláště abscesů, může odhalit i mechanické zaškrcení střeva (ileus) a píštěle. Magnetická rezonance se používá jako doplňková metoda.
Kapslová endoskopie
Kapslová endoskopie spočívá v tom, že pacient spolkne malou kapsli s kamerou, která pořizuje záběry v průběhu průchodu celou trávicí soustavou. V případě Crohnovy choroby se používá při podezření na postižení tenkého střeva v místech, kde nemůže být nasazena kolonoskopie či gastroskopie.
Irigografie
Tato metoda se zřídka používá v případě Crohnovy choroby jako rentgenové vyšetření tlustého střeva po zavedení kontrastní látky konečníkem. Využívá se pro identifikaci anatomických abnormalit v místech s výrazným zúžením průchodnosti tlustého střeva, kde nelze použít kolonoskopii. Rovněž se aplikuje pro zjištění fistulí v oblasti tlustého střeva.
DIFERENCIÁLNÍ DIAGNOSTIKA
Nejběžnější nemocí, která vykazuje stejné příznaky jako Crohnova choroba, je colitis ulcerosa, neboť se v obou případech jedná o zánětlivé onemocnění střev, které může způsobovat stejné symptomy v oblasti tlustého střeva. Stanovit, o jakou z těchto nemocí se jedná, je důležité vzhledem k odlišnému způsobu léčby každé z nich. V některých případech ovšem může dojít k tomu, že je od sebe nelze odlišit. V takových situacích je nemoc klasifikována jako neurčitá kolitida (blíže neurčitelné střevní onemocnění).
Tabulka 1 shrnuje pozorované rozdíly.
Tab. 1. Srovnání různých faktorů sledovaných v případě Crohnovy choroby a colitis ulcerosa 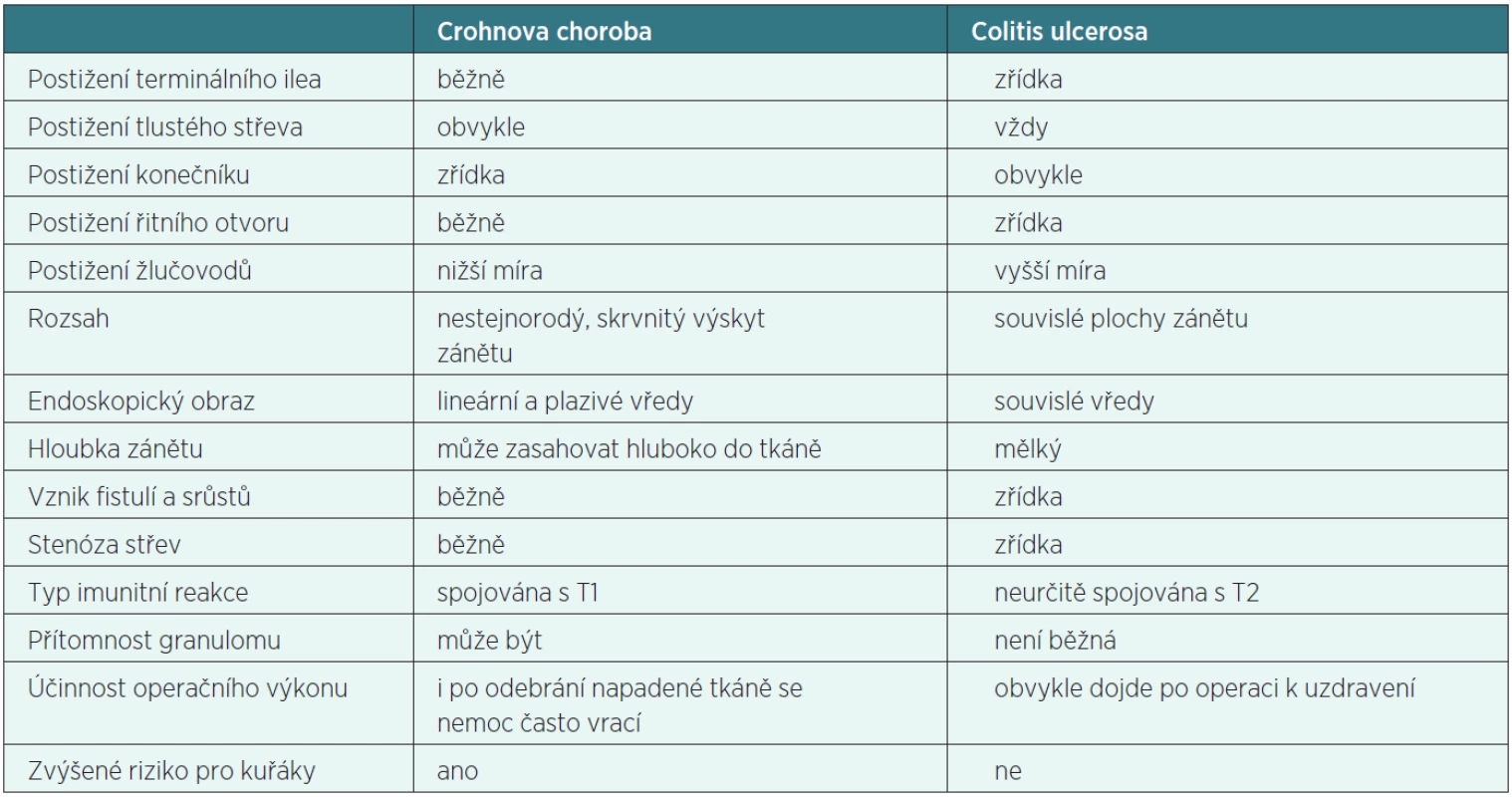
EPIDEMIOLOGIE
Incidence Crohnovy choroby je cca 4–9 případů na 100 000 obyvatel. Prevalence je 27–48 případů na 100 000 obyvatel. Celkový počet onemocnění za období posledních dvaceti let stoupá. Obě pohlaví jsou postižena stejnou mírou. Zároveň byl prokázán vyšší výskyt v rámci příbuznosti v rodinách či etnických skupinách.
V souvislosti s věkem se tato choroba vyskytuje nejvýrazněji ve dvou kategoriích, a to u teenagerů a mladých po 20. roku života (zejména v kategorii 16–35) a potom opět zesiluje u 50–70letých.
PATOGENEZE
I když příčina Crohnovy choroby není přesně známa, patogeneze této nemoci zahrnuje genetické a environmentální faktory.
Imunitní systém
Abnormální projevy v imunitním systému často provázejí vznik Crohnovy choroby. V souvislosti s touto chorobou existují hypotézy o rozšiřování systému T1 v cytokinární odezvě při zánětu. Také proto, že střevní prostředí obsahuje velký počet baktérií, může řada z nich, včetně Mycobacterium avium, subspecies paratuberculosis, vyvolávat infekce, a být tak rizikovým faktorem vzniku Crohnovy choroby.
Vlivy prostředí
Řada vlivů spojených s životním prostředím a životním stylem může také zvyšovat riziko onemocnění Crohnovou chorobou. Mimo jiné lze jmenovat:
- strava složená z velkého množství tučných či předupravených jídel může zvyšovat riziko onemocnění,
- kouření,
- hormonální antikoncepce.
LÉČBA
Terapeutický přístup při léčení je sekvenční: v první fázi je třeba léčit akutní onemocnění. Crohnova choroba je nemocí, kterou se často nedaří vyléčit absolutně, proto je ve druhé fázi třeba rozsah onemocnění udržovat na minimální úrovni, v remisi. Při léčbě se nejprve nasazují protizánětlivé léky s cílem redukce zánětu. Běžně se používají aminosalicyláty, kortikosteroidy a imunosupresiva. Antibiotika se podávají jen v případě infekčních komplikací. V případě srůstů znemožňujících průchodnost střev, tvorby abscesů, či pokud organismus v přiměřené době nereaguje na léky, může dojít k nutnosti operačního výkonu. Poté, co se v průběhu léčby dosáhne stadia remise, je cílem udržování tohoto stavu a zamezení nového propuknutí nemoci.
Vzhledem k vedlejším efektům léčby je třeba se vyvarovat dlouhodobého užívání kortikosteroidů. I přesto, že je řada pacientů schopna udržet remisní stav choroby pouze pomocí aminosalicylátů, mnozí potřebují užívat léky na potlačení funkce imunitního systému, tedy imunosupresiva.
Používané léky
Při léčbě Crohnovy choroby se používají tyto léky:
- aminosalicyláty – mesalazin, sulfasalazin
- kortikosteroidy – prednison, budesonid
- imunosupresiva – azathioprin, 6-merkaptopurin, metotrexát, thalidomid
- biologická terapie – infliximab, adalimumab
- antibiotika – metronidazol a jiná
Chirurgická terapie
Operace je prováděna v komplikovaných případech nebo tehdy, pokud organismus nereaguje na léky a nemoc je lokalizována v jedné oblasti, která může být odoperována. Často se operuje v těchto případech:
- stenóza,
- fistule,
- ileus (neprůchodnost střeva),
- rakovina tlustého střeva, konečníku a apendixu, či rakovina tenkého střeva.
V případě stenózy se provádí rozšíření postiženého místa. V ostatních případech je třeba provést resekční výkon, tedy odebrat postiženou část střeva a spojit zdravé části. Toto sice vyřeší akutní problém, avšak nevyléčí Crohnovu chorobu, která se obvykle později projeví v jiných, dříve nenapadených oblastech střev.
Helmintická terapie
Na základě objevu helmintické imunomodulace byl navržen nový alternativní způsob léčby pomocí kontrolované infekce pacientů tenkohlavcem prasečím (Trichuris suis). Úspěšná terapie červy T. suis byla zaznamenána již v několika klinických studiích. Tento neobvyklý způsob se jeví jako vhodná alternativa nejen v léčbě Crohnovy choroby, ale i dalších autoimunitních nemocí.
KOMPLIKACE
Neprůchodnost střeva
Fibróza, nadměrná produkce vaziva ve stěně střeva, může vést k postupnému zužování průsvitu střeva až k následné neprůchodnosti (obstrukci, obstrukčnímu ileu).
Píštěle
Patologická propojení mohou vznikat mezi dvěma částmi střeva nebo mezi střevem a okolními orgány, např. močovým měchýřem nebo vaginou, nebo dokonce mohou ústit na povrch těla.
Abscesy
Absces se obvykle projeví zvýšenou teplotou a bolestí v oblasti břicha. Antibiotická terapie někdy nemusí stačit a je třeba chirurgického řešení.
Rakovina
Crohnova choroba je rizikovým faktorem pro vznik nádorového onemocnění v postižené oblasti střeva. U pacientů se proto doporučuje pravidelné endoskopické vyšetření, jehož cílem je včasný záchyt nádorů.
Malnutrice
Pacienti s Crohnovou chorobou jsou ohroženi malnutricí. Nemocní snižují příjem potravy, protože se nenasyceni cítí lépe, v poškozeném střevě dochází k malabsorpci. Pacienti mohou potřebovat doplňkovou stravu, ve vážných případech může být nutná i nitrožilní výživa. Řada pacientů s vážným rozsahem Crohnovy choroby musí složení své stravy a její doplňky konzultovat s odborníkem.
Další komplikace
- trhlinky a podráždění v řitní oblasti;
- ledvinové kameny, zejména oxalátové;
- osteoporóza.
BIOLOGICKÁ LÉČBA
Co je to biologická léčba
Biologická léčba je definována jako podávání látek různého složení a mechanismu účinku, které zasahují do imunitních a zánětlivých dějů provázejících vznik a vývoj léčených chorob.
Zvláštností biologické léčby je skutečnost, že je založena na využití biologických produktů, tedy produktů živé přírody, což ji odlišuje od farmakologické léčby připravené synteticky. Mezinárodní federace pro definici lékových přípravků počítá k biologické léčbě toxiny, antitoxiny, léčebná séra a produkty živých či usmrcených mikroorganismů. Jako příklad biologické léčby mohou posloužit očkovací látky nebo některé přípravky z lidské krve. Jako produkty živých organismů obsahují biologické přípravky látky, které organismus léčeného pacienta (příjemce) může vnímat jako cizorodé bílkoviny. Ty mohou fungovat jako antigeny, a tak provokovat v léčeném organismu tvorbu protilátek. V tom spočívá úskalí biologické léčby, neboť může dojít ke vzniku alergických reakcí anebo poklesu účinnosti biologické léčby.
Jaké jsou důvody pro nasazení
V oblasti gastroenterologie je v současné době určena pro léčbu idiopatických střevních zánětů. První indikací je Crohnova nemoc, která probíhá agresivně. Agresivním průběhem rozumíme špatný stav pacienta spojený s nepříznivými výsledky laboratorních nálezů, rentgenologických a endoskopických vyšetření. Pacienti často trpí průjmy s krví a hleny, bolestmi břicha, teplotami. Může dojít k tvorbě píštělí v oblasti konečníku a na hrázi nebo píštělí vnitřních (mezi jednotlivými úseky střev či trávicí trubicí a jinými orgány). Důležité ovšem také je, zda byl pacient léčen, jakými léky a jak dlouho. Důvodem pro zahájení biologické léčby je selhání léčby aminosalicyláty, kortikosteroidy, popř. imunosupresivy.
Jak funguje u idiopatických střevních zánětů
Při pátrání po mechanismech vzniku a rozvoje idiopatických střevních zánětů byla zjištěna spoluúčast více faktorů, počínaje genetickými a konče vlivem mikroorganismů trávicího traktu. Moderní léčebné postupy se soustřeďují na pozitivní zásah do imunopatologických mechanismů – tedy mechanismů, při kterých abnormální reakce imunitního systému udržuje či zhoršuje průběh zánětlivého střevního onemocnění.
Jedním z prvních faktorů, u nichž byla prokázána jejich spoluúčast na těchto mechanismech, je tzv. tumor nekrotizující faktor (TNF α). Tato látka je ve zdravém lidském organismu potřebná a účastní se fyziologických pochodů v těle. Nicméně při idiopatických střevních zánětech dochází k jejímu relativnímu nadbytku a takovému zásahu do imunologických dějů, že to zhoršuje průběh CN a UC. Byl proto zahájen výzkum, vývoj a posléze výroba různých látek, které nežádoucí vlivy blokují. Čas ukázal, že mechanismus účinku řady látek je celistvější i složitější než pouhá blokáda TNF. Také proto výzkum na tomto poli pokračuje a objevují se další biologická léčiva, někdy směrovaná do jiných mechanismů zánětu.
Jak je organizována v ČR
Bylo rozhodnuto, že v České republice se biologická léčba soustředí do tzv. center biologické léčby. Kvalita léčby je garantována Českou gastroenterologickou společností, která výběr center schvaluje. Nepominutelná je také ekonomická průhlednost takto poskytované léčebné péče, která je poměrně náročná. U biologických léků, které jsou dnes v České republice pro léčbu idiopatických střevních zánětů zaregistrovány, bylo prokázáno, že mají vysoký léčebný potenciál. V čem konkrétně spočívá? Podání těchto léků vedlo minimálně u 70 % léčených k zásadnímu pozitivnímu obratu v klinickém stavu a vývoji nemoci. Jejich subjektivní stav se zlepšil, výrazně narostla kvalita života, která u mnohých umožnila obnovu pracovních i soukromých aktivit v původním rozsahu před vznikem onemocnění. U vysokého procenta léčených došlo k hojení sliznice na postižené části trávicí trubice, u CN často k hojení píštělí v oblasti konečníku. Neméně významná byla také možnost vysadit některé užívané léky či snížit jejich dávky (např. kortikosteroidy).
Kdy je nevhodná
Biologická léčba je obecně kontraindikována při přecitlivělosti na přípravek, popř. na jeho jednotlivé složky, při tuberkulóze, těžké infekci organismu a při středně těžkém až těžkém srdečním selhávání.
V České republice je před zahájením biologické léčby a dále po každém roce trvání povinné vyšetření plicním odborníkem, který nesmí shledat kontraindikaci na biologickou léčbu z hlediska svého oboru. Aktivní tuberkulóza musí být před zahájením biologické léčby přeléčena pneumologem.
Jaké jsou cíle
- Odstranění obtíží vyplývajících z vysoké aktivity střevního zánětu.
- Snížení rizika chirurgické léčby a nutnosti hospitalizace.
- Snížení sekrece nebo úplné uzavření píštělí.
- Zlepšení kvality života.
- Dosažení zhojení vředů a zabránění trvalých strukturálních změn na trávicí trubici.
Dostupné léky
V současné době jsou v biologické léčbě k dispozici dva léky obsahující různé monoklonální protilátky: adalimumab a infliximab.
Adalimumab (Humira)
Adalimumab je lidská monoklonální protilátka, připravená mechanismem tzv. rekombinace. Lék je určen pro léčbu CN, u níž selhala, nebo musela být ukončena jiná biologická terapie.
Účinná látka je připravena v předplněné stříkačce po 40 mg, kterou je nutné uchovávat v lednici při teplotě 2–8 °C a chránit ji před mrazem. Podává se jako podkožní injekce s doporučeným místem aplikace v oblasti břicha nebo stehen. Lék dosáhne nejvyšší koncentrace v séru kolem 5. dne po podání. První dávka u CN se pohybuje mezi 80–160 mg, podle uvážení lékaře. Při nejvyšší dávce (160 mg) je možné rozložit 4 ampulky do dvou dávek po 80 mg, a to ve dvou po sobě následujících dnech. Další dávky bývají aplikovány po 40 mg (tedy jedné ampulce) vždy každých 14 dnů, výjimečně může být druhá dávka dvojnásobná. Pokud se u pacienta nejpozději do 12. týdne od zahájené léčby nerozvinula příznivá odpověď na léčbu, je nutné její pokračování pečlivě zvážit. Opětovné nasazení léčby v případě zhoršení onemocnění (po vysazení) je možné. Se znovuzahájením léčby po více než 8týdenní pauze jsou však minimální praktické zkušenosti.
Jaké další léky a léčebné postupy je možné přidat nebokombinovat
Při zahájení léčby adalimumabem u CN se předpokládá, že nemocní jsou léčeni kortikosteroidy a tato terapie je během podávání adalimumabu postupně vysazena. Úvodní kombinace s kortikosteroidy je dokonce doporučována.
Pacient, který by během léčby adalimumabem musel být operován, má být zvýšeně sledován z hlediska infekčních komplikací. Čím déle léčba adalimumabem trvá, tím pravděpodobnější jsou možné lékové kombinace.
Infliximab (Remicade)
Infliximab je monoklonální protilátka obsahující 75 % složek analogických lidským a 25 % analogických myším. Lék je určen v gastroenterologii pro léčbu CN a UC. Terapie infliximabem má dvě fáze. V první tzv. iniciační (počáteční) fázi se podávají tři infuze v dávce 5 mg/kg tělesné hmotnosti pacienta. Po první infuzi následuje druhá za 14 dnů a třetí za další 4 týdny. Maximální efekt je rozvinutý v období 8 týdnů po třetí infuzi. Druhou fázi představuje léčba udržovací, při které se podává lék v pravidelných 8týdenních intervalech. Ve výjimečných případech, které musí indikovat lékař, dochází k volbě dvojnásobné dávky infliximabu, tedy 10 mg/kg tělesné hmotnosti. U nemocných, u kterých by se nejpozději do 12. týdne od zahájení léčby nerozvinula příznivá odpověď na léčbu, je nutné její pokračování pečlivě zvážit. Jak dlouho pokračovat v léčbě je dosud předmětem zkoumání a tedy závisí na individuální domluvě s lékařem. Nové nasazení léčby po předchozí pauze, pokud by se nemoc opět zhoršila, je možné. Nicméně se znovuzahájením léčby po více než 8týdenní pauze jsou zatím nedostatečné zkušenosti.
Infliximab byl zkoumán z hlediska nežádoucích účinků v klinických studiích u 1 678 pacientů ve 13 studiích u revmatologických nemocných a pacientů s CN. Z tohoto počtu muselo pouze 5,4 % léčbu pro nežádoucí účinky ukončit. K nejzávažnějším z nich patřily infekce, přitom však jejich výskyt nebyl vyšší než u pacientů, kteří infliximabem léčeni nebyli. Přesto se doporučuje léčbu při současné závažné infekční chorobě nezahajovat. Opatrnost je nutná u nemocných, kteří prodělali virovou hepatitidu typu B.
Nebylo prokázáno, že by přípravky blokující TNF zvyšovaly riziko nádorového onemocnění. Pacienti trpící srdečním onemocněním, především ischemickou chorobou srdeční spojenou se srdeční nedostatečností, musí být podrobeni kardiologickému vyšetření, po kterém je nutné zvážit, zda je léčba infliximabem bezpečná a možná.
Jaké léky a léčebné postupy je možné přidat nebo kombinovat
Při zahájení léčby infliximabem se předpokládá, že nemocní, kteří jsou léčeni kortikosteroidy, budou v průběhu opakovaných infuzí infliximabu z této terapie vysazeni. Daří se to téměř u poloviny pacientů. Výhodou kortikosteroidů je, že snižují riziko individuální nepříznivé tzv. infuzní reakce zhruba o polovinu. Z tohoto důvodu některá pracoviště podávají malé dávky kortikosteroidů jako přípravu na infuzi infliximabu. Samozřejmá je tato léčba, pokud by v minulosti infuzní reakce již nastala. Ze skupiny imunosupresiv jsou velmi dobré zkušenosti s kombinací s azathioprinem. Ten rovněž snižuje riziko infuzních reakcí, blokuje tvorbu protilátek proti infliximabu a tím garantuje jeho vyšší účinnost zejména při jeho dlouhodobém podávání. Asi u třetiny léčených, kteří předtím azathioprin nedostávali, se může podařit navodit klidovou fázi nemoci i po ukončení biologické léčby infliximabem. Z dalších imunosupresiv jsou pozitivní zkušenosti s metotrexátem u revmatologických nemocných, při idiopatických střevních zánětech však dosud není k dispozici dostatek údajů. Nebylo prokázáno, že by biologická léčba infliximabem měla negativní vliv na průběh chirurgických výkonů nebo pooperační hojení. Naopak v některých případech, jako jsou píštěle v oblasti konečníku, se ukazuje taková kombinace léčebných postupů výhodná.
Velmi významné pro klinickou praxi jsou dvě skutečnosti, které favorizují infliximab k širšímu využití v klinické praxi. U nemocných s komplikovaným průběhem Crohnovy nemoci nepředstavuje aplikace infliximabu větší riziko pro následný elektivní nebo urgentní chirurgický výkon. Naopak vysoké dávky kortikoidů (vyšší než 40 mg prednisonu denně) před chirurgickým výkonem jsou spojeny s vysokým rizikem časných pooperačních komplikací a zvyšují několikanásobně pooperační mortalitu. Druhou výhodou infliximabu je fakt, že nebyla prokázána teratogenita léku a nebyl zjištěn nepříznivý vliv na průběh gravidity. U pacientek, které otěhotní v průběhu udržovací terapie infliximabem, je vhodné pokračovat s terapií do konce druhého trimestru gravidity. Klinická pozorování ukazují, že infliximab i adalimumab jsou bezpečné léky a jejich podávání je možné i v průběhu gravidity. Prostupují placentární bariérou, proto se doporučuje ukončit léčbu infliximabem nebo adalimumabem na konci druhého trimestru gravidity. V současné době nejsou dostatečná data prokazující bezpečnost této léčby v laktaci.
Indikace k zahájení biologické terapie
Základní terapií střední až vysoké aktivity Crohnovy nemoci jsou topické nebo systémové kortikosteroidy a imunosupresiva. U nemocných, u kterých nedošlo k pozitivní odpovědi na podávanou terapii nebo u kterých je léčba spojena s nežádoucími účinky či intolerancí, je indikováno zahájení biologické léčby. Perianální píštěle, které nereagují na antibiotickou a/nebo imunosupresivní terapii v kombinaci s chirurgickou intervencí, jsou indikací k biologické léčbě. Před podáním biologické terapie je nutné vyloučení přítomnosti abscesu. V případě rektovaginálních píštělí je účinnost biologické léčby signifikantně nižší v porovnání s píštělemi perianálními. Biologická léčba je ale velmi vhodná před eventuálním chirurgickým řešením (advancement flap) k dosažení slizničního zhojení při zánětlivé aktivitě v rektu. U pacientů s kortikodependentním průběhem nemoci (nemožnost v průběhu 3 měsíců snížit denní dávku kortikosteroidů pod 10 mg prednisonu nebo ekvipotentní dávku metylprednisolonu, nebo dojde-li k relapsu choroby do 3 měsíců po vysazení léčby kortikoidy) a neúčinnosti imunosupresivní terapie, nebo u pacientů, u kterých je imunosupresivní terapie spojena s nežádoucími účinky nebo intolerancí, by měla být zvážena biologická terapie. Cílem je snížit nebo zcela vysadit kortikoidy a minimalizovat jejich četné nežádoucí účinky.
Nežádoucí účinky biologické léčby
Kožní změny
Nejvyšší výskyt nežádoucích projevů terapie infliximabem i adalimumabem byl zjištěn na kůži. V typických případech jde o „psoriaziformní“ výsevy nebo o ekzematózní ložiska. Kožní léze jsou lokalizovány nejčastěji na obličeji, v ohanbí, na ploskách rukou a nohou (keratoderma blenor-rhagicum). Přesný původ kožních změn není znám, většinou se podezřívá aktivace latentní intracelulární infekce. Jen zcela výjimečně je vznik kožních nežádoucích projevů indikací k přerušení biologické léčby.
Autoimunitní projevy
Laboratorní autoimunitní syndrom (pozitivita ANA, eventuálně anti dsDNA protilátek) je velmi častý. U nemocných na terapii infliximabem byl potvrzen až u 50 % léčených. Klinické projevy autoimunity jsou naopak velmi vzácné. Po vysazení infliximabu dochází ke klinické úpravě stavu.
Infuzní reakce
Infuzní reakce jsou komplikací opakovaného podávání chimerické protilátky infliximabu. Alergická reakce opožděného typu vede téměř vždy k nutnosti předčasného ukončení léčby. Byly zjištěny tři nezávislé faktory snižující riziko vzniku alergických infuzních reakcí při podávání infliximabu:
- a) indukční způsob zahájení terapie,
- b) programovaná „scheduled“ léčba,
- c) současné podávání azathioprinu.
Infekce
Biologická terapie může indukovat vzplanutí intracelulárních infekcí. Všichni nemocní před zahájením terapie musí mít klinické vyšetření a laboratorní a rentgenologický nález, s cílem vyloučit možnost latentní tuberkulózní infekce. Při dodržování současných doporučení před zahájením terapie a při provádění pravidelných kontrol v průběhu léčby je v současné době incidence tuberkulózy při biologické terapii v populaci IBD pacientů velmi nízká a nepředstavuje větší riziko. Oportunní infekce se mohou objevit u imunokompromitovaných pacientů, kteří dostávají imunosupresivní terapii kombinovaně s biologickou léčbou a/nebo kortikoidy. V úvahu přichází především cytomegalovirová infekce. Protrahovaný febrilní stav může být u těchto nemocných vyvolán také herpetickými viry(HSV-6). Kožní mykotické infekce nebo klostridiové superinfekce v tlustém střevě jsou dalšími možnostmi, které musí být při náhlé ztrátě efektivity biologické terapie nebo zhoršení klinického stavu pacienta vyloučeny.
Zhoubné novotvary
Zhoubné novotvary jsou naštěstí jen teoretickou možností komplikací biologické terapie. Jedná se především – jako u všech imunosupresivně působících léčiv – o indukci lymfoproliferativních onemocnění. I když statisticky je přibližně dvojnásobně zvýšené riziko vzniku těchto nemocí při kombinované terapii imunosupresivy a biologické léčbě, je faktické riziko v klinické praxi velmi malé.
KAZUISTIKY
Kazuistika I.
Pacient J. M. 1988
RA: bezvýznamná.
OA: porod normální, ikterus střední intenzity, fototerapie. Kojen plně 2 měsíce, přechod na umělou výživu bez komplikací. Od kojeneckého věku atopický ekzém, výrazný do 3 let. V 8 měsících těžká hypochromní anémie, příčina neobjasněna, po léčbě upraveno, od té doby pro anémii několikrát léčen, nikdy již nebyla tak závažná. Od 2 let spastické bronchitidy, od 10 let charakteristické astma bronchiale. (OA by potvrzovala autoimunní teorii příčiny Crohnovy nemoci.)
NO: potíže cca od r. 2002 (únavnost, průjmy, výrůstky kolem anu, secernující píštěle). V květnu 2004 hospitalizace, při enteroklýze nalezena setřelá kresba v oblasti terminálního ilea. Při kolonoskopii změny v celém kolon, histologicky obraz vysoce aktivní CN, epiteloidní granulomy. Nasazena léčba – Medrol, Imuran, Pentasa. Při kontrolní kolonoskopii nález zlepšen, změny zejména v sigmoideu. Intermitentně zlepšení a zhoršení v perianální oblasti. V únoru 2005 zahájena léčba infliximabem (Remicade).
Při kontrole v červnu 2006 stolice normální konzistence, sekrece z píštělí není, bolesti břicha 0, cítí se dobře. Biologická léčba ukončena. Remise do dubna 2008, kdy relaps onemocnění s fistulí a postižením BCH.
Kolonoskopicky morbus Crohn fistulující aktuálně s maximem postižení v oblasti rekta, kde patrno ústí píštěle, dále postižení Bauhinské chlopně. V červnu 2008 opět biologická léčba Humirou, již během indukční léčby klinicky zcela bez obtíží, píštěl se uzavřela. Cítí se výborně, astmatické obtíže nemá, exantémy se neopakovaly.
Při kolonoskopii do 30 cm obraz proktosigmoiditidy, žádné píštěle, zcela fyziologický nález céka a terminálního ilea.
Na intenzifikované léčbě Humirou dosud, cítí se dobře, cvičí, artralgie neguje, je zpět ve škole (učiliště automechanik). Průjmy nemá, bolesti konečníku nemá.
Kazuistika II.
Pacient A. K. 1956
RA: matka měla Ca tlustého střeva, po operaci bez problémů.
OA: varicella, APE v dětství. Od r. 1989 dolní dyspeptický syndrom, v r. 1990 diagnostikována Crohnova choroba, odstraněno cca 60 cm tenkého střeva, pak konzervativní léčba Prednisonem a Salofalkem. Po přeléčení klidová fáze, recidiva v r. 1993, kdy opět operace s resekcí části tlustého i tenkého střeva. Od té doby bez potíží na udržovací dávce Prednisonu (10 mg ob den). Několik let hypertenzní choroba kompenzovaná léčbou.
V 9/11 hospitalizován na interním oddělení pro bolesti v podbřišku, častější řidší stolice, subfebrilie. Při enteroklýze patrné zánětlivé postižení neoterminálního ilea v délce cca 12 cm, dále intraperitoneálně pod přední stěnou břišní je patrna kolekce tekutiny, obsahující bubliny plynu, kolekce je v kontaktu s postiženým úsekem střeva, nejedná se o součást GIT. Závěr: recidiva morbus Crohn na neoterminálním ileu s vytvořeným abscesem pod přední stěnou břišní. Hepatosplenomegalie.
Provedena drenáž abscesu pod CT kontrolou, byla provedena kolonoskopie, která ukazuje neprostupnou stenózu neoterminálního ilea, odebrány četné vzorky na histologické vyšetření, které je ale ve svém výsledku nediagnostické.
Po týdnu opět bolesti břicha, na CT zjištěna recidiva abscesu ve stejné lokalizaci, tentokrát s přesvědčivě zobrazenou píštělí mezi postiženou kličkou neoterminálního ilea. Stav konzultován s centrem chirurgické gastroenterologie, kam byl pacient přijat k provedení chirurgické intervence – resekce neoterminálního ilea, resekce ileokolické anastomózy a pravého tračníku, peroperační enteroskopie a kolonoskopie, slepý uzávěr transverza, terminální jejunostomie.
Běžný pooperační postup, realimentace a rehydratace cestou Broviacova katétru. V 3/12 zrušení stomie, obnovení kontinuity GITu ileokolickou anastomózou. Převeden na plný perorální příjem.
Při kontrolním GE vyšetření v 8/12 v subjektivních potížích dominuje četnost stolic – až 8krát denně včetně noci, stolice jsou imperativní, s hlučným vyprazdňováním. Dále bolesti malých kloubů, hlavně horních končetin, s ranní ztuhlostí. Přírůstek na hmotnosti za poslední ¼ rok 4 kg. Současná léčba – Pentasa, Imodium, Calcium Carbon, Imuran.
Podána žádost o posouzení zdravotního stavu, zpracován posudek o invaliditě, přiznána invalidita III. stupně. Při jednání posuzovaný upozorněn na možnost snížení stupně invalidity při KLP při stabilizaci zdravotního stavu.
VLASTNÍ ŠETŘENÍ
K srpnu 2012 bylo v evidenci GE poradny KKN K. Vary 221 pacientů s dg. Crohnova choroba. Z tohoto počtu bylo na biologické léčbě 38 pacientů, z nich je 32 v produktivním věku. Invaliditu má celkem 17 pacientů, 13 x IT, 1 x ID, 3 x IP, z toho dva pracují. Celkem z 32 pacientů je zaměstnaných 15 pacientů, kteří neprošli řízením o invaliditu + 2 (ID a IP) = 17 pacientů (53,125 %) – graf 1 a 2.
Graf 1. Pacienti s biologickou léčbou 
Poznámka k léčbě Crohnovy choroby
Podle informací ze sjezdu gastroenterologů v Brně v r. 2007: „Zajímavým zjištěním podle Cochrane library (výsledky studií podle pravidel evidence based medicine) bylo, že aminosalicyláty jsou u Crohnovy choroby neúčinné. Zajímavé, i když nikoliv nové zjištění, se však asi bude pomalu a nepohodlně odstraňovat (pokud je vůbec někdo vezme na vědomí).“ Tato skutečnost je gastroenterologům známa, ale aminosalicyláty podávají dál, protože pacienti si při jejich vysazení stěžují na zhoršení mimostřevních příznaků.
Ke kazuistikám
Kazuistika I. ukazuje opakovaně úspěšnost biologické léčby, nebyla nutná operace, pacient neprošel díky ní řízením o invaliditě, pracuje.
Kazuistika II. ukazuje nevyzpytatelnost a zákeřnost Crohnovy choroby – dvě ataky v průběhu tří let, pak dlouhodobá remise a posléze rychlý vývoj při relapsu onemocnění s následnou radikální chirurgickou léčbou, rozvojem extraintestinálních projevů a invaliditou III. stupně.
Podle starších učebnic byla Crohnova choroba označována jako ileitis terminalis, pak již přišel termín enteritis regionalis, kde „zánět se může nalézt nejenom v terminálním úseku ilea, nýbrž kdekoliv v trávicím ústrojí, počínaje žaludkem a konče esovitou kličkou“. V pozdějších učebnicích chirurgie trávicího traktu se již píše, že MC může postihnout všechny úseky trávicího traktu. Přesto ještě dnes, jak se učí asistentky gastroenterologů v kurzech, trvá někdy až 2 roky, než se dospěje u perianálních píštělí a jiných afekcí konečníku, které jsou často prvním příznakem MC, ke správné diagnóze jen proto, že tito pacienti nejsou odesláni k provedení GE vyšetření (viz Kazuistika I).
Léčba biologickými preparáty je limitována finančními prostředky v závislosti na platbách od pojišťoven, v Karlových Varech je v současné době pro 20 pacientů. Z uvedeného souboru lze konstatovat její úspěšnost, když z 32 léčených je 15 nemocných práce schopných bez nutnosti absolvovat řízení o invaliditě a 2 s přiznanou invaliditou pracují na částečný úvazek (1 x IP a 1 x ID). U ostatních podávaná biologická léčba stabilizuje a zkvalitňuje život postižených a chrání je před chirurgickou léčbou – grafy 3–4.
Celkový průběh onemocnění je ovlivňován i tím, že jak říkají gastroenterologové, tito postižení jsou „velcí bojovníci“, mají obrovskou vůli a tím nejsou náchylní ke stresům, které se nepříznivě projevují v průběhu onemocnění.
S vývojem nových preparátů biologické léčby u Crohnovy choroby lze očekávat další zlepšení její efektivnosti a snad i odstranění potřeby radikálních chirurgických výkonů.
Posudková kritéria
Posudková kritéria dle přílohy vyhlášky č. 359/2009 Sb., o posuzování invalidity:
Kapitola XI Postižení trávicí soustavy, oddíl C postižení tenkého střeva a kolorekta, položka 4 – idiopatické střevní záněty, Crohnova nemoc, idiopatická proktokolitida.
- 4a stavy uspokojivě stabilizované, občasná zhoršení s průjmy, laboratorně mírná aktivita
10–20 % - 4b středně těžké formy, časté průjmy, značné odchylky v laboratorních nálezech, výrazné změny endoskopické, rentgenové, radionuklidové, se značným snížením celkové výkonnosti
30–40 % - 4c těžké formy, s komplikacemi střevními (abscesy, stenózy, píštěle), mimostřevními (kloubními, kožními, očními, hepatobiliárními, ledvinovými) a nutričními (malnutrice, metabolická osteopatie, anémie), těžké snížení celkové výkonnosti
60–70 %
Posudková kritéria u položky 4a a 4b jsou celkem jasná, k úvaze je, zda časté průjmy s nutností nosit plenkové kalhoty jsou těžkým snížením celkové výkonnosti, zcela jistě u imperativních stolic.
U posudkových kritérií položky 4c u střevních komplikací, které jsou dnes celkem úspěšně řešitelné, by bylo vhodné časové vymezení. Komplikace střevní (abscesy, stenózy, píštěle) jsou zpravidla stavy řešitelné chirurgicky a po této intervenci by měl být zdravotní stav vyřešen, dokonce i na dlouhou dobu (viz kazuistika II.). Perioperační období se v nové vyhlášce již nevyskytuje, proto by bylo dobře tyto komplikace stran posudkové činnosti časově vymezit. Jsou možné dva přístupy:
- a) Jedná se o DNZS, ale stav není stabilizovaný, nelze použít ZDP, ale ZNP a stav odpovídá DPN.
- b) Jedná se o DNZS a stav odpovídá XI C 4c.
Dále pak kloubní komplikace jsou stejně jako časté průjmy subjektivním údajem, který nemá korelát v objektivním vyšetření.
A ještě jeden posudkový problém – v kapitole II. A – zhoubné novotvary – je podávání biologické léčby jedním z posudkových kritérií k přiznání invalidity I. stupně, nikde jinde v celé vyhlášce č. 359/2009 se již o biologické léčbě nepíše. Analogicky ale posudkoví lékaři vztahují toto posudkové kritérium i na biologickou léčbu u jiných onemocnění. Pokud ale není kontraindikace k podávání biologické léčby, pacienti nemají žádné nepříznivé vedlejší účinky, a není třeba je proto invalidizovat.
ZÁVĚR
Hlavním cílem této práce bylo poskytnout ucelený pohled na problematiku biologické léčby u Crohnovy choroby. Popsaná biologická léčba je nejnovějším způsobem léčby autoimunitních střevních zánětů, mezi které patří hlavně Crohnova nemoc a ulcerózní kolitida.
Problematika léčby Crohnovy choroby není jednoduchá, u vybraného souboru pacientů léčených biologickou léčbou je úspěšnost lehce nad 50 %. Vzhledem k tomu, že tato léčba je finančně náročná a poskytuje se vybraným pacientům, lze dovodit skutečnost, že kdyby se podávala všem indikovaným postiženým, procento úspěšnosti by bylo daleko vyšší a tím by došlo k výraznému poklesu žádostí o invaliditu pro toto postižení s pozitivním dopadem na finanční požadavky z kapitoly důchodového pojištění.
Seznam použitých zkratek
CN – Crohnova nemoc
CRP – C reaktivní protein
DNZS – dlouhodobě nepříznivý zdravotní stav
DPN – dočasná pracovní neschopnost
IBD – Inflammatory Bowel Disease(= idiopatické střevní záněty)
ID – invalidita II. stupně
IP – invalidita I. stupně
IT – invalidita III. stupně
MC – morbus Crohn
UC – ulcerozní kolitida
ZDP – zákon o důchodovém pojištění
ZNP – zákon o nemocenském pojištění
Do redakce došlo dne 31. 1. 2013.
Adresa pro korespondenci:
MUDr. Jan Vícha
Referát LPS OSSZ Karlovy Vary
Krymská 2A
360 01 Karlovy Vary
e-mail: jan.vicha@cssz.cz
Zdroje
1. Černý, J. Chirurgia tráviacej rúry. 1. vyd. Tlačiarne SNP: Osveta, 1988, 512 s.
2. http://cs.wikipedia.org/wiki/Crohnova_choroba
3. http://www.cilena-lecba.cz/crohnova-nemoc
4. http://www.crohnovanemoc.cz/biologicka-lecba/
5. http://nemoci.vitalion.cz/crohnova-choroba/
6. Lukáš, K. Idiopatické střevní záněty. Praha: Triton, 1997, ISBN 80-85875-31-4.
7. Špaček, B. Speciální chirurgie II. 2. vyd. Praha: Avicenum, 1973, 631 s.
8. Zákon č. 155/1995 Sb., o důchodovém pojištění, ve znění pozdějších předpisů.
9. Zákon č. 187/12006 Sb., o nemocenském pojištění, ve znění pozdějších předpisů.
10. Zavoral, M. Gastroenterologie a hepatologie. 1. vyd. Praha: Triton, 2007, 212 s. ISBN 978-80-725-4902-3.
11. Žák, L. Gastroenterologie a hepatologie. 1. vyd. Praha: Grada Publishing, 2007, 380 s. ISBN 978-80-247-1787-6.
Štítky
Posudkové lékařství Pracovní lékařství
Článek vyšel v časopiseRevizní a posudkové lékařství
Nejčtenější tento týden
2013 Číslo 1- Vedolizumab v léčbě středně těžké až těžké aktivní Crohnovy nemoci
- Vedolizumab je vhodný i pro déletrvající léčbu pacientů s IBD
- Nové možnosti v terapii zánětlivých střevních onemocnění
- Přístup k léčbě registrovaným léčivým přípravkem, který nemá stanovenou úhradu z veřejného zdravotního pojištění
- Syndrom dráždivého tračníku a nespecifické střevní záněty nejsou evolučně příbuzná onemocnění
Nejčtenější v tomto čísle- Preskripční a indikační omezení na léky v ČR
- Obtížně léčitelné bronchiální astma očima posudkového lékaře
- Vliv biologické léčby na invalidizaciu Crohnovy choroby
- Co můžeme očekávat v letošním roce v oblasti sociálního zabezpečení
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání






