-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Jaké jsou možnosti podpory kojení po časné plastice rozštěpu rtu v porodnici se statutem Baby-Friendly Hospital?
What are the possibilities of breastfeeding support after early cleft lip repair in the Baby-Friendly Hospital?
Aim of study: The goal of early repair of facial cleft defects is to enable optimal development of the following: speech, hearing, suction and facial look. Early operation (repair within first 14 days of life) brings easier wound healing and faster improvement of facial deformity without increase of the risk of complications. Early surgery may influence breastfeeding. There is limited information available, regarding breastfeeding rates after early cleft repair. The aim of the study was to assess breastfeeding rates in newborns with cleft lip (CL) and newborns with cleft lip and palate (CLP) after early repair. Assessment was done in Baby Friendly Hospital (BFH).
Methods: We performed retrospective observational cohort study. Included infants were term and near term newborns with cleft lip or lip and palate operated on within first 14 days of life. Breastfeeding techniques education was controlled by the team consisted of lactation specialists, nurses and pediatricians in Thomayer Hospital Prague.
Results: Included were 104 neonates. Isolated cleft lip (CL) was present in 56 newborns (54%), cleft lip and palate (CLP) in 48 (46%). In CL group, 44 newborns (78.5%) were breastfed 3 (5.5%) fed with breast milk via bottle, 9 (16%) formula fed on discharge. In CLP group, 3 newborns (6%) were breastfed, (65%) neonates were fed with maternal breast milk.
Conclusion: The rate of breastfeeding in patients after early repair of the cleft lip was high and comparable with population of healthy newborns. Breastfeeding rate in patients with cleft lip and palate after early repair of cleft lip was low even after breastfeeding support in Baby Friendly Hospital.
Keywords:
cleft lip – cleft palate – breastfeeding – breast milk
Autoři: I. Burianová 1,2; V. Halašková 1; J. Borský 3; J. Janota 1,4
Působiště autorů: Novorozenecké oddělení s JIP, Thomayerova nemocnice, Praha 1; Pediatrická klinika 2. LF UK a FN Motol, Praha 2; Klinika ušní, nosní a krční 2. LF UK a FN Motol, Praha 3; Ústav patologické fyziologie 1. LF UK, Praha 4
Vyšlo v časopise: Čes-slov Pediat 2019; 74 (6): 349-353.
Kategorie: Původní práce
Souhrn
Cíl studie: Časná plastika rtu (plastika provedená do 14 dnů po narození) přináší dítěti řadu výhod – snazší hojení rány, rychlejší úpravu deformity obličeje. Časná operace může ovlivnit úspěšnost iniciace kojení a dosažení exkluzivního kojení v novorozeneckém věku. V současné době jsou k dispozici velmi omezená data o úspěšnosti kojení po časně provedené operaci rozštěpu rtu. Cílem studie bylo zhodnotit incidenci kojení u skupiny novorozenců s rozštěpem rtu (RR) a u skupiny novorozenců s rozštěpem rtu a patra (RRP) po časné plastice rtu v porodnici se statutem Porodnice přátelská k dětem (Baby Friendly Hospital – BFH).
Metodika: Studie byla navržena jako retrospektivní observační kohortová studie. Zahrnovala skupinu donošených a hraničně donošených novorozenců operovaných v prvních 14 dnech života. Edukace metodiky kojení byla vedena týmem laktačních poradkyň, dětských sester a lékařů novorozeneckého oddělení Thomayerovy nemocnice.
Výsledky: Do studie byla zahrnuta skupina 104 novorozenců. Izolovaný rozštěp rtu (RR) byl přítomen u 56 novorozenců (54 %). Rozštěp rtu a patra (RRP) byl diagnostikován u 48 dětí (46 %). 44 novorozenců (78,5 %) bylo kojeno v době propuštění ve skupině s izolovaným rozštěpem rtu, 3 novorozenci (5,5 %) byli krmeni mateřským mlékem z lahvičky nebo savičkou Haberman, 9 dětí (16 %) bylo krmeno formulí. Ve skupině s rozštěpem patra 3 novorozenci (6 %) byli kojeni, 65 % dětí bylo krmeno mateřským mlékem.
Závěr: Incidence kojení u dětí po časné plastice rtu byla vysoká a srovnatelná s běžnou populací donošených novorozenců. Výskyt kojení u dětí s rozštěpem patra po časné plastice rtu zůstal nízký navzdory podpoře kojení v porodnici Baby Friendly Hospital.
Klíčová slova:
kojení – mateřské mléko – rozštěp patra – rozštěp rtu
ÚVOD
Orofaciální rozštěpy patří mezi nejčastější vrozené vady. Zahrnují buď izolovaný rozštěp rtu, patra, čelisti, nebo se tato vývojová vada vyskytuje v kombinacích.
Cílem léčby novorozenců nebo kojenců s orofaciálním rozštěpem je usnadnit sání, polykání, podpořit vývoj řeči, upravit vzhled obličeje, snížit psychologický stres rodičů i dítěte. Optimální načasování plastické operace se může lišit v závislosti na rozhodnutí chirurga, na zkušenosti chirurgického týmu a na zvážení rizik anestezie. Existuje mnoho různých názorů na načasování plastiky rtu. Obecně se operace obvykle provádí během třetího měsíce života [1]. Naopak časnou plastiku rtu je možno indikovat již během prvních dnů života [2, 3]. Časné provedení sutury rtu má několik výhod: lepší hojení rány, velmi dobrý kosmetický výsledek, méně pooperačních komplikací a pozitivní psychologický efekt na celou rodinu dítěte [4].
Dosud nebyla prokázána zvýšená perioperační mortalita nebo neonatální morbidita po operaci prováděné v novorozeneckém období. Výsledky časné plastiky byly srovnatelné s pozdní intervencí [5]. Kromě estetického výsledku byl ve studiích hodnocen i vliv celkové anestezie na vývoj mozku. Jsou dostupné pouze omezené údaje zaměřené na neurokognitivní vývoj kojence po časné a pozdní operaci rozštěpu rtu. Studie porovnávající děti s časnou operací a pozdní operací v prvním roce života neprokázala významné rozdíly v IQ a psychomotorickém vývoji [6]. Zatím bylo publikováno velmi málo studií sledujících možnosti iniciace kojení u postižených dětí. Kojení ale stále zůstává optimálním způsobem výživy i pro tuto populaci dětí a i přes různé stupně obtížnosti je výživa mateřským mlékem důležitá.
Úspěšnost kojení je do jisté míry determinována schopností dítěte s rozštěpem generovat dostatečný intraorální podtlak během sání, což je ovlivněno velikostí a typem rozštěpu. Podle většiny autorů v případě rozštěpu rtu jsou obtíže při kojení menší a úspěšnost efektivního sání je vyšší u rozštěpu rtu než u rozštěpu patra [7]. Samotná časná operace v novorozeneckém období může být vnímána jako komplikace výživy (bolest při sání, dočasné přerušení kontaktu dítěte s matkou, krátkodobá umělá plicní ventilace, analgezie, anestezie) a narušení procesu edukace kojení [8, 9].
Cílem studie bylo určit incidenci kojení po operaci rozštěpu rtu u novorozenců s izolovaným rozštěpem rtu nebo s rozštěpem rtu a patra současně v prostředí porodnice se statutem Porodnice přátelská k dětem (Baby Friendly Hospital – BFH).
METODIKA
Studie byla vedena jako retrospektivní studie hodnotící frekvenci kojení ve skupině donošených a lehce nedonošených novorozenců (gestační týden 35 + 1 až 42 + 6). Novorozenecké oddělení s JIP v Thomayerově nemocnici (TN) je perinatologické centrum intermediární péče, které dostalo v roce 1992 mezinárodní statut Porodnice přátelská dětem, Baby Friendly Hospital (BFH).
Kritéria pro zařazení pacientů do studie: novorozenci s izolovaným rozštěpem rtu nebo s rozštěpem rtu a patra, narozené v TN nebo přijatí po narození na oddělení neonatologie v TN v letech 2006 až 2015. Vylučovací kritéria: porodní hmotnost menší než 2000 gramů, gestační věk méně než 35 + 0, kongenitální anomálie, které mohou ovlivnit život nebo zasahovat kardiopulmonální stability dítěte. Všichni novorozenci byli operováni jedním operatérem v TN. Informovaný souhlas s operací byl podepsán rodiči před plastikou rtu. Plastika byla provedena metodou modifikované techniky podle Tennisona na Klinice dětské chirurgie TN v celkové anestezii. Po operaci bylo dítě převezeno na Novorozenecké oddělení na JIP.
Byla vypracována jednotná metodika pro podporu kojení. Členové týmu (dětská sestra, pediatr, laktační poradkyně) se zaměřovali individuálně na každého operovaného novorozence a jeho matku. Před operací byl novorozenec uložen na intermediární oddělení spolu s matkou, aby nebyl přerušen skin-to skin kontakt, a dítě bylo pravidelně přikládáno k prsu. I když kojení nebylo technicky možné (u širokého rozštěpu patra), byly alespoň využity přirozené reflexy dítěte ke stimulaci sání. Matka byla poučena o výhodách mateřského mléka, byla vybavena laktačními pomůckami.
Po plastice rtu bylo dítě na JIP sondováno. Pokud rána dále nekrvácela a nejevila známky dehiscence, zahájilo se přikládání a kojení za 24 hodin po operaci. U skupiny s izolovaným rozštěpem rtu bylo matkám doporučováno přikládat při tzv. fotbalovém nebo bočním držení, kdy dítě leží na předloktí matky, nožky dítěte jsou podél matčina boku. Pro bilaterální rozštěpy nebo u širokých rozštěpů rtu a patra byla doporučována tzv. vzpřímená, vertikální poloha, kdy dítě sedí obkročmo na dolní končetině matky, matka rukou podpírá hlavu a krk spolu s tělem dítěte. Při větších obtížích s regurgitací byla doporučována poloha dítěte v polosedě.
U rozštěpu patra se při přikládání dítě kojilo v poloze tanečníka nebo ve vertikální poloze, bradavka byla směřována k patru, ale ne do místa rozštěpu. U širokých rozštěpů, kdy dítě nebylo schopné vytvořit dostatečný podtlak v dutině ústní, byla matka motivována k častému odstříkávání a podpoře tvorby mléka. Matkám bylo vytvořeno zázemí k pravidelnému odstříkávání (zpočátku manuálně, později elektrickou odsávačkou). Obecně byla metodika výživy směřována k dokrmování vlastním mateřským mlékem, při nedostatku vlastního mléka bylo matce nabídnuto dárcovské mléko. Pokud byla laktace trvale nedostatečná, nebo se vyskytly jiné objektivní příčiny, které komplikovaly laktaci matky (onemocnění matky, léky kontraindikované při kojení, hypoplastická mléčná žláza), byla indikována umělá výživa (formule).
Pro dokrmování novorozenců se striktně individuálně podle stavu dítěte a typu obtíží při sání použily tyto způsoby dokrmování – stříkačkou po prstu, dokrmování savičkou Haberman nebo standardní savičkou. Jako kojení byl ve studii označen způsob výživy podle definice Světové zdravotnické organizace (WHO – World Health Organization) z roku 1991. Kojení bylo klasifikováno jako přímé krmení dítěte z prsu. Výživa mateřským mlékem byla definována jako výživa mateřským mlékem savičkou, stříkačkou, nebo savičkou Haberman. Typ výživy byl stanoven v době propuštění z novorozeneckého oddělení.
Obr. 1. Kompletní pravostranný rozštěp rtu, čelisti a patra (z archivu MUDr. J. Zacha).
Fig. 1. Complete cleft of lip and palate (J. Zach archive).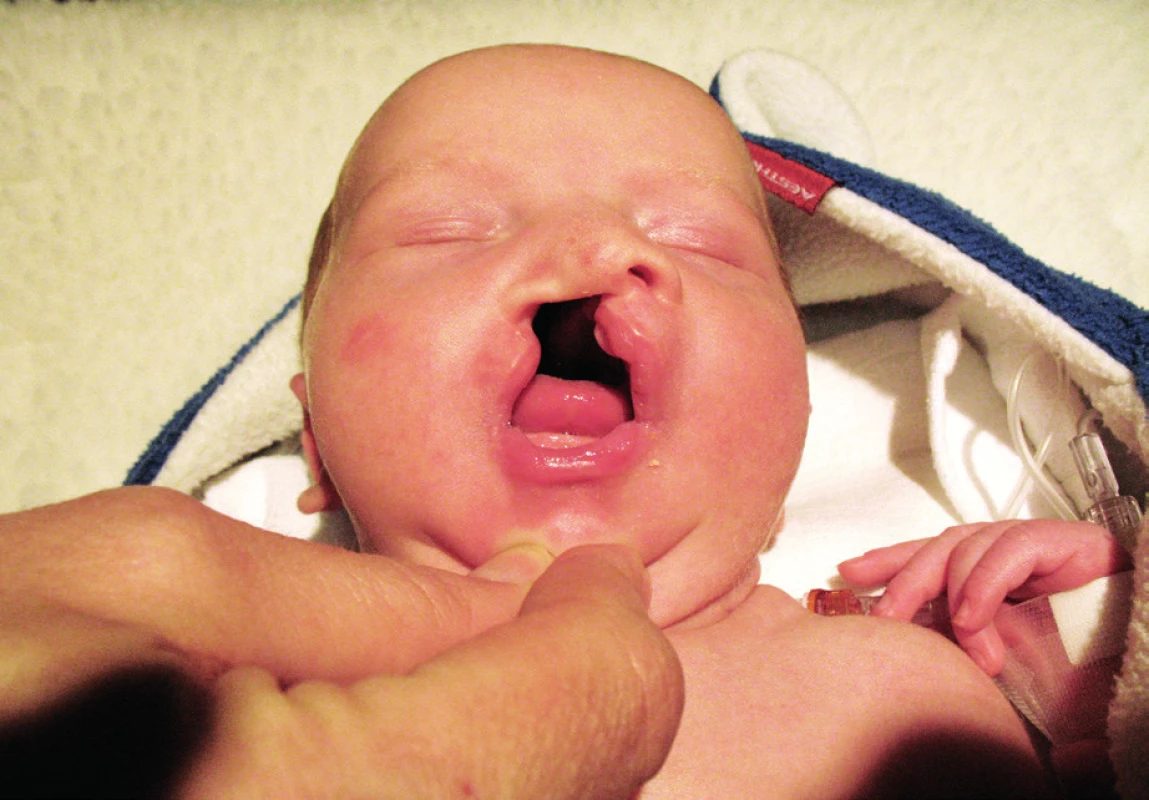
Obr. 2. Stav po operaci – 3 hodiny po výkonu (z archivu MUDr. J. Zacha).
Fig. 2. Post-operative status – 3 hours after early repair (J. Zach archive).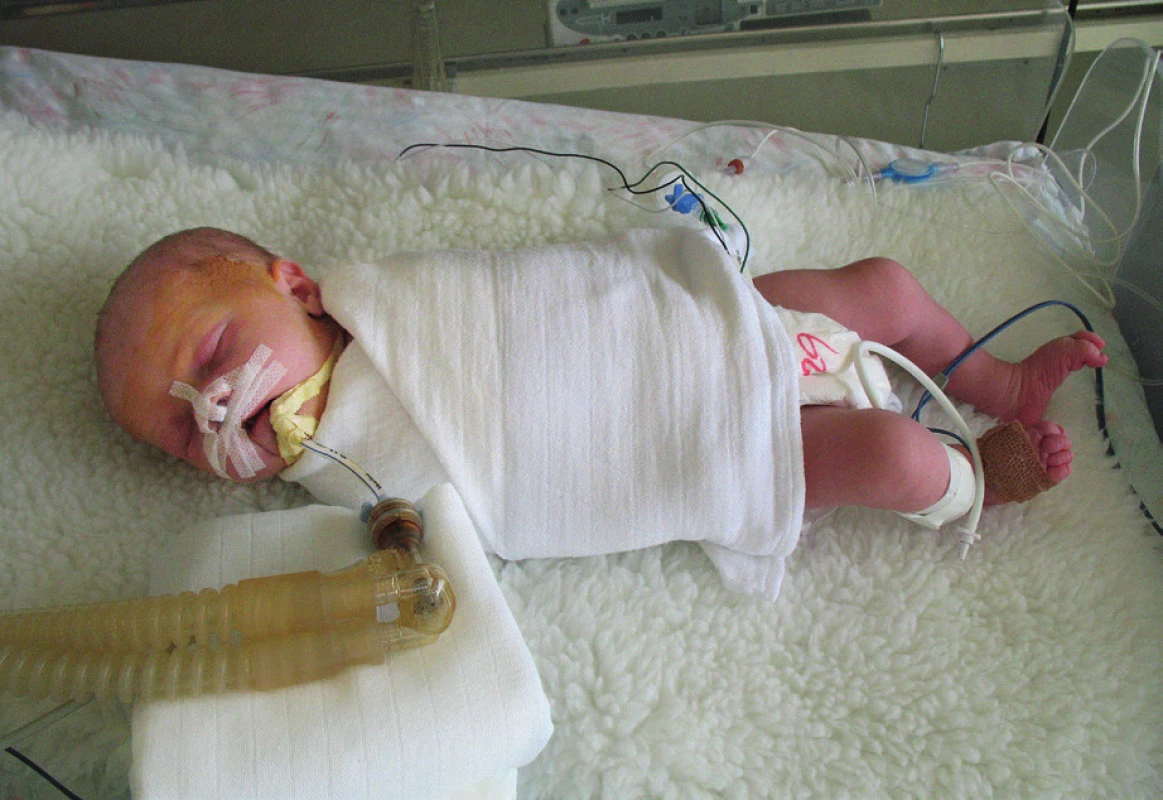
Obr. 3. Stav po operaci – 3 hodiny po výkonu (z archivu MUDr. J. Zacha).
Fig. 3. Post-operative status – 3 hours after early repair (J. Zach archive).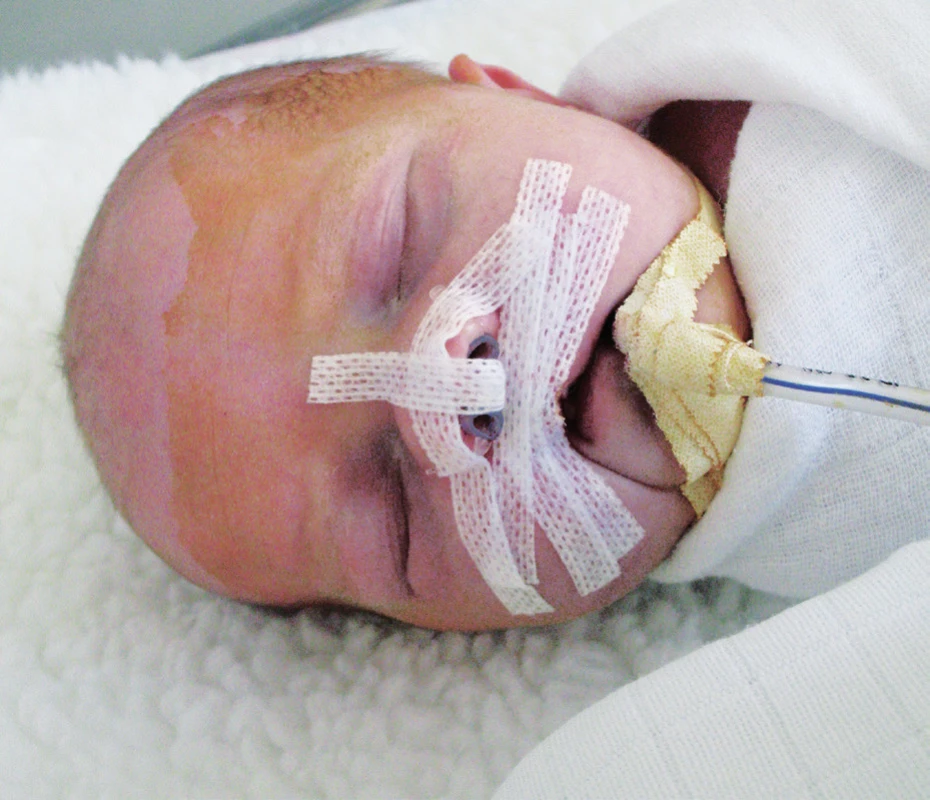
Obr. 4. Devátý den po plastice rtu (z archivu MUDr. J. Zacha).
Fig. 4. Day 9 after early repair (J. Zach archive).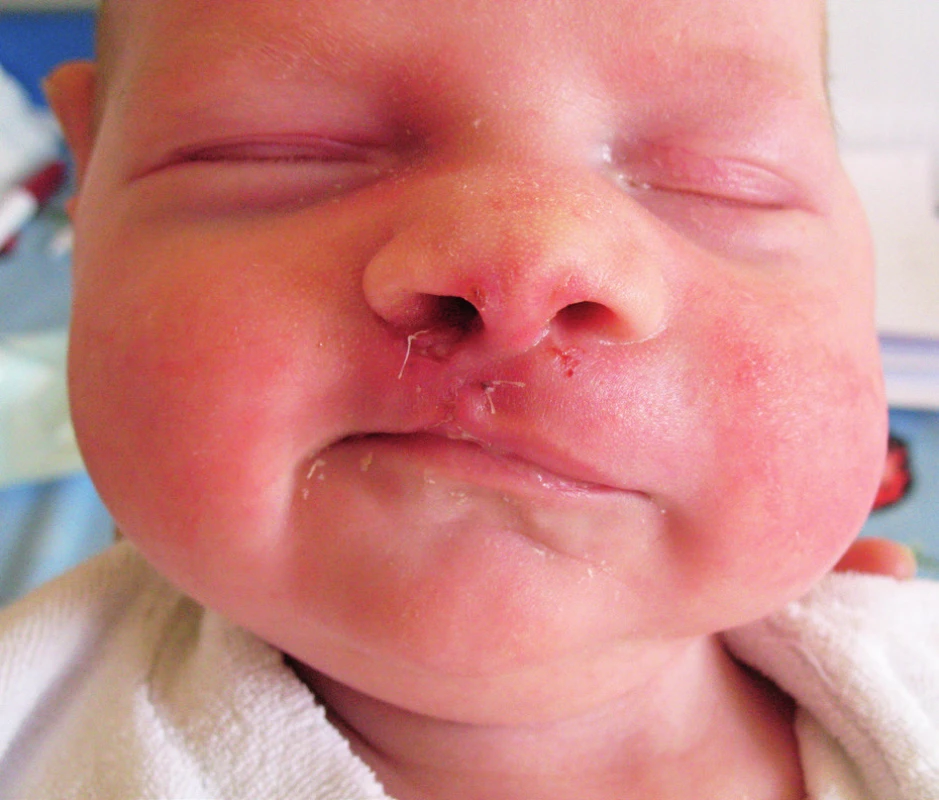
Statistika
Pro statistickou analýzu byl použitý BMDP statistický software (Dickson WJ, University of California Press, Los Angeles, USA, 1990) a software Gretl a PSPP Unix. Výsledky byly hodnoceny neparametrickým Mannovým--Whitneyho testem a parametrickým t-testem. Všechny statistické testy jsou založeny na hladině významnosti p <0,05. Výsledky jsou prezentovány jako střední hodnota a SD (standardní odchylka).
VÝSLEDKY
Demografické charakteristiky novorozenců zařazených do studie jsou uvedeny v tabulce 1. Při porovnávání obou skupin novorozenců s rozštěpem nebyl prokázán statisticky významný rozdíl v porodní hmotnosti, v gestačním věku, nebo Apgar skóre v 1., 5. a 10. minutě. Celkem bylo zařazeno 104 dětí (70 chlapců a 34 dívek). Izolovaný rozštěp rtu byl přítomen u 56 (54 %) dětí. Rozštěp rtu a patra byl prokázán u 48 dětí (46 %).
Tab. 1. Srovnání demografických charakteristik skupiny pacientů s rozštěpem rtu (RR) a s rozštěpem rtu a patra (RRP). 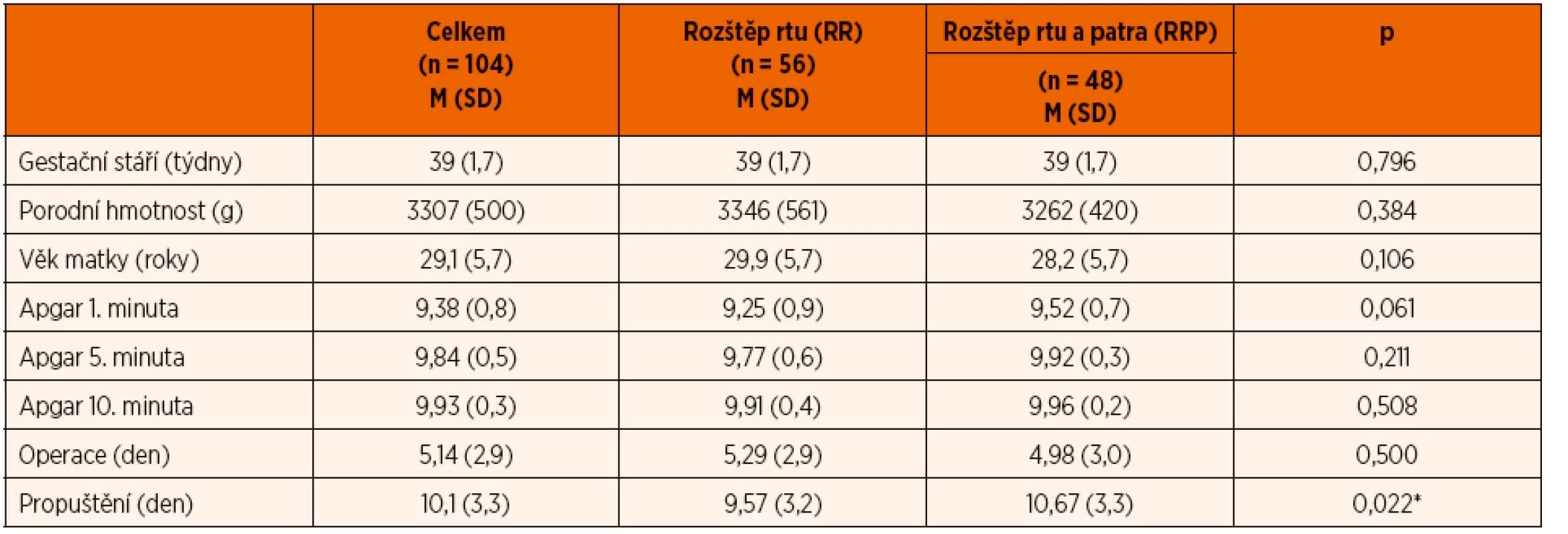
Z celkového počtu 104 novorozenců bylo 81 novorozenců (78 %) krmeno mateřským mlékem, 23 novorozenců (22 %) formulí. Izolovaný rozštěp rtu: 44 (78 %) dětí s izolovaným rozštěpem rtu bylo kojených, 3 (5,5 %) novorozenci dostávali mateřské mléko savičkou nebo jiným způsobem. Devět (16 %) novorozenců bylo převedeno na umělou výživu formulí. Rozštěp rtu a patra: 7 (14 %) dětí bylo kojeno, 27 dětí (56 %) bylo krmeno mateřským mlékem, 14 dětí (30 %) dostalo formuli.
Důvody pro umělou výživu ve skupině s izolovaným rozštěpem: nízká laktace (n = 3), užívání drog a alkoholu (n = 2), léky kontraindikované během kojení (n = 2), matka nechtěla kojit nebo odstříkávat (n = 2). Důvody pro umělou výživu ve skupině s rozštěpem rtu a patra (n = 14): nedostatečná tvorba mléka (n = 12), matka nechtěla kojit nebo odstříkávat (n = 2) (tab. 2).
Tab. 2. Srovnání demografických dat a údajů o kojení skupiny pacientů s rozštěpem rtu (RR) a s rozštěpem rtu a patra (RRP). 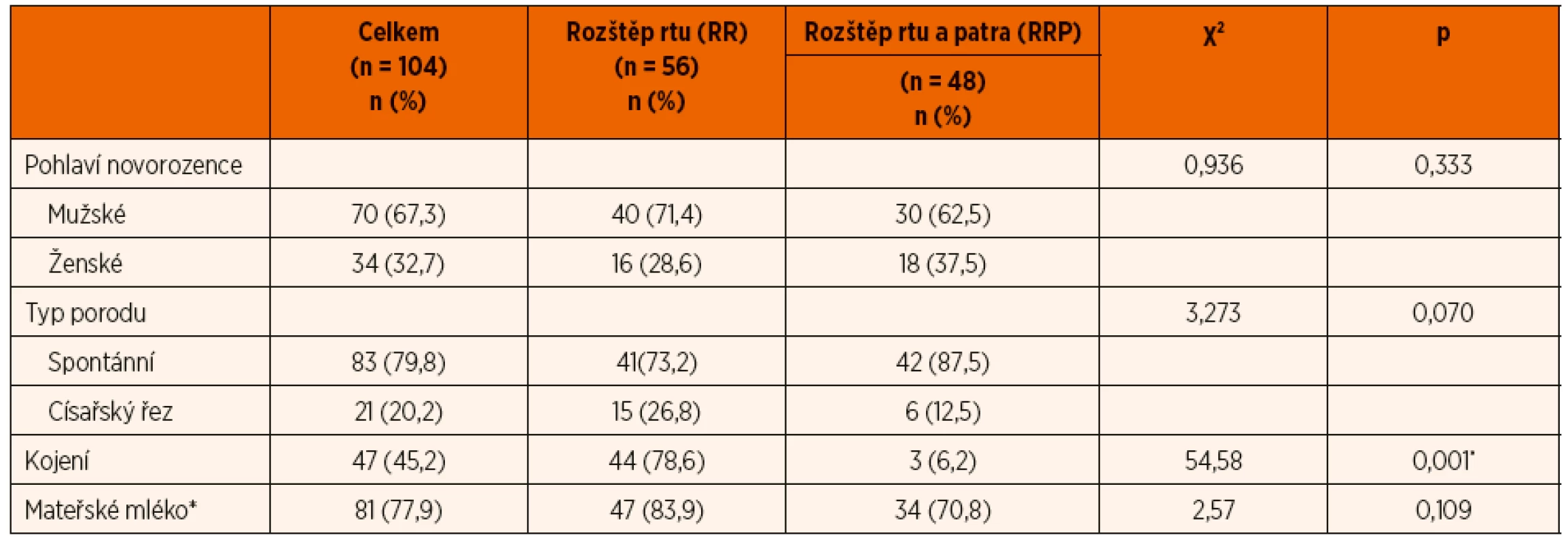
*Kojení nebo výživa vlastním mateřským mlékem savičkou/speciální savičkou (Haberman). Během hospitalizace nebyly dokumentovány žádné komplikace během a po operaci kromě jedné částečné dehiscence rány, která se zhojila bez komplikací. Revize časné plastiky rtu nebyla nutná u žádného pacienta.
DISKUSE
V odborné literatuře lze najít diskuse o nejvhodnějších technikách podpory laktace u dětí s orofaciálními rozštěpy [7]. Problematika kojení u dětí s rozštěpem rtu a rozštěpem patra je některými autory popsána, pouze několik studií se zaměřilo na kojení u pacientů po proběhlé plastice rtu, což neumožňuje adekvátní porovnání našich výsledků s literaturou. Jedna studie, kde byla u novorozenců provedena plastika rtu do 28 dnů po narození (soubor 49 kojenců), popsala 32% úspěšnost v kojení po propuštění [10]. Druhá retrospektivní studie analyzovala 99 dětí po plastice rtu. Tato práce sledovala bezpečnost operace a zastoupení kojených dětí, které dosahovalo 54 % [11].
Pokud srovnáme výsledky studií, byl výskyt kojení po propuštění v naší studii nejvyšší (78,6 %). Naši operovanou skupinu jsme také srovnávali s běžnou českou populací, kdy jsme využili dat Národního zdravotnického informačního systému (NZIS), který každoročně publikuje statistické hodnocení úspěšnosti kojení v ČR. Podle těchto dat je plné kojení při propuštění z porodnice v ČR okolo 83 % [12]. U našeho souboru operovaných dětí jsme očekávali menší míru úspěšnosti v plném kojení vzhledem k operaci, která probíhá v kritickém období edukace kojení a počínající laktace. V naší sledované skupině operovaných dětí kromě nutné separace od matky v pooperačním období mohla i pooperační bolest ovlivnit proces úspěšného kojení.
Kromě těchto faktorů byly v naší skupině zařazeny i děti lehce nezralé, což dále mohlo snížit celkový počet kojených dětí. Navzdory těmto faktorům bylo v naší studii kojení u skupiny novorozenců s izolovaným rozštěpem rtu zastoupeno ve vysokém počtu. Současně jsme potvrdili očekávanou nízkou incidenci kojení ve skupině s rozštěpem patra po plastice rtu, pouze děti s malým, úzkým rozštěpem měkkého a tvrdého patra mohou vytvořit adekvátní podtlak v dutině ústní a dobře sát z prsu. V ostatních případech je sání obtížné pro širokou komunikaci mezi nosem a dutinou ústní [7].
Naše výsledky jsou v souladu se studiemi, které prokazují, že děti s rozštěpem patra nebyly kojené na rozdíl od novorozenců s izolovaným rozštěpem rtu. Téměř 71 % novorozenců s rozštěpem patra bylo v naší studii krmeno mateřským mlékem (lahvičkou nebo savičkou Haberman). Tento výsledek ukazuje, že s podporou týmu specialistů na novorozeneckém oddělení je možné dosáhnout výživy mateřským mlékem ve vysokém procentu, i když se jedná o novorozence, kteří nejsou schopni efektivním a dostatečným sáním stimulovat matku k adekvátní laktaci.
LIMITY STUDIE
Limitací naší studie je nemožnost porovnat výskyt kojení po časné plastice rtu se skupinou operovanou později (ve 3 měsících a později). Důvodem je skutečnost, že na našem oddělení jsme začali koncentrovat novorozence s orofaciálními rozštěpy jako součást programu časné plastiky rtu, a proto všichni pacienti měli časnou operaci. Možností by bylo provést multicentrickou retrospektivní studii srovnávající incidenci kojení po propuštění z našeho pracoviště se skupinou kojenců po pozdní plastice rtu, která se provádí na jiných pracovištích plastické chirurgie v České republice.
ZÁVĚR
Studie prokázala vysokou incidenci kojení u novorozenců s izolovaným rozštěpem rtu po časné plastice v porodnici se statutem Baby Friendly Hospital. Úspěšnost kojení byla vyšší, než bylo publikováno v předchozích studiích. Naopak u skupiny s rozštěpem patra zůstala incidence kojení nízká přes maximální podporu specializovaného týmu v BFH. Pozitivní výsledek u této druhé skupiny spočívá ve vysokém procentu dětí krmených odstříkaným mateřským mlékem, což je výsledek maximální podpory laktace u této skupiny matek.
Podpořeno MZ ČR – RVO Thomayerova nemocnice – TN, 00064190.
Došlo: 16. 1. 2019
Přijato: 22. 5. 2019
MUDr. Iva Burianová
Novorozenecké oddělení s JIP
Thomayerova nemocnice
Vídeňská 800
140 00 Praha 4
e-mail iva.burianova@ftn.cz
Zdroje
1. Farronato G, Kairyte L, Giannini L, et al. How various surgical protocols of the unilateral cleft lip and palate influence the facial growth and possible orthodontic problems? Which is the best timing of lip, palate and alveolus repair? Stomatologija 2014; 16 (2): 53–60.
2. Murray L, De Pascalis L, Bozicevic L, et al. The functional architecture of mother-infant communication, and the development of infant social expressiveness in the first two months. Sci Rep 2016; 14, 6, 39019. doi: 10.1038//srep39019.
3. Calteux N, Schmid N, Hellers J, et al. Neonatal cleft lip repair: Perioperative safety and surgical outcomes. Ann Chir Plast Esthet 2013; 58 (6): 638–643.
4. Valentova-Strenacikova S, Malina R. Effects of early and late cheiloplasty on anterior part of maxillary dental arch development in infants with unilateral complete cleft lip and palate. PeerJ 2016; 4, 1620. doi: 10.7717/peerj.1620.
5. Tse R. Unilateral cleft lip: Principles and practice of surgical management. Semin Plast Surg 2012; 26 (4): 145–155. doi: 10.1055/s-0033-1333884.
6. Petráčková I, Zach J, Borský J, et al. Early and late operation of cleft lip and intelligence quotient and psychosocial development in 3-7 years. Early Hum Dev 2015; 91 (2): 149–152.
7. Reilly S, Reid J, Skeat J, et al. Academy of Breastfeeding Medicine Clinical protocol #18: Guidelines for breastfeeding infants with cleft lip, cleft palate, or cleft lip and palate, revised 2013. Breast Med 2013; 8 (4): 349–353.
8. Lindberg N, Berglund AL. Mothers‘ experiences of feeding babies born with cleft lip and palate. Scand J Caring Sci 2014; 28 (1): 66–73. doi: 10.1111//scs.12048.
9. Gailey DG. Feeding infants with cleft and the postoperative cleft management. Oral Maxillofac Surg Clin North Am 2016; 28 (2): 153–159. doi: 10.1016/j.coms.2015.12.003.
10. Cohen M, Marschall MA, Schafer ME. Immediate unrestricted feeding of infants following cleft lip and palate repair. J Craniofac Surg 1992; 3 (1): 30–32.
11. Harris PA, Oliver NK, Slater P, et al. Safety of neonatal cleft lip repair. J Plast Surg Hand Surg 2010; 44 (4–5): 231–236.
12. Ústav zdravotnických informací a statistiky ČR (2016). http://www.uzis.cz//en/category/tematicke-rady/children-and-adolescents.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2019 Číslo 6- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Aktuální možnosti léčby HAE v dětském věku
-
Všechny články tohoto čísla
- Funkční výsledky pacientů s rozštěpem patra v letech 1993–2006 na Moravě I – Epidemiologie a chirurgické výsledky
- Funkční výsledky pacientů s rozštěpem patra v letech 1993–2006 na Moravě II – Vývoj řeči
- Funkční výsledky pacientů s rozštěpem patra v letech 1993–2006 na Moravě III – ORL výsledky
- Jaké jsou možnosti podpory kojení po časné plastice rozštěpu rtu v porodnici se statutem Baby-Friendly Hospital?
- Falešná pozitivita v novorozeneckém screeningu deficitu 21-hydroxylázy
- Vplyv etnicity a miery integrácie/segregácie rómskeho etnika na antropometrické parametre u ich novorodencov, narodených v oblasti severovýchodu Slovenska
- Problematika časné diagnostiky neuroinfekcí
- 14. česko-slovenský kongres dětské anestezie, intenzivní péče a urgentní medicíny Praha, 8.–9. listopad 2019
- Protilátkami zprostředkovaná rejekce u dětských pacientů po transplantaci ledviny
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Problematika časné diagnostiky neuroinfekcí
- Funkční výsledky pacientů s rozštěpem patra v letech 1993–2006 na Moravě I – Epidemiologie a chirurgické výsledky
- Falešná pozitivita v novorozeneckém screeningu deficitu 21-hydroxylázy
- Protilátkami zprostředkovaná rejekce u dětských pacientů po transplantaci ledviny
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



