-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Autoimunní pankreatitida s postižením žlučovodů a jater jako součást IgG4 pozitivního autoimunního onemocnění (IgG4-related autoimmune sclerosing disease). Kazuistika
Autoimmune Pancreatitis with Biliary Tree and Liver Involvement as a Part of IgG4-related Autoimmune Sclerosing Disease. Case Report
We report a rare case of autoimmune pancreatitis associated with sclerosing cholangitis, kidney, and salivary glands involvement. Abdominal ultrasound and CT scan showed enlarged pancreas, multiple nodular mass in the liver and kidney. ERCP showed features compatible with primary sclerosing cholangitis. The working clinical diagnosis considered malignant tumor with liver metastases. Histological examination of the liver biopsy sample revealed inflammatory process with numerous IgG4 positive plasma cells. The diagnostic conclusion of IgG4-related autoimmune sclerosing disease was drawn. The serum IgG level was elevated. Treatment with steroids improved the clinical course, all masses in the liver and kidneys disappeared, and laboratory tests were normalized. Now, 4 years after diagnosis the patient is free of all symptoms.
Key words:
autoimmune pancreatitis – IgG4 – primary sclerosing cholangitis
Autoři: E. Honsová 1; A. Lodererová 1; E. Kostolná 2; M. Oliverius 3
Působiště autorů: Transplantcentrum IKEM, Praha, 1Pracoviště klinické a transplantační patologie, 2Klinika hepatogastroenterologie, 3Klinika transplantační chirurgie
Vyšlo v časopise: Čes.-slov. Patol., 46, 2010, No. 3, p. 65-67
Kategorie: Články
Souhrn
Prezentujeme případ 44letého muže s autoimunní pankreatitidou, sklerozující cholangitidou, s postižením ledvin a slinných žláz. Pacient byl vyšetřován pro váhový úbytek 10 kg s příznaky onemocnění pankreatu. Ve výsledcích zobrazovacích metod byl popsán zvětšený pankreas a mnohotné uzly v játrech a v ledvinách. ERCP bylo hodnoceno jako typická sklerozující cholangitida. V klinickém obraze byl zvažován karcinom pankreatu s metastázami v játrech. Histologické vyšetření jaterní tkáně odpovídalo zánětlivému postižení, které připomínalo mnohočetná ložiska zánětlivého pseudotumoru s četnými IgG4 pozitivními plazmatickými buňkami a bylo diagnostikováno jako IgG4 pozitivní autoimunní sklerotizující onemocnění. V séru byla zvýšená hladina IgG. Léčba steroidy vedla k vymizení klinických, laboratorních i morfologických příznaků.
Klíčová slova:
autoimunní pankreatitida – IgG4 – primární sklerozující cholangitidaAutoimunní pankreatitida (AIP) je jedním z typů chronické pankreatitidy, která na rozdíl od jiných dobře reaguje na léčbu steroidy. V roce 1961 Sarles se spolupracovníky poprvé navrhli autoimunitu jako patogenetický mechanismus u pankreatitidy s hypergamaglobulinémií (10). V prvních desetiletích byl pohled na tuto kategorii poněkud skeptický, ale v 80. a 90. letech přibývalo především v Japonsku popsaných případů a poté, kdy byla v r. 1995 publikována klinická a morfologická kritéria (14), bylo onemocnění akceptováno jako nová entita. Pro onemocnění je typické, že se velmi často vedle pankreatitidy objevuje postižení jiných orgánů, především žlučových cest a jater, retroperitonea, slinných žláz nebo ledvin. V laboratoři pacienti vykazují hypergamaglobulinémii, vyšší hladiny IgG zvl. IgG4. V zánětlivé celulizaci lze prokázat vysoký počet IgG4 pozitivních plazmocytů. Postižení různých orgánů s obdobnou morfologií vedlo zvl. v Japonsku ke změně pohledu na AIP a Kamisawa navrhl začlenění systémových příznaků do pojmenování choroby a navrhl pro onemocnění pojmenování: IgG4-related sclerosing autoimmune disease (4, 6).
Popis případu
44letý muž s váhovým úbytkem 10 kg během posledního půl roku byl přijat k hospitalizaci pro podezření na karcinom hlavy pankreatu. Na chirurgické indikační skupině bylo rozhodnuto o provedení laparoskopické revize. Během výkonu byla v játrech nalezena mnohočetná bělavá ložiska různé velikosti, která byla chirurgem hodnocena jako velmi pravděpodobné metastázy. Byla provedena klínovitá excize z jednoho ložiska a vzorek byl odeslán na bioptické vyšetření.
V histologickém vyšetření šlo o nenádorovou afekci s rysy tzv. zánětlivého pseudotumoru. Pacient se během dvou týdnů vrátil k celkovému vyšetření, které mělo upřesnit diagnózu a umožnit kauzální léčbu onemocnění. Z anamnézy bylo známo, že pacient se několik let léčil s chronickou pankreatitidou s vývojem DM, nejprve na dietě a poslední dva měsíce s nutností aplikace inzulinu. Před rokem byla na jiném pracovišti u pacienta diagnostikována primární sklerozující cholangitida (PSC) na základě výsledků ERCP, současně tamtéž bylo vysloveno podezření na karcinom žlučníku. V anamnéze bylo uvedeno 12 let trvající astma bronchiale (současné RTG a CT hrudníku bez ložiskových změn). Dále opakované operace slinných žláz pro litiázu a operace hrdla močového měchýře pro stenózu před pěti lety.
Od laparoskopie přetrvávala ložiska v játrech beze změny. Kolegové popisující výsledky zobrazovacích metod nález hodnotili jako pravděpodobně maligní proces (metastázy). Současně zobrazení žlučovodů (ERCP) bylo kompatibilní s PSC a autoimunní pankreatitidou (pankreas byl zvětšený, v laboratoři byla zvýšená hladina IgG). Během vyšetřovacího programu byla zjištěna další ložiska nejisté etiologie v ledvinách. Z biopsie jícnu byla diagnostikovaná mykotická ezofagitida, která byla léčená fluonazolem. Opakovaně vyšetřené onkologické markery byly negativní. Protože zobrazovací metody velmi sugestivně svědčily pro pokročilou PSC, bylo na indikačním semináři rozhodnuto opakovat biopsii jater.
Biopsie jater
První biopsii jater tvořila subkapsulární excize o rozměrech 18x17x10mm, na řezu s bělavými ložisky o průměru 2–7 mm. Mikroskopicky zastižená portální pole byla rozšířená řídkým vazivem se smíšenou zánětlivou celulizací, s četnými plazmocyty a eozinofily. Vazivo zřetelně utlačovalo žlučovody, místy zánětlivá celulizace infiltrovala stěny větví portální žíly. Jedna větev portální žíly byla trombozovaná. Na periferii portálních polí byly místy agregáty lymfoidní tkáně. Závěr: Morfologie nemá rysy klinicky zvažované PSC. Nejde o nádor. Morfologie je vysoce suspektní pro postižení jater při autoimunním onemocnění (obr. 1).
Obr. 1. Rozšířené portální pole se zánětlivou celulizací a s jizvením (barvení HE, objektiv 10krát) 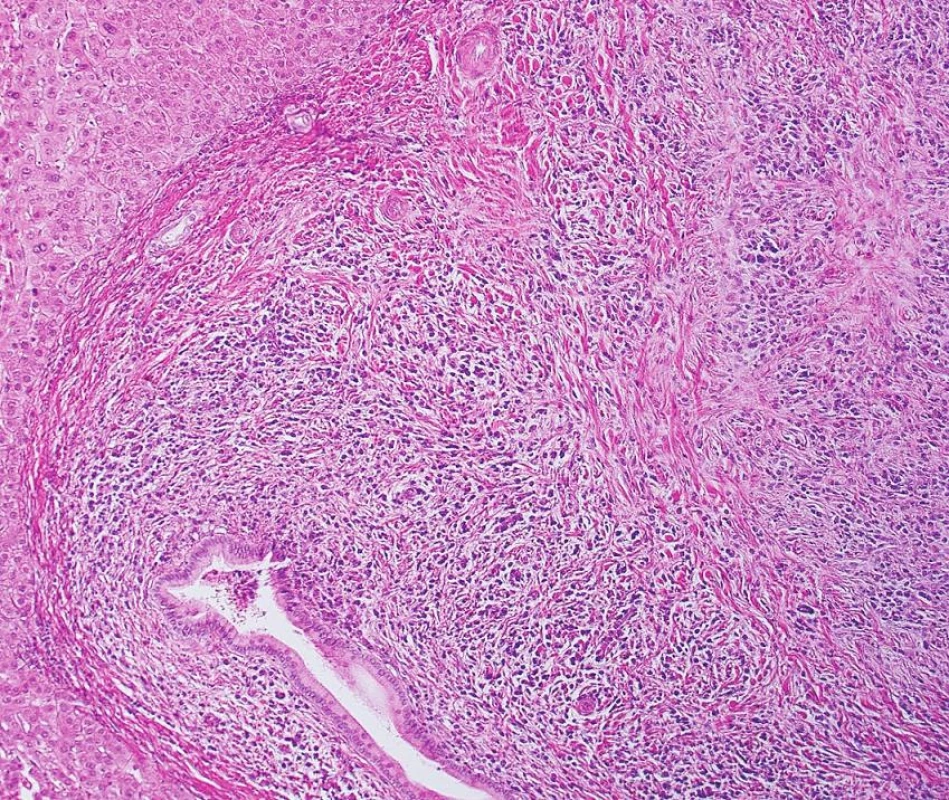
Druhou biopsii tvořily tři punkce jaterní tkáně, které zastihly edematózně a vazivově rozšířená portální pole. Charakter zánětlivé celulizace byl obdobný jako v předchozím vyšetření. Místy byly zastiženy žlučové infarkty na periferii portálních polí. Ve tkáni byly i další známky chronické cholestázy; cholestatické rozety, metaloprotein v periportálních hepatocytech. Dále známky obstrukce s floridní marginální duktulární proliferací na periferii portálních polí. V obou biopsiích jsme doplnili imunohistochemický průkaz IgG4 (monoklonální protilátka anti IgG4, Invitrogen, 05-3800, CA, USA; imuno-peroxidázový polymer Histofine; Nichirei, Japan). Většina plazmocytů byla IgG4 pozitivních (obr. 2).
Obr. 2. Detail zánětlivé celulizace s pozitivním imunohistochemickým průkazem IgG4 v četných plazmocytech (imunohistochemický průkaz IgG4, zvětšení 40krát) 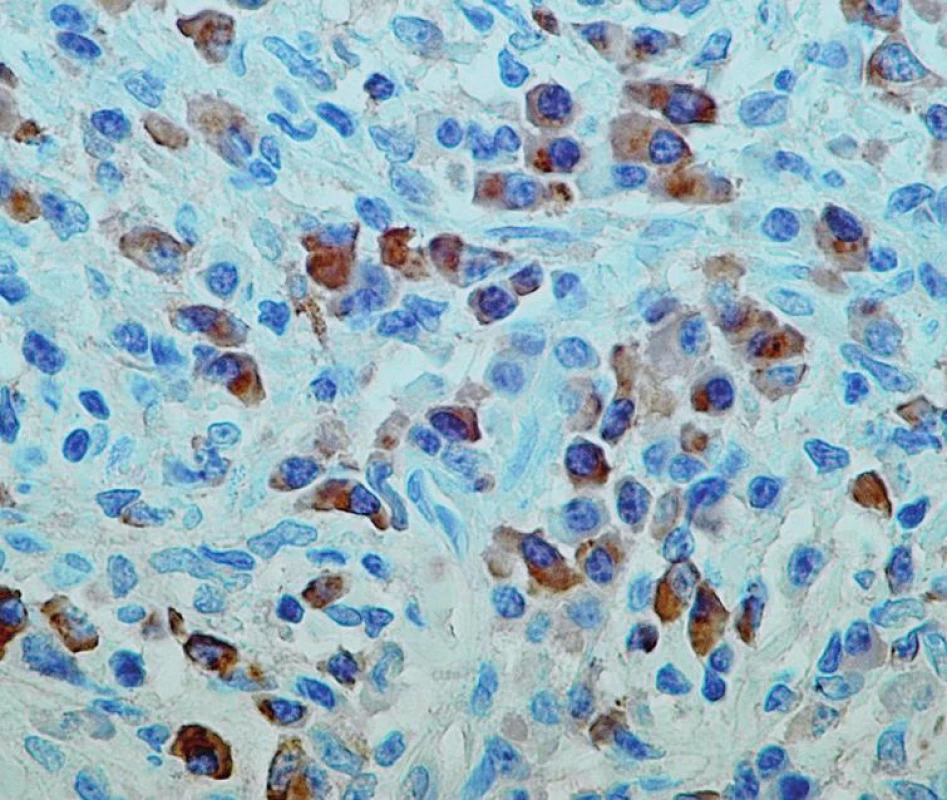
Nález jsme uzavřeli jako postižení jater při IgG4 pozitivním autoimunním onemocnění, s pravděpodobným postižením dalších orgánů (IgG4 related systemic autoimmune disease).
Další klinický průběh
Pacient byl léčen steroidy a jeho stav se klinicky dramaticky zlepšil, během 6 měsíců přibral na váze 8 kg. Laboratorní hodnoty včetně cholestatických enzymů se normalizovaly. Při kontrolním sonografickém vyšetření po půl roce vymizela ložiska v levém laloku jater, vpravo zůstávalo jedno ložisko, žlučovody byly normálního vzhledu. Také úplně vymizela ložiska v parenchymu ledvin. Během dalšího roku zmizelo i zbývající ložisko v pravém laloku jater. Nyní čtyři roky od diagnózy pacient pracuje na plný úvazek a dochází na ambulantní kontroly především na diabetologické pracoviště.
Diskuse
Autoimunní pankreatitida v klinickém obraze a v zobrazovacích metodách často napodobuje karcinom pankreatu. Pacienti s tímto onemocněním chátrají, mají DM a často vyvinou bezbolestný obstrukční ikterus. Podle výsledků různých studií 40–70 % pacientů vyvine na počátku klinické manifestace onemocnění obstrukční ikterus (16). Zvětšení pankreatu, event. ložiskové postižení jater, zvětšené lymfatické uzliny a laboratorně obstrukční cholestáza ještě prohlubují klinické podezření na zhoubný nádor. Podle literárních údajů, více než polovina pacientů s AIP podstoupí chirurgickou resekci pankreatu, protože onemocnění je považováno za karcinom. Diferenciálně diagnostická rozvaha podpořená laboratorními výsledky může napomoci vyhnout se zbytečné operaci, protože choroba dobře reaguje na léčbu steroidy (5, 15). Dosud není známo, jak dlouho má léčba steroidy trvat a lze-li event. steroidy nahradit jinou imunosupresí. Výsledky některých studií ukazují, že časné vysazení steroidů vede k relapsu onemocnění asi u poloviny pacientů (3).
Mikroskopicky je AIP charakterizovaná denzní zánětlivou celulizací často soustředěnou periduktálně. Zánětlivý infiltrát je tvořen lymfocyty a plazmocyty a lymfoidní elementy mohou místy vytvářet agregáty nebo neofolikuly. Zánětlivá infiltrace může obsahovat četné eozinofily (1). Druhým znakem je fibróza, která může být řídká a navazovat na edém, stejně tak jako může být denzní a vytvářet stenózy vývodů. Obvyklé je postižení žil s morfologií tzv. obliterativní flebitidy. Stejně jako jsou postiženy vývody pankreatu, mohou být postiženy žlučovody a žlučník. Postižení extra a intrahepatálních žlučovodů se zesílením stěny a s úseky zúžení napodobí v zobrazovacích metodách PSC. I laboratorně budou mít pacienti stejné nálezy, především chronický cholestatický profil jaterních testů. Obě jednotky postihují také převážně muže, i když PSC bývá diagnostikována v mladší věkové kategorii než AIP. Na rozdíl od AIP, u většiny pacientů s PSC bývá současně zánětlivé onemocnění střeva, častěji ulcerózní kolitida. Četné plazmocyty do morfologických projevů PSC nepatří a bez provedení IgG4 by byl zánět s převahou plazmocytů většinou pravděpodobně hodnocen jako součást projevů overlap syndromu PSC/AIH. Na rozdíl od PSC, která nereaguje na léčbu steroidy, u IgG4 pozitivní AIP je odpověď na léčbu steroidy dramatická; rozsah stenóz se při léčbě zmenší, až stenózy během několika měsíců úplně vymizí a stejně tak se normalizuje i laboratorní nález. Ložiskové postižení jater v průběhu AIP má nejčastěji rysy tzv. zánětlivého pseudotumoru. Podobně jako v našem případě bývá postižení jater podle výsledků zobrazovacích metod hodnoceno jako maligní tumor, primární nebo je-li ložisek více jako cholangiocelulární karcinom komplikující PSC nebo jako metastázy při karcinomu pankreatu. V našem případě, dokud nebylo provedeno histologické vyšetření, pouze negativní sérologické nádorové markery svědčily pro nenádorovou etiologii. Biopsie jater vyloučila maligní nádor a zánětlivé změny s heterogenní populací zánětlivých elementů a fibroprodukcí připomínala zánětlivý pseudotumor. Proti diagnóze zánětlivého pseudotumoru svědčilo to, že stejným způsobem byla postižena většina zastižených portálních polí. Také multisystémové postižení vedlo k úvaze o autoimunním onemocnění a imunohistochemický průkaz IgG4 významně přispěl k definitivní diagnóze.
I když onemocnění pankreatu, žlučovodů a jater patří mezi nejčastější projevy IgG4 pozitivního autoimunního onemocnění, postižení dalších orgánových systémů je běžné. Morfologické charakteristiky jsou obdobné i v extrapankreatických lokalitách a zahrnují zánětlivou celulizaci a fibrózu s obliterativní flebitidou. Častěji bývají postižené slinné žlázy, kde klinické příznaky mají prakticky totožné charakteristiky se Sjőgrenovým syndromem nebo jsou hodnoceny jako tzv. Kuttnerův tumor, který není maligním tumorem, ale představuje chronickou sklerozující sialoadenitidu (12, 7). Také náš pacient měl opakované postižení slinných žláz, které vedlo k operacím při sialolitiáze. Výskyt kaménků ve vývodech slinných žláz a v pankreatu se udává v souvislosti s opakovanými atakami onemocnění.
Dalším častějším projevem onemocnění je postižení retroperitonea charakterizované fibrózou, která může vést ke stenózám ureterů. Pravděpodobně jde alespoň z části o případy dříve popisované jako tzv. idiopatická fibróza retroperitonea (tzv. Ormondova fibróza). Literárně jsou uvedeny i případy intersticiální pneumonie nebo např. tubulointersticiální nefritidy (8, 9, 11). I v našem případě pacient měl velmi pravděpodobně projevy intersticiální nefritidy/zánětlivého pseudotumoru vytvářející ložiska prokázaná zobrazovacími metodami. Po léčbě steroidy ložiska v parenchymu ledvin vymizela.
Náš případ ilustruje systémové postižení u pacienta s IgG4 pozitivním autoimunním onemocněním s dominujícím postižením pankreatu, žlučových cest a jater, které bylo úspěšně léčeno dlouhodobým podáváním steroidů. Během léčby došlo postupně k vymizení laboratorních, morfologických i klinických příznaků onemocnění.
Kontaktní adresa:
MUDr. Eva Honsová, Ph.D.
Pracoviště klinické a transplantační patologie
Transplantcentrum IKEM
Vídeňská 1958/9
140 21 Praha 4
E mail: eva.honsova@ikem.cz
Zdroje
1. Detlefsen S, Mohr Drewes A, Vyberg M, Kloppel G.: Diagnosis of autoimmune pancreatitis by core biopsy: application of six microscopic criteria. Virchows Arch., 454, 2009, s. 531–539.
2. Fukui T, Okazaki K, Yoshizawa H, et al.: A case of autoimmune pancreatitis associated with sclerosing cholangitis, retroperitoneal fibrosis and Sjogren,s syndrome. Pancreatology, 5, 2005, s. 86–91.
3. Ghazale A et al.: Immunoglobulin G4-associated cholangitis: clinical profile and response to the therapy. Gastroenterology, 134, 2008, s. 706–715.
4. Kamisawa T, Funata N, Hayashi Y et al.: A new clinicopathological entity of IgG4-related autoimmune disease. J Gastroenterol., 38, 2003, s. 982–984.
5. Kamisawa T, Okamoto A.: Autoimmune pancreatitis: proposal of IgG4-related sclerosing disease. J Gastroenterol., 41, 2006, s. 613–625.
6. Kamisawa T, Okazaki K, Kawa S.: Diagnostic criteria for autoimmune pancreatitis in Japan. Wold J Gastroenterol., 14, 2008, s. 34992–4994.
7. Kitawa S, Zen Y, Harada K et al.: Abundant IgG4-positive plasma celll infiltration characterizes chronic sclerosing sialadenitis (Kuttneręs tumor). Am J Surg Pathol., 29, 2005, s. 783–791.
8. Rudmik L, Trpkov K, Nash C, et al.: Autoimmune pancreatitis associated with renal lesions mimicking metastatic tumours. CMAJ., 15, 2006, s. 367–369.
9. Saeki T, Nishi S, Ito T, et al.: Renal lesions in IgG4-related systemic disease. Internal Medicine., 46, 2007, s. 1365–1371.
10. Sarles H, Sarles JC, Muratore et al.: Chronic inflammatory sclerosis of the pancreas: an autonomous pancreatic disease? Am J Dig Dis., 6, 1961, s. 688–698.
11. Watson S, Jenkins D, Bellamy Ch.: Nephropathy in IgG4-related systemic disease. Am J Surg Pathol., 30, 2006, s. 1472–1477.
12. Yamamoto M, Harada S, Oharaha M, Suzuki C, et al.: Clinical and pathological differences between Mikulitzęs disease and Sjőgrenęs syndrome. Rheumatology, 44, 2005, s. 227–234.
13. Yamamoto M, Takahashi H, Ohara M, et al.: A new conceptualization for Mikulitczęs disease as an IgG4-related placatic disease. Mod Rheumatol., 16, 2006, s. 335–340.
14. Yoshida K, Toki F, Takeuchi T et al.: Chronic pancreatitis caused by an autoimmune abnormality: proposal of the concept of autoimmune pancreatitis. Dig. Dis Sci., 40, 1995, s. 1561–1568.
15. Zandieh I, Byrne MF.: Autoimmune pancreatitis: A review. World J Gastroenterol., 47, 2007, s. 6327–6332.
16. Zhang L, Notohara K, Levy MJ et al.: IgG4 - positive plasma cell infiltration in the diagnosis of autoimmune pancreatitis. Modern Pathology, 20, 2007, s. 23–28.
Štítky
Patologie Soudní lékařství Toxikologie
Článek Jak se vám líbí?Článek Jaká je vaše diagnóza?
Článek vyšel v časopiseČesko-slovenská patologie

2010 Číslo 3-
Všechny články tohoto čísla
- Karcinomy ovaria: současné diagnostické principy
- Falešně negativní PAP test? Cytopatolog v roli člena skupiny znalců při pozdní diagnóze cervikálního karcinomu
- Autoimunní pankreatitida s postižením žlučovodů a jater jako součást IgG4 pozitivního autoimunního onemocnění (IgG4-related autoimmune sclerosing disease). Kazuistika
- Autosomálně dominantní polycystóza ledvin u plodu se zdánlivě negativní rodinnou anamnézou – kazuistika
- Jaká je vaše diagnóza?
- Myxóm nervového púzdra (nerve sheath myxoma) so schwannómovou a perineurálnou diferenciáciou
- Odpověď: Gangliocytický paragangliom duodena
- Jak se vám líbí?
- Česko-slovenská patologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Karcinomy ovaria: současné diagnostické principy
- Autosomálně dominantní polycystóza ledvin u plodu se zdánlivě negativní rodinnou anamnézou – kazuistika
- Autoimunní pankreatitida s postižením žlučovodů a jater jako součást IgG4 pozitivního autoimunního onemocnění (IgG4-related autoimmune sclerosing disease). Kazuistika
- Falešně negativní PAP test? Cytopatolog v roli člena skupiny znalců při pozdní diagnóze cervikálního karcinomu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



