-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
RECIDIVUJÚCI BAZOCELULÁRNY KARCINÓM PERIOKULÁRNEJ OBLASTI. KAZUISTIKA
RECURRENT PERIOCULAR BASAL CELL CARCINOMA. CASE REPORT
Aim: We present the management of a severe case of recurrent periocular basal cell carcinoma, orbital invasion and exenteration.
Case report: The present case is of a recurrent basal cell carcinoma in a 84-year-old male presenting with non-healing lesion above right eyelid. A tumor excision was performed in May 2014. Histopathology revealed a basal cell carcinoma (dg. C44.1 ICD-10-CM) with positive margins. The re-excision of the lesion was performed. After two years, there was a local recurrence and orbital invasion. Indication for external curative radiation therapy. Plastic surgery of the upper eyelid. Orbital exenteration was indicated in January 2018. After another year, a recurrence of the tumor was once again noted. Histopathology revealed a basal cell carcinoma (dg. C44.1 (TNM 7, pMx, pNx, pTx)). The patient was indicated for external radiotherapy. There were no indications for biological treatment. After another year, a progression of the local finding was noted.
Conclusion: Basal cell carcinoma (BCC) is the most common non-melanoma skin cancer of the periocular region. Primary treatment of basal cell carcinoma is surgical. Advanced lesions require extensive surgical interventions and other available treatment modalities. In some cases, mutilating surgery – exenteration of the orbit is inevitable. Despite a relatively small percentage of invasive diseases today, advanced stages may still occur; either as a result of the patient's late presentation, inadequate initial therapy aimed at maintaining critical periorbital structures, or due to high tumor aggression. The case report highlights necessity of radical resection of primary tumor with histological examination.
Keywords:
basal cell carcinoma – periocular tumors – tumors eyelashes – orbital exenteration
Autoři: Z. Prídavková 1,2; A. Bieliková 1; N. Ferková 1; D. Lysková 2
Působiště autorů: Klinika oftalmológie, Ústredná vojenská nemocnica SNP Ružomberok – FN, Ružomberok 1; Klinika oftalmológie LF UK a UN Bratislava, Nemocnica Ružinov 2
Vyšlo v časopise: Čes. a slov. Oftal., 77, 2021, No. 4, p. 208-213
Kategorie: Kazuistika
doi: https://doi.org/10.31348/2021/24Souhrn
Cieľ: V práci popisujeme manažment závažného priebehu recidivujúceho bazocelulárneho karcinómu periokulárnej oblasti, s prerastaním do orbity a následnou exenteráciou.
Kazuistika: 84-ročný pacient s recidivujúcim bazocelulárnym karcinómom periokulárnej oblasti – v oblasti hornej mihalnice vpravo. Excízia primárneho tumoru v máji r. 2014. Histológia s potvrdzujúcou diagnózou bazocelulárneho karcinómu (dg. C44.1 v MKCH 10), s pozitívnymi resekčnými okrajmi. Realizovaná reexcízia danej oblasti, po dvoch rokoch lokálna recidíva s prerastaním do orbity. Indikácia k externej rádioterapii v kuratívnej dávke. Plastické operácie hornej mihalnice. Indikovaná exenterácia orbity, realizovaná v januári 2018. Po roku opätovná recidíva nádoru, realizovaná biopsia a histologizácia s dg. C44.1 (TNM 7, pMx, pNx, pTx). Indikovaná externá rádioterapia, bez biologickej liečby. Zachytená po roku opätovná progresia lokálneho nálezu.
Záver: Bazocelulárny karcinóm je v súčasnosti najčastejším malígnym nádorom periokulárnej oblasti. Primárna liečba bazocelulárneho karcinómu je chirurgická, pokročilé lézie vyžadujú rozsiahle chirurgické intervencie a využitie iných dostupných liečebných modalít. Niekedy je nutné pristúpiť k rozsiahlym mutilujúcim výkonom, ako je exenterácia orbity. Pokročilé štádiá aj dnes môžu vyskytnúť, najmä v dôsledku neskorého príchodu pacienta k lekárovi, neadekvátnou počiatočnou terapiou, ktorej cieľom je zachovanie kritických periorbitálnych štruktúr, alebo v dôsledku vysokej agresivity tumoru. Kazuistika poukazuje na nutnosť radikálnej resekcie primárneho nádoru s histologickou verifikáciou.
Klíčová slova:
bazocelulárny karcinóm – periokulárne nádory – nádory mihalníc – exenterácia orbity
ÚVOD
Bazocelulárny karcinóm je najčastejšie sa vyskytujúci nádor mihalníc a periokulárnej oblasti. Incidencia nádorov mihalníc (C44.1 v MKCH 10 klasifikácii) má celosvetovo stúpajúcu tendenciu. Bazocelulárny karcinóm predstavuje 90 % malígnych nádorov mihalníc, s prevahou v mužskej populácii [1,2]. V okolí oka má svoje špecifiká. Veľmi často sa vyskytuje v šiestej, siedmej a ôsmej dekáde života, avšak môže sa v 10 % objaviť aj vo veku od 20 do 40 rokov. Etiológia je spätá hlavne s vystavovaním sa slnku u ľudí s bledou pokožkou. Tento fakt je založený na rozsiahlych štúdiách zahŕňajúcich Európu, Austráliu a Severnú Ameriku [3]. Viac ako 50 % BCC mihalníc sa najčastejšie vyskytuje v oblasti dolnej mihalnice a vnútorného kútika oka. Metastázy bazocelulárneho karcinómu sú zriedkavé, no agresívne správanie nádoru je charakteristické. Orbitálna invázia je popisovaná v 1,6–2,5 % prípadov [4]. Primárnou liečbou bazocelulárneho karcinómu je radikálna chirurgická resekcia s negatívnymi resekčnými okrajmi [4,5,6]. V liečbe BCC sa značnou mierou uplatňuje rádioterapia. Chemoterapia, kryoterapia, fotodynamická terapia, či biologická liečba nebývajú často indikované [4,6]. Pri rozsiahlych, recidivujúcich, či komplikovaných prípadoch je nutné pristúpiť až k mutilujúcim výkonom, akou je exenterácia orbity [4,7].
KAZUISTIKA
Pacient narodený r. 1930, bol odoslaný v máji r. 2014 na Kliniku oftalmológie ÚVN SNP Ružomberok – FN, pre suspektný nádorový proces v oblasti pravého supercilia. Osobná a rodinná anamnéza z očného hľadiska bola nevýznamná. Z očnej anamnézy: v r. 2009 operácia katarakty obojstranne, v r. 2012 YAG laserová kapsulotómia obojstranne. Z ďalších očných diagnóz bola uvedená porucha zorného poľa, synchisis scintilans. Centrálna zraková ostrosť na pravom oku naturálne 5/10 nekoriguje, centrálna zraková ostrosť na ľavom oku naturálne 5/15 nekoriguje. Pacient popisuje nehojacu sa chrastu a krvácanie v oblasti pravého obočia trvajúce viac ako dva týždne. Objektívne v oblasti pravého supercilia na laterálnej strane prítomný tuhý ohraničený útvar do 2 cm, belavej farby, okraj tuhý, v centre na povrchu krytý krustou. Vyslovujeme podozrenie na nádorový proces. S diagnózou suspektného bazocelulárneho karcinómu je pacient odoslaný na ambulanciu plastickej chirurgie s doporučením biopsie a histologizácie daného ložiska.
Dňa 30.5.2014 excízia útvaru s biopsiou ložiska, sutura rany jednotlivými stehmi. Podvečer pacient dovezený RZP pre výrazné krvácanie z operačnej rany. Revízia rany, krvácanie zastavené, doložené dva jednotlivé stehy. Pacient v stabilizovanom stave odoslaný do ambulantnej starostlivosti. Histologicky potvrdená diagnóza bazocelulárneho karcinómu infiltratívneho typu, avšak vzorka s pozitívnymi resekčnými okrajmi. Pacient je indikovaný na reexcíziu rany v júli v r. 2014 na pracovisku, kde bola realizovaná primárna excízia nádoru. Po týždni prichádza na kontrolu, rana zhojená per primam, kontrola o mesiac. Pacient na ďalšie kontroly neprichádza. Výsledok histológie z reexcízie potvrdil diagnózu bazocelulárneho karcinómu (bez definovania okrajov).
Po dvoch rokoch od poslednej kontroly, dňa 2. 3. 2016 pacient prichádza na chirurgickú ambulanciu. Popisuje časté krvácanie z rany, nehojace sa ložisko na mihalnici. Z chirurgickej ambulancie odoslaný k nám na posúdenie lokálneho nálezu. Objektívne laterálne na margu hornej mihalnice krvácajúci tumor infiltrujúcich okrajov, ulcerácia veľkosti 1 cm, semiptóza hornej mihalnice. Vzhľadom na lokalizáciu nádoru zasielame pacienta na ambulanciu plastickej chirurgie na resekciu útvaru. Z ambulancie plastickej chirurgie pacient odoslaný na Kliniku onkológie ÚVN SNP – FN Ružomberok za účelom zváženia ďalšieho postupu vzhľadom na recidívu histologicky verifikovaného bazocelulárneho karcinómu.
Cestou onkologickej ambulancie doplnené röntgenové vyšetrenie (RTG) hrudníka za účelom vylúčenia infiltrácie splanchnokránia a nadočnicového oblúka. Doplnená magnetická rezonancia (MRI) splanchnokránia na vylúčenie prerastania do retrobulnárneho priestoru. Záver – bez metastáz, ale lokoregionálna infiltrácia orbity vpravo do 1 cm hĺbky. Indikácia ožiarenia na lineárnom urýchľovači. Rodina preferuje pracovisko v Žiline, kde má pacient zázemie, preto pacient je odoslaný na pracovisko Radiačnej a klinickej onkológie FNsP v Žiline, kde aplikovaná externá rádioterapia v kuratívnej dávke v júni r. 2016.
Kontrola 7. 7. 2016 na očnej ambulancii po rádioterapii. Centrálna zraková ostrosť pravého oka 3/50. Objektívne pri vyšetrení periokulárne na koži mihalníc zhrubnutia a exulcerácie, očnú štrbinu pacient otvára približne na 4 mm spontánne, bez exoftalmu, chemóza bulbárnej spojivky, rohovka bez keratopatie. Pacient je konzultovaný s pracoviskom onkooftalmológie LF UK a UN Bratislava. Opakovaná MRI orbity vpravo, bez preukázateľnej intraorbitálnej invázie. Vykonaná: Incisio et excisio conjunctivae l.dx., tarsoraphia partialis l.dx., histologicky bez nádorových buniek.
Po týždni pri kontrole je centrálna zraková ostrosť pravého oka zachovaná na počítanie prstov pred okom. Na rohovke defekt zasahuje do povrchových vrstiev strómy, veľkosti 4 x 7 mm, lokálny nález nevykazuje zlepšenie po ordinovanej liečbe. Pre non-compliance pacientovi navrhnutá hospitalizácia, ktorú pacient odmieta.
V januári 2017 prichádza na oftalmologickú ambulanciu pre bolesti pravého oka. Centrálna zraková ostrosť poklesla na svetlocit bez projekcie, pravé oko je palpačne hypertonické pri prednej uveitíde s vredom rohovky. Podaná celková osmotická i lokálna antibiotická, antiglaukomatická a reepitelizačná liečba, pri ktorej dochádza k zlepšeniu lokálneho nálezu. Pacient dispenzarizovaný, prichádza na kontroly každý mesiac. V júni 2017 zachytená opätovná recidíva bazocelulárneho karcinómu v oblasti palpebrálnej ryhy hornej mihalnice. Centrálna zraková ostrosť bez svetlocitu. Horná mihalnica je deformovaná, prítomné sú tuhé rezistencie s ulcerovaným povrchom, dĺžky do 20 mm, retrahujú hornú mihalnicu. Pacient opakovane vyšetrený na Klinike oftalmológie LF UK a UN Bratislava, kde indikovaná exenterácia orbity.
Pacient v auguste 2017 prichádza znova na očnú ambulanciu v Ružomberku, pre trhanie a bolesti pravého bulbu a mihalnice. Zisťujeme, že pacient sa na operáciu do Bratislavy nedostavil. Nález je komplikovaný veľkým stratovým exulcerovaným defektom hornej mihalnice. S povrchovou krustou, bulbus nepohyblivý, fixovaný, bohato vaskularizovaný. Opakovane zaradený do operačného programu. Vykonaná exenterácia orbity dňa 9. 1. 2018 (Obrázok 1. A,B) na Klinike oftalmológie LF UK a UN Bratislava. Perioperačne a pooperačne bez komplikácií (Obrázok 2. A,B), po zhojení (Obrázok 3.) zhotovená individuálna epitéza ľavej očnice (Obrázok 4. A,B). Pacient následne dispenzarizovaný, kontroly každý 1–2 týždne.
Obr. 1. (A,B) Perioperačný nález počas exenterácie orbity vpravo (01/2018) 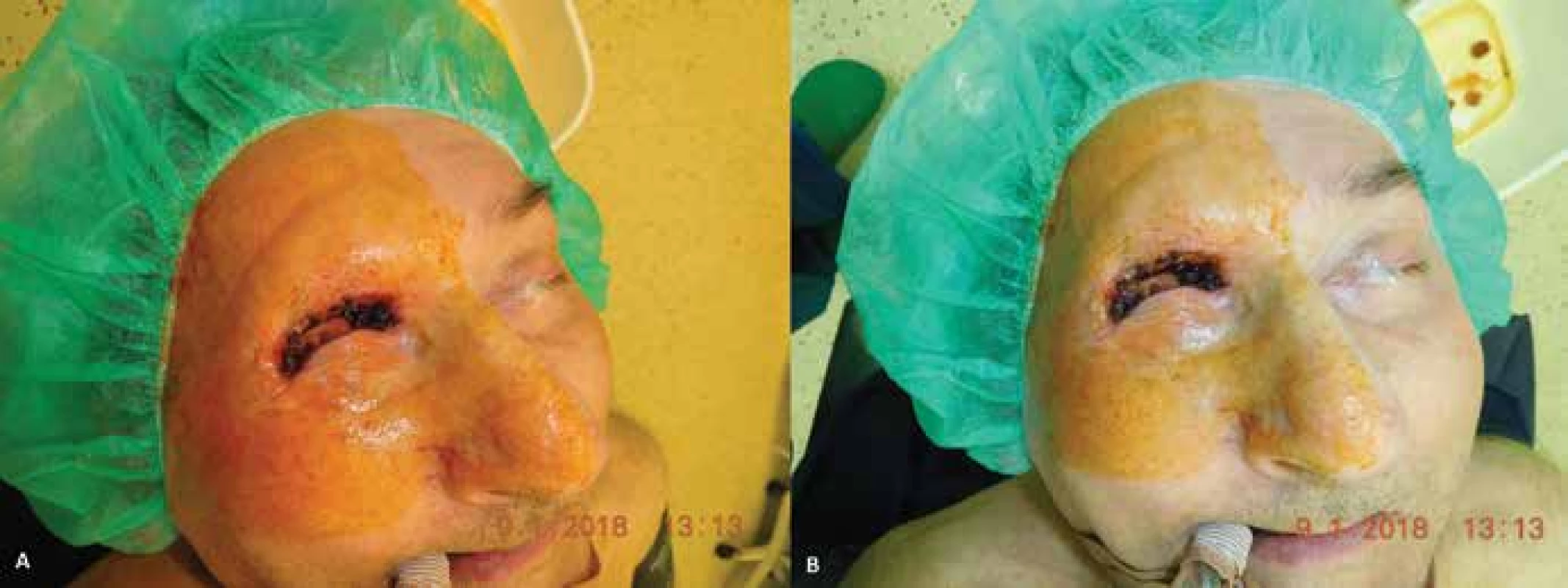
Obr. 2. (A,B) Priebeh hojenia dutiny očnice – 2 mesiace od exenterácie (03/2018) 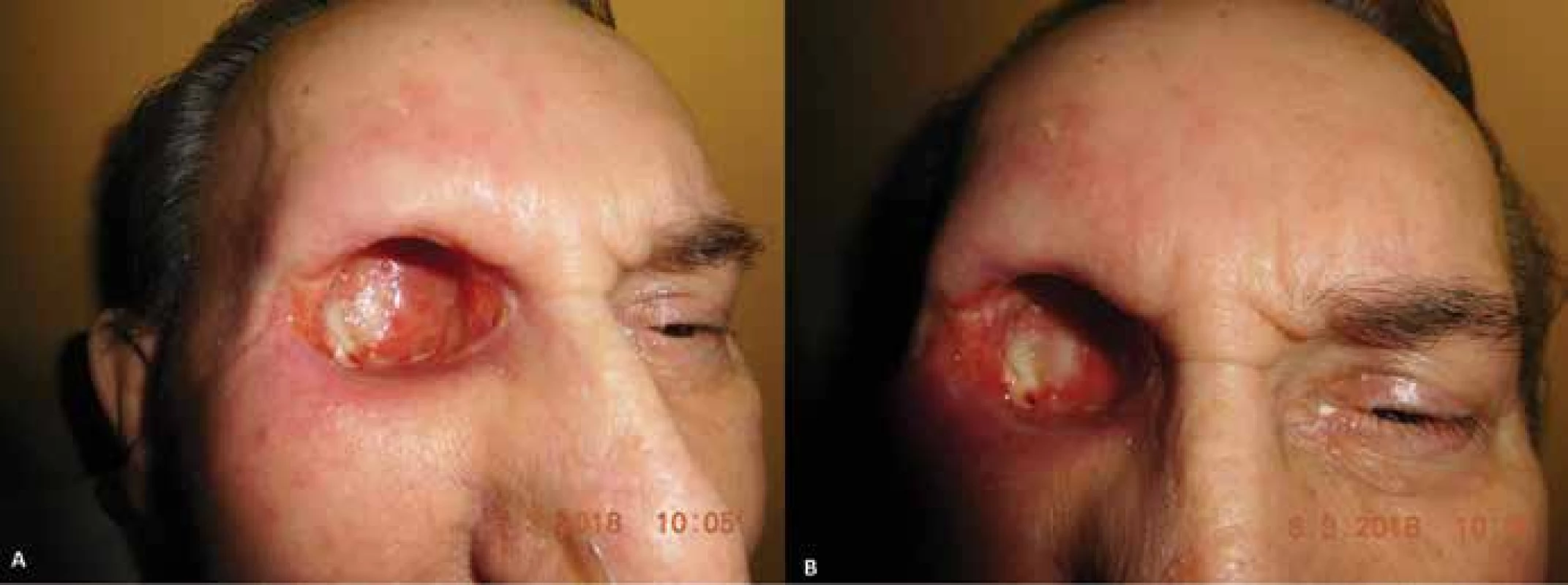
Obr. 3. Priebeh hojenia dutiny očnice – 4 mesiace od exenterácie, bez recidívy (04/2018) 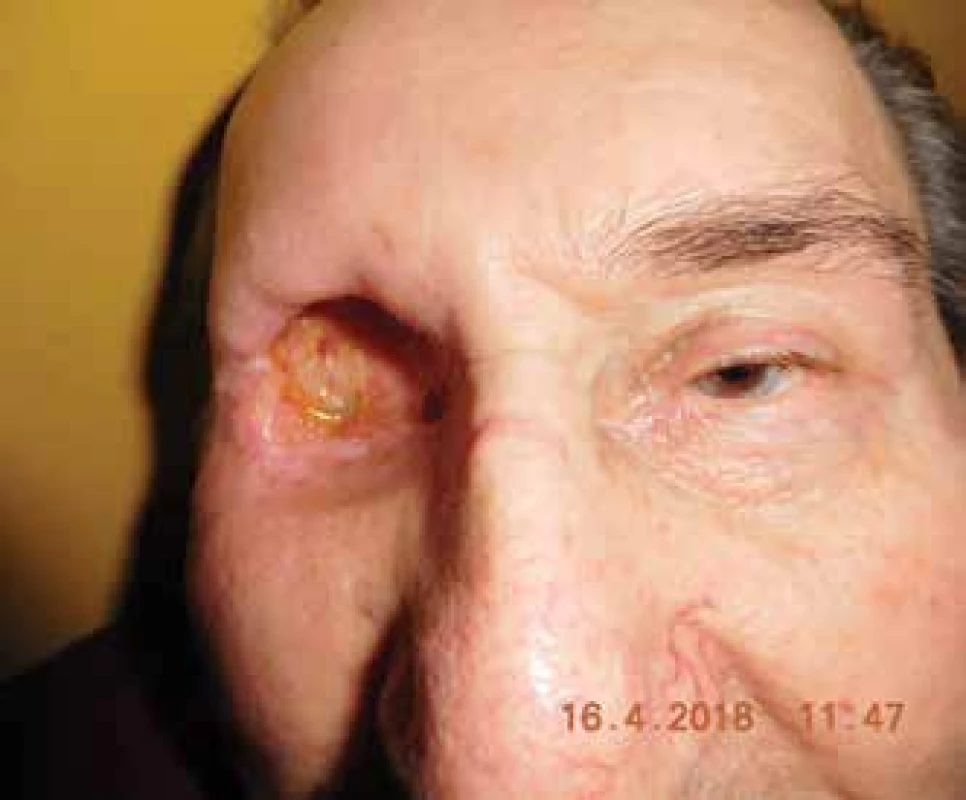
Obr. 4. (A,B) Pacient s nasadenou epitézou v ráme okuliarov (04/2018) 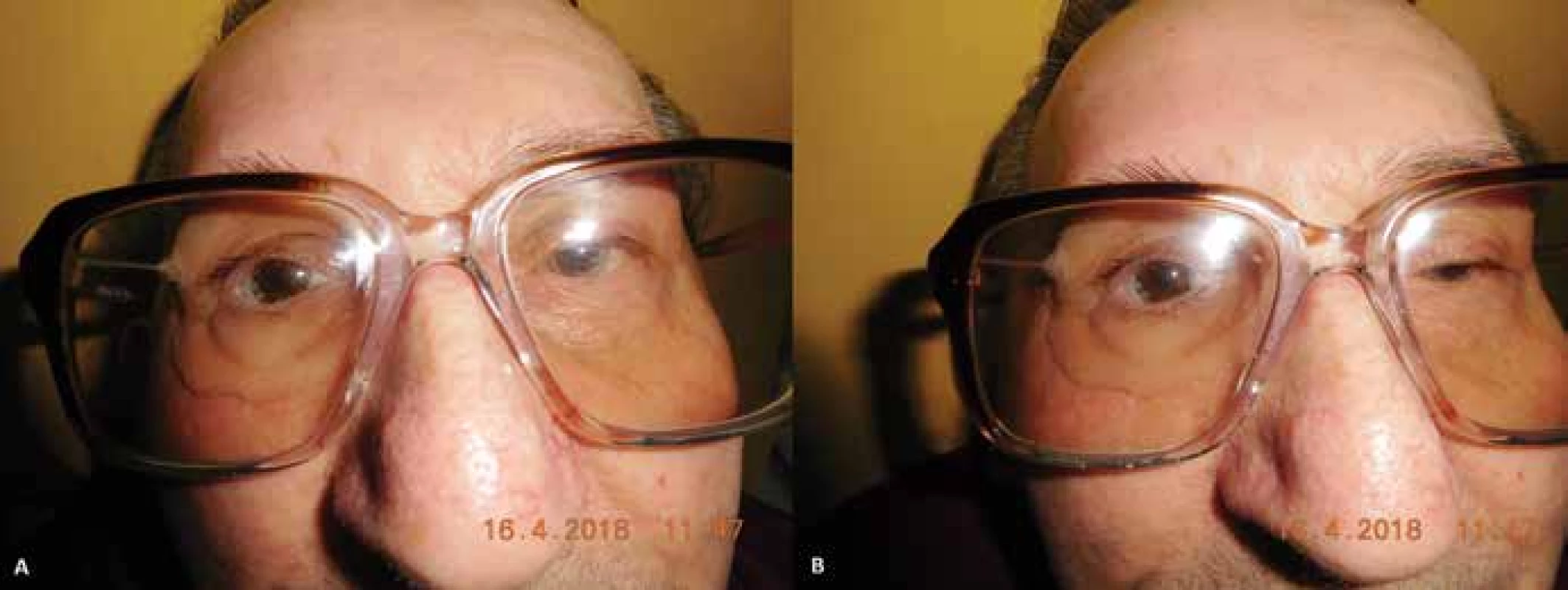
V máji 2018 v objektívnom náleze v zygomatickej oblasti hyperémia, tvrdý edém, lôžko s patologickou sekréciou. Pacient bol hospitalizovaný na Klinike oftalmológie ÚVN SNP Ružomberok – FN. Ordinované celkovo širokospektrálne antibiotiká. Po kultivácii Staphylococcus aureus s výborným efektom na antibiotickú liečbu.
Vo februári 2019 zachytená opätovná recidíva v oblasti nadočnicového oblúka. Na Klinike otorinolaryngológie a chirurgie hlavy a krku ÚVN SNP Ružomberok – FN odobratá biopsia a doplnená výpočtová tomografia paranazálnych dutín (CT PND), kde nemožno vylúčiť infiltráciu skeletu. Histologicky potvrdený bazocelulárny karcinóm (C44.1) NS, TNM 7, pMx, pNx, pTx. Pacient konzultovaný na onkológii. Vzhľadom na vek a lokalizáciu nálezu, nález je zhodnotený ako inoperabilný, indikovaná reiradiácia. Protónová terapia (PBT) s Pencil Beam Scanning nebola schválená vzhľadom na vek; rovnako kontraindikovaná reiradiácia stereotaktickou technológiou Cyber Knife. Doporučené zváženie biologickej liečby cestou klinického onkológa.
Reiradiácia externou rádioterapiou (ERT) 18x3Gy na pracovisku Radiačnej a klinickej onkológie FNsP v Žiline bola ukončená 16. 9. 2019. Biologická terapia nebola indikovaná. Kontrolná MRI bez recidívy, ochorenie v klinickej remisii. Pacient absolvuje pravidelné kontroly, v októbri 2020 zachytená opätovná recidíva bazocelulárneho karcinómu. Koža v oblasti očnice je začervenaná, zdurenie nadočnicového oblúka, odkrytie očnice, krusty, hnisavá spodina. Vyšetrený dermatológom cestou melanómovej komisie, taktiež odoslaný na posúdenie stavu na Kliniku oftalmológie LF UK a UN v Bratislave. Indikovaná paliatívna liečba vzhľadom na celkový stav a vek pacienta.
DISKUSIA
Nemelánomové nádory mihalníc predstavujú 5–10 % všetkých nádorov kože. Bazocelulárny karcinóm (BCC) tvorí 85–95 % všetkých malignít mihalníc. Spinocelulárny karcinóm (SCC) predstavuje 3,4–12,6 %, sebaceózny karcinóm 0,6–10,2 %, melanóm a karcinóm Merkelovch buniek menej ako 1 % [1,2]. Podiel BCC v Slovenskej republike (SR) v poslednom štatisticky spracovanom roku 2008 predstavoval približne 3926 prípadov u oboch pohlaví spolu, z toho 275 lokalizovaných na mihalnici oka [3]. Bazocelulárny karcinóm je najčastejšie diagnostikovaný nádor v periokulárnej oblasti. Vo viacerých štúdiách je preukázateľná závislosť medzi pohlavím, vekom a incidenciou BCC. Najčastejšie sa vyskytuje u pacientov v období šiestej až ôsmej dekády života, medián veku 62 rokov (46 % bolo vo veku aspoň 65 rokov). Mierna prevaha v mužskej populácii, 61 % tvorí mužské pohlavie [2,4,5,6]. Prevaha mužov poukazuje na to, že muži sú vo väčšom riziku ako ženy, pravdepodobne potenciálne aj pre neskorý príchod a oneskorenie v diagnostike. Najčastejšou lokalizáciou bazocelulárneho karcinómu je oblasť dolnej mihalnice, vnútorného a vonkajšieho kútika [6,7,8].
Rizikové faktory pre vznik bazocelulárneho karcinómu sú popisované vo viacerých štúdiách, zahŕňajú vyšší vek, mužské pohlavie, kaukazskú populáciu. 5-ročné kumulatívne riziko nového BCC u pacientov s aspoň jedným predchádzajúcim BCC je 41–45 % v porovnaní s 5% rizikom v kaukazskej populácii bez BCC. Najdôležitejším rizikovým faktorom vonkajšieho prostredia je expozícia ultrafialovému žiareniu, svetlá farba pleti, blízkosť rovníka. Ďalšie faktory ovplyvňujúce vznik BCC je expozícia ionizujúcemu žiareniu, imunosupresia pacienta, HIV séropozitivita, fajčenie či genetická záťaž [2,9].
Klinické prejavy periorbitálnej lézie môžu byť pomerne subtilné. BCC sa najčastejšie prejavuje ako erytém, indurácia, hmatateľná lézia, recidivujúce krvácanie, či cystický uzlík. Typicky má perleťový, voskovitý alebo priesvitný charakter. Lézia je však mnohokrát nebolestivá. Pacienti sú často bez príznakov, bez subjektívnych ťažkostí. Lebowitch v štúdii popisuje 35,7 % lézií, ktoré boli fixované na kosť. Limitovaná pohyblivosť bulbu môže byť ako ďalší významný klinický nález, výskyt je od 30–76,5 %. U týchto pacientov sa často prezentovali symptómy ako diplopia, z toho 35,7 % pacientov malo iba vizuálnu alebo palpačne hmatnú léziu bez fixácie na kosť alebo prejavov na orbite. Zo štúdie vyplýva, že pacienti aj so zjavnými klinickými príznakmi ako epifora alebo keratopatia sa nesťažovali na akékoľvek bolesti. Ďalší neskorý klinický príznak je strabizmus, môže byť sprevádzaný postihnutím hlavového nervu a inváziou do kosti. Tieto invázie sú často úplne bez príznakov, tj. bez orbitálnych známok aj bez poruchy videnia až do neskorého priebehu ochorenia [4,10,11].
Primárnou liečebnou modalitou BCC je chirurgická resekcia. Vzhľadom na lokalizáciu nádoru sa využívajú často tkanivo šetriace metódy, ktoré zvyšujú riziko recidív [10]. Integrita mihalníc a ich funkcia je dôležitá pre ochranu a zachovanie funkcie očnej gule. Tvar nádoru, vzdialenosť od okraja a jeho priemer sú dôležité na výber najlepšej chirurgickej techniky. BCC v oblasti mediálneho a laterálneho kantu má z tohto dôvodu signifikantne vyššie riziko prerastania intraorbitálne a perineurálne. Potreba exenterácie orbity pri bazocelulárnom karcinóme môže byť výrazne vyššia, ak lézia zahŕňa mediálny kantus [4]. Údaje o recidívach po chirurgickej liečbe bazaliómu sa líšia v závislosti od použitej operačnej techniky. Výskyt recidív u pacientov ošetrených bez použitia Mohsovej mikrografickej chirurgie alebo „en-face“ zmrazovaných rezov peroperačne sa pohyboval v rozpätí 1,8–39 %, pri dlhšom sledovaní pacientov podiel recidív rástol [11,12,13,14]. Recidívy po excízii sú spôsobené viacerými faktormi. V závislosti od štádia a lokalizácii výskyt recidív BCC dosahuje po liečbe približne 95 %. Miera výskytu po primárnej operácii je 1–5 % ročne. Mohsová mikrografická chirurgia bola považovaná za najlepšiu metódu odstránenia BCC s minimálnym recidivovaním [15,16]. Najčastejšou príčinou recidív je nedodržanie odporúčania pre radikálnu excíziu bazaliómu 0,3–1 cm od klinicky viditeľných okrajov nádoru [16].
Dlhotrvajúce nádorové ochorenie, tak isto ako aj recidivujúce alebo neúplne excidované tumory sú považované za prispievajúce faktory k agresívnym, invazívnym léziám. Okrem nedostatočne radikálneho výkonu je ďalším podporným faktorom neúplnej excízie to, že bazalióm sa môže subklinicky šíriť aj niekoľko centimetrov od klinicky zrejmého nádoru.
Na základe biologického správania všeobecne rozlišujeme indolentné (superficiálny a nodulárny) a agresívne typy (infiltratívny, mikronodulárny a metatypický) bazocelulárneho karcinómu kože. Výsledok histológie tumoru a podtyp bol jednoznačne preukázaný ako prognostický faktor pre invazívne a malígne potenciály BCC [4,15].
Po inkompletnej excízii, u recidivujúcich malígnych nádorov mihalníc alebo pri nemožnosti chirurgického sa uplatňuje v liečbe nemelanotických lézií sa uplatňuje high dose rate (HDR) brachyterapia [17,18]. V minulosti, najmä v 70. rokoch 20. storočia štandardne používaná externá rádioterapia v monoterapii (väčšinou 60Co) pri liečbe bazaliómov v oblasti dolnej mihalnice a vnútorného kútika je už prekonaná vzhľadom na postradiačné jazvovité zmeny okolia, pričom v niektorých prípadoch je táto liečba dodnes považovaná za vysoko efektívnu [18]. Lokálna farmakologická liečba, vrátane imunomodulátora imiquimod, je menej úspešná a v lokalizácii v blízkosti okraja mihalnice, vonkajšieho alebo vnútorného kútika sa ešte v širšom meradle nevyužíva [19]. V minulosti aplikovaná i chemoterapia pri liečbe BCC, no neúspešne [20].
Vismodegib je perorálne dostupný inhibítor Hedgehog dráhy s malou molekulou. Signalizácia Hedgehog dráhy cez transmembránový proteín Smoothened (SMO) vedie k aktivácii a nukleárnej lokalizácii transkripčných faktorov onkogénu spojeného s gliómom (Glioma-Associated Oncogene – GLI) a k indukcii cieľových génov Hedgehog [21]. Indikácie k liečbe sú veľmi obmedzené. Podľa štúdie publikovanej v Americal Journal of Oftalmology terapia vismodegibom pre periokulárnych a orbitálnych BCC je účinná a vedľajšie účinky sú väčšinou zvládnuteľné [22]. Harmeet v štúdii popisuje vismodegib účinný pri liečbe periokulárnej a orbitálnej BCC asi v polovici všetkých prípadov [23]. Optimálny liečebný protokol a trvanie sú stále neznáme, je nutné sa usilovať o nájdenie jednotlivých individuálnych terapeutických postupov, ktoré povedú k maximálnemu liečebnému účinku a minimálnym nežiadúcim účinkom [22,23].
U mnohých pacientov pristupujeme k exenterácii orbity pre zlyhanie predchádzajúcich terapeutických modalít. Vzhľadom k tomu, že recidíva po exenterácii môže byť až 50–75 %, je veľmi dôležité nepodceňovať včasný manažment týchto lézií [24].
Môžeme definovať niekoľko determinantov recidivovania periokulárneho bazocelulárneho karcinómu a závažného priebehu ochorenia. Z neovplyvniteľných faktorov je to už spomínaný vek, mužské pohlavie, kaukazská populácia [2,4,5,6]. Z ovplyvniteľných vplyv ionizujúceho žiarenia, lokalizáciu nádoru [6,7,8,9]. Dlhotrvajúce nádorové ochorenie, histologicky potvrdený agresívny typ BCC, pozitívne resekčné okraje po primárnej excízii a non-compliace pacienta determinujú priebeh ochorenia [15,16].
ZÁVER
V rámci onkooftalmológie sa problematike periokulárnych malígnych nádorov musí venovať zvýšená pozornosť. Pokročilé nálezy vedú až k mutilujúcim operáciám, ktoré predstavujú závažný estetický problém. Kazuistika poukazuje na dôležitosť včasnej diagnostiky, radikálnu resekciu, multidisciplinárnu spoluprácu, doživotnú dispenzarizáciu pacienta so včasným záchytom recidív. Multidisciplinárna spolupráca a spolupráca pacienta v oblasti nádorových ochorení je nevyhnutná, zlepšuje včasnú diagnostiku, liečbu a prežívanie pacientov. Manažment pacienta vyžaduje individualizovaný prístup.
Autori práce týmto prehlasujú, že vznik aj téma odborného článku a jeho zverejnenie nie je v rozpore záujmov, nie je podporené žiadnou farmaceutickou firmou a nebola zadaná inému časopisu ani inde vytlačená, s výnimkou kongresových abstraktov a doporučených postupov.
MUDr. Zuzana Prídavková
Klinika oftalmológie, Ústredná vojenská nemocnica SNP – FN
ul. Generála Miloša Vesela 21
034 01 Ružomberok
E-mail: zuzana.pridavkova@gmail.com
Do redakce doručeno dne: 11. 1. 2020
Přijato k publikaci dne: 1. 6. 2021
Zdroje
- Silverman N, Shinder R. What‘s New in Eyelid Tumors. Asia Pac J Ophthalmol (Phila). 2017 Mar-Apr;6(2):143-152.
- Furdová A, Oláh Z. Nádory oka a okolitých štruktúr. Brno: Akademické nakladatelství CERM; 2010. 152 p.
- Ondrušová M, Pleško I, Safaei-Diba Ch, et al. Komplexná analýza výskytu a úmrtnosti na zhubné nádory v Slovenskej republike [Internet]. Bratislava: Národný onkologický register SR; 2007. Avaiable from: http: www.nor-sk.org
- Furdová A, Horkovičová K, Babál P, et al. Nemelanómové nádory kože mihalníc a vnútorného kútika - bazocelulárny karcinóm [Non-melanotic Tumors of the Eyelids Skin and Inner Corner - Basocellular Carcinoma]. Cesk Slov Oftalmol. 2015 Winter;71(6):293-301. Slovak.
- Furdova A, Lukacko P. Periocular Basal Cell Carcinoma Predictors for Recurrence and Infiltration of the Orbit. J Craniofac Surg. 2017 Jan;28(1):e84-e87.
- Nemet AY, Deckel Y, Martin PA, et al. Management of periocular basal and squamous cell carcinoma: a series of 485 cases. Am J Ophthalmol. 2006 Aug;142(2):293-297.
- Shinder R. Risk factors for orbital exenteration in periocular basal cell carcinoma. Am J Ophthalmol. 2012 Jul;154(1):212-213.
- Cook BE Jr, Bartley GB. Epidemiologic characteristics and clinical course of patients with malignant eyelid tumors in an incidence cohort in Olmsted County, Minnesota. Ophthalmology. 1999 Apr;106(4):746-750.
- Marzuka AG, Book SE. Basal cell carcinoma: pathogenesis, epidemiology, clinical features, diagnosis, histopathology, and management. Yale J Biol Med. 2015 Jun 1;88(2):167-179.
- Weesie F, Naus NC, Vasilic D, et al. Recurrence of periocular basal cell carcinoma and squamous cell carcinoma after Mohs micrographic surgery: a retrospective cohort study. Br J Dermatol. 2019 May;180(5):1176-1182.
- Leibovitch I, McNab A, Sullivan T, et al. Orbital invasion by periocular basal cell carcinoma. Ophthalmology. 2005 Apr;112(4):717-723.
- Paavilainen V, Tuominen J, Aho VV, et al. Long-term results after treatment of basal cell crcinoma of the eyelid in South-Western Finland. Eur J Ophthalmol. 2007 Jul-Aug;17(4):494-500.
- Sigurdsson H, Agnarsson BA. Basal cell carcinoma of the eyelid. Risk of recurrence according to adequacy of surgical margins. Acta Ophthalmol Scand. 1998 Aug;76(4):477-480.
- Poignet B, Gardrat S, Dendale R, et al. Basal cell carcinomas of the eyelid: Results of an initial surgical management. J Fr Ophtalmol. 2019 Dec;42(10):1094-1099.
- Furdova A, Kapitanova K, Kollarova A, et al. Periocular basal cell carcinoma - clinical perspectives. Oncol Rev. 2020 Apr 30;14(1):420.
- Smeets NW, Kuijpers DI, Nelemans P, et al. Mohs‘ micrographic surgery for treatment of basal cell carcinoma of the face-results of a retrospective study and review of the literature. Br J Dermatol. 2004 Jul;151(1):141-147.
- Bhatnagar A. Nonmelanoma skin cancer treated with electronic brachytherapy: results at 1 year. Brachytherapy. 2013 Mar-Apr;12(2):134-140.
- Furdová A, Lukačko P, Lederleitner D. HDR 192Ir brachyterapia v liečbe bazocelulárneho karcinómu dolnej mihalnice a vnútorného kútika oka - naše skúsenosti [HDR 192Ir brachytherapy in treatment of basal cell carcinoma of the lower eyelid and inner angle - our experience]. Cesk Slov Oftalmol. 2013 Jun;69(2):75-79. Slovak.
- Svetlosáková Z, Halás M, Krásnik V, et al. Výskyt recidív po chirurgickej liečbe bazaliómu kože mihalníc [Basalioma of the eyelid: rate and factors of recurrence after surgical therapy]. Cesk Slov Oftalmol. 2010 Oct;66(4):171-175. Slovak.
- Coker DD, Elias EG, Viravathana T, et al. Chemotherapy for Metastatic Basal Cell Carcinoma. Arch Dermatol. 1983; 119(1):44-50.
- Demirci H, Worden F, Nelson CC, et al. Efficacy of Vismodegib (Erivedge) for Basal Cell Carcinoma Involving the Orbit and Periocular Area. Ophthalmic Plast Reconstr Surg. 2015 Nov-Dec;31(6):463-466.
- Eiger-Moscovich M, Reich E, Tauber G, et al. Efficacy of Vismodegib for the Treatment of Orbital and Advanced Periocular Basal Cell Carcinoma. Am J Ophthalmol. 2019 Nov;207 : 62-70.
- Gill HS, Moscato EE, Chang AL, et al. Vismodegib for periocular and orbital basal cell carcinoma. JAMA Ophthalmol. 2013 Dec;131(12):1591-1594.
- Furdová A, Horkovičová K, Krčová I, et al. Exenterácia očnice pre bazocelulárny karcinóm [Exenteration of the Orbit for Basal Cell Carcinoma]. Cesk Slov Oftalmol. 2015 Aug;71(4):209-216. Slovak.
Štítky
Oftalmologie
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2021 Číslo 4- Selektivní laserová trabekuloplastika nesnižuje nitroční tlak více než argonová laserová trabekuloplastika
- Progresi glaukomu je třeba hodnotit strukturálními i funkčními parametry
- Ztráta centrálního vidění po filtrujících operacích glaukomu
- Od PGF-2 alfa-isopropyl esteru k latanoprostu: přehled vývoje Xalatanu
- Compliance u pacientů s glaukomem
-
Všechny články tohoto čísla
-
POKYNY PRO AUTORY A RECENZENTY
ČASOPIS ČESKÉ OFTALMOLOGICKÉ SPOLEČNOSTI A SLOVENSKÉ OFTALMOLOGICKÉ SPOLEČNOSTI - IMUNITNĚ PODMÍNĚNÉ NITROOČNÍ ZÁNĚTY. PŘEHLED
- PRERETINOPATIE U DIABETU 1. TYPU V KONTEXTU FUNKČNÍCH, STRUKTURÁL-NÍCH A MIKROCIRKULAČNÍCH ZMĚN MAKULÁRNÍ OBLASTI
- ZMENA ŠPECIFICKÝCH PARAMETROV ROHOVKY A ZRAKOVEJ OSTROSTI PO CROSSLINKING LIEČBE ROHOVKY PRE PROGREDUJÚCI KERATOKONUS
- ENCYKLOPÉDIA OFTALMOLÓGIE ANTON GERINEC
- VLIV ARTEFICIÁLNÍ MYDRIÁZY NA VÝPOČET DIOPTRICKÉ HODNOTY UMĚLÉ NITROOČNÍ ČOČKY U PACIENTŮ INDIKOVANÝCH K OPERACI KATARAKTY
- SYNDROM UVEÁLNÍ EFUZE. KAZUISTIKA
- RECIDIVUJÚCI BAZOCELULÁRNY KARCINÓM PERIOKULÁRNEJ OBLASTI. KAZUISTIKA
- MALÍGNY MELANÓM OKA A OČNÝCH ADNEXOV
- VYBRANÉ KAPITOLY Z HISTÓRIE OFTALMOLÓGIE NA SLOVENSKU
-
POKYNY PRO AUTORY A RECENZENTY
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- IMUNITNĚ PODMÍNĚNÉ NITROOČNÍ ZÁNĚTY. PŘEHLED
- SYNDROM UVEÁLNÍ EFUZE. KAZUISTIKA
- VLIV ARTEFICIÁLNÍ MYDRIÁZY NA VÝPOČET DIOPTRICKÉ HODNOTY UMĚLÉ NITROOČNÍ ČOČKY U PACIENTŮ INDIKOVANÝCH K OPERACI KATARAKTY
- ZMENA ŠPECIFICKÝCH PARAMETROV ROHOVKY A ZRAKOVEJ OSTROSTI PO CROSSLINKING LIEČBE ROHOVKY PRE PROGREDUJÚCI KERATOKONUS
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



