-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
UVEÁLNÍ MELANOM U 15LETÉ DÍVKY.
KAZUISTIKA
Autoři: B. Žajdlíková 1; R. Autrata 1; I. Krejčířová 1; V. Lazarčíková 1; prof. MUDr. Jarmila Heissigerová, Ph.D., MBA 2; P. Diblík 2; J. Glezgová 2; D. Vysloužilová 3; Marta Ježová 4; J. Šach 5; D. Autrata 3
Působiště autorů: Dětská oční klinika LF MU a FN Brno 1; Oční klinika 1. LF UK a VFN Praha 2; Oční klinika LF MU a FN Brno 3; Ústav patologie LF MU a FN Brno 4; Ústav patologie 3. LF a FNKV 5
Vyšlo v časopise: Čes. a slov. Oftal., 77, 2021, No. 2, p. 94-100
Kategorie: Kazuistika
doi: https://doi.org/10.31348/2021/13Souhrn
Uveální melanom je nejčastěji se vyskytující nitrooční nádor dospělých, je to onemocnění typicky se projevující u starší populace s průměrem kolem 60. roku života, nicméně se může projevit v jakékoliv věkové skupině bez významného rozdílu ve výskytu mezi pohlavími. U dětí je však uveální melanom velmi vzácný, v porovnání s dospělou populací představuje 1 % všech případů. U dětských pacientů se maligní melanom uvey častěji manifestuje v období puberty, což vede ke spekulacím o spojitosti mezi výskytem uveálního melanomu a hladinou růstového hormonu. Mezi prognostické faktory uveálního melanomu řadíme histologické rysy nádoru, chromosomální abnormality, velikost tumoru, extrasklerální šíření a lokalizaci nádoru. Jako rizikové faktory uveálního melanomu jsou uváděny melanocytóza, neurofibromatóza typu 1 a dysplastický névus syndrom. Některé studie poukazují na signifikantně nižší riziko rozvoje metastáz u tohoto onemocnění u mladších jedinců, prognóza uveálního melanomu u dětí však zatím není zcela známá. Klinické příznaky a možnosti léčby maligního melanomu uvey u dětí jsou stále předmětem diskuzí. Diferenciální diagnostika uveálních lézí u dětí může být někdy velmi obtížná, což dokazuje následující kazuistické sdělení, v němž autoři popisují případ choroidálního melanomu u 15leté dívky.
Klíčová slova:
choroidální melanom – deti – enukleace – metastázy
ÚVOD
Uveální melanom se může vyskytnout v jakékoliv věkové skupině, u dospělých se však projevuje mnohem častěji než u dětí [1]. Maligní melanom uvey je celosvětově nejčastější primární intraokulární malignitou. Obvykle se projevuje v 5.–6. dekádě života, bylo však zaznamenáno i několik vzácných případů tohoto onemocnění u dětí. Přestože klinický vzhled a prognóza těchto lézí je považována za podobnou jako u dospělých, některé studie prokazují příznivější prognózu u dětí [2]. Shields a kol. zkoumali klinické projevy a zjistili, že uveální melanomy u dětí se častěji lokalizují na duhovce, jsou menší, méně pigmentované a méně často prorůstají extraokulárně [3]. Možnosti léčby uveálního melanomu se odvíjí od velikosti tumoru, lokalizaci, věku pacienta a dalších faktorů. V kazuistice popisujeme případ 15leté pacientky, které byl diagnostikován choroidální melanom smíšeného typu a pro rozsah tumoru a nepříznivou prognózu stran vízu indikována enukleace postiženého bulbu.
KAZUISTIKA
Předmětem naší kazuistiky je 15letá dívka, která udávala asi měsíc trvající progredující poruchu vízu pravého oka, ta byla objektivizována na prohlídce u pediatra. Pacientka byla ihned odeslána k odbornému oftalmologickému vyšetření a dále pro intrabulbární expanzi vpravo na Dětskou oční kliniku FN Brno.
Pacientka se léčila s atopickým ekzémem a alergií, její babička zemřela na tumor pankreatu, dále však byla rodinná anamnéza bezvýznamná. Při příjmu k hospitalizaci byla na pacientce na první pohled patrná pravostranná leukokorie. Na pravém oku udávala pacientka pouze světlocit, vízus levého oka nebyl porušen. Intraokulární tlak byl bilaterálně ve fyziologickém rozmezí (vpravo 17, vlevo 14 mmHg). Vpravo jsme při vyšetření předního segmentu zjistili o 1 mm širší zornici s obleněnou reakcí na osvit, dále byl přední segment bilaterálně intaktní.
Byla provedena základní vyšetření – vyšetření očního pozadí v mydriáze, foto očního pozadí a ultrazvuk bulbů. Na fotce fundu vlevo fyziologický nález na očním pozadí (Obrázek 1), vpravo byla papila bledší, ohraničená, lehce temporálně prominující, mezi 7.–11. hodinou tumorózní masa, dole sekundární amoce, v periferii horního nasálního kvadrantu sítnice ležela (Obrázek 2). Snímek z ultrazvuku pravého bulbu potvrdil téměř totální amoci (mimo malého okrsku nahoře), v temporální periferii solidní ložisko s hladkým povrchem s nízkou vnitřní reflektivitou (Obrázek 3). Ihned byla indikována magnetická rezonance hlavy, která prokázala patologickou hmotu ve sklivci pravého bulbu se sekundárním odchlípením sítnice, bez známek extrabulbární expanze (Obrázek 4). Po všech těchto vyšetřeních jsme v diferenciální diagnostice zvažovali exofytický retinoblastom, melanom cévnatky či jiný prokrvácený tumor. Pro nejednoznačný nález a progresi stavu byla pacientka odeslána na další pracoviště ke kontrolnímu ultrazvukovému vyšetření, které potvrdilo rozsáhlou prominující lézi v obou temporálních kvadrantech s nízkou homogenní echogenitou, bez kalcifikací (Obrázek 5) a k fluorescenční angiografii, která nepotvrdila vlastní vaskulaturu ani jiné cévní abnormality.
Obr. 1. Foto očního pozadí levého oka – fyziologický nález 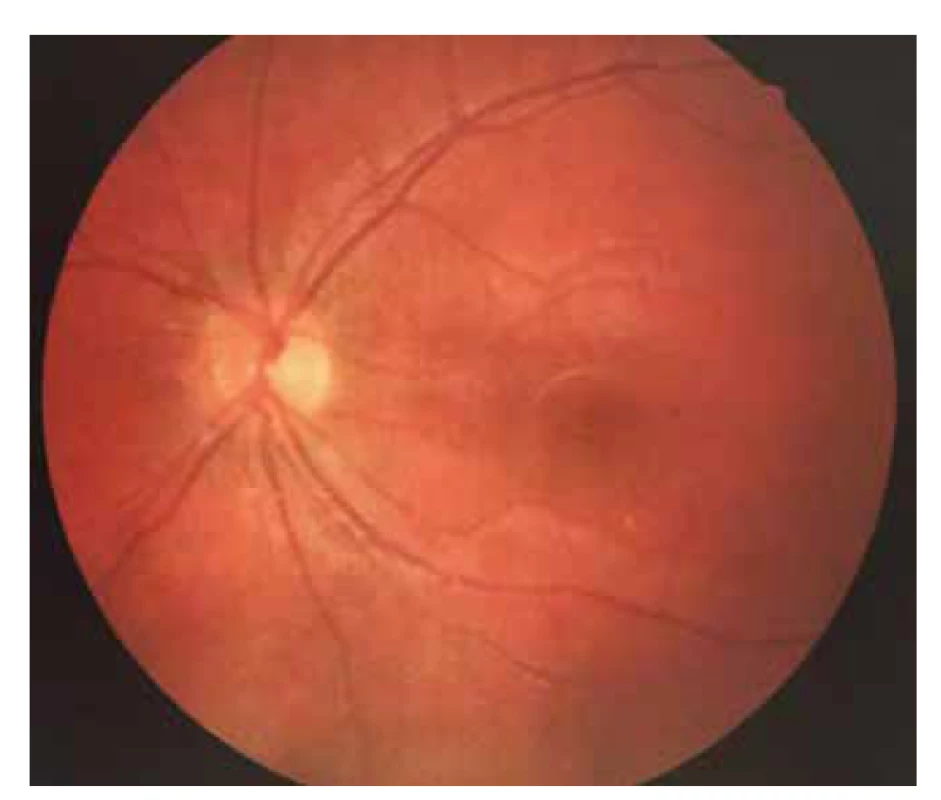
Obr. 2. Foto očního pozadí pravého oka – papila bledší, ohraničená, lehce temporálně prominující, mezi 7-11. hodinou tumorózní masa, dole sekundární amoce, v periferii horního nasálního kvadrantu sítnice leží 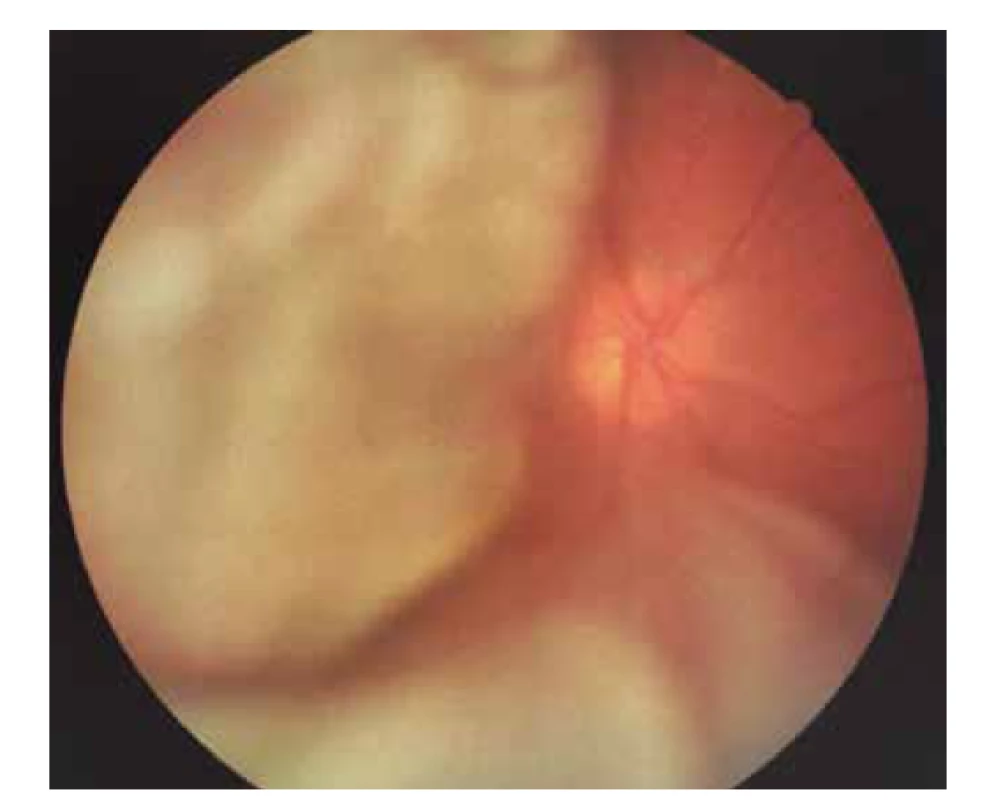
Obr. 3. Ultrazvuk pravého bulbu – téměř totální amoce (mimo malého okrsku nahoře), v temporální periferii solidní ložisko s hladkým povrchem s nízkou vnitřní reflektivitou 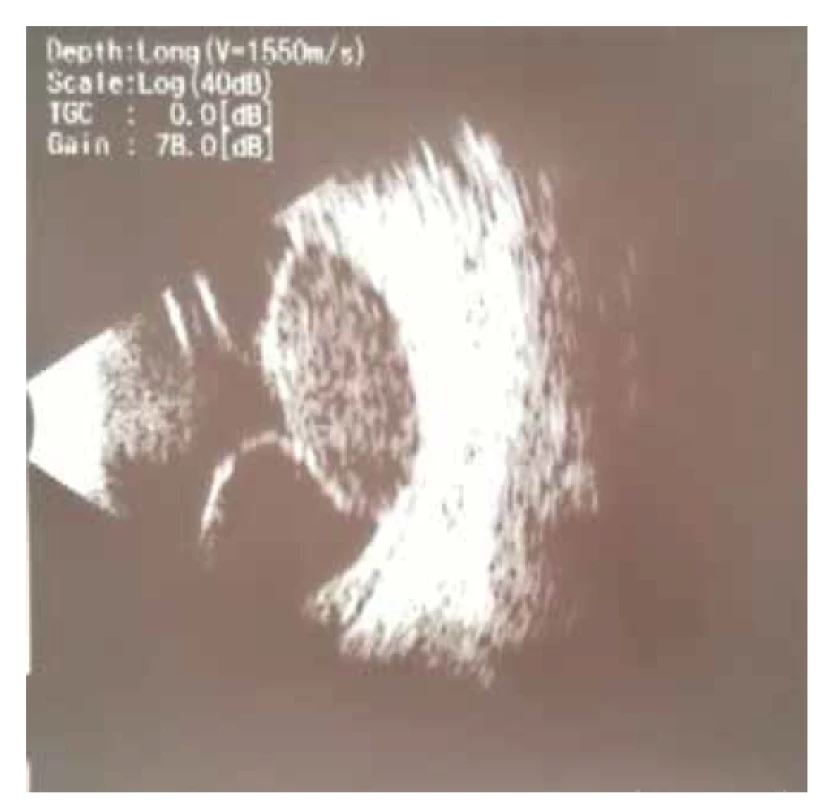
Obr. 4. Magnetická rezonance hlavy snímek sagitální (A) a transversální (B) – v pravé části pravého bulbu solidní, měkkotkáňová léze čočkovitého tvaru s postkontrastním výrazným sycením, levá a kaudální porce bulbu je vyplněna subretinálním hematomem, bez kalcifikací 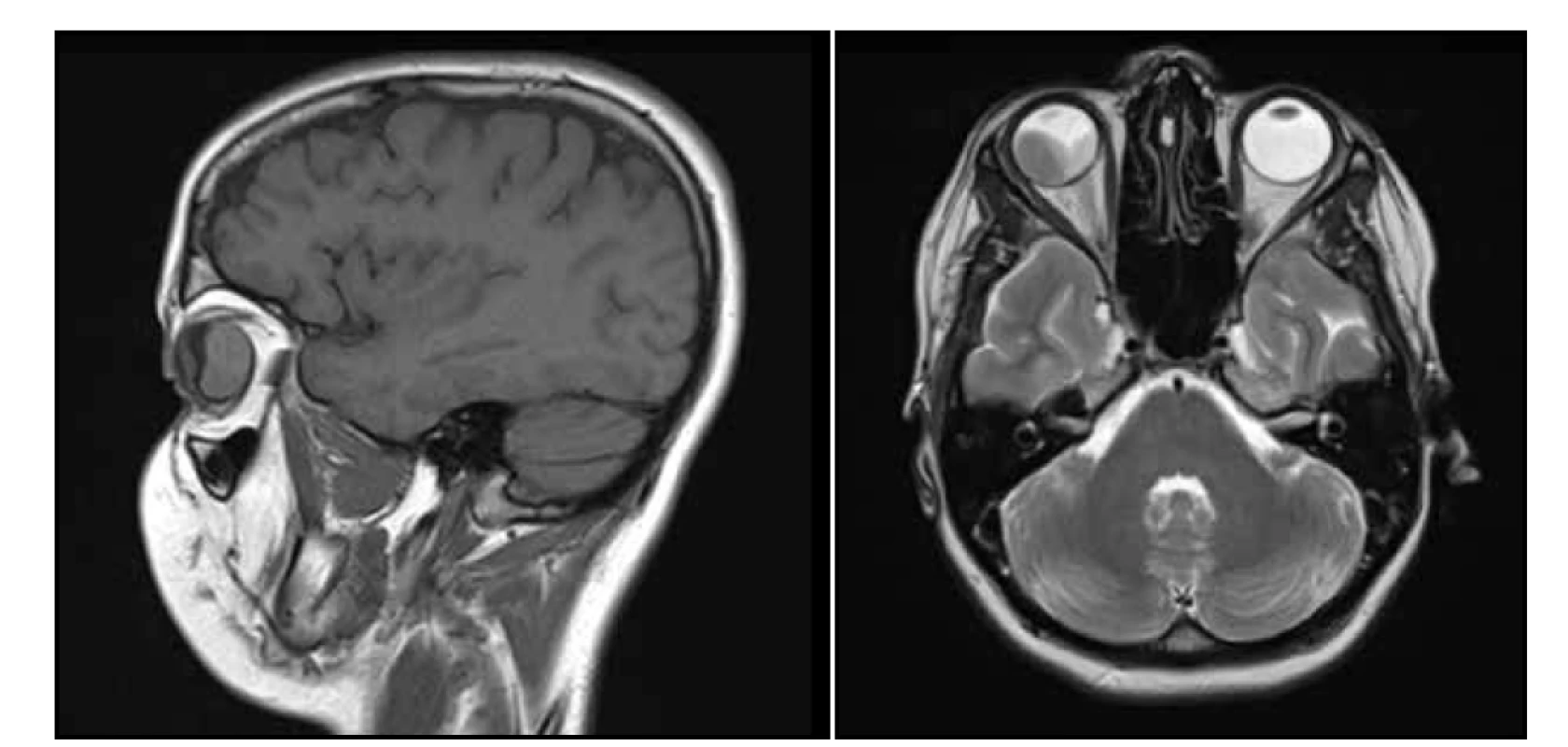
Obr. 5. Kontrolní ultrazvuk – rozsáhlá prominující léze v obou temporálních kvadrantech s nízkou homogenní echogenitou, bez kalcifikací 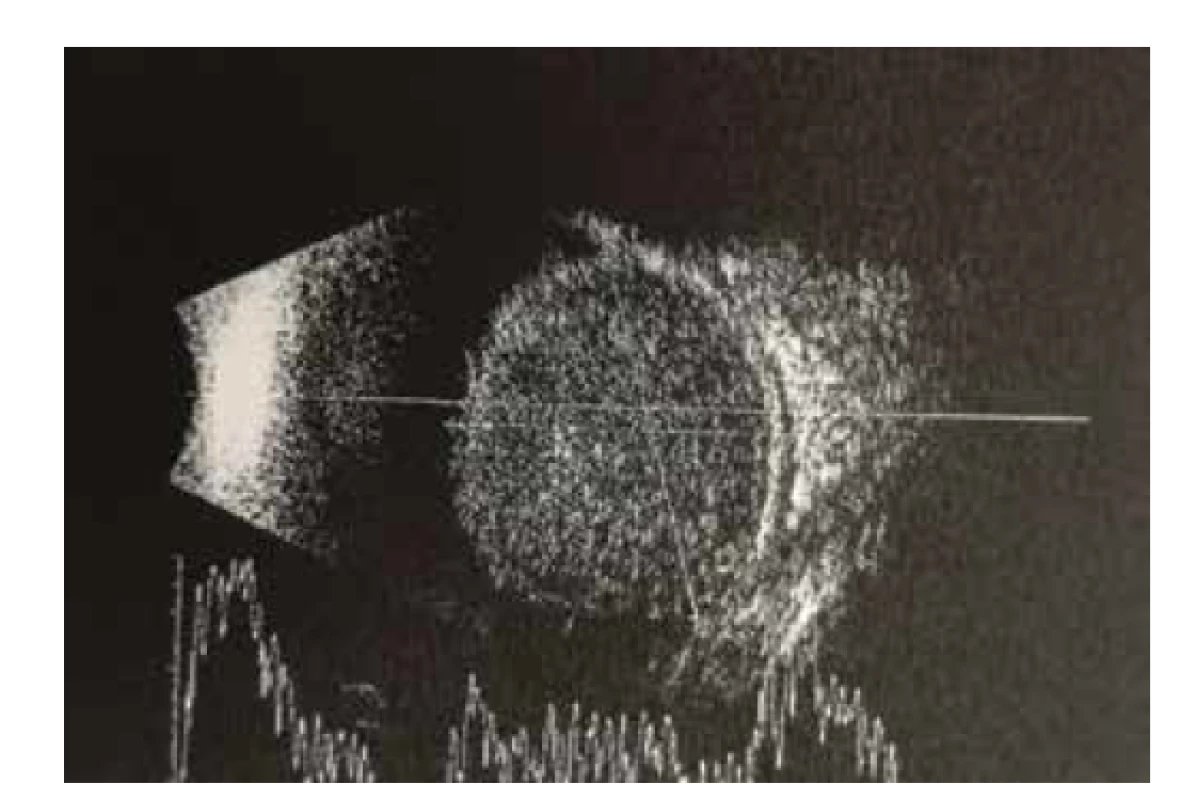
Nově byla zvažována diagnóza chorioretinální granulom suspektní toxokarové etiologie. Pacientce jsme tedy odebrali kompletní krevní odběry, ve kterých za zmínku stojí zvýšené IgE protilátky, což je však u alergiků normální. Dále byly odebrány kompletní odběry na antropozoonózy, které byly negativní a indikováno bylo též doplňující vyšetření rentgen plic a srdce a ultrazvuk břicha, též s fyziologickým výsledkem.
Postupně však došlo k progresi nálezu patrné na snímcích z retinální kamery – exsudativní amoce od papily již v celém rozsahu (Obrázek 6). Po mezioborové konzultaci jsme se rozhodli k terapeutickému pokusu, a to bolusy Solumedrolu intravenózně. Pacientce jsme podali 5 bolusů Solumedrolu v dávce 15 mg/kg, poté byl indikován přechod na Prednison 50 mg per os v sestupné dávce celkem po dobu 12 dnů a dále antihelmetika Zentel 400 mg per os, která byla pacientce podávána po dobu 8 dnů.
Obr. 6. Snímek z retinální kamery – exsudativní amoce od papily již v celém rozsahu 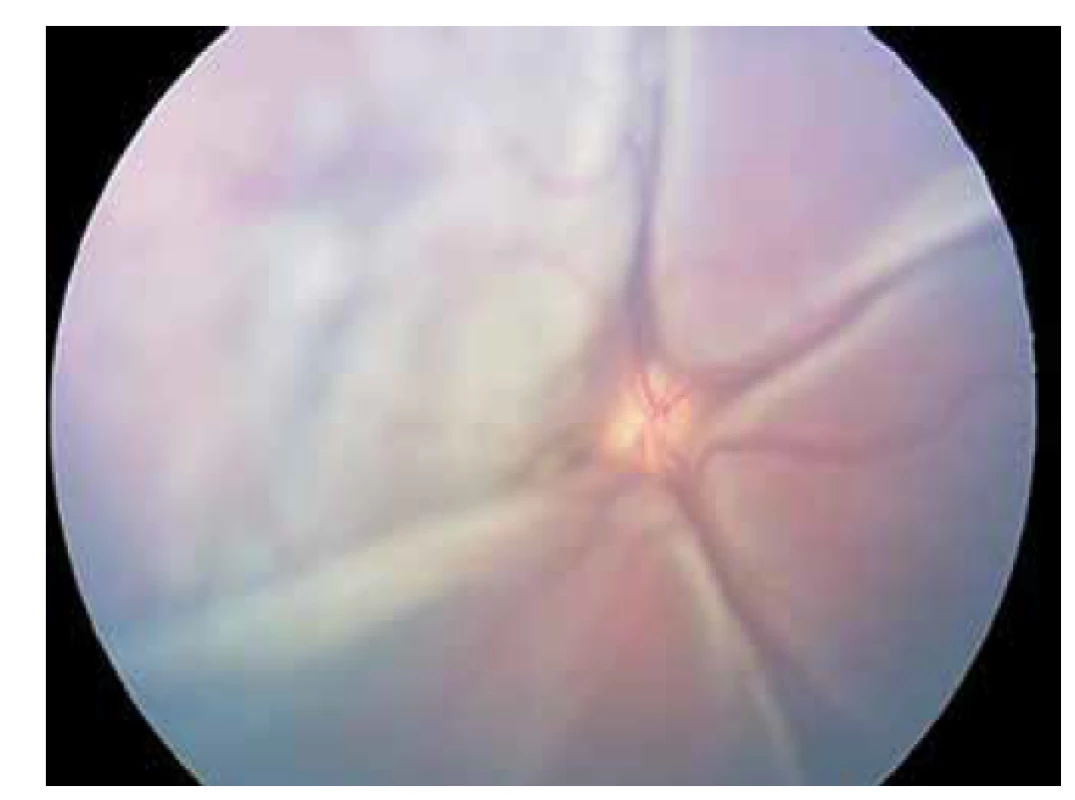
Pro další progresi stavu a nulovou odpověď na terapii jsme se rozhodli pacientku odeslat na Oční kliniku 1. LF UK a VFN Praha, kde podstoupila tenkojehlovou punkční biopsii nitroočního tumoru. V punktátu byly po obarvení hematoxylinem a eosinem patrné vřetenité nádorové buňky s hnědými granuly pigmentu melaninu (Obrázek 7). Výsledek biopsie byl uveální melanom smíšeného typu. Ihned byla indikována enukleace postiženého bulbu s intraorbitálním silikonovým implantátem. Makroskopický snímek enukleovaného bulbu odhalil tumorózní masu velikosti 17x11 mm s mělkou invazí do skléry, bez angioinvaze, bez invaze do optického nervu, bez nekróz (Obrázek 8).
Obr. 7. Mikroskopický snímek po obarvení hematoxylinem a eosinem – patrné jsou vřetenité nádorové buňky s hnědými granuly pigmentu melaninu 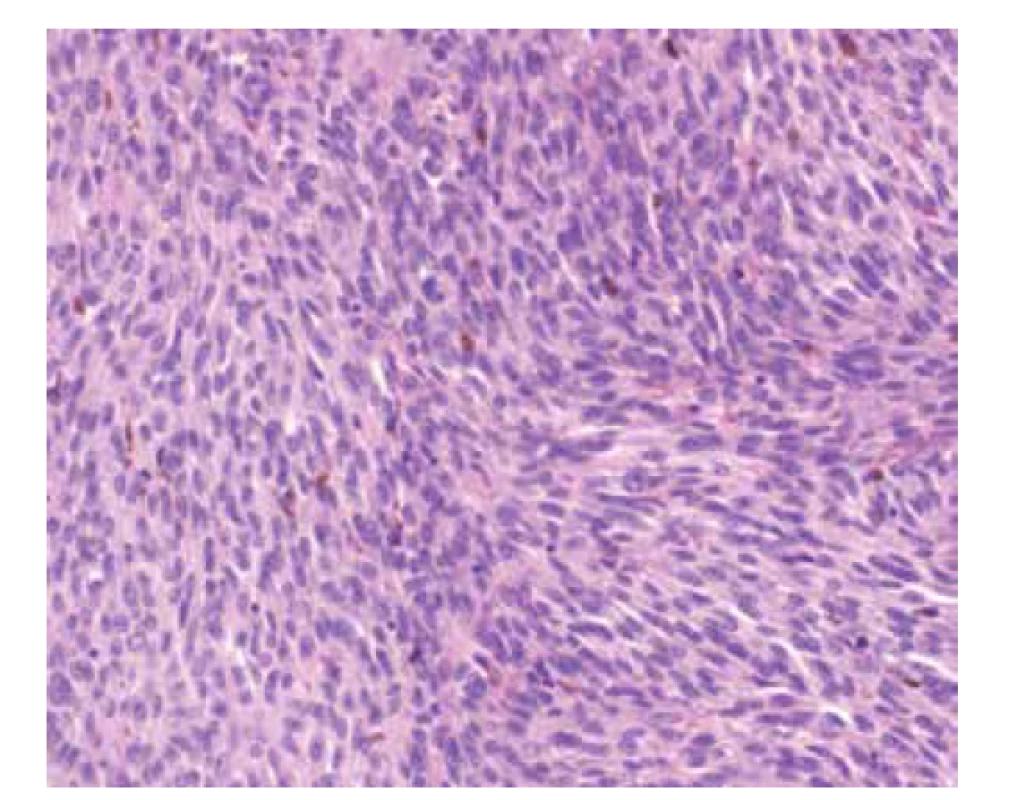
Obr. 8. Makroskopický snímek enukleovaného bulbu – tumorózní masa velikosti 17x11mm s mělkou invazí do skléry, bez angioinvaze, bez invaze do optického nervu, bez nekróz. 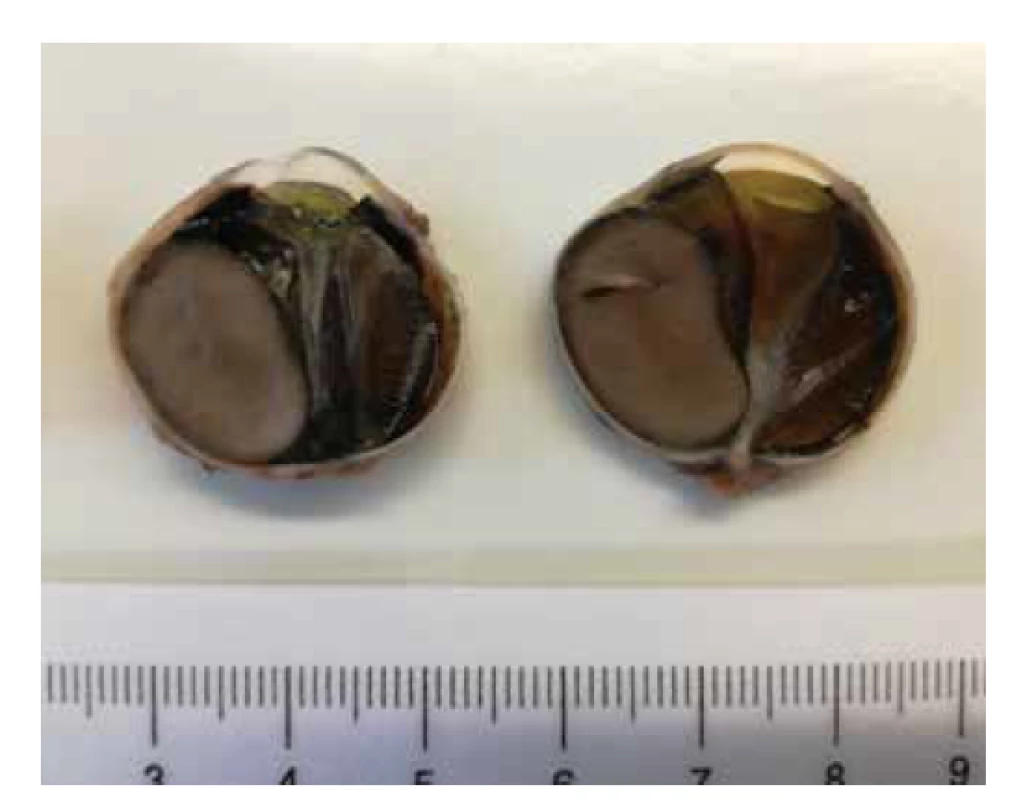
Pacientka byla kompletně vyšetřena onkology, proběhl vstupní staging onemocnění, bylo provedeno kontrolní vyšetření magnetickou rezonancí – bez patného rezidua či recidivy tumoru a vyšetření pozitronovou emisní tomografií (PET/CT), též s fyziologickým výsledkem bez známek aktivity v pásmu malignity. Adjuvantní onkologická terapie tedy nebyla indikována, byla zvolena strategie close wait and watch. Pacientka je nyní v dobrém stavu, kosmetický efekt pohyblivé protézy je vyhovující a je v pravidelné a podrobné dispenzarizaci.
DISKUZE
Choroidální melanom u dětí je velmi vzácný [4]. V Čechách a na Slovensku se problematikou uveálního melanomu, zejména dospělých pacientů, zabývá profesorka Furdová a spol. [5,6,7,8]. Většina praktických oftalmologů se za celou svoji praxi nikdy s případem dětského uveálního melanomu nesetká. Incidence uveálního melanomu u dětí a dospělých vykazuje obrovské rozdíly [1,4]. Incidence uveálního melanomu na milion obyvatel je u dětí 0–4 roky 0, 10–14 let 0,2 % a 15–20 let 0,4 %. Poté se s věkem dále zvyšuje: 14,9 na milion obyvatel mezi 60–69 lety a 24,5 na milion obyvatel mezi 70–79 roky [4]. Další významný rozdíl je v tom, že u mladších pacientů se častěji vyskytuje melanom duhovky ve srovnání se starší populací, která se potýká častěji s choroidálním melanomem [3,9,10]. Choroidální melanom u mladých pacientů je proto ještě vzácnější [4]. Několik studií prokázalo, že pouze v 1 % případů se melanom cévnatky vyskytuje do věku 21 let [3,4,11,12,13].
Zdá se, že se choroidální melanom u dětských pacientů vyskytuje zejména během puberty nebo po ní (ve věku 13 až 20 let) [11,12,13]. Takové pozorování vede řadu autorů ke spekulacím, že u dětských případů existuje spojení mezi choroidálním melanomem a zvýšenými hladinami růstového hormonu. Al Jamal a kol. [12,14] analyzoval prevalenci uveálního melanomu u dětí (ve věku 3–17 let) oproti mladým dospělým (ve věku 18–24 let) a dokumentuje, že frekvence diagnostikovaných případů se podstatně zvyšuje mezi 11. a 17. rokem věku z 0,8 % ročně na 8,8 % ročně [14]. V této studii bylo diagnostikováno 90 % choroidálních melanomů během dospívání [14]. To podporuje možnou souvislost mezi pubertálními změnami a výskytem melanomu cévnatky u dětských pacientů. I u naší pacientky se melanom cévnatky manifestoval v tomto věkovém pásmu.
Studie hodnotící případy choroidálních melanomů u mladých jedinců vykazovaly mírný genderový rozdíl s převahou žen (55 %) [4]. Ale žádná studie ve věkové kategorii do 21 let neudává statistickou souvislost, co se týká pohlaví [11,12,14,15]. Souhrn klinických dat několika studií zabývajících se uveálním melanomem v dětském věku za posledních 10 let je uveden v tabulce 1 [4].
Tab. 1. Klinická data z publikovaných studií týkajících se choroidálního melanomu v dětském věku v posledních 10 letech 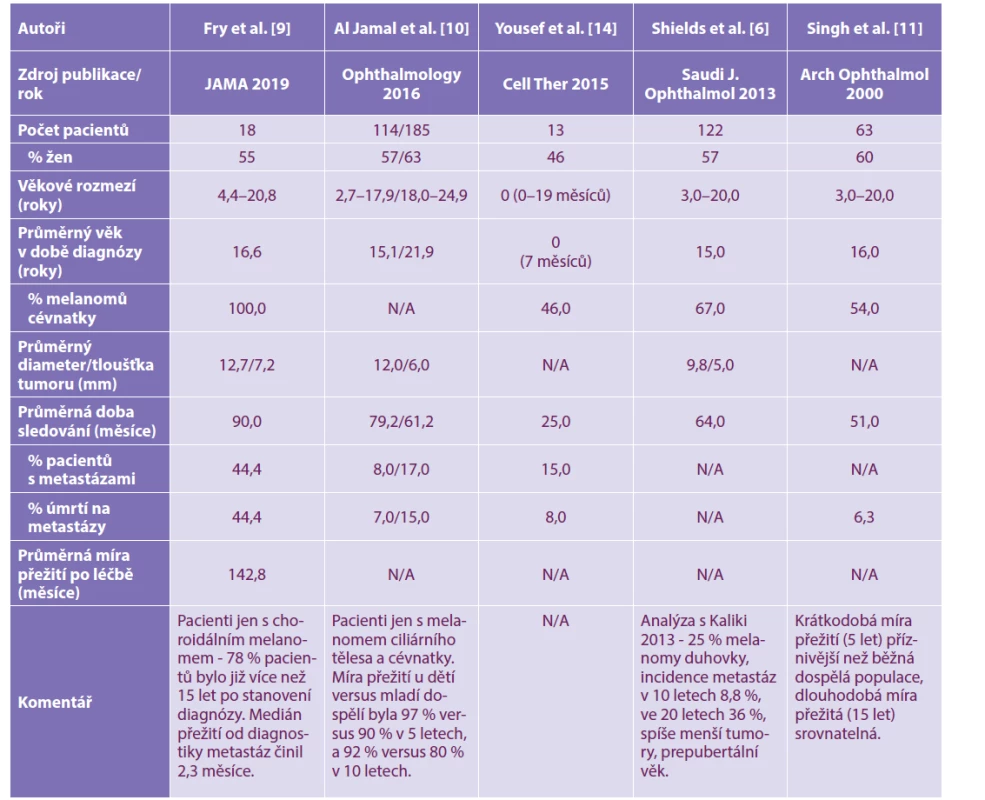
Zkratky: N/A nelze aplikovat V diferenciální diagnóze autoři uvádí meduloepiteliom, hemangiom, hematom a zánětlivou afekci [9]. Právě toxokarový prokrvácený granulom patřil mezi hlavní važované diferenciálně diagnostické jednotky v naší kazuistice. U dětských pacientů je důležité vyloučit také retinoblastom, který jsme u naší pacientky diferenciálně diagnosticky také zvažovali, neboť jsme na našem pracovišti retinoblastom v tomto neobvyklém věku ve dvou případech již dříve raritně zaznamenali.
Zvolená léčba uveálního melanomu závisí na velikosti nádoru, umístění, věku a dalších faktorech. Brachyterapie je nejčastěji používanou terapií u lokalizovaných uveálních melanomů [1]. Vzhledem k rozsahu tumoru u naší pacientky, rozsáhlé amoci sítnice a nulové prognóze quad visum byla indikace k enukleaci jednoznačná.
Histopatologická nebo molekulárně patologická stádia uveálního melanomu u dětí neprokázala žádné rozdíly od těch dospělých [14]. Naší pacientce byl po odebrání vzorku tenkojehlovou punkční biopsií diagnostikován uveální melanom smíšeného typu, který má obecně lepší prognózu. Prognóza choroidálního melanomu u dětských pacientů není úplně známa [4]. Mnozí autoři dokumentovali příznivější prognózu uveálního melanomu u dětských pacientů [9,11,12,16]. Jiné nedávné studie tyto dřívější názory však spíše vyvracejí [4,13,14]. Přestože existuje určité povědomí v oboru oční onkologie, že mladší pacienti s diagnózou uveálního melanomu mají lepší prognózu přežití, je třeba vzít v úvahu důležité informace, které mohou tento obecný názor zkreslovat: 1) velká většina těchto nádorů je omezena na duhovku (a mnoho bez postižení komorového úhlu), 2) mladí pacienti (za předpokladu, že jsou jinak zdraví) mají ve srovnání se staršími jedinci méně jiných rizikových faktorů úmrtnosti a pravděpodobně také lépe snášejí agresivnější léčbu [4].
Nedávná studie populace mladých pacientů měla podobnou ne-li větší míru úmrtnosti související s choroidálním melanomem ve srovnání s běžnou starší populací [13]. Fry a kol. [13] dokumentují pro soubor mladých pacientů (ve věku 0–20 let) na základě Kaplan-Meierovy analýzy odhady výskytu metastáz souvisejících s nádorem po 5, 10 a 15 letech, 36,6 %, 60,8 % a 60,8 %. Tedy čísla, která daleko převyšují metastatické prognózy choroidálních melanomů u pediatrických pacientů i dospělých pacientů uváděné v dřívějších studiích jinými autory [9,11,12]. Shields a kol. [9] uváděli prognosticky daleko příznivější čísla: Kaplan-Meierova analýza zhodnotila výskyt metastáz choroidálního melanomu v 3, 5 a 10 letech a to u 2 %, 11 % a 18 % ve skupině dětí a jedinců do 20 let, u 9 %, 14 % a 21 % do 60 let a u 9 %, 34 %, 33 % u starších nad 60 let. Autoři uvádějí jako vysvětlení rozporu mezi výsledky míry přežití zejména delší sledování oproti starším datům dostupným v současné literatuře [9,11]. Výsledky nedávných studií potvrzují, že výskyt metastáz u dětských pacientů s choroidálním melanomem se objevuje později než v obecné (starší) populaci [4,13]. Je tedy důležité si uvědomit, že u některých mladých pacientů bylo prokázáno, že metastázy choroidálního melanomu se objevují i po 10 až 20 letech po léčbě [11,17]. To by mohlo vysvětlit, proč studie, které mají průměrnou dobu sledování pacienta 5 let, ukazují lepší prognózu u mladých pacientů [3,9,11,18,19]. Podobný názor uvádí Singh et al. [15], kdy poukazuje na to, že zatímco 5leté přežití mladých pacientů s uveálním melanomem je lepší než u běžné populace pacientů, jejich dlouhodobé přežití (15 let) je podobné jako u dospělých [15,20].
Údaje týkající se genomových a cytogenetických aberací choroidálního melanomu u mladých pacientů téměř neexistují. Předběžná nedávno publikovaná data ukázala, že monosomie na 8. raménku 3. chromosomu představuje vyšší riziko metastáz nádoru a disomie 3. chromosomu odpovídá nižšímu riziku vzniku metastáz [14,21] podobně jako v obecné populaci pacientů s uveálním melanomem [22,23,24,25]. Autoři nedávné studie, která zkoumala chromozomální mutace u mladých pacientů do 32 let s choroidálním melanomem, uvádějí, že 64 % choroidálních melanomů vykazovalo disomii 3 (n = 16), která byla korelována s dobrou mírou přežití [26]. Tyto výsledky by mohly vysvětlit, proč mladší pacienti mají tendenci mít lepší prognózu než obecná populace. Vzhledem k omezeným dostupným informacím budou nutné další studie, aby bylo možné prozkoumat a stanovit metastatické riziko u mladých pacientů s diagnostikovaným uveálním melanomem a mělo by zahrnovat mutační analýzu těchto nádorů [27,28,29]. Další cenné informace by poskytly multicentrické prognostické studie s genomovým testováním a vnesly by další poznatky do současných rozdílných názorů týkajících se prognózy choroidálního melanomu u mladých pacientů v současné literatuře. Vytvoření komplexní multicentrické databáze pro shromažďování údajů o uveálním melanomu u mladých pacientů by poskytlo důkladnější pochopení vlivu věku na výsledek léčby a míry přežití u pacientů s uveálním melanomem, u kterých bylo onemocnění diagnostikováno v dětském věku. Výsledkem mutační analýzy naší pacientky byla pozitivní mutace GNAQ, která je pro uveální melanom typická a vyskytuje se až u 50 % případů, a negativní mutace KRAS, NRAS, BRAF, TP53, CDKN2A, GNA11.
Známým rizikovým faktorem uveálního melanomu je oční melanocytóza [30]. Pokud se u těchto pacientů vyskytne choroidální melanom, pak je u této skupiny signifikantně zvýšené riziko výskytu metastáz. Studie zkoumající celkový podíl uveálního melanomu v očích s oční melanocytózou v běžné populaci a mezi mladšími pacienty prokázaly podobné výsledky (přibližně 3 %) [14]. Uveální melanomy u mladých pacientů mohou být spojeny kromě melanocytózy také s neurofibromatózou typu 1 a dysplastickým névus syndromem [31]. U naší pacientky se žádný z těchto predisponujících faktorů nevyskytoval a všechny tyto diagnostické jednotky byly pečlivým vyšetřením vyloučeny. V literatuře byla prokázána souvislost s výskytem melanomu a mutací genu BRCA-1 asociovaného proteinu 1 (BAP1) [1]. Toto testování u naší pacientky zatím nebylo provedeno.
Míra úmrtnosti spojená s diagnózou uveálního melanomu je obecně spojena s velkým bazálním průměrem nádoru a epiteloidním buněčným typem [20]. Vzhledem k velkému rozsahu choroidálního melanomu naší pacientky, který zvyšuje riziko metastáz, je vhodné rutinní dlouhodobé sledování jejich výskytu. I po enukleaci bulbu je riziko vzniku metastáz celoživotní a pacienti musí být pravidelně sledováni [32].
ZÁVĚR
V diferenciální diagnostice intrabulbárních expanzí, zvláště těch nereagujících na léčbu, je nutné myslet na vzácnější a mnohdy mnohem závažnější diagnózy. Na příkladu této kazuistiky jsme chtěli poukázat, že i přes vzácný výskyt malignit uvey u dětí, by měla být tato diagnóza zvažována i při atypických projevech. Vyšetření ultrazvukem a magnetickou rezonancí jsou v těchto případech metodou volby při určování povahy a rozsahu uveálních lézí, ne vždy jsou však výsledky jednoznačné.
Autoři práce prohlašují, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmů a není podpořeno žádnou farmaceutickou firmou. Práce nebyla zadána jinému časopisu ani jinde otištěna, s výjimkou kongresových abstrakt a doporučených postupů.
Do redakce doručeno dne: 16. 10. 2020
Přijato k publikaci dne: 25. 1. 2021
MUDr. Barbora Žajdlíková
Dětská oční klinika LF MU a FN Brno
Černopolní 9
62500 Brno
E-mail: zajdlikova.barbora@fnbrno.cz
Zdroje
1. Sivalingam MD, Hasanreisoglu M, Shields CL. Choroidal Melanoma in Children: Be Aware of Risks. J Pediatr Ophthalmol Strabismus. 2014;51 Online:e85-e88.
2. Jensen OA. Malignant melanoms of the human uvea: 25-year follow-up of cases in Denmark, 1943-1952. Acta Ophthalmol. 1982;60(2):161-182.
3. Shields CL, Kaliki S, Furuta M, Mashayekhi A, Shields JA. Clinical spectrum and prognosis of uveal melanoma based on age at presentation in 8,033 cases. Retina. 2012;32(7):1363-1372.
4. Fry MV, Augsburger JJ, Hall J, Corrêa ZM. Posterior uveal melanoma in adolescents and children: current perspectives. Clin Ophthalmol. 2018;12 : 2205-2212.
5. Furdová A, Juhas J, Šramka M, Králik G. Ciliary body melanoma treatment by stereotactic radiosurgery. Cesk Slov Oftalmol. 2018;73(5-6):204-210. Available from: https://www.cs-ophthalmology.cz/cs/journal/articles/31
6. Furdova A, Babal P, Kobzova D, et al. Uveal melanoma survival rates after single dose stereotactic radiosurgery. Neoplasma. 2018;65(6):965-971.
7. Furdova A, Sramka M, Chorvath M, Kralik G, Furda R, Gregus M. Clinical experience of stereotactic radiosurgery at a linear accelerator for intraocular melanoma. Melanoma Res. 2017;27(5):463-468.
8. Furdová A, et al. Melanómy oka a očných adnexov. 1st ed. Bratislava: Veda; 2020. 320.
9. Shields CL, Kaliki S, Arepalli S, et al. Uveal melanoma in children and teenagers. Saudi J Ophthalmol. 2013;27(3):197-201.
10. Griščíková L, Autrata R, Pramuková K, Mlčák P, Marešová K. Melanom duhovky u dětského pacienta [Iris melanoma in a child]. Cesk Slov Oftalmol. 2016;72(5):191-194. Czech.
11. Kaliki S, Shields CL, Mashayekhi A, Ganesh A, Furuta M, Shields JA. Influence of age on prognosis of young patients with uveal melanoma: a matched retrospective cohort study. Eur J Ophthalmol. 2013;23(2):208-216.
12. Al-Jamal RT, Kivelä T. Uveal melanoma among Finnish children and young adults. J Aapos. 2014;18(1):61-66.
13. Fry MV, Augsburger JJ, Correa ZM. Clinical features, metastasis and survival in patients younger than 21 years with posterior uveal melanoma. JAMA Ophthalmol. 2019;137(1):75-81.
14. Al-Jamal RT, Cassoux N, Desjardins L, et al. The Pediatric Choroidal and Ciliary Body Melanoma Study: A Survey by the European Ophthalmic Oncology Group. Ophthalmology. 2016;123(4):898-907.
15. Singh AD, Shields CL, Shields JA, Sato T. Uveal melanoma in young patients. Arch Ophthalmol. 2000;118(7):918-923.
16. Kaliki S, Shields C, Shields J. Uveal melanoma: Estimating prognosis. Indian J Ophthalmol. 2015;63(2):93-102.
17. Kolandjian NA, Wei C, Patel SP, et al. Delayed Systemic Recurrence of Uveal Melanoma. Am J Clin Oncol. 2013;36(5):443-449.
18. Yousef YA, Alkilany M. Characterization, treatment, and outcome of uveal melanoma in the first two years of life. Hematol Oncol Stem Cell Ther. 2015;8(1):1-5.
19. Andreoli MT, Mieler WF, Leiderman YI, William M. Epidemiological trends in uveal melanoma. Br J Ophthalmol. 2015;99(11):1550-1553.
20. Singh AD, Turell ME, Topham AK. Uveal melanoma: trends in incidence, treatment and survival. Ophthalmology. 2011;118(9):1881-1885.
21. Soltysova A, Sedlackova T, Dvorska D, et al. Monosomy 3 Influences Epithelial-Mesenchymal Transition Gene Expression in Uveal Melanoma Patients; Consequences for Liquid Biopsy. Int J Mol Sci. 2020 Dec 17;21(24):9651.
22. Damato B, Dopierala JA, Coupland SE. Genotypic Profiling of 452 Choroidal Melanomas with Multiplex Ligation-Dependent Probe Amplification. Clin Cancer Res. 2010;16(24):6083-6092.
23. Cassoux N, Rodrigues MJ, Plancher C, et al. Genome-wide profiling is a clinically relevant and affordable prognostic test in posterior uveal melanoma. Br J Ophthalmol. 2014;98(6):769-774.
24. Van Beek JG, Koopmans AE, Vaarwater J, et al. The prognostic value of extraocular extension in relation to monosomy 3 and gain of chromosome 8q in uveal melanoma. Invest Ophthalmol Vis Sci. 2014;55(3):1284-1291.
25. Versluis M, de Lange MJ, van Pelt SI, et al. Digital PCR Validates 8q Dosage as Prognostic Tool in Uveal Melanoma. PLoS One. 2015;10(3):e0116371.
26. Heyer LJ, Metz C, Flühs D, Heyer CM, Bornfeld N. Uveal and iridociliary melanomas in young patients: A retrospective analysis of 57 cases. Ophthalmologe. 2016;113(12):1046-1050.
27. Corrêa ZM, Augsburger JJ. Independent Prognostic Significance of Gene Expression Profile Class and Largest Basal Diameter of Posterior Uveal Melanomas. Am J Ophthalmol. 2016;162 : 20-27.
28. Onken MD, Worley LA, Char DH, et al. Collaborative Ocular Oncology Group Report Number 1: Prospective Validation of a Multi-Gene Prognostic Assay in Uveal Melanoma. Ophthalmology. 2012;119(8):1596-1603.
29. Decatur CL, Ong E, Garg N, et al. Driver Mutations in Uveal Melanoma: Associations With Gene Expression Profile and Patient Outcomes. JAMA Ophthalmol. 2016;134(7):728-733.
30. Krantz BA, Dave N, Komatsubara KM, Marr BP, Carvajal RD. Uveal melanoma: epidemiology, etiology, and treatment of primary disease. Clin Ophthalmol. 2017;11 : 279-289.
31. Fong A, Lee L, Glasson W. Pediatric choroidal melanoma in a 13-year-old girl-a clinical masquerade. J AAPOS. 2011;15(3):305-307.
32. Marko M, Leško P, Jurenová D, Furda R, Greguš M. Importance of PET/CT examination in patients with malignant uveal melanoma. Cesk Slov Oftalmol. 2020;76(1):37-44. doi: 10.31348/2020/5
Štítky
Oftalmologie
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2021 Číslo 2- Selektivní laserová trabekuloplastika nesnižuje nitroční tlak více než argonová laserová trabekuloplastika
- Progresi glaukomu je třeba hodnotit strukturálními i funkčními parametry
- Ztráta centrálního vidění po filtrujících operacích glaukomu
- Od PGF-2 alfa-isopropyl esteru k latanoprostu: přehled vývoje Xalatanu
- Compliance u pacientů s glaukomem
-
Všechny články tohoto čísla
- Nestor slovenskej oftalmológie, emeritný profesor prof. MUDr. Zoltán Oláh, DrSc. sa dožíva 90. rokov
-
Životní jubileum
prof. MUDr. Blanky Brůnové, DrSc. - NEUROTRANSMISE VE ZRAKOVÉM ANALYZÁTORU A BIONICKÉ OKO. PŘEHLED
- TRANSPLANTACE AMNIOVÉ MEMBRÁNY NA OČNÍ KLINICE FAKULTNÍ NEMOCNICE BRNO
- KOREKCE ENTROPIA A EKTROPIA TECHNIKOU LATERÁLNÍHO KANTÁLNÍHO ZÁVĚSU
- DIAGNOSTIKA DRÚZOVÉ PAPILY U DĚTÍ POMOCÍ SWEPT SOURCE OCT
- PORANĚNÍ OBOU OČÍ SPOLU S OBOUSTRANNOU ZLOMENINOU SPODINY OČNICE ZPŮSOBENÉ VYSOKOTLAKÝM PROUDEM VODY Z POŽÁRNÍ HADICE U 16LETÉ DÍVKY – HASIČKY. KAZUISTIKA
-
UVEÁLNÍ MELANOM U 15LETÉ DÍVKY.
KAZUISTIKA
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- TRANSPLANTACE AMNIOVÉ MEMBRÁNY NA OČNÍ KLINICE FAKULTNÍ NEMOCNICE BRNO
- KOREKCE ENTROPIA A EKTROPIA TECHNIKOU LATERÁLNÍHO KANTÁLNÍHO ZÁVĚSU
-
UVEÁLNÍ MELANOM U 15LETÉ DÍVKY.
KAZUISTIKA - DIAGNOSTIKA DRÚZOVÉ PAPILY U DĚTÍ POMOCÍ SWEPT SOURCE OCT
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




