-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Srovnání kontaktní a imerzní ultrazvukové biometrie
Comparison of Contact and Immersion Techniques of Ultrasound Biometry
Biometry, i. e. the measurement of the eye axial length, is performed in patients before cataract surgery. Together with keratometry, it serves for the calculation of the intraocular lens refractive (dioptric) power. The purpose of our study was to determine whether contact and immersion A-scan ultrasound techniques produce comparable measurements of the eye axial length. The axial length of 120 non-paired eyes was measured, using both contact and immersion techniques. The measurements were performed by means of an Alcon Ocuscan machine. The mean eye axial length using the contact technique was 23.28 mm (min. 19.31 mm, max. 31.25 mm), compared to the mean of 23.38 mm (min. 19.38 mm, max. 31.36 mm) gained by the immersion technique. The standard deviation of the measurements using both techniques was less than 0.1 mm. A statistically significant difference was proved between the contact and the immersion techniques (p
Biometry is of great importance for achieving accurate postoperative target refraction in cataract surgery that is a part of refractive surgery today. It will be necessary to carry out another retrospective study with a special focus on the target postoperative refraction in order to verify the accuracy of both the biometric techniques.Key words:
ultrasound biometry, axial length measurement, contact technique, immersion technique, intraocular lens refractive power
Autoři: J. Hřebcová; A. Vašků 1
Působiště autorů: Klinika nemocí očních a optometrie LF MU a FN u sv. Anny, Brno, přednosta doc. MUDr. S. Synek, CSc. ; Ústav patologické fyziologie LF MU, Brno, vedoucí prof. MUDr. A. Vašků, CSc. 1
Vyšlo v časopise: Čes. a slov. Oftal., 64, 2008, No. 1, p. 16-18
Souhrn
Biometrie, neboli měření axiální délky oka, je prováděna u každého pacienta před operací katarakty. Spolu s keratometrií slouží pro výpočet optické mohutnosti implantované nitrooční čočky. Cílem naší práce bylo srovnat měření axiální délky oka pomocí kontaktní a imerzní ultrazvukové techniky.
Ultrazvukovým přístrojem OcuScan (Alcon) byla změřena axiální délka 120 nepárových očí. Směrodatná odchylka při měření oběma technikami nepřesáhla 0,1 mm. Kontaktní technikou byla změřena průměrná axiální délka oka 23,28 mm (min. 19,31 mm, max. 31,25 mm). Při použití imerzní techniky činil průměr 23,38 mm (min. 19,38 mm, max. 31,36mm). Byl prokázán statisticky významný rozdíl mezi kontaktní a imerzní technikou měření axiální délky oka (p
Biometrie má velký význam pro dosažení přesnosti pooperační refrakce v kataraktové chirurgii, která je v dnešní době i chirurgií refrakční. K ověření přesnosti kontaktní a imerzní techniky ultrazvukové biometrie s ohledem na cílovou pooperační refrakci je nyní prováděna retrospektivní studie.Klíčová slova:
ultrazvuková biometrie, axiální délka oka, kontaktní technika, imerzní technika, optická mohutnost nitrooční čočkyÚVOD
Jedním z cílů současné kataraktové chirurgie je snaha dosáhnout co nejpřesnějšího pooperačního refrakčního výsledku. Biometrie, neboli měření axiální délky oka, se provádí u každého pacienta před operací šedého zákalu. Změření axiální délky oka spolu s keratometrií slouží pro výpočet optické mohutnosti implantované nitrooční čočky. Biometrie je kromě excelentní chirurgické techniky, přesné keratometrie a nízkého procenta pooperačních komplikací jedním z kritických faktorů v dosažení očekávaného pooperačního refrakčního výsledku [6]. Dle Olsenovy studie zdrojů chyb při výpočtu optické mohutnosti nitrooční čočky je v 54 % zdrojem chyba při biometrii, 8 % odpovídá chybné keratometrii a v 38 % byla chybně stanovená pooperační hloubka přední komory [3].
Zlatým standardem v měření axiální délky oka je ultrazvuková biometrie s možností kontaktní nebo imerzní techniky. Obecně méně užívaná je parciální koherenční reflektomerie. Tato optická biometrie zpřesňuje měření axiální délky oka tím, že provádí měření striktně podél optické osy. Výhodou této metody je jednoduchost, rychlost a bezkontaktnost měření. Její omezení však spočívá v nemožnosti měření pacientů s neprůhledným optickým prostředím (např. maturní, nukleární katarakta, snížená průhlednost rohovky). Vzhledem k těmto okolnostem je stále nezbytná rezerva ultrazvukové biometrie [6].
Cílem naší práce bylo srovnat axiální délku oka měřenou dvěma technikami ultrazvukové biometrie: široce rozšířenou kontaktní technikou a méně užívanou technikou imerzní.
Metodika a soubor pacientů
V naší studii byla změřena axiální délka 120 nepárových očí s použitím kontaktní a imerzní ultrazvukové techniky. Měření bylo prováděno na přístroji Ocuscan RxP firmy Alcon, umožňujícím biometrické a pachymetrické aplikace. Před každým měřením byla pacientovi odebrána krátká anamnéza, aby vyšetřující získal přehled o celkových chorobách, předchozích očních chirurgických zákrocích či nitroočních abnormalitách (např. diabetes, stav po cerkláži, přítomnost silikonového oleje, anizometropie, vysoká myopie, věkem podmíněné makulární degenerace). Tyto okolnosti mohou pomoci zpřesnit měření [1].
Měření bylo prováděno u ležícího pacienta. Povrch rohovky byl znecitlivěn kapkou 0,4% oxybuprocainu. Pacient byl vyzván, aby udržoval pohledový směr kolmo vzhůru a sledoval fixační světlo ultrazvukové sondy, která vysílá signál o frekvenci 10-12 MHz. Pro přesnost měření je nutná orientace sondy kolmo k povrchu rohovky.
Při kontaktní technice měření se sonda dotýkala přímo povrchu rohovky. Při použití imerzní techniky byla pacientovi na oko umístěna plastová předsádka (typu Hansen) naplněná imerzním roztokem, v našem případě metylcelulózou. V naší studii byla používaná předsádka o průměru 18 mm a ultrazvuková sonda se v ní během měření pohybovala ve vzdálenosti 1,5–9,8 mm od povrchu rohovky.
Srovnávaná axiální délka oka změřená kontaktní a imerzní technikou byla aritmetickým průměrem deseti naměřených hodnot, které přístroj automaticky ukládá. Průměrná hodnota těchto deseti měření byla akceptovaná po zhodnocení kvality ultrazvukových ech, pokud hodnota směrodatné odchylky axiální délky oka během měření nepřesáhla 0,1 mm.
Pro statistické zhodnocení výsledků měření byly použity testy normality (Liliefors, Shapiro-Wilk), abychom ověřili splnění předpokladů pro použité statistické analýzy. Pro porovnání axiální délky oka změřené kontaktní a imerzní ultrazvukovou biometrií byl použit neparametrický Wilcoxonův test. Pomocí Spearmanova korelačního koeficientu byla zhodnocena statistická vazba mezi kontaktní a imerzní technikou.
Výsledky
V našem souboru bylo provedeno biometrické měření u 120 nepárových očí. Průměrná axiální délka očí změřená pomocí kontaktní ultrazvukové techniky byla 23,28 mm (min. 19,31 mm, max. 31,25 mm). Při použití imerzní techniky byla průměrná axiální délka očí 23,38 mm (min. 19,38 mm, max. 31,36 mm). Směrodatná odchylka při měření oběma ultrazvukovými technikami nepřesáhla 0,1 mm. Průměrný rozdíl v axiální délce očí změřené kontaktní a imerzní technikou činil 0,1 mm (graf 1). Rozložení četností axiální délky oka měřené kontaktní a imerzní technikou zachycují histogramy (obr. 1 a 2).
Graf 1. Srovnání axiální délky očí změřené kontaktní a imerzní biometrií 
Obr. 1. Histogram rozložení četností axiální délky očí změřené kontaktní technikou 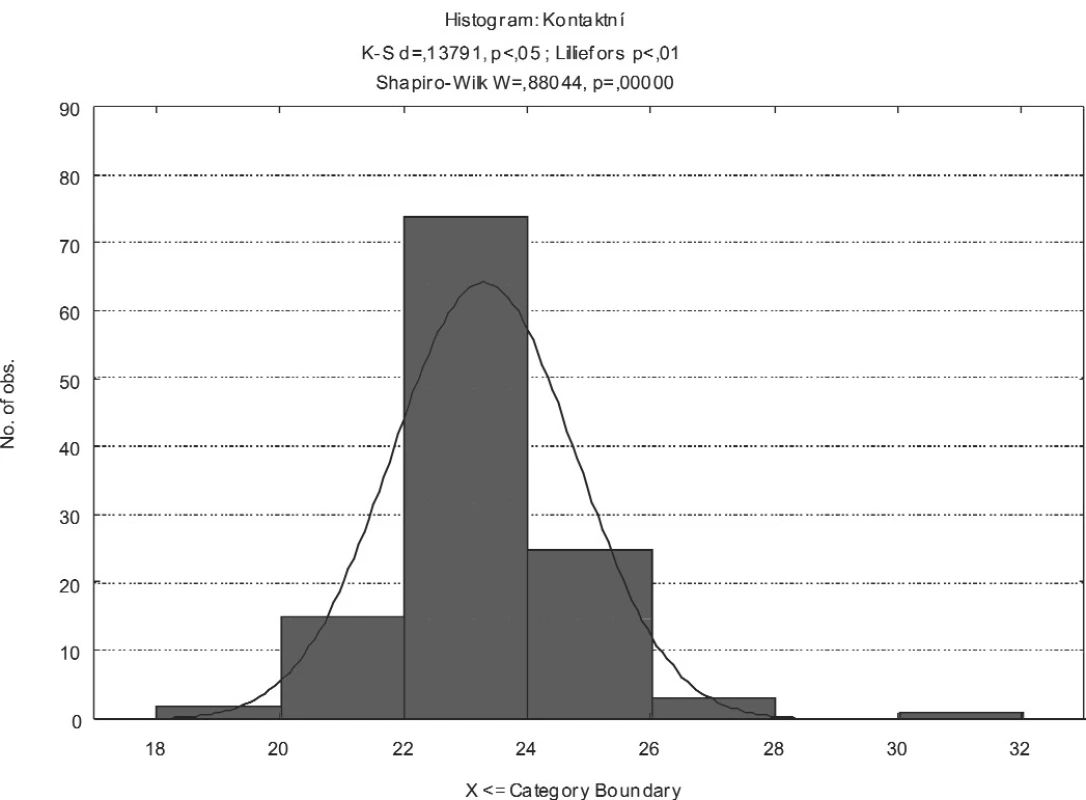
Obr. 2. Histogram rozložení četností axiální délky očí změřené imerzní technikou 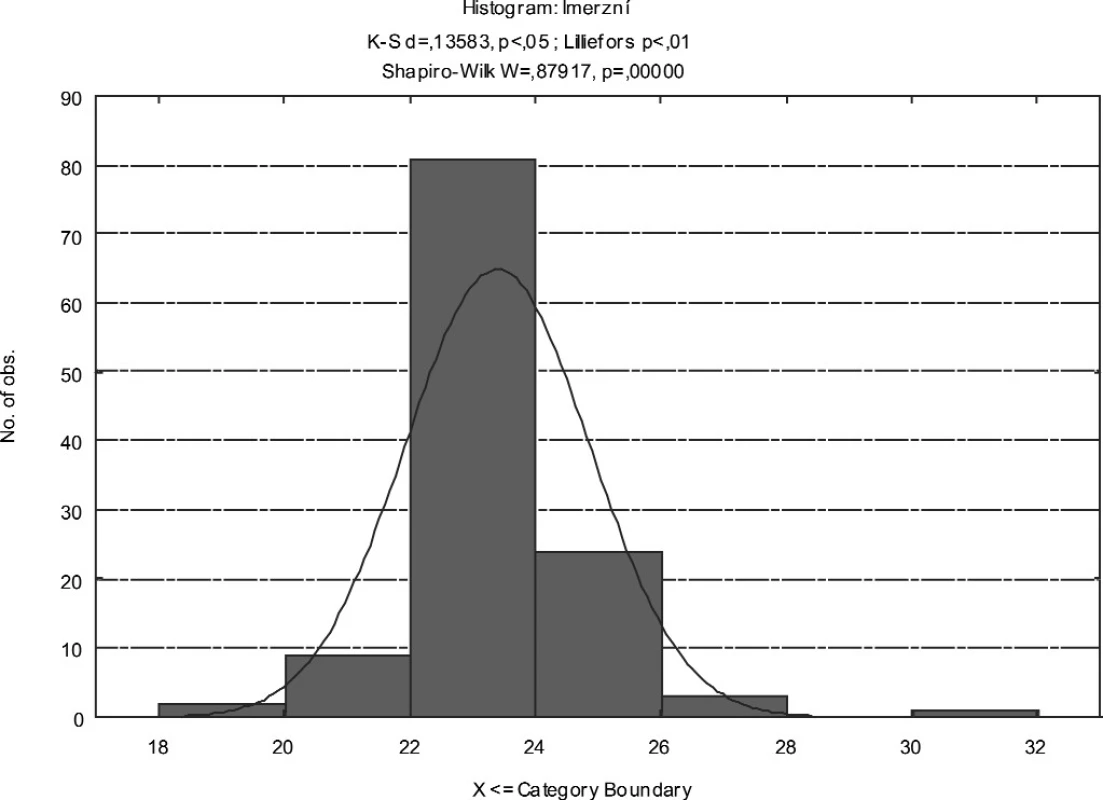
Rozdíl mezi axiální délkou očí změřenou kontaktní a imerzní technikou byl statisticky významný (neparametrický Wilcoxonův test, p = 0,000000). Pro popis statistické vazby mezi proměnnými (axiální délky očí změřené kontaktní a imerzní biometrií) byl vypočten Spearmanův korelační koeficient r = 0,991, který je vysoký a statisticky významný (p = 0,00), což je graficky vyjádřeno pomocí lineární regrese (obr. 3).
Obr. 3. Vyjádření korelace mezi kontaktní a imerzní technikou 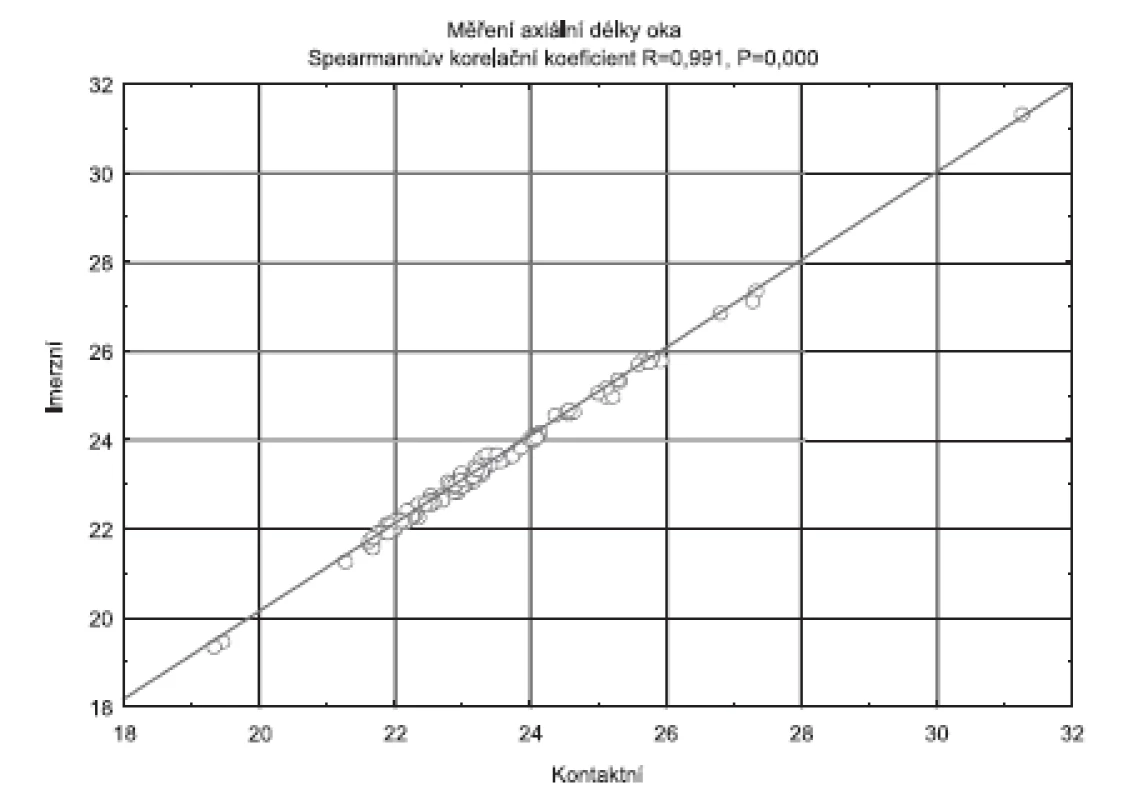
Diskuse
Výsledky naší studie prokázaly statisticky významný rozdíl mezi měřením axiální délky očí kontaktní (23,28 mm) a imerzní (23,38 mm) technikou. Oba způsoby měření axiální délky oka spolu významně korelují, což potvrzuje vysokou úroveň přesnosti měření oběma biometrickými technikami. Podobných výsledků dosáhl ve své práci i Olsen. V jeho souboru byla průměrná axiální délka u kontaktní techniky 23,35 mm a 23,49 mm u techniky imerzní. Rozdíl měření mezi oběma metodami (0,14 mm) byl statisticky významný [4].V naší studii činil tento rozdíl 0,1 mm.
Podle mnoha autorů je axiální délka očí změřená kontaktní technikou kratší než při použití techniky imerzní, a to v rozmezí 0,1 až 0,24 mm [2, 4, 5, 7], což potvrzují i výsledky naší studie. Tento rozdíl lze vysvětlit teoretickým základem měření oběma technikami. Při kontaktní technice se sonda dotýká přímo povrchu rohovky a tím dochází k tlaku ultrazvukové sondy na rohovku. Tato aplanace je pak zdrojem kratší změřené axiální délky oka. Proto je při měření velmi důležitá zkušenost vyšetřujícího. Pokud biometrické měření provádí stále stejná osoba, eliminuje se tak konstantní chyba vznikající při aplanaci rohovky. K minimalizaci této chyby je dále doporučována tzv. on-and-off technika, kdy se sonda lehce dotkne povrchu rohovky a ihned po změření se oddálí. Vhodná je kontrola komprese a kolmého postavení sondy při bočním pohledu na povrch rohovky. Také monitorování změřené hloubky přední komory je velmi užitečné pro detekci významné komprese rohovky [1].
Chybě vznikající při aplanaci rohovky se vyhneme použitím imerzní techniky, která je vhodná zvláště při biometrii krátkých očí. Při tomto měření pracujeme s předsádkou naplněnou imerzním roztokem. Jsou používány dvě varianty předsádek. Výhodou plastové předsádky typu Hansen je nízká hmotnost, průhlednost a možnost výběru velikosti. Na rozdíl od předsádky s infúzí typu Prager, kdy sonda s předsádkou tvoří společnou jednotku, vyžaduje sonda typu Hansen větší stabilitu ruky vyšetřujícího během měření [10].
Volba techniky měření má vliv na výpočet optické mohutnosti implantované nitrooční čočky. Obecně platí, že chyba při měření axiální délky oka o velikosti 0,1 mm odpovídá pooperační refrakční chybě v rozmezí 0,25 až 0,3 dioptrie [9]. Podle Retzlaffa byla při použití kontaktní techniky měření a výpočtu dle vzorce SRK/T získána průměrná optická mohutnost nitrooční čočky o 0,36 D větší než u techniky imerzní, která způsobuje určitý stupeň pooperační myopie [8].
Dalším z faktorů přesnosti měření při ultrazvukové biometrii je hodnota směrodatné odchylky axiální délky oka. V naší studii nepřesáhla směrodatná odchylka při měření oběma ultrazvukovými technikami 0,1 mm. Přesnost kontaktní a imerzní metody lze podložit také reprodukovatelností měření. V práci Watsona vykazovala větší reprodukovatelnost imerzní biometrie. Potvrdil také, že axiální délka oka změřená imerzní technikou je významně delší než při použití techniky kontaktní [11].
Naše studie nám také umožnila praktické srovnání obou biometrických ultrazvukových technik. Každá s sebou přináší určité výhody a nevýhody. Při použití kontaktní techniky je kladen důraz na jemnost měření. Tím je sníženo riziko komprese rohovky a nebezpečí vniku eroze rohovky v průběhu měření. Před každým měřením by měl vyšetřující také zkontrolovat, zda je měřící plocha sondy suchá. Meniskus tekutiny mezi špičkou sondy a povrchem rohovky může totiž vést ke změření falešně delší axiální délky [1]. Při imerzní biometrii je role pacienta pasivnější. Užití předsádky eliminuje pohyby pacienta, především jeho mrkání, což představuje velkou výhodu hlavně u neklidných pacientů [11]. Komfort pacienta závisí také na imerzním roztoku. Metylcelulóza, používaná v naší studii, nemá na rozdíl od umělých slz tendenci z předsádky vytékat, může ale mnohé pacienty dráždit a způsobovat rozmazané vidění po vyšetření [10]. Primárním zdrojem chyb u imerzní techniky může být také přítomnost malých bublin vzduchu v tekutině mezi sondou a rohovkou. Tyto bubliny se mohou projevit na echogramu jako přídatné hroty, což může vést k chybné interpretaci výsledků měření [1]. Ze zkušeností získaných během naší studie dále vyplývá, že pokud imerzní ultrazvukovou biometrii provádí zkušený vyšetřující, je doba měření kratší ve srovnání s použitím kontaktní metody.
Ultrazvuková biometrie by měla být prováděna vždy s cílem dosáhnout přesnosti požadované pooperační refrakce. Pokud u pacienta zjistíme během měření kontaktní technikou rozdíl v axiální délce obou očí větší než 0,3 mm, je vhodné provést ještě kontrolní imerzní biometrii, doplnit ultrazvukový B-scan nebo případně měření zopakovat jiným vyšetřujícím [1].
Závěr
V naší studii byla imerzní ultrazvukovou technikou změřena významně delší axiální délka oka než při použití techniky kontaktní, přičemž obě biometrické ultrazvukové techniky spolu významně korelovaly. K ověření přesnosti kontaktní a imerzní ultrazvukové techniky měření axiální délky oka s ohledem na cílovou pooperační refrakci je nyní prováděna retrospektivní studie.
MUDr. Jana Hřebcová
Dobrovského 507
666 03 Tišnov
E-mail: jhrebec@seznam.cz
Zdroje
1. Byrne, S.T, Green, R.L. : Ultrasound of the eye and orbit, USA, Mosby – an imprint of Elsevier Science, 2002, 505 s.
2. Giers, U., Apple, C.: Comparison of A-scan device accuracy, J. Cataract Refract. Surg., 16, 1990 : 235-342
3. Olsen, T.: Sources of error in intraocular lens power calculation, J. Cataract Refract. Surg., 18, 1992 : 125-129
4. Olsen, T., Nielsen, P.J.: Immersion versus contact technique in the measurement of axial length by ultrasound, Acta Ophthalmol., 67, 1989 : 101-102
5. Schelenz, J., Kammann, J.: Comparison of contact and immersion techniques for axial length measurement and implant power calculation, J. Cataract Refract. Surg., 15,1989 : 425-428
6. Skorkovská, Š., Michálek, J., Ruberová, M. et al.: Srovnání ultrazvukové a optické biometrie s ohledem na refrakci očí po operaci katarakty., Čes. a Slov.Oftal., 60, 2004, 1 : 24-29
7. Shammas, H.J.: A comparison of immersion and contact techniques for axial length measurement, Am.Intra-Ocular Implant Soc.J., 10, 1984 : 444-447
8. Retzlaff, J.A., Sanders, D.R, Kraff, M.C.: Development of the SRK/T intraocular lens implant power calculation formula, J. Cataract Refract. Surg., 16,1990 : 333-340
9. Waldon, R.G.: Immersion Biometry: It is not a water bath anymore, Abstrakta 3/2006, ASCRS, San Francisco
10. Wallace, R.B.: Refractive Cataract Surgery and Multifocal IOLs, USA, SLACK Incorporated, 2001, 243 s.
11. Watson, A., Armstrong, R.: Contact or immersion technique for axial length measurement? Australian and New Zealand J. Ophthalmol., 27,1999 : 49-51
Štítky
Oftalmologie
Článek Sarkoidóza – kazuistika
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2008 Číslo 1- Selektivní laserová trabekuloplastika nesnižuje nitroční tlak více než argonová laserová trabekuloplastika
- Progresi glaukomu je třeba hodnotit strukturálními i funkčními parametry
- Ztráta centrálního vidění po filtrujících operacích glaukomu
- Od PGF-2 alfa-isopropyl esteru k latanoprostu: přehled vývoje Xalatanu
- Compliance u pacientů s glaukomem
-
Všechny články tohoto čísla
- Opacifikácia zadného puzdra šošovky po implantácii rôznych typov umelých vnútroočných šošoviek – II. časť: rôzne peroperačné nálezy
- Srovnání kontaktní a imerzní ultrazvukové biometrie
- Primární vitrektomie s intravitreální aplikací antibiotik u pooperačních a posttraumatických endoftalmitid
- Resorpce diabetického cystoidního makulárního edému po intravitreální aplikaci triamcinolon acetonidu v závislosti na kompenzaci základního onemocnění
- Dlouhodobé výsledky korekce pooperační ametropie po perforující keratoplastice metodou LASIK
- Maligní melanom uvey na Oční klinice FN Brno Bohunice
- Sarkoidóza – kazuistika
- Doplňková výživa a věkem podmíněná makulární degenerace
- Čeští oční lékaři v rozvojových zemích
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Sarkoidóza – kazuistika
- Maligní melanom uvey na Oční klinice FN Brno Bohunice
- Doplňková výživa a věkem podmíněná makulární degenerace
- Srovnání kontaktní a imerzní ultrazvukové biometrie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



