-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaMikuliczova choroba s jednostranným exoftalmem – onemocnění se vztahem k IgG4
Mikulicz´s disease with unilateral exophtalmia – IgG4 related disease
A 63 y/o woman was examined for painless enlargement of both submandibular sialic glands, lasting about four past years. Within two past years it was associated with insidious exophtalmia of the right eye and with swelling of face below this eye. Deficiency of lacrimal capacity, but normal salivation were found by functional tests. Anti SSA/Ro and anti SSB/La antibodies were negative. MR scan demonstrated bilateral enlargement of lacrimal glands and orbital infiltration, both with asymetric predilection on the right site, and exophtalmia of the right eye. Excision of the right submandibular sialic gland and of the face swelling were made. Microscopic analysis demonstrated sclerosing sialadenitis and orbital infiltration, penetrating by infraorbital canaliculus into subcutaneous tissue of face. Using immunohistochemistry analysis IgG4+ plasma cells were found in excessive amount 400/l high-power field. IgG4 serum level was 44.68 g/l (82% of total IgG); paraproteinaemia was excluded. The Mikuliczęs disease with unilateral exophtalmia was diagnosed, and glucocorticoid therapy started. Maximal initial daily dose of methylprednisolone was 32 mg with gradual decrease up to 8 mg/day. The face swelling disappeared within 3 days, exophtalmia of the right eye and enlargement of the left submandibular sialic gland within 3 months. At this time the orbital MR scan was repeated: enlargement of lacrimal gland disappeared, and orbital infiltration was markedly reduced. After 6 month therapy the patient is symptomless, without exophtalmia and swelling of face, and with only moderate elevation of IgG4 in serum.
Key words:
Mikuliczęs disease, sclerosing sialadenitis, unilteral exophtalmia, IgG4-related disease, IgG4-positive plasma cells, IgG4 serum level, response to glucocorticoid therapy
Autoři: Hrnčíř Zb 1; J. Laco 2; R. Slezák 3; E. Rencová 4; M. Drahošová 5; J. Brtková 6
Působiště autorů: II. interní klinika, oddělení revmatologie a klinické farmakologie, 2Fingerlandův ústav patologie, 3Stomatologická klinika, 4Oční klinika, 5Ústav klinické imunologie a alergologie, 6Radiodiagnostická klinika, Lékařská fakulta UK a Fakultní nemocnice, Hrad 1
Vyšlo v časopise: Čes. Revmatol., 19, 2011, No. 3, p. 125-130.
Kategorie: Kazuistiky
Souhrn
Nyní 63letá žena byla vyšetřována pro asi 4 roky trvající nebolestivé, oboustranné zvětšení podčelistních slinných žláz, ke kterému se během posledních dvou let přidal plíživý exoftalmus pravého oka a pod ním zvětšující se zduření ve tváři. Funkčními testy byl zjištěn deficit slzné kapacity a normosialie. Vyšetření na anti SSA/Ro a anti SSB/La protilátky bylo negativní. Orbitální MR scan prokázal oboustranně zvětšení slzných žláz a retrobulbární infiltraci, obojí především vpravo; potvrdil také pravostranný exoftalmus. Byla provedena excize pravé submandibulární slinné žlázy a zduření v obličeji pod pravým okem. Mikroskopické vyšetření prokázalo sklerozující sialoadenitidu a orbitální infiltraci, penetrující infraorbitálním kanálkem do podkoží tváře. Imunohistochemicky bylo zjištěno excesivní zmnožení IgG4+ plazmatických buněk s hodnotou 400/1 zorné pole velkého zvětšení. Sérová hodnota IgG4 byla 44,68 g/l (82 % celkového IgG): paraproteinémie vyloučena. Po stanovení diagnózy Mikuliczovy choroby s jednostranným exoftalmem byla zahájena glukokortikoidní terapie. Maximální vstupní dávka methylprednisolonu 32 mg denně byla pozvolna snižována až na 8 mg/den. Zduření ve tváři vymizelo během prvních 3 dnů této terapie, pravostranný exoftalmus a zbytnění submandibulárně vlevo do 3 měsíců. V této době byl proveden kontrolní MR scan orbit: zvětšení slzných žláz vymizelo a retrobulbární infiltrace orbit se významně zmenšila. Po 6měsíční terapii je nemocná bez obtíží, bez exoftalmu a zduření ve tváři, a má jenom nepříliš zvýšenou hodnotu IgG4 v séru.
Klíčová slova:
Mikuliczova choroba, sklerozující sialoadenitida, jednostranný exoftalmus, onemocnění se vztahem k IgG4, IgG4-pozitivní plazmatické buňky, IgG4 v séru, odpověď na glukokortikoidní terapiiÚvod
Johann von Mikulicz-Radecki publikoval v roce 1892 ve sborníku k jubileu svého učitele „Festschrift gewidmet Theodor Billroth“ pozorování nemocného s oboustranným nebolestivým, souměrným zvětšením slzných, příušních, podčelistních, sublinguálních a palatinálních slinných žláz (obr. 1) neznámého původu (1). V roce 1896 popsal H. Küttner chronickou sklerozující sialoadenitidu, postihující obvykle jednostranně submandibulární slinné žlázy, označovanou také jako zánětlivý pseudotumor, resp. „Küttnerův tumor“: později byl tento nález opakovaně popsán i ve spojitosti s fibrosklerózou retroperitonea, pankreatu, žlučových cest aj. (2). H. Sjögren formuloval v roce 1933 koncept syndromu, který byl následně ztotožněn s jeho jménem: dva z nemocných jeho sestavy měli zbytnění velkých slinných žláz. O 20 let později provedli W. S. Morgan a B. Castleman rozbor 18 nemocných s Mikuliczovou chorobou (MCh), a došli k závěru, že klinicky i histologicky jde o podskupinu Sjögrenova syndromu (SjS): toto paradigma bylo na desetiletí téměř všeobecně akceptováno. V referenčních učebnicích revmatologie z nedávné doby (2005) je MCh hodnocena jako synonymum nebo varianta SjS (3, 4).
Obr. 1. Původní pozorování J. von Mikulicz-Radeckého: Extenzivní symetrické zvětšení (A) příušních, podčelistních a sublinguálních (označeno jako a), (B) slzných a (C) patrových slinných žláz. Upraveno podle S. Ihlera a J.D. Harrisona (1). 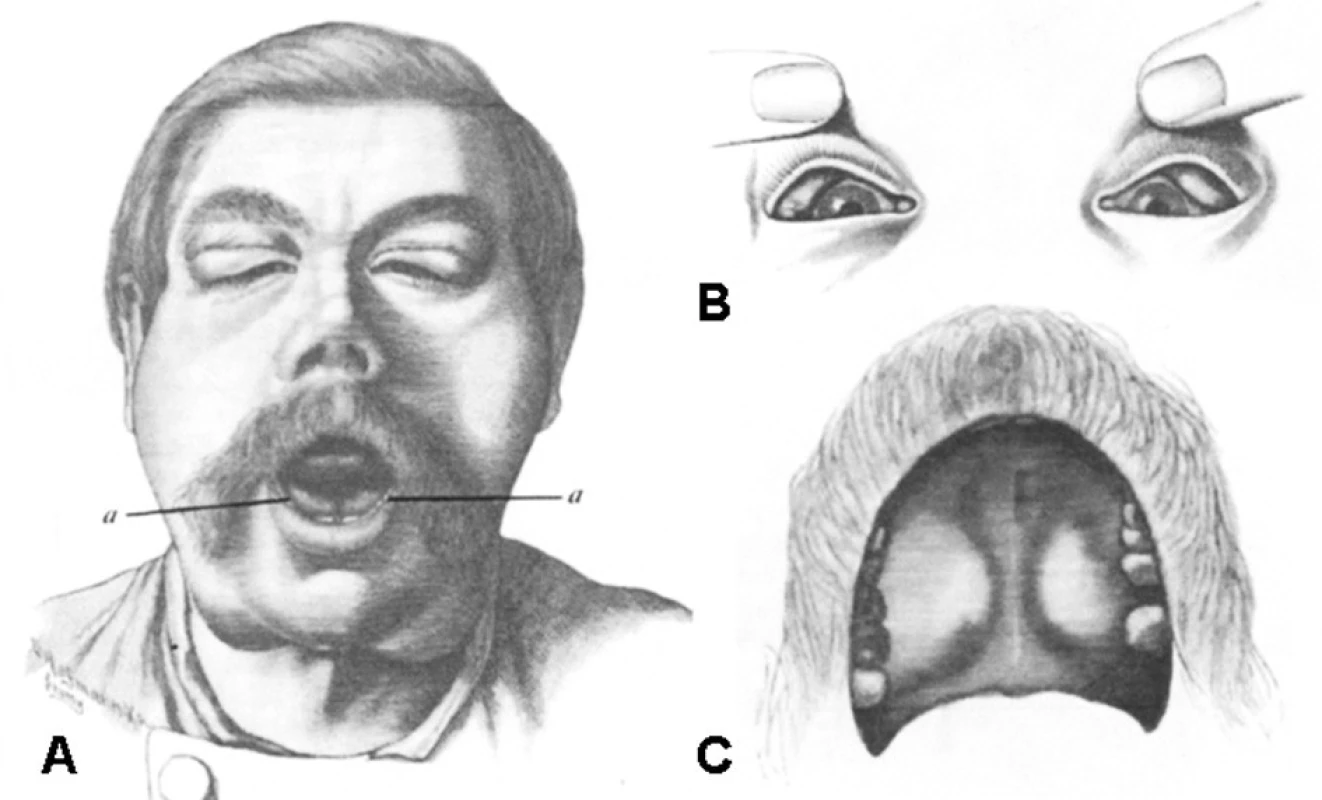
Postupnou revizi zažité interpretace MCh umožnil rozvoj imunohistochemických analýz při vyšetřování recentních i archivovaných vzorků tkání s fibrosklerozujícím lymfoplazmocelulárním infiltrátem nejenom slinných a slzných žláz, ale také širokého spektra dalších orgánů a tkání. Výsledkem bylo zjištění, že tyto zánětlivé infiltráty obsahují velké množství plazmatických buněk exprimujících IgG4, a jsou zpravidla provázeny vysokou hodnotou IgG4 v séru. Vedlo to k formulaci konceptu nemocí spjatých s IgG4 („IgG4-related diseases“): aktuálně nejobsáhlejší průřezová studie zahrnuje data o 114 nemocných (5). Z hlediska klinické revmatologie je MCh aktuální nejen pro klinickou a histologickou odlišnost od SjS, ale navíc také pro obvykle dobrou responzivitu na glukokortikoidní terapii (6). Cílem případové studie je doložit to zkušeností s rozpoznáním a terapií MCh se sklerozující sialoadenitidou, asymetrickým zvětšením slzných žláz, infiltrací orbit a pravostranným exoftalmem.
Popis pozorování
Nyní 63letá pacientka byla odeslána 22. 6. 2010 do Revmatologické ambulance pro podezření na systémové revmatické onemocnění z podnětu Neurochirurgické kliniky FN v Hradci Králové; původně byl totiž zvažován operativní zákrok pro blíže neurčený infiltrativní proces v očnicích, s výrazným exoftalmem vpravo. Vzhledem k obtížné dostupnosti orbity pro biopsii byla provedena v režii stomatochirurgie excize pravé podčelistní slinné žlázy a ložiska zduření v obličeji pod pravým okem.
Z anamnézy vyjímáme: Pracovala jako tkadlena a potom 10 let na poště při třídění balíků. Je ze čtyř dětí, a všichni mají cukrovku: sama asi 10 let, zprvu na dietě, od 11/2009 také na inzulínu. Po léta má nevysvětlitelně vysokou sedimentaci; už před více jak 10 lety byly prováděny exstirpace periferních uzlin, vždy s negativním nálezem. Od 11/2006 se léčí pro chronickou pankreatitidu s infiltrací hlavy pankreatu a sekundární cholangitidou; opakovaně (2006, 2007) vnitřní duodenální drenáž. Následně bez GIT obtíží a se stabilizovaným nálezem při kontrolách UZ břicha. Komorbiditou je také arteriální hypertenze.
Asi 3–4 roky ví o tom, že má oboustranně pod dolní čelistí nebolestivé tuhé zduření; od 9/2009 pozoruje gradující protruzi pravého oka. Má pocit svědění a písku v očích, a hlavně v noci i suchosti v ústech. Nemá polykací obtíže, poruchy vidění, bolest/otok kloubů, myalgie, poruchy hybnosti nebo akroparestézie.
Při vstupním klinickém vyšetření hm. 75 kg, TK: 147/97, P 78/min prav. Výrazná protruze pravého oka a otok pod dolním víčkem (obr. 2). Pod dolní čelistí vpravo jizva po operaci, vlevo tuhá, palpačně nebolestivá rezistence, volně pohyblivá oproti kůži i spodině. Dutina ústní je vlhká, bez zvětšení slinných žláz. Není rezistence v oblasti příušních žláz, fyzikální nálezy na plicích, srdci a břiše bez pozoruhodností, esovitá skolióza páteře, svalovina přiměřená, klouby bez otoku, pohmatové bolestivosti a deformit, kůže bez exantému/infiltrátu.
Obr. 2. Klinický obraz očních změn: (A) Pravostranný exoftalmus (Hertelův test s rozdílem obou očí 10/100 mm) a zduření pod pravým okem před startem terapie a (B) kontrola za tři měsíce (Hertelův test se stejným nálezem u obou očí). 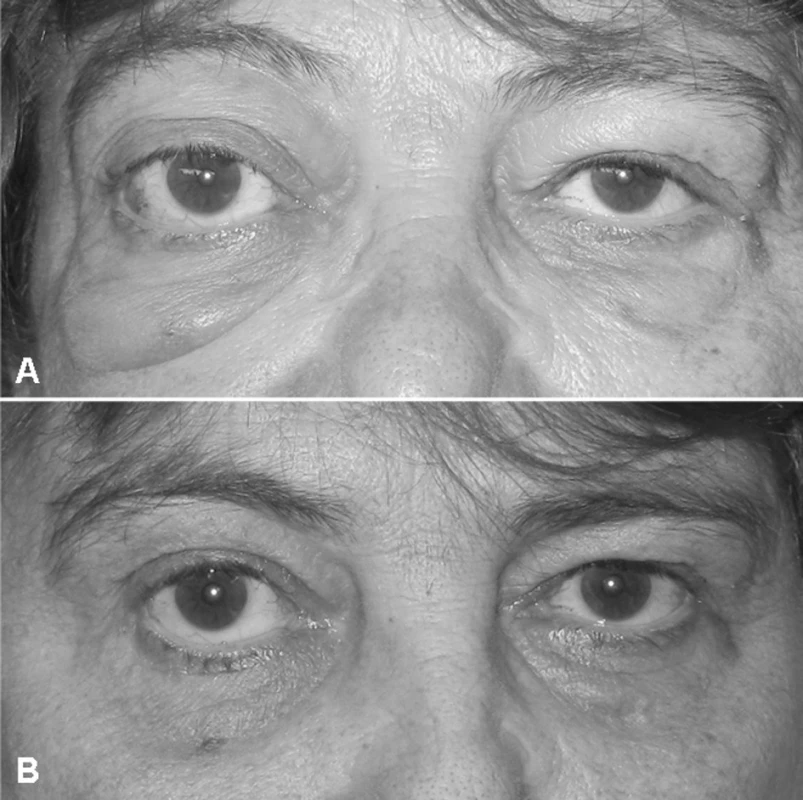
Výtah z kompletujícího vyšetření oftalmologem a stomatologem: Schirmerův test: OP 2 mm, OL 0 mm, tj. výrazný deficit slz vpravo a nulová sekrece vlevo. Výrazná protruze bulbu OP, podle Hertelova testu 28/100 mm, vlevo 18/100 mm. Test lissaminovou zelení neprokázal defekty rohovky ani bulbární spojivky. Bulbus pravého oka nedotahuje při dextroverzi nahoru i dolů, což svědčí o snížené funkci m. rectus superior a inferior; mírný otok víček pravého a levého oka. Salivace při testu podle Škacha 1+8 = 9 ml, tj. normosialie (dolní hranice normy součtu je 8 ml). Doplňující scintigrafie slinných žláz neprokázala funkční poruchu.
Laboratorní nálezy: SE 68/110 mm, kompletní krevní obraz a moč se sedimentem jsou v normě, sérový kreatinin 83,0 μmol/l, kyselina močová 516 μmol/l, celkový bilirubin 17,0 μmol/l, ALT 0,51 μkat/l, GMT 2,27 μkat/l, AMS 0,53 μkat/l, CRP 1,6 mg/l, TSH 2,11 IU/l, TP 102,6 g/l, A/G 0,51, EFB: albumin 34,6 g/l (dolní hranice normy laboratoře 40,2 g/l) alfa-1, alfa-2 a beta-1 globuliny v normě, beta-2 globulin 16,7 g/l (horní hranice normy laboratoře 4,7 g/l) a gama globulin 31,1 g/l (horní hranice normy laboratoře 13,5 g/l), M gradient neprokázán. Imunofixace s podezřením na paraprotein IgG-kappa, které se následně nepotvrdilo. Bence Jonesova bílkovina v moči negativní. Sérové hodnoty Ig: IgA 0,68 g/l, IgM 0,17 g/l (dolní hranice normy laboratoře pro IgA 0,80 g/l a pro IgM 0,19 g/l), IgG 54,2 g/l, IgG1 9,29 g/l, IgG2 1,13 g/l, IgG3 0,97 g/l a IgG4 44,68 g/l, tj. 82% celkového IgG (horní hranice normy laboratoře pro IgG 19,5 g/l, pro IgG1 8,42 g/l, IgG2 5,54 g/l, IgG3 1,04 g/l a pro IgG4 0,90 g/l); C3 1,5 g/l a C4 0,35 g/l.
Vyšetření na autoprotilátky s negativními nálezy: ANA/IF 1 : 40 (1 pozitivní na +), anti dsDNA/IFCL 1 : 10, antinukleosomové, anti SSA/Ro, anti SSB/La, anti-Ro-52 (immunoblot), ANCA/IF, anti CCP2, anti-IgA transglutaminázové protilátky a izotypy RF-IgA a RF-IgM. Vyšetření na autoprotilátky s pozitivními nálezy: izotyp RF-IgG 57 IU/ml, antiSmB, anti-RNP-70 a anti Topo-1/Scl-70 protilátky (ENA blot).
Zobrazovací metody: RTG hrudníku s normálním nálezem a EKG v normě. Vstupní scan MR orbit prokázal rozsáhlou retrobulbární infiltraci, zejména vpravo, a navíc asymetrické zvětšení slzných žláz, více vpravo (obr. 3). Histologické vyšetření vč. imunohistochemie k průkazu IgG4+ plazmatických buněk v pravé submandibulární slinné žláze a v infiltrátu z pravé očnice, proniklého infraorbitálním kanálkem do podkoží obličeje jsou v obrázku 4 a 5: počet IgG4+ plazmatických buněk byl 400/l zorné pole velkého zvětšení v obou imunohistochemických preparátech, tj. více jak 8 nad horní mez normy 50/l zorné pole velkého zvětšení (7).
Obr. 3. MR vyšetření (T2 tra a T1 cor): Před startem terapie objemný infiltrát oboustranně v n. maxillaris, vpravo podél m. rectus inferior a lateralis a pravostranný exoftalmus (část a, b - šipky); oboustranně, ale více vpravo, zbytnělá slzná žláza (část c, šipky). Kontrola za tři měsíce: minimální reziduum infiltrátu při m. rectus inferior, výrazný ústup exoftalmu (část d, e - šipky) a velikosti obou slzných žláz (část f, šipky). Pravá strana je z pohledu vyšetřované osoby jako na obrázku 2. 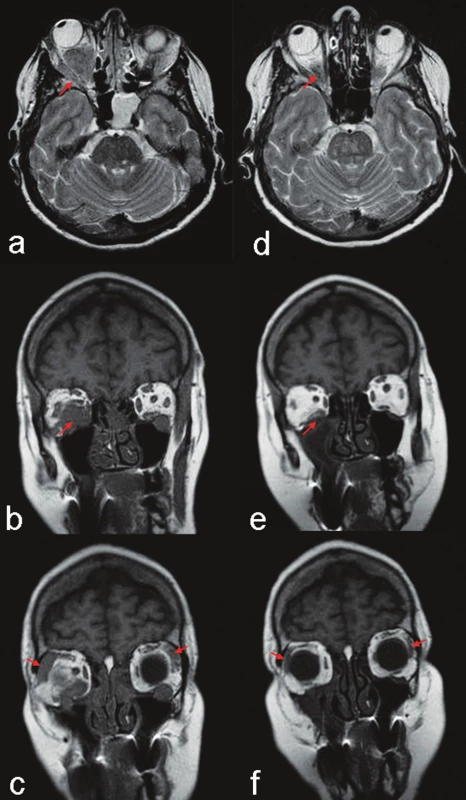
Terapie methylprednisolonem (tab. 1) s doprovodnou gastro - a osteoprotekcí byla zahájena 2. 9. 2010. Zduření pod pravým okem vymizelo během prvních tří dnů glukokortikoidní terapie, protruze bulbu pravého oka do tří měsíců (obr. 2): kontrolní Hertelův test byl oboustranně 16/100 mm, deficit v sekreci slz se nezměnil. Kontrolní scan MR ukázal značný ústup orbitálních infiltrátů; slzné žlázy se zmenšily, asymetrie vymizela (obr. 3); současně se vytratil pohmatový nález pod levou částí dolní čelisti. Hlavním biomarkerem pro průběžné hodnocení odpovědi na terapii byla dynamika poklesu sérových hodnot IgG4 (tab. 1). Spolu s monitorováním metabolické kompenzace cukrovky a hodnot krevního tlaku to byl určující ukazatel pro dávkování methylprednisolonu. V 11/2010 došlo přechodně ke zhoršení kompenzace cukrovky; jiné komplikace se během hodnoceného období 6měsíční terapie nevyskytly. Pacientka pokračuje v udržovací terapii methylprednisolonem v dávce 8 mg denně.
Diskuse
Charakteristika MCh je současně jejím vymezením oproti SjS a dá se shrnout do šesti problémových okruhů (5, 6, 8): 1/ Výrazné zvětšení slinných a slzných žláz při malé xerostomii/xeroftalmii, 2/ častý výskyt extraglandulárních projevů z postižení různých orgánů a tkání, ale především v asociaci se sklerozující pankreatitidou (9) a výraznou intersticiální nefritidou (10, 11), 3/ průkaz významné infiltrace postižených struktur IgG4+ plazmatickými buňkami s fibrózou a sklerózou, 4/ vysoká hladina IgG4 v séru, obvykle s částečným deficitem IgA a IgM, někdy také IgG1 a IgG3, 5/ chybění protilátek příznačných pro SjS, tj. proti SSA/Ro a SSB/La a 6/ dobrá odpověď na glukokortikoidní terapii i v relativně malých vstupních dávkách 10-30 mg (udržovacích dávkách 2,5–10 mg) prednisonu nebo odpovídajících dávkách methylprednisolonu u většiny nemocných. Přehled klasifikačních kritérií MCh je v tabulce 2.
Tab. 1. Monitorování responzivity na glukokortikoidní terapii methylprednisolonem v rozmezí šesti měsíců. 
Tab. 2. Přehled klasifikačních kritérií Mikuliczovy choroby; upraveno podle Masaki Y. et al. (6). 
Průkaz signifikantní infiltrace IgG4+ plazmatickými buňkami ve vyšetřovaných tkáních je nezbytnou podmínkou; za abnormální nález se považuje hodnota ≥50/l zorné pole velkého zvětšení (2, 7); v analyzovaném pozorování to bylo u obou preparátů nad 400. Při klinickém podezření na MCh lze splnit tuto podmínku už imunohistochemickým vyšetřením bioptického vzorku malých slinných žláz. Ostatní z vyjmenovaných skupinových ukazatelů jsou zpravidla přítomny ve variabilním seskupení a výraznosti: např. vysoká hladina IgG4 v séru přichází asi u 3/4 nemocných. Asymptomatické glandulární/extraglandulární postižení je možno prokázat také F-18 FDG PET-CT vyšetřením (12). Případnou rezistenci na glukokortikoidy lze překonat anti CD20; B depleční terapií rituximabem (13).
Popsané pozorování odpovídá charakteristice MCh a navíc má některé zvláštnosti. Především byla prokázána masivní infiltrace vyšetřovaných tkání IgG4+ plazmatickými buňkami s překročením horní hranice normálu více jak 8x (obr. 4, 5). Submandibulární slinné žlázy byly zvětšeny symetricky, dlouhodobě a nebolestivě; v pravé z nich byla prokázána fibrozující sialoadenitida (Küttnerův zánětlivý pseudotumor). Z komparativní klinické a patologické analýzy (2) je známa výrazná podobnost nálezů u MCh a tzv. Küttnerova tumoru; IgG4+ asociovaná sialoadenitida zahrnuje obě tato onemocnění (14). V prioritní evropské studii (15) 105 chronických sialoadenitid podčelistní žlázy, archivovaných ve Fingerlandově ústavu patologie, byla u šesti prokázána významná infiltrace IgG4+ plazmatickými buňkami. Z funkčního hlediska byl zjištěn rozdíl mezi kapacitou slzných a slinných žláz: na rozdíl od fixního deficitu slzivosti byla slinná kapacita ještě v mezích normy. Anamnestický údaj o xerostomii tak lze vysvětlovat variabilní kompenzací cukrovky. Do spektra nálezů příznačných pro MCh zapadá negativní výsledek vyšetření na protilátky proti SSA/Ro a SSB/La. Podnětným zjištěním byl průkaz anti Topo-1/Scl-70 protilátek, signujících především systémovou sklerózu, tj. onemocnění rovněž spjaté s fibrosklerózou: klinicky nebylo nic pro tuto komorbiditu. V kohortě 114 případů nemoci spjaté s IgG4 byla zaznamenána kombinace s revmatoidní artritidou, ale ne se systémovou sklerózou (5). Vstupní hodnota IgG4 byla extrémně vysoká (tab. 1), a představovala 82 % celkového IgG: u nemocných s MCh a Küttnerovým pseudotumorem je to průměrně 30 % celkového IgG (2). Cílená studie IgG4 (16) prokázala, že u IgG4+ onemocnění jde v principu o polyklonální expresi, ale limitace klonality byla rovněž zaznamenána. Nepřekvapuje proto, že vstupní imunofixace vedla k podezření na paraprotein IgG-kappa. Očekávaným doprovodným imunochemickým jevem byl částečný deficit IgA a IgM v séru.
Obr. 4. Chronická sklerozující sialoadenitida: (A) Intenzivní lymfoplazmocelulární zánětlivý infiltrát ve tkáni submandibulární žlázy, destrukce sekretorické komponenty (aciny, tubuly), rezidua intralobulárních vývodů vlevo a ložiska fibrózy ve formě vazivových pruhů (HE, zvětšeno 100 - šipky). (B) Pozitivní imunochemický průkaz IgG4 ve formě hnědého zabarvení cytoplazmy plazmatických buněk; nezbarvené buňky jsou lymfocyty (zvětšeno 400). 
Obr. 5. „Zánětlivý pseudotumor orbity“: (A) Intenzivní lymfoplazmocelulární zánětlivý infiltrát obklopující nerv (oválná struktura napravo od středu, šipka) a fibróza (vazivový pruh) vpravo (HE, zvětšeno 100). (B) Pozitivní imunohistochemický průkaz IgG4 ve formě hnědého zabarvení cytoplazmy plazmatických buněk (zvětšeno 400). 
Dominantním klinickým projevem posuzovaného pozorování byl plíživě gradující exoftalmus pravého oka při asymetrickém postižení orbit zánětlivým infiltrátem. Specifikem studie pak je možnost přímé jeho analýzy v tkáni orbity, penetrující v infraorbitálním kanálku podél maxilárního nervu do podkoží obličeje; v indexovaných referencích jsme nenašli precedens pro takovou situaci. Jednostranný exoftalmus je málo frekventní projev nemocí spjatých s IgG4: v souboru 114 nemocných japonské populace není zmiňován ani jednou (5). Pozoruhodné je současně to, že infiltrace měkkých tkání orbity, v jednom případě provázená zvětšením slzné žlázy, byla zaznamenána u 2 ze 4 případů s rezistencí na glukokortikoid, ale responzivních na rituximab (13). Ve zde hodnoceném pozorování byla odpověď na glukokortikoid tak pohotová, že klinické projevy orbitálního výhřezu do obličeje vymizely během prvních tří dnů terapie. Nutno dodat, že jednostranný exoftalmus byl prognózu určující projev nemoci a hlavní důvod pro neodkladný start terapie. V revmatologické diferenciální diagnostice doposud představoval obdobnou situaci pouze jednostranný exoftalmus při retrobulbárním granulomu u Wegenerovy choroby. Objektivně doložený anamnestický údaj o čtyři roky trvajícím stabilizovaném zvětšení hlavy pankreatu svědčí pro nenádorový původ. Nejspíše jde o další orgánovou manifestaci nemoci spjaté s IgG4, která se v tomto pozorování dominantně manifestovala obrazem MCh a exoftalmem pravého oka.
Podpořeno výzkumným záměrem MZ ČR 00179906.
Prof. MUDr. Zbyněk Hrnčíř, DrSc.
II. interní klinika LFUK s FN
Fakultní nemocnice
Sokolská 581
500 05 Hradec Králové
e-mail: hrncir@fnhk.cz
Zdroje
1. Ihler S, Harrison JD. Mikuliczęs disease and Mikuliczęs syndrome: Analysis of the original case report of 1892 in the light of current knowledge identifies a MALT lymphoma. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2005; 100 : 334-339.
2. Takano K, Yamamoto M, Takahashi H, Shinomura Y, Imai K, Himi T. Clinicopathologic similarities between Mikulicz disease and Küttner tumor. Am J Otolaryngology – Head Neck Med Surg 2010; 31 : 429-434.
3. Tziofas AG, Youihou P, Moutsopoulos HM. Sjögrenęs syndrome. In: Isenberg DA, Maddison JP, Woo P, Glass D, Breedveld FC. „Oxford textbook of rheumatology“, vyd. 3, Oxford Univ. Press, 2005, Oxford, 921-933.
4. Carsons S. Sjögrenęs syndrome. In: Harris DE, Jr, Budd R.C, Firestein GS, Genovese MC, Sergent JS, Ruddy S, Sledge CB. Kelleyęs textbook of rheumatology, vyd. 7, Elsevier Science (USA), 2005, Philadelphia, 1115-1124.
5. Zen Y, Nakanuma Y. IgG4-related disease (A cross-sectional study of 114 cases). Am J Surg Pathol 2010; 34 : 1812-1819.
6. Masaki Y, Dong L, Kurose N, Kitigawa K, Morikawa Y, et al. Proposal for a new clinical entity, IgG4-positive multiorgan lymphoproliferative syndrome: analysis of 64 cases of IgG4-related disorders. Ann Rheum Dis 2009;68 : 1310-1315.
7. Laco J, Steiner I, Holubec T, Dominik J, Holubcova Z, Vojacek J. Isolated thoracic aortitis: clinicopathological and immunohistochemical study of 11 cases. Cardiovascular Path 2010; Oct 29. doi: 10.1016/j. carpath.2010. 09. 003.
8. Yamamoto M, Harada S, Chara, M, Suzuki C, Naishiro Y, Yamamoto H, Takahashi H, Imai K. Clinical and pathological differences between Mikuliczęs disease and Sjögrenęs syndrome. Rheumatology 2005; 44 : 227-234.
9. Masaki Y, Sugai S, Umehara H. IgG4-related diseases including Mikuliczęs disease and sclerosing pancreatitis: diagnostic insights. J Rheumatol 2010; 37 : 1380-1385.
10. Aoki A, Sato K, Itabashi M, Takei T, Yoshida T, Arai J, Uchida K, Tsuchiya K, Nitta K. A case of Mikuliczęs disease complicated with severe interstitial nephritis with IgG4. Clin Exp Nephrol 2009; 13 : 367-372.
11. Shimoyama K, Ogawa N, Sawaki T, Karasawa H, Masaki Y, Kawasaba H, Fukushima T, Wano Y, Hirose Y, Umehara H. A case of Mikuliczęs disease complicated with interstitial nephritis successfully treated by high-dose corticosteroid. Med Rheumatol 2006; 16 : 176-182.
12. Suga K, Kawakami Y, Hiyama A, Hori A, Takeuchi M. F-18 FDG PET-CT findings in Mikulicz disease and systemic involvement of IgG4-related lesions. Clin Nucl Med 2009; 34 : 164-167.
13. Khosroshahi A, Bloch DB, Desphande V, Stone JH. Rituximab therapy leads to rapid decline of serum IgG4 levels and prompt clinical improvement in IgG4-related systemic disease. Arthritis Rheum 2010; 62 : 1755-1762.
14. Geyer JT, Desphande V. IgG4-associated sialadenitis. Curr Opin Rheumatol 2011; 23 : 95-101.
15. Laco J, Ryska A, Celakovsky P, Dolezalova H, Mottl R, Tucek L. Chronic sclerosing sialadenitis (Küttner tumor) as a member of IgG4-related diseases: a clinicopathological study of 6 cases from Central Europe. Histopathology 2011; 2011; 58 : 1157–1163.
16. Yamada K, Kawano M, Inoue R, Hamano R, Kakuchi Y, Fujii H, Matsumura M, Zen Y, Takahira M, Yachie, Yamagishi M. Clonal relationship between infiltrating immunoglobulin G4 (IgG4)-positive plasma cells in lacrimal glands and circulating IgG4-positive lymphocytes in Mickuliczęs disease. Clin Exp Immunol 2008; 152 : 432-439.
Štítky
Dermatologie Dětská revmatologie Revmatologie
Článek Zpráva z kongresu EULAR 2011
Článek vyšel v časopiseČeská revmatologie
Nejčtenější tento týden
2011 Číslo 3- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Daivobet gel – lékový profil
- Fixní kombinace kalcipotriol/betamethason v topické léčbě psoriázy
- Psoriáza a kouření – vzájemně se potencující rizika?
- Selektivní inhibitor IL-23 risankizumab: nejnovější posila v biologické léčbě psoriázy
-
Všechny články tohoto čísla
- Prevence vzniku nežádoucích gastrointestinálních účinků nesteroidních antirevmatik pomocí inhibitorů protonové pumpy. Výsledky epidemiologické studie GREAT
- Rituximab v běžné klinické praxi v léčbě aktivní revmatoidní artritidy
- Hallux valgus u pacientů s revmatoidní artritidou – současné možnosti operační terapie
- Mikuliczova choroba s jednostranným exoftalmem – onemocnění se vztahem k IgG4
- Abstrakta přednášek z IX. SLAPSKÉHO SYMPOSIA, MĚŘÍN, 16. – 18. ČERVEN 2011
- Zpráva z kongresu EULAR 2011
- Česká revmatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Hallux valgus u pacientů s revmatoidní artritidou – současné možnosti operační terapie
- Mikuliczova choroba s jednostranným exoftalmem – onemocnění se vztahem k IgG4
- Rituximab v běžné klinické praxi v léčbě aktivní revmatoidní artritidy
- Prevence vzniku nežádoucích gastrointestinálních účinků nesteroidních antirevmatik pomocí inhibitorů protonové pumpy. Výsledky epidemiologické studie GREAT
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



