-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaČasná diagnostika spondyloartritid
Early diagnosis of spondyloarthritis
Spondyloarthritides are chronic inflammatory rheumatic diseases which affect the axial skeleton and/or peripheral joints and have a strong association with HLA-B27 antigen. According to the prevailing symptoms spondyloarthritis can be further divided into predominantly axial or peripheral form.
This disease can gradually destroy affected joints with increasing delay between the onset of first symptoms and treatment commencement, therefore early diagnosis and treatment are necessary. Thus, we need to create simple reference strategies to enable primary care physicians effectively identify and refer these patients to a rheumatologist. Based on published data the most appropriate strategy for axial spondyloarthritis seems to be The Berlin algorithm. We do not have any clear recommendations for early referral for peripheral spondyloarthritis to date. However, patients in an increased risk of psoriatic arthritis can be detected by using the valid questionnaire for patients with psoriasis.Keywords:
spondyloarthritis, ankylosing spondylitis, psoriatic arthritis
Autoři: MUDr. Kristýna Grobelná; MUDr. Heřman Mann, Ph.D.
Působiště autorů: Revmatologický ústav: Na Slupi 4, Praha 2, 128 50
Vyšlo v časopise: Čas. Lék. čes. 2016; 155: 294-298
Kategorie: Přehledový článek
Souhrn
Spondyloartritidy jsou chronická revmatická onemocnění, jež spojuje zejména zánětlivé postižení axiálního skeletu a/nebo periferních kloubů a asociace s antigenem HLA-B27. V dnešní době preferujeme rozdělení spondyloartritid podle převažujících projevů na predominantně axiální a periferní formu.
Vzhledem k hrozící postupné destrukci kloubních struktur v případě časové prodlevy mezi prvními příznaky a nasazením terapie je kladen zvýšený důraz na časnou diagnostiku této potenciálně závažné nemoci. V případě axiálních spondyloartritid byla vyzkoušena řada referenčních strategií pro nemocné s chronickými bolestmi zad, ze kterých se jako nejvhodnější zatím jeví tzv. Berlínský algoritmus. U periferních spondyloartritid jasná doporučení pro odesílání k odbornému vyšetření prozatím chybějí, ale kupříkladu u psoriatické artritidy, lze využít validovaných dotazníků určených pro nemocné s psoriázou.Klíčová slova:
spondyloartritida, ankylozující spondylitida, psoriatická artritidaÚvod
Spondyloartritidy (SpA) jsou skupinou zánětlivých revmatických onemocnění, do níž řadíme ankylozující spondylitidu (AS), reaktivní artritidu, psoriatickou artritidu (PsA), artritidu spojenou s nespecifickým střevním zánětem, juvenilní a nediferencovanou spondyloartritidu. Prevalence spondyloartritid v populaci je odhadována na 1−2 % procenta, což je více než v případě revmatoidní artritidy.
Celá skupina SpA je charakterizovaná asociací s přítomností antigenu HLA-B27, absencí protilátkové aktivity a obdobnými klinickými projevy, mezi které patří asymetrická periferní oligoartritida, sakroiliitida, spondylitida, entezitida, daktylitida a uveitida.
Dle převažujícího kloubního postižení můžeme spondyloartritidy zjednodušeně dělit na predominantně axiální a predominantně periferní formu, čehož využívají i klasifikační kritéria odborné společnosti ASAS (Assessment of SpondyloArthritis International Society). Takovéto dělení může být rovněž i určitou výhodou hned z několika důvodů − jednak u části pacientů nemůžeme onemocnění spolehlivě zařadit pod jednu chorobnou jednotku a dále se v případě přítomnosti axiálního postižení liší terapeutický přístup k pacientovi.
Axiální spondyloartritidy
Axiální spondyloartritidy (axSpA) jsou charakterizovány přítomností zánětlivého postižení páteře a/nebo sakroiliakálních (SI) skloubení. Diagnóza se v praxi většinou stanovuje na základě splnění klasifikačních kritérií ASAS (viz tab. 1) (1), která zahrnují přítomnost sakroiliitidy na rentgenovém snímku nebo na magnetické rezonanci (MRI), současně musí být přítomen alespoň jeden specifický příznak této choroby. Při průkazu pozitivity antigenu HLA-B27 je třeba dvou dalších specifických příznaků. Základní podmínkou pro použití těchto klasifikačních kritérií je přítomnost chronické, alespoň tři měsíce trvající bolesti zad, která vznikla ve věku nižším než 45 let (viz obr. 1).
Obr. 1. Ankylozující spondylitida <em>(z fotoarchivu Revmatologického ústavu)</em> 
Tab. 1. Kritéria ASAS pro axiální spondyloartritidu (pacienti s chronickou bolestí zad a začátkem obtíží před 45. rokem) (1) 
Pozn. CRP C-reaktivmí protein, IBD - nespecifický střevní zánět, MRI - magnetická rezonance, NY - Newyorská kritéria. Podle výsledků zobrazovacích vyšetření dělíme axSpA na non-radiografickou axSpA (nr-axSpA), při které není rtg průkaz sakroiliitidy, a na ankylozující spondylitidu (AS). Samotná AS je asi 3× častější u mužů než u žen a typicky začíná mezi 20. a 30. rokem věku. Nr-axSpA je někdy vnímána jako předstupeň vývoje AS. I když existuje mnoho podobností mezi těmito jednotkami, jakými jsou věk při objevení prvních příznaků, délka trvání symptomů nebo klinické manifestace, můžeme najít i drobné rozdíly například v distribuci onemocnění mezi pohlavími (u nr-axSpA jsou ženy i muži postiženi podobně často), ve stupni limitací spojených s mobilitou nebo sérovými hladinami zánětlivých markerů, které jsou prokazatelně vyšší u AS (2), což jsme prokázali i na kohortě pacientů s axSpA sledovaných v rámci Revmatologického ústavu (viz tab. 2 a obr. 2). Podle nejnovějších údajů progreduje po dvouletém trvání nemoci do AS pouze 12 % pacientů s nr-axSpA (3). Při dlouhodobém sledování pacientů (8−10 let) se již výsledky studií mírně rozcházejí (progrese u 14−59 % nr-axSpA), nicméně z pozorování lze vyvodit, že pravděpodobnost progrese se s délkou trvání onemocnění zvyšuje, ale u části nemocných se AS nikdy nerozvine (4, 5).
Tab. 2. Rozdíl v distribuci onemocnění mezi pohlavím u nemocných s non-radiografickou axiální spondyloartritidou a ankylozující spondylitidou v kohortě pacientů z Revmatologického ústavu 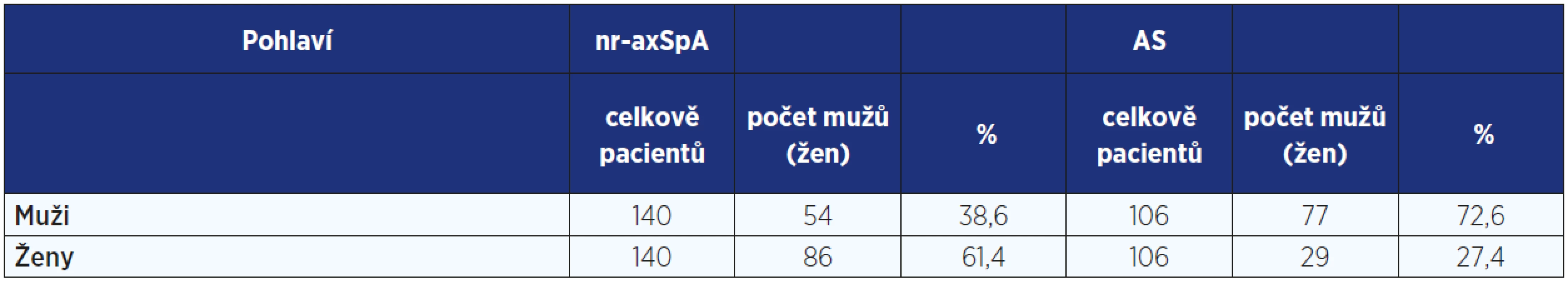
Pozn. AS - ankylozující spondylitida, CRP - C-reaktivní protein, nr-axSpa - non-radiografická axiální spondyloartritida Obr. 2. Rozdíl mezi sérovými hladinami C-reaktivního proteinu u pacientů s nr-axSpA a AS 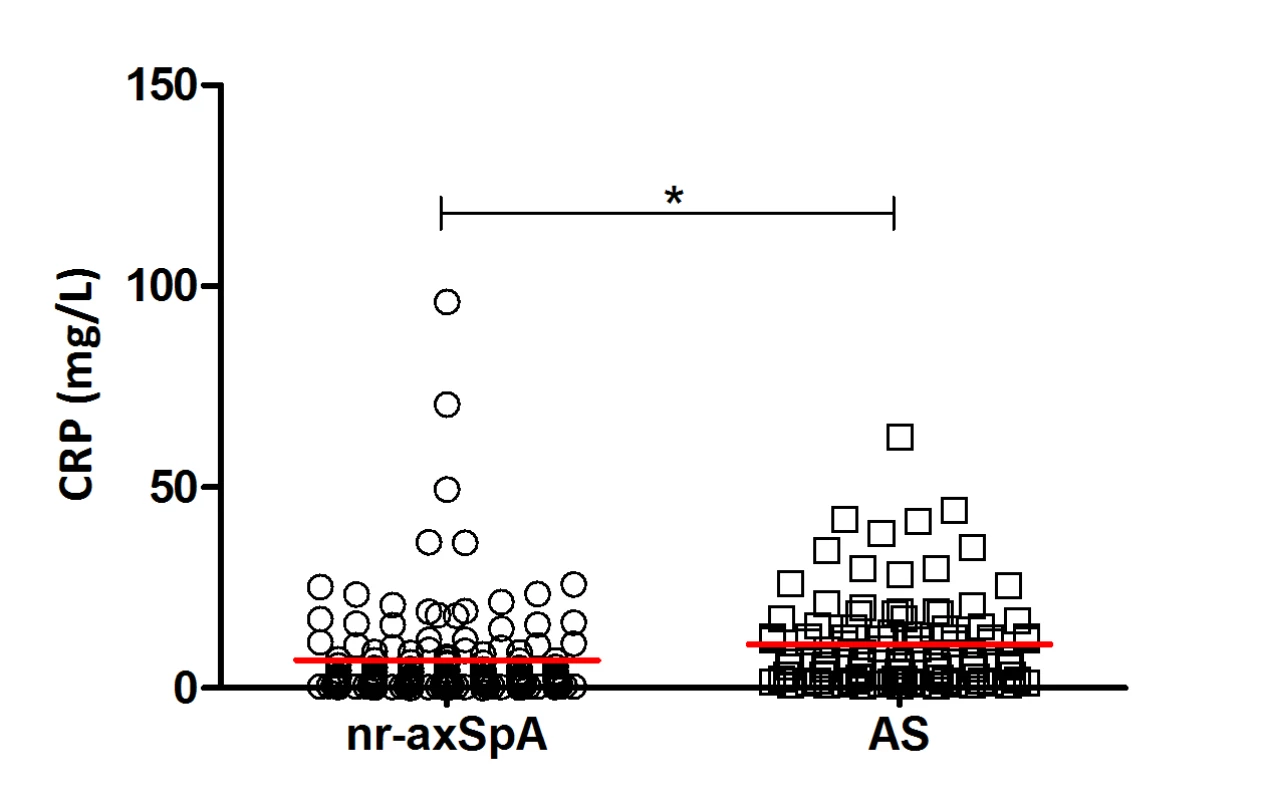
Zásadní rozdíl v diagnostice těchto dvou jednotek stojí na výsledcích zobrazovacích metod. Metodou volby stále zůstává klasický rentgenový snímek SI skloubení, až ve druhé linii je při přetrvávajícím podezření na axSpA doporučeno MRI vyšetření. Pouze v případě krátkého trvání klinických projevů či nízkého věku vyšetřovaného lze MRI použít jako první zobrazovací metodu (6). Základním požadavkem k určení diagnózy AS je kromě přítomnosti klinických projevů také rentgenový průkaz sakroiliitidy (3. stadium jednostranně nebo 2. stadium oboustranně). U nr-axSpA naopak rentgenologický nález neodpovídá výše zmíněným stadiím, její diagnostika je postavena na přítomnosti subchondrálního kostního edému jakožto ukazatele aktivního zánětu SI skloubení při MRI vyšetření (1). I přes zásadní postavení kostního edému v rámci diagnostiky není jeho specificita pro axiální spondyloartritidy vysoká. Udává se, že až u 50 % nemocných je tato léze v oblasti SI skloubení příznakem jiného onemocnění (např. mechanický stres, ileitis condensans, fraktury, nádory), rovněž je třeba uvézt, že až jedna třetina pacientů s axSpA nemá kostní edém na SI skloubení přítomný vůbec (7, 8).
Časná diagnostika axiálních spondyloartritid
Vzhledem k tomu, že axiální spondyloartritida může postupně progredovat od mírných bolestí zad až k úplné ztrátě soběstačnosti (9), je v dnešní době kladen důraz na časné stanovení správné diagnózy a zahájení léčby obecně vedoucí k lepší prognóze pacienta. V našich podmínkách dochází ke zpoždění diagnózy o 6−9 let. Jedním z hlavních důvodů této časové prodlevy je pozdní odeslání pacienta k vyšetření v revmatologické ambulanci, což může být způsobeno podceněním prvotních obtíží samotným pacientem nebo jeho praktickým lékařem.
Prvním příznakem nemoci bývá ve většině případů chronická bolest zad, nicméně pouze 5 % těchto bolestí v populaci je způsobeno axSpA (10). U pacientů s axSpA je nutné diferencovat zánětlivý charakter bolesti od mechanické příčiny, která vzniká většinou akutně a obvykle pomine do několika týdnů. Typická zánětlivá bolest, kterou nacházíme u pacientů s axSpA, se většinou objevuje u mladších osob (v drtivé většině případů před 45. rokem věku) a nástup obtíží je obvykle pozvolný. Bolesti bývají nejhorší v noci nebo ráno, často jsou spojené s ranní ztuhlostí a zlepšují se po rozcvičení s opětovným zhoršením při delší nečinnosti. Zánětlivá bolest zad obvykle dobře odpovídá na léčbu nesteroidními antirevmatiky. Nejnovější definice zánětlivé bolesti zad vznikla v rámci aktivit společnosti ASAS (viz tab. 3) (11).
Tab. 3. Kritéria zánětlivé bolesti zad dle ASAS (11) 
V klinických hodnoceních byly zkoušeny různé referenční strategie zabývající se selekcí pacientů s možnou axSpA. Většina filtrů byla postavena na přítomnosti chronické zánětlivé bolesti zad, ke které se přidávaly další typické příznaky axSpA, jakými jsou přítomnost antigenu HLA-B27, záchyt sakroiliitidy na zobrazovacích metodách, elevace CRP a další. V praxi se zatím nejčastěji doporučuje použití tzv. Berlínských kritérií, kdy jsou k revmatologickému vyšetření odesíláni nemocní s chronickou bolestí zad, jejichž obtíže splňují atributy zánětlivé bolesti, nebo s pozitivitou HLA-B27, eventuálně s prokázanou sakroiliitidou pomocí rentgenového či MRI vyšetření (viz obr. 3) (12). Tento algoritmus je také základem doporučeného postupu Společnosti všeobecného lékařství ČLS JEP a České revmatologické společnosti ČLS JEP z roku 2014 (www.svl.cz/files/files/Doporucene-postupy-od-2013/DP_Revmatologie.pdf).
Obr. 3. Berlínský referenční algoritmus (12) 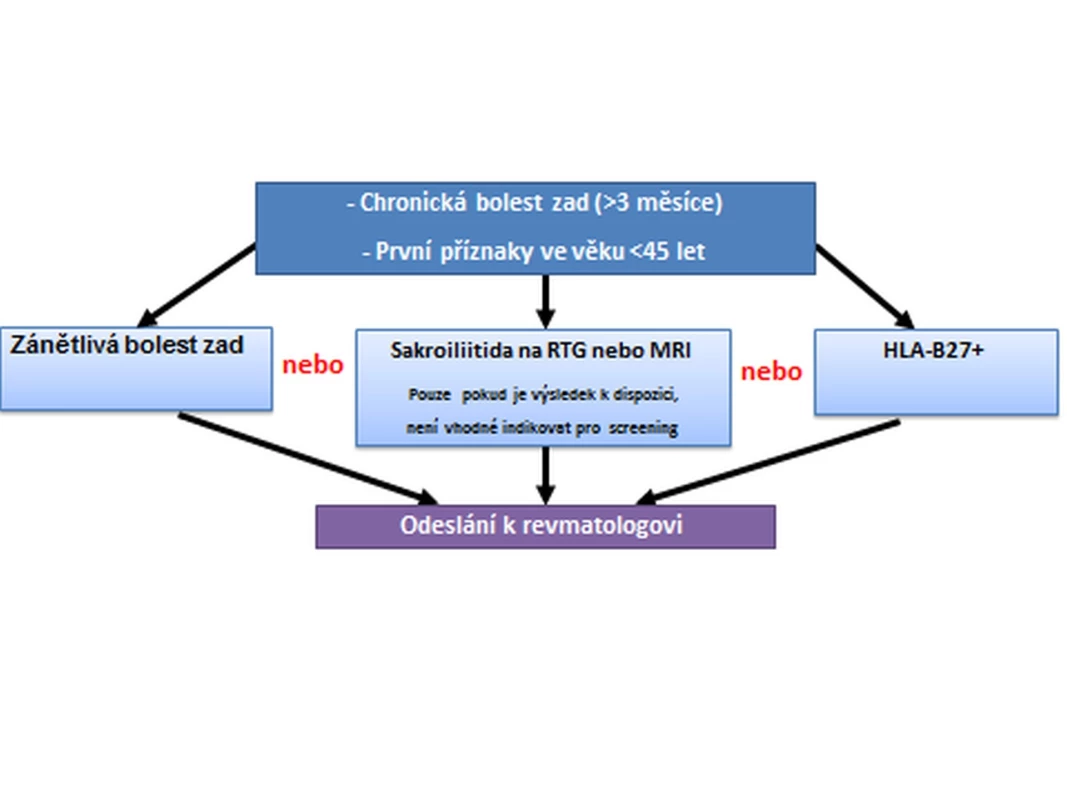
V roce 2015 vznikla nová doporučení ASAS pro včasné odeslání pacientů se suspektní axSpA, podle kterých by měl být pacient s chronickou bolestí zad trvající alespoň 3 měsíce a s počátkem obtíží před 45. rokem věku odeslán k vyšetření revmatologem, pokud má alespoň jeden z následujících parametrů: zánětlivá bolest zad, pozitivita antigenu HLA-B27, sakroiliitida zjištěná pomocí doporučených zobrazovacích metod (pokud je výsledek vyšetření k dispozici), periferní manifestace (artritida, entezitida, daktylitida), extraartikulární manifestace (psoriáza, idiopatický střevní zánět, uveitida), pozitivní rodinná anamnéza, dobrá odpověď na nesteroidní antirevmatika, elevace zánětlivých markerů (viz tab. 4) (13). Ovšem tento nový algoritmus zatím nebyl prospektivně vyzkoušen v praxi a při zpětné evaluaci ve skupině 941 nizozemských nemocných sice senzitivita dosahovala 100 %, nicméně specificita pouhých 19 % (pozitivní prediktivní hodnota 23 %). Proto je zatím otázkou, zda je tato nová referenční strategie vhodná pro použití v běžné praxi.
Tab. 4. Doporučení ASAS – časné odeslání pacientů suspektních z axSpA – pro praktické lékaře a nerevmatology (13) 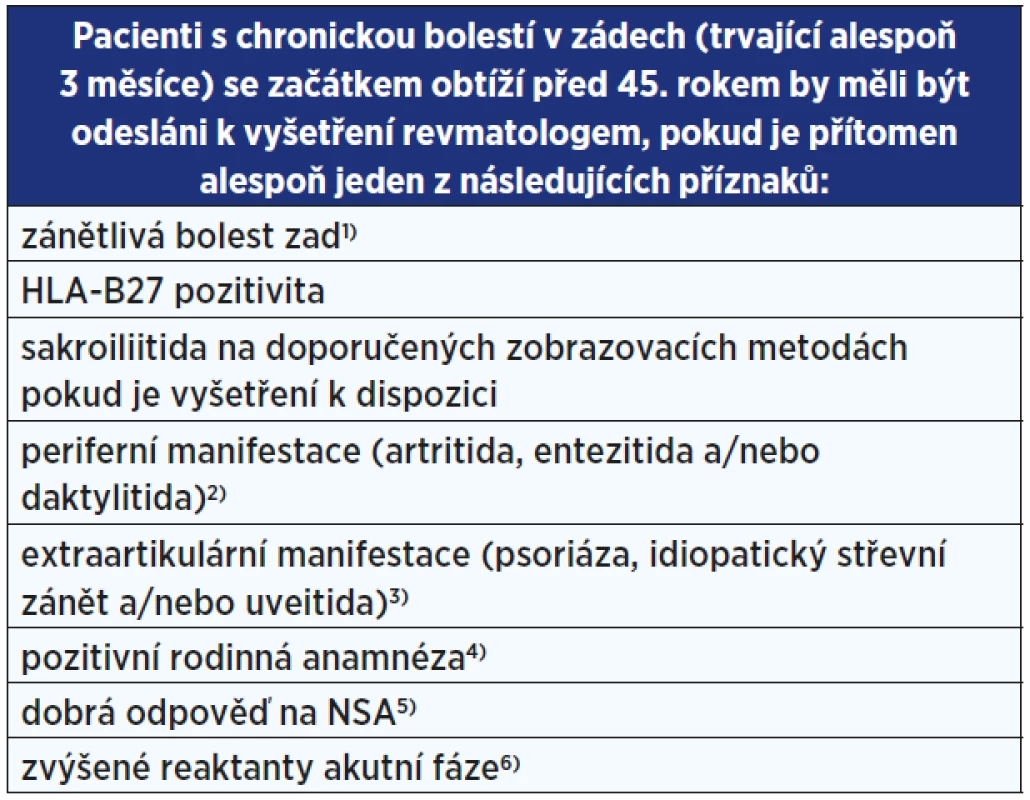
Pozn.: 1) Preferenčně definice zánětlivé bolesti zad dle ASAS. 2) Artritida: v minulosti či nyní lékařem potvrzená aktivní synovitida; entezitida (paty): v minulosti či nyní přítomná spontánně vzniklá bolest nebo zvýšená citlivost v oblasti úponů Achillovy šlachy nebo plantární fascie; daktylitida: v minulosti či nyní přítomná daktylitida potvrzená lékařem. 3) Extraartikulární manifestace: v minulosti či nyní psoriáza, nespecifický střevní zánět a/nebo uveitida potvrzená lékařem. 4) Pozitivní rodinná anamnéza: přítomnost a) AS, b) psoriázy, c) akutní uveitidy, d) reaktivní artritidy, e) nespecifického střevního zánětu u prvostupňových a druhostupňových příbuzných. 5) Dobrá odpověď na nesteroidní antirevmatika: 24–48 hod po plné dávce vymizení či výrazné zlepšení bolestí zad. 6) Koncentrace C-reaktivního proteinu v séru nebo sedimentace erytrocytů nad horním limitem normy po vyloučení dalších příčin možné elevace. Periferní spondyloartritida
Periferní spondyloartritidy (pSpA) jsou charakterizované přítomností zánětlivého postižení periferních kloubů, které bývá obvykle asymetrické s preferenčním postižením dolních končetin. Současně v laboratoři nenacházíme přítomnost protilátkové aktivity charakteristické pro jiné formy artritid.
Dalším typickým periferním příznakem je entezitida definovaná jako zánět v oblasti inzerce svalového úponu ke kosti. Klinicky se entezitida projevuje palpační bolestivostí v predilekčních lokalizacích, což je málo specifický nález. K verifikaci diagnózy může pomoci sonografický průkaz strukturálních změn spolu s pozitivním barevným mapováním. Nejčastější lokalizace bývá při úponech Achillovy šlachy a plantární fascie.
Daktylitidou, třetím typickým příznakem pSpA, rozumíme zánětlivou afekci celého prstu; je tvořena artritidou interfalangeálních kloubů a současnou tenosynovitidou flexoru, často bývá pro svůj vzhled rovněž označována jako „párkový prst“. Daktylitida je častější na dolních končetinách a může být prvním příznakem spondyloartritidy.
Klasifikační kritéria pro pSpA podle ASAS jsou postavena na aktuální přítomnosti alespoň jednoho ze tří výše vyjmenovaných příznaků spolu s anamnézou nebo přítomností minimálně jednoho či dvou z přesně definovaných příznaků a projevů (viz tab. 5) (14). Někteří autoři se domnívají, že artritida u pSpA může být jednoduše zaměněna s jinými formami časných artritid, a dále, že klinické příznaky podobné entezitidám mohou být přítomné i u různých druhů nezánětlivých onemocnění (15, 16). Právě z tohoto důvodu došlo mezi roky 2014 a 2015 k opětovnému hodnocení pacientů z validační kohorty ASAS. Cílem bylo zejména stanovit prediktivní hodnotu ASAS kritérií pro pSpA (a axSpA) porovnáním výsledků původního vyšetření s konečnou diagnózou po 5letém sledování pacientů z dříve definované kohorty. Výsledkem byla vysoká prediktivní hodnota výše uvedených kritérií (89,5 %), dle závěrů studie dokonce entezitida jakožto součást vstupních kritérií snižuje možnost nesprávného zařazení pacientů do skupiny pSpA (17).
Tab. 5. Kritéria ASAS pro periferní spondyloartritidu (14) 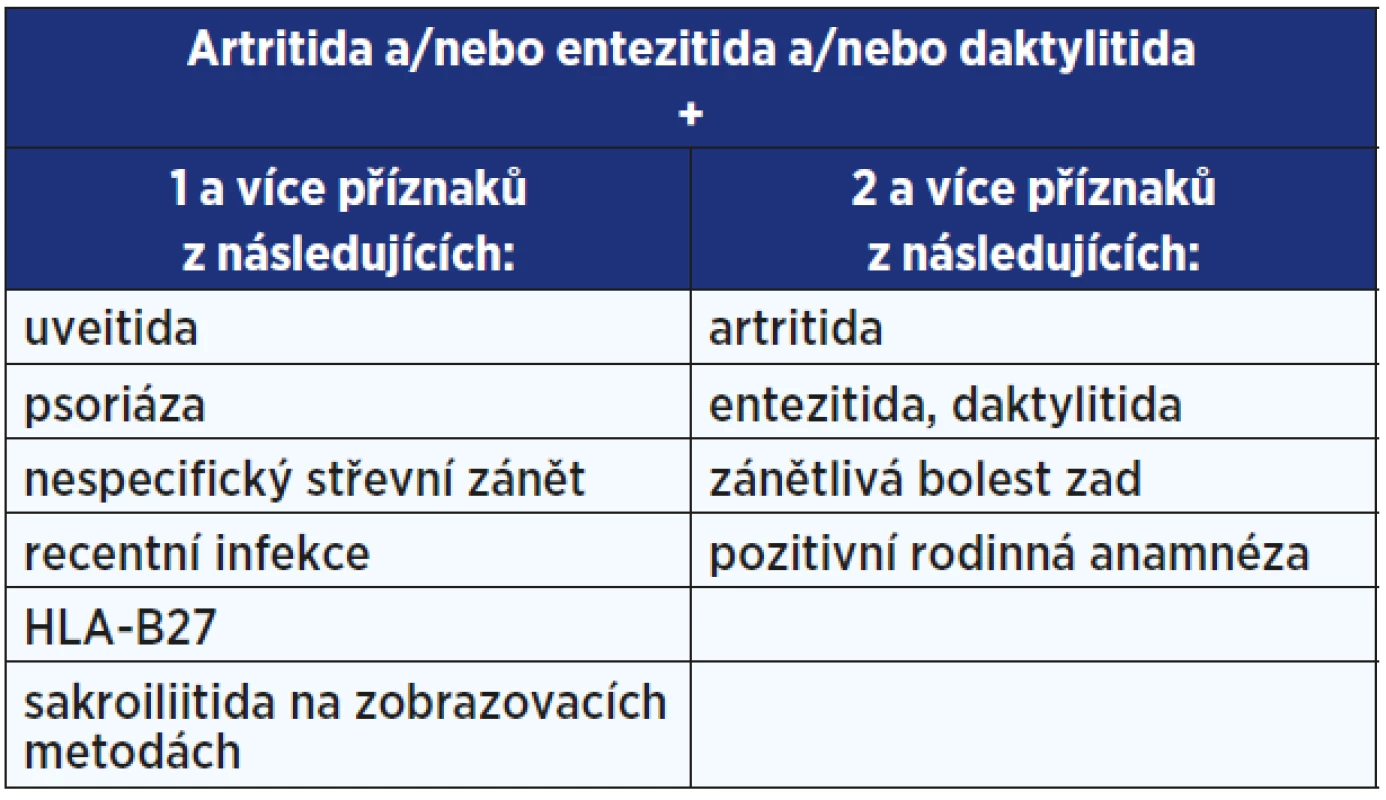
Časná diagnostika periferních spondyloartritid
Na rozdíl od axSpA neexistuje u pSpA jasná strategie, kdy odeslat pacienta k vyšetření do revmatologické ambulance. K dispozici máme jen několik doporučení vztažených pro jednotlivé diagnózy. Jedním z typů pSpA je psoriatická artritida (PsA), která postihuje stejným dílem obě pohlaví, s nejvyšší incidencí mezi 35. a 45. rokem věku (18). Recentní analýza 20 epidemiologických studií ukázala přítomnost PsA u 7−26 % pacientů s psoriázou (19).
Ve většině případů kožní projevy psoriázy předcházejí kloubnímu postižení, proto jsou dermatologové ve výhodné pozici pro časný záchyt periferní artritidy. Vyšší riziko vzniku artritidy mají zejména pacienti s extenzivním postižením kůže, nemocní hospitalizovaní pro komplikace při psoriáze nebo kupříkladu i pacienti s nízkou kvalitou života. Riziko je významně vyšší u nemocných, kteří mají příbuzné prvního stupně s psoriatickou artritidou (20). Nález dystrofických nehtů při fyzikálním vyšetření patří rovněž mezi rizikové faktory budoucího vývoje artritidy (21).
V rámci setkání Group for Reaserch and Assesment of Psoriasis and Psoriatic Arthritis (GRAPPA) v roce 2007 byly hodnoceny screeningové dotazníky, z nichž byly Toronto Psoriatic Arthritis Screening (ToPAS) a Psoriatic Arthritis Screening and Evaluation (PASE) navrženy jako nejpřesnější metody screeningu při validaci psoriatické artritidy (22, 23). O něco později byl navrhnut ještě dotazník Early Arthritis for Psoriatic Patients (EARP), který se svou senzitivitou a specificitou ostatním dotazníkům vyrovnává (24). Tyto dotazníky samozřejmě nedokáží plně nahradit vyšetření odborníkem, ale slouží ke zvýšení detekce PsA u pacientů s psoriázou a mohou být použité jako screeningový nástroj pro odeslání nemocných k revmatologickému vyšetření.
Závěr
Spondyloartritidy jsou chronická zánětlivá revmatická onemocnění, která prokazatelně snižují kvalitu života pacientů a mohou vést k jejich úplné invalidizaci. Časná detekce spolu se současným zahájením léčby zpomaluje či úplně zabraňuje další progresi kloubních destrukcí a zlepšuje nejen fyzický, ale i psychický stav pacienta. Vzhledem k nízké specificitě prvních příznaků je nicméně potřeba určité selekce suspektních pacientů, čímž se zkrátí nejen čekací lhůta na vyšetření v revmatologické ambulanci, ale samozřejmě i prodleva mezi objevením se prvních příznaků a stanovením diagnózy.
V Revmatologickém ústavu funguje již několik let ambulance časných spondyloartritid, kde jsou pacienti odeslaní se zánětlivou bolestí zad vyšetřeni a v případě průkazu axiální spondyloartritidy dále dlouhodobě sledováni. Díky vzájemné spolupráci byla vytvořena banka biologického materiálu sloužící k dalšímu výzkumu patogenetických mechanismů u axiálních spondyloartritid.
Podpořeno institucionální podporou MZ ČR 023728 a SVV 260263.
Seznam použitých zkratek
AS ankylozující spondylitida
ASAS Assessment of SpondyloArthritis International Society
axSpA axiální spondyloartritida
CRP C-reaktivní protein
EARP Early Arthritis for Psoriatic Patients
GRAPPA Group for Reaserch and Assessment of Psoriasis and Psoriatic Arthritis
IBD idiopatický střevní zánět
MRI magnetická rezonance
nr-axSpA non-radiografická axiální spondyloartritida
PASE Psoriatic Arthritis Screening and Evaluation
PsA psoriatická artritida
pSpA periferní spondyloartritida
SI sakroiliakální
SpA spondyoartritida
ToPAS Toronto Psoriatic Arthritis Screening
Adresa pro korespondenci:
MUDr. Kristýna Grobelná
Revmatologický ústav
Na Slupi 4
128 50 Praha 2
Tel.: 724 061 415
e-mail: grobelna@revma.cz
Zdroje
1. Rudwaleit M, Braun J, Sieper J; Assessment of SpondyloArthritis International Society. [ASAS classification criteria for axial spondyloarthritis]. Zeitschrift für Rheumatologie 2009; 68 : 591−593.
2. Baraliakos X, Braun J. Non-radiographic axial spondyloarthritis and ankylosing spondylitis: what are the similarities and differences? RMD Open 2015; 1 (Suppl. 1): e000053.
3. Rudwaleit M, Haibel H, Baraliakos X et al. The early disease stage in axial spondylarthritis: results from the German Spondyloarthritis Inception Cohort. Arthritis Rheum 2009; 60 : 717−727.
4. Sampaio-Barros PD, Bortoluzzo AB, Conde RA et al. Undifferentiated spondyloarthritis: a longterm followup. J Rheumatol 2010; 37 : 1195−1199.
5. Aydin SZ, Maksymowych WP, Bennett AN et al. Validation of the ASAS criteria and definition of a positive MR of the sacroiliac joint in an inception cohort of axial spondyloarthritis followed up for 8 years. Ann Rheum Dis 2012; 71 : 56−60.
6. Mandl P, Navarro-Compán V, Terslev L et al. EULAR recommendations for the use of imaging in the diagnosis and management of spondyloarthritis in clinical practice. Ann Rheum Dis 2015; 74 : 1327−1339.
7. Rudwaleit M, Jurik AG, Hermann KG et al. Defining active sacroiliitis on magnetic resonance imaging (MR) for classification of axial spondyloarthritis: a consensual approach by the ASAS/OMERACT MR group. Ann Rheum Dis 2009; 68 : 1520−1527.
8. Jans L, Van Praet L, Elewaut D et al. MR of the SI joints commonly shows non-inflammatory disease in patients clinically suspected of sacroiliitis. Eur J Radiol 2014; 83 : 179−184.
9. Boonen A, Brinkhuizen T, Landewe R et al. Impact of ankylosing spondylitis on sick leave, presenteeism and unpaid productivity, and estimation of the societal cost. Ann Rheum Dis 2010; 69 : 1123−1128.
10. Underwood MR, Dawes P. Inflammatory back pain in primary care. Br J Rheumatol 1995; 34 : 1074−1077.
11. Sieper J, van der Heijde D, Landewe R et al. New criteria for inflammatory back pain in patients with chronic back pain: a real patient exercise by experts from the Assessment of SpondyloArthritis international Society (ASAS). Ann Rheum Dis 2009; 68 : 784−788.
12. Brandt HC, Spiller I, Song IH et al. Performance of referral recommendations in patients with chronic back pain and suspected axial spondyloarthritis. Ann Rheum Dis 2007; 66 : 1479−1484.
13. Poddubnyy D, van Tubergen A, Landewé R et al. Development of an ASAS-endorsed recommendation for the early referral of patients with a suspicion of axial spondyloarthritis. Ann Rheum Dis 2015; 74 : 1483−1487.
14. Rudwaleit M, van der Heijde D, Landewe R et al. The Assessment of SpondyloArthritis International Society classification criteria for peripheral spondyloarthritis and for spondyloarthritis in general. Annals of the rheumatic diseases 2011; 70 : 25−31.
15. Gladman DD. Editorial: What is peripheral spondyloarthritis? Arthritis Rheumatol (Hoboken, N.J.) 2015; 67 : 865−868.
16. Garg N, van den Bosch F, Deodhar A. The concept of spondyloarthritis: where are we now? Best Pract Res Clin Rheumatol 2014; 28 : 663−672.
17. Sepriano A, Landewe R, van der Heijde D et al. Predictive validity of the ASAS classification criteria for axial and peripheral spondyloarthritis after follow-up in the ASAS cohort: a final analysis. Ann Rheum Dis 2016; 75 : 1034−1042.
18. Gladman DD. Psoriatic arthritis. Rheum Dis Clin North Am 1998; 24 : 829−844, x.
19. Prey S, Paul C, Bronsard V et al. Assessment of risk of psoriatic arthritis in patients with plaque psoriasis: a systematic review of the literature. J Eur Acad Dermatol Venereol 2010; 24 (Suppl. 2): 31−35.
20. Busse K, Liao W. Which psoriasis patients develop psoriatic arthritis? Psoriasis Forum 2010; 16 : 17−25.
21. Wilson FC, Icen M, Crowson CS et al. Incidence and clinical predictors of psoriatic arthritis in patients with psoriasis: a population-based study. Arthritis Rheum 2009; 61 : 233−239.
22. Gladman DD, Schentag CT, Tom BD et al. Development and initial validation of a screening questionnaire for psoriatic arthritis: the Toronto Psoriatic Arthritis Screen (ToPAS). Ann Rheum Dis 2009; 68 : 497−501.
23. Husni ME, Meyer KH, Cohen DS et al. The PASE questionnaire: pilot-testing a psoriatic arthritis screening and evaluation tool. J Am Acad Dermatol 2007; 57 : 581−587.
24. Tinazzi I, Adami S, Zanolin EM et al. The early psoriatic arthritis screening questionnaire: a simple and fast method for the identification of arthritis in patients with psoriasis. Rheumatology (Oxford, England) 2012; 51 : 2058−2063.
Štítky
Adiktologie Alergologie a imunologie Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská gastroenterologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská otorinolaryngologie Dětská psychiatrie Dětská revmatologie Diabetologie Farmacie Chirurgie cévní Algeziologie Dentální hygienistka
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
- Přerušovaný půst může mít významná zdravotní rizika
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Jak a kdy u celiakie začíná reakce na lepek? Možnou odpověď poodkryla čerstvá kanadská studie
- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Doc. Jitka Fricová: V USA nasazovali fentanyl poměrně nekriticky, v Česku je situace jiná
-
Všechny články tohoto čísla
- Editorial
- 15 let zkušeností s biologickou léčbou zánětlivých revmatických onemocnění v národním registru ATTRA
- Časná diagnostika spondyloartritid
- Diferenciální diagnostika monoartritid
- Osteoartróza ručních kloubů
- Raynaudův fenomén
- Imunitně zprostředkovaná nekrotizující myopatie asociovaná s léčbou statiny
- Kardiovaskulární riziko u revmatických onemocnění
- Vybrané kapitoly z intenzivní péče
- Ceny předsednictva ČLS JEP za nejlepší vědecké práce za rok 2015
- 70 let profesora Vladimíra Paličky
- Životní jubileum prof. MUDr. Rostislava Koďouska, DrSc.
- Zemřel prof. MUDr. PhDr. Eugen Strouhal, DrSc.
- Jubilanti – listopad 2016
- Přednáškové večery Spolku českých lékařů (listopad − prosinec 2016)
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Diferenciální diagnostika monoartritid
- Osteoartróza ručních kloubů
- Raynaudův fenomén
- Imunitně zprostředkovaná nekrotizující myopatie asociovaná s léčbou statiny
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



