-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Tuberkulóza pečene − kazuistika
Liver Tuberculosis − a case report
Tuberculosis remains a global health issue affecting millions of people worldwide. Pulmonary form of tuberculosis presents 80−90% of cases with prevalence declining worldwide. On the other hand, extrapulmonary tuberculosis remains at the same level. Extrapulmonary tuberculosis cases are rare at our department. In our article we present a patient who underwent a liver resection with an unexpected finding of liver tuberculosis. In this form of tuberculosis it is difficult to establish a definite diagnosis since clinical symptoms and results of imaging tests maybe equivocal orin determinate. The rare occurrence and the fact that the majority of extrapulmonary tuberculosis cases are not transmitted to other patients lead to lower attention of health professionals. The goal of our article is to bring this rare form of tuberculosis to attention. Inclusion of this form of tuberculosis in differential diagnosis may help to establish correct a diagnosis and therapy.
Key words:
extrapulmonary tuberculosis − liver
Autoři: V. Pribula 1; J. Bodnár 2; A. Vrzgula 1
Působiště autorů: Chirurgická klinika Lekárskej fakulty Univerzity Pavla Jozefa Šafárika v Košiciach, Nemocnica Košice−Šaca a. s., 1. súkromná nemocnica 1; Alphamedical, s. r. o., Diagnostické centrum patologie, Košice 2
Vyšlo v časopise: Rozhl. Chir., 2018, roč. 97, č. 8, s. 394-398.
Kategorie: Kazuistika
Souhrn
Tuberkulóza je aj v súčasnosti pretrvávajúcim globálnym problémom postihujúcim milióny obyvateľov zeme. Pľúcna tuberkulóza tvorí 80−90% všetkých foriem tuberkulózy a jej prevalencia je v celosvetovom meradle na ústupe. Naproti tomu mimopľúcna forma ostáva viacmenej na stabilnej úrovni. Výskyt mimopľúcnej tuberkulózy je i na našom pracovisku ojedinelý. V článku informujeme o pacientovi, ktorý podstúpil resekciu pečene s nečakaným nálezom pečeňovej formy tohto ochorenia. Problémom tohto typu tuberkulózy je náročnosť v stanovení definitívnej diagnózy, keďže klinické symptómy a výsledky zobrazovacích vyšetrení môžu byť neisté a neurčité. Jej pomerne zriedkavý výskyt a fakt, že väčšina prípadov extrapulmonálnej tuberkulózy nie je zdrojom prenosu ochorenia, má za následok určité zníženie pozornosti zo strany odbornej verejnosti. Cieľom článku je upriamiť pozornosť na túto zriedkavú formu tuberkulózneho ochorenia. Jej predvídanie v rámci diferenciálnej diagnostiky rozhodne o správnosti stanovenia diagnostického a liečebného postupu.
Kľúčové slová:
mimopľúcna tuberkulóza − pečeň
Úvod
Do tridsiatych rokov 20. storočia bola tuberkulóza najčastejšou príčinou smrti [1]. V súčasnosti je tuberkulóza endemickým ochorením. Odhaduje sa, že v roku 2015 ochorelo na TBC 10,4 milióna ľudí a zaradila sa do desiatky najčastejších príčin smrti na svete, čím prevyšuje aj AIDS ako príčinu smrti na infekčné ochorenie [2].
V roku 2016 bolo nahlásených do národných tuberkulóznych programov WHO 6,6 milióna prípadov tuberkulózy [3]. Výskyt tuberkulózy v Európskej únii patrí k najnižším na svete a počet nových prípadov klesá približne o 5 % ročne [4].
Mimopľúcna tuberkulóza vzniká následkom hematogénneho alebo lymfatického šírenia mykobaktérií. Výsledkom šírenia baktérií a stimulácie špecifického imunitného systému je vytváranie enkapsulovaných granulómov, ktoré obsahujú viabilné bacily. Toto sa môže odohrať v ktoromkoľvek časovom intervale po primárnom infekte, bežne však až o niekoľko rokov alebo desaťročí. Zmena imunitných mechanizmov podieľajúcich sa na tvorbe granulómov predisponuje k reaktivácii latentnej tuberkulózy na aktívnu tuberkulóznu infekciu [5].
Brušná tuberkulóza je zriedkavou formou v rámci mimopľúcnej tuberkulózy a pečeňová forma je i v rámci brušnej tuberkulózy veľmi zriedkavá. Jej výskyt však vzrástol v súvislosti s HIV infekciou [6]. Zvyčajne je spojená s fokusmi infekcie v pľúcach alebo v intestinálnom trakte. Diagnóza tuberkulózy pečene je často prehliadnutá kvôli nešpecifickým klinickým prejavom a nízkym mikroskopickým záchytom tuberkulóznych bacilov pečeňového tkaniva a nízkou úspešnosťou kultivácie žlče [7]. Môže byť klasifikovaná do troch druhov: 1) lokálna s fokálnym postihnutím pečeňového tkaniva vo forme primárneho tuberkulózneho komplexu s kazeifikáciou hílových lymfatických uzlín; 2) miliárna tuberkulóza ako prejav generalizovaného ochorenia s miliárnym tuberkulóznym postihnutím pečene. Je najbežnejšou pečeňovou formou tuberkulózy a jej výskyt sa udáva u 50−80 % pacientov, ktorí umreli na pľúcnu formu tuberkulózy; 3) tuberkulómy alebo granulomatózne ochorenie sa môžu rozvinúť z rozširovania a postupného splývania miliárnych fokusov, ako aj cestou vývoja nodulárneho tuberkulózneho fokusu v terciárnom štádiu ochorenia. Tuberkulómy majú vzhľad nodulov s priemerom 1−4 cm, typické sú pre nich kalcifikácie.
Pečeňová forma infekcie vzniká hematogénnou disemináciou alebo hepatopetálnymi lymfatickými cievami. U miliárnej tuberkulózy vzniká cestou pečeňovej artérie, v prípadoch fokálneho postihnutia alebo v prípade primárneho pečeňového komplexu cestou portálnej vény [8]. Primárna pečeňová tuberkulóza je však raritná [9].
Kazuistika
Kazuistika 70 ročného pacienta mužského pohlavia. Na chirurgickú ambulanciu bol odoslaný pre dvojmesačnú anamnézu občasných bolestí v oblasti pravého hypochondria a epigastria v súvislosti s požitím mastných a dráždivých jedál. Zvýšené teploty pacient nemal. Na spádovom ultrazvukovom pracovisku bola diagnostikovaná cholecystolitiáza. Vzhľadom na dvojmesačný interval sme zrealizovali kontrolné ultrazvukové vyšetrenie. Pri ventrokraniálnom okraji ľavého laloka pečene bol popísaný nehomogénny, heteroechogénny areál na ploche cca 9x7,5 cm a cholecystolitiáza. Následným CT vyšetrením bol popísaný v ľavom laloku pečene patologický ložiskový areál zaberajúci ventrálnu časť laloka o rozmeroch 108x56x65 mm s ostrou dorzálnou kontúrou. Povrch laloka bol zvlnený, ložisko bolo nehomogénne, s nepravidelnými aj prstencovitými kalcifikátmi, ohraničujúcimi cystoidné ložiská v areáli. Denzita areálu bola natívne 2−28 HU, vo venóznej postkontrastnej fáze 3−30 HU − bez zreteľného postkontrastného enhancementu. Žlčník bol tenkostenný s litiázou, žlčové cesty boli nedilatované. Nález na pečení bol hodnotený ako patologický ložiskový proces ľavého laloka pečene, diferenciálne diagnosticky primárny hepatocelulárny karcinóm alebo cholangiogénny karcinóm (Obr. 1,2,3,4).
Obr. 1. CT − arteriálna fáza, axiálny
Fig. 1: CT − arterial phase, axial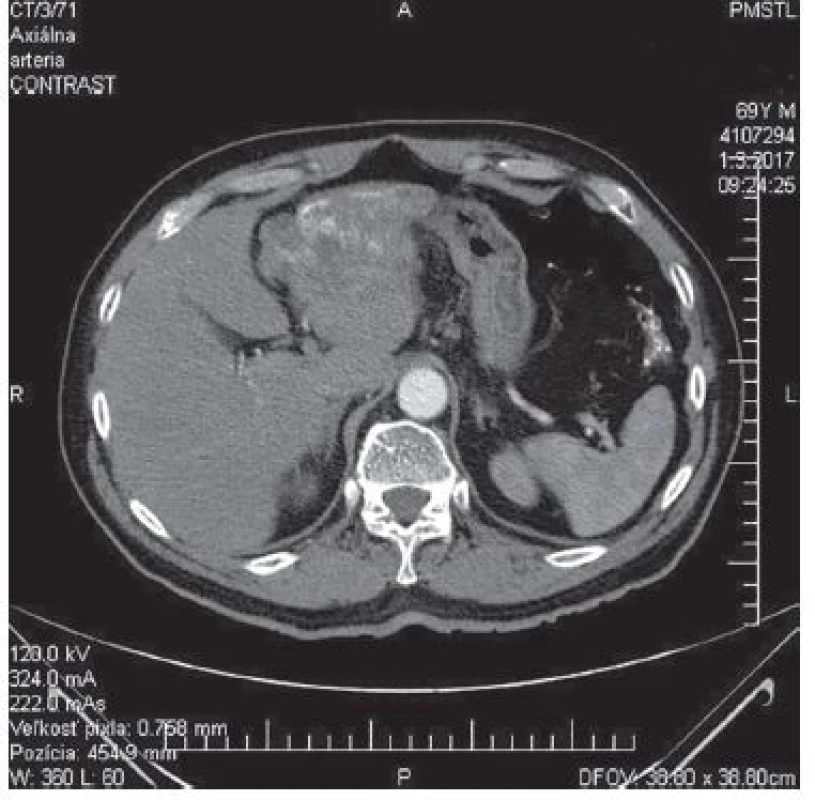
Obr. 2. CT − venózna fáza, axiálny
Fig. 2: CT − venous phase, axial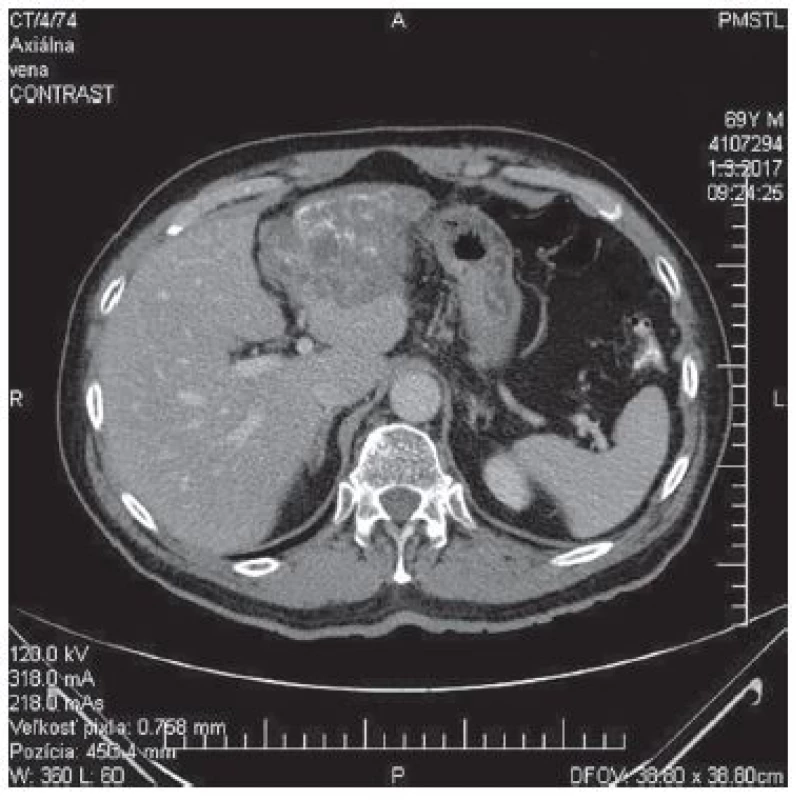
Obr. 3. CT − koronálny
Fig. 3: CT − coronal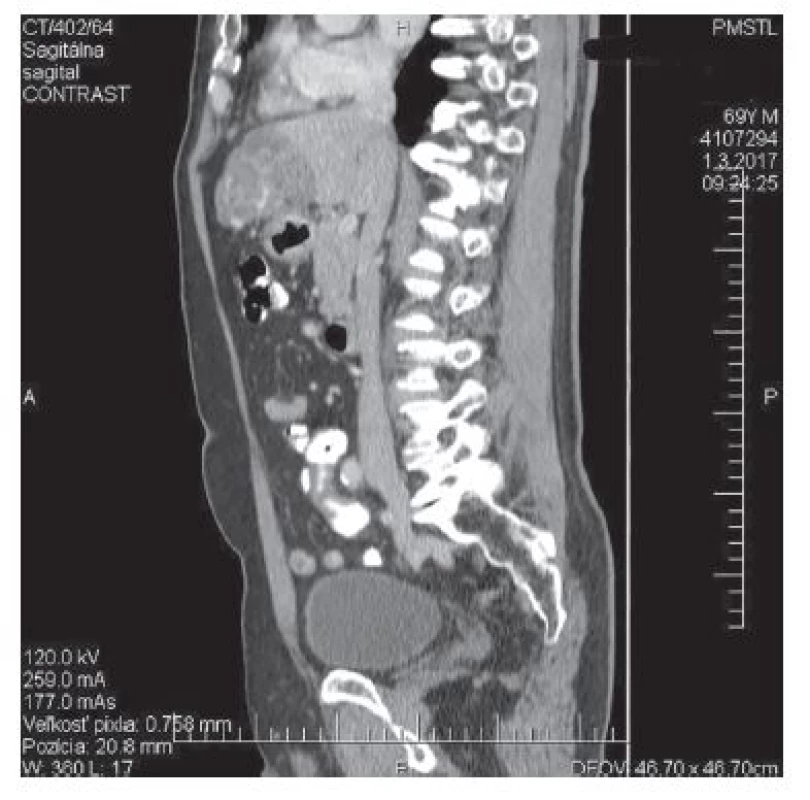
Obr. 4. 4: CT − sagitálny
Fig. 4: CT. – sagital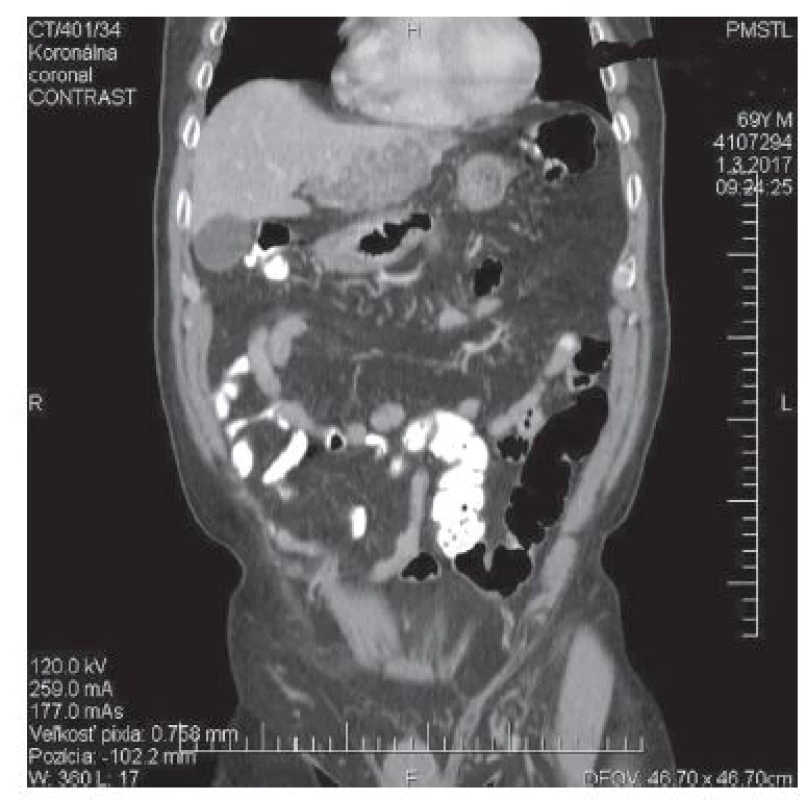
Onkomarkery ako karcinoembryonálny antigén, antigén CA 19−9, alfafetoproteín boli v norme. Pečeňové testy, krvný obraz, diferenciálny krvný obraz, vnútorné prostredie, sedimentácia, nevybočovali z bežných hodnôt. Pri kolonoskopii bola zistená divertikulóza hrubého čreva s drobným polypom v oblasti sigmy (histologicky išlo o adenoma tubulare, fokálne mierny stupeň dysplázie). Gastroskopický nález s histologickým vyšetrením sliznice bol v norme. Zobrazovacie vyšetrenia hrudníka boli bez ložiskových alebo infiltratívnych zmien v pľúcnom parenchýme alebo v mediastíne. Pacient bol indikovaný k operačnej revízii pre suspektný malígny nádor ľavého laloka pečene.
Pri klasickej revízii bola zistená cholecystolitiáza a hydrops pri zaklinenom konkremente. Žlčové cesty neboli dilatované, makroskopická lymfadenopatia v priebehu hepatoduodenálneho ligamenta nebola. V II. a III. segmente pečene bolo netypické tuhé belavé splývavé hrboľaté tumorózne ložisko (Obr 5).
Obr. 5. Peroperačný nález
Fig. 5: Peroperative finding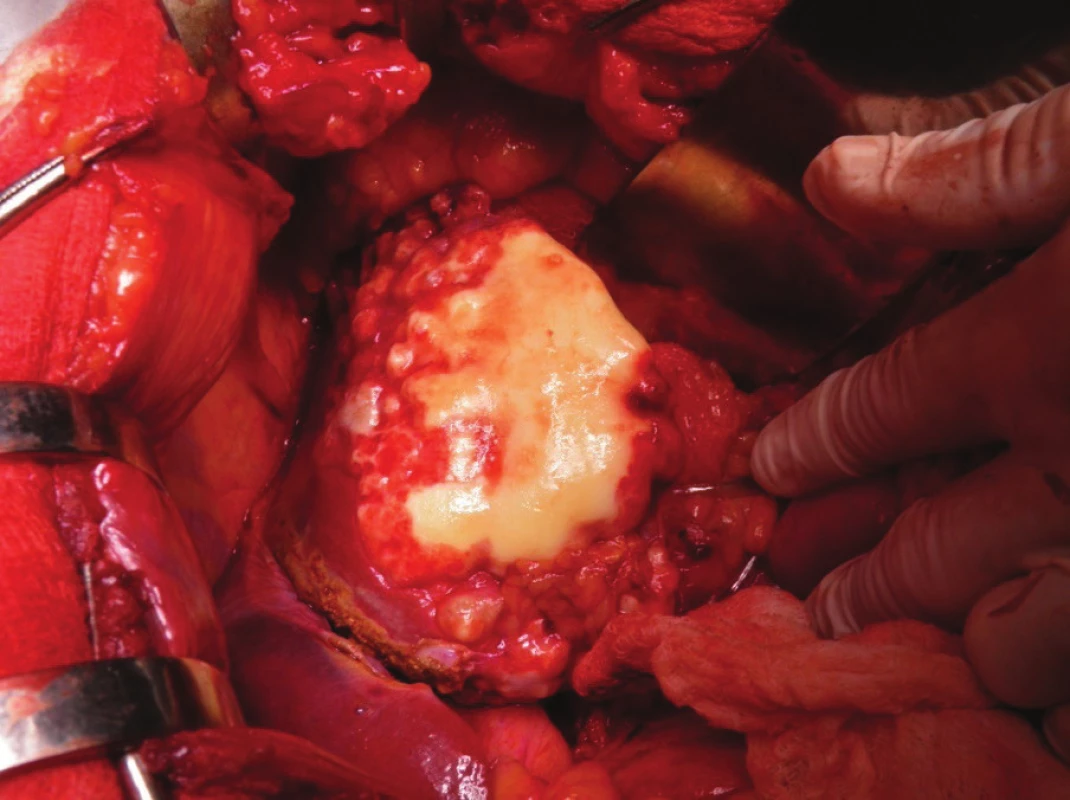
Vykonaná bola cholecystektómia, bisegmentektómia II. a III. segmentu pečene. Histologickým vyšetrením žlčníka bola zistená chronická nešpecifická cholecystitída. Z pečeňového tkaniva bol potvrdený špecifický zápalový proces typu tuberkulózy, prítomné boli početné ložiská granulómov s centrálnou kazeifikáciou a sporadicky prítomnými obrovskojadrovými bunkami Langhansovho typu. Vo vitálnom pečeňovom parenchýme boli prítomné známky disperznej veľkokvapkovej steatózy a glykogenóza jadier hepatocytov (Obr. 6,7,8).
Obr. 6. Histopatologické vyšetrenie Na obrázku vidno parenchým pečene a časť pomerne dobre ohraničeného ložiska s centrálnou kazeóznou nekrózou. Na periférii nekrózy je epiteloidný lem s výraznejšou lymfocytárnou reakciou (zväčšenie 20x, farbenie hematoxylínom a eozínom).
Fig. 6: Hematoxylin Eozin stain The picture shows the parenchymal liver and part of a relatively well-defi ned bearing with central caseous necrosis. On the periphery of necrosis, there is an epitheloid head with more pronounced lymphocyte reaction (enlargement 20x).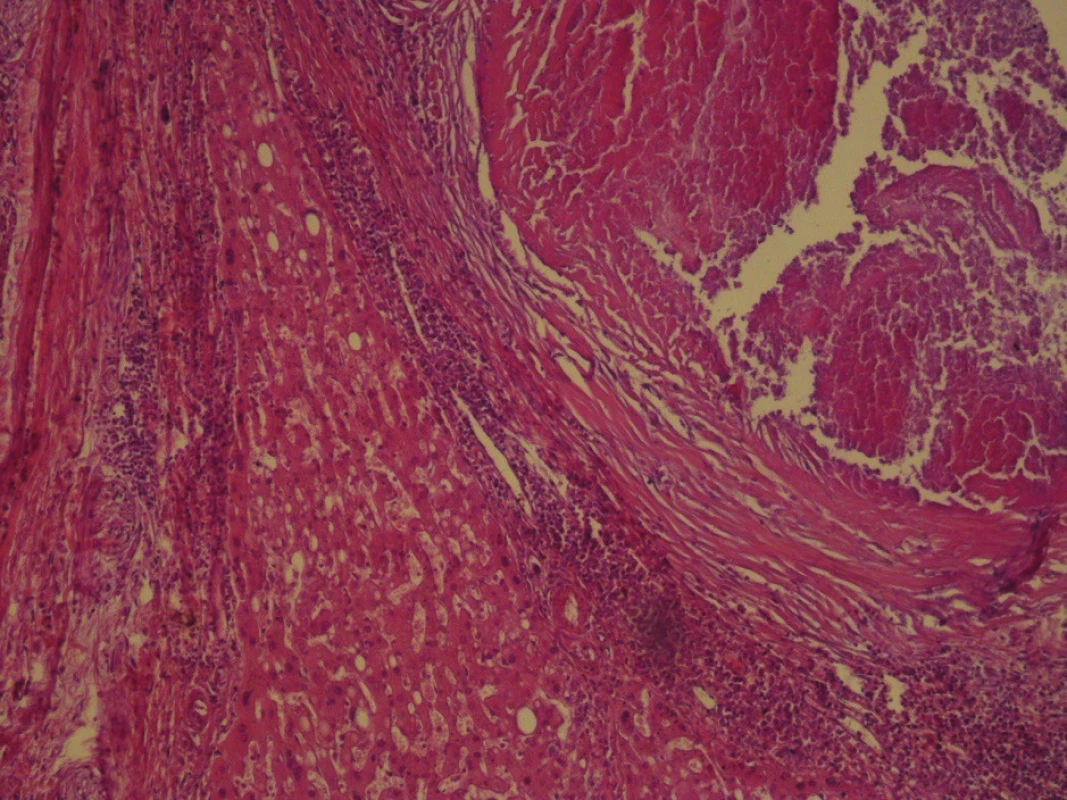
Obr. 7. Histopatologické vyšetrenie Parenchým pečene okrajovo a časť zápalového ložiska – puzdro granulómu s výraznejšou lymfocytárnou reakciou (zväčšenie 20x, farbenie hematoxylínom a eozínom).
Fig. 7: Hematoxylin Eozin stain Parenchymal liver and part of the infl ammatory bearing - a granuloma capsule with more pronounced lymphocyte reaction (enlargement 20x).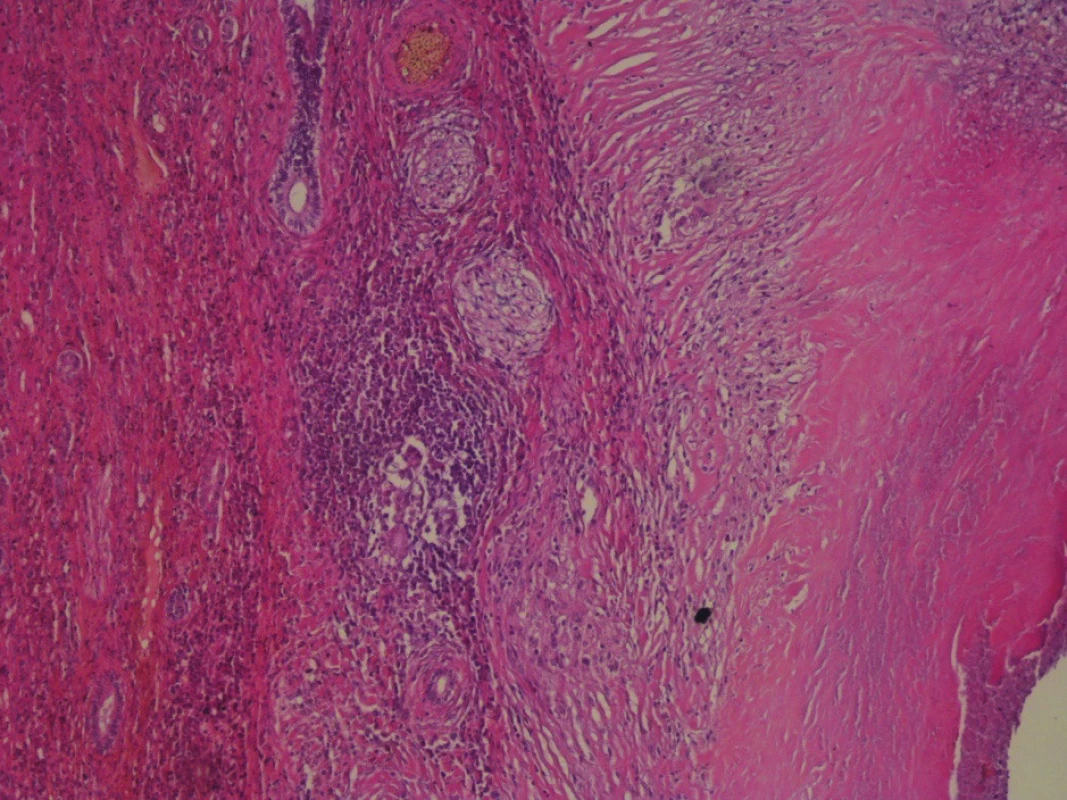
Obr. 8. Histopatologické vyšetrenie Ložisko kazeóznej nekrózy. Na periférii v epiteloidnom leme sú prítomné mnohojadrové bunky Langhansovho typu (zväčšenie 20x, farbenie hematoxylínom a eozínom).
Fig. 8: Hematoxylin Eozin stain Bearing of caseous necrosis with giant cells of the Langhans type are present on the periphery of the epitheloid limb (enlargement 20x).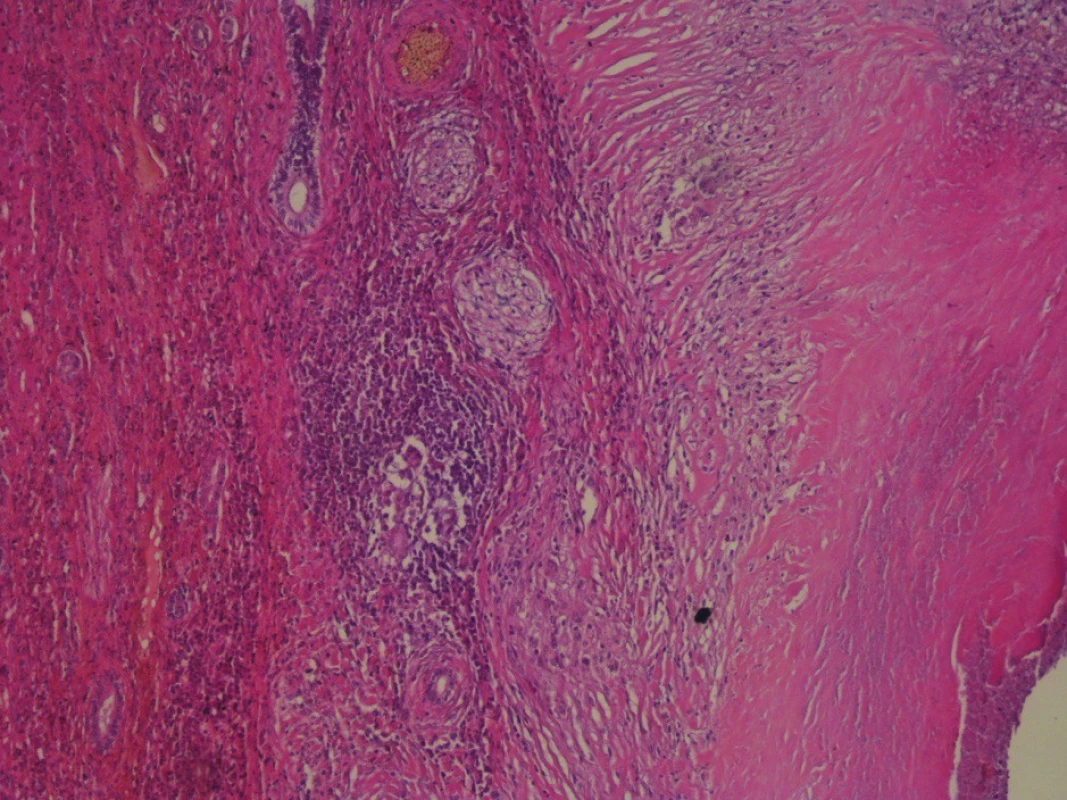
Po získaní histologického vyšetrenia bol pacient postúpený do ďalšej starostlivosti na špecializované ftizeologické pracovisko. Nasadená bola kombinácia antituberkulotík isoniazid, benemicin, etambutol. Liečba antituberkulotikami trvala deväť mesiacov za priebežných klinických a paraklinických kontrol pacienta.
Diskusia
Pečeňová tuberkulóza je mimoriadne zriedkavou manifestáciou inak v celosvetovom meradle bežnej infekcie spôsobenej Mycobacterium tuberculosis. Tuberkulózne postihnutie hepatobiliárneho traktu je najčastejšie u ľudí vo veku 11–50 rokov, s maximom výskytu v druhej dekáde života. Avšak izolované postihnutie pečene je bežnejšie v štvrtej až šiestej dekáde života. Ochorenie je dvakrát častejšie u mužov, než u žien [10].
Prejavy tuberkulózneho postihnutia pečene sú veľmi menlivé. Závisia od postihnutia žlčového stromu, pri izolovanom postihnutí je pacient obyčajne asymptomatický. Bolesti v pravom hornom kvadrante udáva 65−87 % pacientov, nešpecifické symptómy (horúčka, anorexia, váhový úbytok) 55−90 % pacientov, nešpecifické bolesti brucha 50 % pacientov. Ikterus je prítomný v 20−35 % prípadov, hepatomegalia v 70−96 %, splenomegalia v 25−55 % prípadov [8].
Výsledky zobrazovacích vyšetrovacích metód sú obyčajne obdobné ako u iných, častejšie sa vyskytujúcich ochorení pečene a vedú niekedy k mylnej diagnóze hepatocelulárneho karcinómu, cholangiogénneho karcinómu, abscesu pečene [11,12]. Ultrasonografické vyšetrenie odhaľuje hypoechogénne, menej často hyperechogénne nodulárne lézie alebo solidné útvary v pečeňovom parenchýme. Pri CT a MR vyšetrení možno pečeňovú tuberkulózu klasifikovať ako mikronodulárnu alebo makronodulárnu formu. U mikronodulárnej formy ide o miliárnu tuberkulózu, kde lézie merajú 0,5−2 mm. U makronodulárnej formy sú lézie veľké 1−3 cm, prípadne vytvárajú až tumorózne masy. Popísané boli aj formy zmiešaného typu [13]. Mikronodulárna forma pečeňovej tuberkulózy je bežnejšia a predpokladá sa, že je následkom hematogénnej diseminácie tuberkulóznych bacilov. V akútnom štádiu u mikronodulárnej lézie sú na CT obraze prítomné hypodenzné ložiská s centrálnym zahustením. V chronickom štádiu sa objavujú kalcifikácie. Makronodulárne lézie bývajú označované ako tuberkulómy, pseudotumorózna tuberkulóza, tuberkulózny absces. Na CT vyšetrení mávajú hypodenzné ložiská niekedy s periférnym zahustením. Hypodenzné ložiská predstavujú ložiská kazeifikačnej nekrózy. Periférne zahustenie štruktúry je následkom granulomatózneho tkaniva. Vyšetrenie magnetickou rezonanciou vykazuje u makronodulárnych lézií hypointenzívne ložiská v T1 vážení a hyperintenzívne v T2 vážení v porovnaní s ostatným parenchýmom pečene. Zosilnenie signálu po podaní kontrastu variuje od periférneho po zmiešané formy.
Vzhľadom na nižšiu výťažnosť bakteriologického vyšetrenia je histologické vyšetrenie pre dôkaz pečeňovej tuberkulózy väčšinou nevyhnutné [7]. Typické sú epiteloidné granulómy, kazeifikačné nekrózy. Mikroskopické vyšetrenie tkaniva preukáže acidorezistentné tyčinky, ktoré však nemusia byť životaschopnými mykobaktériami. Rozširuje sa spektrum imunologických testov a molekulárnych genetických metód, ktoré sú využívané pre svoju rýchlosť a vysokú citlivosť, problémom je však nízka špecifita. Súčasnú laboratórnu diagnostiku tuberkulózy heslovite ukazuje Tab. 1 [14].
Tab. 1. Laboratórna diagnostika tuberkulózy
Tab. 1: Laboratory diagnosis of tuberculosis
Pľúcna aj mimopľúcna tuberkulóza sa lieči podľa rovnakých odporúčanie [15]. Odchýlky sa týkajú niektorých prípadov tuberkulóznej meningitídy, prípadne tuberkulózy kostí a kĺbov.
Prvolíniovými liekmi na liečbu tuberkulózy u dospelých sú isioniazid, rifampicin, pyrazinamid, ethambutol, streptomycin. U novozistenej tuberkulózy je odporúčaná kombinácia HRZE v trvaní dvoch mesiacov (H = isoniazid, R =rifampicin, Z = pyrazinamide, E = ethambutol) v intenzívnej fáze liečby a kombinácia HR (H = isoniazid, R =rifampicin) v štvormesačnej pokračovacej fáze liečby. V liečbe pečeňovej formy tuberkulózy sa využívajú i protokoly prvolíniových liekov s fluorochinolónmi [16].
Farmakologická liečba je u diagnostikovanej tuberkulózy primárnou liečbou a spadá do odbornosti ftizeológa. Ak nejde o multirezistentné kmene mykobaktérií, býva efektívna a redukuje tým potrebu chirurgickej liečby. K dosiahnutiu tohoto cieľa je však nevyhnutné v rámci diferenciálnej diagnostiky myslieť i na túto zriedkavú formu ochorenia pečene a vyčerpať všetky možné dostupné diagnostické metódy, vrátane magnetickej rezonancie i cielenej biopsie ložiska, ktoré u nás z technickopersonálnych dôvodov v tomto období absentovali. Chirurgická liečba býva nevyhnutná v prípade farmakorezistentných stavov alebo pri riešení komplikácií a následkov základného ochorenia [17].
Záver
Tuberkulóza pečene je zriedkavým ochorením. Jej vzácnosť a obtiažna diagnostika vďaka nešpecifickým symptómom, početným variáciám v zobrazovacích vyšetreniach môže viesť k rozpakom i omylom. Pre správnu a úspešnú liečbu je nutné v rámci diferenciálnodiagnostických úvah a diagnostických postupov na toto ochorenie myslieť a v liečbe dôkladne uplatňovať multidisciplinárny prístup, pričom primárna liečba tuberkulózy je farmakologická. Chirurgická liečba má vyhradené indikácie.
Konflikt záujmov
Autori článku vyhlasujú, že nie sú v súvislosti so vznikom tohto článku v konflikte záujmov a že tento článok nebol publikovaný v žiadnom inom časopise.
MUDr. Vit Pribula
Chirurgická klinika LF UPJŠ,
Nemocnica Košice-Šaca a.s.
1. súkromná nemocnica
Lúčna 57
040 15 Košice-Šaca
e-mail: vpribula@nemocnicasaca.sk
Zdroje
1. Netval J, Homolka K, Křepela J, et al. Mimoplicní tuberkulóza. Praha, Grada 2004.
2. Global tuberculosis report 2016 (Global Tuberculosis Control) [on line]. Available from: http://apps.who.int/medicinedocs/documents/s23098en/s23098en.pdf>.
3. Global tuberculosis report 2017 [on line]. Available from: http://www.who.int/tb/publications/global_report/en/>.
4. European Centre for Disease Prevention and Control: Tuberculosis [on line]. Available from: https://ecdc.europa.eu/en/tuberculosis/facts>.
5. Ramirez-Lapausa M, Menendez-Saldana A, Noguerado-Asensio A. Extrapulmonary tuberculosis: A nover view. Rev Esp Sanid Penit 2015;17 : 3−11.
6. Hickey AJ, Gounder L, Moosa MY, et al. A systematic review of hepatic tuberculosis with considerations in human immunodeficiency virus co-infection. BMC Infect Dis 2015;15 : 209.
7. Tai WC, Kuo CM, Lee CH, et al. Liver tuberculosis in Southern Taiwan: 15-years clinical experience. J Intern Med Taiwan 2008;19 : 410–7.
8. Chaudhary P. Hepatobiliary tuberculosis. Ann Gastroenterol 2014;27 : 207−11.
9. Singh S, Jain P, Aggarwal G, et al. Primary hepatic tuberculosis: A rare but fatal clinical entity if undiagnosed. Asian Pac J Trop Med 2012;5 : 498−9.
10. Kakkar C, Polnaya AM, Koteshwara P, et al. Hepatic tuberculosis: a multimodality imaging review. Insights Imaging 2015;6 : 647−58.
11. Kucukmetin NT, İnce U, Cicek B, et al. Isolated hepatic tuberculosis: A rare cause of hepaticmass lesions. Turk J Gastroenterol 2014;25 : 110−2.
12. Park JI. Primary hepatic tuberculosis mimick in gintra hepatic cholangio carcinoma: report of two cases. Ann SurgTreat Res 2015;89 : 98–101.
13. Tatco VR, Mejia-Santos MMA, Austine JU. The many faces of hepatic tuberculosis, cross-sectional imaging manifestations. TB Corner 2015;1 : 1−6.
14. Kolek V, Kašák V, Vašáková M, et al. Pneumologie. 3. vydání, Praha, Maxdorf 2017.
15. Treatment of tuberculosis: Guidelines. 4th edition. Geneva, World Health Organization; 2010 [on line]. Available from: <https://www.ncbi.nlm.nih.gov/books/NBK138748/>.
16. Wu Z, Wang W-L, Zhu Y, et al. Diagnosis and treatment of hepatic tuberculosis: report of five cases and review ofl iterature. Int J Clin Exp Med 2013;6 : 845−50.
17. Lee JY. Diagnosis and treatment of extrapulmonary tuberculosis. Tuberc Respir Dis 2015;78 : 47–55
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2018 Číslo 8- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Spolehlivý systém skórování jizev k hodnocení fotografií popálenin
- Nedostatečné dávkování enoxaparinu je u pacientů po ortopedickém výkonu časté a zvyšuje riziko tromboembolické nemoci
- Spasmolytický účinek metamizolu
- Bezpečnostní profil metamizolu – systematický přehled
-
Všechny články tohoto čísla
- Ohlédnutí za letošním kongresem sekce mladých chirurgů
- Radikalita proximální resekce žaludku - přehledový článek
- Kvalita života po proximální resekci žaludku – přehledový článek
- Může vyšetření lymfatických uzlin metodou One-Step Nucleic Acid Amplification zpřesnit staging plicních nádorů?
- Empyém pleurální dutiny – evaluace výsledků jednoho pracoviště
- Rizikové faktory a pooperační komplikace po resekcích žaludku pro nádorové onemocnění
- Tuberkulóza pečene − kazuistika
- Invertovaný Meckelův divertikl: raritní příčina ileo-ileální invaginace a krvácení do dolní části zažívacího traktu
- XVIII. Dny mladých chirurgů profesora Stanislava Čárského
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Rizikové faktory a pooperační komplikace po resekcích žaludku pro nádorové onemocnění
- Radikalita proximální resekce žaludku - přehledový článek
- Kvalita života po proximální resekci žaludku – přehledový článek
- Tuberkulóza pečene − kazuistika
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



