-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Moderní algoritmy diagnostiky a léčby anorektálních píštělí na klinickém pracovišti – kazuistiky
Modern Algorithms for Diagnostics and Treatment of Anorectal Fistulas in Clinical Practice – Case Reviews
Authors present three case reports of perianal fistules with review of contemporary literature. The obligatory nature of this disease is defined by its behaviour, tendency to relace, a social taboos and handicap, that affects patients with perianal fistule. In introduction there is descripted aethiology, morphology, standard diagnostic procedures and therapy of anorectal fistules and fistule form of idiopatic bowel diseases. In discussion there is a review of the new trends of diagnostic and treatment procedures of these diseases, that reflect domestic and international expert literature. Standard procedures are summarized in conclusion.
Key words:
anal fistules – idiopatic bowel diseases – algorithm of treatment – proctology – colorectal surgery
Autoři: V. Liška; P. Novák; V. Třeška; L. Holubec; M. Maňasová *
Působiště autorů: Chirurgická klinika FN Plzeň-Lochotín, přednosta: prof. MUDr. Vladislav Třeška, DrSc. ; Klinika zobrazovacích metod FN Plzeň-Lochotín, přednosta: doc. MUDr. Boris Kreuzberg *
Vyšlo v časopise: Rozhl. Chir., 2010, roč. 89, č. 3, s. 208-214.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Autoři se prezentací 3 kazuistik zamýšlí nad problematikou perianálních píštělí. Závažnost tohoto onemocnění je dána charakterem jeho průběhu, častým sklonem k recivám a jistou sociální tabuizací a hendikepem, který přináší postiženým pacientům. V úvodu je souhrnnou formou podána etiologie, morfologické pozadí, standardní diagnostika a léčba prostých anorektálních píštělí i fistulizující formy idiopatických střevních zánětů. V diskusi je podán přehled nových trendů v diagnostice a léčbě těchto onemocnění, který odráží recentní publikace ze světového odborného písemnictví. V závěru jsou shrnuty standardní postupy v léčbě análních píštělí.
Klíčová slova:
anální píštěle – nespecifické střevní záněty – algoritmus léčby – proktologie – kolorektální chirurgieÚVOD
V oblasti konečníku a hráze je častý výskyt fistulizujících onemocnění, které vycházejí z anorektální části gastrointestinálního traktu a vyúsťují v oblasti perinea nebo do okolních orgánů. V následujícím souhrnu se nebudeme zabývat píštělemi, které vycházejí z ostatních orgánů především urogenitálního traktu (ženský genitál, močový měchýř, uretra, prostata). Z hlediska etiologického jsou v západní populaci anorektální píštěle z více než 90 % v přímé souvislosti s perianálními a periproktálními abscesy a jejich původ lze hledat v patologickém vyprázdnění těchto abscesů, které mají původ v Morgagniho kryptách v linea dentata – Parksova teorie [1]. Dalšími příčinami anorektálních píštělí jsou idiopatické střevní záněty – Crohnova choroba a ulcerózní kolitida, s převahou morbus Crohn (méně než 10 % případů) [2]. Spíše raritní příčinou tohoto onemocnění jsou poranění konečníku, specifické zánětlivé choroby (TBC, aktinomykóza, syphilis), zanícené a zabscedované hemoroidy a fisury konečníku, leukemie [3, 4, 5, 6, 7]. Z hlediska jejich morfologie rozeznáváme kompletní a inkompletní píštěle. Kompletní píštěl má zevní a vnitřní ústí. U inkompletní píštěle je jen jedno ústí. Otázkou zůstává do jaké míry je diagnostika inkompletních píštělí limitována klinickým vyšetřením a použitými zobrazovacími metodami a do jaké míry může být nediagnostikovaný konec píštěle schopen „znovuotevření“ [8]. Existuje mnoho typů dělení píštělí podle průběhu. Z hlediska klinického je však zcela postačující dělení uváděné Gardenem, které splňuje všechny požadavky na praktické použití a dostačuje i všechny metody a možnosti následné léčby. Garden rozeznává píštěle nízké a vysoké. Nízké píštěle pak dělí na transsfinkterické a intersfinkterické (mezi ně řadí i píštěle submukózní a subkutánní), vysoké na suprasfinkterické a ischiorektální píštěle [1]. Nízké fistuly představují více než 3/4 všech anorektálních píštělí [9]. Průběh anorektálních píštělí je dán průběhem lymfatik v anorektální a perineální oblasti. Zatímco ventrálně mají lymfatika a tedy i píštěle radiální přímý průběh, dorzálně pak mají průběh obloukovitý [1, 3, 5, 9, 10]. Horizontála dělící oba dva směry průchodu je nazývána Goodsalova linea (linea transversails ani). Lze jí definovat jako linii, která prochází 3. a 9. hodinou v modifikované gynekologické poloze (litotomické poloze) [1]. Je-li zevní ústí píštěle ventrálně od příčné čáry, probíhá píštěl rovně a vnitřní ústí je na stejném paprsku v oblasti zubaté čáry. Dorzální obloukovité píštěle nikdy nepřesahují přes transverzální linii a vnitřní ústí je nejspíše vzadu ve střední čáře, píštěl k němu probíhá obloukovitě – Goodsallovo pravidlo. [1, 3, 8] (obr. 1.).
Obr. 1. Goodsallovo pravidlo Fig. 1. Goodsall’s rule 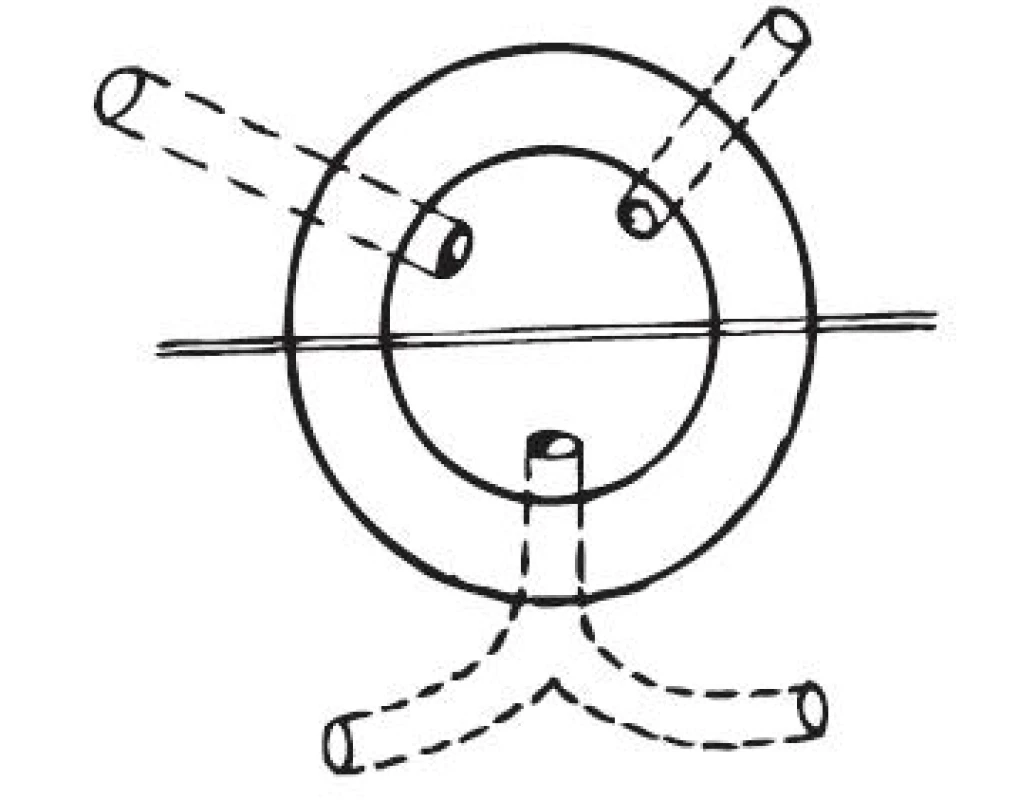
STANDARDNÍ DIAGNOSTICKÉ ALGORITMY
Diagnostika anorektálních píštělí by měla vycházet vždy nejen z lokálního vyšetření, ale i z klinického vyšetření břicha a celkového stavu nemocného [9]. Celkové vyšetření nám může mnoho napovědět o možnosti současného výskytu jiné formy idiopatického střevního zánětu. Taktéž nám může pomoci určit, zda se jedná o klidovou či zánětlivou fázi onemocnění [1].
Pouhou inspekcí lze diagnostikovat zevní ústí píštěle a popsat charakter spontánní sekrece (zkalená, hnisavá, sterkorální…) nebo naopak popsat projevy akutního stadia onemocnění, tedy zabscedované formy anorektální píštěle (vyklenutí, zarudnutí, spontánní perforace…) [2]. Palpačně lze exprimovat sekret nebo se ujistit o bolestivosti a rozsahu okolního infiltrátu. Někdy lze též hmatat vnitřní ústí píštěle v podobě tuhého infiltrátu v linea dentata [1, 3]. V případě postižení svěračového komplexu lze diagnostikovat snížený tonus svěračů. Toto vyšetření však nemá valný význam v akutní fázi onemocnění, kdy může být naopak tonus svěračů reflexně zvýšen při lokální bolestivosti.
Z instrumentálních vyšetření lze v prvé řadě použít sondáž jak zevního, tak vnitřního ústí píštěle a to paličkovou (neostrou) sondou – vždy provádíme co nejšetrněji a jemně, abychom nevytvořili spíše arteficiální defekt. Kontrola sondáže zevního ústí píštěle se vždy provádí za kontroly prstem zavedeným v konečníku [3]. Většina autorů se shoduje na malé pravděpodobnosti sondovat dorzální píštěle vzhledem k jejich obloukovitému průběhu podle Goodsallova pravidla oproti ventrálním píštělím, kde je tato sondáž často úspěšná [1, 2, 3, 9]. Pokud se nedaří sondou proniknout až k vnitřnímu ústí, je možné aplikovat metylenovou modř naředěnou fyziologickým roztokem a peroxidem vodíku, který dodá dostatečnou expanzivní sílu barvivu, a to nám samo ukáže vnitřní ústí píštěle, pokud se jedná o kompletní píštěl [3]. Toto vyšetření barvičkou se provádí za použití anoskopu či zrcadel. Prostá anoskopie nám může pomoci při vyšetření oblasti linea dentata a v ozřejmení vnitřního ústí píštěle. Doplnění kolonoskopického vyšetření je vhodné při podezření na anorektální formu idiopatického střevního zánětu [3, 12, 13].
Ze starších zobrazovacích vyšetření lze použít fistulografické vyšetření radiokontrastní látkou. Problémem tohoto vyšetření je možnost úniku látky do konečníku a tím znehodnocení vyšetření a dále 2D charakter zobrazení. Výsledný obraz je vždy modifikován polohou píštěle a při fistulografii může často dojít k špatné interpretaci snímku. Tuto metodu lze při současných moderních možnostech diagnostiky spíše použít jako alternativní [14].
Z moderních diagnostických metod je obecně přijímáno vyšetření magnetickou rezonancí, které splňuje požadavky na 3D zobrazení složitých strukturovaných fistulizujících lézí anorektální a perineální oblasti. Vždy nám též popíše vztah k ostatním orgánům malé pánve. Zobrazí i dočasně uzavřené píštěle a to formou reziduálního infiltrátu [15]. Tím význam magetické rezonance zcela převyšuje a zastiňuje klasické vyšetření fistulografické při 2D snímání rentgenového snímku. Magnetická rezonance je v současnosti ideální zobrazovací metodou pro vyšetření měkkých tkání malé pánve a anorektální a perineální oblasti [15].
V případě nemožnosti provést vyšetření magnetickou rezonancí např. z důvodu implantovaného nekompatibilního materiálu (totální endoprotézy, osteosyntetický materiál, cévní klipy…), je toto vyšetření částečně nahraditelné vyšetřením počítačovou tomografií s použitím kontrastní látky (CT fistulografie). Zdaleka ovšem nedosahuje takové diagnostické ani morfologické rozlišovací kvality ve vyšetření měkkých tkání jako magnetická rezonance [14].
Pro diagnostiku akutních afekcí v oblasti konečníku je s úspěchem používána perineální a perianální ultrasonografie, u chronických análních onemocnění poté endoskopická ultrasonografie, která může též podat informaci o rozsahu, hloubce, případné kolikvaci v průběhu píštěle a postižení okolních orgánů [16, 17]. Ve prospěch jejího využití hovoří dobrá dostupnost, šetrnost a relativní cenová dostupnost této metody.
Manometrická měření funkce svěračů jsou spíše využívána při posouzení rozsáhlých defektů, které porušují cirkulární kontinuitu svěračového komplexu [18].
K diagnostickým účelům je též používáno laboratorní vyšetření. Elevace laboratorních parametrů zánětu (leukocytóza, elevace C-reaktivního proteinu, prokalcitoninu, interleukinu-1 a 6, tumor necrosis factoru-alpha) je zpravidla spojena buďto s akutní fází onemocnění nebo s podezřením na idiopatické střevní onemocnění [2, 14].
Závěrem této kapitoly je nutné připomenout, že v případě sebemenšího podezření na případnou anorektální formu idiopatického střevního zánětu, je vždy třeba doplnit adekvátní vyšetření (kolonoskopie), vzhledem k různému terapeutickému přístupu u těchto onemocnění [12, 13].
V případě podezření na fistulizující formu análního karcinomu, který může někdy ekzém vyvolaný píštělí imitovat, je nutné odebrat bioptické vzorky z více míst a odeslat je na histologické vyšetření. Léčba tohoto onemocnění je zcela odlišná od léčby prosté anorektální píštěle či píštěle při idiopatickém střevním onemocnění a vyžaduje dostatečnou onkochirurgickou radikalitu (radikální excize, amputace rekta) [2, 9].
STANDARDNÍ TERAPEUTICKÉ POSTUPY
Konzervativní postup v případě anorektálních píštělí zpravidla vede opakovaně k recidivě a progresi tohoto onemocnění. Proto se dnes raději přikláníme k chirurgické léčbě a to zpravidla v klidovém stadiu onemocnění. V akutním stadiu onemocnění provádíme výkony typu incize a evakuace abscesů a retencí. Definitivní ošetření píštěle by mělo být provedeno až po zklidnění zánětu [2]. Při umístění zevního ústí ventrálně od linea transversalis ani operujeme v litotomické (modifikované gynekologické poloze), při umístění zevního ústí dorzálně pak v pronační poloze [10].
Z léčebných metod anorektálních píštělí je třeba na prvním místě jmenovat discizi píštěle. Ta je indikována u intrasfinkterických píštělí (submukózní i subkutánní) a dále u transsfinkterických píštělí, pokud není porušena horní část zevního svěrače a m. puborectalis, která by způsobila inkontinenci stolice [1, 3, 9]. Orientačně lze provést discizi do úrovně zubaté čáry s minimalizací rizika ponechání nedostatečné porce svěrače – anorektálního prstence. Můžeme přerušit asi jednu třetinu výšky svěračů, aniž by došlo k ohrožení jejich funkce. Musíme přitom ale přihlížet ke stavu a funkci svěračů. V případě transsfinkterických píštělí lze léčebně použít parciální discizi spojenou s protažením trasovací a elastické ligatury (Hippokratova), s cílem dosáhnout zániku píštěle jejím zajizvením se vznikem fibrózního pruhu v zevním svěrači, u níž ovšem není při postupném prořezávání porušena cirkulární integrita svěrače [1, 9, 11]. Discize je kontraindikovaná v případě nekompletních píštělí a to z důvodu nemožnosti posoudit vztah k svěračům [3]. Na našem pracovišti vždy zahajujeme operační výkon sondáží píštěle paličkovou sondou (Obr. 2a). Do píštěle poté instalujeme metylénovou modř naředěnou fyziologickým roztokem a peroxidem vodíku. Při současném zavedení análního rozvěrače ověřujeme vnitřní ústí píštěle. Pokračujeme odpreparováním zevní části traktu píštěle (Obr. 2b). V případě, že se vnitřní ústí píštěle nepodařilo identifikovat, opakujeme nástřik nebo sondáž píštěle. Nový nástřik píštěle má další nezastupitelnou úlohu, a to že se mohou objevit další boční chodbičky, které je nutno taktéž excidovat. Na základě dlouholetých zkušeností jsme zastánci postupného prořezávání svěračů v případě, že jeho masa je větší než 6–7 mm, pro praxi je to přibližně síla, která odpovídá tloušťce obyčejné tužky. Dalším důležitým úkonem před protažením ligatur je exkochleace traktu uvnitř píštěle a přetnutí můstku sliznice mezi vnitřním ústím píštěle a ránou po excizi. Elastická ligatura zavedená přes sliznici vyvolává u nemocného silnou bolest. Výkon ukončujeme zavedením elastické a trasovací ligatury (Obr. 2c) a následným dotažením elastické ligatury (Obr. 2d). Výměnu ligatur provádíme ambulantně v týdenních intervalech do úplného proříznutí píštěle, obvykle k tomu stačí 1–3 kontroly.
Obr. 2. a) Sondáž píštěle, b) Excize zevního traktu píštěle, c) Protažení elastické a trasovací ligatury, d) Dotažení elastické ligatury Fig. 2. a) Fistula probing, b) Excision of the external fistula tract, c) Elastic and tracking ligature, d) Elastic ligature fastening 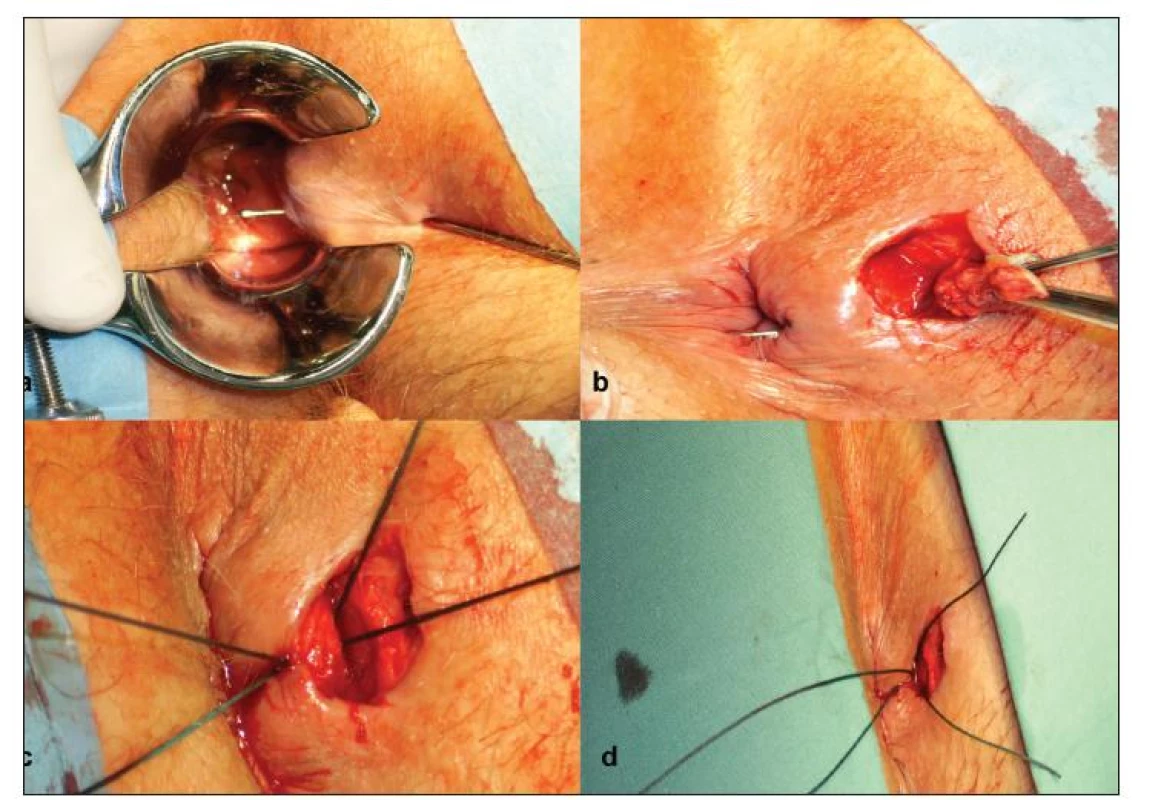
Nekompletní extrasfinkterické, transsfinkterické a podkovovité ischiorektální píštěle jsou indikovány k excizi. Excize je v případě extrasfinkterických nekompletních píštělí jediným způsobem léčby, zatímco u transsfinkterických a podkovovitých ischiorektálních píštělí alternativní metodou léčby. Defekt po excizi je ponechán k sekundárnímu hojení granulační tkání. Je nutno vždy zajistit, aby nedocházelo k předčasnému uzávěru defektu, a to jednak charakterem provedení vlastní excize, a dále i následnou pooperační péčí (opakované výplachy antiseptiky) [1, 2, 3, 8, 9]. Podání antibiotik je plně indikováno u akutní formy onemocnění, v případě klidové formy onemocnění, ve které by měly být excize a discize provedeny, je to spíše otázka zkušeností a zvyklostí jednotlivých pracovišť [1, 2, 8, 9].
V případě anorektálních píštělí při idiopatických střevních zánětech je třeba při indikaci chirurgické léčby postupovat obezřetně s ohledem na vysokou pravděpodobnost recidivy a rezistenci k této léčbě a obecně jinému charakteru zánětu než při prostých anorektálních píštělích. V případě Crohnovy choroby a ulcerózní kotitidy je zánětem postiženo celé anorektum často i s přilehlou vazivou tkání a proto nelze předpokládat její zhojení standardní léčbou. Klasická discize či excize nejsou dnes indikovány. Spíše řešíme akutní projevy tohoto onemocnění – abscesy. V případě rozsáhlých nebo urputných forem idiopatického střevního zánětu v anorektální lokalizaci se přikláníme k založení derivační stomie (sigmoideostomie) a zahájení celkové léčby, která má po vyřazení anorekta ze střevní pasáže šanci na zhojení [1, 2, 3, 8, 9, 12, 13]. Je ovšem třeba vždy počítat s možností rekurence tohoto onemocnění stejně jako u jiných forem idiopatických střevních zánětů.
Závěrem této kapitoly je třeba zdůraznit, že nevhodně indikovaná chirurgická léčba může mít za následek porušení integrity svěračů s inkontinencí stolice [1, 2, 3, 8, 9]. Také je nutno mít vždy na paměti, že všechny formy anorektálních fistulizujících onemocnění ( prosté onemocnění či při idiopatickém střevním zánětu) mají tendenci k recidivám! I proto je třeba k jejich léčbě přistupovat co nejšetrněji s ohledem na možnost reoperace [9].
KAZUISTIKY
Na naší klinice provádíme přibližně 20 operací píštělí ročně. Tyto operace tvoří menší část operací v anální oblasti. Asi dvě třetiny operací jsou prováděny pro perianální abscesy a abscedující formy píštělí. Přibližně 15 % píštělí je na podkladě nespecifického zánětu. Počet zaznamenaných recidiv po elektivních výkonech pro anální píštěle, mimo nespecifických zánětů, se pohybuje v posledních 3 letech kolem 10 %. Za toto období jsme nezaznamenali zásadní poruchy svěračového aparátu v souvislosti s operačními elektivními výkony pro anální píštěle. Prezentované kazuistiky mají ukázat standardní diagnosticko-terapeutické postupy v řešení problematiky perianálních píštělí.
KAZUISTIKA 1
Muž, 51 let, jinak závažně nestonající pozoroval asi půl roku perianální rezistenci s intermitentním odchodem hnisavé sekrece. Teploty, ani jiné potíže neměl. Na stolici chodil pravidelně. Při vyšetření v koloproktologické poradně byla nalezena v oblasti perinea podlouhlá tuhá rezistence. Byla provedena anoskopie bez patologického nálezu. Nemocný byl poté odeslán na USG perianální krajiny, kde byla při vyšetření popsána komunikace mezi stěnou střeva a rezistencí (Obr. 3). Při operaci byla nalezena chronická, podkožně jdoucí perianální píštěl. Byla provedena excize píštěle s exkochleací. Při kontrole v poradně asi měsíc od operace byl defekt prakticky zhojený. Nemocný byl bez potíží, neudával žádné problémy s kontinencí stolice.
Obr. 3. USG perianální krajiny s anální píštělí Fig. 3. Ultrasound examintion of perianal region with anal fistula 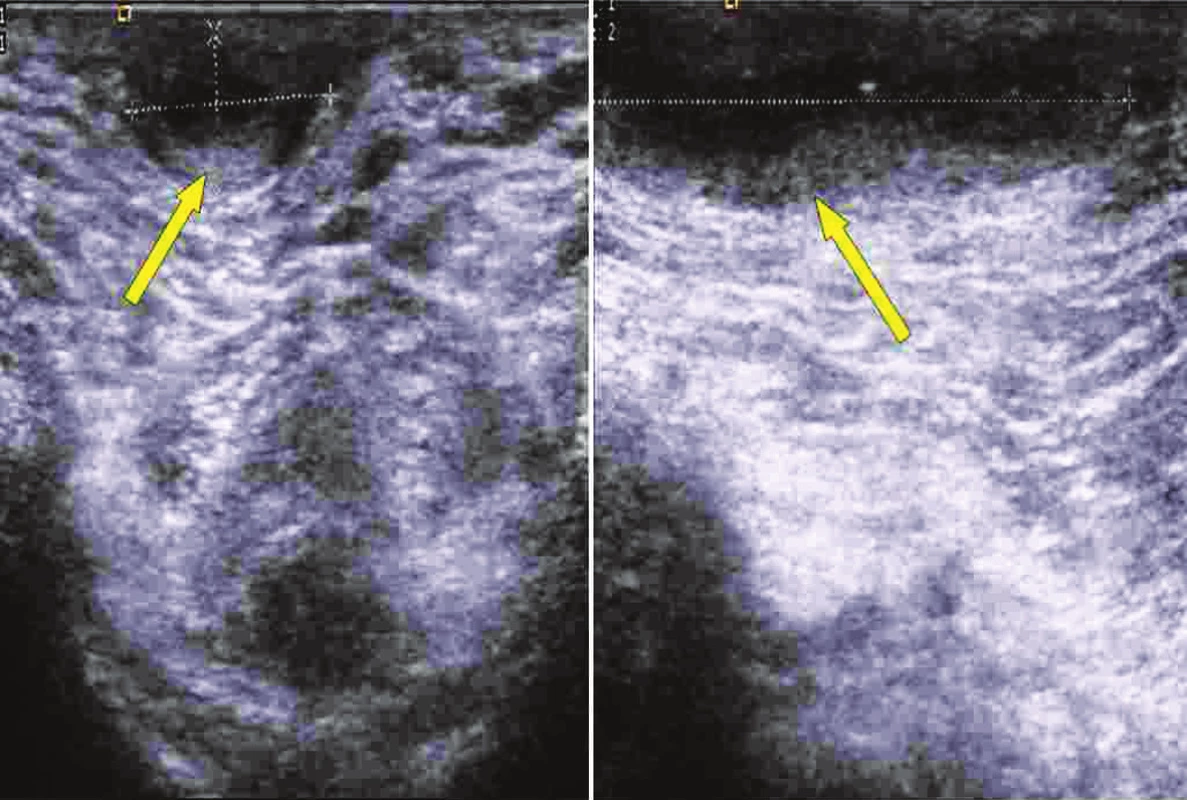
KAZUISTIKA 2
Nemocný, 54 let, s anamnézou vředové choroby gastroduodenální byl během 2 let celkově 4x operován na spádovém chirurgickém pracovišti pro ischiorektální absces. Vzhledem k opakovaným časným recidivám byl nemocný odeslán na naše pracoviště. Do koloproktologické poradny se dostavil s výsledkem fistulografie, při které se nepodařilo jednoznačně prokázat komunikaci s rektem. Při fyzikálním vyšetření se dařilo sondovat zevní ústí píštěle s proniknutím asi 4 cm směrem k rektu a zde pod zubatou čarou jsme objevili vnitřní ústí s odchodem drobné hnisavé sekrece. Při operaci se po nastříknutí zevního ústí barvičkou (metylénová modř s fyziologickým roztokem a peroxidem vodíku) objevuje modré zabarvení pod zubatou čarou při přední komisuře. Píštěl měla radiální a transfinkterický průběh. Byla provedena exstirpace zevního ústí a chronického abscesu. Zbytek píštěle byl řešen trasovací a elastickou ligaturou. Nemocný byl propuštěn do domácího ošetření 3. pooperační den. Za 6 dní od operace byla provedena výměna elastické a trasovací ligatury. Při další plánované výměně s odstupem týdne již došlo k proříznutí můstku tkáně. Po měsíci byla rána prakticky zhojená, svěračový aparát plně funkční, problémy s kontinencí stolice nemocný neměl.
KAZUISTIKA 3
Slečna, 15 let, jinak zcela zdravá, byla nejprve během dvou měsíců operována na spádovém chirurgickém pracovišti pro perianální absces. Pro opětovné bolesti v oblasti konečníku byla nemocná objednaná na endosonografické vyšetření na naši kliniku, kde bylo vysloveno podezření na periproktální absces. Vzhledem k nejasnému nálezu bylo indikováno MR pánve (Obr. 4) Při tomto vyšetření byla popsána difuzní zánětlivá infiltrace fossa ischiorectalis vpravo a dále svalů pánevního dna a svěrače vpravo. V musculus levator ani vpravo byl popsán drobný štěrbinovitý absces. Následovalo vyšetření konečníku v celkové anestezii a dále byla provedena drenáž ischiorektálního abscesu. Třetí pooperační den byla nemocná propuštěna do domácího ošetření. Při kontrole v koloproktologické poradně za 9 dní po operaci přetrvávala pouze drobná fissura v místě incize, drén se spontánně dislokoval. Při další plánované kontrole 14 dní od poslední kontroly nemocná opět udávala bolesti konečníku po stolici, při anoskopii odcházela hnisavá sekrece z oblasti zadní komisury, v místě původní incize byla zející prasklina. Bylo opět indikováno vyšetření a výkon v celkové anestezii. Při operaci jsme nalezli recidivu ischiorektálního abscesu a provedli jsme opět drenáž. Pooperační průběh byl klidný a nemocná byla propuštěna druhý pooperační den. Asi za měsíc od propuštění se nemocná znovu dostavila pro bolesti v konečníku, odchod hnisu a subfebrilie. Opět byla hospitalizovaná a bylo provedeno nové MR pánve (Obr. 5). Při vyšetření byl zjištěn podélný drobný absces při musculus levator ani vpravo, transsfinkterická a submukózní perianální píštěl vpravo, prosáknutí fossa ischiorektalis vpravo a nevelká kolekce v Douglasově prostoru. Vzhledem k diskrétnímu MR nálezu bylo postupováno konzervativně. Při ATB léčbě Metronidazolem došlo k ústupu potíží a subfebrilií. V této době bylo poprvé vysloveno podezření zda se nejedná o anální formu morbus Crohn, i přestože jiná symptomatologie svědčící pro Crohnovu chorobu nebyla přítomna. Po 7 dnech byla nemocná propuštěna domů a s odstupem asi 11 dní byla objednána k dětskému gastroenterologovi. Bohužel už za 5 dní od propuštění měla opět bolesti konečníku, subfebrilie. Byla přijata k hospitalizaci. Bylo provedeno jen USG perianální oblasti bez nálezu abscesu nebo prosáknutí měkkých tkání. Na základě klinického nálezu jsme indikovali vyšetření v celkové anestezii a výkonu podle nálezu. Při revizi jsme nalezli chronickou píštěl vpravo s vnitřním ústím píštěle sondovatelným do 4–5 cm. Byla provedena exkochleace a drenáž této píštěle. Po výkonu došlo k ústupu teplot a nemocná byla druhý. pooperační den přeložena na dětskou kliniku k dovyšetření s podezřením na anální formu morbus Crohn. Vyšetření probíhalo za hospitalizace na dětské klinice. Bylo provedeno kolonoskopické vyšetření s nálezem perianální píštěle, jinak byl na sliznici tračníku normální nález. Byla odebrána biopsie z jednotlivých etáží tračníku. Výsledek histologie však byl necharakteristický pro idiopatický střevní zánět. USG vyšetření popsalo pouze zesílení stěny vzestupného tračníku. Až MR enterografie (Obr. 6) objevila zesílení terminálního ilea, zvětšené uzliny v mezenteriu a závěr byl, že se jedná o aktivní formu morbus Crohn terminálního ilea. Na základě těchto výsledků byla u nemocné zahájena celková léčba azathioprimem (Imuran), topická léčba budesonidem (Entocort) a lokální léčba mesalazinem (Pentasa supp.) Vzhledem k fistulizující formě byla indikována biologická léčba infliximabem (Remicade). Nemocná byla 5 měsíců po zahájení léčby subjektivně bez potíží, oblast anu byla klidná, bez fisur a píštělí.
Obr. 4. Štěrbinovitý absces v musculus levator ani vpravo Fig. 4. Fissure abscess in the right musculus levator ani 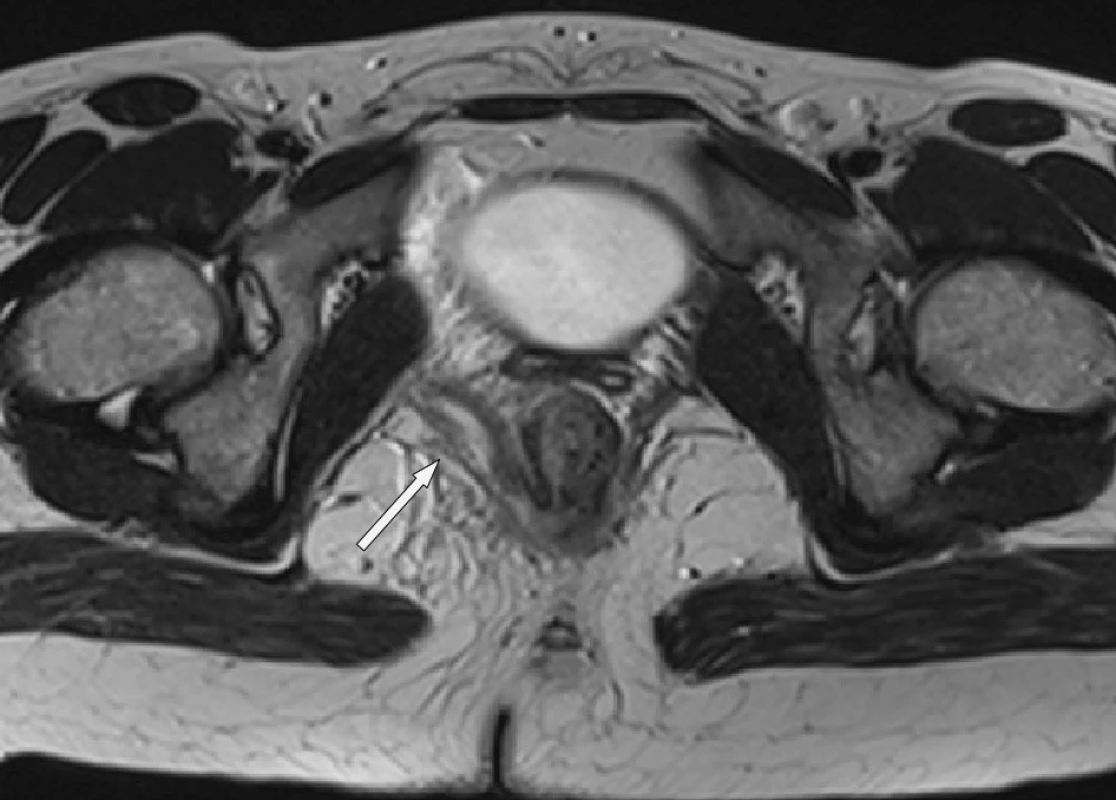
Obr. 5. MR – transfinkterická a submukózní perianální píštěl vpravo Fig. 5. MRI – transphincteric and submucous perianal fistula on the right 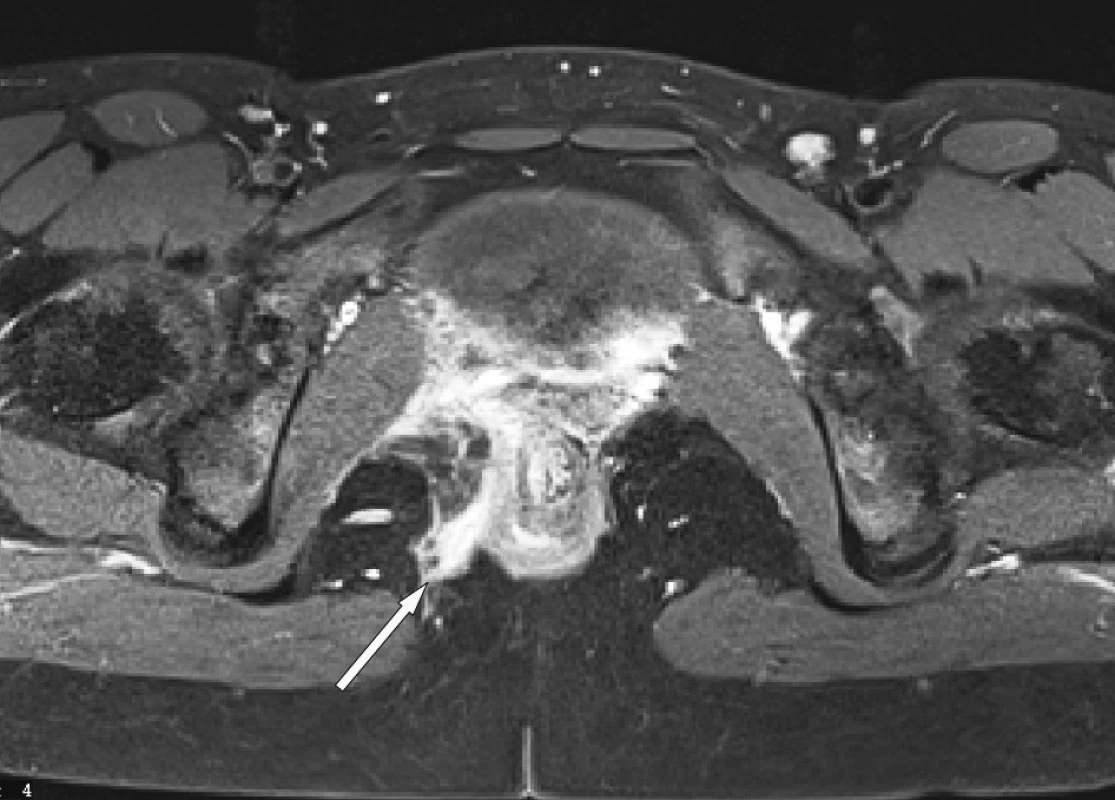
Obr. 6. MR enterografie – zesílení terminálního ilea a zvětšené uzliny v mezenteriu Fig. 6. MRI enterography –thickening of the terminal ileum and enlarged mesenteric lymph nodes 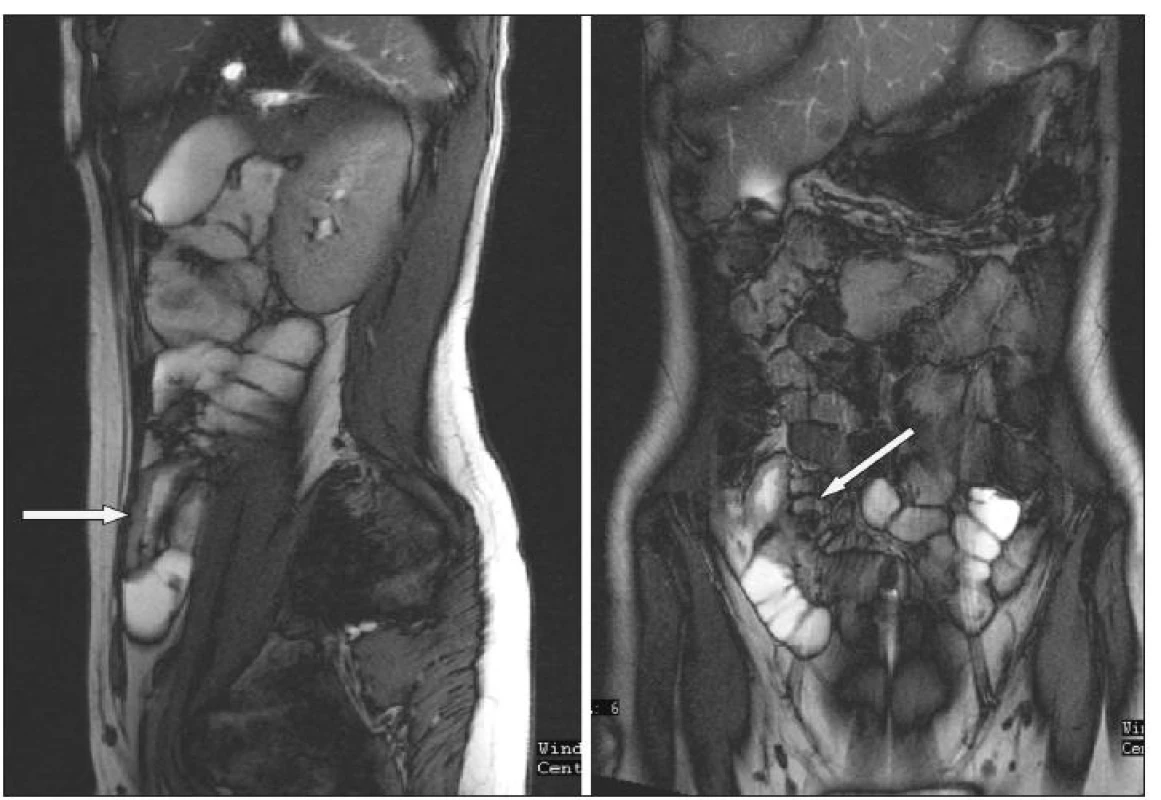
DISKUSE
V recentní literatuře zabývající se anorektálními píštělemi je v současné době velký příklon k provádění magnetické rezonance nebo endoskopické ultrasonografie jako základních zobrazovacích metod [15]. V případě endoskopické ultrasonografie je uváděna možnost plně posoudit rozsah, hloubku, případnou kolikvaci v průběhu píštěle, postižení okolních orgánů a postižení svěračů s jejich případným jizvením a atrofií [16]. Endoskopická ultrasonografie může použít k zobrazení lumina píštěle jako kontrastní látku prostý peroxid vodíku (hyperechogenní – bílý). Abscesy nebo kolekce se oproti tomu jeví jako hypoechogenní ložiska (tmavá) [16]. Endoskopická ultrasonografie je též vhodným prostředkem k posouzení defektů vnitřního i zevního svěrače [17].
Z léčebných konzervativních prostředků u Crohnovy choroby, které jsou stále více v centru pozornosti mnoha provedených prospektivních dvojitě zaslepených studií lze zmínit celkové podání Infliximabu (monoklonální protilátka proti Tumor necrosis factor-alpha). Výsledky jsou výborné u perianálních píštělí, kdy úspěšnost léčby se blíží ke 100 %, bohužel u rektovaginálních píštělí je úspěšnost jen 29 % [19, 20].
Schubert uvádí možnost lokální aplikace botulotoxinu a diltiazemu s úspěšností 60–70 % uzávěru anální píštěle [4].
Z léčebných chirurgických prostředků je třeba zmínit prospektivní studii, která se zabývá použitím fibrinového lepidla, kterým byl vyplněn defekt vzniklý po kyretáži píštěle. Úspěšnost léčby byla 77,8%. Při opakovaném podání byla úspěšnost 83,3% [21].
Jiná prospektivní studie použila k uzávěru anorektální píštěle zátku Surgisis Anal Fistula Plug. Ta byla aplikována do píštěle po jejím debridement speciálním ocelovým spirálním kartáčkem. V případě této zátky se jedná o acelulární kolagenovou hmotu, která je vyráběna ze submukózy prasečího tenkého střeva a tvarována konicky tak, aby ji bylo možno aplikovat. Úspěšnost této léčby byla 62% po roce sledování. Nižší úspěšnost měli diabetici a kuřáci [22, 23, 24]. Johnson porovnává použití fibrinového lepidla a zátky a prokazuje, že zátka Surgisis je vhodnější způsob ošetření anorektální píštěle [25].
Moderní chirurgická léčba si žádá experimentální ověření hypotéz na zvířecích modelech. I proto lze nalézt etablovaný model perianální píštěle [26]. Na tomto modelu bylo ověřováno použití autologních fibroblastů. V porovnání s kolagenovým lepidlem je aplikace fibroblastů úspěšnější metodou pro hojení píštěle [27].
ZÁVĚR
Závěrem tohoto shrnutí předkládáme současná pravidla léčby anorektálních píštělí. Je nutné připomenout, že v případě sebemenšího podezření na případnou anorektální formu idiopatického střevního zánětu, je třeba vždy doplnit adekvátní vyšetření (kolonoskopie) vzhledem k různému terapeutickému přístupu u těchto onemocnění. Nevhodně indikovaná chirurgická léčba může mít za následek porušení integrity svěračů s inkontinencí stolice. Také je nutno mít vždy na paměti, že všechny formy anorektálních fistulizujících onemocnění (prosté onemocnění či při idiopatickém střevním zánětu) mají tendenci k recidivám. I proto je třeba k jejich léčbě přistupovat co nejšetrněji, s ohledem na možnost reoperace v dané lokalitě. Je také nutno mít na paměti, že osvědčené, léty prověřené, klasické postupy ošetření perianálních píštělí jsou zatím zlatým standardem jejich léčby.
Práce byla podpořena Výzkumným záměrem MSM 0021620819 a grantem IGA MZ ČR NS10230-3/2009.
MUDr. Petr Novák
Hromnice 204
330 11 p. Třemošná
e-mail: novakp-hromnice@seznam.cz
Zdroje
1. Garden, J. O., Bradbury, A. W., Forsytie, et al. Principles and practise of surgery. 5th edition, Edinburgh, Churchill-Livingstone-Elsevier, 2007, 329–331.
2. Philips, R. K. S., et al. Colorectal surgery. 4th edition, London, Saunders, 2009.
3. Černý, J., et al. Špeciálná chirurgia 1 – Chirurgia tráviacej rúry. 3. vydání, Bratislava, Osveta, 1996, 349–355.
4. Schubert, M. Ch., Sridhar, S., Schode, R. R., et al. What every gastroenterologist needs to know about common anorectal disorders. World J. Gastroenterol., 2009, 15 : 3201–3209.
5. Way, L. W., et al. Současná chirurgická diagnostika a léčba. Praha, Grada, 1998.
6. Hoch, J. Infekce v koloproktologii. Rozhl. Chir., 2008, roč. 87, č. 8, s. 393–394.
7. Hoch, J., Kubáčková, K. Lymfom rekta – diagnóza k operaci? Rozhl. Chir., 2009, roč. 88, č. 6, s. 317–319.
8. Keighley, M. R. B., Williams, N. S. Surgery of the anus, rectum and colon. 3rd edition, London, Saunders, 2008.
9. Fazio, V. W., Church, J. M., Delaney, C. P. Current therapy in colon and rectal surgery. 2nd edition, London, Saunders, 2005.
10. Novák J. Základy proktologie. Praha, Avicenum, 1985, s. 132–153.
11. Antoš, F: Anální kanál. In: Zeman, M., et al.: Speciální chirurgie. Praha, Galén, 2001, 310–311.
12. Hubík, J., Lukáš, M., Porod, J., et al. Anální píštěle u Crohnovy choroby. Rozhl. Chir., 2005, 84 : 286–290.
13. Krška, Z., Šváb, J., Lukáš, M., et al. Idiopatické střevní záněty – profil chirurgicky řešených nemocných. Rozhl. Chir., 2006, 85 : 244–248.
14. Bader, F. G., Bouchard, R., Lubienski, A., et al. Fortschritte in der Diagnostik anorektaler Erkrankunger. Chirurg, 2008, 79 : 410–417.
15. Berman, L., Izrael, G. M., McCarthy, S. M., et al. Utility of magnetic resonance imaging in anorectal disease. World J. Gastroenterol., 2007, 13 : 3153–3158.
16. Felt-Bersma, R. J. F. Endoanal ultrasound in bening anorectal disorders: clinical relevance and possibilities. Expert Rev. Gastroenterol. Hepatol., 2008, 2 : 587–606.
17. Toyonaga, T., Tanaka, Y., Song, J. F., et al. Comparison of accuracy of physical examination and endoanal ultrasonography for preoperative assessment in patients with acute and chronic anal fistula. Tech. Coloproctol., 2008, 12 : 217–223.
18. Roig, J. V., Jordan, J., Garcia-Armengol, J., et al. Changes in anorectal morphologic and funcional parameters after fistula in ano surgery. Dis. Colon Rektum, 2009, 52 : 1462–1469.
19. Ardizzone, S., Maconi, G., Colombo, E., et al. Perianal fistulae following infliximab treatment. Clinical and endosonographic outcome. Inflamm. Bowel Dis., 2004, 10 : 91–96.
20. Bodegraven, A. A., Sloots, C. E. J., Felt-Bersma, R. J. F., et al. Endosonographic evidence of persistence of Crohn‘s disease associated fistulas after infliximab treatment, irrespective of clinical response. Dis. Colon Rectum, 2002, 45 : 39–45.
21. Maralcan, G., Baskonus, I., Aybasti, N., et al. The use of fibrin glue in the tratment of fistula-in-ano: a prospective study. Surg. Today, 2006, 36 : 166–170.
22. Schwandner, T., Roblick, M.H., Kiere, W., et al. Surgical treatment of complex anal fistulas with the anal fistula plug: a prospective, multicenter study. Dis. Colon Rectum, 2009, 52 : 1578–1283.
23. van Koperen, P. J., Bemelman, W. A., Bosssuyt, P. M. M., et al. The anal fistula plug versus the mucosal advancement flap for the treatment of anorectal fistula (Plug trial). BMC Surgery, 2008, 8 : 1–5.
24. Zubaidi, A., Al-Obeed, O. Anal fistula plug in high fistula-in-ano: an early Saudi experience. Dis. Colon Rectum, 2009, 52 : 1584–1588.
25. Johnson, E. K., Gaw, J. U., Armstrong, D. N. Efficacy of anal fistula plug vs. fibrin glue in closure of anorectal fistulas. Dis. Colon Rectum, 2006, 49 : 371–376.
26. Buchannan, G. N., Sibbons, P., Osborn, M. Experimental model of fistula-in-ano. Dis. Colon Rectum, 2005, 48 : 353–358.
27. Himpson, R. C., Cohen, R. G., Sibbons, P., et al. An experimental successful new sphincter-conserving treatment for anal fistula. Dis. Colon Rectum, 2009, 52 : 602–608.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2010 Číslo 3- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
- Spolehlivý systém skórování jizev k hodnocení fotografií popálenin
- Spasmolytický účinek metamizolu
- Bezpečnostní profil metamizolu – systematický přehled
-
Všechny články tohoto čísla
- Postgraduální edukace ve všeobecné chirurgii
- Poúrazová osteomyelitida sterna s mediastinitidou
- Karcinom žaludku a současnost
- Karcinom žaludku – výskyt a řešení komplikací chirurgické léčby
- Iatrogenní poranění žlučových cest
- Naše zkušenosti s Free Hand kamerou
- Prodloužená profylaxe tromboembolismu při resekci kolorekta pro malignitu
- Počet uzlin u resekcí tlustého střeva pro kolorektální karcinom
- Jaterní metastázy jiného než kolorektálního původu
- Moderní algoritmy diagnostiky a léčby anorektálních píštělí na klinickém pracovišti – kazuistiky
- Zemřel prof. MUDr. Eduard Pekarovič, DrSc.
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Jaterní metastázy jiného než kolorektálního původu
- Moderní algoritmy diagnostiky a léčby anorektálních píštělí na klinickém pracovišti – kazuistiky
- Iatrogenní poranění žlučových cest
- Počet uzlin u resekcí tlustého střeva pro kolorektální karcinom
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



