-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
IDIOPATICKÁ CHOROIDÁLNÍ NEOVASKULÁRNÍ MEMBRÁNA U 12LETÉ DÍVKY
Autoři: I. Krejčířová 1; R. Autrata 1; D. Vysloužilová 2; K. Šenková 1
Působiště autorů: Dětská oční klinika, PDM, FN a LF MU v Brně, Černopolní 9, 613 00 Brno, Přednosta prof. MUDr. Rudolf Autrata, CSc., MBA 1; Oční klinika, PMDV, FN Brno, Jihlavská 20, 625 00 Brno, Přednosta prof. MUDr. Eva Vlková, CSc. 2
Vyšlo v časopise: Čes. a slov. Oftal., 74, 2018, No. 6, p. 249-252
Kategorie: Kazuistika
doi: https://doi.org/10.31348/2018/6/6Souhrn
Choroidální neovaskularizace (CNV) je vzácnou ale závažnou příčinou poškození zraku u dětí. Autoři uvádějí vzácnou kazuistiku 12leté dívky s jednostrannou klasickou choroidální neovaskulární membránou. Uvádějí diferenciální diagnostiku možné etiologie. Dokumentují klinický průběh této zrak ohrožující jednotky během léčby a výsledky více jak ročního sledování. Diskutují podobné případy u dětských pacientů se zahraniční literaturou.
Současné léčebné možnosti jsou dostupné i pro dětské pacienty a mají klíčovou roli v zachování zraku u dětí s tímto onemocněním.
Klíčová slova:
Choroidální neovaskularizace – choroidální neovaskulární membrána – CNV – idiopatická CNV – CNV u dětí
ÚVOD
Choroidální neovaskularizace (CNV) představuje u dětí vzácné, zrak ohrožující oční onemocnění [15]. Může vést k závažnému snížení centrální zrakové ostrosti a těžkému zrakovému postižení. Neovaskulární membrána se formuje z novotvořených cév, které se šíří z cévnatky a pronikají přes Bruchovu membránu subretinálně či do oblasti pod retinální pigmentový epitel [1].). Téměř každá oční abnormalita, která postihuje RPE a narušuje integritu Bruchovy membrány může vést ke vzniku CNV [6].
Zatímco mezi hlavní příčinu rozvoje CNV u dospělých starších pacientů patří věkem podmíněná makulární degenerace (VPMD) [2], u mladších jedinců je častěji přítomno jiné specifické základní oční onemocnění, které může predisponovat k tvorbě CNV [4]. Mezi hlavní etiologicky definované jednotky související se vznikem CNV se řadí: 1) zánětlivá/infekční; 2) degenerativní; 3) traumatická; 4) neoplastická; 5) idiopatická; a 6) hereditární dystrofická retinální onemocnění [6].
Neexistuje žádný “evidence based“ protokol (protokol založený na důkazech), který by byl specificky zřízen pro léčbu CNV u dětských pacientů [1]. V literatuře existuje jen několik málo údajů o příčinách CNV u pediatrických pacientů a byla publikována různá léčebná schémata v několika izolovaných souborech pacientů a kazuistikách [1,4,13]. Vzhledem k vzácnosti tohoto onemocnění u dětí nelze očekávat ani předpokládat žádnou prospektivní randomizovanou klinickou studii [1]. Proto je velmi důležité publikovat a shromažďovat jednotlivá data a klinické parametry u dětí léčených pro CNV.
KAZUISTIKA
V lednu 2017 byla ze sektorové oční ambulance odeslaná na Dětskou oční kliniku (DOK) FN Brno dívka se poklesem visu pravého oka. Nástup obtíží anamnesticky uváděn již od začátku prosince 2016, kdy dívka začala vnímat „flek“ před pravým okem. Anamnesticky dívka s lehkou až střední myopií. Celkově zdráva. Ostatní anamnéza byla bez pozoruhodností.
Úvodní nejlépe korigované zraková ostrost (NKZO) pravého oka (OD) byla 1,5 m prsty, NKZO levého oka (OS) byla 1.0. Přední segment bilaterálně biomikroskopicky intaktní, refrakce (AR) v cykloplegii: OD -2,75 -0.25 ax 50; OS -3,25 -0,25 ax 86; nitrooční tlak (NOT) OD 17 mm Hg OS 19 mm Hg. Na fundu OD papila fyziologického vzhledu, v oblasti makuly juftafoveolárně temporálně dole patrné šedavé okrouhlé ložisko vel. 1/3 PD s výrazným okolním serózně-hemoragickým prosáknutím (obrázek 1). Nález na fundu OS fyziologický. Provedeno spektrální HD OCT (Zeiss Cirrus), na jehož základě jsme diagnostikovali jednostrannou aktivní choroidální neovaskulární membránu (CNVM) (obrázek 2). U dívky byla následně doplněna fluorescenční angiografie (FAG) (obrázek 3), kterou byla diagnóza klasické aktivní choroidální neovaskulární membrány juxtafoveolární lokalizace potvrzena. Diferenciálně diagnosticky jsme zvažovali myopickou, pozánětlivou či idiopatickou etiologii.
Obr. 1. Vstupní fotografie fundu OD: CNV juxtafoveolárně temporálně dole s výrazným serózně hemoragickým prosáknutím 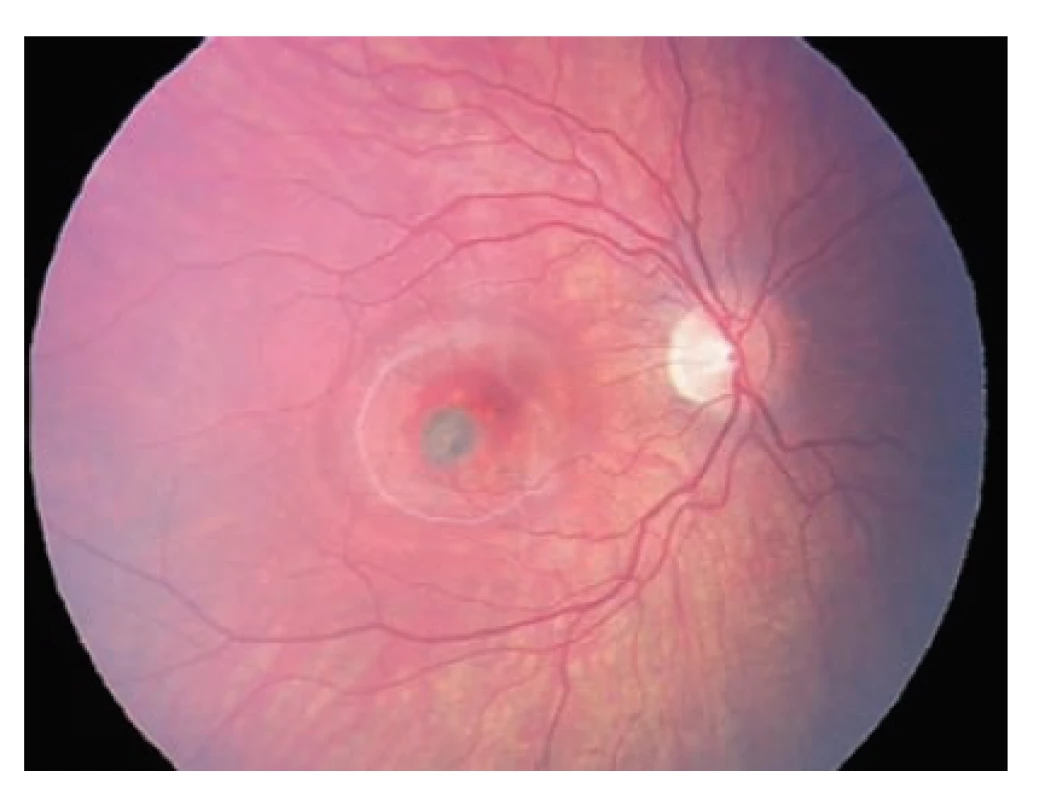
Obr. 2. Spektrální HD OCT: Lineární horizontální transfoveolární sken OD. Výrazné ztluštění a zvýšení objemu makulární oblasti s patrným středně hyperreflektivním ložiskem aktivní CNV, kolem ložiska plochá serózní ablace smyslového epitelu. Tloušťka juxtafoveolární oblasti 680 μm v době stanovení diagnózy 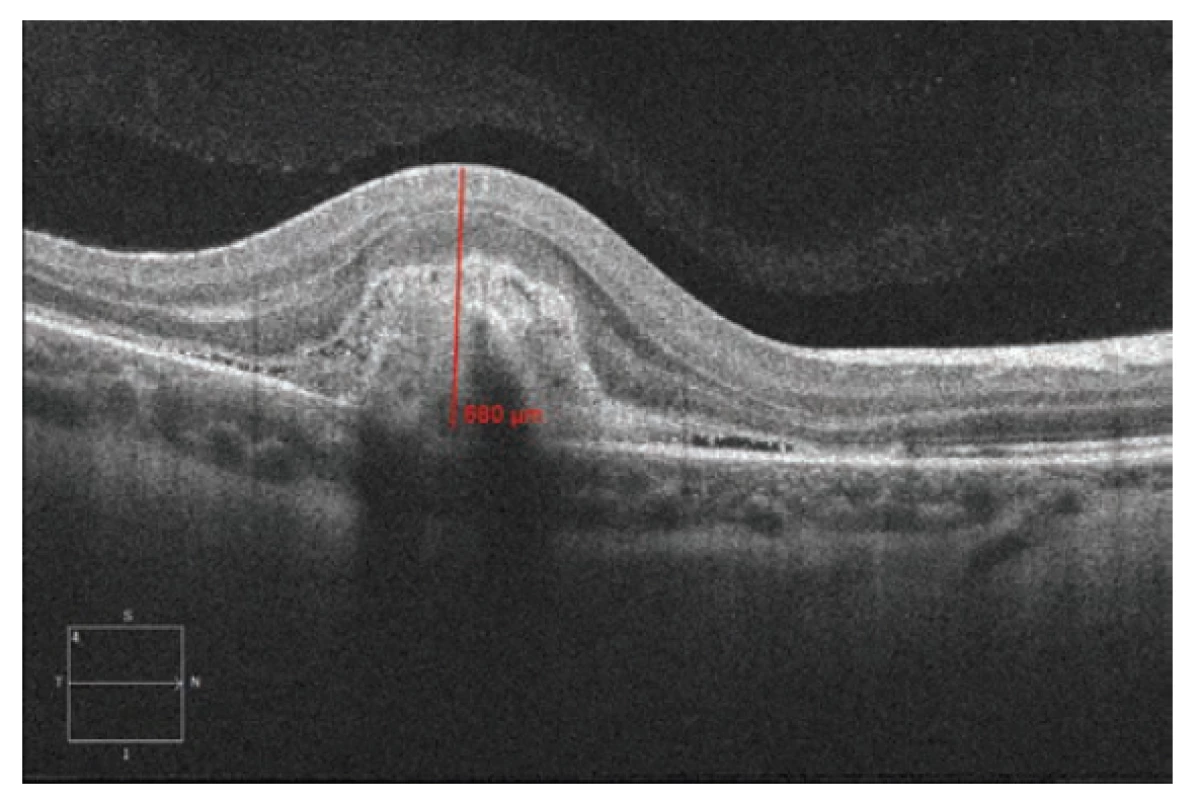
Obr. 3. Fluorescenční angiografie (FAG) OD: aktivní klasická CNV juxtafoveolární lokalizace 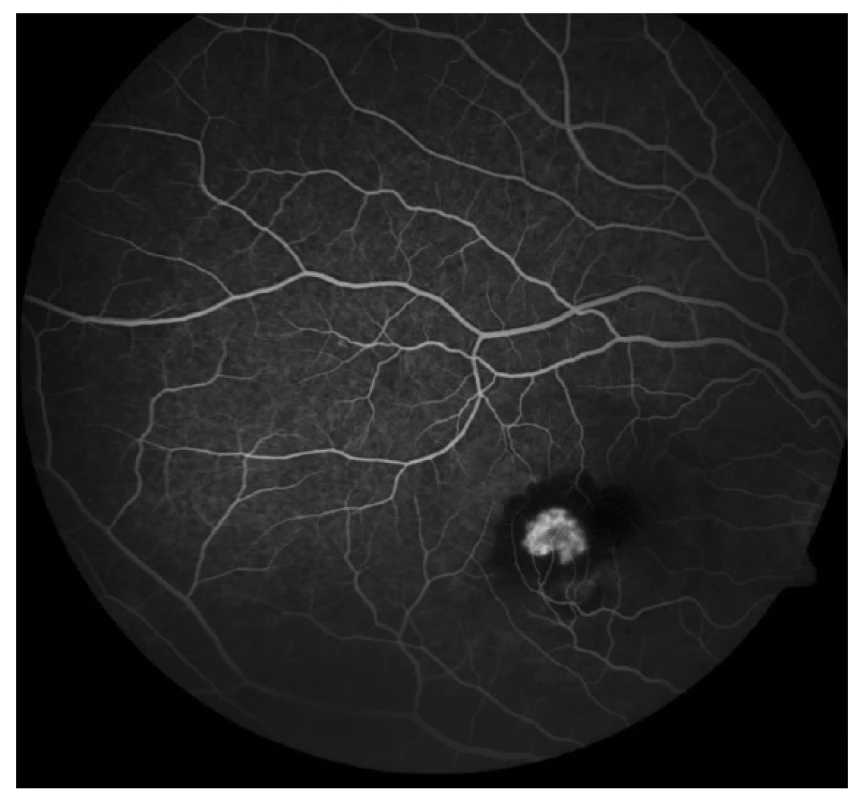
U dívky byly provedeny základní odběry, včetně specifických laboratorních testů na uveitidy a antropozoonózy, vše bez patologického nálezu. Vzhledem k slabé myopii a žádnému nálezu primární očního onemocnění jsme uzavřeli etiologii CNV jako idiopatickou. Dívce jsme na DOK po konzultaci s makulárním centrem Oční kliniky FN Brno Bohunice aplikovali intravitreálně 3 injekce ranibizumabu (Lucentis) 0.5 mg v 0.05 ml v měsíčních intervalech. Vzhledem k citlivosti dívky a po konzultaci s rodiči proběhla aplikace za standardních aseptických podmínek vždy v krátké celkové anestezii. Po aplikace nebyly zaznamenány žádné komplikace.
Vývoj onemocnění byl pravidelně dokumentován prostřednictvím spektrálního HD OCT, fotodokumentace očního pozadí fundus kamerou Oculus a RetCAM.
Již při kontrole za týden po první intravitr. injekci ranibizumabu byl dle OCT výrazný anatomický efekt s ústupem tloušťky juxtafoveolární oblasti z 680 µm na 540 µm. Funkční efekt zatím nebyl patrný, NKZO nezměněna 1,5 metru prsty. Na kontrole za další 2 týdny patrný již i funkční efekt, tj. NKZO OD 0.1, dívka udává výrazné subjektivní zlepšení. Patrná další regrese makulární tloušťky sítnice juxtafoveolárně na 460 um.
Týden po druhé IVT inj. Lucentis patrný další výrazný funkční efekt, kdy NKZO OD 0.5. Dva týdny po 3. intravitreální aplikaci ranibizumabu byl funkční efekt se zlepšením na NKZO OD 0.9 a ústupem makulární tloušťky juxtafoveolárně na 365 µm (obrázek 4). Nebyly zaznamenány žádné komplikace v průběhu sledování. V dlouhodobém sledování (˃18 měsíců) dochází ke stabilizaci, bez progrese patologie (obrázek 5).
Obr. 4. Spektrální HD OCT Lineární horizontální makulární sken po 3. intravitrálních aplikacích ranibizumabu (Lucentis) v měsíčních intervalech pro CNV s výraznou regresí makulární tloušťky a objemu. Regrese makulární tloušťky juxtafoveolární oblasti z 680 μm na 365 μm 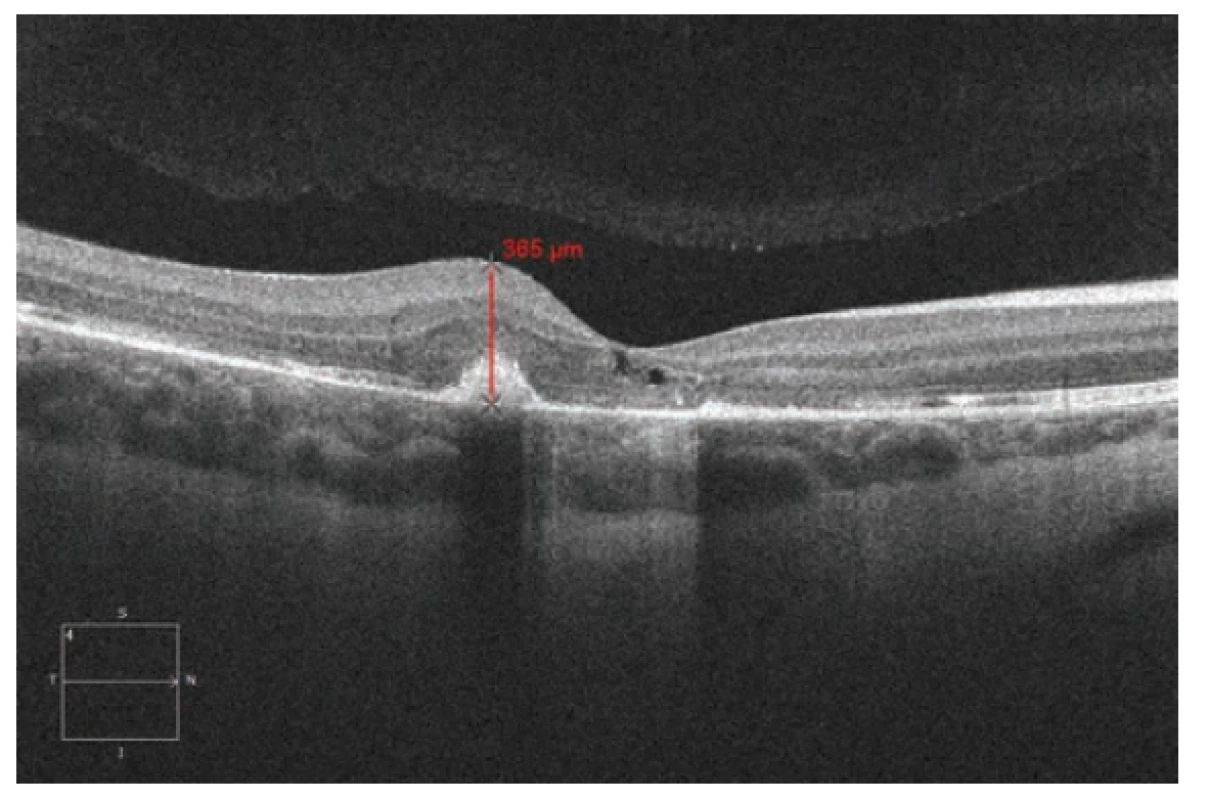
Obr. 5. Spektrální HD OCT Lineární horizontální makulární sken po 3. intravitrálních aplikacích ranibizumabu (Lucentis) v dlouhodobém sledování (˃ 12 měsíců) se stabilním makulárním nálezem, bez další progrese 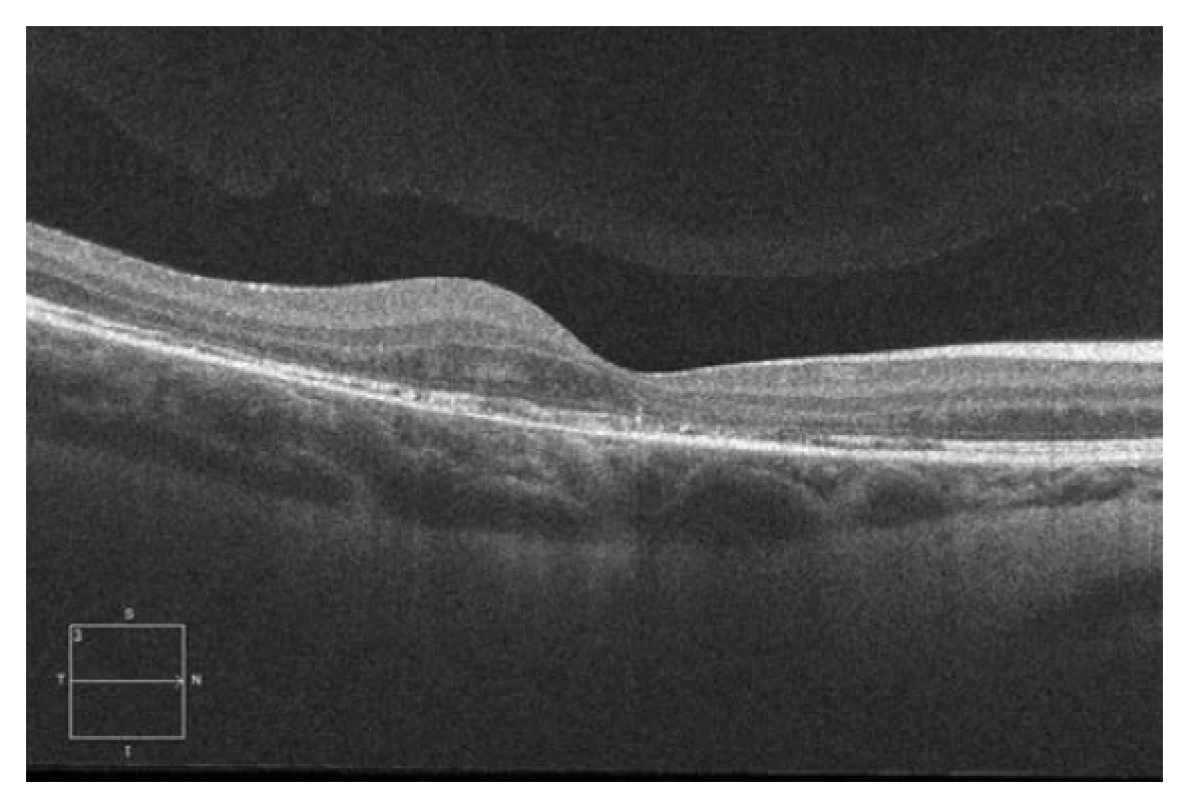
DISKUSE
Barth a kol. [1] ve své monocentrické retrospektivní studii (2008-2016) dokumentují etiologii, klinický průběh a výsledky léčby u 10 dětských pacientů mladších 18 let (průměrný věk 13,9 ± 1,9 roků; rozmezí 11-16 roků) s CNV. Nejčastější příčinu CNV v tomto souboru dětí představoval choroidální osteom (30%), následovaný hereditárními makulárními dystrofiemi (20%). U dalších dětských pacientů došlo k rozvoji CNV následkem degenerativní myopie, vnitřní punktátové choroidopathie (n=1) či angioidních pruhů (n=1). U 20% dětí (n=2) byla CNV označena jako idiopatická, bez jiné zřejmé oční patologie. Jiné publikace uvádějí jako nejčastější příčinu postinfeční a uveitické afekce [11]. Rishi a kol. [11] retrospektivně dokumentuje soubor 36 očí 27 dětí mladších 18 roků s CVN v období (1978–2008). Nejčastěji uvádí příčinu pozánětlivou (41 % očí), a Bestovu makulární dystrofii (25 % očí), 4 pacienty (11% očí) popisuje jako idiopatickou CNV. Idiopatickou CNV jako klinickou jednotku u dětských pacientů popisují i další studie [2,7,14].
Ve studii Barth a kol. [1] se u všech dětí primárně jednalo o jednostrannou CNV. U 20 % pacientů se v průběhu sledování rozvinula CNV i na druhém oku. Jednalo se o pacienty s choroidálním osteomem a hereditární makulární dystrofií a onemocnění na druhém oku se vyvinulo v průběhu 4 resp. 2 roků od první návštěvy. Rishi a kol. [11] udává bilaterální CNV u 33 % dětí. Ve studiích převažuje klasický typ CNV (60 %, 100 % resp. [1,10]. To může souviset s dobrým stavem Bruchovy membrány a zachovalým RPE u dětských pacientů oproti změnám u pacientů s VPMD [1]. Ve studiích převažuje subfoveolární lokalizace CNV nad lokalizací extrafoveolární [1,11].
Přesný léčebný postup CNV u dětí není stanoven a záleží na aktivitě procesu, lokalizaci léze stejně jako na typu základního očního onemocnění. V dřívějších studiích byla publikovaná fotodynamická léčba (PDT) jako základní primární léčba [5,9-11]. S možností aplikace anti VEGF preparátů některá pediatrická centra publikovala příznivé výsledky této léčby u dětí s CNV [1,2,8,11,12]. Barth, Rishi a Spaide [1,11,14] uvádějí, že průběh a vývoj CNV u dětských pacientů je mnohem příznivější než u dospělých pacientů s VPMD. Barth a kol. [1] nezaznamenali žádné komplikace léčby pomocí intravitreálně aplikovaných injekcí anti VEGF preparátů v průběhu sledování (průměrná doba sledování 35 měsíců, rozmezí 6-120 měsíců). Používají se Bevacizumab (Avastin) 1,25 mg v 0,05 ml, a ranibizumab (Lucentis) 0.5 mg v 0,05 ml [1]. Ke stabilizaci 90% léčených pacientů byly aplikovány 3 injekce / oko v měsíčních intervalech [1]. Barth a kol.[1] publikovali průměrnou úvodní NKZO byla 0.3 (0.1-0.8). Na konci sledovacího období byla průměrná finální NKZO jen 0.4 (0.1-0.8). U 5 pacientů došlo ke zlepšení o 1-5 řádků. Kim a kol [8] uvádí zlepšení NKZO z 5/30 na 5/15. V naší kazuistice jsme zaznamenali velmi příznivý efekt léčby CNV pomocí anti VEGF a zlepšení NKZO z 1,5 metru prsty na 5/5 sl.
ZÁVĚR
Idiopatická aktivní choroidální neovaskulární membrána je u pediatrických pacientů velmi vzácnou oční afekcí. Jedná se nejčastěji o jednostranné postižení, které bez léčby představuje závažné poškození zraku. Přesně doporučený postup v léčbě CNV u dětí není stanoven. Dostupnou léčenou modalitou i přesto poskytují anti-VEGF preparáty, které přestavují účinnou stabilizaci této klinické jednotky a umožňují výrazné zlepšení centrální zrakové ostrosti.
Práce prezentována ve formě přednášky na Kongresu Dětské Oftalmologie a Strabologie, 1. - 3. června 2017 Luhačovice
Do redakce doručeno dne: 14. 10. 2018
Do tisku přijato dne: 5. 12. 2018
MUDr. Inka Krejčířová, Ph.D.
Dětská oční klinika, PDM, FN a LF MU v Brně
Černopolní 9
613 00 Brno
Zdroje
1. Barth, T., Zeman, F., Helbig, H. et al.: Etiology and treatment of choroidal neovascularization in pediatric patients. Eur J Ophthalmol, 26(5); 2016 : 388-93.
2. Carneiro, AM., Silva, RM., Veludo, MJ. et al.: Ranibizumab treatment for choroidal neovascularization from causes other than age-related macular degeneration and pathological myopia. Ophthalmologica, 225(2); 2011 : 81-88.
3. Chhablani, J., Jalali, S.: Intravitreal bevacizumab for choroidal neovascularization secondary to Best vitelliform macular dystrophy in a 6-year-old child. Eur J Ophthalmol, 22(4); 2012 : 677-679.
4. Cohen, SY., Laroche, A., Leguen, Y. et al.: Etiology of choroidal neovascularization in young patients. Ophthalmology, 103(8); 1996 : 1241-1244.
5. Giansanti, F., Virgili, G., Varano, M., et al.: Photodynamic therapy for choroidal neovascularization in pediatric patients. Retina, 25(5); 2015 : 590-596.
6. Goshorn, EB., Hoover, DL., Eller, AW. et al.: Subretinal neovascularization in children and adolescents. J Pediatr Ophthalmol Strabismus, 32(3); 1995 : 178-182.
7. Jain, K., Shafiq, AE., Devenyi, RG.: Surgical outcome for removal of subfoveal choroidal neovascular membranes in children. Retina, 22; 2002 : 412–417.
8. Kim, R., Kim, YC.: Intravitreal ranibizumab injection for idiopathic choroidal neovascularization in children. Semin Ophthalmol, 29(3); 2014 : 178-181.
9. Lipski, A., Bornfeld, N., Jurklies, B.: Photodynamic therapy with verteporfin in paediatric and young adult patients: long-term treatment results of choroidal neovascularisations. Br J Ophthalmol, 92(5); 2008 : 655-660.
10. Mimouni, KF., Bressler, SB., Bressler, NM.: Photodynamic therapy with verteporfin for subfoveal choroidal neovascularization in children. Am J Ophthalmol, 135(6); 2003 : 900-902.
11. Rishi, P., Gupta, A, Rishi, E. et al.: Choroidal neovascularization in 36 eyes of children and adolescents. Eye, 27(10); 2013 : 1158-68
12. Sisk, RA., Berrocal, AM., Albini, TA. et al.: Bevacizumab for the treatment of pediatric retinal and choroidal diseases. Ophthalmic Surg Lasers Imaging, 41(6); 2010 : 582-592.
13. Sivaprasad, S., Moore, AT.: Choroidal neovascularisation in children. Br J Ophthalmol, 92(4); 2008 : 451-454.
14. Spaide, RF.: Choroidal neovascularization in younger patients. Curr Opin Ophthalmol, 10(3); 1999 : 177-181.
15. Wilson, ME., Mazur, DO.: Choroidal neovascularization in children: report of five cases and literature review. J Pediatr Ophthalmol Strabismus, 25(1); 1088 : 23-29.
Štítky
Oftalmologie
Článek SILENT SINUS SYNDROM
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2018 Číslo 6- Selektivní laserová trabekuloplastika nesnižuje nitroční tlak více než argonová laserová trabekuloplastika
- Progresi glaukomu je třeba hodnotit strukturálními i funkčními parametry
- Ztráta centrálního vidění po filtrujících operacích glaukomu
- Od PGF-2 alfa-isopropyl esteru k latanoprostu: přehled vývoje Xalatanu
- Compliance u pacientů s glaukomem
-
Všechny články tohoto čísla
- VIRTIOL – SIMULACE KVALITY VIDĚNÍ S MULTIFOKÁLNÍMI A EDOF INTRAOKULÁRNÍMI ČOČKAMI
- KORTIKOSTEROIDY INDUKOVANÁ ZADNÍ SUBKAPSULÁRNÍ KATARAKTA
- OČNÍ PROJEVY U PACIENTŮ S HIV INFEKCÍ
- VÝZNAM ZHODNOCENÍ VÝVOJE OCT OBRAZU PŘI KONZERVATIVNÍM ŘEŠENÍ VITREOMAKULÁRNÍ TRAKCE KOMPLIKOVANÉ MAKULÁRNÍ DÍROU
- SILENT SINUS SYNDROM
- IDIOPATICKÁ CHOROIDÁLNÍ NEOVASKULÁRNÍ MEMBRÁNA U 12LETÉ DÍVKY
- SCREENING, LÉČBA A DLOUHODOBÉ SLEDOVÁNÍ RETINOPATIE PŘEDČASNĚ NAROZENÝCH DĚTÍ V ČR
- OČNÍ KLINIKA 1. LÉKAŘSKÉ FAKULTY UNIVERZITY KARLOVY A VŠEOBECNÉ FAKULTNÍ NEMOCNICE V PRAZE SLAVÍ 200 LET OD SVÉHO ZALOŽENÍ
- Vážený a milý pán doc. MUDr. Tomáš Mazalán, CSc.
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- OČNÍ PROJEVY U PACIENTŮ S HIV INFEKCÍ
- SILENT SINUS SYNDROM
- VIRTIOL – SIMULACE KVALITY VIDĚNÍ S MULTIFOKÁLNÍMI A EDOF INTRAOKULÁRNÍMI ČOČKAMI
- KORTIKOSTEROIDY INDUKOVANÁ ZADNÍ SUBKAPSULÁRNÍ KATARAKTA
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



