-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaKompenzácia zrakového postihnutia u detí prostredníctvom optických pomôcok
Improvement in the Outcome of Visual Impairment using Low Vision Aids in Children
Introduction:
Low visual aids (LVAs) are the simplest and the most economic method of reducing the consequences of visual impairment (VI). We evaluate prescribing of LVAs in order to improve the quality of life of visually impaired children.Material and methods:
We retrospectively reviewed the notes of 113 patients (pts.) with VI (visual acuity (VA) 6/18 or worse or with visual field defects) who attended the Low Vision Clinic, F.D. Roosevelt Hospital in Banska Bystrica, between Jan 2000 – Dec 2005. There were 61 boys and 52 girls with ages ranging fromResults:
Of the 113 notes reviewed, only 109 of patients were cooperative in having their VA formally tested. Blindness (VA worse than 3/60) occurred in 31 pts. (28.4 %) and Low vision (VA worse than 6/18 or equal to 3/60) in 67 (61.5 %). Of the remaining 11 patients, 4 had gross field defects (and good VA), (indicating that the total number with Low vision was 71 (65 %). The other 7 patients had either developmental delay or were too young to perform a formal visual field test. Blindness was caused by perinatal factors in 52 % of cases, prenatal factors in 45 % and postnatal factors in 3 %. Low vision was caused in 74.6 % of cases by prenatal factors. The causes of blindness according to the affected anatomical site were: optic nerve disease in 12 (39 %), cerebral visual impairment (CVI) in 8 (26 %), and retinal disease in 6 (20 %). Low vision was caused by retinal disease in 23 (34.3 %), lens pathology in 11 (16.5 %) and CVI in 10 (14.9 %). 171 LVAs were prescribed to 74 patients (65 %): 76 (44.4 %) were magnifiers, 21 (12.3 %) were hyperoculars or high adds, 65 (38 %) were telescopes and 9 (5.5 %) telescope extensions. An average of 1.5 devices was prescribed for each patient. Every patient who was prescribed an LVA had subjective and objective improvement of their visual function and functional vision.Conclusion:
Blindness occurred in almost one third of our patients which agrees with the worldwide accepted estimate. The LVA are improving the quality of life of visually impaired children. The prescribing of LVA depends on the individual: it is not possible to anticipate the optical power of the LVA that a patient will need simply from looking at their diagnosis and measuring their VA because there are so many different requirements depending on their age and visual demands.Key words:
visual impairment in children, low vision, blindness, low vision aids, telescopes, hyperoculars, magnifiers
Autoři: E. Gajdošová 1; E. Kukurová 2; A. Gerinec 3
Působiště autorů: Clinical and Academic Department of Ophthalmology, Great Ormond Street Hospital for Children, London, Head of Dpt. Mr. K. K. Nischal, FRCOphth 1; Katedra biofyziky LF UK, Bratislava, vedúca katedry prof. MUDr. E. Kukurová, CSc. 2; Klinika detskej oftalmológie LF UK, DFNsP, Bratislava, prednosta prof. MUDr. A. Gerinec, CSc. 3
Vyšlo v časopise: Čes. a slov. Oftal., 66, 2010, No. 6, p. 266-272
Kategorie: Původní práce
Souhrn
Úvod:
Optické pomôcky (OP) sú najekonomickejšou a najjednoduchšou pomôckou kompenzácie zrakového postihnutia (ZP). Cieľom práce bolo zistiť možnosti kompenzácie ZP prostredníctvom OP u detí a mládeže.Materiál a metodika:
Retrospektívne sme analyzovali údaje zo zdravotných záznamov 113 pacientov (pac.) so ZP (binokulárna zraková ostrosť (ZO) 6/18 a horšia alebo prítomné výrazné poruchy zorného poľa), ktorí boli vyšetrení na Ambulancii pre slabozrakých pri Očnej klinike NsP F. D. Roosevelta v Banskej Bystrici od januára 2000 po december 2005. Súbor tvorilo 61 chlapcov a 52 dievčat. Priemerný vek bol 9,4 r. (medián 9 r., v rozmedzí odVýsledky:
ZO bolo možné vyšetriť formálne u 109 pac. zo 113. Slepota (ZO horšia ako 3/60) sa vyskytla u 31 pac. (28,4 %) a slabozrakosť (ZO horšia ako 6/18 alebo rovná 3/60) u 67 (61,5 %).
Zo zvyšných 11 pacientov mali 4 výrazné zúženie zorného poľa, a tak sa slabozrakosť vyskytla u 71 (65 %). Ostatní 7 pacienti pre mentálne postihnutie alebo nízky vek neboli schopní formálneho vyšetrenia zorného poľa. Z hľadiska časového faktora pôsobiaceho činiteľa zapríčiňujúceho ZP, slepotu zapríčinili faktory prenatálne u 45 %, perinatálne u 52 % pac. a postnatálne iba u 3 %. Slabozrakosť bola zapríčinená až v 74,6 % prípadoch faktormi prenatálnymi. Príčiny slepoty podľa postihnutej anatomickej časti boli nasledovné: afekcie zrakového nervu 12x (39 %), postihnutie zrakového centra mozgu 8x (26 %), a choroby sietnice 6x (20 %). Slabozrakosť bola zapríčinená chorobami sietnice 23x (34,3 %), šošovky 11x (16,5 %) a postihnutím zrakových centier 10x (14,9 %). Celkovo u uvedeného súboru 113 pac. sa predpísalo u 74 pacientov (65 %) 171 optických pomôcok: 76 (44,4 %) lúp, 21 (12,3 %) hyperokulárov alebo hyperkorekcií, 65 (38 %) teleskopov a 9 (5,5 %) príložných lúp k teleskopom. V priemere bolo predpísaných 1,5 pomôcok na pacienta. U všetkých pacientov, ktorým sa predpísala OP, došlo k subjektívnemu i objektívnemu zlepšeniu zrakových funkcií, resp. funkčného zraku.Záver:
Naše výsledky potvrdili, že slepota sa vyskytla takmer u tretiny našich pac., čo sa zhoduje so svetovo odhadovaným výskytom ZP. OP kompenzujú aspoň čiastočne následky zrakového postihnutia. Nenašli sme žiadnu súvislosť medzi ZO, diagnózou, vekom, a veľkosťou zväčšenia OP. Pri ich predpise sa musí prihliadať na individuálne potreby dieťaťa zohľadňujúc predovšetkým vek a náročnosť zrakových úloh, ktoré by mali a chceli vykonávať.Kľúčové slová:
kompenzácia zrakového postihnutia u detí, slabozrakosť, slepota, optické pomôcky, teleskopy, hyperokuláre, lupyÚvod
Svetová zdravotnícka organizácia (World Health Organisation, WHO) uverejnila štatistický odhad, že postihnutých slepotou je okolo 45 miliónov (z toho je 1,4 milióna detí) a slabozrakých je 135 miliónov [7, 8, 9].
WHO vypracovala v roku 1999 program VISION 2020 „The Right to Sight“, s cieľom eliminovať až 75 % slepoty prevenciou, adekvátnou liečbou jej príčin a poskytovaním terciárnej starostlivosti (rehabilitácie zraku) zrakovo postihnutým, v zmysle kompenzácie adekvátnej stupňu ich poškodenia [7].
Jedným z cieľov rehabilitácie zraku (RZ), po vyšetrení reziduálnych zrakových funkcií a funkčného zraku pacienta, je voľba takých pomôcok a techník, ktoré umožnia aspoň čiastočnú kompenzáciu dôsledkov zrakového postihnutia (ZP) – slabozrakosti a slepoty.
Optické pomôcky (OP) sú najekonomickejšou a najjednoduchšou pomôckou kompenzácie ZP. Cieľom práce bolo zistiť možnosti kompenzácie ZP prostredníctvom OP u detí.
Materiál a metodika
Na zistenie efektívnosti kompenzácie ZP prostredníctvom OP sme retrospektívne analyzovali zdravotné záznamy 113 pacientov (61 chlapcov a 52 dievčat), vyšetrených na Ambulancii pre slabozrakých dospelých a deti pri Očnej Klinike NsP F. D. Roosevelta v Banskej Bystrici v diapazóne rokov: január 2000 – december 2005, ktorí v čase vyšetrenia boli vo veku nižšom ako 19 rokov. Celkovo sa uskutočnilo 180 konzultácií. Pacienti prichádzali na vyšetrenie na základe odporúčania z celého Slovenska. Zrakové postihnutie všetkých kategórii, od ľahkej slabozrakosti (zraková ostrosť 6/18 alebo horšie alebo postihnutie zorného poľa) po slepotu predstavovalo jediné kritérium, ktoré podmieňovalo prijatie na vyšetrenie na ambulancii.
U každého pacienta sa získali nasledovné potrebné údaje, ktoré neskôr pomohli charakterizovať súbor a spracovať ho: vek, pohlavie, diagnóza, binokulárna zraková ostrosť s optimálnou korekciou do diaľky a do blízka, typ predpísanej OP do diaľky (s príslušnou hodnotou korigovanej zrakovej ostrosti) a OP do blízka potrebnej pre zvládnutie požadovanej zrakovej úlohy (najčastejšie čítanie výučbového textu).
Priemerný vek pacientov v našom súbore bol 9,4 r. (medián 9 r., v rozmedzí od < 1 r. do < 19 r.). Vekové zastúpenie pacientov bolo nasledovné: 1 pacient vo veku < 1 rok, 8 pacientov vo veku = 1 < 3 roky, 16 pacientov = 3 < 6 rokov, 68 pacientov = 6 < 15 rokov a 20 pacientov = 15 < 19 rokov.
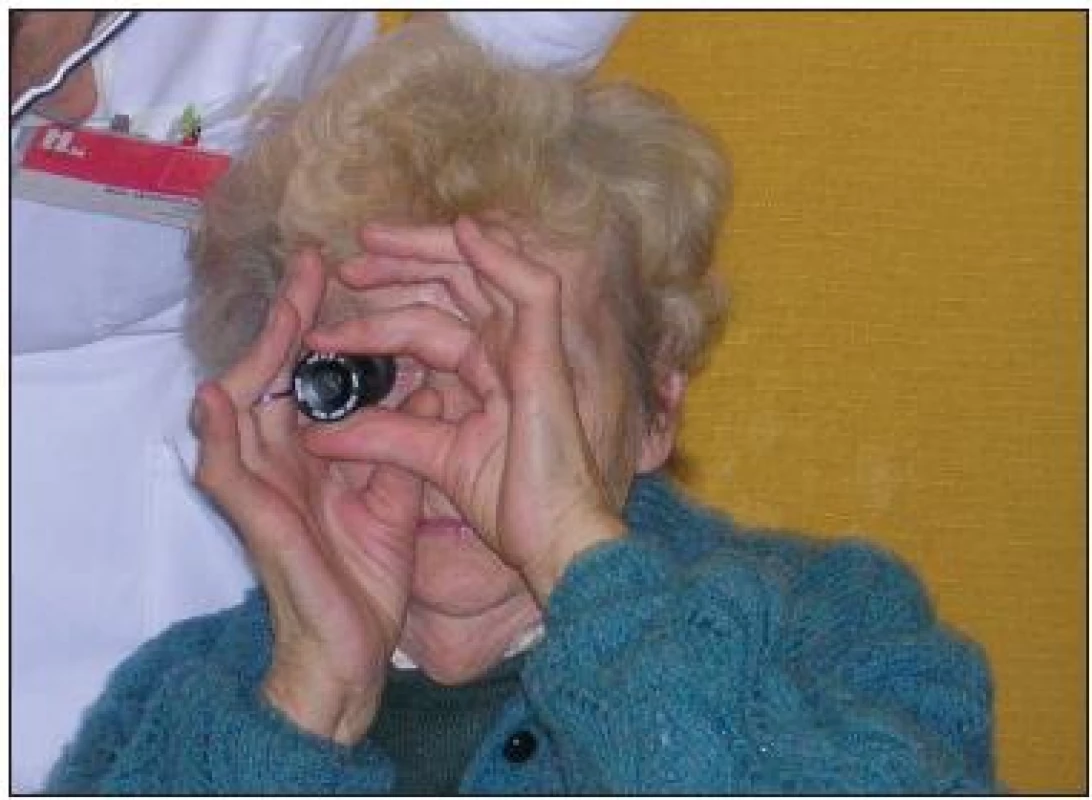
V závislosti od veku a od individuálnych potrieb sa u pacientov odskúšala OP (tab. 1). Na základe vyšetrenia zrakovej ostrosti do diaľky sa pacientovi ponúkol teleskop (obr. 1, 2, 3) s príslušnou možnosťou zväčšenia. V závislosti od veku, manuálnej zručnosti a individuálnych potrieb sa potom predpísal teleskop, ktorý bol pre pacienta subjektívne najoptimálnejší na dosiahnutie zrakovej ostrosti 6/6, maximálne 6/12.
Tab. 1. Použité optické pomôcky 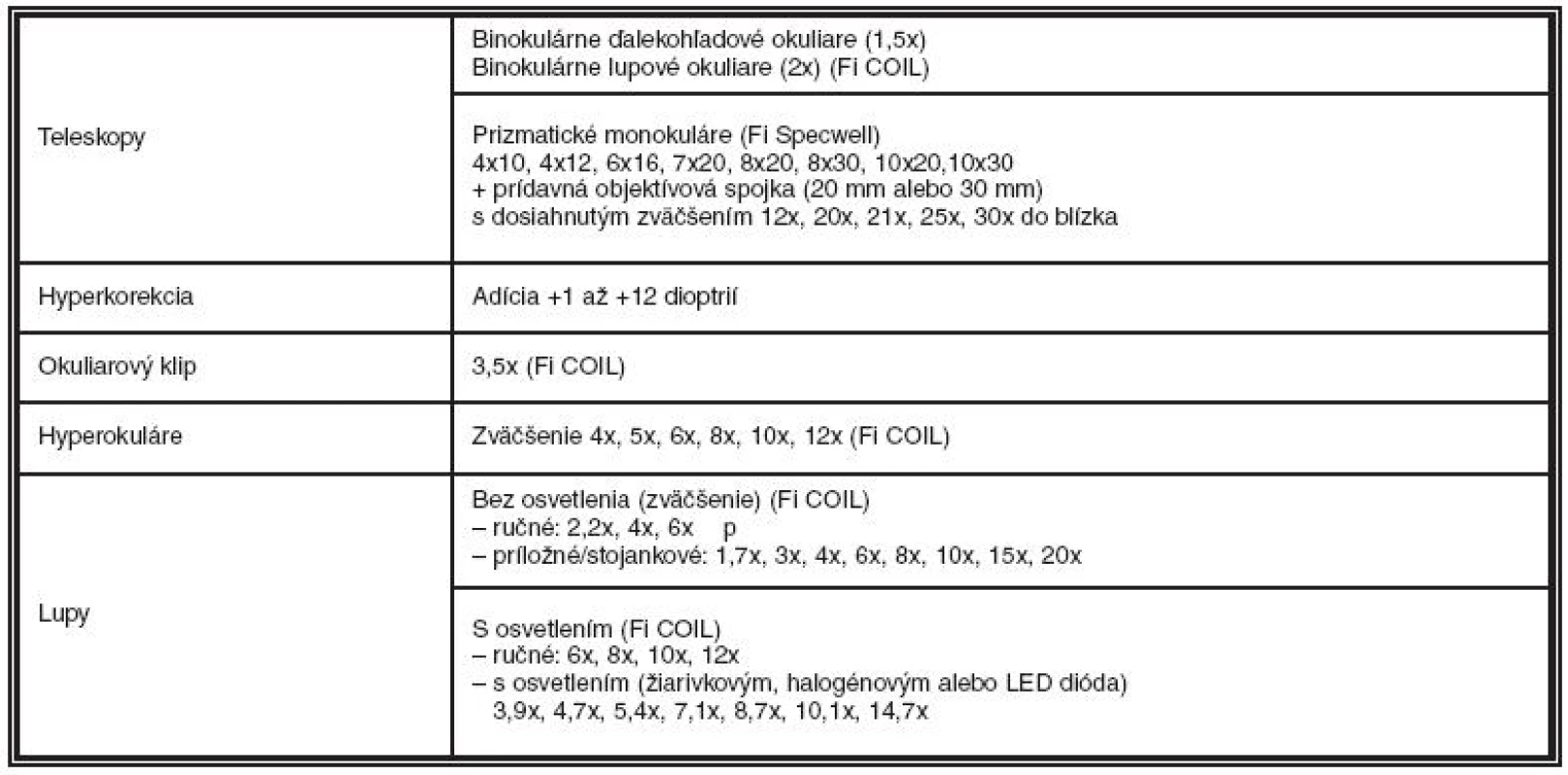
Pri výbere OP do blízka sa podľa hodnoty zrakovej ostrosti (ZO) a hodnoty refrakčnej chyby určilo najskôr potrebné zväčšenie s následným zohľadnením individuálnych potrieb pacienta. U väčšiny pacientov sa predpísala jedna až tri optické pomôcky do blízka.
Obr. 3. Teleskop s príložnou lupou 
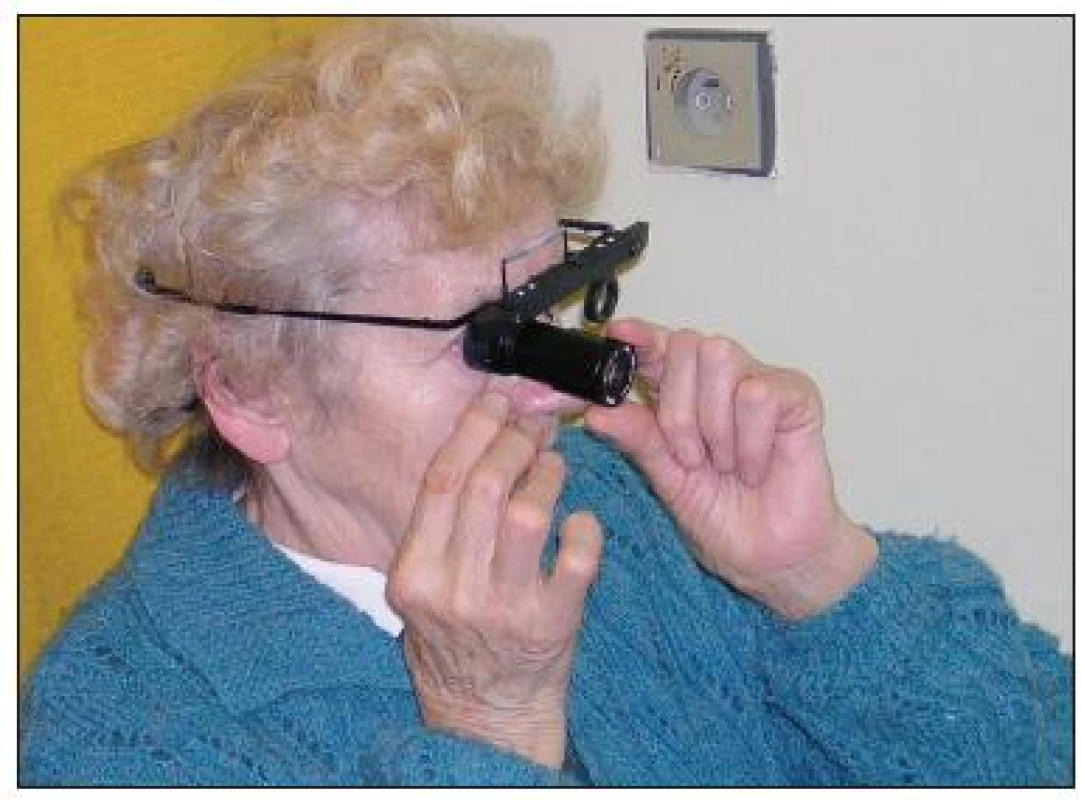
Pri ľahších stupňoch slabozrakosti po korekcii refrakčnej chyby sa skúsila ako prvá hyperkorekcia. Ak nebola postačujúca, pokračovalo sa v odskúšávaní hyperokulárov (obr. 4, 5). Vzhľadom na limitáciu pracovnej vzdialenosti s hyperokulármi, vždy sa následne skúšali aj ručné (obr. 6) a príložné (obr. 7, 8, 9) – stojanové lupy, bez alebo s osvetlením (obr. 10, 11). OP do blízka hyperkorekcia, hyperokulár alebo lupa sa predpísala len v prípade, ak bol pacient schopný ju používať a umožňovala mu čítanie požadovaného textu. Pri predpisovaní OP sa prihliadalo na potrebnú rezervu zväčšenia na primerane rýchle čítanie.
Obr. 5. Hyperokulár v skúšobnom ráme 
Údaje sa následne spracovali s použitím klasifikácie ZP podľa WHO a ICD-10 [9] v závislosti od binokulárnej ZO a duálnej klasifikácie príčin ZP podľa postihnutej anatomickej časti a podľa časového faktora, kedy k tomuto postihnutiu došlo tak ako navrhla Gilbertová [4]. Pri spracovaní sme použili metódy deskriptívnej štatistiky a párový t-test.
Obr. 8. Príložná lupa s riadkom 
Na základe analýzy získaných výsledkov sme zisťovali a posudzovali efektívnosť predpisovania optických pomôcok na kompenzáciu ZP u detí.
Obr. 9. Príložná lupa s osvetlením 
Zisťovala sa súvislosť medzi veľkosťou zväčšenia pomocou OP a zrakovou ostrosťou vyšetrovaného dieťaťa do diaľky alebo do blízka, resp. diagnózou alebo vekom.
Obr. 10. Lupa stojanková – príložná, bez osvetlenia 
Obr. 11. Ručná lupa bez osvetlenia 
Výsledky
Stupeň ZP v súbore našich pacientov bol rôznorodý (tab. 2). ZO bolo možné vyšetriť formálne u 109 pac. zo 113. Slepota sa vyskytla u 31 (28,4 %) pacientov a slabozrakosť u 67 (61,5 %) Zo zvyšných 11 pac. mali 4 pacienti výrazné zúženie zorného poľa, a tak sa slabozrakosť vyskytla u 71 (65 %). Ostatní 7 pacienti pre mentálne postihnutie alebo nízky vek neboli schopní formálneho vyšetrenia zorného poľa.
Tab. 2. Počet vyšetrených pacientov s odlišným stupňom zrakového postihnutia vyjadreného binokulárnou zrakovou ostrosťou do diaľky 
Z hľadiska časového faktora pôsobiaceho činiteľa, zapríčiňujúceho zrakové postihnutie, slepotu zapríčinili faktory prenatálne u 45 % pacientov, perinatálne u 52 % a postnatálne iba u 3 %. Slabozrakosť bola zapríčinená až v 74,6 % prípadoch prenatálnymi faktormi (tab. 3).
Tab. 3. Príčiny zrakového postihnutia v závislosti od časového faktora ich pôsobenia 
Príčiny slabozrakosti (ZO horšia ako 6/18 alebo rovná 3/60) podľa postihnutej anatomickej časti boli nasledovné: sietnica u 23 pacientov (34,3 %), šošovka u 11 (16,5 %), zrakové centrá mozgu u 10 (14,9 %), zrakový nerv u 9 (10,5 %), myopia u 6 (8,9 %), nystagmus u 4 (5,9 %), glaukóm u 3 (4,5 %), uvea (anirídia) u 2 pacientov (3 %), kolobóm chorioretiny u 1 (1,5 %) (tab. 4).
Tab. 4. Príčiny zrakového postihnutia v závislosti od postihnutej anatomickej štruktúry 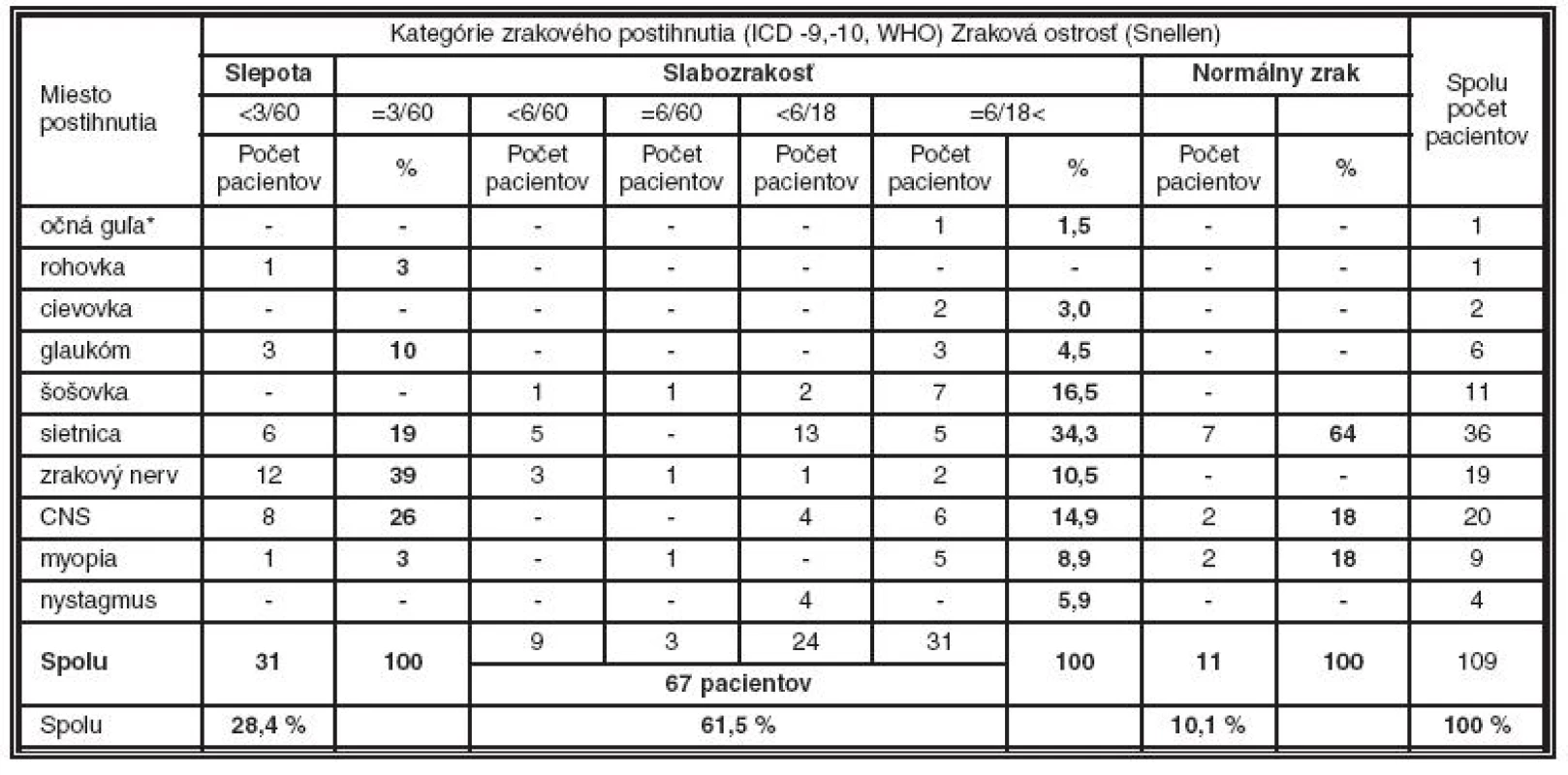
* Postihnutie očnej gule zahrňuje diagnózy: anoftalmia, mikroftalmia, dysgenéza predného segmentu, kolobóm viacerých štruktúr oka [4] Slepota (ZO horšia ako 3/60) bola zapríčinená poruchami zrakového nervu u 12 (39 %), postihnutím zrakových centier mozgu u 8 (26 %), sietnice u 6 (20 %), glaukómom u 3 (10 %), postihnutím rohovky u 1 pacienta (3 %) a myopiou u 1 (3 %) (tab. 4).
Kompenzácia zrakového postihnutia prostredníctvom optických zväčšovacích pomôcok
Celkovo bolo predpísaných 171 optických pomôcok u 74 pacientov: 76 lúp – 44,4 %, 21 hyperokulárov alebo hyperkorekcií – 12,3 %, 65 teleskopov – 38 % a 9 príložných lúp k teleskopom – 5,5 %. 65 pacientov zo 113 (58 %) malo predpísaný teleskop.
Pre zjednodušenie hodnotenia sme rozdelili optické pomôcky podľa veľkosti zväčšenia na 3 kategórie: 1. s malým zväčšením (menej ako 4x zväčšujúce), 2. so stredným zväčšením (4x až 6x zväčšujúce) a 3. s veľkým zväčšením (viac ako 6x zväčšujúce).
U teleskopov boli predpísané najčastejšie teleskopy so stredným zväčšením, u 36 (55 %) pacientov, následne s veľkým zväčšením u 18 (28 %) a s malým zväčšením u 11 (17 %).
Z predpísaných lúp boli ordinované lupy s malým zväčšením 43krát (57 %), so stredným zväčšením 22krát (29 %) a s veľkým zväčšením 11 krát (14 %). Príložná lupa v tvare polgule, ktorá má minimalizovanú sférickú aberáciu aj napriek relatívne malému zväčšeniu (1,7x), bola u detí najobľúbenejšia.
U hyperkorekcií a hyperokulárov boli údaje nasledovné: stredné zväčšenia u 13 (62 %) pacientov, malé a veľké zväčšenia boli ordinované rovnako u 4 pacientov (19 %).
Vzhľadom na súčasnú akomodačnú schopnosť väčšiny pacientov potrebné zväčšenie sa pohybovalo v rozmedzí jeden a pol až dvojnásobku jeho predpokladanej hodnoty na základe zrakovej ostrosti do blízka.
V priemere bolo predpísaných 1,5 pomôcok na pacienta. Po prepočte na všetkých pacientov v jednotlivých vekových kategóriách bolo predpísaných 0,2 pomôcok na pacienta vo veku do 6 rokov, 1,8 pomôcok na pacienta vo veku od 6 do 15 rokov, 2,3 pomôcok vo veku od 15 do 19 rokov (tab. 5).
Tab. 5. Počet predpísaných optických pomôcok vo vzťahu na veku pacientov 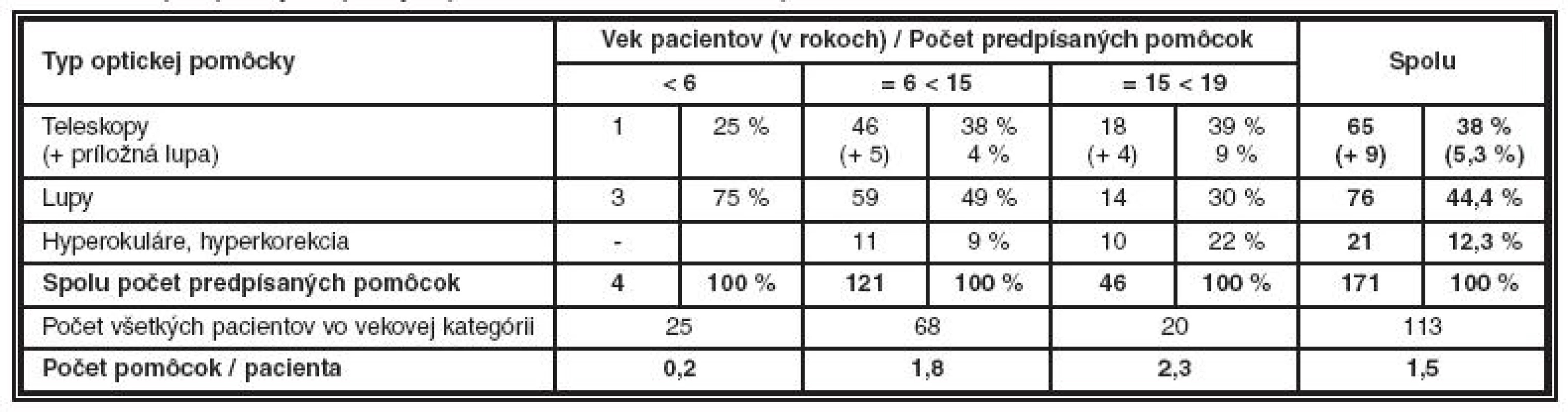
U 74 pacientov, ktorým sa pomôcky predpísali bol priemerný vek 11,3 rokov (v rozmedzí od 6 do 18 rokov, medián 11 rokov) a zrakovej ostrosti bol 6/60 (rozmedzie od 1/60 po 6/9). 39 pacientov nemalo predpísanú žiadnu zväčšovaciu optickú pomôcku. V tomto počte sú aj 4 pacienti, ktorí neboli schopní spolupráce pri formálnom vyšetrovaní zrakovej ostrosti. Priemerný vek zvyšných 35 pacientov bol 6,17 rokov (v rozmedzí < 1 až 16 rokov, medián = 5 rokov) a zrakovej ostrosti u týchto pacientov bol 2/60 (rozmedzie 1/60 až 6/6).
Vzhľadom na relatívne veľký počet premenných u pacientov (vek, diagnóza, stupeň ZP, náročnosť zrakových úloh) v našom relatívne malom súbore sme vyhodnotili najpočetnejšiu skupinu pacienotv (24) s monokulárnou ZO do diaľky 6/60. V tomto podsúbore boli zaradené nasledovné diagnózy: RP (2 pac.), makulopatie (7 pac.), albinizmus (4 pac.), katarakta (2 pac.), postihnutie zrakových centier mozgu (4 pac.), neurooptikopatia (1 pac.) a nystagmus (4 pac.). Medián veku pacientov bol 10 rokov (rozsah 5–18 rokov).
Optické pomôcky sa predpísali u 23 z 24 pacientov, a to: 30 lúp so zväčšením 1,7x–7,1x (medián 1,7x), 5 pacientom 5 hyperokulárov (4x–6x, medián 5x), 6 pacientom 7 binokulárnych okuliarov a 18 pacientom 18 teleskopov so zväčšením 4x10 – 10x20 (medián 6x16), s ktorými sa zlepšila zraková ostrosť (6/60) u všetkých 18 pacientov v rozmedzí od 6/6 – 6/12, medián 6/12.
Všetci 23 pacienti s predpísanou lupou boli schopní čítať štandardizovaný text (hodnotený objektívne aj subjektívne).
Rovnaký výsledok sa dosiahol aj u 5 pacientov, s použitím hyperokulárov.
Objektívnym vyhodnotením pri vyšetrení súboru pacientov sa potvrdilo, že s aplikovaným teleskopom sa u 18 pacientov dosiahlo zlepšenie ZO: o 4 riadky (ZO 6/12) u 13 pacientov, o 5 riadkov (ZO 6/9) u 2 pacientov a o 6 riadkov (ZO 6/6) u 3 pacientov.
Na základe párového t-testu bol zistený štatisticky významný rozdiel medzi pôvodnou a dosiahnutou zrakovou ostrosťou na hladine významnosti p = 0,001. Napriek tomu, že výberový podsúbor predstavuje z hľadiska štatistického spracovania malú vzorku, výsledok ktorý uvádzame je štatisticky jednoznačný.
Diskusia
V našom súbore 113 detí (mladších ako 19 rokov) so ZP, ktoré boli vyšetrené počas činnosti Ambulancie pre slabozrakých v Banskej Bystrici v rokoch 2000–2005, podľa postihnutej anatomickej časti bola slabozrakosť (ZO horšia ako 6/18 alebo rovná 3/60) zapríčinená ochoreniami sietnice u 23 pacientov (34,3 %), šošovky u 11 (16,5 %), postihnutím zrakových centier mozgu u 10 (14,9 %), poruchami zrakového nervu u 9 (10,5 %), myopiou u 6 (8,9 %), nystagmom u 4 (5,9 %), glaukómom u 3 (4,5 %), anirídiou u 2 pacientov (3 %) a kolobómom chorioretiny u 1 (1,5 %).
Príčiny slepoty (ZO horšia ako 3/60) boli nasledovné: poruchy zrakového nervu u 12 pacientov (39 %), postihnutie zrakových centier mozgu u 8 (26 %), ochorenie sietnice u 6 (20 %), glaukóm u 3 (10 %), postihnutie rohovky u 1 (3 %) a myopia u 1 pacienta (3 %).
V našom súbore len 5 pacientov navštevovalo špeciálnu školu pre zrakovo postihnutých [2].
Podľa Gerinca [3] v roku 1990 navštevovalo špeciálne školy pre zrakovo postihnutých 280 žiakov. V tomto súbore pacientov sa ako príčiny slepoty uvádzajú nasledovné diagnózy: ROP (24 %), tapetoretinálne dystrofie (16,7 %), atrofie zrakového nervu (14,7 %), mikroftalmia (8 %), vrodený glaukóm (7,3 %), retinoblastóm (5,3 %) a získané stavy (úrazy, uveitídy s ťažkým priebehom) (24 %). Príčinami slabozrakosti boli vrodené katarakty (19,3 %), vysoká myopia (17,2 %), atrofie zrakového nervu (12,4 %), dystrofie makuly (9 %), vrodený glaukóm (7 %), albinizmus (4 %), ostatné prenatálne príčiny (8,6 %), retinopatie nedonosených do 4. štádia (7 %) a získané choroby – úrazy a vnútroočné zápaly (15,5 %).
Podľa Gilbertovej et al. [4] najčastejšími príčinami slepoty u detí sú choroby postihujúce sietnicu (27 %), rohovku (16 %) a očnú guľu (16 %). Slepotu najviac zapríčiňujú faktory pôsobiace prenatálne, predovšetkým dedičné (30 %) a faktory neznáme (36 %) [5].
Údaje z Českej republiky z roku 1998 [6] uvádzajú ako najčastejšie príčiny slepoty choroby sietnice (54 %), zrakového nervu (15.3 %) a očnej gule (10,9 %). Z hľadiska časového pôsobenia faktorov spôsobujúcich slepotu to boli až v takmer 44 % faktory perinatálne. Najčastejšou príčinou slepoty v tomto súbore tvorila retinopatia nedonosených (ROP) až v 41,9 % .Tento údaj je v porovnaní s údajmi zo Slovenskej republiky z roku 1990 24 % [3] a z roku 1988 6,2 % [1] pomerne vysoký. Pravdepodobne to v priebehu rokov spôsobila zlepšujúca sa perinatálna starostlivosť, čím sa zvýšilo prežívanie vysoko nedonosených detí, u ktorých sa neskôr vyvinula ROP. V našom súbore sme ROP ako príčinu slepoty zaznamenali len u 3 pacientov.
V nami sledovanom súbore s použitím klasifikácie WHO [9], na základe binokulárnej ZO, sa slepota vyskytla u 31 (28,4 %) členov súboru a slabozrakosť u 67 (61,5 %), čo sa takmer zhoduje so všeobecne prijímaným faktom, že slepota predstavuje asi jednu tretinu celkového zrakového postihnutia [5].
Dieťa so ZP uprednostňuje svoje vlastné kompenzačné mechanizmy. Využíva mechanizmus relatívneho zväčšenia obrazu na sietnici jednoduchým priblížením predmetu. Navyše sa k tomu pridáva aj prirodzený optický mechanizmus oka, rezerva akomodačnej schopnosti. Nakoľko schopnosť akomodácie vekom postupne klesá, dieťa musí časom využívať iné mechanizmy zväčšenia.
Toto sa potvrdilo aj v našom výberovom súbore pacientov. Na jednej strane s narastajúcim vekom klesá akomodačná schopnosť a na druhej strane narastajú nároky na prácu kontrolovanú zrakom. V závislosti od zrakovej ostrosti a nárokov zrakových úloh pacient aj napriek stabilnej zrakovej ostrosti požaduje pravidelnú aktualizáciu predpisu optickej pomôcky.
Celkovo sme v čase riešenia nášho projektu predpísali 171 optických pomôcok u 74 pacientov. To znamená, že až 65 % pacientov mladších ako 19 rokov profitovalo z používania optických pomôcok. Vzhľadom na náročnosť a variabilitu zrakových úloh to predstavovalo postupne narastajúci počet pomôcok (od 1 až po 6) na pacienta úmerne s ich narastajúcim vekom. Pacienti, ktorým sa optická pomôcka predpísala, boli v nižších vekových kategóriách (medián = 5 rokov) alebo mali ťažké zrakové postihnutie (medián zrakovej ostrosti 2/60) alebo kombinované postihnutie (predovšetkým mentálne).
Najčastejšie boli prepísané teleskopy stredného zväčšenia (4–6x zväčšujúce) u 55 %, lupy malého zväčšenia (do 4x) u 57 % a hyperokuláre stredného zväčšenia (4–6x) u 62 %.
Na základe našich výsledkov sa nedala zovšeobecniť žiadna závislosť medzi veľkosťou zväčšenia optickou pomôckou a zrakovou ostrosťou, ani diagnózou. Zdôvodňujeme to tým, že účelom predpísania pomôcky bolo umožnenie zvládnutia variabilnej premennej požadovanej zrakovej úlohy. Potvrdila sa závislosť od individuálnych potrieb, rôznorodej náročnosti študijného materiálu a veku, resp. progresiu ochorenia. Preto sa v odlišných časových intervaloch predpísali viaceré optické pomôcky u toho istého pacienta. Vzhľadom na tieto skutočnosti bolo možné výsledky práce analyzovať iba deskriptívnou štatistickou metódou. Párový t-test sme použili iba u podsúboru 18 pacientov, ktorých pôvodná ZO 6/60 sa zlepšila s použitím teleskopu a rozdiel medzi dosiahnutou ZO bol štatisticky významný (p = 0,001).
V súčasnosti sa často využívajú technológie projekčného zväčšenia elektronickými zväčšovacími systémami, vrátane počítačov. OP sú však stále najekonomickejším a najjednoduchším kompenzačným prostriedkom. Mali by byť prostriedkami prvej voľby kompenzácie ZP.
Záver
Naše výsledky potvrdili, že i v relatívne malom súbore pacientov (n = 109), ktorý tvorili detskí pacienti, sa slepota vyskytla u 31 prípadov (28,4 %) a slabozrakosť u 67 (61,5 %). So zohľadnením súčasne prítomných porúch zrakového poľa, slabozrakosť sa vyskytla u 65 % našich pacientov, čo sa zhoduje so svetovo odhadovaným výskytom zrakového postihnutia (jedna tretina slepota, dve tretiny slabozrakosť). Napriek známej skutočnosti, že deti uprednostňujú svoje vlastné kompenzačné mechanizmy, ku ktorým sa v súčasnosti pridávajú aj elektronické zväčšovacie systémy a počítače, optické pomôcky sú stále najekonomickejším a najjednoduchším kompenzačným prostriedkom. Navyše vzhľadom na jednoduchosť manipulácie a prenosnosť by sa dieťa malo s nimi oboznámiť už i vo veku nižšom ako 6 rokov. Mali by predstavovať prostriedky prvej voľby kompenzácie zrakového postihnutia. 65 % pacientov vo veku do 19 rokov profitovalo z používania optických pomôcok. U ostatných pacientov pomôcka nebola ordinovaná vzhľadom na nízky vek alebo ťažké zrakové alebo kombinované postihnutie.
Podľa analýzy výsledkov z nášho súboru sme zistili, že na základe rovnakej diagnózy (príčiny ZP) a dokonca i rovnakej zrakovej ostrosti sa nedá zovšeobecniť predpisovanie optických pomôcok. Musí sa prihliadať na individuálne potreby dieťaťa zohľadňujúc predovšetkým jeho vek a náročnosť zrakových úloh.
MUDr. Eva Gajdošová
CADO, Great Ormond Street Hospital for Children, London, UK
Č.t. 0044 207 405 9200
E-mail: GajdoE@gosh.nhs.uk
Zdroje
1. Doci, J., Juhász, T., Klisenbauer, D.: K problematike slepoty v Slovenskej socialistickej republike. Čs. Oftalmol, 1988, 4 : 241–246.
2. Gajdošová, E., Izák, M., Gerinec, A.: Návrh systému evidencie zrakovo postihnutých detí na Slovensku. In: Folia Strabol Neuroophthalmol, VIII. (I, 5), 2007 : 62.
3. Gerinec, A., Chynoranský, M., Smyková, T.: Príčiny slepoty a slabozrakosti u detí v SSR. Čs. Oftalmol, 1990, 2 : 121–127.
4. Gilbert, C., Foster, A., Negrel, A-D., et al: Childhood blindness: a new form for recording causes of visual loss in children. Bull Worl Health Organ, 1993,71 : 485–489.
5. Gilbert, C. E., Anderton, L., Dandona, L., et al.: Prevalence of visual impairment in children: a review of available data. Ophthalmic Epidemiol, 1999, 6 : 73–82.
6. Kocur, I., Kuchynka, P., Rodný, S. et al.: Causes of severe visual impairment and blindness in children attending schools for the visually handicapped in the Czech Republic. Br. J. Ophthalmol, 2001, 85 : 1149–1152.
7. Thylefors, B.: Avoidable blindness. Bull WHO, 1999, 77 : 453.
8. VISION 2020 Global Initiative for the elimination of avoidable blindness: Action plan 2006-2011. WHO, 2007 : 1–89.
9. World Health Organization: International statistical classification of diseases, injuries and causes of death. Tenth revision. Geneva, 1993.
Štítky
Oftalmologie
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2010 Číslo 6- Selektivní laserová trabekuloplastika nesnižuje nitroční tlak více než argonová laserová trabekuloplastika
- Progresi glaukomu je třeba hodnotit strukturálními i funkčními parametry
- Ztráta centrálního vidění po filtrujících operacích glaukomu
- Od PGF-2 alfa-isopropyl esteru k latanoprostu: přehled vývoje Xalatanu
- Compliance u pacientů s glaukomem
-
Všechny články tohoto čísla
- Využití konfokální mikroskopie rohovky v klinické praxi
- Corneal cross-linking – moderná metóda liečby keratokónusu
- Rohovkové aberace vyššího řádu u zdravého oka a jejich změny s věkem
- Klinické sledovanie účinnosti a bezpečnosti generického produktu UNILAT v terapii glaukómu a vnútroočnej hypertenzie
- Hluboká perforující trabekulektomie – až šestileté výsledky
- Kompenzácia zrakového postihnutia u detí prostredníctvom optických pomôcok
- Zemřel MUDr. Bohuslav Navrátil
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Rohovkové aberace vyššího řádu u zdravého oka a jejich změny s věkem
- Využití konfokální mikroskopie rohovky v klinické praxi
- Corneal cross-linking – moderná metóda liečby keratokónusu
- Hluboká perforující trabekulektomie – až šestileté výsledky
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání