-
Články
- Vzdělávání
- Časopisy
Top články
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Volná místa
Doporučené pozice
Reklama- Praxe
Cenobamát na cestě pacienta s epilepsií
21. 12. 2022
Cesta pacienta s epilepsií není prosluněná ani přímá. Hlavním cílem léčby by ale mělo být dosažení bezzáchvatovosti, která je spojena s významným zlepšením kvality života. Jak uvedl ve své přednášce na listopadovém 34. slovensko-českém epileptologickém sjezdu v Bratislavě prof. MUDr. Milan Brázdil, Ph.D., FRCP, cenobamát je protizáchvatový lék, který podle výsledků kontrolovaných studií umožňuje dosažení bezzáchvatovosti u vysokého procenta nemocných. Tento podíl je vyšší v porovnání s ostatními protizáchvatovými léky 3. generace při srovnatelné bezpečnosti a snášenlivosti terapie. Efekt cenobamátu navíc přetrvává dlouhodobě a vysoký je i podíl pacientů pokračujících v léčbě.
Bezzáchvatovost jako hlavní cíl léčby epilepsie
Cesta pacienta s epilepsií začíná prvním epileptickým záchvatem, který představuje velký šok. Často po něm dochází ke ztrátě sebedůvěry, zaběhlé společenské role, k omezení samostatnosti, společenských aktivit, ke ztrátě řidičského oprávnění, snížení kvality života, nezřídka pacient ztrácí zaměstnání a rozvíjí se úzkost a deprese. Již stanovení diagnózy může být protrahované z důvodu čekání na EEG a MRI vyšetření. I když pacienti s epilepsií ve svých sdílených příbězích často hovoří o potřebě většího povědomí o nemoci, zátěži onemocnění v čase, nežádoucích účincích léčby, zajištění dobrého spánku, řešení deprese a úzkosti, nejvýznamnější je psychologický a somatický dopad záchvatů a přání epilepsii vyléčit.
Realistickým cílem terapie epilepsie je dnes dosažení bezzáchvatovosti. Úplná eliminace epileptických záchvatů totiž prokazatelně zvyšuje kvalitu života pacientů, a to výrazně více než pouhé snížení počtu záchvatů. Pacient bez záchvatů nemá žádné zdravotní potíže spojené s epilepsií, nevyžaduje péči okolí a je práceschopný. Z hlediska přímých i nepřímých nákladů tak úspěšně léčený pacient představuje minimální možnou ekonomickou zátěž pro zdravotní systém i celou společnost.
InzerceVysoký podíl pacientů dlouhodobě bez záchvatů
Cenobamát je nový protizáchvatový lék s účinností doloženou v řadě klinických studií. Jako důležitý parametr byl u tohoto přípravku hodnocen podíl nemocných s dosažením bezzáchvatovosti. V randomizované studii C013 fáze II vedlo přidání cenobamátu k dosavadní léčbě pacientů s nedostatečně kontrolovanými epileptickými záchvaty k bezzáchvatovosti během 6 týdnů ve 28,3 % případů v porovnání s 8,8 % probandů, kterým bylo podáváno placebo [1]. V další dvojitě zaslepené placebem kontrolované studii fáze II (C017) vedlo podávání cenobamátu v přídatné léčbě v dávce 400 mg (což je nejvyšší doporučená dávka) k bezzáchvatovosti během 12 týdnů u 21 % léčených [2]. Důležitá jsou také dlouhodobá data. V otevřeném prodloužení studie fáze III přetrvávala bezzáchvatovost nejméně po dobu 12 měsíců při léčbě cenobamátem ve 36,3 % [3].
Obr. 1 Podíl pacientů s 75%, 90% a 100% redukcí frekvence záchvatů ve studii C017
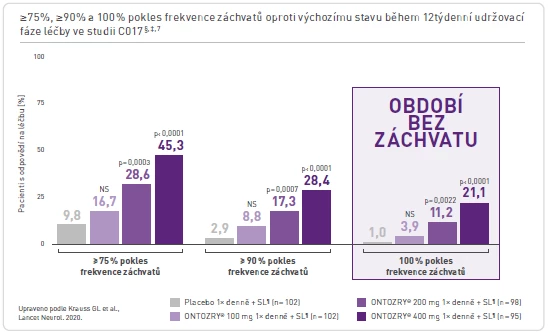
Pozn.: § Modifikovaná populace léčená podle terapeutického záměru (ITT). ¶ Standardní léčba (SL) znamenala souběžnou léčbu až třemi antiepileptiky (ASM). ‡ Podíl pacientů s uvedeným poklesem frekvence záchvatů oproti vstupním hodnotám.
Publikovány byly i výsledky metaanalýzy, která nepřímo porovnávala účinnost cenobamátu přidaného k dosavadní protizáchvatové léčbě s dalšími léčivy 3. generace, jako jsou eslikarbazepin, brivaracetam, lakosamid a perampanel. Cenobamát vykázal mezi těmito látkami nejvyšší pravděpodobnost, že sníží výskyt záchvatů nejméně o 50 % (definováno jako odpověď na léčbu) i o 100 % (bezzáchvatovost). Výskyt nežádoucích účinků při přídatné léčbě cenobamátem byl srovnatelný s výskytem nežádoucích účinků při podávání placeba nebo ostatních hodnocených přípravků [4]. Další analýza studií ukázala míru dosažení bezzáchvatovosti při přídatné léčbě cenobamátem v dávce 200–400 mg/den během 12 týdnů 11–21 % v porovnání s hodnotami nepřesahujícími 8,7 % při přidání jiných protizáchvatových léků zahrnujících mimo jiné eslikarbazepin, lakosamid, zonisamid, vigabatrin, levetiracetam, topiramát nebo perampanel [5].
Sdružená data z klinických studií navíc ukazují přetrvávající účinnost cenobamátu v porovnání s ostatními přípravky i po 4 letech léčby [6]. 6leté sledování pacientů léčených cenobamátem ukázalo vysokou míru setrvání na léčbě, kdy po 3 letech jej užívalo 63 % pacientů, po 4 letech 61 %, po 5 letech 60 % a po 6 letech 59 % [7].
I při pomalé titraci dávky zajišťující dobrou snášenlivost vykazuje cenobamát rychlý nástup účinku. Nástup jeho protizáchvatového efektu byl pozorován již po 1–2 týdnech podávání.
Kdy indikovat cenobamát
Cenobamát je indikovaný k léčbě fokálních záchvatů se sekundární generalizací nebo bez ní u dospělých pacientů s epilepsií, která není dostatečně kontrolována navzdory předchozí léčbě nejméně 2 protizáchvatovými léky [10]. Vzhledem k tomu, že pravděpodobnost dosažení bezzáchvatovosti prokazatelně klesá s každým neúspěšně vyzkoušeným protizáchvatovým režimem, včasné nasazení účinné léčby jednoznačně zvyšuje šanci pacienta na dosažení bezzáchvatovosti [8, 9]. S nasazením účinných léků proto není vhodné čekat na selhání řady předchozích přípravků.
Závěr
Včasný terapeutický zásah po selhání 2 protizáchvatových léků v terapii epilepsie dává pacientům šanci na dosažení bezzáchvatovosti. Ta je hlavním terapeutickým cílem léčby epilepsie s prokázaným přínosem z hlediska zlepšení kvality života a se snížením zátěže pro pacienta, zdravotní systém i celou společnost. Bezprecedentně vysokého podílu pacientů bez záchvatů dosahuje cenobamát. Tento lék vykazuje i vysokou míru dlouhodobého pokračování v terapii. Nabízí navíc snadné užívání 1× denně, dobrou snášenlivost při doporučené titraci dávky a rychlý nástup účinku.
(zza)
Zdroje:
1. Chung S. S., French J. A., Kowalski J. et al. Randomized phase 2 study of adjunctive cenobamate in patients with uncontrolled focal seizures. Neurology 2020; 94 (22): e2311–e2322, doi: 10.1212/WNL.0000000000009530.
2. Krauss G. L., Klein P., Brandt C. et al. Safety and efficacy of adjunctive cenobamate (YKP3089) in patients with uncontrolled focal seizures: a multicentre, double-blind, randomised, placebo-controlled, dose-response trial. Lancet Neurol 2020; 19 (1): 38–48, doi: 10.1016/S1474-4422(19)30399-0.
3. Sperling M. R., Abou-Khalil B., Aboumatar S. et al. Efficacy of cenobamate for uncontrolled focal seizures: Post hoc analysis of a Phase 3, multicenter, open-label study. Epilepsia 2021; 62 (12): 3005–3015, doi: 10.1111/epi.17091.
4. Lattanzi S., Trinka E., Zaccara G. et al. Third-generation antiseizure medications for adjunctive treatment of focal-onset seizures in adults: A systematic review and network meta-analysis. Drugs 2022; 82 (2): 199–218, doi: 10.1007/s40265-021-01661-4.
5. Halford J. J., Edwards J. C. Seizure freedom as an outcome in epilepsy treatment clinical trials. Acta Neurol Scand 2020; 142 (2): 91–107, doi: 10.1111/ane.13257.
6. Sander J. W., Rosenfeld W. E., Halford J. J. et al. Long-term individual retention with cenobamate in adults with focal seizures: Pooled data from the clinical development program. Epilepsia 2022; 63 (1): 139–149, doi: 10.1111/epi.17134.
7. French J. A., Chung S. S., Krauss G.L. et al. Long-term safety of adjunctive cenobamate in patients with uncontrolled focal seizures: Open-label extension of a randomized clinical study. Epilepsia 2021; 62 (9): 2142–2150, doi: 10.1111/epi.17007.
8. Chen Z., Brodie M. J., Liew D., Kwan P. Treatment outcomes in patients with newly diagnosed epilepsy treated with established and new antiepileptic drugs: a 30-year longitudinal cohort study. JAMA Neurol 2018; 75 (3): 279–286, doi: 10.1001/jamaneurol.2017.3949.
9. Kwan P., Arzimanoglou A., Berg A. T. et al. Definition of drug resistant epilepsy: consensus proposal by the ad hoc Task Force of the ILAE Commission on Therapeutic Strategies. Epilepsia 2010; 51 (6): 1069–1077, doi: 10.1111/j.1528-1167.2009.02397.x.
10. SPC Ontozry. Dostupné na: www.ema.europa.eu/en/documents/product-information/ontozry-epar-product-information_cs.pdf
11. Brázdil M. Cesta pacienta s epilepsií. 34. slovensko-český epileptologický sjezd, Bratislava, 16. 11. 2022. Dostupné na: www.kongres.tv/epilepsie2v/existuje-nádej-na-kvalitný-život-s-epilepsiou%3F
Líbil se Vám článek? Rádi byste se k němu vyjádřili? Napište nám − Vaše názory a postřehy nás zajímají. Zveřejňovat je nebudeme, ale rádi Vám na ně odpovíme.
Štítky
Neurologie
Nejnovější kurzy
Autoři: MUDr. Jana Zárubová, MUDr. Jana Amlerová, Ph.D., MUDr. Adam Kalina
Autoři: doc. MUDr. Martin Pail, Ph.D.
Přejít do kurzů
Nejčtenější tento týden Celý článekPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




