49letý muž bez předchozí anamnézy interního onemocnění, aktivní kuřák cigaret, byl prvně přijat do kardiocentra v roce 2018 pro 2 dny trvající bolesti na hrudi s podezřením na infarkt myokardu. Vstupně byla provedena urgentní koronární angiografie, která prokázala chronický uzávěr pravé koronární tepny a akutní uzávěr ramus circumflexus (viz obr. 1A).
Přes úspěšnou implantaci lékového stentu do ramus circumflexus (viz obr. 1B) mu byla při echokardiografickém vyšetření zjištěna dysfunkce levé komory srdeční, s ejekční frakcí (EF LK) 33 %, při rozsáhlé poruše kinetiky boční, spodní a zadní stěny. Pacientovi byla nasazena standardní léčba po infarktu myokardu s dysfunkcí levé komory (včetně betablokátoru a inhibitoru angiotenzin konvertujícího enzymu /ACEi/) a po propuštění z nemocnice byl pravidelně sledován v naší ambulanci, kde mu byly přidány do medikace i eplerenon a furosemid.
Kontrolní zátěžová scintigrafie myokardu po 3 měsících od infarktu prokázala dysfunkci levé komory srdeční, s EF LK 36 %, při rozsáhlé jizvě v povodí boční, spodní a zadní stěny, bez reverzibilní ischémie – revaskularizace chronicky zavřené pravé koronární tepny tedy neměla smysl.
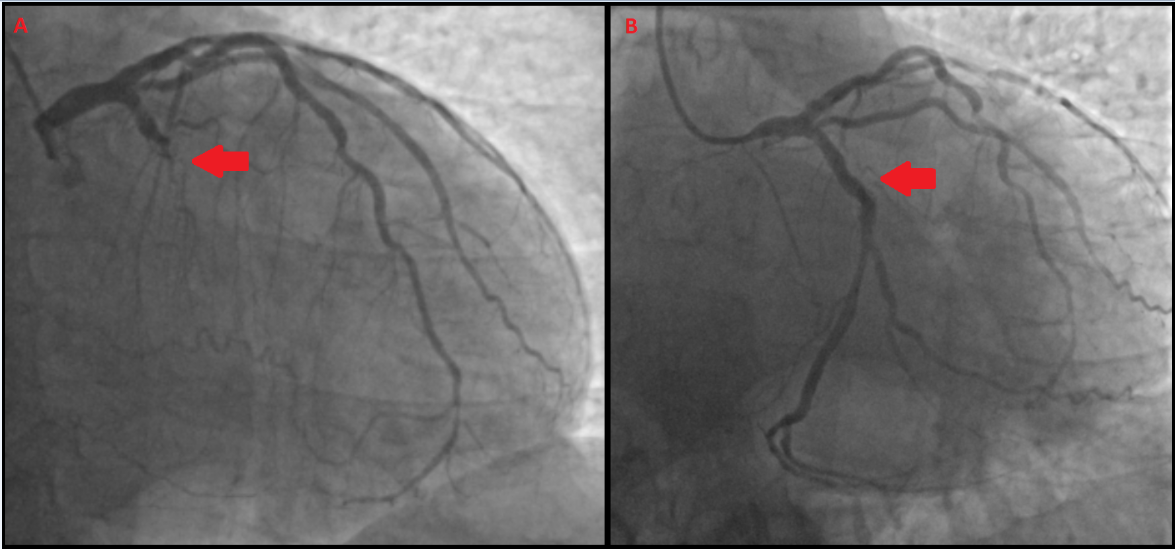
Obr. 1 Diagnostická koronární angiografie levé tepny. Šipka vlevo ukazuje na trombotický uzávěr ramus circumflexus. Šipka vpravo ukazuje dobrý výsledek s průchodnou tepnou po perkutánní koronární intervenci.
Při ambulantní kontrole v roce 2019 si pacient stěžoval na progresi dušnosti (v té době stadium NYHA III), fyzikální vyšetření bylo v normě (bez známek kongesce), kontrolní EKG s nálezem jizvy spodní stěny (viz obr. 2) bylo bez vývoje v porovnání s předchozími nálezy. Echokardiografické vyšetření však ukázalo zhoršení funkce levé komory srdeční, s EF LK 23 % (viz obr. 3), a to přes plnou léčbu srdečního selhání dle současných doporučení, jež zahrnovala užívání 10 mg ramiprilu, 5 mg nebivololu, 25 mg eplerenonu a 40 mg furosemidu. Hodnota NT-proBNP byla také významně zvýšená (2239 pg/ml). Rozhodli jsme se proto pro hospitalizaci pacienta s kontrolní koronární angiografií.
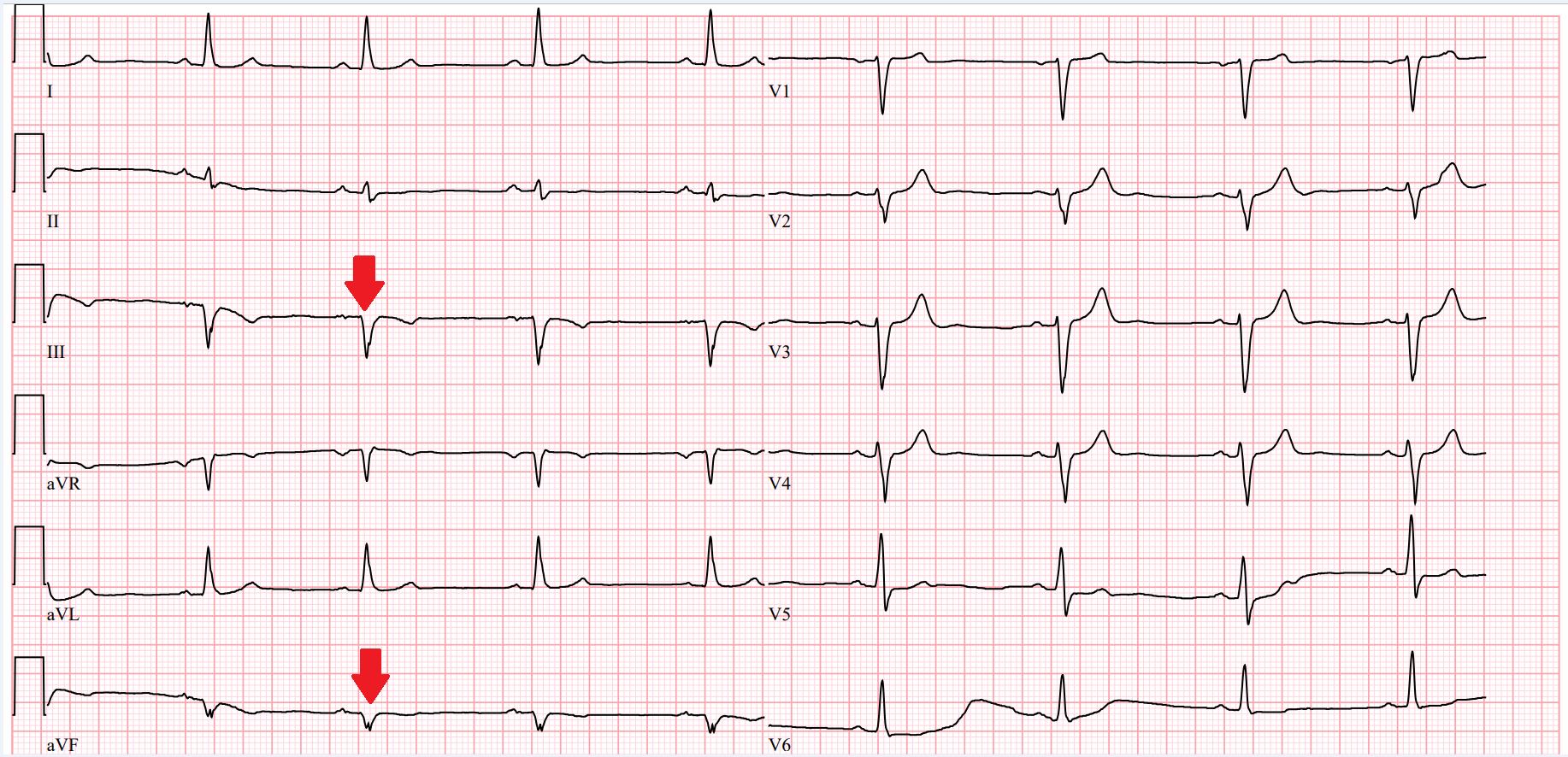
Obr. 2 EKG křivka při ambulantní kontrole – přítomná je sinusová bradykardie s TF 50/min, širší komplex QRS (120 ms) a červené šipky ukazují chronickou jizvu spodní stěny (QS ve svodech III, aVF s negativní vlnou T).
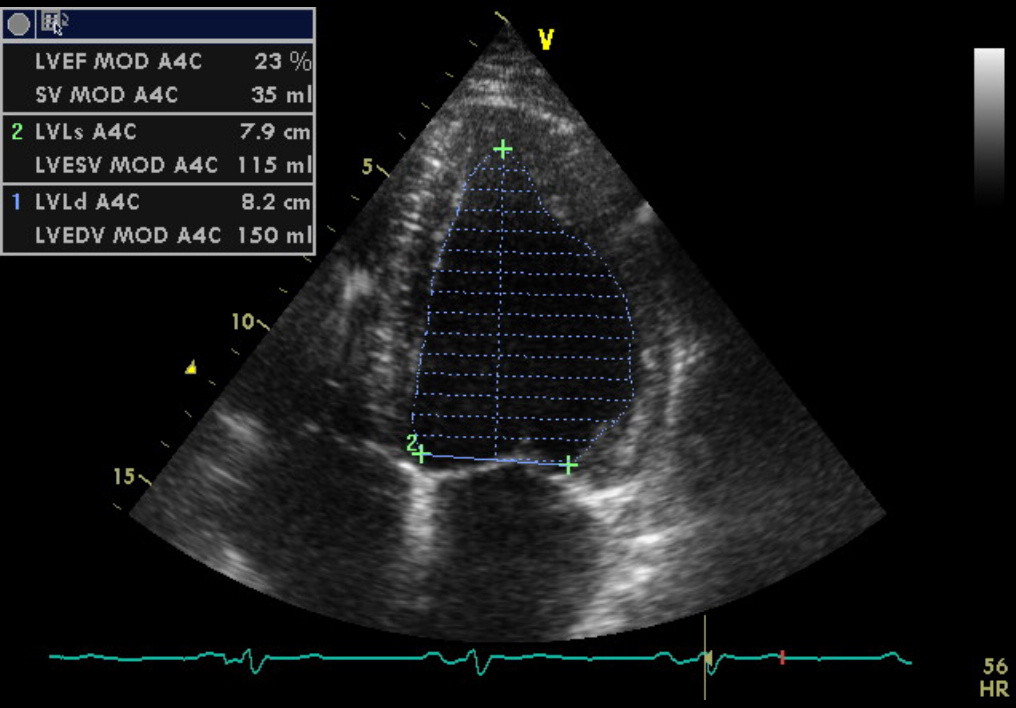
Obr. 3 Echokardiografické měření ejekční frakce levé komory srdeční prokazuje významnou dysfunkci s EF LK 23 % (hodnoceno metodou sumace disků, LVA4C).
Kontrolní koronární angiografie byla v pořádku, stent v ramus circumflexus byl dobře průchodný a pacient neměl novou koronární stenózu. Vyloučili jsme také jiné příčiny zhoršení srdečního selhání (infekce, špatně korigovaný krevní tlak, arytmie...). V průběhu hospitalizace jsme se rozhodli vyměnit ACEi ramipril za sakubitril/valsartan v dávce 49/51 mg 2× denně a navýšit eplerenon z 25 na 50 mg 1× denně. Ostatní medikace byla ponechána beze změny. Vzhledem k trvající těžké dysfunkci levé komory srdeční jsme pacientovi také implantovali kardioverter-defibrilátor (ICD) v indikaci primární prevence náhlé srdeční smrti.
Při dalších ambulantních kontrolách u pacienta došlo k výraznému symptomatickému zlepšení (aktuálně se zadýchává jen při větší zátěži) spojenému se značným zlepšením kvality života. Zmírnění symptomů pacienta bylo navíc doprovázené výrazným snížením hodnot NT-proBNP (viz obr. 4) a signifikantním zvýšením EF LK z 23 na 35 %, i když stále pacientovi zůstává významná dysfunkce (nevratná jizva po infarktu myokardu).
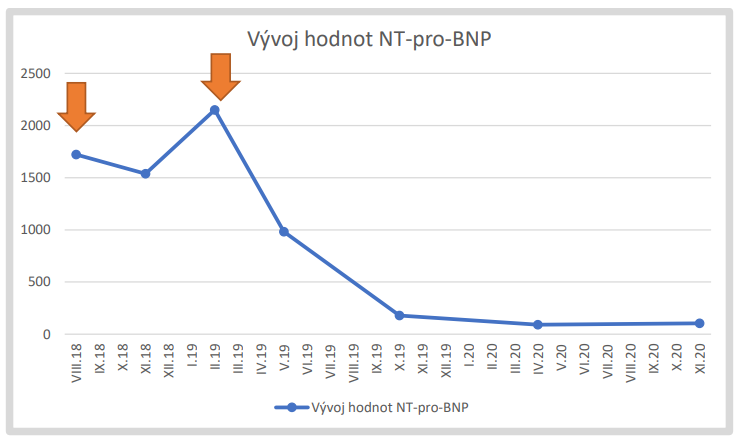
Obr. 4 Vývoj hodnot NT-proBNP od první hospitalizace až do současnosti. První oranžová šipka označuje první hospitalizaci při infarktu myokardu. Druhá šipka značí vysokou hodnotu před druhou hospitalizací a před nasazením sakubitril/valsartanu. Následuje postupná normalizace hodnot NT-proBNP po druhé hospitalizaci korelující se zlepšením symptomů.
Kazuistika názorně ukazuje, že k pacientům po infarktu myokardu s přetrvávající dysfunkcí levé komory srdeční je potřeba vždy přistupovat s nejvyšší pozorností. Nutné jsou pravidelné ambulantní kontroly s kontrolní echokardiografií – ta by měla být provedena nejpozději do 3 měsíců od hospitalizace. Zásadní je titrovat léčbu dle současných doporučení do maximálních tolerovaných dávek a využít i nejmodernější modality farmakoterapie zahrnující podání sakubitril/valsartanu. K rozvoji symptomatického srdečního selhání u tohoto pacienta totiž došlo přes maximální dávku ACEi (ramiprilu) i podávání terapeutických dávek betablokátoru, eplerenonu a furosemidu.
Hospitalizace pacienta představuje vždy dobrý prostor pro revizi a optimalizaci medikace s cílem minimalizovat riziko dalších kardiovaskulárních příhod. Sakubitril/valsartan prokázal v prospektivní randomizované studii v porovnání s ACEi u pacientů hospitalizovaných pro akutní dekompenzaci srdečního selhání významné snížení hodnot NT-proBNP i rizika rehospitalizací při stejném riziku nežádoucích účinků jako ACEi (1). Proto bylo jednoznačně vhodné u daného pacienta vyměnit ACEi za sakubitril/valsartan a titrovat ho do maximální léčebné dávky dle tolerance. Recentně vydaná doporučení Evropské kardiologické společnosti (ESC) pro léčbu pacientů se srdečním selháním z roku 2021 doporučují sakubitril/valsartan jako základní kámen léčby pacientů se srdečním selháním se sníženou EF LK včetně jeho časného nasazení během hospitalizace, případně krátce po ní (2).
MUDr. Daniel Rob
2. interní klinika – klinika kardiologie a angiologie 1. LF UK a VFN v Praze
Zdroje:
1. Velazquez E. J., Morrow D. A., DeVore A. D. et al.; PIONEER-HF Investigators. Angiotensin-neprilysin inhibition in acute decompensated heart failure. N Engl J Med 2019; 380 (6): 539–548, doi: 10.1056/NEJMoa1812851.
2. McDonagh T. A., Metra M., Adamo M. et al.; ESC Scientific Document Group. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2021 Sep 21; 42 (36): 3599–3726, doi: 10.1093/eurheartj/ehab368.