Anamnéza
70letá polymorbidní pacientka s výraznou rodinnou zátěží (kožní psoriáza u matky a psoriatická artritida u sestry) trpí kožní formou psoriázy od 10 let věku a kloubními potížemi od 18 let věku. Pro trvale aktivní onemocnění s výrazným funkčním omezením je v plném invalidním důchodu, v minulosti pracovala jako dělnice v lakovně. Z abúzu udává pouze občasné pití kávy. Pacientka je po přirozeném klimakteriu v 49letech, bez následného užívání hormonální substituce, rodila 2× spontánně.
Je léčena pro arteriální hypertenzi (trandolapril/verapamil 180 mg/2 mg), s polyneuropatií dolních končetin a glaukomem oboustranně; bez terapie je dispenzarizována pro porušenou glukózovou toleranci. V roce 2011 byla přeléčena ATB pro kožní formu lymeské borreliózy, v lednu 2013 pro hemofilovou tonzilitidu a v minulosti opakovaně pro recidivující uroinfekce. Absolvovala operaci haluxů bilat. v roce 2000 a operaci katarakty bilat. v roce 2012.
Klinický obraz a stanovení diagnózy
Kožní projevy s trvalým postižením bérců, chodidel a předloktí a občasnými generalizacemi potíží udává pacientka od dospívání, v minulosti s nutností opakovaných hospitalizací pro exacerbaci stavu, užívala lokální léčbu externy i terapii PUVA. Kloubní projevy se symetrickým postižením všech drobných ručních kloubů a zápěstí se manifestovaly po 8 letech. Postupně se přidaly bolesti a otoky loktů, ramen a všech kloubů dolních končetin, s ranní ztuhlostí až 4 hodiny a omezením hybnosti pravého lokte a obou hlezen; pacientka občas užívala pouze NSA.
Diagnóza psoriatické artritidy – HLA-B27-pozitivní a polyartikulárně aktivní – byla stanovena u ambulantní revmatoložky v roce 1993, tedy ve 43 letech věku. Z bazální léčby bylo nasazeno nejprve 2 g sulfasalazinu denně, terapie byla zhruba po roce vysazena pro neúčinnost. Přechodně pacientka užívala glukokortikoidy v dávce 5 mg prednisonu denně. Dokumentaci z této ambulance nemám k dispozici, údaje o terapii pouze na základě ústního sdělení pacientky.
Zařazení do klinické studie
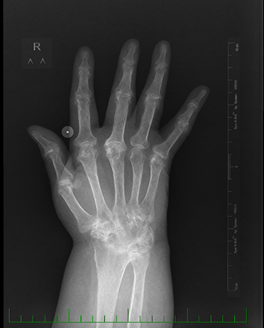
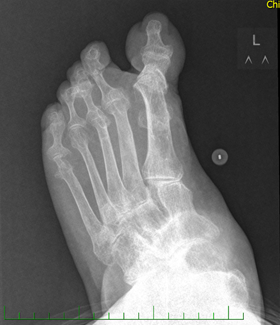
Od roku 2005 je sledována v mé ordinaci. Pro polyartikulárně aktivní onemocnění s četnými deformitami a funkčním omezením hybnosti kloubů (ramena, pravý loket – flekční kontraktura, obě hlezna) byla zahájena léčba methotrexátem (MTX) s postupným navýšením dávky až na 22,5 mg týdně od ledna 2013, kterou pacientka dobře snáší. I přes zavedenou terapii však bylo onemocnění trvale polyartikulárně i laboratorně aktivní (CRP 22 mg/l), dále byla potvrzena pozitivita HLA-B27 a anti-CCP protilátek ve vysokém titru (800 IU/ml), ostatní imunologie včetně RF všech tříd byla negativní. Na základě rtg vyšetření byly zjištěny osteoproduktivní i destruktivní změny na kloubech HK i DK (viz obr. 1 a 2). Ačkoliv pacientka neudávala zánětlivou bolest zad, dle MRI byla prokázána levostranná sakroiliitida.
Obr. 1 Rtg vyšetření: změny na kloubech HK
Obr. 2 Rtg vyšetření: změny na kloubech DK
V březnu 2014 pacientka souhlasila s účastí ve studii RHAP Spirit P1 (do 24. týdne ixekizumab vs. adalimumab, dále všichni ixekizumab každé 2 týdny nebo každé 4 týdny) a splnila vstupní kritéria k zařazení do studie (z 68 kloubů vstupně T23/SW19, bez entezitid či daktylitid, s rozsahem kožního postižení 8 %). Efekt studijní léčby byl výborný, došlo ke zmírnění kloubního (T3/SW3 – pravý loket a obě hlezna) i kožního nálezu (0,5 %), s normalizaci zánětlivých parametrů (CRP 6 mg/l). Pacientka se subjektivně velmi zlepšila i ve funkčních schopnostech, po dlouhé době byla schopna držet hůl v PHK a opřít se o ni.
Úprava terapie při výskytu recidivujících infekčních komplikací
V úvodu studie se u pacientky vyskytla řada infekčních komplikací. V květnu 2014 po přisátí klíštěte pozorovala erythema chronicum migrans na pravém stehně, který po terapii doxycyklinem vymizel. Od října 2014 do ledna 2015 užívala opakovaně ATB pro rozvoj a následně reaktivaci erysipelu na pravém předloktí. V prosinci 2014 prodělala mírnou virovou faryngitidu.
Úprava terapie při výskytu iCMP
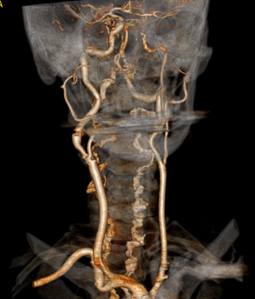
V říjnu 2015 pacientka prodělala ischemickou cévní mozkovou příhodu s přechodnou fatickou poruchou, poruchou vědomí, bolestí hlavy a vertigem. Infekční etiologie byla vyloučena dle rozboru mozkomíšního moku. Pomocí MRI byl zjištěn akutní infarkt frontálně a okcipitálně vpravo a precentrálně vlevo, dle angio CT byla zjištěna těžká stenóza až uzávěr a. carotis interna vlevo (viz obr. 3). Neurologické potíže odezněly do týdne. V listopadu 2015 byla provedena endarterektomie levostranné a. carotis interna. Po 3 měsících absolvovala pravostrannou endarterektomii a. carotis interna.
Obr. 3 Angio CT levostranné a. carotis interna
Fraktura lokte
Pacientka vynechala několik aplikací zkoušeného léku v průběhu studie z důvodu infekčních komplikací a před plánovanými operačními zákroky. Jinak byla ve studii léčena s výborným efektem na všechny projevy psoriatické nemoci po dobu 3 let. Pozorovali jsme zlepšení i ve funkčních schopnostech, pacientka se stala částečně soběstačnou. Po vysazení ixekizumabu v dubnu 2017 a při terapii MTX vydržel efekt léčby déle než rok.
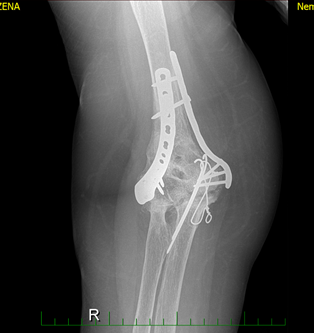
V květnu 2018 po pádu pacientka utrpěla tříštivou frakturu pravého lokte (viz obr. 4), s nutností osteosyntézy (viz obr. 5) a následným odstraněním osteosyntetického materiálu po 5 měsících od úrazu.
Obr. 4 Rtg: fraktura pravého lokte

Obr. 5 Rtg: osteosyntéza
Opětovné nasazení biologik
Od léta 2018 pacientka pozorovala zhoršení stavu nejprve s opětným výsevem kožních projevů v predilekčních lokalitách a následně i kloubního nálezu s rozvojem polyartikulárního postižení a nárůstem zánětlivých ukazatelů (CRP 15,9 mg/l). S dobrým efektem byly opichovány aktivní klouby, dávku MTX jsme nezvyšovali pro infekční komplikace v minulosti. Pacientce bylo opakovaně doporučeno opětné zavedení biologické léčby, ale toto vždy odmítala nejprve z rodinných důvodů (úmrtí partnera, stěhování do domu s pečovatelskou službou, obtížná dopravní dostupnost) a poté pro plánovanou urologickou operaci močového měchýře.
Léčba anti-TNF byla zavedena až v listopadu 2019, její efekt byl pouze na kloubní postižení a postupně odezníval. Proto jsme pacientku pro neúčinnost switchovali na léčbu ixekizumabem od ledna 2020, opět s výborným efektem.
Závěr
V kazuistice jsme u ženy s letitou diagnózou psoriatické, polyartikulární artritidy pozorovali výborný účinek léčby ixekizumabem na všechny projevy psoriatické nemoci, včetně výrazného funkčního zlepšení udávaného pacientkou. Efekt přetrval ještě 1 rok po vysazení studijní léčby.
Pacientka prodělala řadu komplikací, které souvisely s dlouhodobým trváním nemoci nebo byly následkem nežádoucích účinků léčby. Tento případ tak dokládá rovněž nutnost komplexního hodnocení každého pacienta, včetně vyhodnocení všech rizikových faktorů kardiovaskulárních nemocí, rizika osteoporózy, infekčních komplikací a jiných komorbidit, ale i psychosociálního dopadu onemocnění.
MUDr. Lucie Podrazilová, Ph.D.
Revmatologická ordinace, Praha 5
Centrum biologické léčby, Hostivice