-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Volná místa
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaGlobální doporučené postupy pro léčbu mukormykózy zdůrazňují urgentnost zásahu
6. 11. 2020
Mukormykózy patří i dnes mezi onemocnění s velmi vysokou mortalitou, dosahující 40–80 %. Významným počinem jsou proto „Globální doporučené postupy pro diagnózu a léčbu mukormykózy“ vydané v loňském roce. Komplexní práce sice nepřináší novinky, ale koncepčním a systematickým uspořádáním dosavadních znalostí je publikací velmi vítanou. I proto, že jednotlivé diagnostické a léčebné kroky jsou označeny sílou doporučení. Guidelines zaštítila Evropská konfederace lékařské mykologie (ECMM) spolu s Pracovní skupinou pro studium mykóz (MSG), vedoucím početného týmu odborníků je prof. Oliver A. Cornely.
Jádro problému i jeho řešení v kostce
„Podezření na mukormykózu vyžaduje urgentní zásah, a to z důvodu často rychle progresivní a destruktivní povahy infekce. Opožděné zahájení léčby je spojené se zvýšenou úmrtností. Maximalizace míry přežití vyžaduje rychlý diagnostický a terapeutický zásah, včetně okamžitého zapojení multidisciplinárního (chirurgického, radiologického a laboratorního…) týmu. Optimální management závisí na rozpoznávání vzorců onemocnění a dostupnosti diagnostických a terapeutických možností,“ vystihují autoři jádro problému.
V konkrétní podobě lze potom doporučení shrnout do 3 hlavních bodů, a sice:
Inzerce- Při podezření na mukormykózu je nutné provést co nejdříve adekvátní zobrazovací vyšetření (obvykle CT) k určení lokalizace a rozsahu postižení.
- Poté ihned následuje chirurgický výkon s odstraněním infikovaných nekrotických hmot.
- To vše se děje již pod clonou antimykotické léčby.
Výskyt, rizikové faktory, patogeneze
Název „mukormykózy“ nahrazuje již obsoletní název „zygomykózy“ (po fylogenetické reanalýze říše hub) a vychází ze skutečnosti, že agens způsobující infekci u člověka jsou většinou z řádu Mucorales (nejčastěji druhy Rhizopus spp., Mucor spp., Lichtheimia spp. a další).
Četnost výskytu je dána rizikovými faktory, které predisponují k rozvinutí infekce. Proto mukormykóza postihuje nemocné zejména s diabetem mellitem (DM), malignitami, po chemo - a imunoterapii, transplantaci hematopoetických kmenových buněk (HSCT) a solidních orgánů (SOT).
S riziky úzce souvisejí i klinické formy mukormykózy: rhino-orbito-cerebrální (DM, drogy), plicní (hematologické malignity), kožní (přímá inokulace při traumatu, chirurgickém zákroku), gastrointestinální (kontaminovaná potrava, nástroje) či diseminovaná (dlouhodobá a těžká imunosuprese, těžké popáleniny).
Patogeneze spočívá v angiotropismu mukorů s průvodní nekrotizující vaskulitidou a trombózou, respektive infarktem tkáně.
Mortalita na mukormykózu dosahuje, jak již bylo uvedeno výše, stále 40–80 %. Nejvyšší je u hematologických malignit a po HSCT, při rozsáhlých popáleninách, při diseminované formě s postižením CNS a u dětí.
Diagnostika
Zobrazovací metody
Stanovení diagnózy je založeno na zhodnocení rizik a počátečního klinického vyšetření i s vědomím, že klinické nálezy nejsou specifické.
Proto jsou důležité zobrazovací techniky, které mohou podezření na mukormykózu významně podpořit. Např na CT plic nález reverzního halo sign, na angiografii plic okluze cév, na CT či MRI lebky nález sinusitidy, postižení oka nebo mozku. Vzhledem k rychlé progresi mukormykózy, zejména u nestabilních pacientů, je silně doporučeno týdenní CT skenování.
Silné doporučení zní také pro odběr bioptického vzorku k mikroskopickému vyšetření. Léze u mukormykózy jsou charakteristické, ale nespecifické. U akutní léze lze nalézt hemoragický infarkt, koagulační nekrózu, angioinvazi, infiltraci neutrofily (u non-neutropenických hostitelů) a perineurální invazi. Typická je morfologie mukorů – neseptované hyfy šířky 6–16 μm, ale také až 25 μm, často se stuhovitým vzhledem a nepravidelným vzorem větvení.
Laboratorní metody
Bylo popsáno, že Mucorales se ve tkáni větví pod úhlem 90° (vs. 45° v případě větvení septovaných mikromycet), to však může být obtížné identifikovat. Proto je silně doporučeno potvrdit diagnózu mukormykózy kultivací (pro identifikaci do rodu a druhu, pro testování citlivosti mikromycet) nebo použitím molekulární (PCR) či in situ identifikační metody.
Právě detekce DNA v séru a jiných tělních tekutinách je slibnou diagnostickou metodou, avšak vzhledem ke stále chybějící standardizaci vyšetření a hodnocení je doporučení jen střední intenzity. Stejnou úroveň doporučení mají sérologické testy (galaktomannan a 1,3-beta-D-glukan), a to z diferenciálně diagnostických důvodů nebo při smíšené fungální infekci.
Počáteční algoritmus postupu při podezření na mukormykózu shrnuje schéma.
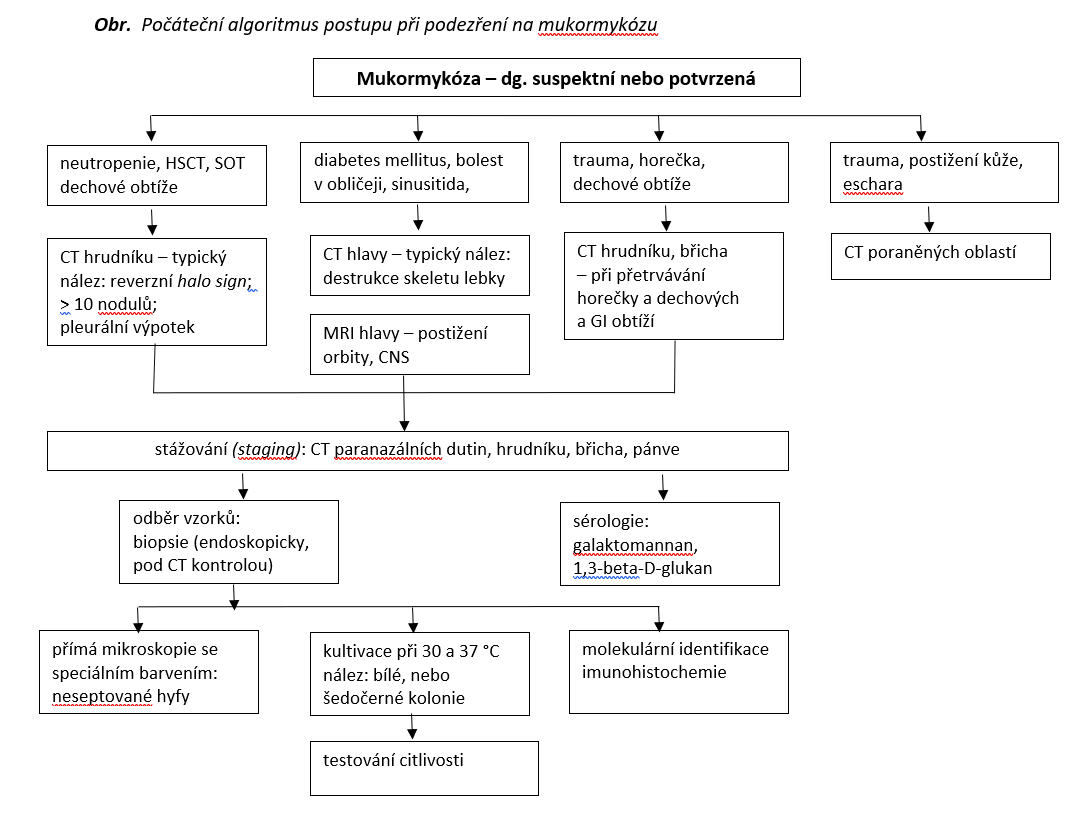
Obr. Počáteční algoritmus postupu při podezření na mukormykózu
Terapie – armamentarium a doba trvání
V 1. linii léčby je s nejvyšším doporučením liposomový amfotericin B (L-AmB) ve vysoké dávce (5‒10 mg/kg/den) již od nasazení, tedy nikoliv s postupným navyšováním. U nemocných po SOT a při postižení CNS je dávka L-AmB nejvyšší (10 mg/kg/den).
Se středním stupněm doporučení je iniciálně doporučen lipidový komplex amfotericinu B (ABLC) s výjimkou postižení CNS (zde indikován isavukonazol).
Dále se používá isavukonazol (nitrožilní i perorální forma) nebo posakonazol (perorální a nitrožilní forma), převážně u nemocných s renální insuficiencí. Dominantní role triazolů však spočívá v pokračování úspěšné léčby 1. linie, ve 2. linii a v léčbě záchranné.
Léky, které uspěly v 1. linii léčby, také tvoří základ sekundární profylaxe.
Naopak vyloučen z terapeutických možností je konvenční AmB.
Pro doporučení kombinované léčby chybí podpora v klinických studiích, i když u rychle progredující infekce lze k L-AmB přidat některý z triazolů.
Doba trvání léčby není ohraničena, ale má pokračovat (i týdny či měsíce) až do vymizení klinických a radiologických nálezů a do restituce imunity a normalizace predisponujících rizikových faktorů.
MUDr. Jan Haber, CSc.
1. interní klinika – klinika hematologie 1. LF UK a VFN v PrazeZdroj: Cornely O. A. et al.; Mucormycosis ECMM MSG Global Guideline Writing Group. Global guideline for the diagnosis and management of mucormycosis: an initiative of the European Confederation of Medical Mycology in cooperation with the Mycoses Study Group Education and Research Consortium. Lancet Infect Dis 2019 Dec; 19 (12): e405–e421, doi: 10.1016/S1473-3099(19)30312-3.
Líbil se Vám článek? Rádi byste se k němu vyjádřili? Napište nám − Vaše názory a postřehy nás zajímají. Zveřejňovat je nebudeme, ale rádi Vám na ně odpovíme.
Štítky
Chirurgie všeobecná Intenzivní medicína Mikrobiologie
Nejnovější kurzy
Autoři: doc. MUDr. Helena Lahoda Brodská, Ph.D.
Autoři: doc. MUDr. Helena Lahoda Brodská, Ph.D., prim. MUDr. Václava Adámková, Ph.D.
Autoři: MUDr. Otakar Nyč, Ph.D.
Přejít do kurzů
Nejčtenější tento týden Celý článekPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



