-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Endovaskulárna liečba trombózy aorto-hepatického bypassu po transplantácii pečene
Endovascular treatment of aorto-hepatic bypass thrombosis following liver transplantation
Hepatic artery thrombosis is the most common vascular complication after liver transplantation. Early thrombosis is treated by surgical revascularization; if not feasible, there is need for urgent retransplantation. Late thrombosis is diagnosed mostly when clinical symptoms or graft dysfunction are present, in which case the only possible therapy is retransplantation. We present a case of a young patient with late thrombosis of an aorto-hepatic bypass, in whom we successfully used thrombolytic therapy with stent-graft placement.
Keywords:
intra-arterial thrombolysis – hepatic artery thrombosis – liver transplantation – endovascular therapy
Autoři: M. Ondruška 1; J. Janek 1; R. Kminiak 1; Z. Opravil 2
Působiště autorů: Oddelenie cievnej chirurgie, Fakultná nemocnica s poliklinikou F. D. Roosevelta, Banská Bystrica 1; Oddelenie rádiológie, Fakultná nemocnica s poliklinikou F. D. Roosevelta, Banská Bystrica 2
Vyšlo v časopise: Rozhl. Chir., 2019, roč. 98, č. 10, s. 418-421.
Kategorie: Kazuistika
Souhrn
Trombóza arteria hepatica je najčastejšou cievnou komplikáciou po transplantácii pečene. Liečbou včasnej trombózy je chirurgická revaskularizácia, pri neúspechu urgentná retransplantácia. Pri neskorej trombóze je diagnóza stanovená spravidla pri klinických ťažkostiach alebo dysfunkcii štepu, keď je jedinou možnosťou liečby retransplantácia. Prezentujeme kazuistiku mladej pacientky s neskorou trombózou aorto-hepatického bypassu, u ktorej sme úspešne realizovali trombolytickú liečbu s následnou implantáciou stentgraftu.
Klíčová slova:
intra-arteriálna trombolýza – trombóza hepatálnej artérie – transplantácia pečene – endovaskulárna liečba
Úvod
Trombóza arteria hepatica (hepatic artery thrombosis – HAT) je častou a závažnou komplikáciou transplantácie pečene (liver transplantation – LT). Je najčastejšou príčinou zlyhania štepu s potrebou retransplantácie a s mortalitou vyššou ako 50 % [1].
Incidencia HAT sa pohybuje medzi 3–10 % u dospelých pacientov a 8–19 % u detí [2,3].
Z časového hľadiska sa rozdeľuje na včasnú − do 30 dní od transplantácie a neskorú – po 30 dňoch [4].
Riziko je najvyššie v prvých dňoch po LT, keď sa štandardne dvakrát denne robí ultrasonografické (USG) vyšetrenie štepu s meraním prietoku v arteria hepatica a vena portae. Pri podozrení na tepnovú trombózu je indikovaná CT angiografia (CTA) a pri potvrdení diagnózy urgentná revaskularizácia, ktorá je realizovaná otvorene chirurgicky. V prípade rozvoja rozsiahlej ischemickej nekrózy štepu je indikovaná urgentná retransplantácia, inak je prognóza infaustná.
V prípade neskorej trombózy arteria hepatica pacient má v čase stanovenia diagnózy spravidla pokročilú dysfunkciu štepu a je zaradený na waiting list (WL) ako čakateľ na retransplantáciu. Na druhej strane sa vyskytujú aj prípady asymptomatickej neskorej HAT u pacientov s dobre vyvinutým kolaterálnym tepenným zásobením, ktoré sa dajú zvládnuť konzervatívnou liečbou bez potreby retransplantácie [3].
Kazuistika
Prezentujeme prípad 22ročnej pacientky s cirhózou pečene na podklade autoimunitnej hepatitídy (AIH), ktorá vo februári 2017 v transplantačnom centre v Banskej Bystrici podstúpila ortotopickú transplantáciu pečene od mŕtveho darcu (deceased donor liver transplantation – DDLT). Vzhľadom na gracilnú arteria hepatica príjemcu bola arteriálna anastomóza štepu realizovaná formou indirektného aorto-hepatického bypassu z infrarenálnej aorty s použitím iliackého konduitu darcu. Pooperačný priebeh bol nekomplikovaný, pacientka bola na 11. deň prepustená do ambulantnej starostlivosti.
Dva roky po transplantácii bola pacientka vyšetrená na urgentnom príjme v spádovej nemocnici pre náhly vznik nešpecifických bolestí v epigastriu s vyžarovaním do chrbtice, kde bolo realizované CTA vyšetrenie s nálezom trombózy aorto-hepatického bypassu.
Multidisciplinárne konzílium nášho transplantačného centra (transplantačný chirurg, hepatológ a intervenčný rádiológ) sa vzhľadom na predpokladané krátke trvanie oklúzie, absenciu laboratórnych známok pečeňovej dysfunkcie a neprítomnosť ischemických zmien pečene v CT obraze rozhodlo v prvom kroku pre trombolytickú liečbu uzáveru. U pacientky boli vylúčené kontraindikácie trombolýzy a bola urgentne preložená na chirurgickú JIS.
Intervenčným rádiológom bola vykonaná aspiračná trombektómia a PTA (perkutánna transluminálna angioplastika) bypassu. Avšak pretrvávalo množstvo obtekaných trombov v konduite a chabá perfúzia najmä pravého laloka pečene (Obr. 1). Následne bol do bypassu zavedený trombolytický katéter a bola začatá kontinuálna intraarteriálna trombolýza.
Obr. 1. DSA pred začatím trombolýzy – dochádza k slabému plneniu najmä pravého laloka štepu
Fig. 1: DSA before thrombolysis – there is weak perfusion of the graft, mostly its right lobe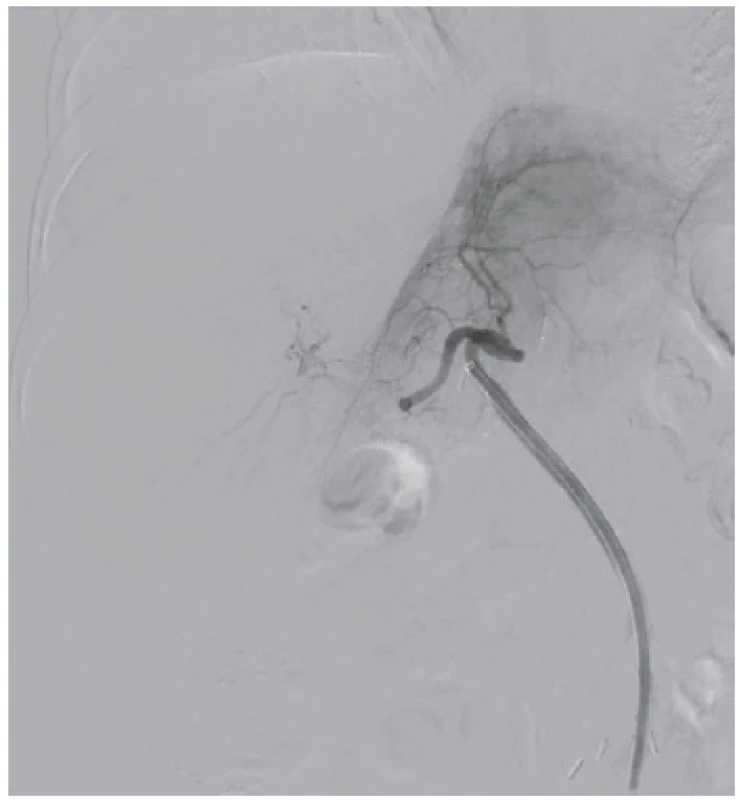
Počas trvania trombolýzy prebiehal intenzívny klinický a laboratórny monitoring podľa štandardného protokolu používaného v cievnej chirurgii. V laboratórnych vyšetreniach sme sledovali krvný obraz a dynamiku hemokoagulačných parametrov, zároveň pokles alebo vzostup pečeňových enzýmov.
Po 24 hodinách bola vykonaná kontrolná DSA (digitálna subtrakčná angiografia). Vyšetrenie zobrazilo homogénny prietok kontrastnej látky v arteria hepatica propria, aj v jednotlivých segmentárnych vetvách v obidvoch lalokoch transplantovanej pečene. Približne 30 mm za odstupom bypassu bola prítomná nehomogenita v kontrastnej náplni charakteru nástennej trombózy, súčasne v tomto úseku aj obraz fuziformnej dilatácie konduitu na 8,5 mm (Obr. 2). Do tejto predpokladanej culprit lézie bol pre riziko retrombózy implantovaný 6/38 mm stentgraft (Obr. 3). Na kontrolnej DSA bol prietok bypassom homogénny, prietokové rýchlosti vysoké.
Obr. 2. DSA po trombolýze – pečeň je perfundovaná v celom rozsahu. Zobrazuje sa degenerácia steny bypassu
Fig. 2: DSA after thrombolysis – the liver now has adequate perfusion. A degeneration of bypass wall is shown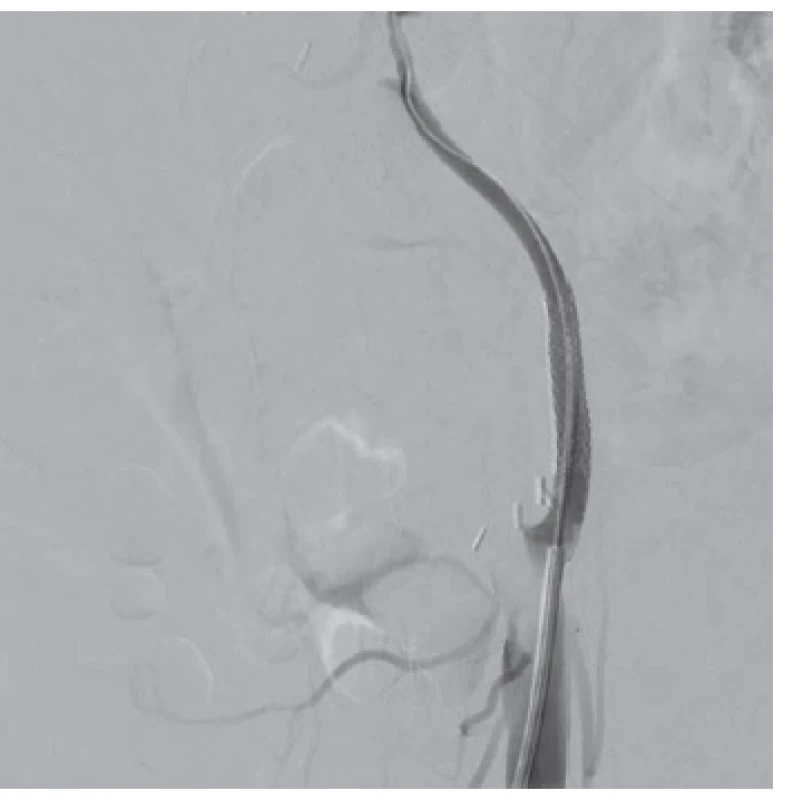
Obr. 3. Stav po implantácii stentgraftu
Fig. 3: After stentgraft placing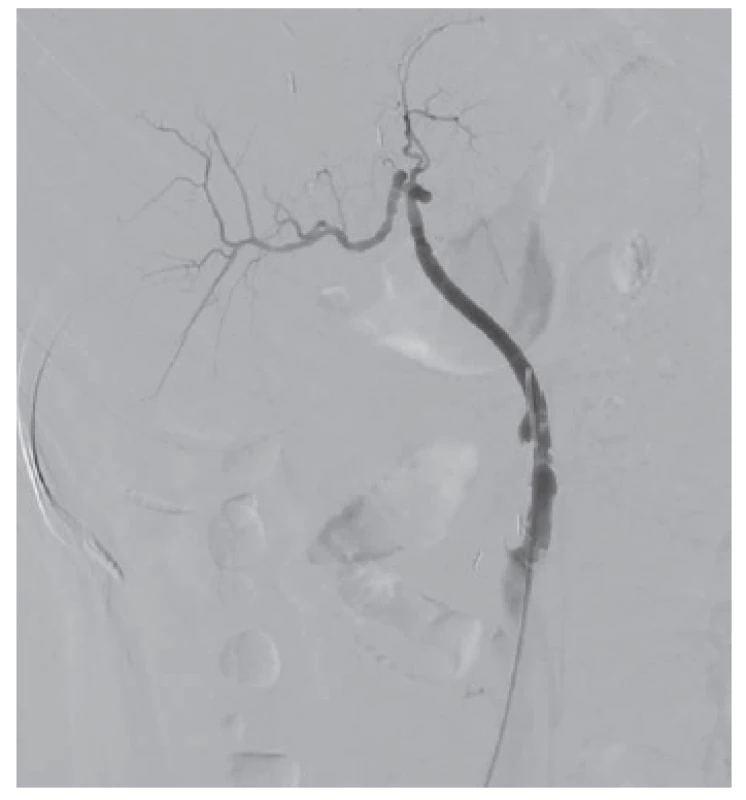
Peri - aj postprocedurálny priebeh bol bez komplikácií, pacientka s funkčným pečeňovým štepom bola po siedmich dňoch hospitalizácie prepustená do ambulantnej starostlivosti. V liečbe mala nízkomolekulárny heparín nadroparín (Fraxiparine – Aspen Pharma Trading Ltd) v antikoagulačnej dávke a antiagregans kyselinu acetylsalicylovú 100 mg denne.
Následný follow – up sme realizovali formou USG kontrol a laboratórnych vyšetrení. Mesiac po trombolytickej liečbe bol na USG vyšetrení pečeňový štep morfologicky aj hemodynamicky v norme, na arteria hepatica fyziologická prietoková krivka s primeranou rýchlosťou PSV 127 cm/s a indexom rezistencie RI 0,67. Po USG overení priechodnosti bypassu bola pacientke nastavená dlhodobá duálna antiagregačná liečba formou 100 mg kyseliny acetylsalicylovej a 75 mg klopidogrelu denne.
Dva mesiace po trombolytickej liečbe absolvovala pacientka pre bolesti brucha nové CTA vyšetrenie s patentným aorto - hepatickým bypassom (Obr. 4).
Obr. 4. CTA s patentným bypassom 2 mesiace po trombolytickej liečbe
Fig. 4: CT Angiogram shows patent bypass graft 2 months after thrombolytic therapy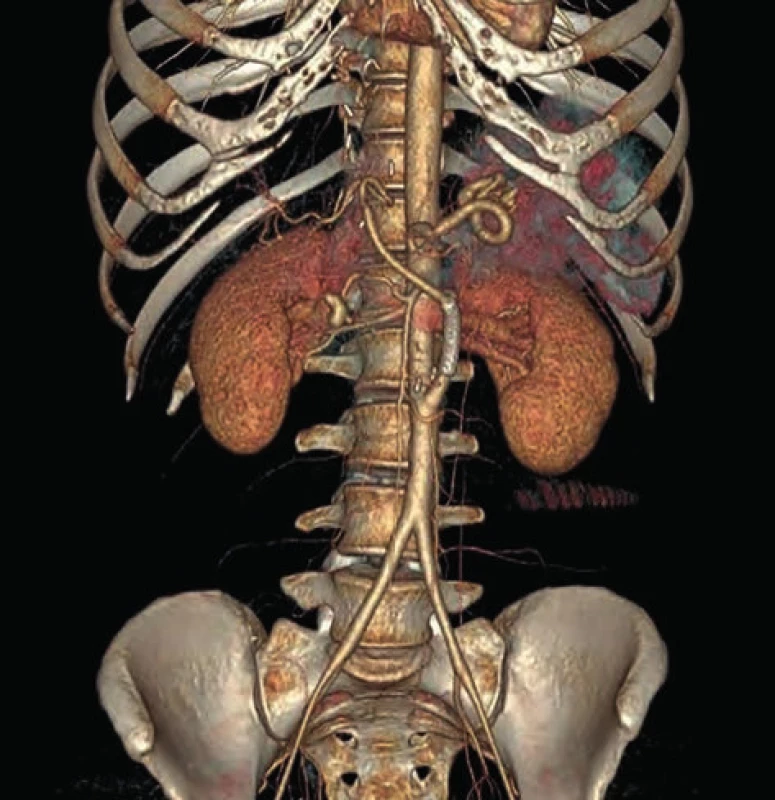
Diskusia
Základnou neinvazívnou zobrazovacou modalitou pri diagnostike priechodnosti tepien transplantovanej pečene je USG vyšetrenie [5]. Pri detekcii oklúzie arteria hepatica má vysokú senzitivitu (92 %), je ekonomicky aj časovo nenáročné a nezaťažuje pacienta. Aj v literatúre sa uvádza, že každý uzáver arteria hepatica je najskôr detekovaný sonograficky, až potom sa pristupuje k CTA alebo invazívnej DSA [5,6,7].
V podmienkach okresnej nemocnice v ústavnej pohotovostnej službe nemusí byť k dispozícii sonografista, ktorý má skúsenosti so sonografiou transplantovaných pečení a prípadný nález nemusí vedieť spoľahlivo interpretovať. Preto vzhľadom na závažnosť situácie bolo plne indikované CTA vyšetrenie, ktoré viedlo bez zbytočného zdržania ku stanoveniu diagnózy.
V literárnom prehľade článkov o trombolytickej liečbe HAT po LT sa ako najčastejšia komplikácia uvádza krvácanie, prítomné až u 20 % pacientov vo forme hemoperitonea alebo úniku kontrastnej látky extravaskulárne počas zákroku. U troch pacientov došlo k úmrtiu na základe krvácania do dutiny brušnej [8,9,10]. U týchto pacientov však išlo o včasnú trombózu a aplikáciu trombolytika v skorom pooperačnom období, čo my neodporúčame.
Časté krvácanie popisované v literatúre môže súvisieť aj s voľbou trombolytika. Vo väčšine kazuistík a štúdií bola ako trombolytikum použitá urokináza. Na našom pracovisku používame rekombinantný tkanivový aktivátor plazminogénu (r-tPA) alteplázu (Actilyse – Boehringer Ingelheim International GmbH), ktorá je silnejším aktivátorom plazminogénu a má vyššiu afinitu k fibrínu v krvnej zrazenine oproti urokináze. Zároveň má trojnásobne kratší biologický polčas. Preto sa u alteplázy očakáva nižšie riziko systémového lytického účinku a závažných krvácavých komplikácií [11,12]. Tento predpokladaný benefit druhogeneračných trombolytík však zatiaľ nebol potvrdený klinickými štúdiami.
Záver
V prípade mierneho klinického priebehu neskorej trombózy arteria hepatica transplantovanej pečene, pri absencii známok dysfunkcie alebo nekrózy štepu, je trombolytická liečba efektívnou metódou záchrany transplantovaného orgánu. Druhou možnosťou je v prípade závažnej dysfunkcie štepu retransplantácia, ktorá pre pacienta predstavuje omnoho väčšiu záťaž a vzhľadom na nízke počty a nepredvídateľnosť ponuky orgánov, sa jej pacient nemusí vždy dočkať.
Konflikt záujmov
Autori článku vyhlasujú, že nie sú v súvislosti so vznikom tohto článku v konflikte záujmov a že tento článok nebol publikovaný v žiadnom inom časopise.
MUDr. Matej Ondruška
Terézie Vansovej 428/17
974 01 Banská Bystrica
e-mail: ondruska.matej@gmail.com
Zdroje
-
Singhal A, Stokes K, Sebastian A, et al. Endovascular treatment of hepatic artery thrombosis following liver transplantation. Transpl Int. 2010;23 : 245–56. doi: 10.1111/j.1432-2277.2009.01037.x.
-
Busuttil RW, Klintmalm GB. Transplantation of the liver. 3rd ed. Saunders, Elsevier, Philadelphia 2015.
-
Mourad MM, Liossis CH, Gunson BK, et al. Etiology and management of hepatic artery thrombosis after adult liver transplantation. Liver Transplantation 2014;20 : 713–23. doi: 10.1002/lt.23874.
-
Stange BJ, Glanemann M, Nuessler NC, et al. Hepatic artery thrombosis after adult liver transplantation. Liver Transplantation 2003;9 : 612. doi: 10.1053/jlts.2003.50098.
-
Garcia-Criado A, Gilabert R, Nicolau C, et al. Early detection of hepatic artery thrombosis after liver transplantation by Doppler ultrasonography. J Ultrasound Med. 2001;20 : 51. doi: 10.7863/jum.2001.20.1.51.
-
Vignali C, Bargellini I, Cioni R, et al. Diagnosis and treatment of hepatic artery stenosis after orthotopic liver transplantation. Transplant Proc. 2004;36 : 2771. doi: 10.1016/j.transproceed.2004.10.028.
-
Bekker JS, Ploem S, de Jong KP. Early hepatic artery thrombosis after liver transplantation: a systematic review of the incidence, outcome, and risk factors. Am J Transpl. 2009;9 : 746. doi: 10.1111/j.1600-6143.2008.02541.x.
-
Saad WEA, Davies MG, Saad NEA, et al. Transcatheter thrombolysis of thrombosed hepatic arteries in liver transplant recipients: predictors of definitive endoluminal success and the role of pre-operative thrombolysis. Vasc Endovasc Surg. 2007;41 : 19. doi: 10.1177/1538574406296210.
-
Yang Y, Hua LI, Sheng FU, et al. Hepatic artery complication after orthotopic liver transplantation: interventional treatment or retransplantation? Chin Med J. 2008;12 : 1997.
-
Zajko AB, Brom KM, Starzl TE, et al. Angiography of liver transplantation patients. Radiology 1985;157 : 305. doi: 10.1148/radiology.157.2.3901102.
-
Kristová V, Wawruch M, Tisoňová J, et al. Kardiovaskulárne liečivá. Vydavateľstvo Univerzity Komeského v Bratislave 2011.
-
Semba CP, Bakal CW, Calis KA, et al. Alteplase as an alternative to urokinase. J Vasc Interv Radiol. 2000;11 : 279.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Odcházení
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2019 Číslo 10- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Stillova choroba: vzácné a závažné systémové onemocnění
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
-
Všechny články tohoto čísla
- Jaterní chirurgie 21. století
- Cesta k novým játrům: Decelularizace prasečích jater a jejich znovuosídlení buňkami
- Synchronní, do jater metastazující karcinom rekta a možnosti simultánní resekce
- Radiofrekvenční ablace jaterních metastáz kolorektálního karcinomu
- Léčba jaterních cyst – zkušenosti Chirurgické kliniky FN Plzeň 2009−2018
- Srovnání efektivity chirurgické intervence s terapií Cyberknife® v léčbě jaterních malignit
- Multidisciplinární tým v léčbě kolorektálního karcinomu – analýza vlastní sestavy nemocných za rok 2017
- Endovaskulárna liečba trombózy aorto-hepatického bypassu po transplantácii pečene
- Zemřel primář Otomar Rychnovský
- Odcházení
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Léčba jaterních cyst – zkušenosti Chirurgické kliniky FN Plzeň 2009−2018
- Srovnání efektivity chirurgické intervence s terapií Cyberknife® v léčbě jaterních malignit
- Radiofrekvenční ablace jaterních metastáz kolorektálního karcinomu
- Cesta k novým játrům: Decelularizace prasečích jater a jejich znovuosídlení buňkami
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



