Z hlediska léčby je třeba rozdělit karcinomy ledviny na lokalizované a generalizované. Mezi lokalizované formy řadíme karcinom v I., II. a operabilním III. stadiu. Na jejich léčbě se mnoho nezměnilo, pokrok v oblasti terapeutických možností v zásadě kopíruje jen vývoj onkochirurgie.
Základ léčby těchto nádorů představuje operační výkon. Tomu by neměla předcházet biopsie, pokud její výsledek neovlivní další postup. Neoadjuvantní ani adjuvantní terapie dosud u těchto pacientů neprokázaly přínos, nejsou tedy indikované, pokud pacient není zařazen do klinické studie.
U všech tumorů T1 by měl být upřednostněn ledvinu šetřící chirurgický zákrok. U ostatních je indikovaná radikální nefrektomie a při vysokém riziku je přínosná i lymfadenektomie. Obecně jsou pro pacienty výhodnější miniinvazivní přístupy (laparoskopický nebo robotický) – poskytují obdobné onkologické výsledky a pojí se s nimi nižší morbidita. Šetrnější přístup je namístě vždy, pokud nejsou ohroženy onkologické, funkční nebo perioperační výsledky.
Nádor malého objemu u pacienta s krátkou předpokládanou dobou života je vhodné sledovat nebo řešit například radiofrekvenční ablací.
Chirurgická léčba má v případě generalizovaných renálních nádorů 3 základní formy:
Rozhodnutí o systémové léčbě je plně v kompetenci indikujícího lékaře a podklad pro něj tvoří stratifikace rizika – skórování podle:
Dobrá prognóza: nepřítomen žádný výše uvedený žádný faktor.
Střední prognóza: přítomné 1−2 faktory.
Špatná prognóza: přítomné ≥ 3 faktory.
Dobrá prognóza: žádný faktor.
Střední prognóza: 1−2 faktory.
Špatná prognóza: ≥ 3 faktory.
Špatná prognóza: ≥ 3 faktory.
Průběh léčebného programu určuje ošetřující lékař podle výsledného rizika stanoveného skórovacími systémy a potřeb a preferencí pacienta. Musí ovšem přitom dodržovat indikační omezení a podmínky úhrady, jež stanovuje Státní ústav pro kontrolu léčiv (SÚKL) a jsou k nahlédnutí v dokumentaci k daným přípravkům na webových stránkách SÚKL. Úhrada může být vázána např. na linii léčby, stadium onemocnění, výkonnostní stav pacienta a prognostická kritéria.
Poslední novinkou v terapii metastatického renálního karcinomu je zasazení cílené imunoterapie do léčebného algoritmu. Imunoterapie pembrolizumabem či avelumabem v kombinaci s TKI axitinibem a dvojkombinace nivolumab + ipilimumab má vysokou míru evidence účinnosti v 1. linii léčby pacientů se střední a špatnou prognózou. TKI sunitinib a pazopanib zůstávají zlatým standardem prvoliniové léčby pacientů s dobrou prognózou. Zásadní klinická hodnocení podporující tyto změny byla publikována v loňském roce.
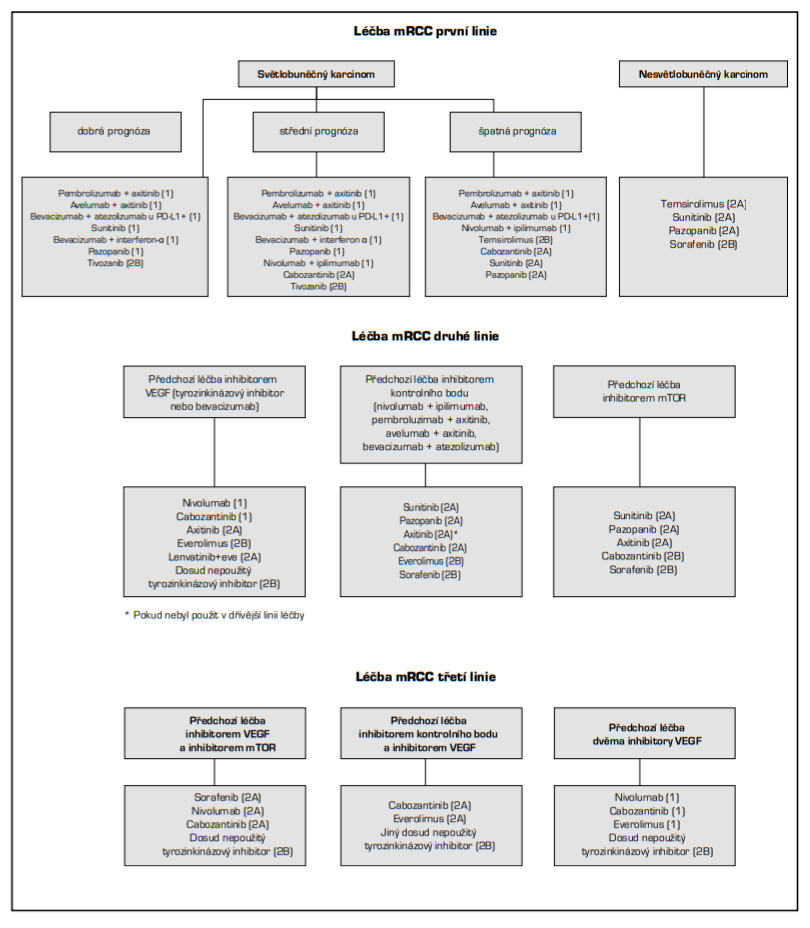
U nemocných s metastazujícím karcinomem ledviny by mělo být zváženo zařazení do klinické studie, pokud odpovídá jejich potřebám a přáním. U nemocných s indolentním průběhem nemoci je možné i sledování bez systémové protinádorové léčby, ale indikaci musí předcházet důkladné zvážení a konsenzus s pacientem, pokud je možné s ním adekvátně komunikovat.
Dávkování léčiv je uvedeno v následující tabulce − doporučuje se vždy se držet „stropu“ dávky a k redukci přistupovat až při známkách toxicity. Počet linií potom nemá být ničím limitován, kromě stavu nemocného a dostupnosti léků. Vyšší počet použitých linií ve studiích koreloval s celkovým přežitím pacientů. Na základě reakce na léčiva použitá v 1. linii nelze předpovídat reakci v liniích dalších.
Tab. Systémové léčebné režimy pro metastazující karcinom ledviny
| Účinná látka | Dávka | Den aplikace | Opakování cyklu |
| sunitinib | 50 mg denně p.o. | 1.–28. | každých 6 týdnů do progrese |
| sorafenib | 400 mg (800 mg denně) p.o. | 2× denně | kontinuálně do progrese |
| temsirolimus | 25 mg i.v. infuzí | 1× týdně do progrese | |
| bevacizumab + IFN-α | 10 mg/kg i.v. infuzí / 9 MIU s.c. | 1., 15. (BEV) | do progrese (BEV) / 3× týdně (IFN-α) |
| everolimus | 10 mg p.o. | kontinuálně do progrese | |
| pazopanib | 800 mg p.o. | kontinuálně do progrese | |
| axitinib |
5 mg p. o. (podle tolerance navýšení na 10 mg) | 2× denně | kontinuálně do progrese |
| kabozantinib | 60 mg p.o. | kontinuálně do progrese | |
| tivozanib | 1,5 mg (1340 μg) p.o. | 1.–21. | každé 4 týdny |
| lenvatinib + everolimus | 18 mg a 5 mg p.o. | kontinuálně do progrese | |
| nivolumab | 240 mg nebo 480 mg | 240 mg každé 2 týdny, 480 mg každé 4 týdny, do progrese či projevu toxicity, optimální celková doba podání není známa | |
|
pembrolizumab + axitinib | 200 mg i.v. (PEM) + 5 mg (AXI) | 1. den (PEM), 2× denně (AXI) | každé 3 týdny (PEM), s možnou eskalací 10 mg kontinuálně (AXI) |
| avelumab + axitinib | 10 mg/kg i.v. (AVE) + 5 mg tbl. (AXI) | 1. den (AVE), 2× denně (AXI) | každé 2 týdny (AVE), s možnou eskalací 10 mg kontinuálně (AXI) |
| bevacizumab + atezolizumab | 15 mg/kg i.v. (BEV) + 1200 mg i.v. (ATE) | 1. |
každé 3 týdny (obě léčiva) |
| nivolumab + ipilimumab | 3 mg/kg (NIVO) + 1 mg/kg (IPI) |
první 4 cykly každé 3 týdny, |
(pez)
Zdroj: Modrá kniha České onkologické společnosti, 27. aktualizace. Masarykův onkologický ústav, Brno, 1. 3. 2021. Dostupné na: www.linkos.cz/files/modra-kniha/20.pdf