-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaRizikové faktory aterosklerózy a jejich léčba
Datum publikace: 26. 1. 2016
Ateroskleróza je chronický progresivní děj, při kterém se do stěn cév ukládají z krve látky lipidové povahy. Tento proces je následován reparačními, hlavně imunitními reakcemi, které ve svém důsledku podporují jeho progresi a tím tvorbu aterosklerotických plátů. Ateroskleróza vždy probíhá v celém organismu, i když v jeho různých částech různě rychle. Rozlišujeme typické lokalizace rozvoje aterosklerózy, ve kterých dochází k akceleraci průběhu onemocnění. Obvykle to bývají místa, kde v tepnách dochází ke změně proudění krevního toku (bifurkace karotických arterií apod.). Aterosklerotický proces patofyziologicky podmiňuje více klinických onemocnění, která jsou ve svém výsledku odlišná, přestože jejich příčina je pouze jedna. Mezi tato onemocnění se řadí infarkt myokardu a angina pectoris, ischemická choroba srdeční, ischemická cévní mozková příhoda či ischemická choroba dolních končetin. Vzácná není ani vaskulární erektilní dysfunkce či stenóza aortální chlopně. Mezi méně časté komplikace aterosklerózy patří ischemická choroba jiné části těla (například gastrointestinálního traktu). Charakter výsledného onemocnění je dán především tím, jak rychle dojde k okluzi zásobení arteriální krví. Onemocnění, která jsou podmíněna stenotizujícími aterosklerotickými pláty, se projevují příznaky z nedostatečného zásobení cílového orgánu arteriální krví. Zpočátku se tak děje pouze při potřebě zvýšeného přísunu kyslíku a živin, tedy při zátěži (typická je například stabilní angina pectoris či klaudikační bolesti dolních končetin). Tyto obtíže může pacient pociťovat mnoho let ve stabilní či mírně se zvyšující intenzitě. Naopak velmi rychlý průběh s intenzivními příznaky a často devastujícím výsledkem je charakteristický pro náhlý uzávěr průtoku krve tepnou, nejčastěji na podkladě komplikace nestabilního plátu, který bývá do té doby často asymptomatický (například akutní infarkt myokardu). Příznaky i průběh onemocnění jsou jistě dány také lokalizací aterosklerotického procesu. Z toho vyplývá, že výsledkem celoživotně probíhající aterosklerózy mohou být onemocnění velmi různorodá: akutní i chronická, ve svých příznacích mírná i rozsáhle devastující a dle lokalizace poškozující funkci srdce, mozku, dolních končetin či jiných orgánů.
Zajímavé je, že ateroskleróza je děj, který probíhá v těle každého z nás. Již u dětí a mladých zdravých dospělých jsou známy počáteční formy aterosklerotického procesu, tzv. tukové proužky. Přesto se věk manifestace aterosklerotického onemocnění u jednotlivců velmi významně liší. Jsou lidé, kteří na komplikace aterosklerózy zemřou v mladém věku (např. ve věku do 40 let na první infarkt myokardu), ale také jsou lidé, kteří i přes jasnou přítomnost aterosklerotického procesu v tepnách žádné konkrétní onemocnění nemají ani ve vysokém věku, například 80 let. Proč tomu tak je? Proč onemocnění, které je vlastní cévám každého z nás, někdy vyústí ve smrtelnou chorobu a jindy probíhá mnoho desítek let bez viditelného následku? Odpovědí je množství, kombinace a vzájemné působení rizikových a protektivních faktorů aterosklerózy. Rizikové faktory jsou faktory, u kterých byl prokázán jejich negativní dopad na rozvoj aterosklerózy a tím i na zdraví člověka. Naopak protektivní faktory rozvoji aterosklerózy brání nebo pravděpodobněji jej v čase brzdí. Výsledné onemocnění je dáno jak počtem rizikových (a protektivních) faktorů, tak i jejich tíží a zároveň jejich vzájemnou interakcí. Je známo, že některé rizikové faktory usnadňují účinek jiných rizikových faktorů, tedy že jejich efekt na zdraví se sčítá, či spíše násobí. (Jako příklad lze uvést poškození cévní stěny kouřením či neléčenou arteriální hypertenzí. Toto poškození endotelu cév pak usnadňuje působení jiných faktorů – například hypercholesterolémie).
Rizikové faktory rozdělujeme do dvou skupin: na neovlivnitelné a ovlivnitelné. Mezi neovlivnitelné rizikové faktory aterosklerózy řadíme věk, rasu, mužské pohlaví, pozitivní rodinnou anamnézu předčasné manifestace kardiovaskulárních onemocnění (u muže do 55 let věku a u ženy do 65 let věku) a také již prodělané kardiovaskulární onemocnění v osobní anamnéze. Mezi ovlivnitelné rizikové faktory aterosklerózy patří kouření, arteriální hypertenze, dyslipidémie, diabetes mellitus, nadváha či obezita a nízká fyzická aktivita. Toto jsou základní rizikové faktory aterosklerózy, které jsou mnoho let dobře známy a prokázány. Dále je popsáno více než sto jiných rizikových faktorů rozvoje aterosklerotického procesu, které jsou více či méně prokázané a míra jejich škodlivosti a možnosti jejich léčby se intenzivně studují. Je také nutno zmínit, že seznam rizikových faktorů aterosklerózy není neměnný, podléhá velké diskuzi a dochází k opětovnému posuzování a prokazování škodlivosti konkrétních rizikových faktorů. Paleta všech rizikových faktorů rozvoje aterosklerózy je tedy neustále proměnlivá.
Léčba dyslipidémie
Dyslipidémie je velmi obecný pojem zahrnující všechny poruchy lipidogramu, nejčastěji se setkáváme se smíšenou dyslipidémií a izolovanou hypercholesterolémií. U obou těchto poruch zahajujeme léčbu dle ESC/EAS guidelines (European Society of Cardiology/European Atherosclerosis Society) snahou o změnu životního stylu. Tím je myšlena především změna dietních návyků, ale i zvýšení fyzické aktivity (pokud je to pro pacienta bezpečné). Kontrolní vyšetření laboratorních hodnot provádíme obvykle po 6 měsících. Pokud je efekt léčby dostatečný, nezahajujeme farmakoterapii a pacienta v pravidelných, nejméně 6měsíčních intervalech kontrolujeme. Pokud efekt nefarmakologické léčby dostatečný není, pak musíme přistoupit k farmakoterapii. Výjimku tvoří pacienti ve vysokém a velmi vysokém kardiovaskulárním riziku, které obvykle intervenujeme farmakoterapií ihned po zjištění diagnózy. V případě středně zvýšeného rizika pak zvažujeme přítomnost přitěžujících rizikových faktorů. Dělení kategorií kardiovaskulárního rizika viz tabulka č. 1.
Tabulka č. 1: Kategorie kardiovaskulárního rizika indikované k farmakoterapii dyslipidémie
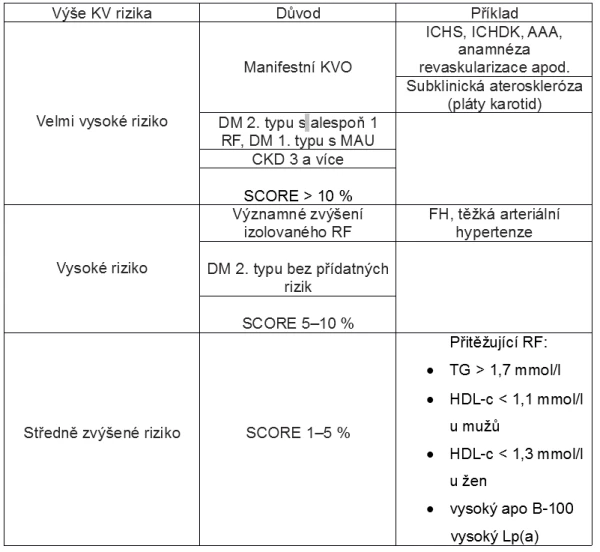
KV – kardiovaskulární, KVO – kardiovaskulární onemocnění, ICHS – ischemická choroba srdeční, ICHDK – ischemická choroba dolních končetin, AAA – aneuryzma abdominální aorty, DM – diabetes mellitus, RF – rizikový faktor aterosklerózy, MAU – mirkoalbuminurie, CKD – chronic kidney disease – chronické onemocnění ledvin, FH – familiární hypercholesterolémie, TG – triglyceridy, HDL-c – HDL-cholesterol, apo B-100 – apolipoprotein B-100, Lp(a) – lipoprotein (a)
Souhrnně lze říci, že pacienty v sekundární prevenci kardiovaskulárních onemocnění léčíme farmakologicky ihned po stanovení diagnózy dyslipidémie. Pacienty v primární prevenci léčíme nejméně 6 měsíců intervencí do životního stylu a pak opět zhodnotíme jejich kardiovaskulární riziko a postupujeme podle stanoveného rizika SCORE. To uvádí desetileté riziko fatálního kardiovaskulárního onemocnění u konkrétního pacienta dané jeho konkrétními rizikovými faktory – viz obrázek č. 1.
Obrázek č. 1: Tabulky SCORE pro Českou republiku
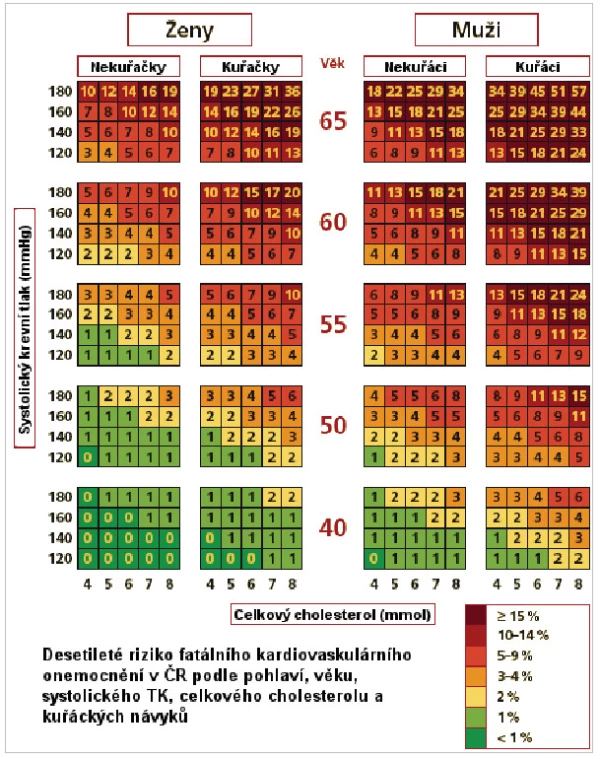
Pokud vyhodnotíme, že 6měsíční změna životního stylu nebyla dostatečná, pak zahajujeme farmakoterapii u všech pacientů, kteří dosáhli rizika SCORE nad 5 %. Pacienty v kategorii středně zvýšeného rizika s rizikem SCORE 1–5 % léčíme farmakologicky pouze v případě přítomnosti přitěžujících rizikových faktorů, které nejsou ve SCORE tabulkách kalkulovány.
Pokud je indikována farmakoterapie, stojíme před otázkou: Jakou skupinu léků a účinnou látku zvolit? Ve světle evidence-based medicine je odpověď poměrně jednoduchá. Až na výjimky zahajujeme farmakoterapii preparátem ze skupiny statinů. V dnešní době u nás dostupné statiny jsou lovastatin, fluvastatin, pravastatin, atorvastatin, simvastatin a rosuvastatin. V doporučeních je uvedeno v úvodu terapie užití nejnižší obvyklé dávky konkrétního statinu s jejím postupným navyšováním v případě potřeby při nedosažení cílových hodnot. Tento postup je jistě správný, i když i zahájení léčby například střední dávkou daného statinu jistě není chybou, pokud nám vstupní hodnoty či nutnost dosažení přísné cílové hodnoty napovídají, že její užití bude potřeba. Takto můžeme potřebného efektu dosáhnout dříve, avšak v případě zjištění intolerance (obzvláště myalgie či myopatie) nebudeme vědět, zda by pacient toleroval alespoň menší dávku konkrétního preparátu. Museli bychom po vysazení léku farmakoterapii s nižší dávkou opakovat, což je u většiny pacientů velmi problematické stran jejich compliance. Postupným navyšováním dávky tedy můžeme lehce zjistit, že například konkrétní pacient toleruje atorvastatin v dávce 10 a 20 mg, ale v dávce 40 mg nikoli. Pak se můžeme rozhodnout o dalším postupu s vědomím všech potřebných informací. Máme v praxi možnost použít dvě základní léčebné strategie: navyšovat dávku statinu na maximální možnou či kombinovat statin s ezetimibem.
Ezetimib má aditivní protektivní účinek na výskyt kardiovaskulárních onemocnění u pacientů léčených statinem, např. dle studie IMPROVE-IT. Proto se můžeme rozhodnout, zda při nesnášenlivosti maximální dávky konkrétního statinu zvolíme submaximální dávku tohoto statinu v kombinaci s ezetimibem, či zda raději zaměníme léčbu za jiný statin, postupně však v maximální možné dávce. Oba postupy se nyní jeví jako správné. Ezetimib samostatně bez léčby statinem však stále užíváme jen u pacientů, kteří nemohou z důvodu nesnášenlivosti užívat žádný statin v žádné dostupné dávce.
Výjimkou v užití statinu jako léku první volby je těžká smíšená dyslipidémie. Orientačně lze tuto diagnózu stanovit dle hladiny triglyceridů nad 10 mmol/l nalačno (kdykoli v průběhu života po vyloučení jiné vyvolávající příčiny, např. nepoznaného diabetu mellitu)! U těžké smíšené dyslipidémie zahajujeme léčbu vždy ihned farmakologicky, a to použitím léku ze skupiny fibrátů. Intervence do životního stylu je u této poruchy obzvláště důležitá, avšak neměla by být z důvodu vysokého rizika akutní pankreatitidy aplikována samostatně bez fibrátu. V tomto případě přichází na řadu statin až po stabilizaci léčby fibrátem, a to jen pokud je celkové kardiovaskulární riziko indikováno k léčbě statinem (SCORE riziko větší než 5 % nebo do 5 % s přítomností jiných rizikových faktorů).
Ve zvláštních případech (těhotenství, děti) lze také užít sekvestranty žlučových kyselin, u kterých jsou však dlouhodobě obtíže s dostupností. V těžkých případech, kdy nám nestačí léčba jmenovanými skupinami léků, je možné konzultovat pacienta ve specializovaném centru pro léčbu poruch lipidového metabolismu. Tato centra jsou organizována v projektu MEDPED, seznam pracovišť nalezneme v záložce MEDPED na stránkách České společnosti pro aterosklerózu – www.athero.cz. Na specializovaném pracovišti může být pacient léčen například i v rámci klinických studií. Z nyní nejběžnějších a nejslibnějších účinných látek vybírám například protilátky proti PCSK9 (alirocumab, evolocumab a bococizumab), které jsou velmi účinné. Aplikují se subkutánně autoinjektorem (zařízením podobným inzulinovému peru). Dále se slibně rozvíjí několik skupin nových hypolipidemik.
Léčba diabetu mellitu
U pacientů s diabetem 2. typu je vždy naprosto zásadní compliance k intervenci životního stylu, avšak farmakoterapii metforminem zahajujeme ihned po stanovení diagnózy. Z pohledu dnešních poznatků je tedy již obsolentní postup léčit diabetes mellitus „pouze“ dietou, jak je to v praxi ještě občas k vidění. Pouze v případě kontraindikace či nesnášenlivosti metforminu volíme jiný postup. Další léčbu přizpůsobujeme s přihlédnutím k tíži a progresi onemocnění nebo také k případným žádoucím účinkům, které medikace může pacientovi přinést (například hubnutí). Možností kombinační léčby je v dnešní době mnoho a nabízí různá pozitiva, podrobné zpracování jednotlivých kombinací přesahuje rámec této publikace.
U diabetiků je také potřeba zmínit, že v přítomnosti diabetické (smíšené) dyslipidémie můžeme s výhodou použít fibrát i s přihlédnutím k velmi pozitivním výsledkům ve studii FIELD, která prokázala redukci mikrovaskulárních komplikací.
Léčba arteriální hypertenze
Pacienty s diagnostikovanou arteriální hypertenzí léčíme farmakologicky ihned po stanovení diagnózy. Léčbu zahajujeme monoterapií, kterou však na rozdíl od statinů v případě nedostatečnosti účinku nenavyšujeme, ale s výhodou ji kombinujeme se základními nebo vyššími dávkami jiných preparátů. Kombinační léčba arteriální hypertenze přináší mnoho výhod, především mnohem vyšší účinnost a také nižší incidenci nežádoucích účinků. V dnešní době je na trhu již velké množství léků kombinujících více než jednu účinnou látku a usnadňujících tak pacientovi užívání léků. Tím se výrazně zvyšuje i compliance pacienta k léčbě. Dle guidelines je lékem první volby blokátor renin-angiotenzin-aldosteronového systému ACE-I (inhibitor angiotenzin konvertujícího enzymu) nebo sartan. Lékem druhé volby je nejčastěji blokátor kalciového kanálu. Třetí a čtvrtou volbou bývají obvykle diuretika a beta-blokátory. Pořadí jejich zařazení do léčby již není doporučeno, vybíráme proto dle dalších efektů, které od nich požadujeme (snížení tepové frekvence při palpitacích, snížení otoků u srdečního selhání či chronické žilní insuficience a podobně). Ostatní antihypertenziva pak kombinujeme dle potřeby. V případě těžké či rezistentní arteriální hypertenze nezapomínáme pomyslet na možnost sekundární hypertenze a eventuálně její vyšetření.
Léčba závislosti na tabáku
U všech pacientů pátráme v anamnestickém rozhovoru po závislosti na tabáku. Používáme k tomu krátkou intervenci s užitím pěti P:
- Ptát se, zda kouří.
- Jasně doporučit přestat.
- Posoudit ochotu přestat. (Pokud nechce, zde intervence končí.)
- Pomoci těm, kteří přestat chtějí. Tím je myšleno doporučení NRT (nicotin replacement therapy) nebo předepsání bupropionu a správné poučení o jejich použití a účinku, eventuálně můžeme pacienta odeslat do specializovaného centra léčby závislosti na tabáku.
- Plánovat kontroly.
U všech pacientů bychom měli krátkou intervenci provádět při každé návštěvě ordinace. Může se vyskytnout případ, kdy se například exkuřák ke svému zlozvyku vrátí. Otázky jsou krátké a rychlé, proto je lze zařadit do běžného rozhovoru při kontrolním vyšetření. Výrazně se tak zvyšuje šance, že pacientovi poskytneme pomoc a radu právě ve chvíli, kdy o to on sám stojí a je k této nanejvýš žádoucí změně motivován. Tuto krátkou intervenci by měl provádět lékař každé specializace při všech návštěvách svých pacientů. Tím také pacientům sdělujeme, že je to velmi důležitá součást našeho zájmu o jejich zdraví a přikládáme jí velký význam.
Léčba nadváhy, obezity a inaktivity
Pacienty s nadváhou či obezitou opakovaně, ale citlivě informujeme o zdravotních rizicích, která jim jejich nadměrná hmotnost přináší. Jedná se nejen o rizika kardiovaskulární, ale také o nepřehlédnutelná rizika mechanická, mezi která patří akcelerace artrózy nosných kloubů, páteře, problémy s chůzí a soběstačností ve vyšším věku. Pokud má pacient snahu o změnu a je motivován s námi spolupracovat, je vhodné doporučit mu vedení jídelníčku. Plánujeme častější kontroly a snažíme se ho motivovat k dlouhodobě udržitelnému hubnutí maximálně do 0,5 kg/týden. Při kontrolách se zaměřujeme nejen na skladbu potravin a výsledný součet přijatých kalorií v jídelníčku, ale také na množství a druh pohybu. Doporučit můžeme aerobní aktivity, jako je chůze, která je bezpečná a kdekoli dostupná, eventuálně chůze s holemi, jízda na kole, plavání či jízda na běžkách. Optimální je kombinace silového a aerobního tréninku, pokud je toho pacient schopen. Pamatujme, že u pacientů, kteří nikdy nesportovali, a obzvláště u pacientů ve středním a vyšším věku či s anamnézou ICHS musíme být opatrní. Doporučujeme zavádět do životního stylu pohyb velmi pomalu, postupně a optimálně pod dohledem. Cílem by měl být aerobní pohyb v délce cca 45–60 minut nejméně 3× týdně. Co se týče intenzity pohybu, je vhodný test řečí. Tedy pacient by při vykonávané aktivitě měl být schopen mluvit, ale neměl by být schopen zpívat (pak je aktivita příliš lehká). Pokud pacient při cvičení schopen mluvit není, pak je aktivita příliš namáhavá. Je jasné, že mnozí z našich pacientů se k tomuto optimu nepřiblíží, avšak považuji za vhodné na pohyb nerezignovat. Jakákoliv fyzická aktivita i v malé míře, ale pravidelná je mnohem lepší než úplná inaktivita. Naše doporučení pro konkrétního pacienta by tedy měla být vždy velmi individuální.
Závěr
Všeobecně lze říci, že v českých podmínkách (na rozdíl od některých částí světa) je velká část našich spoluobčanů správně diagnostikována. Často je i správně léčena. Ale bývá léčena nedostatečně. Měli bychom mít na paměti, že existují cílové hodnoty pro jednotlivé rizikové faktory, dle kterých se můžeme orientovat, viz tabulka č. 2.
Tabulka č. 2: Cílové hodnoty pro léčbu jednotlivých farmakologicky ovlivnitelných rizikových faktorů aterosklerózy

(LDL-c – LDL-cholesterol, HbA1c – glykovaný hemoglobin)
Je jistě pravdou, že u některých vybraných situací takovýchto cílových hodnot při vší snaze a užití vší dostupné medikace včetně kombinační léčby dosáhnout nelze, avšak tyto případy jsou stále spíše výjimkou. Příkladem budiž pacient s familiární hypercholesterolémií a nějakou formou částečné intolerance statinů. Přesto bychom se měli u valné většiny pacientů snažit o dosažení cílových hodnot a jejich udržení v těchto mezích.
- Reiner Z., Catapano A. L., De Backer G. et al. ESC/EAS Guidelines for the management of dyslipidaemias: the Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS). Eur Heart J. 2011 Jul; 32 (14): 1769–818.
- Soška V., Vaverková H., Vrablík M., et al. Stanovisko výboru ČSAT k doporučením ESC/EAS pro diagnostiku a léčbu dyslipidemií z roku 2011. DMEV 2013, 16 : 24–29.
- Filipovský J., Widimský J. Jr., Ceral J., et al. Diagnostické a léčebné postupy u arteriální hypertenze – verze 2012. Doporučení České společnosti pro hypertenzi. Vnitř Lék 2012; 58 : 785–801.
- Horton J. D., Cohen J. C., Hobbs H. H. PCSK9: a convertase that coordinates LDL catabolism. J Lipid Res. 2009; 50 (suppl): S172–S177.
- Qian Y. W., Schmidt R. J., Zhang Y., et al. Secreted PCSK9 downregulates low density lipoprotein receptor through receptor-mediated endocytosis. J Lipid Res. 2007; 48 : 1488–1498.
- Cohen C. J., Boerwinkle E., Mosley T. H., et al. Sequence variations in PCSK9, low LDL and protection against coronary heart disease. N Engl J Med 2006; 354 : 1264–72.
- Swergold G., Smith W., Mellis S., et al. Inhibition of proprotein convertase subtilisin/kexin type 9 with a monoclonal antibody REGN727/SAR236553, effectively reduces low-density-lipoprotein cholesterol, as mono or add-on therapy in heterozygous familial and non familial hypercholesterolemia. Circulation 2011; 124 (21 Suppl.): A16265 [abstract].
- http://www.biocentury.com/weekinreview/clinicalstatus/2013-11-18/bococizumab-phase-iii-started-335615
- Tonkin A., Hunt D., Voysey M., Kesäniemi A., Hamer A., Waites J., Mahar L., Mann S., Glasziou P., Forder P., Simes J., Keech A. C.; FIELD Study Investigators.
- Effects of fenofibrate on cardiovascular events in patients with diabetes, with and without prior cardiovascular disease: The Fenofibrate Intervention and Event Lowering in Diabetes (FIELD) study. Am Heart J. 2012 Mar; 163 (3): 508–14; doi: 10.1016/j.ahj.2011.12.004.
- Česká kardiologická společnost www.kardio-cz.cz
- Česká společnost pro aterosklerózu www.athero.cz
Kurz je již bez kreditace, vhodný k edukaci
Byl pro Vás kurz přínosný? Rádi byste se k němu vyjádřili? Napište nám − Vaše názory a postřehy nás zajímají. Zveřejňovat je nebudeme, ale rádi Vám na ně odpovíme.
Přihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



