-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Cílená léčba intersticiálních plicních procesů
Autoři: Martina Šterclová
Působiště autorů: Pneumologická klinika 1. LF UK a FTN, Praha ; Pneumologická klinika 2. LF UK a FN Motol, Praha
Vyšlo v časopise: Svět praktické medicíny, 7, 2025, č. 1, s. 81-85
Kategorie: Medicína v ČR: přehledový článek
Souhrn
Intersticiální plicní procesy tvoří heterogenní skupinu chorob, pro něž je typické postižení plicních sklípků a drobných bronchiolů. Zatímco pro některé choroby je typické izolované postižení plicní tkáně, v jiných případech (například v rámci systémových chorob pojiva nebo sarkoidózy) jsou plíce jedním ze zasažených orgánů. Cílená léčba našla svoje největší využití právě u zmiňovaných systémových chorob pojiva, kde i plicní projevy umíme ovlivnit zásahem do imunopatogeneze nemoci. Uplatňuje se dále u nemocných s progredujícím fibrotizujícím fenotypem intersticiálního plicního postižení včetně idiopatické plicní fibrózy, kde současné léčebné možnosti umožňují zpomalit proces fibrotické přestavby plicní tkáně díky cílenému zásahu do mechanismu fibrogeneze. Pozadu nezůstávají ani vzácné intersticiální plicní procesy, cílená léčba je k dispozici pro část pacientů s plicní histiocytózou z Langerhansových buněk, pro pacienty s autoimunitní plicní alveolární proteinózou nebo pro nemocné s deficitem kyselé sfingomyelinázy, typ B.
Od počátku 21. století nastal v léčbě intersticiálních plicních procesů (IPP) velký zvrat. Po desetiletích léčby symptomatické, ale bohužel i léčby, která nemocným nejenže nepomáhala, ale spíše škodila (kombinace prednison, azathioprin u nemocných s idiopatickou plicní fibrózou [IPF]), byl prokázán příznivý efekt antifibrotik na zpomalení poklesu plicních funkcí právě u nemocných s IPF.
Jenomže IPF není zdaleka jediný IPP, skupina čítá mnoho nozologických jednotek. Část z nich postihuje výlučně plicní tkáň, IPP ale může být i součástí multisystémového postižení. Poslední klasifikace IPP z roku 2002 rozděluje IPP na idiopatické, IPP spojené s exogenní expozicí, IPP asociované se systémovými chorobami pojiva, sarkoidózu a jiné granulomatózy a ostatní IPP, jako je např. lymfangioleiomyomatóza nebo eozinofilní pneumonie.1 Tato klasifikace příliš neodráží etiopatogenezi jednotlivých IPP, přitom o cílené léčbě můžeme hovořit právě tam, kde se nám příčinu a vznik choroby podařilo alespoň do určité míry rozklíčovat. Cílená léčba je totiž taková, jejíž mechanismus účinku je zaměřen cíleně na ovlivnění určitého biologického procesu, který je patologicky aktivován a vede k onemocnění.
Pacienti s IPF relativně často a s velkou nadějí zaměňují svoji diagnózu s cystickou fibrózou a dožadují se nasazení modulátorové léčby. Častým požadavkem ze strany pacienta bývá dále genová terapie, cílené rozpuštění jizev v oblasti plic, například výplachem nebo inhalací léčivé látky. Pro pacienty je následně velkým zklamáním, když jejich požadavkům stále ještě neumíme vyhovět. Přesto můžeme v některých případech nemocným nabídnout signifikantně lepší výsledky, než tomu bylo před rokem 2000.
S jakými IPP se v praxi setkáváme nejčastěji a lze je cíleně léčit?
V Centrech pro diagnostiku a léčbu IPP jednoznačně dominují pacienti s (a) IPF, pacienti s (b) exogenními alergickými alveolitidami, (c) pacienti se sarkoidózou a (d) velmi heterogenní skupina nemocných s plicním postižením na podkladě systémové choroby pojiva.
a) Pacienti s IPF
Typickým rysem IPF je postupná fibrotická přestavba plicního parenchymu, která vede u většiny nemocných v průběhu několika let k respiračnímu selhání a předčasnému úmrtí. Výzkum zaměřený na mechanismy fibrogeneze vedl ke klinickým studiím testujícím nintedanib a pirfenidon, které se staly prvními léčivy cíleně zpomalujícími onemocnění. Registrační studie se nevěnovaly otázce vývoje radiologického nálezu u nemocných léčených a neléčených antifibrotickou léčbou, primárním cílem u obou antifibrotik bylo zhodnotit míru poklesu usilovné vitální kapacity (FVC) u nemocných léčených a neléčených antifibrotiky po 52 týdnech. Zajímavá data v tomto ohledu přináší práce autorů Balestro et al., věnovaná korelaci změn funkčních parametrů a radiologického nálezu zjiš těného výpočetní tomografií s vysokou rozlišovací schopností (HRCT) u nemocných léčených antifibrotiky pro IPF.2 Studie neprokázala korelaci mezi změnou FVC a změnou rozsahu alveolárního postižení, intersticiálního postižení nebo rozsahu voštiny. Autoři překvapivě pozorovali u skupiny nemocných léčených pirfenidonem zvýšení rozsahu alveolárních změn po roce léčby (u nintedanibu podobná korelace pozorována nebyla). Práce věnovaná vývoji HRCT nálezu u nemocných s IPF léčených nintedanibem a užívajících placebo prokázala nejen zpomalení poklesu FVC, ale i zpomalení radiologického vývoje choroby.3
Samozřejmě byly testovány i další látky, jejichž účelem bylo cíleně ovlivnit mechanismus fibrotizace plicní tkáně. V třetí fázi klinického zkoušení byl testován inhibitor autotaxinu 1 ziritaxestat, lidský rekombinantní pentraxin 2 zinpentraxin-α nebo pamrevlumab, monoklonální protilátka proti růstovému faktoru pro pojivovou tkáň.4 U žádné z uvedených molekul ale nebylo dosaženo primárního endpointu a studie byly předčasně ukončeny.
V současné době probíhají druhé (b) a třetí fáze studie testující efekt admilparantu (antagonista receptoru kyseliny lysofosfatidové) a bexotegrastu (duální selektivní inhibitor integrinů αvβ6 a αvβ1). Recentně byla dokončena III. fáze klinického hodnocení testujícího v léčbě IPF nerandomilast (inhibitor fosfodiesterázy 4B), s pozitivním výsledkem.5
Řada prací prokázala, že nintedanib a jeho efekt na zpomalení poklesu plicních funkcí lze využít i u nemocných, kteří IPF nemají. Lék sice na jednu stranu ovlivňuje procesy vedoucí k poklesu plicních funkcí v důsledku v čase postupujícího plicního onemocnění (např. IPF), efekt ale není specifický pro tuto jednu nozologickou jednotku a vztahuje se prakticky na všechny IPP provázené v čase postupujícím plicním jizvením (Tab. 1).6 Je zajímavé, že progredující fibrotizující IPP je definován nejen poklesem plicních funkcí, ale i zhoršením radiologického nálezu ve smyslu progrese fibrotických změn. Klinické studie testující nerandomilast a také inhalačně podávaný pirfenidon u nemocných s fenotypem PF-IPP nadále probíhají.
b) Pacienti s exogenními alergickými alveolitidami
Oproti IPF patří exogenní alergické alveolitidy (EAA) mezi choroby, pro něž není cílená léčba zatím k dispozici. Výjimku tvoří nemocní s v čase progredujícím fenotypem plicní fibrózy na podkladě EAA, kteří mohou profitovat z léčby nintedanibem. Jak jsme si však výše vysvětlili, efekt nintedanibu není cílen na etiopatogenetické mechanismy konkrétní choroby, ale obecně na proces fibrogeneze. Observační studie věnovaná efektu léčby rituximabem u limitovaného počtu nemocných s EAA naznačila, že by rituximab mohl mít příznivý efekt na stabilizaci procesu u vybraných nemocných s EAA.7
c) Pacienti se sarkoidózou
Navzdory rozsáhlým výzkumům zůstává sarkoidóza nadále procesem idiopatickým. I v tomto případě lze u vybraných nemocných využít cílenou léčbu, tedy inhibitory tumor nekrotizujícího faktoru alfa (TNF-α), které vazbou na transmembránový solubilní TNF-α ovlivňují mechanismy zánětu. Využít lze infliximab (chimérická monoklonální IgG1 protilátka), případně adalimumab (rekombinantní lidská IgG1 monoklonální protilátka).8, 9 Je potřeba mít na paměti, že se nejedná o léčbu první volby. Z léčby infliximabem profitují dominantně pacienti se sarkoidózou kůže a s neurosarkoidózou.10 Cílená léčba sarkoidózy je vyhrazena pro pacienty se sarkoidózou refrakterní na léčbu systémovými kortikosteroidy i konvenčními imunosupresivy, případně pro pacienty, kteří mají jednoznačnou kontraindikaci této terapie.
d) Heterogenní skupina nemocných s plicním postižením na podkladě systémové choroby pojiva
S plicním postižením je asociována řada systémových nemocí pojiva, typicky se jedná o revmatoidní artritidu, systémovou sklerodermii nebo idiopatickou inflamatorní myozitidu. Tabulka 211–26 shrnuje možné využití cílené léčby u nemocných s IPP v rámci systémové choroby pojiva. Účinky nintedanibu na zpomalení poklesu plicních funkcí se uplatňují i u nemocných se systémovou sklerodermií, a to bez ohledu na skutečnost, že se jedná o systémové onemocnění s patogenezí odlišnou od IPF.27
Tab. 1. Definice progredujícího fibrotizujícího intersticiálního plicního procesu 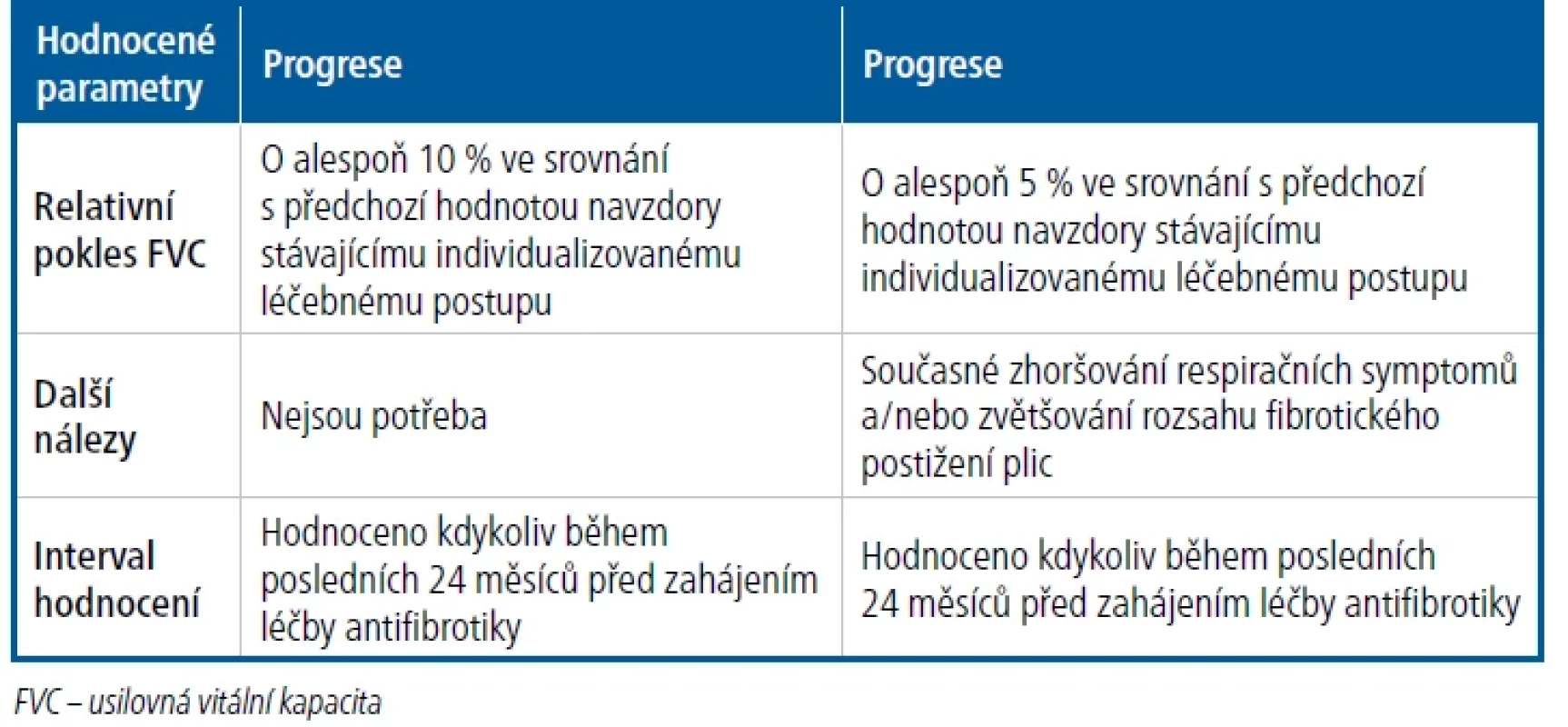
Méně časté IPP a jejich cílená léčba
Mezi „jiné granulomatózy“ patří také granulomatóza s polyangiitidou (GPA) a eozinofilní granulomatóza s polyangiitidou (EGPA) – obě onemocnění jsou s plicním postižením spjata poměrně typicky. Za cílený zásah do imunitních reakcí lze považovat léčbu rituximabem (GPA i EGPA) a u EGPA v indikovaných případech léčbu mepolizumabem. Mepolizumab je doporučen především u nemocných s relabující/refrakterní EGPA, bez kritického orgánového postižení, s dominujícími respiračními příznaky.28
Histiocytóza z Langerhansových buněk (PHLB) bývá u dospělých asociována nejčastěji s kouřením. Stejně jako mezi dětskými nemocnými s histiocytózou z Langerhansových buněk i v této skupině nemocných najdeme osoby s mutací BRAF-V600E. Mutace se v těchto případech nedoporučuje vyšetřovat v buňkách periferní krve, ale v bioptickém materiálu z plicního ložiska. U nemocných s prokázanou mutací BRAF-V600E lze zvážit léčbu vemurafenibem (inhibitor proteinkinázy BRAF). V literatuře je dále zmiňován cobimetinib (inhibitor MEK1), trametinib (inhibitor MEK1 a MEK2) a dabrafenib (inhibitor BRAF kinázy) + trametinib.29
Pro plicní alveolární proteinózy (PAP) je typická abnormální akumulace surfaktantu v plicních sklípcích. Etiologicky je tato skupina chorob dosti různorodá. Cílenou léčbu lze použít v terapii autoimunitně podmíněné PAP, a to konkrétně inhalačně aplikovaným rekombinantním lidským kolonie stimulujícím faktorem pro granulocyty a makrofágy (GM-CSF, sargramostim).30
Deficit kyselé sfingomyelinázy (ASMD, dříve Niemannova-Pickova nemoc) typu B bývá spojen také s IPP. Onemocnění je způsobeno mutací genu sfingomyelin fosfolipáza 1 (SMPD1), který kóduje enzym kyselá sfingomyelináza, dědičnost je autosomálně recesivní. Substituční enzymová léčba sice k vyléčení onemocnění nevede, ale podání rekombinantní lidské kyselé sfingomyelinázy (olipudáza α) vede k signifikantnímu vzestupu plicních funkcí u nemocných s IPP na podkladě ASMD.31, 32
Tab. 2. Cílená léčba u nemocných s IPP při systémové chorobě pojiva 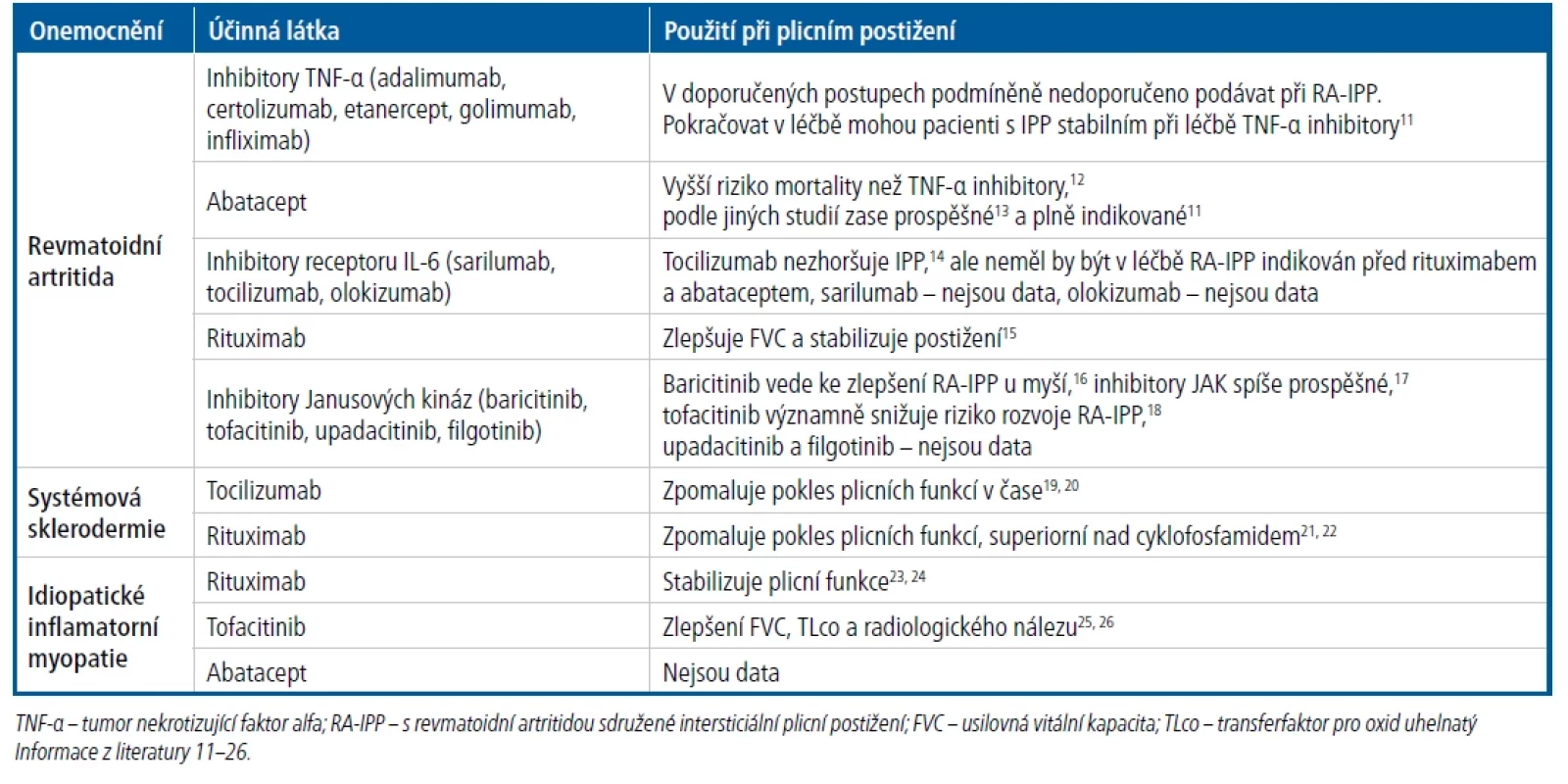
Závěr
Čím více informací máme o patogenezi intersticiálních plicních procesů, tím cílenější léčbu můžeme pacientům nabídnout. Velkou překážku k rozšíření cílené léčby k IPP typu EAA nebo pneumokonióz představuje jednak relativní vzácnost onemocnění a jednak široké spektrum možných klinických manifestací. Hledání cílené léčby pro nemocné s IPF je dobrým ilustračním příkladem, kolik úsilí je potřeba vynaložit. Ke dni vzniku tohoto sdělení je na portálu ClinicalTrials.gov registrováno 371 intervenčních studií týkajících se IPF, 294 z nich se věnovalo/věnuje farmakologické léčbě; 235 studií z 371 již bylo ukončeno.33 Výsledkem této enormní snahy je průkaz efektu nintedanibu, pirfenidonu a nerandomilastu na zpomalení poklesu plicních funkcí v čase.
Zdroje
1.
American Thoracic Society; European Respiratory Society. American Thoracic Society/European Respiratory Society International Multidisciplinary Consensus Classification of the Idiopathic Interstitial Pneumonias. This joint statement of the American Thoracic Society (ATS), and the European Respiratory Society (ERS) was adopted by the ATS board of directors, June 2001 and by the ERS Executive Committee, 2001. Am J Respir Crit Care Med 2002;165(2):277–304.2.
Balestro E, Cocconcelli E, Giraudo C, et al. High-resolution CT change over time in patients with idiopathic pulmonary fibrosis on antifibrotic treatment. J Clin Med 2019;8(9):1469.3.
Lancaster L, Goldin J, Trampisch M, et al. Effects of nintedanib on quantitative lung fibrosis score in idiopathic pulmonary fibrosis. Open Respir Med J 2020;14 : 22–31.4.
Cottin V, Valenzuela C. Evidence from recent clinical trials in fibrotic interstitial lung diseases. Curr Opin Pulm Med 2024;30(5):484–493.5.
Boehringer’s nerandomilast meets primary endpoint in pivotal phase-III FIBRONEER™-IPF study. News release. Boehringer Ingelheim. September 16, 2024. Navštíveno 18. 9. 2024. https://www.boehringer-ingelheim.com/human-health/lung-diseases/pulmonary-fibrosis/nerandomilast-
-primary-endpoint-phase-3-fibroneer-ipf.6.
Flaherty KR, Wells AU, Cottin V, et al.; INBUILD Trial Investigators. Nintedanib in progressive fibrosing interstitial lung diseases. N Engl J Med 2019;381 (18):1718–1727.7.
Ferreira M, Borie R, Crestani B, et al.; of the OrphaLung network. Efficacy and safety of rituximab in patients with chronic hypersensitivity pneumonitis (cHP): A retrospective, multicentric, observational study. Respir Med 2020;172 : 106146.8.
Rossman MD, Newman LS, Baughman RP, et al. A double-blinded, randomized, placebo-controlled trial of infliximab in subjects with active pulmonary sarcoidosis. Sarcoidosis Vasc Diffuse Lung Dis 2006;23(3): 201–8.9.
Crommelin HA, van der Burg LM, Vorselaars AD, et al. Efficacy of adalimumab in sarcoidosis patients who developed intolerance to infliximab. Respir Med 2016;115 : 72–7.10.
Sakkat A, Cox G, Khalidi N, et al. Infliximab therapy in refractory sarcoidosis: a multicenter real-world analysis. Respir Res 2022;23(1):54.11.
Harrington R, Harkins P, Conway R. Targeted therapy in rheumatoid-arthritis-related interstitial lung disease. J Clin Med 2023;12(20):6657.12.
Shih PC, Lai CC, Zou QH, et al. Abatacept versus tumor necrosis factor inhibitors on mortality and medical utilizations in the treatment of rheumatoid arthritis associated interstitial lung disease: a large-scale real-world retrospective cohort study. Clin Exp Med 2024;24(1):186.13.
Pugashetti JV, Lee JS. Overview of rheumatoid arthritis-associated interstitial lung disease and its treatment. Semin Respir Crit Care Med 2024;45(3): 329–341.14.
Otsuji N, Sugiyama K, Owada T, et al. Safety of tocilizumab on rheumatoid arthritis in patients with interstitial lung disease. Open Access Rheumatol 2024;16 : 127–135.15.
Krishna Boppana T, Mittal S, Madan K, et al. Rituximab for rheumatoid arthritis-related interstitial lung disease: A systematic review and meta-analysis. Arch Rheumatol 2024;39(2):317–329.16.
Liu H, Yang Y, Zhang J, Li X. Correction to: Baricitinib improves pulmonary fibrosis in mice with rheumatoid arthritis-associated interstitial lung disease by inhibiting the Jak2/Stat3 signaling pathway. Adv Rheumatol 2023;63(1):46.17.
Narváez J, Aguilar-Coll M, Roig-Kim M, et al. Janus kinase inhibitors in rheumatoid arthritis-associated interstitial lung disease: A systematic review and meta-analysis. Autoimmun Rev 2024 : 103636.18.
Baker MC, Liu Y, Lu R, et al. Incidence of interstitial lung disease in patients with rheumatoid arthritis treated with biologic and targeted synthetic disease-modifying antirheumatic drugs. JAMA Netw Open 2023;6(3): e233640.19.
Johnson SR, Bernstein EJ, Bolster MB, et al. 2023 American College of Rheumatology (ACR)/American College of Chest Physicians (CHEST) Guideline for the treatment of interstitial lung disease in people with systemic autoimmune rheumatic diseases. Arthritis Care Res (Hoboken) 2024;76(8): 1051–1069.20.
Khanna D, Lin CJF, Furst DE, et al. Long-term safety and efficacy of tocilizumab in early systemic sclerosis-interstitial lung disease: open-label extension of a phase 3 randomized controlled trial. Am J Respir Crit Care Med 2022;205(6):674–684.21.
Pope JE, Denton CP, Johnson SR, et al. State-of-the-art evidence in the treatment of systemic sclerosis. Nat Rev Rheumatol 2023;19(4):212–226.22.
Maher TM, Tudor VA, Saunders P, et al.; RECITAL Investigators. Rituximab versus intravenous cyclophosphamide in patients with connective tissue disease-associated interstitial lung disease in the UK (RECITAL): a double-blind, double-dummy, randomised, controlled, phase 2b trial. Lancet Respir Med 2023;11(1):45–54.23.
Jang Y, Yoon HY, Kim HS. The efficacy and safety of rituximab in patients with idiopathic inflammatory myopathy-associated interstitial lung disease: case series. J Clin Med 2023;12(10):3406.24.
Oldroyd AGS, Lilleker JB, Amin Tet al.; British Society for Rheumatology Standards, Audit and Guidelines Working Group. British Society for Rheumatology guideline on management of paediatric, adolescent and adult patients with idiopathic inflammatory myopathy. Rheumatology (Oxford) 2022;61(5):1760–1768.25.
Chen Z, Wang X, Ye S. Tofacitinib in amyopathic dermatomyositis-associated interstitial lung disease. N Engl J Med 2019;381(3):291–293.26.
Su QY, Luo J, Zhang Y, et al. Efficacy and safety of current therapies for difficult-to-treat rheumatoid arthritis: a systematic review and network meta-analysis. J Transl Med 2024;22(1):795.27.
Distler O, Highland KB, Gahlemann M, et al.; SENSCIS Trial Investigators. Nintedanib for systemic sclerosis-associated interstitial lung disease. N Engl J Med 2019;380(26):2518–2528.28.
Emmi G, Bettiol A, Gelain E, et al. Evidence-based guideline for the diagnosis and management of eosinophilic granulomatosis with polyangiitis. Nat Rev Rheumatol 2023;19(6):378–393.29.
Goyal G, Tazi A, Go RS, et al. International expert consensus recommendations for the diagnosis and treatment of Langerhans cell histiocytosis in adults. Blood 2022;139(17):2601–2621.30.
Tazawa R, Ueda T, Abe M, et al. Inhaled GM-CSF for pulmonary alveolar proteinosis. N Engl J Med 2019;381(10):923–932.31.
Sousa Martins R, Rocha S, Guimas A, et al. Niemann-Pick type B: a rare cause of interstitial lung disease. Cureus 2022;14(1):e21230.32.
Wasserstein M, Lachmann R, Hollak C, et al. A randomized, placebo-controlled clinical trial evaluating olipudase alfa enzyme replacement therapy for chronic acid sphingomyelinase deficiency (ASMD) in adults: One-year results. Genet Med 2022;24(7):1425–1436.33.
Search for: Idiopathic Pulmonary Fibrosis, Interventional studies | Card Results | ClinicalTrials.gov. Navštíveno 21. 9. 2024.Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Úvodní slovoČlánek Remise diabetu
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Úloha praktického lékaře v péči o inkontinentní pacienty
- Zápach při inkontinenci je častou obavou pacientů
- Parkinsonova nemoc – stanovení diagnózy neurologem
-
Všechny články tohoto čísla
- Úvodní slovo
- Dysurie: hodnocení a diferenciální diagnostika u dospělých
- Dysurie: hodnocení a diferenciální diagnostika u dospělých
- Polymorbidní pacient v ordinaci všeobecného praktického lékaře
- Remise diabetu
- Semaglutid, zejména perorální, a jeho vliv na kardiovaskulární riziko
- Wegovy® (semaglutid 2,4 mg s. c.) v terapii nadváhy a obezity
- Inkretiny – přelomová léčba diabetu a obezity je jen začátek...
- Rozhovor s MUDr. Janem Šoupalem, Ph.D. Umělá inteligence může řešit nedostupnost a standardizaci péče o pacienty
- Jaké inzuliny máme v současnosti k dispozici? (změny v portfoliu)
- Diabetické onemocnění ledvin – jak jej nepřehlédnout a správně léčit v roce 2025 podle moderních poznatků?
- Steatotické postižení jater a pankreatu u diabetiků
- Diagnostika a management hypertenze
- Zácpa – choroba více odborností
- Cílená léčba intersticiálních plicních procesů
- Probiotika a diabetes mellitus
- Znalostní test: 2 kredity ČLK
- Nové registrace Evropskou lékovou agenturou
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Wegovy® (semaglutid 2,4 mg s. c.) v terapii nadváhy a obezity
- Inkretiny – přelomová léčba diabetu a obezity je jen začátek...
- Dysurie: hodnocení a diferenciální diagnostika u dospělých
- Zácpa – choroba více odborností
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



