-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Co nám přináší Lipertance? Klinická data a reálná praxe
Autoři: Barbora Nussbaumerová
Působiště autorů: II. interní klinika LF a FN v Plzni ; Univerzita Karlova v Praze ; Centrum preventivní kardiologie
Vyšlo v časopise: Svět praktické medicíny, 7, 2025, č. 4, s. 47-52
Souhrn
Aterosklerotická kardiovaskulární onemocnění (ASKVO) zůstávají hlavní příčinou morbidity a mortality v rozvinutých zemích včetně Česka. Navzdory pokroku v léčbě hypertenze a dyslipidemie zůstává kontrola těchto hlavních rizikových faktorů suboptimální. Fixní kombinace antihypertenziv a hypolipidemik představují efektivní nástroj pro zlepšení adherence a dosažení terapeutických cílů. Tento článek shrnuje současné léčebné strategie se zaměřením na význam fixních kombinací v prevenci ASKVO, zvláště v kontextu stárnoucí populace a rostoucí zátěže chronickými onemocněními.
Národní kardiovaskulární plán (NKVP) na období 2025 až 2035 vznikl jako souborný dokument strategických cílů a metod řešení v reakci na neuspokojivý stav kardiovaskulárního (KV) rizika české populace a měnící se trendy ve výskytu jednotlivých KV chorob. NKVP je dokumentem rozvíjejícím Národní kardiovaskulární program z roku 2013 s doplněními, která odrážejí změny ve struktuře poskytované KV péče, měnící se epidemiologii a dostupnost moderních léčebných postupů. Aktualizuje cíle v oblasti prevence, diagnostiky a léčby KV chorob, navazující multidisciplinární péče, sociálních služeb a paliativní péče. Zároveň odráží změny ve strategii celonárodní zdravotní péče.1 Systém zdravotní péče začíná narážet na problém kapacity, dostupnosti a nákladovosti léčby. Populace stárne a není dostatečná prevence. To může fatálně nabourat financování zdravotnictví a v konečném důsledku dostupnost zdravotní péče. Pravidelné lékařské kontroly s návazností léčby zachycených chorob mohou v následujících letech ušetřit miliardy korun a zachránit mnoho životů. Prevence v podobě pravidelných lékařských prohlídek by v Česku měly být v následujících letech jednou z důležitých pomůcek k tomu, jak přečkat těžší časy v podobě stárnutí populace. S tím je spjatý fakt, že stále více lidí bude potřebovat lékařskou péči a zároveň bude méně dostupných lékařů. Zatímco na konci roku 2021 bylo českých obyvatel ve věku 75 let a výše přes 894 tisíc, začátkem roku 2040 by jich mělo být téměř 1,4 milionu. V praxi to znamená, že klesne počet lidí, kteří budou platit sociální a zdravotní pojištění, a naopak porostou náklady na zdravotní péči. Tyto náklady, jež jsou většinou hrazeny ze zdravotního pojištění, samozřejmě již nyní z důvodu stárnutí populace rostou.2
Studie MONICA a její pokračování (post-MONICA) v České republice, které sledovaly v populaci vývoj a rizikové faktory ASKVO – kouření, vysoký krevní tlak (TK), vysokou hladinu cholesterolu a diabetes – ukázaly příznivý vývoj některých rizikových faktorů ASKVO ve věkové kategorii 25–64 let, jako je pokles systolického i diastolického TK u obou pohlaví. Zvýšil se počet osob, které vědí o své hypertenzi, na skoro 75 % a také počet medikamentózně léčených hypertoniků. Současně se zlepšila kontrola hodnot TK u léčených pacientů. Také se vyskytl sestupný trend v koncentraci celkového cholesterolu u obou pohlaví v letech 1985 až 2007/2008, což se pravděpodobně promítlo do snížení mortality na ASKVO. Naopak novější studie Czech post-MONICA (2015–2018) poukázala na přetrvávající vysokou prevalenci rizikových faktorů, včetně vysokého indexu tělesné hmotnosti (BMI), obezity a kouření, což přispívá k stále vysoké úmrtnosti na ASKVO v ČR. Přetrvává vysoká prevalence obezity a nadváhy – průměrná hodnota BMI byla vysoká, konkrétně 29,1 ± 4,8 kg/m2 u mužů a 27,15
± 6,1 kg/m2 u žen. Obezita byla zjištěna u 37,3 % mužů a 28,2 % žen. Vysoké procento, konkrétně 24,8 % mužů a 21,6 % žen, se označilo za pravidelné kuřáky. Současně stoupá prevalence metabolického syndromu a diabetu. Tyto faktory přispívají k stále vysoké úmrtnosti na KV onemocnění v České republice.3,4 K tomuto stavu bude zřejmě přispívat i početná generace tzv. Husákových dětí z důvodu ne vždy dobrého životního stylu včetně psychosociálních vlivů. Přitom zhruba 80 % ASKVO a jejich následkům lze předejít KV prevencí a zcela standardními léčebnými postupy.5Cíle Národního kardiovaskulárního plánu
Základním cílem je omezení narůstající prevalence obezity, zvýšení obecné fyzické aktivity populace, snížení procenta aktivních kuřáků, snížení konzumace alkoholu a zlepšení stravovacích návyků. Cílem je obecné zvýšení povědomí populace o osobní zodpovědnosti za své vlastní zdraví. To souvisí s udržením a nutností rozvoje systému preventivních prohlídek u lékařů s odborností praktický lékař a pediatr. NKVP počítá se zahrnutím prvků cílících na KV zdraví do systému preventivních a pracovnělékařských prohlídek u vybraných profesí. Jednou z možností je implementace moderních terapeutických metod v léčbě rizikových faktorů, zejména dyslipidemie, hypertenze, diabetu a obezity.1 Aktuálně roste logicky tlak na účinnou primární prevenci a rychlou kontrolu hypertenze a dyslipidemie, protože epidemiologická situace v ČR je zatím nelichotivá.
Pacienty je třeba názorně edukovat, protože samotné číselné cílové hodnoty rizikových faktorů nemusí být pochopeny právě u primární prevence ASKVO, kde jsou patologické hodnoty rizikových faktorů nebolestivé a asymptomatické. Například pacient ve věku 45 let s optimálním profilem KV rizikových faktorů má šanci žít o 14 let déle bez KV onemocnění v porovnání s pacientem s ≥ 2 rizikovými faktory, což ilustruje obrázek 1.6 Přitom hypertenze a dyslipidemie jsou nejsnáze ovlivnitelnými KV rizikovými faktory pro svoji snadnou diagnostiku, dostupnost medikamentózní terapie a možnost kontroly účinnosti léčby.
Obr. 1. Význam souběžné léčby hypertenze (HT) a dyslipoproteinemie (DLP). 
Pacient ve věku 45 let s optimálním profilem rizikových faktorů má šanci žít o 14 let déle bez KVO ve srovnání s tím, který má dva a více rizikových faktorů!4 Souběžné zahájení léčby HT a DLP zlepšuje o třetinu adherenci. [Upraveno podle: 13] Léčba arteriální hypertenze
Příznivý vliv antihypertenzní farmakologické léčby na výskyt kardio-/cerebrovaskulárních příhod byl prokázán v mnoha klinických studiích. Léčba hypertenze snižuje především výskyt cévní mozkové příhody (CMP) a srdečního selhání, v menší míře také výskyt ASKVO, renálního selhání a fibrilace síní. Prospěšnost léčby je prokázána u různých forem hypertenze včetně hypertenze ve stáří a izolované systolické hypertenze. Studie CARDIA ukázala, že ve věku 50 let má polovina pacientů s hypertenzí poškozen nejméně jeden cílový orgán.7 Právě tomuto stavu je možné a nutné předejít včasným zahájením léčby. Relativně nově diskutovaným tématem, proč léčit arteriální hypertenzi od mladého věku, je prevence demence. Při neléčené hypertenzi mozek trpí nejen zvýšeným rizikem CMP, ale i poškozením mozkové tkáně vedoucím k alteraci mozkových funkcí. Bylo prokázáno, že časné zahájení farmakologické léčby hypertenze vede k lepší kvalitě kognitivních funkcí ve vyšším věku.8 Toto bylo prokázáno i u hypertenze 1. stupně. Studie zahrnující 128 655 pacientů s nízkým rizikem ASKVO ukázala významně nižší riziko rozvoje demence i jejích podtypů (vaskulární demence a Alzheimerova choroba, pokud byla již hypertenze 1. stupně terapeuticky kompenzována).9
Podle nejnovějších odborných doporučení Evropské společnosti pro hypertenzi (ESH) se u hypertenze 1. stupně (mírná hypertenze; tj. TK v rozmezí 140–159/90–99 mmHg) doporučuje okamžité zahájení farmakoterapie u osob s vysokým KV rizikem nebo velmi vysokým KV rizikem v přítomnosti KV onemocnění, postižení ledvin a přítomnosti orgánových změn hypertenze (např. hypertrofie levé komory srdeční, nález na očním pozadí, albuminurie aj.). Pokud jsou hypertonici v nízkém nebo středním KV riziku (mladší hypertonici 1. stupně s méně vyjádřenou tíží ostatních KV rizikových faktorů), je farmakoterapie též doporučena, ale u osob s lehce nadhraničním TK, u nichž předpokládáme úspěch úpravy životního stylu, lze vyčkat 3–6 měsíců po implementaci režimových opatření a teprve při neúspěchu zavést farmakoterapii.10
V nejnovějších odborných doporučeních Evropské kardiologické společnosti (ESC) jsou již hodnoty TK v rozmezí 120–139/70–89 mmHg nově považovány za zvýšený krevní tlak.11 U pacientů se zvýšeným TK a vysokým KV rizikem je nově rovněž doporučována farmakoterapie již od těchto nižších hodnot TK. Proto je nutná pečlivá a individuální stratifikace KV rizika. Ke stanovení KV rizika užíváme nejnovější verze tabulek SCORE2, které odhadují 10leté riziko jakékoliv KV příhody (nově fatální i nefatální) podle věku, pohlaví, hladiny non-HDL-cholesterolu, systolického TK a kuřáckých návyků. Pro Česko používáme tabulky pro země s vysokým KV rizikem, které lze pohodlně vyhledat na odkazu www.heartscore.org (viz QR kód). Modifikujícími rizikovými faktory jsou hladina lipoproteinu (a), albuminurie, pozitivní rodinná anamnéza časné manifestace ASKVO, sociální deprivace, psychiatrická onemocnění a stres, obezita, syndrom spánkové apnoe, fibrilace síní, chronické onemocnění ledvin, hypertrofie levé komory srdeční, autoimunitní onemocnění nebo nealkoholická jaterní steatóza. Odhad KV rizika bez tabulek SCORE je nepřesný, a právě u hypertoniků v primární prevenci ASKVO bývá KV riziko často podhodnoceno. Velmi vysoké KV riziko mají pacienti s přítomným ASKVO. Do minimálně vysokého rizika jsou automaticky vyčleněni i pacienti s familiární hypercholesterolemií, resp. s významným izolovaným zvýšením byť jednoho rizikového faktoru. (Velmi) vysoké KV riziko může být stanoveno i na základě výsledků zobrazovacích metod vzhledem k přítomnosti subklinické aterosklerózy (vyšetření kalciového skóre, kotníko-pažní index [ABI], pláty na velkých tepnách…). Mezi pacienty s extrémně vysokým KV rizikem patří ti, kteří prodělají recidivu KV příhody do dvou let i přes maximální farmakoterapii dyslipidemie. Cílem této změny ve smyslu individualizace zahajování léčby hypertenze je zdůraznit, že i pacienti s TK nižším, než je formální definice hypertenze, která zůstala na hodnotách 140/90 mmHg, mohou mít zvýšené KV riziko a může mít smysl u nich zvýšený TK léčit.
Odborná doporučení ESH apelují na snížení TK ve věkové kategorii do 65 let do hodnot TK 120–129/70–79 mmHg, nezávisle na přítomnosti nekomplikované hypertenze nebo jejích komplikací, diabetu, KV nebo cerebrovaskulárních onemocnění, pokud je tolerováno.8 Doporučení ESC tuto věkovou hranici odbourávají a řídí se principem ALARA („As low as reasonably tolerated“, „Tak nízko, jak je rozumně tolerováno“). Opatrnost je třeba u fragilních/geriatrických nemocných a osob s ortostatickou hypotenzí. Současně prospěšnost snižování pod hodnoty systolického TK 120 mmHg není prokázána.12 Doporučení ESH i ESC upřednostňují zahájení léčby hypertenze u většiny hypertoniků (s výjimkou fragilních osob nebo nízkorizikových pacientů s hraniční/mírnou hypertenzí) dvojkombinací léků v nižší dávce, ideálně fixní kombinací, aby bylo cílové hodnoty TK dosaženo co nejdříve.10,11 Vhodné kombinace antihypertenziv při zahajování farmakoterapie ukazuje tabulka 1.8.9
Fixní kombinace těchto skupin jsou široce dostupné v jediné tabletě, což zjednodušuje léčbu především u polymorbidních a starších pacientů a obecně zlepšuje compliance. Vzhledem ke zvýšenému KV riziku těchto pacientů bychom měli automaticky uvažovat o indikaci statinu. Jako léky první volby jsou na základě výsledků klinických studií indikovány inhibitory systému renin-angiotenzin-aldosteron (RAAS), které mají kromě antihypertenzního účinku ještě potenciál zlepšit inzulinovou senzitivitu a oddálit rozvoj diabetu. Do dvojkombinace jsou vhodné blokátory kalciových kanálů nebo diuretika a jako třetí lék do kombinace v závislosti na dvojkombinaci buď BKK, nebo diuretikum, přičemž národní doporučení preferují indapamid.10,11
Léčba dyslipidemie
Dyslipidemie/hypercholesterolemie je mnohdy ještě opomíjený KV rizikový faktor, protože není bolestivá a pacient si hladinu lipidogramu nemůže kontrolovat tak jako TK. Hypolipidemickou léčbu vedeme podle výše KV rizika. Ke stanovení KV rizika užíváme nejnovější verze tabulek SCORE2 (viz předcházející text). Pokud nestačí režimová opatření k normalizaci rizikových faktorů, je často nutná kompenzace pomocí farmakoterapie i u dyslipidemie. Lékem první volby u hypercholesterolemie i smíšené dyslipidemie bez extrémní hypertriglyceridemie zůstávají statiny. Další hypolipidemika (ezetimib, fibráty, kyselina bempedoová při statinové intoleranci, monoklonální protilátky a inklisiran) jsou přidávána podle výše KV rizika a cílové hladiny LDL-cholesterolu/hladin ostatních aterogenních částic.
Cílové hladiny LDL-cholesterolu podle nových odborných doporučení ukazuje tabulka 2.13 Sekundárním cílem, zejména u osob s hypertriglyceridemií, je non-HDL-cholesterol. Jeho cílová hodnota je o 0,8 mmol/l vyšší než doporučený cíl pro LDL-cholesterol v dané rizikové kategorii. Sekundárním cílem je i koncentrace apoB, která má být u velmi vysoce rizikových osob snížena na hodnotu < 0,65 g/l, v kategorii vysokého rizika < 0,8 g/l a u osob se středně zvýšeným rizikem < 1,0 g/l. Hladiny triglyceridů > 1,7 mmol/l a koncentrace HDL-cholesterolu < 1,0 mmol/l u mužů
a < 1,2 mmol/l u žen jsou považovány za důležité modulátory rizika, nikoliv za léčebné cíle, a nejedná se o jejich cílové hladiny. Oba tyto poslední parametry uspokojivě zohledňuje cílová hodnota non-HDL-cholesterolu a apoB. V kategoriích vysokého a velmi vysokého KV rizika snižujeme hladinu LDL-cholesterolu k cílové hladině a současně ji musíme snížit o minimálně 50 % v porovnání s výchozí hodnotou (tzn. například pokud pacient prodělá infarkt myokardu a má vstupní hladinu LDL-cholesterolu 2,6 mmol/l, snižujeme pod 1,3 mmol/l).13 V rozsáhlých klinických studiích bylo i v primární prevenci ASKVO prokázáno, že farmakoterapie hypolipidemiky vedená k cílovým hladinám významně snižuje KV morbiditu i mortalitu. Pro ilustraci můžeme pacientovi demonstrovat přímo tabulky SCORE nebo tabulky cévního věku, aby pro něj bylo pochopitelné, jak se sníží jeho KV riziko a zlepší KV prognóza spojená s prodloužením kvalitního života.Tab. 1. Zahajování léčby hypertenze u nekomplikovaného hypertonika8,9 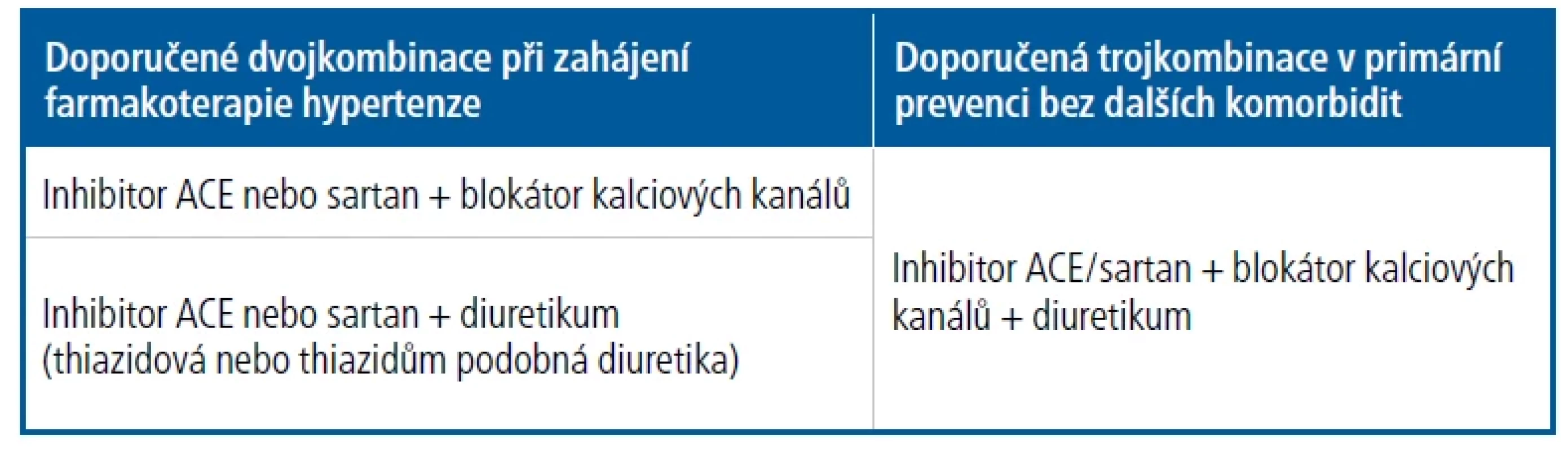
Tab. 2. Cílové hladiny LDL-cholesterolu13 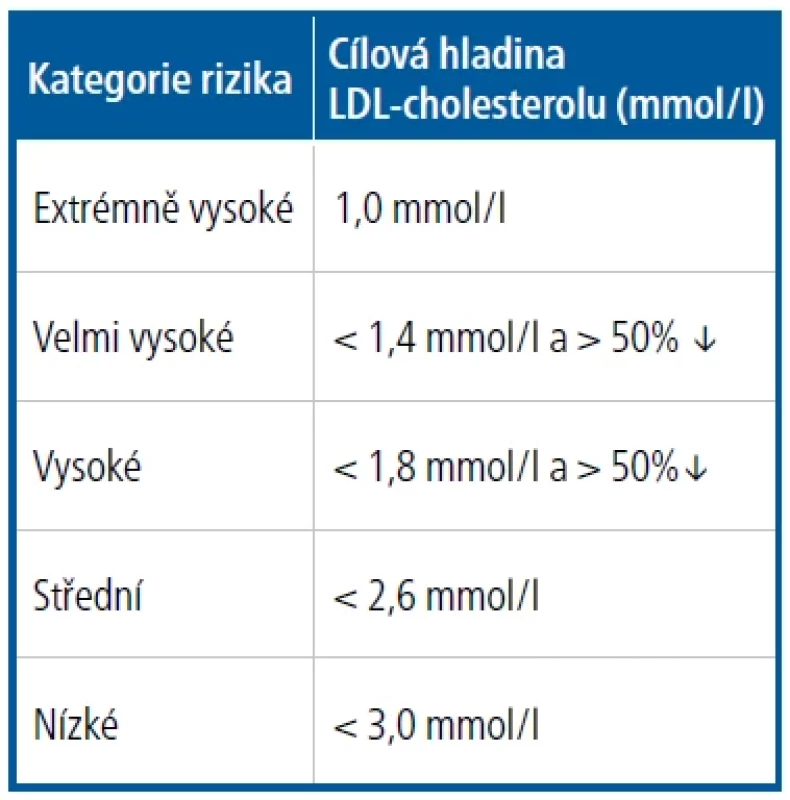
Současné zahájení farmakoterapie hypertenze a dyslipidemie
V primární prevenci ASKVO, která by měla být doménou praktických lékařů, jsou lékem první volby právě statiny, které zavádíme do léčby podle výše zmíněného KV rizika. U většiny hypertoniků je nutné zahájení léčby dyslipidemie současně s léčbou hypertenze, protože jejich KV riziko je minimálně vysoké a je jasné, že úpravou režimových opatření nebude dosaženo cílových hladin LDL-cholesterolu. Včasná diagnostika a rychlá a souběžná kontrola TK a dyslipidemie (tedy dvou hlavních KV rizikových faktorů) ideálně pomocí jedné tablety je jednoduché řešení: nejsnazší, nejlevnější a nejbezpečnější cesta, jak snížit KV nemocnost v Česku se všemi socioekonomickými důsledky.
Významný prospěch ze současné léčby perindoprilem, amlodipinem a atorvastatinem demonstrovala studie ASCOT a ASCOT-LLA. Studie ASCOT byla primárně cílena na srovnání nových a klasických antihypertenzních strategií a bylo do ní zařazeno 19 257 hypertenzních nemocných ve věku 40–79 let, se systolickým TK (STK) > 160 mmHg nebo diastolickým TK (DTK) > 100 mmHg, pokud nebyli léčeni, nebo s STK > 140 mmHg nebo DTK > 90 mmHg, pokud již léčeni byli. Pro zařazení bylo nutno, aby nemocní měli nejméně tři další KV rizikové faktory. Studie byla prospektivní, randomizovaná, otevřená, se zaslepenými cílovými ukazateli. Primárním cílem bylo srovnání dvou antihypertenzních strategií – novějších antihypertenziv (amlodipin + perindopril) a tehdy klasických léků (atenolol + thiazidové diuretikum bendroflumethiazid), s cílem dosáhnout TK pod 140/90 mmHg. Tato část studie byla označena jako ASCOT-BPLA (Blood Pressure Lowering Arm). Sekundárním cílem studie bylo u části nemocných (10 305) s hodnotami celkového cholesterolu pod 6,5 mmol/l srovnat účinek podávání 10 mg atorvastatinu proti placebu. Cílové hodnoty pro snižování cholesterolu nebyly stanoveny. Výsledky této části studie jsou označovány jako ASCOT-LLA (Lipid Lowering Arm). Obě části studie byly původně navrženy k délce trvání pět let nebo do doby dosažení 1150 příhod zahrnutých v primárních cílových ukazatelích studie. Část studie ASCOT-LLA byla předčasně ukončena v roce 2003, po 3,3 letech trvání, pro nepochybný benefit atorvastatinu. Koncem roku 2004 byla přerušena i část ASCOT-BPLA, pro vyšší přínos léčby založené na strategii amlodipin + perindopril. Po prvním roce byl celkový cholesterol snížen atorvastatinem o 1,3 mmol/l (24 %) a LDL-cholesterol o 1,2 mmol/l (35 %). Na konci studie byl rozdíl jak u celkového, tak u LDL-cholesterolu 1,0 mmol/l (19% a 28% snížení). Primárním cílem studie bylo porovnat incidenci nefatálního infarktu myokardu a fatální ischemické koronární příhody v průběhu studie. Tento ukazatel byl snížen atorvastatinem o 36 % (poměr rizik 0,64, 95% CI: 0,5–0,83, p = 0,005). Snížen byl i výskyt CMP o 27 % (poměr rizika 0,73, 95% CI: 0,56–0,96,
p = 0,0236) a všech KV příhod a revaskularizací o 21 % (poměr rizik 0,79, 95% CI: 0,69–0,90, p = 0,0005). Snížení celkové mortality dosáhlo 13 % a KV mortality 10 %. Tyto rozdíly však nebyly statisticky významné.14,15V zahajování léčby dyslipidemie současně s hypertenzí panuje stále dost významná terapeutická inercie, a to ze strany lékařů i pacientů. Jako modelový příklad tohoto postupu může sloužit obrázek 2.16 Přitom stačí, aby byl LDL-cholesterol snížen po dobu čtyř let o 1 mmol/l, a riziko KV příhody již významně klesá. Je-li indikováno zahájení dvojkombinační antihypertenzní léčby, což je klinicky velmi častá situace, měli bychom automaticky uvažovat o indikaci statinu. Volbou fixní trojkombinace dvou antihypertenziv se statinem nabízíme pacientovi možnost dosažení léčebných cílů rychle a efektivně. Navíc lze konstatovat, že adherenci ke statinu měříme v tomto případě tonometrem. Podle výše uvedeného je ideálem počáteční současná léčba jak statinem, tak ACEi s blokátorem kalciového kanálu, která by měla být ideálně podávána formou jedné tablety ke zvýšení adherence. Toto potvrdila i část studie Brisighella Heart Study, kdy byly hodnoceny osoby ve třech epidemiologických průzkumech v letech 2012 až 2020. Z prezentované subanalýzy této studie byly vyloučeny normotenzní osoby a osoby s nízkým vypočítaným 10letým rizikem KV příhod, dále pacienti s hypertenzí léčení antihypertenzivy jinými než ACEi a pacienti, kteří během sledování změnili antihypertenzní medikaci. Zbývající účastníci byli rozděleni do čtyř skupin podle toho, zda byli léčeni:
- perindoprilem a amlodipinem bez léčby statiny;
- perindoprilem a amlodipinem a atorvastatinem;
- ACEi jiným než perindoprilem a blokátorem kalciových kanálů bez léčby statiny;
- ACEi jiným než perindoprilem a blokátorem kalciových kanálů a léčbou statiny.
Během období sledování osmi let byl hodnocen podíl osob, které prodělaly závažnou KV příhodu a byl u nich diagnostikován diabetes mellitus 2. typu a hyperurikemie, a podíl osob, které potřebovaly intenzifikaci antihypertenzní léčby ke zlepšení kontroly TK.
Současná medikace kombinací ACEi a statiny (zejména atorvastatinem) u těchto hypertoniků významně snížila riziko rozvoje ASKVO ve srovnání s léčbou samotnými ACEi. Je nutné zmínit, že se jednalo o poměrně malé počty příhod v řádu jednotek pacientů, ale celkově se jednalo o velmi intenzivně léčenou a sledovanou skupinu rizikových osob (Obr. 3).17
Obr. 2. Synergie současné léčby hypertenze a dyslipidemie. [Upraveno podle: 16] ![Synergie současné léčby hypertenze a dyslipidemie. [Upraveno podle: 16]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/4533965dc22f13936da970b6c45260d7.png)
Obr. 3. Brisighella Heart Study: silnější KV ochrana při současné léčbě hypertenze a hypercholesterolemie. [Upraveno podle: 17] ![Brisighella Heart Study: silnější KV ochrana při současné léčbě hypertenze a hypercholesterolemie. [Upraveno podle: 17]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/3a765c434a5fb7b468002e21c05db713.png)
*MACE zahrnovaly srdeční selhání, fibrilaci síní, akutní koronární syndrom, koronární revaskularizaci, cévní mozkovou příhodu, intermitentní klaudikaci,
akutní ischemii končetin, recidivující ischemickou příhodu a náhlou smrt.
‡ Hodnota LDL-C v mmol/l = hodnota v mg/dl ÷ 38,66, tedy 100 mg/dl ≈ 2,59 mmol/l.Závěr
• Incidence ASKVO v populaci je stále vysoká. Je prokázáno, že léčba hypertenze a dyslipidemie snižuje KV riziko a prodlužuje kvalitní život.
• Většina hypertoniků potřebuje k dosažení cílových hodnot TK minimálně dvojkombinaci antihypertenziv a ke kompenzaci dyslipidemie statin.
• Současné zahájení léčby obou rizikových faktorů kombinací antihypertenziv první volby (ACEi + blokátoru kalciového kanálu) se statinem ve fixní trojkombinaci zlepšuje adherenci pacientů a jejich prognózu.
• Fixní kombinace ACEi perindoprilu, blokátoru kalciového kanálu amlodipinu a atorvastatinu, tedy Lipertance, má jednoznačný přínos a důkazy z klinických studií.
Zdroje
1. Národní kardiovaskulární plán ČR na období 2025–2035. Dostupné z: https://mzd.gov.cz/narodni-kardiovaskularni-plan-cr-na-obdobi-2025-2035/.
2. Profesor Dušek varuje: Jestliže lidé nezlepší přístup k prevenci, prudce přibude chorob a zdravotnictví to finančně nezvládne. Zdravotnický deník 2024. Dostupné z: https://www.zdravotnickydenik.cz/2024/10/ceska-populace-se-potyka-s-radou-zdravotnich-problemu-starsi-lide-zapominaji-na-prevenci-a-mladi-maji-casto-dusevni-potize/.
3. Bruthans J, Cífková R, Lánská V, et al. Explaining the decline in coronary heart disease mortality in the Czech Republic between 1985 and 2007. Eur J Prev Cardiol 2014;21 : 829–839.
4. Cífková R, Bruthans J, Wohlfahrt P, et al. Prevalence hlavních rizikových faktorů kardiovaskulárních onemocnění v české populaci v letech 2015–2018. Studie Czech post-MONICA. Cor et Vasa 2020;62(1):6–16.
5. García MC, Rossen LM, Matthews K, et al. Preventable premature deaths from the five leading causes of death in nonmetropolitan and metropolitan counties, United States, 2010–2022. MMWR Surveill Summ 2024;73(No. SS-2):1–11.
6. Wilkins JT, Ning H, Berry J, et al. Lifetime risk and years lived free of total cardiovascular disease. JAMA 2012;308(17):1795–801.
7. Suvila K, McCabe EL, Lehtonen A, et al. Early onset hypertension is associated with hypertensive end-organ damage already by midlife. Hypertension 2019;74(2):305–312.
8. Suvila K, Lima JAC, Yano Y, et al. Early-but not late – onset hypertension is related to midlife cognitive function. Hypertension 2021;77(3):972–979.
9. Lee CJ, Hwang J, Kang CY, et al. Protective effect of controlled blood pressure on risk of dementia in low-risk, grade 1 hypertension. J Hypertens 2021;39(8):1662–1669.
10. Mancia G, Kreutz R, Brunström M, et al. 2023 ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension: Endorsed by the International Society of Hypertension (ISH) and the European Renal Association (ERA). J Hypertens 2023;41(12):1874–2071.
11. McEvoy JW, McCarthy CP, Bruno RM, et al. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J 2024;45(38):3912–4018.
12. Group SR, Wright JT, Jr., Williamson JD et al. A randomized trial of intensive versus standard blood-pressure control. N Engl J Med 2015; 373 : 2103–2116.
13. Mach F, Koskinas KC, Roeters van Lennep JE, et al. ESC/EAS Scientific Document Group, 2025 Focused Update of the 2019 ESC/EAS Guidelines for the management of dyslipidaemias: Developed by the task force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS). Eur Heart J 2025;ehaf190. Dostupné z: https://doi.org/10.1093/eurheartj/ehaf190.
14. Dahlöf B, Sever PS, Poulter NR, et al.; ASCOT Investigators. Prevention of cardiovascular events with an antihypertensive regimen of amlodipine adding perindopril as required versus atenolol adding bendroflumethiazide as required, in the Anglo-Scandinavian Cardiac Outcomes Trial-Blood Pressure Lowering Arm (ASCOT-BPLA): a multicentre randomised controlled trial. Lancet 2005;366(9489):895–906.
15. Sever PS, Dahlöf B, Poulter NR, et al.; for the ASCOT investigators. Prevention of coronary and stroke events with atorvastatin in hypertensive patients who have average or lower-than-average cholesterol concentrations, in the Anglo-Scandina-vian Cardiac Outcomes Trial–Lipid Lowering Arm (ASCOT-LLA): a multicentre randomised controlled trial. Lancet 2003;361 : 1149–1158.
16. Emberson J, Whincup P, Morris R, et al. Evaluating the impact of population and high-risk strategies for the primary prevention of cardiovascular disease. Eur Heart J 2004;25(6):484–49.
17. Cicero AFG, Fogacci F, Rizzoli E, et al. Impact of different triple combination antihypertensive medications on blood pressure control, metabolic pattern and incident events: data from the Brisighella Heart Study. J Clin Med 2021;10(24):5921. Erratum in: J Clin Med 2022;11(23):7109.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Úvodní slovoČlánek Nové registrace EMA (26)Článek Komentář k článku: Naděje v boji s karcinomem plic: Program časného záchytu karcinomu plic v ČRČlánek Jak zjednodušit diagnostiku a léčbu chronického onemocnění ledvin v ordinaci praktického lékaře
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Na inkontinenční pomůcky nově dosáhne více pacientů
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
-
Všechny články tohoto čísla
- Úvodní slovo
- Nové registrace EMA (26)
- Screening a prevence kolorektálního karcinomu
- Komentář k článku: Screening a prevence kolorektálního karcinomu
- Dva roky s Populačním programem časného záchytu osteoporózy: radosti a starosti v ordinacích praktických lékařů
- Naděje v boji s karcinomem plic: Program časného záchytu karcinomu plic v ČR
- Komentář k článku: Naděje v boji s karcinomem plic: Program časného záchytu karcinomu plic v ČR
- Praktičtí lékaři a kardiologové mají společné cíle
- Biomarker NT-proBNP a jeho využití v ordinaci praktického lékaře
- Jak zjednodušit diagnostiku a léčbu chronického onemocnění ledvin v ordinaci praktického lékaře
- Co nám přináší Lipertance? Klinická data a reálná praxe
- „Hypertenze je jako skládanka – musíme řešit všechny dílky najednou.“
- Ticho v hlavě: Jak Wegovy® tlumí časté myšlenky na jídlo, „food noise“, a zlepšuje duševní zdraví
- DIA-tour 2025: Prevence přichází za pacientem
- Multidisciplinární pohled: role esenciálních fosfolipidů v managementu komplikací metabolického syndromu s jaterní manifestací
- Sekundární traumatický stres u zdravotníků
- Znalostní test: 2 kredity ČLK
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Screening a prevence kolorektálního karcinomu
- Dva roky s Populačním programem časného záchytu osteoporózy: radosti a starosti v ordinacích praktických lékařů
- Znalostní test: 2 kredity ČLK
- Biomarker NT-proBNP a jeho využití v ordinaci praktického lékaře
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




