Syndrom dráždivého tračníku (IBS − irritable bowel syndrome) je chronické střevní onemocnění s odhadovanou celosvětovou prevalencí asi 11 %, častěji se vyskytuje u žen a mladších pacientů (26−55 let).
Onemocnění je často spojeno s dalšími komorbiditami, ve více než 20 % případů to jsou funkční poruchy horního gastrointestinálního traktu, jako je funkční dyspepsie či refluxní choroba. Přibližně polovina pacientů s IBS vykazuje znaky psychiatrických komorbidit, jako je deprese, úzkost či poruchy příjmu potravy. Relativně častý je také rozvoj IBS po infekční gastroenteritidě (až u 1 z 9 pacientů).
IBS patří mezi funkční poruchy bez zjevných strukturálních či patologických změn, dochází však ke změnám motorické a sekreční aktivity trávicího ústrojí a viscerální citlivosti. Jedná se o multifaktoriální onemocnění, jedním z hlavních etiopatogenetických faktorů je funkční porucha osy mozek − střevo.
Pro klinický obraz onemocnění jsou charakteristické vleklé relabující bolesti břicha, které souvisejí s defekací, příjmem potravy, či stresem. Po odchodu plynů či stolice intenzita bolesti obvykle klesá.
Diagnostika onemocnění je založena na přítomnosti symptomů, základem je vyhodnocení anamnézy a příznaků pacienta. Průkazný diagnostický marker není k dispozici. Podle IV. revize Římských kritérií je u pacientů s IBS přítomná opakující se bolest břicha v průměru nejméně 1× týdně za poslední 3 měsíce, která je spojená s nejméně 2 z následujících znaků:
Onemocnění lze klasifikovat do 3 hlavních subtypů: IBS s převládajícím průjmem, IBS s převažující zácpou a IBS s nepravidelnou defekací (střídáním průjmů a zácpy). U pacientů, kteří nesplňují kritéria ani jedné z kategorií, pak hovoříme o neklasifikovaném IBS.
Prvním krokem po stanovení diagnózy IBS by mělo být vysvětlení rozvoje onemocnění pacientovi a jeho ujištění, že se jedná o benigní stav. Navázání dobrého vztahu lékaře s pacientem je u zvládání tohoto onemocnění zcela klíčové a vede k efektivnější léčbě.
Heterogenita příznaků IBS neumožňuje použití jednotného terapeutického algoritmu u všech pacientů, a to ani v rámci jednotlivých subtypů. Nutný je komplexní přístup zahrnující navázání vztahu s pacientem, jeho edukaci, nutriční poradenství a případně psychoterapii a farmakoterapii. Léčebná strategie by měla být založena na převažujících příznacích a jejich závažnosti (viz obr.).
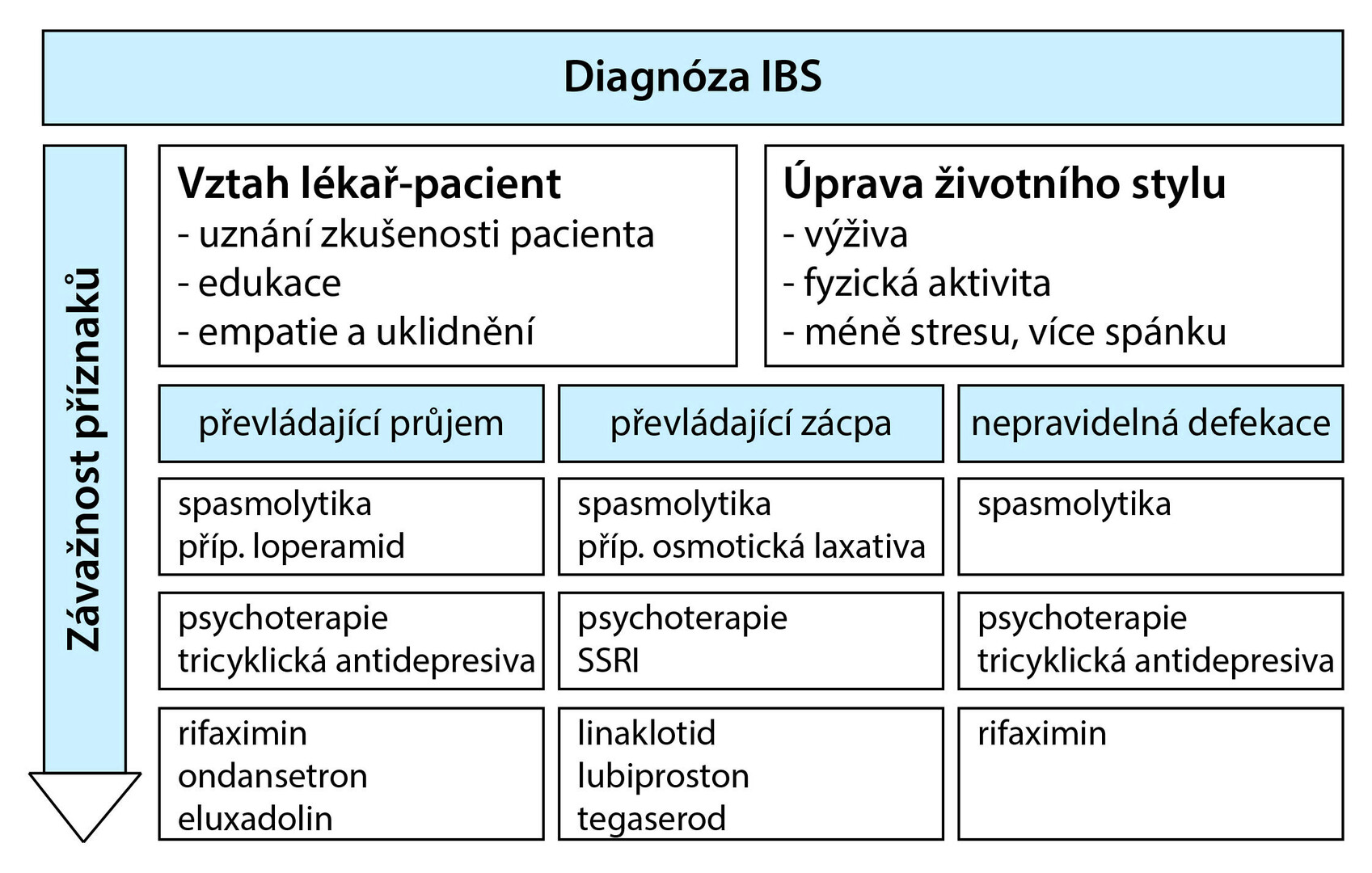
V případě mírných příznaků jsou mnohdy dostačující uklidnění a edukace pacienta spolu s úpravou stravování (vyhýbání se dráždivým potravinám na základě individuální dispozice) a životního stylu (fyzická aktivita, snížení spánkové deprivace).
Trávení je také možno podpořit příjmem rozpustné vlákniny. Dále je k dispozici certifikovaný zdravotnický prostředek PROIBS určený pro léčbu příznaků IBS, jako jsou žaludeční křeče, nadýmání a změny stolice (průjem a/nebo zácpa), který obsahuje patentovaný extrakt AVH200® z Aloe vera. PROIBS vytváří gelový povlak na střevní sliznici a podporuje její přirozenou bariérovou funkci. Působí též jako prebiotikum a pomáhá udržovat optimální podmínky pro zdravou střevní mikrobiotu.
Farmakologická léčba je symptomatická, odpověď na terapii potom velmi individuální. Vzhledem k riziku vedlejších účinků terapie a vysokému podílu placebového efektu je vhodné ji využívat u nemocných se střední až vysokou intenzitou příznaků.
Pro léčbu bolesti se doporučují muskulotropní spasmolytika s jasně definovanou maximální denní dávkou podávaná podle potřeby. Pokud bolest na spasmolytika dostatečně neodpovídá, měla by se zvážit léčba antidepresivy.
U nemocných s převládající zácpou je vhodné se zaměřit na ovlivnění zácpy, její vymizení často vede i ke zmírnění či vymizení bolestí břicha. Jako nejvhodnější se v této indikaci jeví osmotické laxativum polyethylenglykol.
U nemocných s převládajícími průjmy je třeba zvážit léčbu antidiaroiky, lékem první volby je zde loperamid. V případě refrakterních průjmů a bolestí je někdy přínosná antibiotická terapie rifaximinem, která dokáže upravit střevní dysmikrobii.
U pacientů s převládajícím průjmem se využívá eluxadolin, léčivo s kombinovaným opioidním efektem, jež snižuje viscerální citlivost a příznivě ovlivňuje bolesti i průjem. Dále se používají léky ovlivňující serotoninové receptory, jako je ondansetron, který působí proti průjmu a nadýmání, ale má omezený efekt na bolest.
K terapii refrakterní zácpy se využívají např. parciální agonista 5-hydroxytryptaminového receptoru tegaserod nebo agonisté luminálního receptoru spojeného s guanylátcyklázou C, jako je linaklotid, a dále aktivátor chloridových kanálů lubiproston.
Pacienti s předpokládanou funkční poruchou jsou léčeni převážně u svého praktického lékaře. Ten by se měl od počátku snažit budovat s pacientem vztah, který může vést k dlouhodobé spolupráci. Lékař by měl adekvátně reagovat na příznaky pacienta, přístup k nemocnému by měl být empatický, s vysvětlením průběhu onemocnění a prognózy. Ta je z hlediska přežití dobrá, perspektiva úplného vyléčení je však nejistá. Pacient by měl mít reálná očekávání a právě lékař by mu měl pomoci vyrovnat se s nemocí.
Přístup lékaře by měl být také aktivní − je třeba zajistit provedení potřebných vyšetření a zároveň minimalizovat neindikovaná či opakovaná vyšetření. Pokud obtíže pacienta přetrvávají nebo se jejich intenzita stupňuje, je vhodná konzultace dalšího postupu s gastroenterologickým pracovištěm. Při přítomnosti evidentní psychopatologie se doporučuje konzultace s psychologem či psychiatrem.
(este)
Zdroje:
1. Ferreira A. I., Garrido M., Castro-Poças F. Irritable bowel syndrome: news from an old disorder. GE Port J Gastroenterol 2020; 27 (4): 255−268, doi: 10.1159/000503757.
2. Seifert B., Tachecí I., Bureš J., Lukáš M. Dráždivý tračník. Novelizace 2019. Doporučený diagnostický a terapeutický postup pro všeobecné praktické lékaře. Společnost všeobecného lékařství ČLS JEP, Praha, 2019. Dostupné na: www.svl.cz/files/files/Doporucene-postupy/2017/DP-Drazdivy-tracnik.pdf
3. PROIBS. Informace pro uživatele. Dostupné na: www.eregpublicsecure.ksrzis.cz/Registr/RZPRO/ZdravotnickyProstredek/Detail/236092##